Кольпит при беременности — Семейная клиника ОПОРА г. Екатеринбург
Любые изменения в здоровье женщины при беременности — настораживают. А если при беременности мама видит, что появились выделения, то, в большинстве случаев, у неё возникает панический страх за здоровье малыша и своё. Такое состояние вполне можно объяснить, потому что на протяжении всего периода вынашивания ребёнка, такие симптомы не должны возникать.
Если будущая мама видит на нижнем белье какие-либо пятна — она должна обращаться к врачу-специалисту за консультацией. Выделения являются серьёзным сигналом, свидетельствующим об осложнениях, а также заболеваниях. Одно из таких серьёзных заболеваний — кольпит при беременности. Другое его название — вагинит. В статье попробуем дать объяснение, что сигнализирует о появлении заболевания, опасен ли вагинит для будущего ребёнка и его внутриутробного развития.
Кольпит при беременности — что это такое?
Кольпит при беременности — это заболевание, с которым раньше не сталкивалось такое количество женщин.
Какие симптомы появления вагинита?
- Появляются покраснения и припухлость на слизистой оболочке половых органов.
- Давящая, ноющая, распирающая боль в малом тазу и внизу живота.
- Сильно жжёт и зудит снаружи половых органов.
- Появляется белое и гнойное выделение с отвратительным запахом иногда даже кровью.
Бывают случаи, при которых раздражение при вагините во время вынашивания ребёнка, может распространяться на ткани, которые окружают влагалище. Если это происходит, то воспаление появляется на внутренних частях бёдер и ягодиц. Если не обратиться к врачу и не начать немедленное лечение, то вагинит поражает и дальше. Воспалительный процесс пагубно влияет на состояние матки, шейки матки и её придатков.
Воспалительный процесс пагубно влияет на состояние матки, шейки матки и её придатков.
Как классифицируют вагинит?
Что же вызывает вагинит? Это могут быть как болезнетворные, так и непатогенные микроорганизмы. Именно поэтому существует несколько видов болезни.
Вагинит специфический и неспецифический.
Вследствие многих исследований врачами-специалистами было установлено два основных вида вагинита — специфический и неспецифический. Первый вид вагинита — специфический появляется тогда, когда во влагалище беременной женщины попадают патогенные бактерии. Такое может случиться, если состоялся незащищенный половой акт, если не надлежащим образом соблюдается личная гигиена, и если при гинекологическом осмотре не придерживались всех правил. Второй вид вагинита у беременных женщин вызван условно-патогенными микроорганизмами, которые являются особой частью микрофлоры каждого человека.
Кандидозный кольпит при беременности.

Этот вид вагинита встречается почти у каждой женщины. Возникает он, потому что очень активно начинает размножаться грибок Candida. Если женщина здорова, то этот грибок есть у неё в микрофлоре, но только в очень маленьком количестве. Существует несколько признаков, по которым можно определить, что у беременной женщины, появился кандидозный вагинит. Среди них:
- появление белых выделений из влагалища;
- белый налёт на половых губах;
- в состоянии покоя чувствуется сильный зуд и жжение.
Эмфизематозный кольпит.
Такой вид воспаления во влагалище в большинстве случаев диагностируют у женщин, которые вынашивают ребёнка. На слизистой начинают появляться пузырёчки, наполненные прозрачной жидкостью и газами. Исчезнуть может такое воспаление где-то приблизительно на вторую неделю после появления малыша на свет.
Атрофический или синильный вагинит.
Это наиболее безопасный вид воспаления для женщин, которые вынашивают ребёнка. Он им почти ничем не грозит, но знать о нём всё-таки необходимо. Такой вагинит, в большинстве случаев, бывает у женщин в возрасте после 50 лет. Воспаление очень трудно вылечить, но возможно.
Он им почти ничем не грозит, но знать о нём всё-таки необходимо. Такой вагинит, в большинстве случаев, бывает у женщин в возрасте после 50 лет. Воспаление очень трудно вылечить, но возможно.
Трихомонадный кольпит.
Такой вид заболевания появляется в том случае, когда во влагалище женщины попадает трихомонада. Заражение почти во всех случаях происходит от мужчины при половом акте. Если женщина беременна, то трихомонадный кольпит может появиться от использования грязных вещей либо чужих полотенец.
Острый и хронический вагинит.
При остром и хроническом вагините у женщин появляются обильные слизисто-гнойные выделения, сильный зуд, жжение, ощущается острая тяжесть внизу живота. Насколько выражены признаки, зависит от самого возбудителя, от возрастной категории женщины, а также от того, насколько сильная или слабая её иммунная система.
Советуем к прочтению: Сыпи на животе при беременности, Депрессия во время беременности, Колики при беременности
Если форма кольпита хроническая, то признаки не настолько выражены.
От чего возникает вагинит?
Вагинит может возникать из-за большого перечня факторов, а именно:
- аллергических реакций на презервативы и мази;
- неблагоприятных экологических обстановок;
- ранней половой жизни;
- несоблюдения личной гигиены;
- снижения иммунитета;
- наличия ряда болезней (кандидоз, герпес, хламидиоз, микоплазмоз, уреаплазмоз).
Вызвать появление вагинита может также длительный приём антибиотиков, которые способны нарушать микрофлору в организме.
Вагинит при беременности: опасность или нет?
Если у женщины появляется вагинит во время вынашивания малыша, это приводит к дискомфорту. Но это является не настолько страшным, если учитывать к каким последствиям может привести само заболевание. Если у будущей мамы появился кольпит при беременности — последствия для ребёнка могут быть очень плачевными. Любая инфекция способна вредить развитию малыша.
Если у будущей мамы появился кольпит при беременности — последствия для ребёнка могут быть очень плачевными. Любая инфекция способна вредить развитию малыша.
Особую опасность она несёт ребёнку во время самых родов. Вследствие вагинита появляются осложнения, такие как многоводье, преждевременные роды, поражение околоплодных вод, инфицирование плода. Если женщина перенесла вагинит, могут появиться проблемы с зачатием детей, эндометрит и прочие проблемы со здоровьем.
Лечение кольпита при беременности
Прежде чем начинать лечение, обязательно необходимо узнать точный диагноз. Если врач подтвердил заболевание, тогда назначается лечение, которое устраняет причину возникновения. Основными компонентами лечения будут: антибиотик, иммуноукрепляющее средство, физиотерапия.
Лечение антибиотиками возможно только после выявления возбудителя и его чувствительность к препаратам. Так как беременным многие препараты противопоказаны, то назначают местное лечение мазями, свечами и ванночками.
Каждая женщина, должна помнить, что любое проявление вагинита — это уже не только дискомфорт, но и повод незамедлительно обращаться к врачу-специалисту и начать эффективное лечение. Медикаменты, которые вам персонально подберёт специалист, смогут не только помочь, но и не навредить вашему ребёнку.
Кольпит при беременности — Беременность
Кольпит или вагинит – это гинекологическое заболевание, при котором наблюдаются обильные выделения из влагалища.
Также для этого заболевания характерны зуд и боли внизу живота.
Кольпит при беременности очень часто можно спутать с молочницей, но причиной последней является грибок Кандида.
Кольпит же – это название, под которое подпадают разные воспаления влагалища. Так, например, наиболее характерные признаки – зуд, боли и выделения могут свидетельствовать о наличии в организме таких инфекций, как хламидиоз, гонорея, бактериальный вагиноз и т.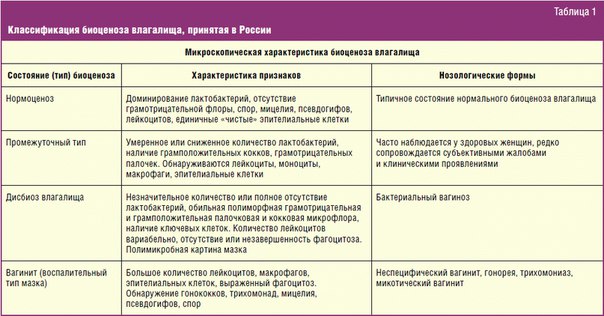
Зачастую кольпит (бактериологический и инфекционный) может возникнуть у беременных женщин. Причина кроется в изменении гормонального фона, который влечет за собой сбой в нормальной работе иммунной системы.
Многие женщины не согласны с тем, что зуд при беременности – это признак кольпита. С ними можно поспорить, потому что подобное явление отнюдь небезопасно для здоровья будущей мамы, а также ее ребенка. И если вовремя не начать лечение, то инфекция может проникнуть в плод и существенно навредить его правильному развитию. Опасность для ребенка заключается и в том, что он при родах будет двигаться по зараженным родовым путям.
Неинфекционный кольпит может говорить о том, что в организме слабая иммунная система. Вот почему при возникновении подобных симптомов вам обязательно нужно пройти полное гинекологическое обследование для того, чтобы предотвратить развитие болезни.
Если беременной женщине поставили диагноз кольпит, то сразу же нужно сдать анализы. Именно так врач сможет выяснить причину, которая повлекла за собой развитие заболевания.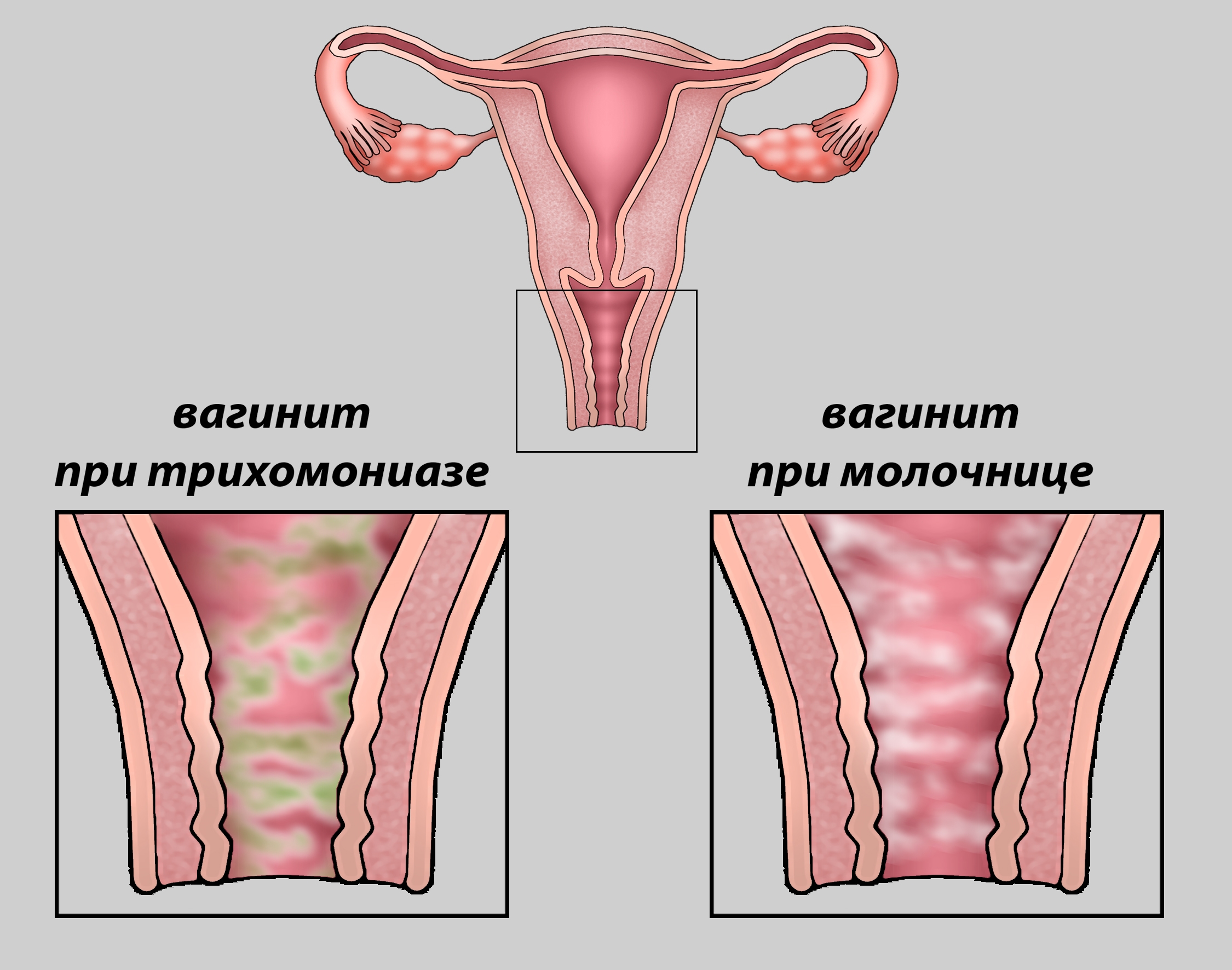 Соответственно, только после этого он назначит безопасное и правильное лечение. Какие анализы надо будет сдавать?
Соответственно, только после этого он назначит безопасное и правильное лечение. Какие анализы надо будет сдавать?
Сначала женщине проведут бактериоскопию, то есть возьмут мазок из влагалища и тщательно проверят его под микроскопом. Во взятом в здоровом влагалище мазке должны быть молочные бактерии, а также небольшое количество лейкоцитов. Если обнаруживается повышенное количество лейкоцитов, то это говорит о наличии инфекции.
Лечение кольпита при беременности
При беременности лечение кольпита гораздо усложняется, потому что возникает риск навредить ребенку некоторыми достаточно действенными препаратами. Из препаратов, которые действуют после их всасывания в кровь можно применять только пимафуцин и нистатин. Эти препараты можно принимать в больших количествах, но они малоэффективны.
Вот почему лечение перечисленными лекарственными средствами должно обязательно сочитаться с местным лечением. Под местным лечением подразумевается спринцевание или принятие женщиной сидячих ванн с отварами трав, а также использование свечей, гелей, кремов.
Вместе с лечением кольпита врач обязательно назначит беременной женщине препарата, направленные на укрепление иммунитета. Они назначаются с учетом индивидуальных особенностей организма, а также протеканием беременности.
Помните о том, что лечиться самостоятельно не стоит при любом заболевании. Беременная женщина рискует вдвойне, потому что подвергает опасности здоровье своего малыша.
Кольпит на раннем сроке или вагинит при беременности
Кольпит или вагинит – воспаление во влагалище, одна из наиболее частых проблем во время беременности, в том числе на ранних сроках. Причины возникновения различны — от аллергических реакций на самые простые средства гигиены, снижения иммунитета во время болезней до серьезных половых инфекций. Кольпит во время беременности может стать реальной угрозой для дальнейшего развития эмбриона. Какие симптомы недуга, как вылечить его без последствий для женщины и малыша?
Содержание статьи
Причины появления кольпита или вагинита на раннем сроке
Все кольпиты можно принципиально разделить на две группы – инфекционной природы и развившиеся по другим причинам. Они имеют несколько разные симптомы, принципы лечения и возможные осложнения.
Они имеют несколько разные симптомы, принципы лечения и возможные осложнения.
Неинфекционные
Во время беременности иммунитет у женщины снижается. Это физиологическое состояние, в большинстве случаев не требующее какой-либо коррекции. Но именно это является причиной появления аллергических реакций на те вещества, которые ранее никак не влияли на самочувствие женщины. Также чаще возникают декомпенсированные состояния хронических заболеваний. Все вместе это может провоцировать неинфекционное воспаление половых органов.
С развитием неинфекционного кольпита во влагалище у женщины протекает асептическое воспаление, т.е. без участия патогенных микробов. Но такое продолжается недолго. Уже через несколько часов присоединяется инфекция за счет микробов влагалища, кишечника, кожных покровов и т.д. Поэтому неинфекционный кольпит вскоре приобретает черты обычного воспаления.
Рекомендуем прочитать статью о мазне на ранних сроках беременности. Из нее вы узнаете о причинах мажущих выделений и необходимости обращения к врачу.
Из нее вы узнаете о причинах мажущих выделений и необходимости обращения к врачу.
А здесь подробнее о выделениях с запахом на ранних сроках беременности.
Основные причины для развития подобных процессов следующие:
- Аллергические реакции на бытовые вещества (стиральные порошки, средства интимной гигиены и т.п.).
- Повышенная чувствительность на лекарственные препараты. Например, антибиотики, принимаемые системно, могут уничтожать флору во влагалище, что приводит впоследствии к молочнице из-за обильного размножения грибов.
- Механическое воздействие. Например, во время беременности могут устанавливать пессарий уже с 16 недель. А он повреждает слизистую, вызывая асептическое воспаление сначала, потом оно переходит в обычный инфекционный кольпит.
- Химическое воздействие. Такое случается, если девушка неправильно проводит спринцевание: использует концентрированные растворы или те, которые вовсе применять не следует.

- Если у женщины есть мочеполовые свищи, например, после предыдущих родов или другого происхождения. Несвойственное содержимое одной полости будет раздражать слизистые другой, в данном случае влагалища.
- Нарушение работы эндокринных органов, больше это касается щитовидной железы, надпочечников, яичников. При этом у девушки часто будут возникать эпизоды гарднереллеза, вагиноза. Беременность только усугубит проявления и спровоцирует более частые обострения.
- Сахарный диабет, избыточная масса тела и некоторые другие обменные заболевания.
- Нарушения работы желудочно-кишечного тракта ведут к дисбиозу и в дальнейшем провоцируют воспаление во влагалище. Поэтому во время беременности уже с ранних сроков важно следить за регулярностью стула.
- При интимных отношениях с оральным, анальным компонентом. При этом агрессивная флора может попадать во влагалище, нарушая баланс.
- При опущении половых органов и других аномалиях в строении.

Инфекционные
Возникают как результат действия патогенных микробов во влагалище. Чаще всего они попадают сюда половым путем, реже – контактно-бытовым. Это могут быть какие-то одни патогены или их ассоциация – микст-инфекция. Чаще всего приходится сталкиваться со следующими:
- хламидии, микоплазмы, уреаплазмы;
- трихомонады, гонококки;
- ВПЧ, ВПГ, ЦМВ;
- стрепто- и стафилококковая инфекции,
- кишечная палочка и другие.
Симптомы на ранних сроках беременности
С наступлением беременности характер выделений из влагалища меняется. Это связано с особым гормональным фоном и состоянием иммунитета. Часто женщины считают их патологическими, но разобраться окончательно может только врач после дообследования.
Кольпит может протекать в острой, подострой и хронической стадиях. Это влияет на выраженность симптомов и жалоб.
Сложнее всего с хроническими формами. Они могут возникать даже после мнимого излечения еще до беременности, если были нарушения в приеме лекарств или произошло повторное инфицирование.
Симптомы кольпита зависят во многом от причины, которая стала предрасполагающей. Чаще всего девушки отмечают следующее:
Симптом | Как проявляется |
Выделения | Они могут быть просто чрезмерно обильными или обычными по количеству. Цвет разнообразный – от белых, прозрачных, до желтоватых и зеленоватых, пенистых и других патологических. |
Зуд и жжение | Вследствие повышенного количества выделений происходит раздражение наружных половых органов, кожи внутренней поверхности бедра. Это приводит к появлению раздражения, зуду, расчесам. |
Боль | При остром кольпите могут появляться периодические или постоянные дискомфортные ощущения. |
Дизурические расстройства | Часто половая инфекция вовлекает структуры мочевыделительной системы. При этом возникает цистит, уретрит со всей клинической картиной: зуд, жжение, боли, рези при мочеиспускании, частые позывы. |
Чем опасен кольпит для мамы и малыша
Любой кольпит при неправильном или несвоевременном лечении может стать причиной многих патологических состояний на ранних сроках беременности. В частности, подобное воспаление во влагалище чревато следующими моментами:
- Восходящим путем инфекция может попасть к развивающемуся эмбриону. В данном случае появляется угроза прерывания беременности (с возникновением участков отслойки или без них). Лечение кольпита – залог сохранения эмбриона.
- Половые инфекции – наиболее частая причина неразвивающихся беременностей.

- Также могут происходить выкидыши на разных сроках, после 22 недель – это уже преждевременные роды.
- Инфицирование плодных оболочек приводит к подтеканию околоплодных вод на разных сроках.
Таким образом, кольпит – непосредственная угроза для дальнейшего нормального развития эмбриона.
Касательно женщины, инфекция во влагалище, помимо перечисленных симптомов, другого дискомфорта может не приносить. В некоторых случаях происходит распространение воспаления на полость матки, что влечет за собой возникновение эндометрита (часто на фоне хориоамнионита – воспаления плодных оболочек). Это может стать причиной инфекционно-токсического шока и поставить жизнь женщины под угрозу.
Беременная женщина с воспалением во влагалище – источник для передачи патогенов контактно-бытовым путем, например, детям (особенно девочкам) или другим домочадцам.
Смотрите на видео о кольпите и его лечении:
Диагностика кольпита на ранних сроках
Диагностика кольпита включает в себя следующие мероприятия:
- Осмотр на гинекологическом кресле. Уже при визуализации влагалищных выделений гинеколог может предположить наличие инфекции или даже конкретного возбудителя. Например, желтые гнойные характерны для гонококков, обильные белые – для хламидий, пенистые – для трихомонад и т.д.
- Забор мазков на флору из влагалища и шейки матки. С помощью них можно подтвердить факт воспаления, но нельзя уточнить конкретного патогена (за исключением дрожжевых грибов, трихомонад и иногда гонококков). Однако это значимый метод для контроля лечения или в случаях, когда невозможно выполнить более глубокое исследование.
- Мазки на онкоцитологию указывают на то, есть ли воспаление в цервикальном канале.
 Это чрезвычайно важно, так как наличие инфекции здесь повышает вероятность инфицирования плодного яйца.
Это чрезвычайно важно, так как наличие инфекции здесь повышает вероятность инфицирования плодного яйца. - Посев влагалищного содержимого на флору и чувствительность к антибиотикам – один из достоверных методов диагностики. С его помощью можно не только выявить возбудителей, но и определить их количество. Это крайне важно для условно-патогенной флоры, которая может присутствовать в определенном титре и в норме.
Также с помощью посева можно определить чувствительность патогенов к антибиотикам. В «эру устойчивости микроорганизмов» к лекарственным препаратам это помогает подобрать наиболее безопасное и эффективное лечение.
- ПЦР на возможные инфекции – один из наиболее быстрых, достоверных методов. Им можно определить любого возбудителя, даже если он находится в минимальном количестве во влагалищном секрете. ПЦР — «золотой стандарт» для выявления многих инфекционных заболеваний, в том числе ИППП.
- Метод ИФА на определение иммуноглобулинов также может дать какую-то информацию.
 Но часто она не достоверная, ложноположительная или не имеет значения в данный момент. Ведь ИФА показывает состояние иммунитета по отношению к определенному микробу.
Но часто она не достоверная, ложноположительная или не имеет значения в данный момент. Ведь ИФА показывает состояние иммунитета по отношению к определенному микробу.
Лечение кольпита при вынашивании малыша
Лечение кольпита у беременных на ранних сроках имеет определенные сложности. Связаны они с тем, что большинство эффективных препаратов нежелательно использовать, так как неизвестно влияние их на развивающийся эмбрион. Большинство лекарств разрешено только со второго триместра.
Лечение неинфекционных кольпитов направлено скорее на профилактику их возникновения. Например, при установке пессария рекомендуется периодически закладывать свечи во влагалище, даже если ничего не беспокоит. Но не всегда профилактику можно проводить эффективно.
Проводится как местное лечение свечами, вагинальными таблетками и другими формами, так и системное – пероральным приемом лекарства.
Медикаментозная терапия
Основные группы используемых средств следующие:
- Антисептики на основе хлоргексидина, йода.
 Чаще всего это свечи, в отдельных случаях можно проводить спринцевания. Например, популярны и эффективны суппозитории Рувидон, Повидон-йод, Бетадин, Гексикон и другие. Они используются при неспецифическом воспалении, а также в комплексном лечении.
Чаще всего это свечи, в отдельных случаях можно проводить спринцевания. Например, популярны и эффективны суппозитории Рувидон, Повидон-йод, Бетадин, Гексикон и другие. Они используются при неспецифическом воспалении, а также в комплексном лечении. - Антибиотики внутрь или местно. Данная группа препаратов применяется, если воспаление имеет хроническую форму, либо не ушло при лечении свечами, а также в случае, когда изначально установлен истинный возбудитель заболевания. На ранних сроках беременности предпочтительнее не использовать антибиотики, только при крайней необходимости. Наиболее безопасные макролиды (Азитромицин, Джозамицин и другие), пенициллины (Ампициллин) и некоторые другие.
- Противогрибковые средства применяются при молочнице или для ее профилактики. На ранних сроках безопасно использование Пимафуцин, Гинезола и другие.
- Противовирусные средства используются, если есть признаки данной инфекции или выявлен патоген при ПЦР-исследовании.
 Лечение зависит от типа возбудителя, чаще всего используется Ацикловир и его аналоги.
Лечение зависит от типа возбудителя, чаще всего используется Ацикловир и его аналоги. - Иммуномодулирующие средства назначаются только в случае действительной необходимости – при хронических инфекциях, а также если воспаление плохо поддается лечению. Используются как витаминные комплексы, так и интерфероны, и другие средства.
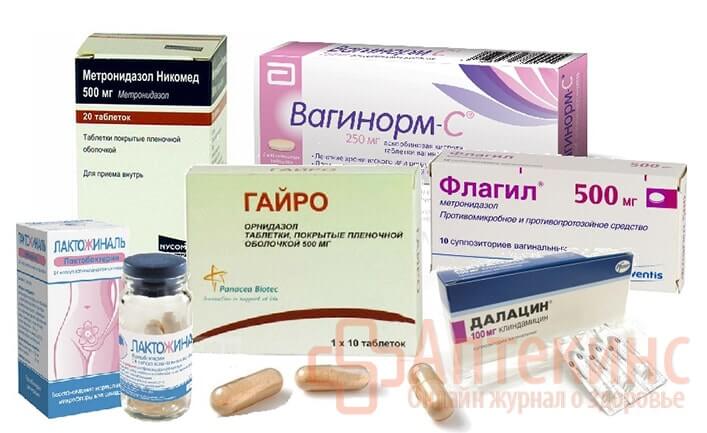
- Препараты для восстановления микрофлоры. Они используются для закрепления лечения после завершения основного курса. Это безопасные и достаточно эффективные препараты, такие, как Бифидумбактерин, Лактожиналь, Биофлор, Вагинорм и другие. Можно использовать суппозитории во влагалище, а также просто прием внутрь.
Наиболее оптимальные комбинации в каждом конкретном случае может определить только врач, после осмотра и обследования.
Параллельно с основным лечением в большинстве случаев проводится терапия по профилактике угрозы выкидыша. Если девушку ничего не беспокоит, используется Папаверин (Но-Шпа) или препараты магний. При наличии каких-то симптомов (в том числе кровянистых выделений) терапия шире и часто проводится в условиях стационара.
При наличии каких-то симптомов (в том числе кровянистых выделений) терапия шире и часто проводится в условиях стационара.
Народные методы
Вместе с основным лечением может использоваться народная медицина. Но лучше все рецепты согласовать с врачом, а при наличии симптомов угрозы вовсе нежелательно заниматься подобным самолечением.
Можно использовать следующие варианты лечения:
- спринцевания,
- сидячие ванночки,
- тампоны с лекарственными растворами.
Для получения растворов достаточно просто заварить ромашку, календулу, шалфей, Хлорофиллипт. Можно использовать как смесь из растений, так и по-отдельности каждое. Удобно покупать уже готовый спиртовой раствор, разводить его и применять для спринцевания.
Особенности ведения беременности и родов после
Даже если в самом начале беременности женщина перенесла кольпит, риски по развитию осложнений на протяжении всего периода вынашивания сохраняются. Связано это с тем, что никогда нельзя точно сказать, проникла ли инфекция в плодные оболочки и к эмбриону, не перешла ли она в хроническую форму. Поэтому все последствия (невынашивания, замирание и т.д.) сохраняются до момента родов.
Связано это с тем, что никогда нельзя точно сказать, проникла ли инфекция в плодные оболочки и к эмбриону, не перешла ли она в хроническую форму. Поэтому все последствия (невынашивания, замирание и т.д.) сохраняются до момента родов.
Женщины с кольпитами во время беременности находятся под более пристальным наблюдением врачей, у них чаще проводятся контрольные исследования мазков на флору.
Рекомендуем прочитать статью о вагинозе на ранних сроках беременности. Из нее вы узнаете о заболевании и его причинах, симптомахи последствиях для беременной женщины и ребенка.
А здесь подробнее о коричневых выделениях на ранних сроках беременности.
Кольпит на раннем сроке беременности встречается достаточно часто. Он может иметь инфекционную природу или быть вызван другими причинами (аллергия, раздражение слизистой и т.д.). Часто кольпиты протекают скрыто или с минимальным количеством признаков. Поэтому подтвердить/опровергнуть патологию и назначить наиболее оптимальное и безопасное лечение может только врач.
Похожие статьи
Кольпит при беременности: симптомы и лечение
Кольпит при беременности — нередкое заболевание, которое обнаруживают у будущих мам. Поговорим о том, как проявляется кольпит, по каким симптомам его можно определить, насколько опасно это заболевание.
Как проявляется кольпит
Кольпит — это воспалительный процесс, который распространяется на слизистую оболочку влагалища и влагалищную часть шейки матки. Чаще всего он проявляется обильными выделениями, припухлостью и зудом в области половых органов, дискомфортными ощущениями и болями внизу живота. Нередко воспалительный процесс распространяется на ягодицы и внутреннюю часть бедер — женщина может обнаружить там раздражение.
Различают несколько видов кольпита. Кандидозный кольпит при беременности (или молочница) — грибковое заболевание, с которым сталкиваются очень многие будущие мамы. Проявляется она обильными влагалищными выделениями выраженного белого цвета, зудом и покраснением половых органов. Молочница у женщин в положении опасна тем, что может привести к инфицированию ребенка, поэтому она требует обязательного лечения.
Молочница у женщин в положении опасна тем, что может привести к инфицированию ребенка, поэтому она требует обязательного лечения.
Эмфизематозный кольпит — не менее частый «спутник» беременных. Он проявляется появлением на слизистой оболочке прозрачных пузырьков, наполненных жидкостью. Обычно вскоре после родов это явление проходит.
Кольпит может быть острым и хроническим. Причем второй даже более опасен, поскольку хроническое течение может протекать бессимптомно. Из-за этого болезнь трудно обнаружить, соответственно, и лечение не будет своевременным, что может привести к опасным последствиям. При острой форме заболевания выделения из влагалища могут быть слизисто-гнойными.
Опасность и последствия заболевания
Воспалительный процесс опасен тем, что при его развитии из-за несвоевременного лечения могут возникнуть те или иные осложнения: заражение околоплодных вод, невынашивание беременности, многоводие и т.д. Запущенный кольпит опасен и для ребенка, особенно во время родов, когда может произойти инфицирование. Поэтому при любом дискомфорте, будь то зуд половых органов или выделения, обязательно обращайтесь к врачу. Для диагностики заболевания врач проведет осмотр и возьмет мазок.
Поэтому при любом дискомфорте, будь то зуд половых органов или выделения, обязательно обращайтесь к врачу. Для диагностики заболевания врач проведет осмотр и возьмет мазок.
Как правило, назначают медикаментозное лечение, в том числе антибиотики, а также спринцевание, ванночки, вагинальные свечи и кремы.
Кольпит при беременности — последствия для ребенка
Кольпитом болеет большое число женщин, которым при грамотном лечении удается избавиться от этой проблемы. Чтобы гарантированно излечиться от болезни, необходимо выполнить все этапы лечения и контролировать свое состояние вплоть до родов. Симптомы кольпита характеризуются большой выраженностью, поэтому выявить патологию не составит труда.
Что такое кольпит?
Кольпит опасен
Данное заболевание проявляется при инфицировании слизистой оболочки влагалища патогенными микроорганизмами, что приводит к образованию воспалительного процесса различной степени тяжести.
Из влагалища появляются выделения, в составе которых присутствуют вредные микроорганизмы и продукты распада в большом количестве, что оказывает негативное воздействие на слизистую наружных половых органов.
С симптомами кольпита из всех обратившихся к врачам выявляется до 85 % женщин. Данная информация основана на недавней статистике, так как 15-20 лет назад эта цифра составляла всего до 40 %.
Следует учесть, что патология может образоваться на любом сроке беременности, поэтому к своему организму нужно внимательно относиться в течение всего периода ее прохождения. Наиболее опасно возникновение этого заболевания на 3 триместре, то есть практически перед родами. В этом случае необходимо принимать комплексные, интенсивные меры по излечению, стараясь не навредить плоду.
Виды кольпита
В зависимости от вида микроорганизмов, ставших причиной появления заболевания, кольпит разделается на 2 вида:
- Специфический;
- Неспецифический.

Обильные выделения — симптом кольпита
Вторая разновидность характеризуется тем, что на ее возникновение оказала влияние деятельность условно-патогенной микрофлоры.
Они часто находятся в области влагалища, при этом не оказывает негативного влияния, однако имеет возможность осуществлять разрушающие действия при условии ослабления иммунитета человека или нарушения структуры влагалища.
Специфический кольпит обусловлен деятельностью вирусов, бактерий, микробов, гонококков и других микроорганизмов инфекционной природы.
Разновидности по провокатору заболевания
Трихомонадный кольпит передается половым путем, также возможно заражение при использовании общих предметов обихода. Его вызывают трихомонады. Диагностика болезни выполняется довольно просто, так как заболевание обычно проявляется обильными выделениями пенистого характера, характеризующиеся неприятным запахом.
При беременности наиболее часто развивается дрожжевой кольпит, который в медицине называют кандидозный. Проявления данной разновидности заболевания отмечаются тянущимися выделениями, цвет которых похож на молочный. Можно сравнить их структуру с крошками творога. Если патология не была вылечена быстро, выделения отмечаются запахом, сравнимым с кислым тестом. Одним из характерных симптомов является высокая интенсивность зуда в области влагалища и вульвы. Грибок также может распространиться на мочеиспускательный канал. Лечение в этом случае необходимо проводить незамедлительно, так как при отсутствии необходимых мер болезнь поражает мочевой пузырь и почки.
Проявления данной разновидности заболевания отмечаются тянущимися выделениями, цвет которых похож на молочный. Можно сравнить их структуру с крошками творога. Если патология не была вылечена быстро, выделения отмечаются запахом, сравнимым с кислым тестом. Одним из характерных симптомов является высокая интенсивность зуда в области влагалища и вульвы. Грибок также может распространиться на мочеиспускательный канал. Лечение в этом случае необходимо проводить незамедлительно, так как при отсутствии необходимых мер болезнь поражает мочевой пузырь и почки.
Атрофический кольпит проявляется при снижении выработки эстрогена. Основным симптомом данного заболевания является появления жжения в сочетании с сухостью влагалища, также проявляются болевые ощущения при интимной близости. Для лечения от патологии применяются заменители гормонов.
Причины возникновения
Беременность оказывает предрасполагающее влияние на появление и развитие кольпита. Такая предрасположенность объясняется 2 фактами:
- Во всех фазах вынашивания плода организм беременной женщины переживает иммуносупрессию.
 Его защитные силы находятся в стадии упадка. Этот процесс намеренно регулируется организмом, так как иммунитет матери не должен навредить нормальному развитию плода.
Его защитные силы находятся в стадии упадка. Этот процесс намеренно регулируется организмом, так как иммунитет матери не должен навредить нормальному развитию плода. - Происходят перемены в гормональном фоне, что оказывает непосредственное влияние на особенности среды во влагалище. В нормальном состоянии она является кислой, а при беременности постепенно меняется на щелочную.
Основными факторами риска развития кольпита пр беременности являются:
- Начало половой жизни в возрасте ранее 16 лет.
- Большое количество половых партнеров, причем не только в период, предшествующий беременности, но и в далеком прошлом.
- Прохождение курса антибактериального лечения (прием антибиотиков в больших количествах, особенно при пероральном использовании).
- Ношение тесного нижнего белья.
- Использование одежды, состоящей преимущественно из синтетики.
- Неправильное питание, отказ от важных микроэлементов путем удаления содержащих их продуктов из рациона.

- Постоянные аллергические реакции. (Особенно это касается постоянных негативных проявлений непереносимости компонентов состава средств гигиены. Хроническое раздражение слизистой приводит к изменению микрофлоры и повышению уязвимости для действия вредных микроорганизмов).
- Повреждения структуры слизистой от химического или физического воздействия (применение неподходящих средств народной медицины, неаккуратное выполнение спринцевания).
- Недостаточно частое выполнение мероприятий по обеспечению личной гигиены половых органов.
- Нарушения эндокринного обмена хронического характера.
Симптомы кольпита
Проявляются патологические признаки:
- При остром течении заболевания симптомы проявляются очень выражено. Особенно это проявляется в количестве выделений. У беременных женщин их больше, чем при заболевании в обычном состоянии. Их объем является настолько значимым, что при попадании на половые губы они провоцируют реакции раздражения.

- Если процесс запущен, а также при пренебрежении правилами личной гигиены количество выделений увеличивается, поэтому раздражительные реакции могут перейти на внутреннюю поверхность бедер и лобок.
- Кожа меняет нормальный цвет на красный, который с течением болезни становится более насыщенным. Раздраженная поверхность зудит.
- На приеме у гинеколога замечается гиперемия слизистой влагалища, также отмечается явный отек. На стенках влагалища располагаются выделения, которые могут иметь белый или желтый цвет, наиболее опасным считается зеленый оттенок.
- Выделения имеют болезненный цвет и неприятный запах.
На первых стадиях кольпит часто выражается постоянным зудом и ощущением жжения не только в районе влагалища, но и в прилегающих к нему областях. Отличительной чертой кольпита является усиление зуда при ходьбе или повышении физической нагрузки. Также данные проявления усиливаются при нарушениях сбалансированной диеты, состоящей только из полезных продуктов.
Также данные проявления усиливаются при нарушениях сбалансированной диеты, состоящей только из полезных продуктов.
Если отсутствует должное лечение, характер выделений постепенно меняется, так как в них присутствует все больше вредных микроорганизмов. Из-за этого хроническое раздражение влагалища может перейти в эрозию шейки матки. Кровянистые выделения могут появляться не всегда. Обычно кровь выделяется при непосредственном контакте с шейкой матки, что может происходить при половом контакте или выполнении спринцевания.
У беременных есть отличительные особенности проявления кольпита. При развитии заболевания появляются боли в низу живота, имеющие тянущий характер. Это происходит при раздражении влагалища и шейки матки.
Лечение кольпита
Чем лечит кольпит при беременности решает врач на основании проведенных анализов.
Для достижения стойкого результата и ликвидации негативных симптомов применяют антибиотики.
Беременным такие средства противопоказаны, поэтому их назначают в исключительных случаях. Актуально местное лечение, которое складывается из применения суппозиториев, мазей и кремов.
Актуально местное лечение, которое складывается из применения суппозиториев, мазей и кремов.
Используются такие препараты:
- Тержинан, Гексикон предпочтительными препаратами. так как абсолютно безвредны как для беременной женщины, так и для плода. Необходимо применять их каждый день в вечернее время, соблюдая курс в течение 7-14 суток.
- Бетадин можно использовать исключительно до 12 недель беременности. Данное правило необходимо соблюдать, так как йод, находящийся в составе препарата, способен вызвать нарушения в функционировании щитовидной железы плода.
- Полижинакс во время беременности использовать не рекомендуется. однако он актуален на последних неделях перед родами. При возникновении кольпита на последних сроках необходимо применить это средство, чтобы использовать сильные меры для излечения от патологии.
- Клион-Д, Метромикон Нео, Нео-Пенотран форте, Мератин-Комби используются для лечения трихомодального вагинита.
 Их следует использовать трансвагинально раз в сутки. Курс продолжается в течение 10 суток. Средства можно использовать максимум в течение 14 дней.
Их следует использовать трансвагинально раз в сутки. Курс продолжается в течение 10 суток. Средства можно использовать максимум в течение 14 дней. - Пимафуцин, Клотримазол после 1 триместра, Нистатин и Натрия тетраборат используется для ликвидации кольпита грибковой природы.
Применение свечек Гексикон для лечения кольпита
Один курс терапии этим средством, длящийся примерно 10 дней, оказывает выраженный клинический эффект. Необходимо применять свечи 2 раза в сутки по одному суппозиторию.
У пациентов быстро снимаются основные симптомы вагинита, такие как зуд, жжение, неприятные ощущения, отек и выделение избыточного количеств слизи. При применении бактериоскопии примерно у 15 % пациентов отмечается небольшое количество лейкоцитов на месте заболевания, у большинства они отсутствуют. Также у всех проходящих лечение наступает выраженный положительный эффектов в виде полной ликвидации воспалительного процесса.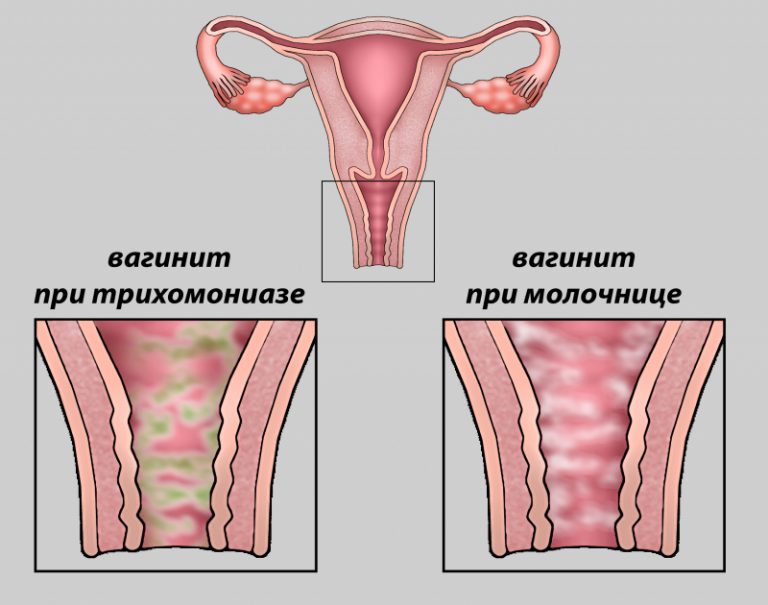
Если кольпит сопровождается выраженной лейкоцитарной реакцией, то побороть его с помощью данного лекарственного средства будет сложнее, однако процесс лечения характеризуется как более легкий и всегда приносит положительные результаты.
Примерно у 90 % больных исчезают жалобы, связанны с неприятными ощущениями в области влагалища. Около 93 % отмечают, что быстро избавляются от признаков как гиперемия, отек и выделения большого количества слизи. При осуществлении лечения вагинита в более сложных случаях у больных всегда наступал положительный эффект, причем имел он наиболее выраженную форму. У 3 % запущенных случаев отмечаются умеренным положительным эффектом от применения препарата, однако неудовлетворительных результатов не обнаружено.
Свечи Гексикон отмечаются такими характеристиками:
- Действенное лекарственное средство, предназначенное главным образом для избавления от кольпита неспецифической природы. 90 % всех пациентов получают от него положительный результат, заключающийся в полном излечении от заболевания.

- Положительные свойства препарата проявляются в рекордные сроки, лекарство оказывает пролонгированный эффект.
- Чтобы заранее определить эффективность средства, необходимо оценить показатели лейкоцитоза при взятии влагалищного мазка. Чем они ниже, тем больше гарантия помощи препарата.
Народные методы
Совместно с этиотопным лечением можно использовать сидячие ванночки и спринцевания, также актуальны регулярные промывания влагалища. Спринцевание позволяет вымыть вредных микроорганизмов из влагалища, однако при беременности врачи не рекомендуют применять его, так как оно может оказать вредное воздействие на протекание беременности. Если принято решением об их использовании, следует учесть, что для достижения положительного эффекта их нужно применять в течение более 4 суток.
С помощью ванночек и регулярных промываний купируются неприятные симптомы, такие как воспаление, жжение, уменьшается количество патологически выделяемой слизи. Можно использовать лекарственные растворы, созданные на основе трав. Часто используют зверобой, мать-и-мачеху, мяту, ромашку, календулу. Ванночки нужно применять регулярно, однако непрерывный курс не должен составлять более 14 дней.
Можно использовать лекарственные растворы, созданные на основе трав. Часто используют зверобой, мать-и-мачеху, мяту, ромашку, календулу. Ванночки нужно применять регулярно, однако непрерывный курс не должен составлять более 14 дней.
Для лечения кольпита применяются комплексные меры, состоящие из использования мер гигиены постановки специальных свеч и практиковании народных методов. Если вовремя обратить внимание на существование патологии, есть возможность полностью излечиться от нее без вреда для ребенка.
Похожие статьи
Кольпит при беременности
Совсем немного времени назад диагноз «кольпит» ставился довольно редко, чего не скажешь о наших днях. Сегодня с этим заболеванием сталкивается практически 80% женщин, которые находятся на учете у гинеколога.
Кольпит у беременных и тех, кто не находится в положении, представляет собой воспалительный процесс, который локализуется во влагалище и на влагалищном отделе маточной шейки. Он сопровождается значительной отечностью слизистых покровов, выделением гнойной и белой слизи, имеющей неприятный запах. Причинами кольпита при беременности вполне может стать:
Он сопровождается значительной отечностью слизистых покровов, выделением гнойной и белой слизи, имеющей неприятный запах. Причинами кольпита при беременности вполне может стать:
Кольпит еще может носить название нелеченного вагинита и вполне способен спровоцировать эндометрит, эрозию шейки матки, поспособствовать нарушению репродуктивной функции и привести к бесплодию.
Существует множество косвенных причин, способных вызвать воспаление, таких как: ранняя беспорядочная половая жизнь, экология, дороговизна необходимого начального лечения.
Симптомы кольпита при беременности
Признаки наличия заболевания могут несколько меняться в зависимости от того, в какой форме оно протекает. Острый кольпит при беременности просто не может остаться незамеченным, поскольку он сопровождается такими резко выраженными симптомами как:
- покраснение и опухание слизистых влагалища;
- на наружных половых органах появляется ощущение острого зуда и жжения;
- возникают ноющие, давящие и распирающие ощущения в области органов малого таза и внизу живота;
- женщина отмечает появление обильных выделений из влагалища, которые характеризуются гнилостным, отвратительным запахом, а их цвет может быть как белым или гнойным, так и иметь примеси крови.

Если отсутствует необходимое лечение кольпита при беременности, то заболевание вполне способно перекинуться на внутреннюю часть бедер, ягодицы и поражать важные репродуктивные органы: матку, придатки и прочее.
Хроническая форма заболевания протекает почти без симптомов, что значительно осложняет его выявление. Именно поэтому лечение кольпита во время беременности, который имеет скрытую форму, часто назначается несвоевременно, когда болезнь находится в самом «расцвете».
Чем лечить кольпит при беременности?
Терапевтические меры, направленные на избавление от воспаления, чрезвычайно обширны и включают в себя прием химических медикаментов, антибиотиков, прохождение физиотерапии, необходимость делать ванночки с кислой средой и аппликации из мазей. Также врачами назначается специальная диета и прием отваров из трав.
Лечение кандидозного кольпита при беременности затруднено, поскольку многие самые эффективные препараты нельзя принимать в процессе вынашивания. Доза разрешенных медикаментов значительно увеличивается, чего также бывает недостаточно. Именно поэтому рекомендуется совмещать химические способы лечения с народными, то есть делать спринцевание из отваров лекарственных трав, принимать сидячие ванночки. Врачи советуют использовать вагинальные и ректальные свечи от кольпита при беременности, мази, гели и многое другое.
Доза разрешенных медикаментов значительно увеличивается, чего также бывает недостаточно. Именно поэтому рекомендуется совмещать химические способы лечения с народными, то есть делать спринцевание из отваров лекарственных трав, принимать сидячие ванночки. Врачи советуют использовать вагинальные и ректальные свечи от кольпита при беременности, мази, гели и многое другое.
Следует заметить, что выбор препаратов нужно доверить проверенному врачу-гинекологу, который ведет беременность с самого начала. Заниматься самоизлечением строго воспрещается.
Последствия кольпита при беременности
В период вынашивания ребенка данное заболевание вполне способно совершить «восхождение» к матке и проникнуть в ее середину. Это чревато инфицированием плода, как во время беременности, так и в процессе родоразрешения. Также появившийся неспецифический кольпит при беременности вполне может спровоцировать невынашивание, заражение амниотической жидкости, многоводие, роды раньше срока и прочие патологические ситуации.
симптомы и последствия для ребенка
Заметив влагалищные выделения во время беременности, многие женщины впадают в панику. Это неудивительно. Ведь к тревоге за свое здоровье присоединяются переживания о состоянии плода. Выделения могут сигнализировать о наличии разных заболеваний, в том числе кольпита при беременности. Как проявляется это заболевание, чем оно опасно для женщины и ребенка, сложно ли его лечить?
Этиология
Кольпитом (вагинитом) называется воспаление слизистой оболочки влагалища. Сегодня с этой проблемой знакомы примерно 70–80% женщин фертильного возраста. Не обходит она стороной и будущих мамочек.
Во время беременности патология может развиться на фоне переохлаждения либо стать следствием пережитого нервного напряжения. Есть и другие причины, например:
- Гормональная перестройка организма, которая является неотъемлемым следствием беременности.
 На фоне дисбаланса гормонов иммунная система ослабевает, и позволяет патогенным микроорганизмам беспрепятственно размножаться.
На фоне дисбаланса гормонов иммунная система ослабевает, и позволяет патогенным микроорганизмам беспрепятственно размножаться. - Нарушение микрофлоры влагалища (бактериальный вагиноз).
- Проникновение в организм различных вирусов и грибков. Например, грибки рода Candida могут провоцировать кандидозный (или дрожжевой) кольпит.
- Механические повреждения.
- Несоблюдение основ интимной гигиены.
- Частые спринцевания. Они смывают естественную защитную среду слизистой оболочки, угнетая ее защитные функции.
- Продолжительный прием антибиотиков.
- Аллергии, развивающиеся из-за применения интравагинальных препаратов.
- Нарушения эндокринной системы (не связанные с гормональным дисбалансом, обусловленным беременностью).
В некоторых случаях кольпит при беременности сочетается с циститом, вульвитом, уретритом, эндоцервицитом. Происходит это вследствие вовлечения в воспалительный процесс органов малого таза. Также кольпит часто развивается на фоне различных гинекологических заболеваний, в том числе молочницы, трихомониаза, герпеса гениталий, уреплазмоза и прочих вирусных патологий.
Виды
Выделяют много видов кольпита, в зависимости от причин, вызвавших его. Все их можно объединить в две группы: специфическую и неспецифическую.
Специфический инфекционный вагинит
Развивается под влиянием вирусов, передающихся при сексуальном контакте. Заболевание, как правило, проявляется остро, протекает бурно. Характерны влагалищные выделения (молочно-белые, со слизью, кровью, гноем). Нередко болезнь сопровождается высокой температурой и высыпаниями на теле и гениталиях. Специфический инфекционный вагинит требует безотлагательной терапии с использованием антибиотиков.
К этой группе относится трихомонадный кольпит, возбудителем которого является бактерия Trichomona vaginali. Беременным женщинам он передается преимущественно от мужчин во время сексуального акта. Не исключено также заражение бытовым путем (через предметы личной гигиены). Для него характерны пенистые выделения.
Для него характерны пенистые выделения.
Неспецифический вагинит
Более характерен для беременных. Часто заболевание протекает в хронической форме, сопровождаясь местными (влагалищными) проявлениями. В лечении патологии требуется комплексный подход, направленный не только на устранение дискомфортной симптоматики, но и повышение иммунитета.
К этой категории относится кандидозный (дрожжевой) кольпит, который провоцируется грибком рода Candida. В здоровом организме он присутствует в умеренных количествах, однако, под влиянием определенных факторов, начинает бесконтрольно размножаться.
Проявления
Кольпит при беременности может сопровождаться разными симптомами. Выраженность их зависит от формы заболевания. Острое течение недуга не заметить невозможно, так как болезнь сопровождается сильным дискомфортом:
- Зудом в области гениталий, их покраснением, сильным отеком.
- Болями в внизу живота (в т. ч. во время секса).
- Выделениями: творожистыми, слизистыми, с примесями крови и гноя, со зловонным запахом или без.

Особенно женщину в положении должны насторожить сильные выделения с резким запахом, непонятного цвета и консистенции.
При хронической форме вагинита симптоматика стертая, может вовсе отсутствовать. Из-за этого выявить болезнь и вовремя назначить лечение проблематично. В этом случае не исключены серьезные осложнения.
Во время беременности наиболее распространен дрожжевой (кандидозный) кольпит, обусловленный гормональной перестройкой организма. Для него характерны сильные творожистые выделения, молочного цвета с кислым запахом. Также больные отмечают зуд и жжение в районе гениталий. Если вагинит распространяется на мочеиспускательный канал, характерно болезненное мочеиспускание и частые позывы в туалет.
В чем опасность?
Кольпит при беременности способен доставить женщине дискомфорт. Но не в этом его главная опасность. Не вовремя начатое лечение чревато негативными последствиями не только для будущей матери, но и ребенка:
- Распространение инфекции.
 Патогенные агенты и грибки, провоцирующие патологию, могут поражать другие ткани и органы: мочевой пузырь, почки, матку, вызывая развитие более серьезных заболеваний и осложняя течение беременности.
Патогенные агенты и грибки, провоцирующие патологию, могут поражать другие ткани и органы: мочевой пузырь, почки, матку, вызывая развитие более серьезных заболеваний и осложняя течение беременности. - Травмирование тканей. Наличие хронического кольпита чревато повреждениями и разрывами родовых путей. Даже при нормальном процессе родов не исключены разрывы и, как следствие, развитие обильного кровотечения.
- Риск выкидыша. При наличии воспалительных процессов вероятность самопроизвольного аборта увеличивается на 20-40%.
- Развитие после родов гнойных и некротических процессов: суперинфекции, нагноение швов.
- Эндометрит. Если иммунная система ослаблена, инфекционный возбудитель может проникнуть в матку, спровоцировать воспаление эндометрия.
- Воспаление придатков: яичников и маточных труб с тяжелыми гнойными осложнениями.
- Бесплодие. Возникает из-за спаек в репродуктивных органах, что приводит к неспособности зачать ребенка.
Особенно опасен кольпит в последние недели перед родами. Возможно многоводие, самопроизвольное прерывание беременности. Прогрессирование недуга чревато проникновением вируса в околоплодные воды и инфицированием плода.
Возможно многоводие, самопроизвольное прерывание беременности. Прогрессирование недуга чревато проникновением вируса в околоплодные воды и инфицированием плода.
Лечение
Лечение кольпита при беременности необходимо, независимо от того, как протекает болезнь. Комплексная терапия непременно включает диетотерапию с ограничением солений, копченостей, жареной пищи, а также полное исключение сексуальных контактов на период лечения. Если болезнь вызвана венерическими инфекциями, необходимо провести лечение партнера женщины.
Важно понимать, что во время беременности лечение кольпита не приемлет никакой самодеятельности. Назначая препараты себе самостоятельно, женщина может навредить не только себе, но и будущему ребенку.
Препараты
Главная задача врача, занимающегося лечением кольпита – устранить возбудителя воспаления (венерическую инфекцию, грибок, стафилококк и пр.). Так как причин, вызывающих болезнь, достаточно много, выбор препаратов для ее лечения также велик. Это:
Это:
- Антибиотики.
- Противогрибковые средства.
- Противопротозойные препараты.
- Иммуностимуляторы и иммуномодуляторы.
Проблема лечения кольпита во время беременности состоит в том, что многие из действительно эффективных препаратов противопоказаны в этом периоде. Поэтому врачу приходится выбирать наименее безопасные средства, которые отличаются меньшей эффективностью.
Антибиотики женщинам в положении назначают только в крайних случаях. Прежде чем выбрать антибактериальный препарат, женщине проводят лабораторную диагностику на предмет выявления чувствительности возбудителя.
Вопрос о том, какими препаратами лечить вагинит во время беременности, врач решает, основываясь на результатах клинических исследований. Преимущественно женщинам прописывают свечи, крема и мази для вагинального применения:
- Тержинан, Гексикон – успешно устраняют кольпиты различной природы.
- Бетадин – назначают в первом триместре беременности.
 В его составе присутствует йод, который на более поздних сроках может вызвать гипертиреоз у ребенка.
В его составе присутствует йод, который на более поздних сроках может вызвать гипертиреоз у ребенка. - Клион-Д, Нео-Пенторан форте, Метромикон Нео и другие препараты на основе метронидазола – рекомендуются при трихомонадном кольпите. Применяются после 12 недели беременности вплоть до начала кормления.
- Пимафуцин – успешно справляются с дрожжевым и трихомонадным кольпитом.
- Нистатин – применяются для терапии дрожжевой инвазии. Он безопасен для женщин в положении, однако, отличается не слишком высоким клиническим действием.
- Ваготил – успешно нейтрализует кандидоз и трихомоноз. Использовать препарат следует с осторожностью, так как при комбинации с щелочными средствами возможен ожог слизистой оболочки.
Для укрепления иммунитета врач может назначать общеукрепляющие средства. Они стимулируют иммунную систему, благодаря чему лечение недуга проходит быстрее и эффективнее.
Лечение народными методами
Наряду с применением лекарственных средств, гинекологи могут порекомендовать женщине в положении вспомогательную терапию фитопрепаратами. Применять их следует только под присмотром врача, особенно это касается спринцеваний отварами лекарственных растений. Они вымывают естественную флору из влагалища и создают благоприятные условия для дальнейшего распространения инфекции.
Применять их следует только под присмотром врача, особенно это касается спринцеваний отварами лекарственных растений. Они вымывают естественную флору из влагалища и создают благоприятные условия для дальнейшего распространения инфекции.
Чаще всего женщинам в положении для облегчения симптомов кольпита рекомендуют сидячие ванночки. Применяют отвары растений, обладающих ранозаживляющим, регенерирующим, противовоспалительным свойствами: ромашка, календула, кора дуба, мать-и-мачеха.
Меры профилактики
Главным методом предупреждения кольпита является соблюдение гигиены тела и половых органов, которое включает:
- Мытье гениталий минимум два раза в день (утром и вечером).
- Ношение только чистого и тщательно выглаженного нательного белья.
- Использование только собственных средств гигиены (полотенца и пр.).
Во время секса рекомендуется пользоваться презервативом, крайне нежелательны случайные половые связи.
Женщине следует заблаговременно лечить патологии репродуктивной системы, так как они способны ослабить иммунитет и поспособствовать развитию кольпита во время беременности. Общими профилактическими методами являются:
Общими профилактическими методами являются:
- Закаливание.
- Прием витаминно-минеральных комплексов.
- Регулярные осмотры у гинеколога.
- Отказ от нательного белья из синтетики.
- Отказ от тесной одежды.
Любое заболевание при отсутствии грамотного лечения, чревато нежелательными последствиями. При первых симптомах кольпита беременной женщине следует обратиться к гинекологу, ведь она несет ответственность не только за свою жизнь.
Выбор антимикробного лечения аэробного вагинита
Дондерс Г.Г. Определение и классификация аномальной микрофлоры влагалища. Лучшая практика Res Clin Obstet Gynaecol. 2007. 21 (3): 355–73.
Артикул PubMed Google ученый
Дондерс Г. Мы, специалисты по вульвовагинитам. Am J Obstet Gynecol. 2001. 184 (2): 248–9.
Am J Obstet Gynecol. 2001. 184 (2): 248–9.
Артикул CAS PubMed Google ученый
Donders GG, Vereecken A, Bosmans E, Dekeersmaecker A, Salembier G, Spitz B. Определение типа аномальной микрофлоры влагалища, отличной от бактериального вагиноза: аэробный вагинит. BJOG. 2002. 109 (1): 34–43. В этой статье описывается первоначальное определение аэробного вагинита (АВ) и приводятся доказательства воспаления и цитологических отклонений, которые отличают это состояние от хорошо известного бактериального вагиноза .
Артикул PubMed Google ученый
Gardner HL. Десквамативный воспалительный вагинит: новое определение. Am J Obstet Gynecol. 1968. 102 (8): 1102–5.
CAS PubMed Google ученый
Мерфи Р. Десквамативный воспалительный вагинит. Dermatol Ther. 2004. 17 (1): 47–9.
Артикул PubMed Google ученый
Nyirjesy P. Ведение хронического вагинита. Obstet Gynecol.2014; 124 (6): 1135–46.
Артикул PubMed Google ученый
Оутс Дж. К., Роуэн Д. Десквамативный воспалительный вагинит. Обзор. Genitourin Med. 1990. 66 (4): 275–9.
PubMed Central CAS PubMed Google ученый
Райхман О., Собель Дж. Десквамативный воспалительный вагинит. Лучшая практика Res Clin Obstet Gynaecol. 2014; 28 (7): 1042–50.
2014; 28 (7): 1042–50.
Артикул PubMed Google ученый
Mirmonsef P, Gilbert D, Zariffard MR, Hamaker BR, Kaur A, Landay AL, et al. Влияние комменсальных бактерий на врожденный иммунный ответ в женских половых путях. Am J Reprod Immunol. 2011; 65 (3): 190–5.
Артикул PubMed Central CAS PubMed Google ученый
Cauci S, Driussi S, Guaschino S, Isola M, Quadrifoglio F. Корреляция локальных уровней интерлейкина-1бета со специфическим ответом IgA против цитолизина Gardnerella vaginalis у женщин с бактериальным вагинозом.Am J Reprod Immunol. 2002. 47 (5): 257–64.
Артикул PubMed Google ученый
Митчелл К.М., Балкус Дж., Агнью К.Дж., Кон С., Люк А., Лоулер Р. и др. Бактериальный вагиноз, а не ВИЧ, в первую очередь ответственен за повышение вагинальной концентрации провоспалительных цитокинов. AIDS Res Hum Retrovir. 2008. 24 (5): 667–71.
Артикул CAS PubMed Google ученый
Николайчук Н., Андерш Б., Фальсен Э., Стромбек Л., Маттсби-Бальцер И. Микробиота нижних отделов половых путей по отношению к уровням цитокинов, SLPI и эндотоксинов: применение гибридизации ДНК-ДНК в шахматном порядке (CDH). APMIS. 2008. 116 (4): 263–77.
Артикул CAS PubMed Google ученый
Дондерс Г.Г., Босманс Э., Декерсмакер А., Вереекен А., Ван Б.Б. , Шпиц Б. Патогенез аномальной бактериальной флоры влагалища.Am J Obstet Gynecol. 2000. 182 (4): 872–8.
, Шпиц Б. Патогенез аномальной бактериальной флоры влагалища.Am J Obstet Gynecol. 2000. 182 (4): 872–8.
Артикул CAS PubMed Google ученый
Маркони С., Сантос-Гретти М.М., Парада С.М., Понтес А., Понтеш АГ, Гиральдо ПК и др. Уровни провоспалительных цитокинов в цервиковагинале повышаются во время хламидийной инфекции при бактериальном вагинозе, но не при преобладании лактобактерий флоры. J Low Genit Tract Dis. 2014; 18 (3): 261–5.
Артикул PubMed Google ученый
Briselden AM, Moncla BJ, Stevens CE, Hillier SL. Сиалидазы (нейраминидазы) при бактериальном вагинозе и микрофлоре, связанной с бактериальным вагинозом. J Clin Microbiol. 1992. 30 (3): 663–6.
PubMed Central CAS PubMed Google ученый
Cauci S, Driussi S, Monte R, Lanzafame P, Pitzus E, Quadrifoglio F. Иммуноглобулин Ответ против гемолизина Gardnerella vaginalis и активности сиалидазы при бактериальном вагинозе.Am J Obstet Gynecol. 1998. 178 (3): 511–5.
Артикул CAS PubMed Google ученый
Cauci S, Monte R, Driussi S, Lanzafame P, Quadrifoglio F. Нарушение иммунной системы слизистой оболочки: расщепление IgA и IgM обнаружено в смывах из влагалища у подгруппы пациентов с бактериальным вагинозом. J Infect Dis. 1998. 178 (6): 1698–706.
Артикул CAS PubMed Google ученый
Cauci S, Thorsen P, Schendel DE, Bremmelgaard A, Quadrifoglio F, Guaschino S. Определение иммуноглобулина A против гемолизина, сиалидазы и пролидазы Gardnerella vaginalis во влагалищной жидкости: последствия для неблагоприятных исходов беременности. J Clin Microbiol. 2003. 41 (1): 435–8.
J Clin Microbiol. 2003. 41 (1): 435–8.
Артикул PubMed Central CAS PubMed Google ученый
Маркони К., Дондерс Г.Г., Беллен Дж., Браун Д.Р., Парада С.М., Сильва М.Г.Активность сиалидазы при аэробном вагините равна уровню при бактериальном вагинозе. Eur J Obstet Gynecol Reprod Biol. 2013. 167 (2): 205–9.
Артикул CAS PubMed Google ученый
Маркони К., Дондерс Г.Г., Мартин Л.Ф., Рамос Б.Р., Дуарте М.Т., Парада С.М. и др. Хламидийная инфекция в популяции высокого риска: связь с микрофлорой влагалища. Arch Gynecol Obstet. 2012. 285 (4): 1013–8.
Артикул PubMed Google ученый
Donders GG, Van BB, Van de Walle P, Kaiser RR, Pohlig G, Gonser S и др. Влияние лиофилизированных лактобацилл и 0,03 мг эстриола (Gynoflor®) на вагинит и вагиноз с нарушенной микрофлорой влагалища: многоцентровое рандомизированное одинарное слепое пилотное исследование с активным контролем. Gynecol Obstet Investig. 2010. 70 (4): 264–72.
Артикул CAS Google ученый
Donders G, Neven P, Moegele M, Lintermans A, Bellen G, Prasauskas V, et al.Вагинальные таблетки ультранизких доз эстриола и Lactobacillus acidophilus (Гинофлор ((R))) для лечения вагинальной атрофии у пациентов с раком груди в постменопаузе, принимающих ингибиторы ароматазы: фармакокинетика, безопасность и эффективность, фаза I клинического исследования. Лечение рака груди Res. 2014; 145 (2): 371–9.
Артикул PubMed Central CAS PubMed Google ученый
Хан Ц., Ву В., Фан А, Ван И, Чжан Х, Чу З и др. Достижения в диагностике и лечении аэробного вагинита.Arch Gynecol Obstet 2015; 291 (2): 251–7. Совершенное состояние современных возможностей лечения AV.
Хаас Д.М., Морган С., Контрерас К. Вагинальный препарат с антисептическим раствором перед кесаревым сечением для предотвращения послеоперационных инфекций. Кокрановская база данных Syst Rev.2013; 1, CD007892.
PubMed Google ученый
Ахиллес С.Л., Ривз М.Ф. Профилактика инфицирования после искусственного аборта: дата выпуска октябрь 2010 г .: Руководство SFP 20102.Контрацепция. 2011. 83 (4): 295–309.
Артикул PubMed Google ученый
Tsai YC, Lin MY, Chen SH, Chung MT, Loo TC, Huang KF, et al. Дезинфекция влагалища повидон-йодом непосредственно перед извлечением ооцитов эффективна для предотвращения образования тазовых абсцессов без ущерба для результатов ЭКО-ЭКО. J Assist Reprod Genet. 2005. 22 (4): 173–5.
Артикул PubMed Central PubMed Google ученый
Wewalka G, Stary A, Bosse B, Duerr HE, Reimer K. Эффективность вагинальных суппозиториев с повидон-йодом при лечении бактериального вагиноза. Дерматология. 2002; 204 Suppl 1: 79–85.
Артикул CAS PubMed Google ученый
Мумтаз С., Ахмад М., Афтаб I, Ахтар Н., Ул Х.М., Хамид А. Аэробные вагинальные патогены и характер их чувствительности. J Ayub Med Coll Abbottabad. 2008. 20 (1): 113–7.
J Ayub Med Coll Abbottabad. 2008. 20 (1): 113–7.
PubMed Google ученый
Fan A, Yue Y, Geng N, Zhang H, Wang Y, Xue F. Аэробный вагинит и смешанные инфекции: сравнение клинических и лабораторных данных. Arch Gynecol Obstet. 2013. 287 (2): 329–35.
Артикул PubMed Google ученый
Monif GR. Полуколичественные бактериальные наблюдения при стрептококковом вульвовагините группы B. Заражение Dis Obstet Gynecol. 1999. 7 (5): 227–9.
Артикул PubMed Central CAS PubMed Google ученый
Cool-Foley AA, Nathan C, O’Donovan III C, Simon D. Ликвидация метициллин-резистентного вагинита Staphylococcus aureus с помощью мупироцина. DICP. 1991. 25 (12): 1331–3.
Ликвидация метициллин-резистентного вагинита Staphylococcus aureus с помощью мупироцина. DICP. 1991. 25 (12): 1331–3.
CAS PubMed Google ученый
Verstraelen H, Verhelst R, Vaneechoutte M, Temmerman M. Стрептококковый вагинит группы A: нераспознанная причина вагинальных симптомов у взрослых женщин. Arch Gynecol Obstet. 2011. 284 (1): 95–8.
Артикул PubMed Google ученый
van der Meijden WI, Ewing PC. Папулезный кольпит: отдельная клиническая картина? Симптомы, признаки, гистопатологический диагноз и лечение у ряда пациентов, осмотренных в клинике вульвы в Роттердаме. J Low Genit Tract Dis. 2011; 15 (1): 60–5.
Артикул PubMed Google ученый
Kasten MJ. Клиндамицин, метронидазол и хлорамфеникол. Mayo Clin Proc. 1999. 74 (8): 825–33.
Артикул CAS PubMed Google ученый
Sobel JD. Десквамативный воспалительный вагинит: новая подгруппа гнойного вагинита, поддающаяся местной терапии 2% клиндамицином. Am J Obstet Gynecol. 1994. 171 (5): 1215–20.
Артикул CAS PubMed Google ученый
Sobel JD, Reichman O, Misra D, Yoo W. Прогноз и лечение десквамативного воспалительного вагинита. Obstet Gynecol. 2011. 117 (4): 850–5.
Артикул PubMed Google ученый
Вудс CR. Макролид-индуцируемая устойчивость к клиндамицину и D-тест. Pediatr Infect Dis J. 2009; 28 (12): 1115–8.
Артикул PubMed Google ученый
Sabol KE, Echevarria KL, Lewis JS. Связанный с сообществом устойчивый к метициллину Staphylococcus aureus: новая ошибка, старые лекарства. Энн Фармакотер. 2006. 40 (6): 1125–33.
Артикул CAS PubMed Google ученый
Лин К., Тьерно-младший П.М., Комисар А. Повышение устойчивости к антибиотикам видов стрептококков в Нью-Йорке. Ларингоскоп. 2004. 114 (7): 1147–50.
Артикул CAS PubMed Google ученый
Tempera G, Фурнери PM. Лечение аэробного вагинита. Gynecol Obstet Investig. 2010. 70 (4): 244–9.
Артикул Google ученый
Tempera G, Abbadessa G, Bonfiglio G, Cammarata E, Cianci A, Corsello S, et al.Местный канамицин: эффективный терапевтический вариант при аэробном вагините. J Chemother. 2006. 18 (4): 409–14. Хорошо спланированное исследование, в котором тестируются 2 варианта местного лечения AV .
Артикул CAS PubMed Google ученый
Tempera G, Bonfiglio G, Cammarata E, Corsello S, Cianci A. Микробиологические / клинические характеристики и валидация местной терапии канамицином при аэробном вагините: пилотное исследование. Int J Antimicrob Agents.2004. 24 (1): 85–8.
Int J Antimicrob Agents.2004. 24 (1): 85–8.
Артикул CAS PubMed Google ученый
Jaisamrarn U, Triratanachat S, Chaikittisilpa S, Grob P, Prasauskas V, Taechakraichana N. Сверхнизкие дозы эстриола и лактобактерий в местном лечении постменопаузальной атрофии влагалища. Климактерический. 2013. 16 (3): 347–55.
Артикул PubMed Central CAS PubMed Google ученый
Buchholz S, Mogele M, Lintermans A, Bellen G, Prasauskas V, Ortmann O, et al. Комбинированная вагинальная терапия эстриолом и лактобациллами (гинофлор) и качество сексуальной жизни у пациентов с раком груди с атрофическим вагинитом, леченных ингибиторами ароматазы. Climacteric 2014; 1–23. DOI: 10.3109 / 13697137. 2014.991301.
2014.991301.
Дондерс Г.Г., Верикен А., Босманс Э., Шпиц Б. Вагинальные цитокины при нормальной беременности. Am J Obstet Gynecol. 2003. 189 (5): 1433–8.
Артикул CAS PubMed Google ученый
Дондерс Г.Г., Ван С.К., Беллен Дж., Рейбрук Р., Ван ден Бош Т., Рифаген I и др. Прогностическое значение для преждевременных родов с аномальной микрофлорой влагалища, бактериальным вагинозом и аэробным вагинитом в течение первого триместра беременности. BJOG. 2009. 116 (10): 1315–24.
Артикул CAS PubMed Google ученый
Curzik D, Drazancic A, Hrgovic Z. Неспецифический аэробный вагинит и беременность. Fetal Diagn Ther. 2001. 16 (3): 187–92.
Fetal Diagn Ther. 2001. 16 (3): 187–92.
Артикул CAS PubMed Google ученый
Резеберга Д., Лаздане Г., Кройца Дж., Соколова Л., Дондерс Г.Г. Гистологическое воспаление плаценты и инфекции репродуктивного тракта у беременных из группы низкого риска в Латвии. Acta Obstet Gynecol Scand. 2008. 87 (3): 360–5.
Артикул PubMed Google ученый
Дондерс Г., Беллен Дж., Резеберга Д.Аэробный вагинит при беременности. BJOG. 2011. 118 (10): 1163–70.
Артикул PubMed Google ученый
Lamont RF, Nhan-Chang CL, Sobel JD, Workowski K, Conde-Agudelo A, Romero R. Лечение аномальной микрофлоры влагалища на ранних сроках беременности клиндамицином для профилактики спонтанных преждевременных родов: систематический обзор и метаанализ. Am J Obstet Gynecol. 2011; 205 (3): 177–90.
Лечение аномальной микрофлоры влагалища на ранних сроках беременности клиндамицином для профилактики спонтанных преждевременных родов: систематический обзор и метаанализ. Am J Obstet Gynecol. 2011; 205 (3): 177–90.
Артикул PubMed Central PubMed Google ученый
Kiss H, Petricevic L, Husslein P. Проспективное рандомизированное контролируемое исследование программы скрининга на инфекции для снижения частоты преждевременных родов. BMJ. 2004; 329 (7462): 371.
Артикул PubMed Central PubMed Google ученый
Ларссон П.Г., Фахреус Л., Карлссон Б., Якобссон Т., Форсум У. Поздний выкидыш и преждевременные роды после лечения клиндамицином: исследование с рандомизированным дизайном согласия по Зелену. BJOG. 2006. 113 (6): 629–37.
BJOG. 2006. 113 (6): 629–37.
Артикул CAS PubMed Google ученый
Ламонт Р.Ф., Дункан С.Л., Мандал Д., Бассет П. Клиндамицин внутривлагалищно для уменьшения преждевременных родов у женщин с аномальной флорой половых путей. Obstet Gynecol. 2003. 101 (3): 516–22.
Артикул CAS PubMed Google ученый
Угвумаду А., Манёнда И., Рид Ф., Хэй П. Влияние раннего перорального клиндамицина на поздний выкидыш и преждевременные роды у бессимптомных женщин с аномальной микрофлорой влагалища и бактериальным вагинозом: рандомизированное контролируемое исследование.Ланцет. 2003. 361 (9362): 983–8.
Артикул CAS PubMed Google ученый
Кекки М., Курки Т., Пелконен Дж., Куркинен-Рати М., Каччиатор Б., Паавонен Дж. Вагинальный клиндамицин в профилактике преждевременных родов и перипартальных инфекций у бессимптомных женщин с бактериальным вагинозом: рандомизированное контролируемое исследование. Obstet Gynecol. 2001. 97 (5 Pt 1): 643–8.
Артикул CAS PubMed Google ученый
МакГрегор Дж. А., Френч Дж. И., Джонс В., Миллиган К., МакКинни П. Дж., Паттерсон Е. и др. Бактериальный вагиноз связан с недоношенными и муциназой и сиалидазой из влагалищной жидкости: результаты контролируемого исследования крема клиндамицина для местного применения. Am J Obstet Gynecol. 1994. 170 (4): 1048–59.
Артикул CAS PubMed Google ученый
Ламонт Р.Ф., Тейлор-Робинсон Д., Бассет П. Повторный скрининг аномальной микрофлоры влагалища во время беременности и повторное лечение вагинальным кремом с клиндамицином значительно увеличивает показатели излечения и улучшения.Int J ЗППП, СПИД. 2012; 23 (8): 565–9.
Артикул CAS PubMed Google ученый
Nenadic DB, Pavlovic MD. Цитокины цервикальной жидкости у беременных: связь с результатами влагалищного мокрого анализа и количеством полиморфноядерных лейкоцитов. Eur J Obstet Gynecol Reprod Biol. 2008. 140 (2): 165–70.
Артикул CAS PubMed Google ученый
Krauss-Silva L, Almada-Horta A, Alves MB, Camacho KG, Moreira ME, Braga A. Базовый уровень pH влагалища, бактериальный вагиноз и аэробный вагинит: распространенность на ранних сроках беременности и риск самопроизвольных преждевременных родов, проспективное исследование в низком социально-экономическом и многонациональном населении Южной Америки. BMC Беременность и роды. 2014; 14: 107.
Базовый уровень pH влагалища, бактериальный вагиноз и аэробный вагинит: распространенность на ранних сроках беременности и риск самопроизвольных преждевременных родов, проспективное исследование в низком социально-экономическом и многонациональном населении Южной Америки. BMC Беременность и роды. 2014; 14: 107.
Артикул PubMed Central PubMed Google ученый
Дербент А.У., Улуканлигил М., Кескин Е.А., Сойлу Г., Кафали Х. Влияет ли вагинальное орошение солевым раствором у женщин с инфекционным вагинитом на клинические и микробиологические результаты антибактериальной терапии? Gynecol Obstet Investig.2012. 73 (3): 195–200.
Артикул CAS Google ученый
Фрей ТБ. Антимикробные средства для наружного применения во влагалище. Curr Probl Dermatol. 2011; 40: 36–47.
Curr Probl Dermatol. 2011; 40: 36–47.
Артикул Google ученый
Donders GG, Berger J, Heuninckx H, Bellen G, Cornelis A. Изменения влагалищной флоры на мазках Папаниколау после введения внутриматочной спирали, высвобождающей левоноргестрел.Контрацепция. 2011. 83 (4): 352–6.
Артикул CAS PubMed Google ученый
Fan AP, Xue FX. Клиническая характеристика аэробного вагинита и его смешанных инфекций. Чжунхуа Фу Чан Кэ За Чжи. 2010. 45 (12): 904–8.
PubMed Google ученый
Цепицки П., Малина Дж., Либалова З., Кузелова М. «Смешанный» и «смешанный» вульвовагинит: диагностика и терапия вагинального введения нистатина и нифуратела.Ceska Gynekol. 2005. 70 (3): 232–7.
«Смешанный» и «смешанный» вульвовагинит: диагностика и терапия вагинального введения нистатина и нифуратела.Ceska Gynekol. 2005. 70 (3): 232–7.
CAS PubMed Google ученый
Причины и лечение вагинального зуда во время беременности
Вы беременны и испытываете вагинальный зуд? Вы обеспокоены и хотите знать, что может быть причиной вашего дискомфорта? Беспокойство естественно, особенно когда вы беременны, и любое отклонение от нормы может сигнализировать об осложнениях с беременностью.
Однако в большинстве случаев о вагинальном зуде во время беременности не стоит беспокоиться.Существует несколько безопасных методов, которые помогут справиться с любым дискомфортом.
Иллюстрация Брианны Гилмартин, VerywellПричины
Наиболее частые причины вагинального зуда во время беременности — это нормальные изменения уровня pH влагалища, которые могут вызывать раздражение. Вагинальные дрожжевые инфекции также известны стойким вагинальным зудом.
Хотя вагинальный зуд обычно не является результатом инфекции, передающейся половым путем (ИППП), это потенциальная причина.Прежде чем пробовать самолечение или лекарства от вагинального зуда, отпускаемые без рецепта, вам следует обратиться к своему врачу, чтобы убедиться, что у вас нет ИППП. Вероятно, не о чем беспокоиться, но лучше перестраховаться, а тестирование на ИППП достаточно просто.
Лечение зуда
Если обнаружено, что зуд вызван нормальными изменениями уровня pH во влагалище, которые происходят во время беременности, существует ряд методов самопомощи, которые вы можете попытаться уменьшить зуд и снизить pH влагалища:
- Примите ванны с пищевой содой.
- Сделайте пасту из пищевой соды и воды и нанесите пасту на зудящую область.
- Половой акт может помочь из-за более низкого уровня pH мужской спермы.
- Используйте холодный компресс, чтобы облегчить вагинальный зуд.
Безрецептурные препараты
Было обнаружено, что гель лидокаина хорошо снимает вагинальный зуд, поскольку он является чистым обезболивающим.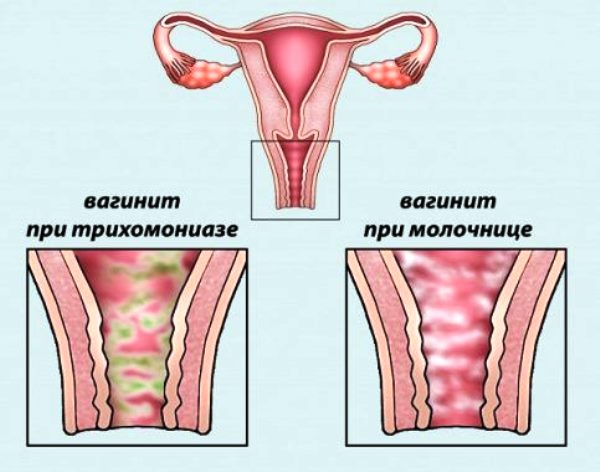 Использование кремов с гидрокортизоном обычно не рекомендуется, так как это может способствовать разрушению кожи, вызывая постоянный зуд.
Использование кремов с гидрокортизоном обычно не рекомендуется, так как это может способствовать разрушению кожи, вызывая постоянный зуд.
Если у вас генитальная дрожжевая инфекция, один из безрецептурных кремов или вагинальных суппозиториев от дрожжевой инфекции должен быстро облегчить зуд, а также другие симптомы вагинальных дрожжевых инфекций.
Поговорите со своим врачом о других продуктах, которые могут принести облегчение. Если они привержены целостному лечению, они могут порекомендовать домашнее средство, для которого не требуется рецепт.
Предотвращение дополнительного раздражения
Существует ряд факторов, которые могут увеличить вероятность раздражения кожи.Вот несколько советов по снижению вероятности вагинального зуда:
- Соблюдайте правила гигиены.
- Держите область вульвы / влагалища чистой и сухой.
- После дефекации всегда протирайте спереди назад, чтобы бактерии не попали во влагалище.
- Не используйте вагинальные спринцевания.

- Используйте только мыло без отдушек, моющие средства для стирки и смягчители ткани.
- Соблюдайте правила мытья рук.
- Носите одежду, которая не обтягивает и не связывает, особенно в области промежности.
- Носите белые хлопчатобумажные трусы и избегайте нейлоновых трусиков или шлангов, которые уменьшают приток воздуха к области влагалища.
- Используйте теплую воду для ванны и не добавляйте ванны с пеной или другие ароматные продукты, которые могут раздражать влагалище и мочевыводящие пути.
- Используйте мыло для ванн для чувствительной кожи.
Как предотвратить вагинит и дрожжевые инфекции?
Избегание вещей, которые могут изменить естественный баланс влагалища или вызвать раздражение, — лучший способ сохранить здоровье влагалища.
Как избежать вагинита?
Организм каждого человека индивидуален, поэтому то, что у одних людей приводит к вагиниту, не всегда вызывает проблемы у других. Но в целом все, что меняет химический баланс во влагалище, может привести к вагиниту.
Но в целом все, что меняет химический баланс во влагалище, может привести к вагиниту.
Аллергические реакции или чувствительность к различным продуктам, материалам или видам деятельности также могут вызывать вагинит. Вот несколько способов сохранить здоровье вульвы и влагалища:
Не используйте ароматизированные тампоны и прокладки, вагинальные дезодоранты и парфюмированные средства «женской гигиены».(Если вас беспокоит запах из влагалища, врач может сообщить, нормально это или нет).
Прекратите использовать ароматизированные средства для ванн (например, мыло или пену для ванны), средства для стирки и ароматизированную или цветную туалетную бумагу, если они раздражают вашу кожу.
Не спринцевание — спринцевание смывает все полезные и полезные вещества из влагалища и нарушает естественный баланс влагалища. А если у вас уже есть инфекция, спринцевание может усугубить ситуацию.Влагалища являются самоочищающимися, поэтому вам не нужно чистить внутреннюю часть влагалища.
 Мытье вульвы мягким мылом без запаха или простой водой — самый здоровый способ мыть гениталии. Вагинит не имеет ничего общего с тем, насколько вы чисты, поэтому купание или спринцевание не излечивают вагинит.
Мытье вульвы мягким мылом без запаха или простой водой — самый здоровый способ мыть гениталии. Вагинит не имеет ничего общего с тем, насколько вы чисты, поэтому купание или спринцевание не излечивают вагинит.Вагинит быстрее развивается, когда вульва влажная, поэтому держите область гениталий как можно более сухой. Не сидите в мокром купальном костюме или влажной одежде, а также не надевайте неудобно тесные штаны.
Промывайте вульву водой с мягким мылом, когда принимаете душ, а затем сушите. Носите белье из хлопка или хлопка с промежностью — оно лучше дышит и поможет сохранить сухость вульвы. И ежедневно меняйте нижнее белье.
Меняйте тампоны и прокладки каждые 4-8 часов. Тщательно мойте менструальные чашки и секс-игрушки в соответствии с их инструкциями.
Если микробы из заднего прохода попадают во влагалище, они могут вызвать инфекцию. Тщательно вытирайте после испражнения, чтобы микробы не попали на вульву.Если палец, секс-игрушка или пенис попали вам в задницу, тщательно вымойте их, прежде чем они коснутся влагалища (или наденьте на них новый презерватив).

Определенные типы лубрикантов и спермициды могут вызывать раздражение у некоторых людей — прекратите их использовать или попробуйте другой бренд, если у вас возникла реакция. Если у вас аллергия на латекс, можно использовать презервативы из полиуретана, полиизопрена или нитрила (они сделаны из мягкого пластика и не содержат латекса).
Познакомьтесь со своими гениталиями.Посмотрите на свою вульву в зеркало и обратите внимание на свой обычный запах и выделения из влагалища. Небольшие изменения в выделениях в течение менструального цикла — это нормально. Но хорошее знание своего тела — лучший способ определить, что что-то не так, чтобы вы могли как можно скорее получить лечение, если оно вам понадобится.
Можно ли заразиться вагинитом в результате секса?
В большинстве случаев вагинит не передается половым путем. Но иногда вагинит вызывается инфекцией, передающейся половым путем. Трихомон является очень распространенным ЗППП, которое легко передается во время полового контакта и часто вызывает вагинит.
Бактериальный вагиноз и дрожжевые инфекции не передаются половым путем. Но иногда химический состав вашего тела может плохо реагировать на сперму другого человека или естественные генитальные дрожжи и бактерии, что может нарушить нормальный баланс во влагалище. И исследования показали, что секс с новым партнером или несколькими партнерами может повысить вероятность заражения BV.
Секс также может привести к вагиниту, если у вас аллергия или чувствительность к определенным типам лубрикантов, презервативов или материалов для секс-игрушек.(Если у вас аллергия на латекс, вы можете использовать презервативы из полиуретана, полиизопрена или нитрила.) А сильное трение или шероховатость во время вагинального секса могут вызвать воспаление и дискомфорт, если слизистая оболочка влагалища будет раздражена.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Кольпит. Кольпит или вагинит — воспаление слизистой оболочки влагалища в Ташкенте
Кольпит или вагинит — воспаление слизистой оболочки влагалища, возбудителем которого могут быть хламидиоз, трихомонада, микоплазма, стрептококк, стафилококк, Haemophilus the coli и др. Заболевание также может быть вызвано ассоциацией микроорганизмов.
Это одно из самых распространенных заболеваний женской половой сферы, от которого чаще всего страдают женщины репродуктивного возраста.
Для выяснения причины кольпита необходимо бактериоскопическое и бактериологическое исследование выделений из влагалища.
Вагиниц — чрезвычайно опасное заболевание. Если воспаление слизистой оболочки влагалища не лечить, воспалительный процесс может перейти в цервикальный канал, матку, придатки и т. Д., Что, в свою очередь, приведет к эндометриту, эрозии шейки матки и бесплодию.
Кольпит — одно из самых распространенных гинекологических заболеваний. Обычно кольпитом болеют взрослые женщины репродуктивного возраста.Возникновению кольпита способствует ряд местных и общих факторов. Естественная флора влагалища в виде палочек Додерлейна является довольно мощным барьером для проникновения посторонней микрофлоры во влагалище прежде всего во время половых контактов. Кислая реакция влагалищного содержимого препятствует его заселению патогенными и условно-патогенными микробами.
Обычно кольпитом болеют взрослые женщины репродуктивного возраста.Возникновению кольпита способствует ряд местных и общих факторов. Естественная флора влагалища в виде палочек Додерлейна является довольно мощным барьером для проникновения посторонней микрофлоры во влагалище прежде всего во время половых контактов. Кислая реакция влагалищного содержимого препятствует его заселению патогенными и условно-патогенными микробами.
Предрасполагающими моментами к возникновению ожирения является снижение резистентности организма женщины с соматическими инфекционными заболеваниями, снижение эндокринной функции желез внутренней секреции (заболевания яичников разной природы, климакс, сахарный диабет, ожирение), нарушение функции эндокринных желез. анатомо-физиологическая организация влагалища на предмет выпадения его стенок, зияющего гендерного разрыва.Предрасполагающим моментом может быть механическое, химическое, термическое повреждение слизистой оболочки влагалища при манипуляциях во влагалище и в матке (внебольничный аборт, неправильное спринцевание, введение во влагалище различных предметов).
Кроме того, развитию ожирения способствует истощение слизистой оболочки влагалища с сосудистыми нарушениями и старческой атрофией. Кольпит возникает при соблюдении правил личной гигиены и гигиены половой жизни, а также нерациональном применении антибиотиков.Все перечисленные моменты способствуют заселению необычной микрофлоры во влагалище с дальнейшим развитием воспалительных изменений. Кольпит могут вызывать стрептококки, стафилококки, протей, грибки. В последние годы резко возросло количество кольпитов, вызванных хламидиями и микоплазмами. Урогенитальный хламидиоз часто протекает в виде смешанных инфекций: хламидийно-микоплазменных, хламидийно-трихомонадных и особенно хламидийно-гонококковых.
Лечение кольпита — это группа мероприятий, направленных на устранение предрасполагающих факторов к развитию заболевания, лечение сопутствующих заболеваний с учетом клинических проявлений.
Антибактериальная терапия назначается только после определения чувствительности возбудителя к антибиотикам. Применение препаратов при беременности необходимо согласовывать с лечащим врачом. Проверенная клиническая база данных по безопасности использования вагинальных форм при беременности имеет препараты: «Терциан», «Флуомизин», «Неотрибал». Однако рекомендуется назначать эти препараты во втором или третьем триместре беременности. Не стоит злоупотреблять спринцеванием ромашкой, так как это может негативно повлиять на естественную микрофлору слизистой влагалища.
Применение препаратов при беременности необходимо согласовывать с лечащим врачом. Проверенная клиническая база данных по безопасности использования вагинальных форм при беременности имеет препараты: «Терциан», «Флуомизин», «Неотрибал». Однако рекомендуется назначать эти препараты во втором или третьем триместре беременности. Не стоит злоупотреблять спринцеванием ромашкой, так как это может негативно повлиять на естественную микрофлору слизистой влагалища.
Более перспективной областью лечения являются: вагинальные пребиотики, стимулирующие рост вагинальных лактобацилл, которые не содержат чужеродных лактобацилл, а способствуют росту лактобацилл, принадлежащих определенной женщине (Waibel, Vapigen, Lactagen).
Наши специалисты клиники Гатлинг-мед в Ташкенте, с опытом работы более 10 лет,
готовы проконсультировать Вас и назначить необходимое лечение. Гарантируем качественный сервис и индивидуальный подход к каждому пациенту !.
Основы практики, обзор, Streptococcus группы B
Автор
Дарвин Скотт Смит, доктор медицины, магистр наук, DTM & H Адъюнкт-доцент клинического факультета кафедры микробиологии и иммунологии Медицинской школы Стэнфордского университета; Заведующий отделением инфекционных болезней и географической медицины, Отделение внутренней медицины, Kaiser Permanente Medical Group
Дарвин Скотт Смит, доктор медицинских наук, магистр наук, DTM & H является членом следующих медицинских обществ: Американской медицинской ассоциации, Американского общества тропической медицины и гигиены, инфекционных заболеваний. Американское общество болезней, Международное общество медицины путешествий
Американское общество болезней, Международное общество медицины путешествий
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Маниш Басистха, магистр здравоохранения, CIC, CWS, CASP, FACCWS, HACP Старший менеджер программы профилактики и контроля инфекций, больница Kaiser Foundation в Редвуд-Сити
Маниш Басиста, магистр здравоохранения, CIC, CWS, CASP, FACCWS, член HACP следующих медицинских обществ: Академия общего образования, Американский колледж специалистов по клиническим ранам, Американский колледж эпидемиологии, Ассоциация специалистов по инфекционному контролю и эпидемиологии, Международная федерация инфекционного контроля, Общество эпидемиологии здравоохранения Америки
Раскрытие информации: ничего не раскрыть.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получал зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Карл В. Смит, доктор медицины Уважаемые Крис Дж. И Мари А. Олсон, заведующий кафедрой акушерства и гинекологии, профессор кафедры акушерства и гинекологии, старший заместитель декана по клиническим вопросам, Медицинский центр Университета Небраски
Карл В. является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Американского института ультразвука в медицине, Ассоциации профессоров гинекологии и акушерства, Центральной ассоциации акушеров и гинекологов, Общества материнско-фетальной медицины, Совета кафедр акушерства при университетах. и гинекологии, Медицинская ассоциация Небраски
Раскрытие: Ничего не раскрывать.
Главный редактор
Карл В. Смит, доктор медицины Уважаемые Крис Дж. И Мари А. Олсон, заведующий кафедрой акушерства и гинекологии, профессор кафедры акушерства и гинекологии, старший заместитель декана по клиническим вопросам, Медицинский центр Университета Небраски
Карл В. является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Американского института ультразвука в медицине, Ассоциации профессоров гинекологии и акушерства, Центральной ассоциации акушеров и гинекологов, Общества материнско-фетальной медицины, Совета кафедр акушерства при университетах. и гинекологии, Медицинская ассоциация Небраски
является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Американского института ультразвука в медицине, Ассоциации профессоров гинекологии и акушерства, Центральной ассоциации акушеров и гинекологов, Общества материнско-фетальной медицины, Совета кафедр акушерства при университетах. и гинекологии, Медицинская ассоциация Небраски
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Стефани А. Невинс Стажер-исследователь, Департамент генетики, Лаборатория Снайдера, Медицинский факультет Стэнфордского университета
Раскрытие: Ничего не разглашать.
Благодарности
Леонард Б. Берковиц, доктор медицины Начальник отдела инфекционных заболеваний и служб ВИЧ / СПИДа, Бруклинский госпитальный центр; Доцент кафедры медицины Государственного университета Нью-Йорка в Бруклине
webmd.com»> Леонард Б. Берковиц, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Американского общества микробиологов, Американского общества инфекционных заболеваний и Phi Beta Kappa.Раскрытие: Ничего не раскрывать.
Хайзал Хамза, MD Старший врач отделения внутренней медицины, клиника Фэйрвью-Риджес
Раскрытие: Ничего не раскрывать.
Фаузия Хаттак, MD Врач-резидент, Отделение внутренней медицины, Бруклинский больничный центр, Медицинский колледж Вейл Корнелл,
Раскрытие: Ничего не раскрывать.
Хизер Комер Юн, доктор медицины , директор программы, стипендия по инфекционным заболеваниям, Консорциум санитарного просвещения военнослужащих силовых структур Сан-Антонио (SAUSHEC)
webmd.com»> Хизер Комер Юн, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей — Американское общество внутренней медицины, Общество инфекционных болезней вооруженных сил и Общество инфекционных болезней АмерикиРаскрытие: Ничего не раскрывать.
Таблетки для очищения матки | GREEN WORLD NATURAL SOLUTIONS
Женщины уязвимы перед многими гинекологическими заболеваниями, связанными с анатомическими и физиологическими особенностями их тела.
Часто встречающиеся Терновые болезни
- Воспаление эндометрия
- Эрозия шейки матки
- Воспаление таза
- Аднексит
- Миома
- Рак шейки матки
При своевременном и правильном лечении воспалительный процесс может прекратиться, в противном случае возникают рубцовые изменения в тканях, спайки и гиперплазия и заболевание переходит в хроническую форму. Затяжное течение и частые обострения воспалительных заболеваний внутренних половых органов часто влекут за собой нарушение вынашивания ребенка и менструации. Невнимательность при гинекологических заболеваниях может привести к раку женской репродуктивной системы.
Затяжное течение и частые обострения воспалительных заболеваний внутренних половых органов часто влекут за собой нарушение вынашивания ребенка и менструации. Невнимательность при гинекологических заболеваниях может привести к раку женской репродуктивной системы.
Матка — заслуживает особого внимания и ухода
- Избегайте продуктов, содержащих ксеноэстроген
- Избегайте нескольких сексуальных партнеров
- Ешьте много холодноводной рыбы, богатой жирными кислотами Омега-3
- Тренируйте мышцы таза
- Избегайте приема противозачаточных таблеток в течение длительного времени
- Избегайте использования противозачаточных таблеток в течение длительного периода времени.
- Имейте чистого полового партнера
- Не задерживайте мочу
- Бросить курить
- Поддержание здоровой массы тела
- Держите нижнюю часть живота в тепле
- Полноценный завтрак с цельнозерновыми
- Не сиди слишком долго
- Обратите внимание на выделения из влагалища
- Повысьте иммунитет
Состоит из 13 традиционных китайских трав, включая Fructus Cnidii, Rhizoma Smilacis Chinae, Rhizoma Chuanxiong, Herba Leonuri, Radix Stemonae, Radix Angelicae Sinensis, Borneol
Помогает организму в решении гинекологических проблем, таких как воспаление эндометрия, эрозия шейки матки, воспаление тазовых органов, аднексит и т. Д.
Д.
- Помогите контролировать инфекции и предотвратить симптомы, связанные с инфекцией.
- Может помочь улучшить фертильность среди мужчин и женщин. Это связано с его влиянием на повышение уровня либидо.
- Рассеивает холод и сушит сырость, которые считаются патогенными факторами, вызывающими гинекологические заболевания согласно ТКМ.
- Корневище Smilacis Chinae
- С давних времен является основным лекарством от сифилиса с древних времен
- Многие гинекологические заболевания связаны с менструацией, что может повлиять на физическое состояние женщины.В свою очередь, плохое телосложение сказывается на менструации. Корневище Smilacis Chinae полезно для восстановления сил самок.
- Обладая нейтральными лечебными свойствами, он может помочь телу охладиться, а холодной — согреться.
- Может предотвратить гинекологические заболевания, особенно гинекологические инфекции.

- Корневище Chuanxiong
Бодрит кровь и движет Ци
Одна из самых эффективных трав для всех стазисов крови и ци.При гинекологических заболеваниях, таких как дисменорея, аменорея, тяжелые роды, послеродовые боли в животе и сохраненные лохии.
- Используется при различных симптомах, вызванных застоем крови, таких как аменорея из-за застоя, дисменорея и послеродовая застойная боль в животе.
- Radix Stemonae
- Убивает паразитов. При трихомонадном вагините его применяют отдельно или в сочетании с другими травами, чтобы убить паразитов и облегчить зуд с помощью сидячей ванны или наружного мытья.
- Radix Angelicae Sinensis — «Женский женьшень»
- Он широко известен как «женский женьшень», который широко используется в традиционной китайской медицине для охраны здоровья женщин
- Он также известен как китайский ангелика (по-китайски пиньинь: dāngguī) означает, что муж должен вернуться к своей жене, что, как неявно сказано, помогает сексуальному здоровью женщины.


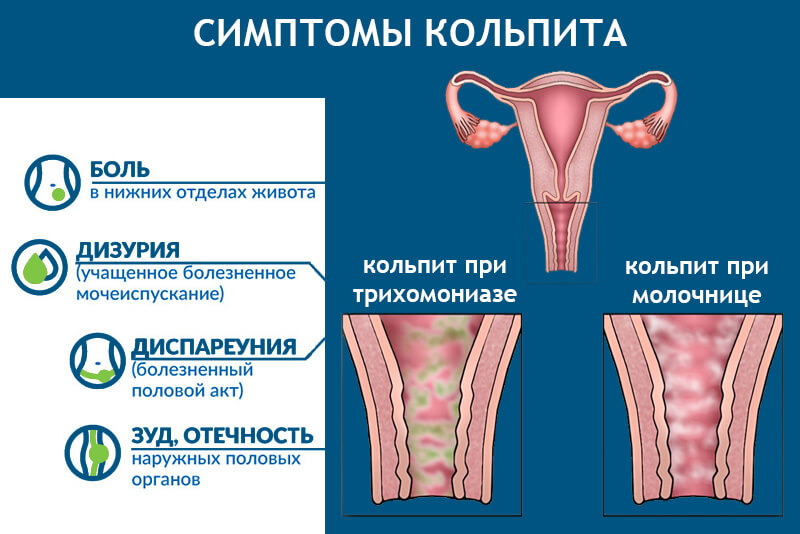


 Они могут быть следствием воспаления или появления угрозы прерывания беременности на фоне инфекции.
Они могут быть следствием воспаления или появления угрозы прерывания беременности на фоне инфекции.
 Это чрезвычайно важно, так как наличие инфекции здесь повышает вероятность инфицирования плодного яйца.
Это чрезвычайно важно, так как наличие инфекции здесь повышает вероятность инфицирования плодного яйца. Но часто она не достоверная, ложноположительная или не имеет значения в данный момент. Ведь ИФА показывает состояние иммунитета по отношению к определенному микробу.
Но часто она не достоверная, ложноположительная или не имеет значения в данный момент. Ведь ИФА показывает состояние иммунитета по отношению к определенному микробу. Чаще всего это свечи, в отдельных случаях можно проводить спринцевания. Например, популярны и эффективны суппозитории Рувидон, Повидон-йод, Бетадин, Гексикон и другие. Они используются при неспецифическом воспалении, а также в комплексном лечении.
Чаще всего это свечи, в отдельных случаях можно проводить спринцевания. Например, популярны и эффективны суппозитории Рувидон, Повидон-йод, Бетадин, Гексикон и другие. Они используются при неспецифическом воспалении, а также в комплексном лечении. Лечение зависит от типа возбудителя, чаще всего используется Ацикловир и его аналоги.
Лечение зависит от типа возбудителя, чаще всего используется Ацикловир и его аналоги.
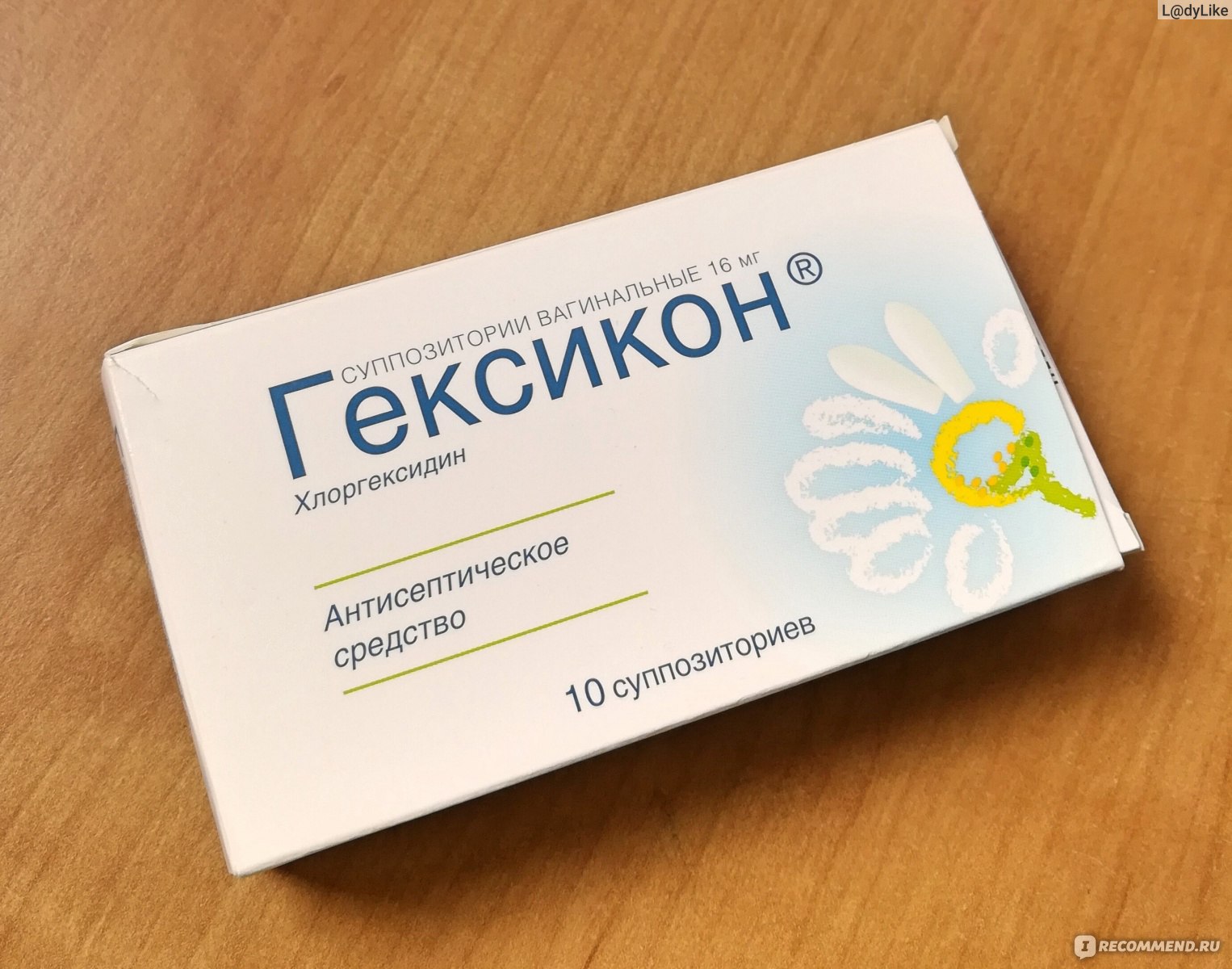 Его защитные силы находятся в стадии упадка. Этот процесс намеренно регулируется организмом, так как иммунитет матери не должен навредить нормальному развитию плода.
Его защитные силы находятся в стадии упадка. Этот процесс намеренно регулируется организмом, так как иммунитет матери не должен навредить нормальному развитию плода.
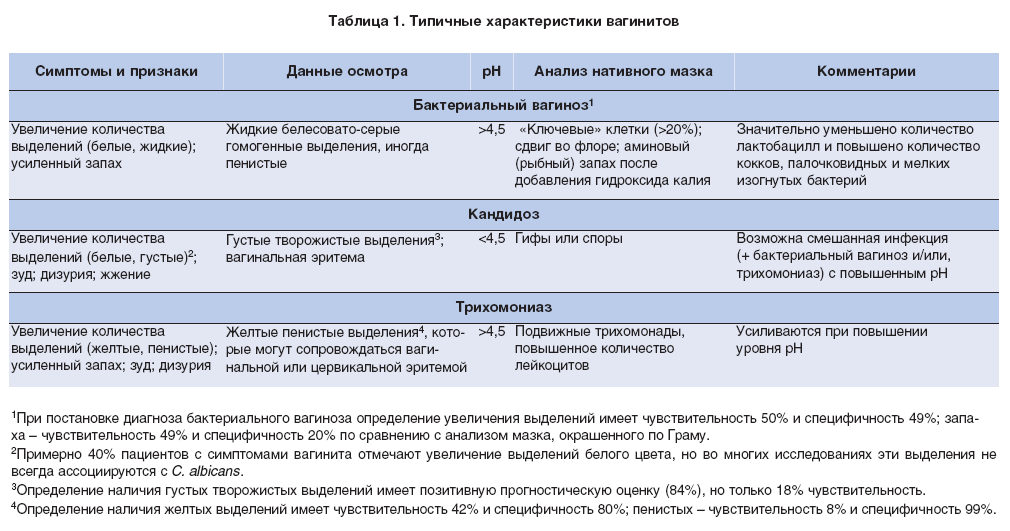
 Их следует использовать трансвагинально раз в сутки. Курс продолжается в течение 10 суток. Средства можно использовать максимум в течение 14 дней.
Их следует использовать трансвагинально раз в сутки. Курс продолжается в течение 10 суток. Средства можно использовать максимум в течение 14 дней.

 На фоне дисбаланса гормонов иммунная система ослабевает, и позволяет патогенным микроорганизмам беспрепятственно размножаться.
На фоне дисбаланса гормонов иммунная система ослабевает, и позволяет патогенным микроорганизмам беспрепятственно размножаться.
 Патогенные агенты и грибки, провоцирующие патологию, могут поражать другие ткани и органы: мочевой пузырь, почки, матку, вызывая развитие более серьезных заболеваний и осложняя течение беременности.
Патогенные агенты и грибки, провоцирующие патологию, могут поражать другие ткани и органы: мочевой пузырь, почки, матку, вызывая развитие более серьезных заболеваний и осложняя течение беременности. В его составе присутствует йод, который на более поздних сроках может вызвать гипертиреоз у ребенка.
В его составе присутствует йод, который на более поздних сроках может вызвать гипертиреоз у ребенка.:max_bytes(150000):strip_icc()/woman-with-cramps-623683753-58b608f75f9b58604651aa5a.jpg)
 Мытье вульвы мягким мылом без запаха или простой водой — самый здоровый способ мыть гениталии. Вагинит не имеет ничего общего с тем, насколько вы чисты, поэтому купание или спринцевание не излечивают вагинит.
Мытье вульвы мягким мылом без запаха или простой водой — самый здоровый способ мыть гениталии. Вагинит не имеет ничего общего с тем, насколько вы чисты, поэтому купание или спринцевание не излечивают вагинит.