ABC-медицина
Одна из распространенных форм воспаления толстой кишки – спастический колит. Нарушения двигательных функций кишечника и нарушения моторики толстой кишки приводят к болезненным непроизвольным сокращениям кишечника. Спазмы возникают в различных отделах. Данное заболевание может привести к множеству функциональных расстройств.
Причины
На данный момент нет точных данных о том, что может явиться причиной спастического колита, то есть неясно, какие именно триггеры вызывают данное заболевание. Связано это с тем, что у большинства пациентов причины возникновения колита зачастую неодинаковы.
Этиология спастического колита в числе основных причин появления спазмов в кишечнике выделяет неврогенные факторы. Это могут быть продолжительные стрессы и страхи, регулярно возникающие конфликтные ситуации, гормональный дисбаланс, переутомление. По всей видимости, именно поэтому спастический колит более свойственен женщинам, так как колебания гормонального баланса, связанные с менструальным циклом, оказывают значительное влияние на эмоциональное состояние.
Около 30 % обратившихся за помощью больных приобрели спастический колит после кишечных острых инфекций. Среди них основными были сальмонеллез и дизентерия. Заболевание часто предваряется дисбиозом, который развивается вследствие продолжительной антибактериальной терапии.
Симптомы
- Расстройство моторики толстой кишки, сопровождающееся болезненными спазмами, нечетко локализованными в животе. Зачастую спастические боли возникают утром и после приема пищи.
- Такой колит проявляется последовательным чередованием спастических запоров и поносов. Пациенты отмечают вздутие, метеоризм (высокий уровень газов в кишечнике), болезненные ощущения в толстой кишке. На смену запорам приходит диарея с жидким либо кашицеобразным стулом.
- При тяжелом течении заболевания в кале появляется слизь или примеси крови.
Диагностическое обследование выявляет другие симптомы спастического колита: гиперемию стенок толстой кишки, отечность. Пальпация живота позволяет определить спастические перетяжки, которые представляют собой обширные болезненные участки.
Диагностика
Чтобы получить данные о нижних отделах пищеварительного тракта, назначается фиброколоноскопия или ретроманоскопия. Эти исследования позволяют обнаружить очаги воспаления на слизистой, определить тонус кишечника, его эвакуаторную силу. Очаги воспаления и другие изменения на слизистой – веское основание для определения колита. Среди прочих исследований проводится анализ состояния микрофлоры кишечника. С целью исключить иные заболевания пищеварительного тракта врач может назначить анализ крови, кала, УЗИ, копрограмму.
Лечение
Диета. Основная цель диеты – ограничение потребления острой, жирной, соленой и прочей пищи, которая обладает раздражающим воздействием на кишечник. Кроме этого, нужно включить в рацион следующие продукты: фрукты, цельнозерновой хлеб, бобы, овощи. Рекомендуется дробное питание 5−6 раз в день малыми порциями. Это дает возможность снизить интенсивность диареи, уровень газообразования, стабилизировать состояние пациента.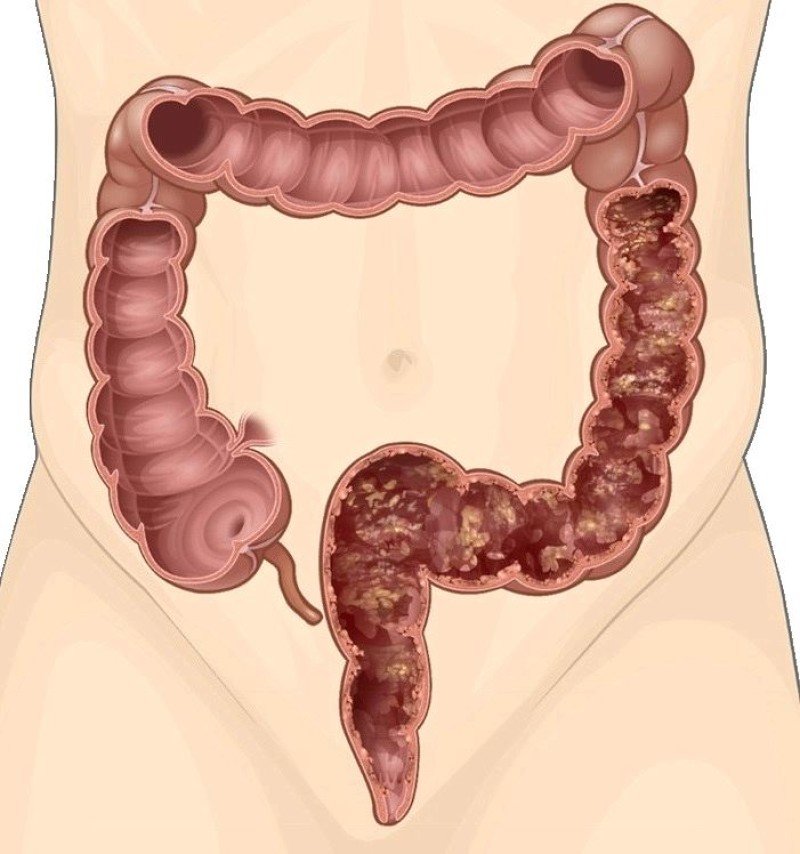
Медикаментозное лечение. Изначально лечение спастического колита начинается с назначения нестероидных противовоспалительных средств (НПВС) и антибактериальных препаратов. Рекомендованы общеизвестные средства: анальгин, ибупрофен, баралгин, спазмалгон, кеторол. Однако необходимо помнить, что их длительное употребление может спровоцировать ухудшение течения болезни и изъязвления слизистой оболочки ЖКТ. Также используются антибиотики широкого спектра действия: цефтриаксон, цефазолин, оксамп. Кроме противовоспалительных средств, врач назначает обволакивающие препараты, которые способствуют снижению интенсивности воспалительного процесса.
Чтобы записаться в клинику «ABC-Медицина» для лечения спастического колита, позвоните по телефону +7 (495) 223-38-83.
Колит
Колит — (лат. colitis; от греч. kolon — толстая кишка и греч. itis — воспалительный процесс) — обобщающий термин, которым обозначают воспалительное заболевание слизистой оболочки толстой кишки.
По течению заболевания различают острый и хронический колиты.
Острый колит характеризуется ярко выраженной симптоматикой. Часто протекает одновременно с воспалением тонкой кишки (энтерит) и желудка (гастрит).
Симптомы, характерные при остром колите, — острая боль, урчание в животе, потеря аппетита, жидкий стул с примесью слизи или крови, повышенная температура тела.
Основными причинами развития острого колита могут быть вирусные инфекции, пищевые отравления, токсические вещества.
Хронический колит, как правило, развивается после острого колита. Протекает с периодическими обострениями. Это заболевание, связанно с воспалительно-дистрофическими изменениями толстой кишки и расстройствами ее функций.
Для хронического колита характерные чередование поноса и запора, боль в различных отделах живота, ощущение недостаточного опорожнения кишечника, ложные позывы на дефекацию, тошнота, отрыжка, ощущение горечи во рту, урчание в животе, недомогание, снижение трудоспособности.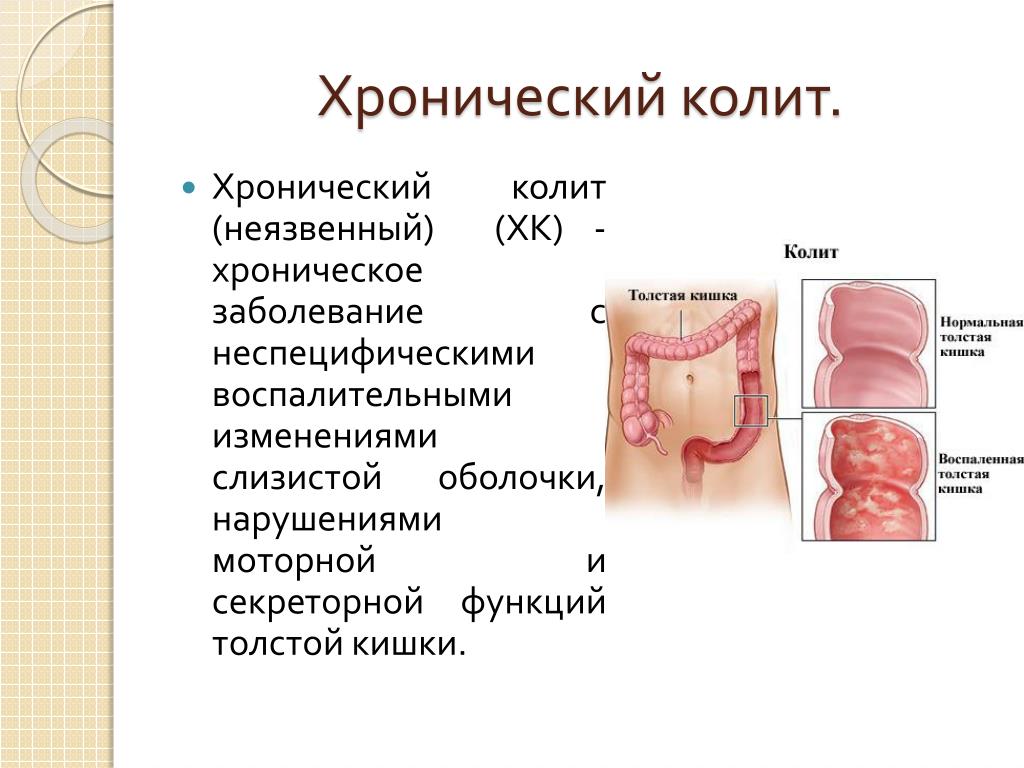
Причинами возникновения хронического колита могут быть нерациональное питание, злоупотребление алкоголем, а также прочие факторы, нарушающие нормальную функцию кишечника. Иногда встречаются случаи развития болезни в результате хронического копростаза (наличие механического препятствия продвижению каловых масс по толстому кишечнику).
По этиологии (причине возникновения) различают следующие виды колитов:
- Язвенный колит, или неспецифический язвенный колит (НЯК) — хроническое заболевание толстой кишки, которое характеризуется геморрагическим (кровоточивость слизистой оболочки) воспалением толстой кишки. Причины заболевания до сих пор не выяснены. В настоящее время считается, что в основе возникновения лежит аутоиммунное поражение тканей стенок толстой кишки, наследственность и инфекция.
- Инфекционный колит — вызван патогенной микрофлорой, которая может быть специфической, например, шигелла дизентерийная, банальной, например, стрептококки, стафилококки, и условно-патогенной, например, кишечная палочка.
 Также инфекционный колит могут провоцировать простейшие или глисты. Возбудители попадают в организм человека в результате питья загрязненной воды и употребления немытых овощей, фруктов и зелени. Наличие инфекции провоцирует бурное течение заболевания. В результате попадания на слизистую оболочку болезнетворных микроорганизмов стенки кишечника начинают отекать, нарушается всасывание необходимых для нормального функционирования организма веществ и элементов, а токсины, вырабатываемые возбудителями, легко попадают в кровоток. Вследствие попадания вредных веществ в кровь начинается интоксикация организма, которая проявляется резким повышением температуры.
Также инфекционный колит могут провоцировать простейшие или глисты. Возбудители попадают в организм человека в результате питья загрязненной воды и употребления немытых овощей, фруктов и зелени. Наличие инфекции провоцирует бурное течение заболевания. В результате попадания на слизистую оболочку болезнетворных микроорганизмов стенки кишечника начинают отекать, нарушается всасывание необходимых для нормального функционирования организма веществ и элементов, а токсины, вырабатываемые возбудителями, легко попадают в кровоток. Вследствие попадания вредных веществ в кровь начинается интоксикация организма, которая проявляется резким повышением температуры. - Геморрагический колит — разновидность инфекционного колита, при котором некоторые штаммы кишечной палочки E. coli, инфицируют толстую кишку и вырабатывают токсин. Этот токсин повреждает стенки кровеносных сосудов в толстой кишке и вызывает острую диарею с появлением в каловых массах крови. Причиной геморрагического колита часто является употребление недостаточно обработанной говядины, особенно говядины «с кровью», или непастеризованного молока.

- Ишемический колит — поражение толстой кишки, связанное с нарушением ее кровоснабжения. Симптомы, характерные для ишемического колита, это резкая боль в левой половине живота, кишечная непроходимость.
- Токсический или лекарственный колит — происходит при отравлениях некоторыми ядами или лекарственными средствами, например, нестероидными противовоспалительными средствами.
- Псевдомембранозный колит — вызывается спорообразующим анаэробным микробом Clostridium difficile. Проявляется, как правило, длительной диареей, интоксикацией, болью в животе, лейкоцитозом.
- Антибиотикоассоциированный колит — возникает на фоне антибиотикотерапии. Нерациональное применение антибиотиков, приводит к нарушению функционирования нормальной кишечной
микрофлоры. На фоне антибактериальной терапии угнетается нормальная кишечная микрофлора
и начинается прогрессирующее размножение и рост патогенной флоры, в частности,
Clostridium difficile
Спастический колит — возникает на фоне нарушения двигательной функции кишечника. Нарушение моторики кишки приводит к непроизвольным болезненным сокращениям — спазмам, возникающим в разных отделах. Спастический колит является функциональным расстройством, причиной которого могут быть неврогенные факторы, длительные стрессы и страхи, конфликтные ситуации, переутомление, гормональный дисбаланс.
По локализации выделяют:
- Панколит — поражаются все отделы толстой кишки.
- Тифлит — воспаление слизистой оболочки слепой кишки.
- Трансверзит — воспаление слизистой оболочки поперечной ободочной кишки.
- Сигмоидит — воспаление слизистой оболочки сигмовидной кишки.
- Проктит — воспаление слизистой оболочки прямой кишки.
Иногда поражаются 2 смежных отдела толстой кишки. Например, прямая кишка и сигмовидная, — проктосигмоидит.
Частота и распространения воспаления в толстой кишке
Диагностика колита
Диагностика колита начинается с опроса пациента и выяснения причин заболевания. Затем проводится пальпации живота, при которой определяются болезненные участки брюшной стенки, пораженные сегменты толстой кишки и т.д.
Затем проводится пальпации живота, при которой определяются болезненные участки брюшной стенки, пораженные сегменты толстой кишки и т.д.
При подозрениях на колит необходимо проведение копрологического исследования (анализ кала). При колите в каловых массах в большом количестве содержатся примеси слизи, лейкоциты, клетчатка. При язвенном колите в выделениях содержится примесь крови.
О наличии острого колита также будут свидетельствовать повышенные показатели лейкоцитов, скорости оседания эритроцитов (СОЭ), которые показывает клинический анализ крови.
Инструментальные исследования кишечника проводятся для обнаружения воспалительного процесса в толстой кишке, а также определения его места локализации. Они включают в себя ректороманоскопию, колоноскопию, ирригоскопию. В момент этих исследований берется материал на биопсию.
Схема продвижения колоноскопа в толстой кишке
Электрогастроэнтерография и толстокишечная манометрия необходимы для исследования моторики кишечника.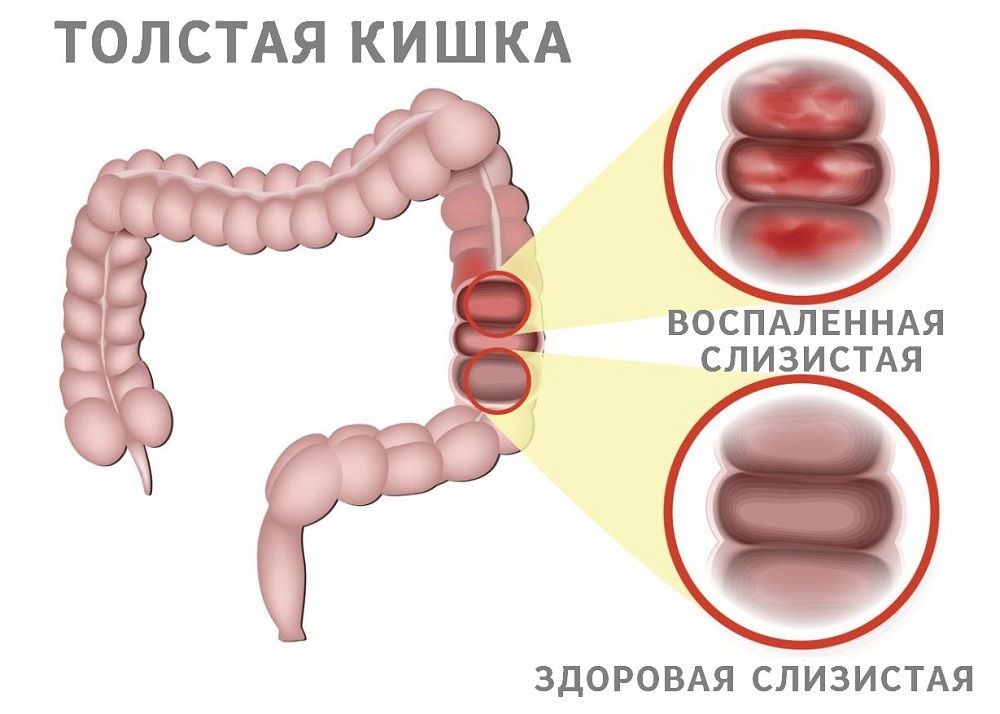
Манометрия прямой кишки позволяет исследовать тонус аноректальной мышцы и скоординированность сокращений прямой кишки и анальных сфинктеров.
Лечение колита
Если проявляются симптомы колита, следует немедленно обратиться в медицинский центр «Сервис Мед». Как лечить колит может сказать только опытный гастроэнтеролог в г. Саранск после проведения диагностики. Любые попытки самолечения могут привести к серьезным осложнениям, которые могут угрожать жизни больного.
Лечение колита толстой кишки, прежде всего, подразумевает специальную диету и режим питания. В период обострения требуется соблюдение постельного режима до уменьшения интенсивности болевого синдрома и клинических проявлений заболевания. Лечение язвенного колита может проводиться на дому, однако при тяжелом течении необходима госпитализация больного в стационар.
При колите следует употреблять отварную или печеную пищу в теплом виде. Необходимо дробное питание не менее пяти раз за день, при этом ужинать следует не позднее семи часов вечера. В рационе питания должна преобладать белковая пища. Во избежание развития авитаминоза и анемии диету нужно составлять так, чтобы в организм поступало необходимое количество полезных веществ.
Необходимо дробное питание не менее пяти раз за день, при этом ужинать следует не позднее семи часов вечера. В рационе питания должна преобладать белковая пища. Во избежание развития авитаминоза и анемии диету нужно составлять так, чтобы в организм поступало необходимое количество полезных веществ.
Существует ряд продуктов, употребление которых раздражает слизистую оболочку кишечника, в результате чего усиливается воспалительный процесс, а состояние больного ухудшается. Это цельное молоко, алкоголь, газированная вода, грибы, мясо жирных сортов, пряности, чернослив, курага, соленая и острая пища, овощи в сыром виде, семена подсолнуха, бобовые, кукуруза.
Лечение медикаментами непосредственно зависит от причины и типа заболевания. При инфекционных колитах необходимы антибактериальные препараты, назначенные врачом. Если причиной колита является отравление, необходимо срочно принять адсорбирующие средства, способные связывать токсины. Чтобы снять спазм кишечника, можно принять но-шпу или любой спазмолитик подобного действия.
Антисептическим и адсорбирующим действием одновременно обладают смекта и энтеросгель. При сильной диарее или рвоте важно не допустить обезвоживания организма с помощью специальных солевых растворов, например, регидрона.
При тяжелом течении заболевания необходима гормональная терапия, которая заключается в приеме глюкокортикостероидов.
Медицинский центр Аксон
Колит — термин, которым обозначают воспалительное заболевание слизистой оболочки толстой кишки.
Различают острый и хронический типы колита.
Острый колит часто протекает одновременно с энтеритом (воспаление тонкой кишки) и гастритом (воспаление желудка).
СИМПТОМЫ
Симптомы острого колита: ярко выраженная боль, частое «урчание» в желудке, потеря аппетита, жидкий стул с выделением крови, высокая температура тела.
Приступы острого колита могут быть вызваны вирусными инфекциями, пищевыми отравлениями, токсинами.
Хронический колит является последствием развития острого колита. Протекает с частыми периодами обострений. Это заболевание связано с изменениями толстой кишки и расстройствами ее функций.
Хронический колит характеризуют: чередование поноса и запора, боль в животе, ощущение недостаточного опорожнения кишечника, тошнота, частая отрыжка, ощущение горечи во рту, постоянное чувство недомогания.
ПРИЧИНЫ
По причине возникновения различают такие виды заболевания:
— Язвенный колит, или неспецифический язвенный колит (НЯК) — это хроническое воспалением толстой кишки.
— Инфекционный колит проявляется в следствие попадания вредных веществ в кровь. Одной из разновидностей инфекционного колита является геморрагический колит.
— Ишемический колит — это поражение тканей толстой кишки, которое связано с нарушением ее кровоснабжения. Сопровождается кишечной непроходимостью.
— Токсический или лекарственный колит проявляется при отравлениях токсинами или некоторыми лекарственными средствами. — Антибиотикоассоциированный колит — возникает на фоне лечения антибиотиками, нерациональное применение которых нарушает микрофлору кишечника.
— Спастический колит является функциональным расстройством кишечника, причиной которого являются длительные стрессы и депрессии, переутомление и гормональный дисбаланс в организме.
— Антибиотикоассоциированный колит — возникает на фоне лечения антибиотиками, нерациональное применение которых нарушает микрофлору кишечника.
— Спастический колит является функциональным расстройством кишечника, причиной которого являются длительные стрессы и депрессии, переутомление и гормональный дисбаланс в организме.
ДИАГНОСТИКА И ЛЕЧЕНИЕ
Диагностика колита начинается с анамнеза больного и выявления причин заболевания. Затем специалист физически осматривает пациента и на ощупь определяет болезненные участки кишечника. При подозрениях на колит необходимо собрать материал для анализов кала и крови.
Для обнаружения воспалительного процесса в толстой кишке необходимо провести инструментальные исследования. Для лечения колита применяют лекарственную терапию, а также соблюдение диеты, физиотерапия, психотерапия (если заболевание вызвано психическими нарушениями).
Если проявляются симптомы колита, следует немедленно обратиться в медицинское учреждение. Как лечить колит может сказать только врач после проведения диагностики. Любые попытки самолечения могут привести к серьезным осложнениям.
Любые попытки самолечения могут привести к серьезным осложнениям.
Будьте здоровы!
Колит | Симптомы | Диагностика | Лечение
Колит – это воспаление слизистой оболочки, выстилающей толстый кишечник. Является одним из самых частых заболеваний желудочно-кишечного тракта, может сопровождаться воспалением желудка и слизистой тонкого кишечника, вызывая гастроэнтероколит.
Причины
Причины зависят от вида колита.
- Острый колит кишечника – вызывается бактериальной флорой, простейшими, вирусами, неправильным питанием, сопровождается гастритом и энтеритом.
- Хронический колит – провоцируется дисбактериозом кишечника, нарушениями обмена веществ, неправильным питанием, стрессами, аутоиммунными заболеваниями, авитаминозами, гельминтозами.
- Гранулематозный – возникает при болезни Крона, характеризуется образованием гранулем, наследственное заболевание.
- Лучевой – образуется под воздействием ионизирующей радиации.
 Возникает при хронической лучевой болезни и у лиц, проходящих лучевую терапию.
Возникает при хронической лучевой болезни и у лиц, проходящих лучевую терапию.
- Лекарственный – возникает при массивном приеме медикаментов.
- Ишемический – бывает при нарушении кровоснабжения толстого кишечника.
- Неспецифический язвенный колит кишечника – характеризуется наличием язв слизистой оболочки.
Симптомы колита
Симптомы колита усиливаются после приема пищи.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Дифференциальную диагностику проводят с новообразованиями желудочно-кишечного тракта, дискинезией, аномалиями развития ЖКТ (у детей).
Врач собирает анамнез, проводится посев кала на бактериальную флору и паразитов.
Для более детального выяснения причин проводятся: копрограмма, колоноскопия, ректороманоскопия, гастроскопия, ирригоскопия, УЗИ органов брюшной полости. Полноценную диагностику можно пройти в любом современном медицинском центре гастроэнтерологии.
Полноценную диагностику можно пройти в любом современном медицинском центре гастроэнтерологии.
Лечение колита
Лечение колита кишечника зависит от природы заболевания.
- При бактериальном или инфекционном происхождении назначают антибиотики (в зависимости от возбудителя), метронидазол.
- Если колит язвенный, лечение заключается в переводе заболевания в стадию ремиссии.
В лечении используются также пробиотики, спазмолитики (Но-шпа, Спазмалгон, Спазган), энеросорбенты, в тяжелых случаях назначаются глюкокортикоидные гормоны.
Диета
Назначается диета № 4, исключающая жирное, жареное, наваристые супы, газированные напитки, свежие овощи и фрукты. Показаны отварная рыба, нежирное мясо, курица, печеные овощи.
Опасность
Возможно прободение кишечника с возникновением разлитого перитонита, анемии. Из-за постоянного отхождения жидкого стула возможно развитие парапроктита, трещин прямой кишки.
Группа риска
Группу риска составляют лица, пренебрегающие основами рационального питания, не соблюдающие правил гигиены.
Профилактика
Сбалансированное «домашнее» питание, соблюдение правил личной гигиены.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
лечение и диагностика симптомов, причин в Москве
Общее описание
Язвенный колит или неспецифический язвенный колит — это хроническое воспалительное заболевание слизистой оболочки толстого кишечника, возникающее в результате дисбаланса иммунной системы (выделяются антитела к собственному эпителию слизистой оболочки).
Случаи заболеваемости зарегистрированы у 0.3-0.5% людей, это примерно 3-5 случаев на 100 тыс.населения. Заболевание встречается как у мужчин, так и женщин.
Язвенный колит может поражать людей любого возраста, чаще всего встречается у возрастных групп 25-35 и 60-80 лет.
Причины возникновения язвенного колита
До сих пор точная причина возникновении неспецифического язвенного колита неизвестна.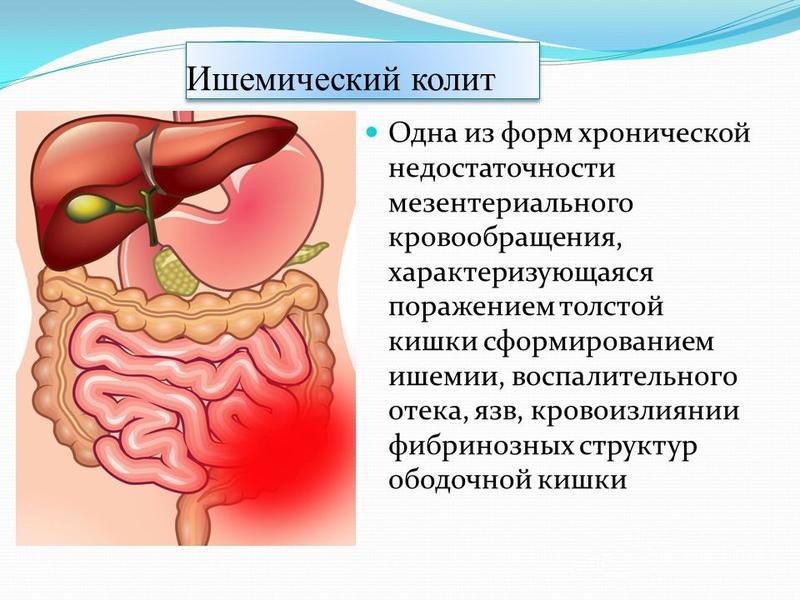
В научной литературе рассматривают несколько причин, но они не до конца изучены:
- Генетическая предрасположенность: наличие у близких родственников таких заболеваний как болезнь Крона или неспецифический язвенный колит
- Бактериальные и вирусные инфекции
- Факторы внешней среды (курение, приверженность к диетам, длительный прием оральных контрацептивных препаратов)
Симптомы язвенного колита
- Диарея или кашицеобразный стул с примесью крови, гной и слизи
- Ложные позывы при акте дефекации
- Периодические ноющие боли в левой половине живота
- Подъем температуры тела до 39 С с ознобом
- Снижение аппетита
- Потеря веса
- Общая слабость, снижение работоспособности
- Эпизодическое появление боли локализующий в крупных суставах (коленных, плечевых, тазобедренных)
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму
- Анализ кала на фекальный кальпротектин
- Биохимический анализ крови ( печеночные пробы, холестерин, щелочная фосфатаза, С-реактивный белок)
- УЗИ гепатобилиарной системы
- Колоноскопия
Лечение язвенного колита
Основное лечение при НЯК, состоит из соблюдения здорового образа жизни и правильного рационального питания.
- Диета
- Отказе от употребления алкогольных напитков
- Снижении массы тела при ожирении
- Отказ от курения
При средней и тяжелой степени тяжести течения заболевания необходимо лечение в стационаре.
Лекарственная терапия складывается из применения:
- Препараты 5-аминосалициловой кислоты: сульфасалазин и месалазин
- При отсутствии ремиссии заболевания применяют иммуносупрссоры: азатиоприн, метотрексат
- При резистентности к горманальным препаратам, назначается биологические препараты: ремикейд
Лечение колита кишечника в Москве
Воспаление толстой кишки (колит) — заболевание, которое может носить хронический или острый характер. Патология проявляется нарушениями в работе кишечника (частые позывы в туалет, диарея, в том числе со слизью, с кровью), сопровождается болью в брюшной области. При хроническом течении болезни наблюдается слабость, ухудшение общего состояния, потеря веса, при этом боли могут отсутствовать.
При отсутствии лечения острого воспаления могут развиться опасные для жизни осложнения: сильное обезвоживание вследствие долгой диареи, критическая потеря веса, перфорация кишечной стенки, перитонит. Если не лечить хронический колит, могут образоваться сужения кишечника, дивертикулы или полипы, а если не лечить долго, то и рак кишечника.
Запишитесь на прием в French Clinic.
Если вы наблюдаете у себя тревожные симптомы, не откладывайте визит к врачу-гастроэнтерологу. В медицинском центре French Clinic грамотные специалисты при помощи новейшего оборудования быстро и эффективно решат проблему и вернут вам хорошее самочувствие.
Оставьте свой номер телефона.
Вам перезвонит администратор клиники.
Причины возникновения и факторы риска
Среди возможных причин возникновения патологии можно назвать наследственные факторы, нарушение работы иммунной системы, изменение микрофлоры кишечника. Влияет на вероятность развития заболевания также длительный прием антибиотиков, перенесенные кишечные инфекции, качество питания. Лечение хронического колита должно сопровождаться нормализацией питания — это один из основных факторов, которые влияют на успех терапии.
Лечение хронического колита должно сопровождаться нормализацией питания — это один из основных факторов, которые влияют на успех терапии.
Развитие острого колита обычно обусловлено повреждением тканей кишечника вследствие проникновения инфекции (например, при дизентерии, сальмонеллезе).
Выделяют несколько основных видов заболевания:
Язвенный
Так называют хроническое воспаление, локализующееся в области ободочной и прямой кишки и сопровождающееся возникновением язв. Различают несколько форм: проктит (представляет собой воспаление конечной части кишки), левосторонний колит (патологический процесс ограничивается изгибом кишки с левой стороны), наконец, тотальный (при этой форме страдают все ткани кишки). Основные симптомы, которые должны вас насторожить:
- жидкий стул с кровью;
- частые позывы;
- сильные боли в области прямой кишки.
Лечение язвенного колита должно быть направлено на предотвращение опасных осложнений (кровоизлияний, присоединения инфекции и тд.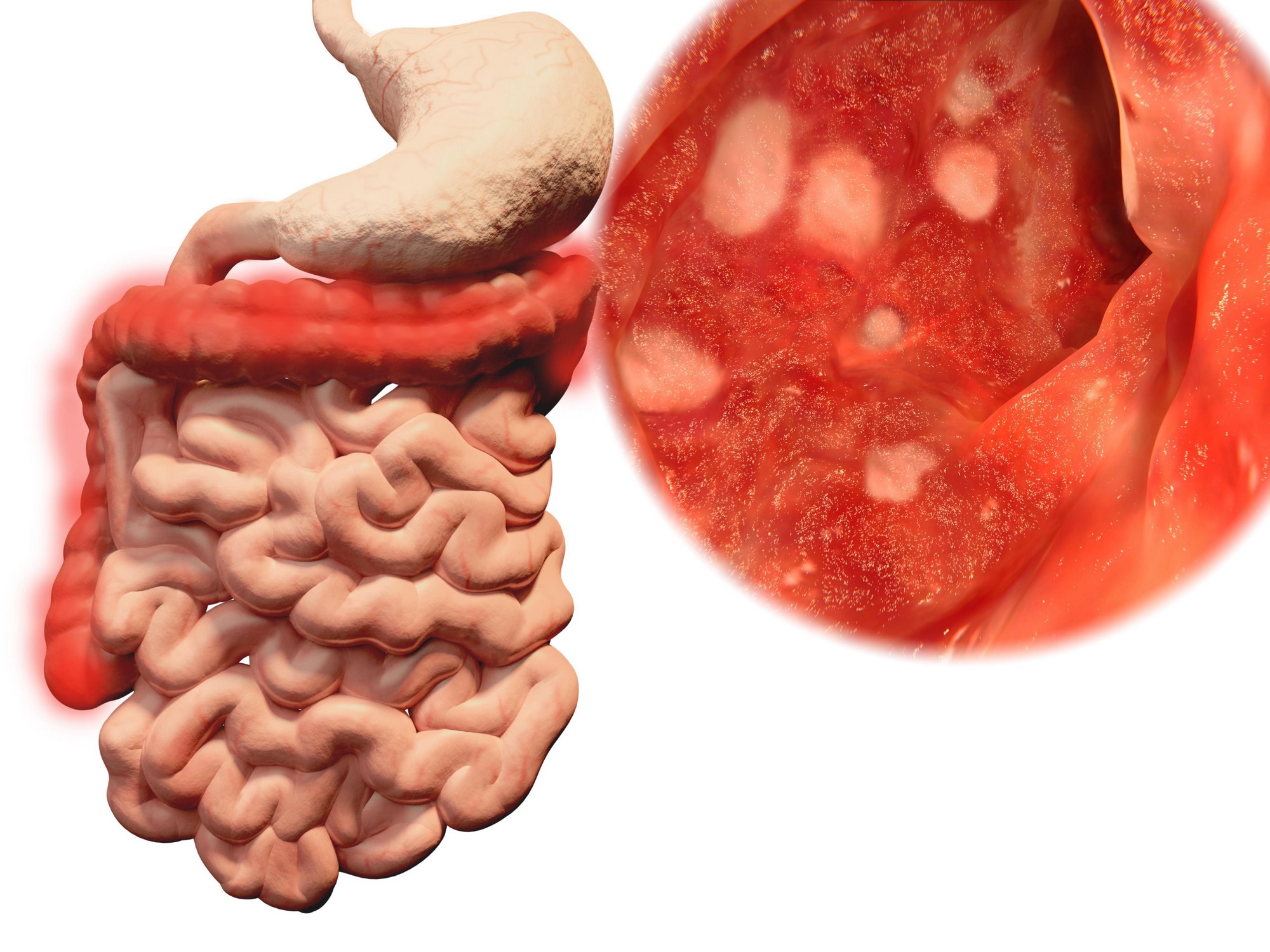 ) и заживление тканей кишечника.
) и заживление тканей кишечника.
Эрозивный
Этот вид заболевания может затрагивать тонкий и толстый кишечник, сопровождается образованием эрозий на поверхности кишки. Вас могут побеспокоить такие симптомы:
- тяжесть в желудке;
- боль в животе;
- время от времени — неприятный привкус во рту;
- нарушения стула.
Катаральный
Обычно это — первая стадия в развитии хронического колита. Слизистая, выстилающая кишечник, набухает (обычно в нисходящем отделе тонкой кишки). Иногда появляются кровоизлияния. Основные симптомы:
- общая слабость, плохое самочувствие;
- боль в животе;
- повышенное газообразование;
- частые позывы;
- поносы, чередующиеся запорами.
Диффузный
При этой форме заболевания страдают оба отдела кишечника — и тонкий, и толстый. Это самая тяжелая форма, проявляется она обычно ярко, с характерной симптоматикой:
- резкие боли в брюшине;
- гнилостный привкус во рту, отрыжка;
- нарушения стула: частые ложные позывы, понос и запор.

У некоторых пациентов поднимается температура.
Диагностика
Первое, что будет делать врач на приеме — выслушает жалобы и оценит ваше общее состояние. Обычно для постановки предварительного диагноза этого достаточно. Для того чтобы его подтвердить или опровергнуть, проводят колоноскопию — исследование кишечника эндоскопом — прибор позволяет оценить изменение состояния слизистой, определить наличие язв. В некоторых случаях требуется УЗИ.
Лечение воспаления толстой и тонкой кишки
Обычно в лечении колита кишечника используется комплексный подход. При подборе терапевтической схемы учитываются характер и объем поражения кишечника, длительность болезни, присутствие внекишечных признаков патологии, а также эффективность или неэффективность проведенного ранее лечения. Основные назначения при лечении воспаления толстой кишки:
- диета с исключением острой и раздражающей пищи, частый прием пищи небольшими порциями;
- препараты, угнетающие патогенную флору;
- средства для нормализации микрофлоры кишечника;
- возможно, клизмы;
- при сильном поносе — обволакивающие и вяжущие средства.

Лечение язвенного колита
Включает перечисленные выше мероприятия плюс при опасности присоединения инфекции — прием антибактериальных и противовоспалительных препаратов. Своевременно начатое лечение позволяет снять острые симптомы, предотвратить развитие осложнений.
Лечение хронической формы
Также предполагает нормализацию питания, прием препаратов, нормализующих микрофлору кишечника. В случае, когда заболевание сопровождается образованием множественных язв, осложняется присоединением инфекции, требуется операция.
Для лечения обратитесь в медицинский центр French Clinic по телефону +7(499)110-31-11. Наши врачи имеют опыт более 10 лет, а также регулярно проходят повышение квалификации, в том числе за рубежом. Специалисты нашей клиники помогут вам справиться с заболеванием и вернуться к нормальной жизни в кратчайшие сроки.
Популярные вопросы
Может ли болезнь возникнуть на нервной почве?
Есть данные о связи заболевания с сильными стрессами и переутомлением.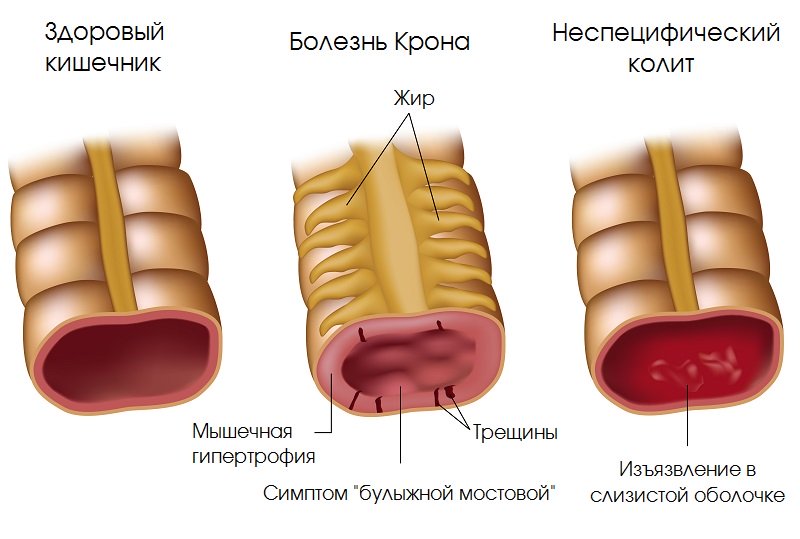 Обычно причин несколько: нарушение режима питания, резкое изменение эмоционального фона, сбои в работе иммунитета.
Обычно причин несколько: нарушение режима питания, резкое изменение эмоционального фона, сбои в работе иммунитета.
Может ли болезнь переродиться в рак?
Да, наличие язвенного колита, болезни Крона и других патологических изменений тканей толстой кишки повышает риск развития рака. Нужно обязательно встать на учет и регулярно наблюдаться у специалиста.
Можно ли полностью излечиться от колита?
Сам он не пройдет, народными методами справиться тоже не получится. Обязательно нужно участие грамотного врача. Хорошо поддаются лечению острые формы, связанные с инфекцией: сальмонеллезом, дизентерией. При хронических формах заболевания важнее всего предотвратить развитие опасных для жизни осложнений.
Статья «Неспецифический язвенный колит»
Это хроническое воспалительное заболевание слизистой оболочки толстой кишки (ободочной и прямой) с образованием множественных язв. Это заболевание — одна из наиболее серьезных проблем для гастроэнтерологов и колопроктологов: по тяжести течения, частоте осложнений и уровню летальности во всем мире он занимает одно из ведущих мест среди болезней желудочно-кишечного тракта. Первый пик заболеваемости приходится на наиболее активный трудоспособный возраст — 18-25 лет, второй пик – после 55. Заболевание хроническое, требует постоянного приема лекарств и частого стационарного лечения.
Первый пик заболеваемости приходится на наиболее активный трудоспособный возраст — 18-25 лет, второй пик – после 55. Заболевание хроническое, требует постоянного приема лекарств и частого стационарного лечения.Почему развивается неспецифический язвенный колит?
Причины развития этого заболевания до сих пор окончательно не выяснены. Предполагают, что воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу, который возникает из-за наследственных или приобретенных нарушений в механизмах регуляции иммунной системы. В результате развивается неинфекционное воспаление слизистой оболочки кишечника.
Наблюдается генетическая предрасположенность к развитию этого заболевания: если родственник первой линии (мать, отец, сестра, брат) болеют язвенным колитом, то риск развития заболевания весьма высок.
Симптомы неспецифического язвенного колита
Поражение кишечника на начальных стадиях может ограничиваться только прямой кишкой, постепенно распространяясь по всей толстой кишке. Главные проявления язвенного колита — частый жидкий стул до 25 раз в день, с примесью крови и слизи, спазмы и боли в животе, потеря веса. Более чем у половины пациентов наблюдаются внекишечные проявления заболевания: поражение суставов, глаз (иридоциклит — воспаление радужной оболочки глаза, увеит—воспаление сосудистой оболочки глаза), кожи (узловатая эритема — воспалительное поражение кожных и подкожных сосудов, пиодермия — гнойное поражение кожи), полости рта (афтозный стоматит — воспаление слизистой оболочки рта с образованием эрозий), печени. В ряде случаев эти проявления болезни могут предшествовать появлению кишечных симптомов.
Главные проявления язвенного колита — частый жидкий стул до 25 раз в день, с примесью крови и слизи, спазмы и боли в животе, потеря веса. Более чем у половины пациентов наблюдаются внекишечные проявления заболевания: поражение суставов, глаз (иридоциклит — воспаление радужной оболочки глаза, увеит—воспаление сосудистой оболочки глаза), кожи (узловатая эритема — воспалительное поражение кожных и подкожных сосудов, пиодермия — гнойное поражение кожи), полости рта (афтозный стоматит — воспаление слизистой оболочки рта с образованием эрозий), печени. В ряде случаев эти проявления болезни могут предшествовать появлению кишечных симптомов.
Как диагностируют неспецифический язвенный колит?
Диагноз основывается на результатах эндоскопического (внутрипросветного) исследования кишечника — колоноскопии и гистологического исследования образцов ткани кишечника. Колоноскопия позволяет визуально оценить состояние толстой кишки почти на всем ее протяжении (до 2-х метров), обнаружить признаки воспаления (характерный вид слизистой оболочки), псевдополипы (полипообразные изменения слизистой кишечника под влиянием воспаления) и при необходимости взять кусочки слизистой оболочки для гистологического анализа.
В некоторых случаях при невозможности выполнить пациенту колоноскопию проводится ирригография – рентгенологическое исследование толстой кишки с применением контрастного вещества, которое позволяет обнаружить дефекты слизистой оболочки – эрозии и язвы, псевдополипы и измененные, деформированные в результате воспалительного процесса участки кишки.
При первичной диагностике язвенного колита необходимо исключить инфекционную природу заболевания (проводится анализ кала на возбудители бактериальных и паразитарных кишечных инфекций), а также определить уровень фекального кальпротектина — этот показатель, характеризует интенсивность воспаления в кишечнике.
Лечение неспецифического язвенного колита
Медикаментозное лечение в острой фазе заболевания проводится гормональными противовоспалительными препаратами, поддерживающая терапия – негормональными противовоспалительными препаратами и иммуносупрессорами (препаратами, подавляющими патологический иммунный ответ), в том числе так называемыми биологическими препаратами — моноклональными антителами. У большинства пациентов современная консервативная терапия позволяет контролировать течение язвенного колита, однако, по данным литературы и по нашим собственным, до 30% больных нуждаются в хирургическом лечении в связи с неэффективностью/непереносимостью лекарственной терапии или из-за развития осложнений , в том числе высокого риска развития рака толстой кишки, вероятность которого тем выше, чем больше длительность заболевания. Если у ребенка, страдающего неспецифическим язвенным колитом, наблюдается замедление физического развития на фоне длительного приема гормонов, хирургическое лечения является методом выбора. Тяжелые кишечные осложнения — кишечные кровотечения, токсическая дилатация (расширение) ободочной кишки, перфорация (разрыв) кишки — являются показанием к экстренной операции.
У большинства пациентов современная консервативная терапия позволяет контролировать течение язвенного колита, однако, по данным литературы и по нашим собственным, до 30% больных нуждаются в хирургическом лечении в связи с неэффективностью/непереносимостью лекарственной терапии или из-за развития осложнений , в том числе высокого риска развития рака толстой кишки, вероятность которого тем выше, чем больше длительность заболевания. Если у ребенка, страдающего неспецифическим язвенным колитом, наблюдается замедление физического развития на фоне длительного приема гормонов, хирургическое лечения является методом выбора. Тяжелые кишечные осложнения — кишечные кровотечения, токсическая дилатация (расширение) ободочной кишки, перфорация (разрыв) кишки — являются показанием к экстренной операции.
Раньше хирургическая операция заключалась в удалении всей толстой кишки (ободочной и прямой — колопроктэктомия) с формированием постоянной илеостомы. Операция полностью устраняет болезнь и риск развития рака в ободочной или прямой кишке, но сопровождается необходимостью пожизненного использования калоприемников (специальных мешков для сбора выделений из кишки).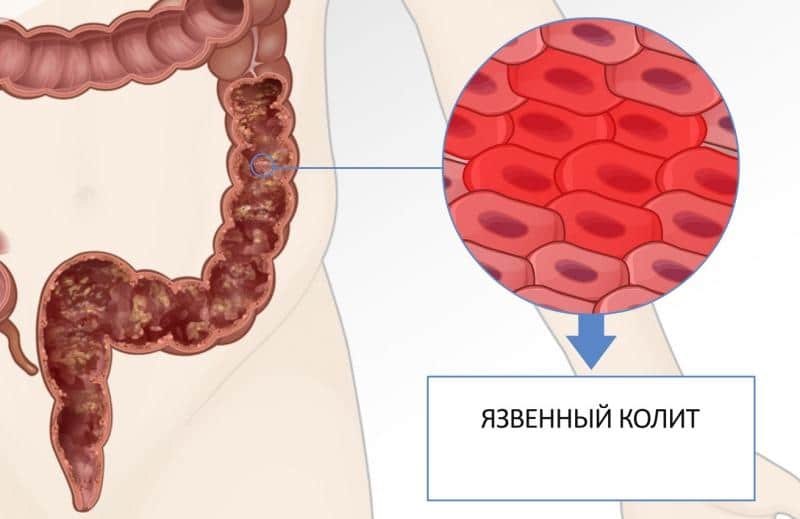
Современная восстановительно-пластическая операция заключается в удалении толстой и прямой кишки до анального канала и формировании из тонкой кишки резервуара (J-pouch, пауч), который берет на себя функции прямой кишки. Резервуар накапливает стул, за счет этого дефекация становится контролируемой, частота снижается до 4-6 в сутки. Хирургическое вмешательство освобождает пациента от длительного лечения лекарственными препаратами с выраженными побочными эффектами, Операция исключает дальнейшее развитие колита, риск развития рака кишечника сводится к минимуму.
Каждая операция по поводу НЯК имеет свои преимущества и недостатки, метод проведения хирургического вмешательства обсуждается в каждом случае индивидуально. В Клинике колопроктологии ЕМС успешно выполняются все виды операций по поводу НЯК, в том числе и тотальная колопроктэктомия с формированием тонкокишечного резервуара.
ВЗК и рак толстой кишки: как часто вам нужно обследоваться?
Вы можете беспокоиться о связи между воспалительным заболеванием кишечника (ВЗК) и раком толстой кишки, если у вас ВЗК , которое включает болезнь Крона и язвенный колит. Важно понимать, что, хотя IBD увеличивает риск рака толстой кишки, это не обязательно приводит к раку толстой кишки.
Важно понимать, что, хотя IBD увеличивает риск рака толстой кишки, это не обязательно приводит к раку толстой кишки.
Существует несколько распространенных скрининговых тестов на рак толстой кишки, в том числе колоноскопия, виртуальная колоноскопия (КТ-колонография), анализ кала на скрытую кровь и гибкую ректороманоскопию.Лучшим скрининговым тестом для людей с болезнью Крона, поражающей нижнюю часть толстой кишки, является колоноскопия. В этом скрининговом тесте используется длинная, гибкая и тонкая трубка, прикрепленная к видеокамере и монитору для просмотра всей толстой и прямой кишки. Если обнаружены какие-либо подозрительные участки, ваш врач может пропустить через трубку хирургические инструменты, чтобы взять образцы ткани (биопсии) для анализа.
Общие рекомендации по скринингу на рак толстой кишки для людей без IBD требует проведения колоноскопии каждые 10 лет, начиная с 50 лет. Однако, в зависимости от того, как долго у вас было IBD и какая часть вашей толстой кишки поражена, вам может потребоваться колоноскопия каждые один-два года. Поговорите со своим врачом о лучшем расписании скрининга на рак толстой кишки для вашей конкретной ситуации.
Однако, в зависимости от того, как долго у вас было IBD и какая часть вашей толстой кишки поражена, вам может потребоваться колоноскопия каждые один-два года. Поговорите со своим врачом о лучшем расписании скрининга на рак толстой кишки для вашей конкретной ситуации.
- Язвенный колит. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/gastrointestinal-disorders/inflamasted-bowel-disease-ibd/ulcerative-colitis.По состоянию на 4 июня 2019 г.
- Язвенный колит. Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/digestive-diseases/ulcerative-colitis. По состоянию на 4 июня 2019 г.
- Тесты на обнаружение колоректального рака и полипов. Национальный институт рака. https://www.cancer.gov/types/colorectal/screening-fact-sheet?redirect=true. По состоянию на 4 июня 2019 г.

- Rex DK, et al. Скрининг колоректального рака: Рекомендации для врачей и пациентов из США.S. Многосторонняя целевая группа по колоректальному раку. Гастроэнтерология. 2017; 153: 307.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
См. Также
- Боль в животе
- Аэробные упражнения
- Анальная боль
- Артрит
- Боль при артрите: что можно и чего нельзя делать
- Бариевая клизма
- Инъекции ботокса: Могут ли они облегчить боль при артрите?
- Могут ли быть вредными обезболивающие от артрита?
- Колоноскопия
- Синий цвет обнаруживает рак толстой кишки
- КТ
- КТ: безопасны ли они?
- Обезвоживание
- Диарея
- Вы пьете достаточно воды?
- Упражнения при артрите
- Усталость
- Гибкая ректороманоскопия
- Частые испражнения
- Домашнее энтеральное питание
- Воспалительное заболевание кишечника (ВЗК)
- Лиза М.
 Epp, RDN, LD, обсуждает домашнее энтеральное питание
Epp, RDN, LD, обсуждает домашнее энтеральное питание - Lisa M. Epp, RDN, LD, обсуждает, как удалить ваш зонд для кормления в домашних условиях
- Lisa M. Epp, RDN, LD, обсуждает новые энтеральные соединители
- Low- клетчатка
- Манприт С. Мунди, доктор медицины, обсуждает кормление через зонд
- МРТ
- МСМ при боли при артрите: это безопасно?
- Игольная биопсия
- Слабительные
- Риски, преимущества преднизона
- Пробиотики и пребиотики
- Стратегии отказа от курения
- МРТ-исследование сердца
- Шок
- Упражнения для рук для людей с артритом
- Защита суставов
- Расщепление дозы для подготовки к колоноскопии
- Группы поддержки
- Бариевая клизма
- Колоноскопия
- МРТ
- Водные упражнения
- Рентген
- Юкка: Может ли она облегчить боль при артрите?
.
Воспалительное заболевание кишечника (ВЗК) — Лечение в клинике Мэйо
Лечение воспалительных заболеваний кишечника в клинике Мэйо
Форма скрининга клинических испытаний IBD
Клинические испытания в клинике Мэйо оценивают эффективность лекарств для лечения воспалительного заболевания кишечника. Заполните форму проверки, чтобы узнать, подходит ли вам пробная версия.
Клинические испытания воспалительного заболевания кишечника в клинике Мэйо Форма предварительного отбораВаша команда по уходу в клинике Mayo
Лечение IBD включает специалистов в области гастроэнтерологии и гепатологии, хирургии толстой и прямой кишки, радиологии, лабораторной медицины и патологии, ревматологии, а также ухода за кожей и ранами и питания.
Наличие всего этого опыта в одном месте означает, что ваша медицинская помощь обсуждается командой, результаты анализов доступны быстро, встречи назначаются согласованно, а самые высокоспециализированные эксперты в мире работают вместе для вашего здоровья.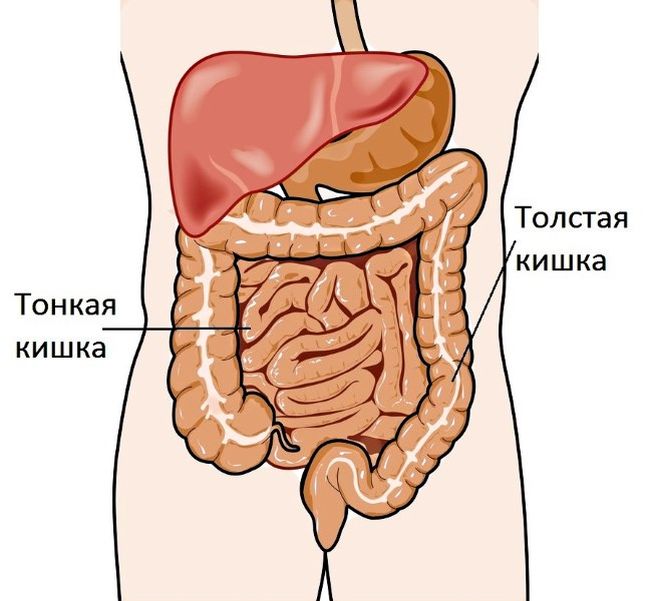
Расширенная диагностика и лечение
Хирурги клиники Mayo имеют опыт диагностики и лечения IBD с использованием самых современных методов лечения и хирургических вмешательств.
Исследователи изMayo Clinic помогли разработать неинвазивные методы визуализации, которые позволяют врачам тщательно обследовать тонкую кишку, такие как МРТ и КТ энтерография. Эти тесты более чувствительны, чем обычная визуализация, для обнаружения воспалений, очагов бактериальной инфекции (абсцессов) и аномальных туннелей, которые образуются между петлями кишечника или между кишечником и другими органами (свищи).
Врачи Mayo Clinic также используют баллонную энтероскопию для поиска источников кровотечения, которые нельзя обнаружить другими методами.Во время этой процедуры через рот или задний проход в пищеварительный тракт вводятся зонд и трубка с одним или двумя прикрепленными баллонами. Этот метод позволяет более глубоко ввести и визуализировать тонкую кишку.
Mayo стремятся использовать минимально инвазивные хирургические процедуры, которые связаны с меньшим количеством боли и меньшим количеством осложнений.
Педиатрический опыт
Педиатрические эксперты в клинике детских воспалительных заболеваний кишечника Mayo Clinic специализируются на оказании помощи, необходимой детям при IBD , включая диагностические тесты, которые не подвергают вашего ребенка воздействию радиации, и альтернативные лекарства, снижающие потребность в стероидах.
IBD часто наносит еще больший физический и эмоциональный урон молодым людям, замедляя их рост. В клинике Мэйо молодые люди и их семьи тесно сотрудничают с психологами, которые могут помочь им справиться с повседневными трудностями жизни с IBD .
Специализированная помощь при беременности
Женщины с IBD обычно могут иметь успешную беременность, особенно если они могут поддерживать ремиссию болезни во время беременности. Важно работать с акушером группы высокого риска и гастроэнтерологом, специализирующимся на IBD . Врачи клиники Мэйо обладают знаниями и опытом оказания помощи женщинам с IBD во время беременности и родов.
Важно работать с акушером группы высокого риска и гастроэнтерологом, специализирующимся на IBD . Врачи клиники Мэйо обладают знаниями и опытом оказания помощи женщинам с IBD во время беременности и родов.
Опыт и истории пациентов клиники Мэйо
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали. Посмотрите истории довольных пациентов клиники Мэйо.
Опыт и рейтинги
Опыт
Каждый год врачи клиники Майо диагностируют и лечат более 10 000 взрослых и детей с воспалительными заболеваниями кишечника, включая болезнь Крона и язвенный колит. Клиника Мэйо специализируется на помощи людям с тяжелыми симптомами, которые в прошлом плохо реагировали на лечение.
Экспертиза
Клиника воспалительных заболеваний кишечника при клинике Майо специализируется на людях с воспалительными заболеваниями кишечника, такими как болезнь Крона и язвенный колит.В дополнение к рутинной клинической помощи врачи клиники Мэйо активно участвуют в исследованиях и могут предоставить исследуемую лекарственную терапию с различными лекарствами для пациентов, которые не реагируют на стандартную медикаментозную терапию.
Исследования
Врачи клиники Мэйо проводят исследования новых диагностических тестов и методов лечения ВБК , а также проводят клинические испытания. Например, колоректальные хирурги Мэйо впервые применили процедуру удаления пораженной толстой и прямой кишки и повторного соединения кишечника с анусом — илеоанальный анастомоз (операция J-pouch), чтобы человек мог продолжать устранять отходы в обычном режиме.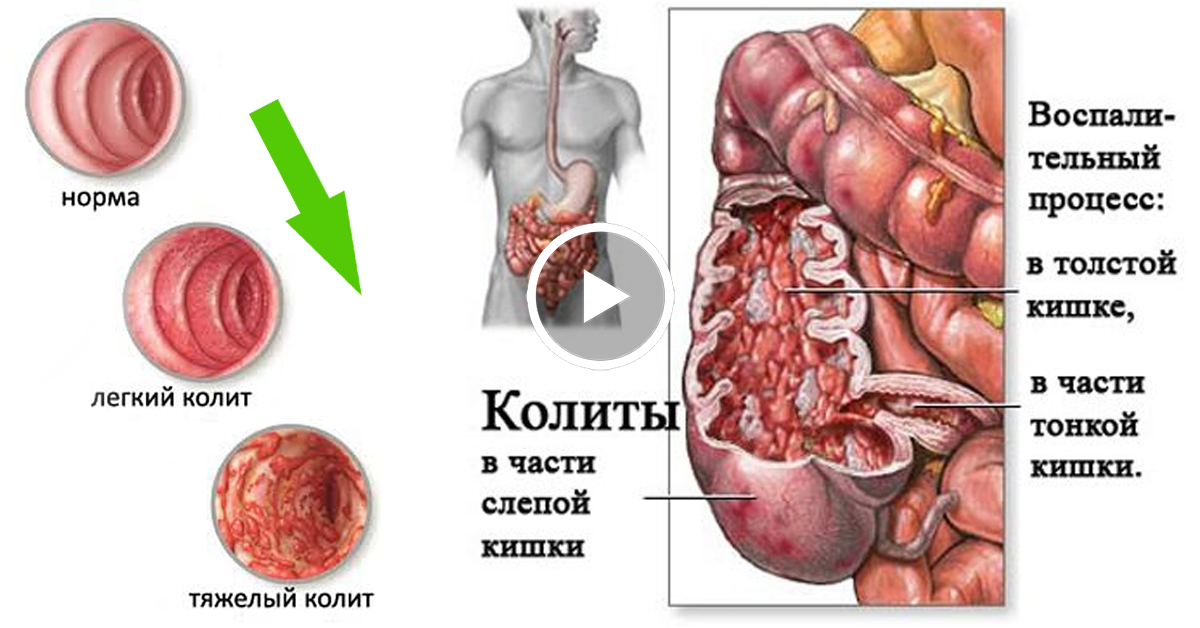
Центр клеточной сигнализации в гастроэнтерологии (C-SIG) Мэйо фокусирует свои исследования на механизмах клеточных и молекулярных процессов при различных заболеваниях пищеварительной системы, включая болезнь Крона и язвенный колит.
КлиникаMayo в Рочестере, штат Миннесота, занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report. Клиника Мэйо в Фениксе / Скоттсдейле, штат Аризона, и клиника Мейо в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. Клиника Майо также входит в число лучших детских больниц по лечению расстройств пищеварения.
Расположение, проезд и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховые компании требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений зависит от медицинских потребностей.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
07 ноября 2020 г.
Колит: типы, диагностика и лечение
Обзор
Колит — это воспаление толстой кишки, также известной как толстая кишка. Если у вас колит, вы почувствуете дискомфорт и боль в животе, которые могут быть легкими и повторяться в течение длительного периода времени или тяжелыми и появляться внезапно.
Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по их причинам.
Язвенный колит
Язвенный колит (ЯК) — одно из двух состояний, классифицируемых как воспалительное заболевание кишечника. Другой — болезнь Крона.
ЯК — это пожизненное заболевание, которое вызывает воспаление и кровоточащие язвы на внутренней оболочке толстой кишки. Обычно он начинается в прямой кишке и распространяется на толстую кишку.
ЯК — наиболее часто диагностируемый тип колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но эксперты не знают, почему это происходит. Распространенные типы ЯК включают:
Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижнюю часть толстой кишки
- левосторонний колит, поражающий левую часть толстой кишки, начиная с прямой кишки
- панколит, поражающий всю толстую кишку
Псевдомембранозный колит
Псевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерии Clostridium difficile .Этот вид бактерий обычно обитает в кишечнике, но не вызывает проблем, поскольку уравновешивается наличием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет Clostridium difficile действовать, высвобождая токсины, вызывающие воспаление.
Ишемический колит
Ишемический колит (IC) возникает, когда кровоток в толстой кишке внезапно прекращается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки.Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидивов ИЦ.
Этот тип колита часто является результатом основных заболеваний. К ним могут относиться:
Хотя это бывает редко, ИК может возникать как побочный эффект приема определенных лекарств.
Микроскопический колит
Микроскопический колит — это заболевание, которое врач может определить, только посмотрев образец ткани толстой кишки под микроскопом.Врач увидит признаки воспаления, такие как лимфоциты, которые являются разновидностью белых кровяных телец.
Иногда врачи делят микроскопический колит на две категории: лимфоцитарный и коллагенозный колит. Лимфоцитарный колит — это когда врач определяет значительное количество лимфоцитов. Однако ткани и слизистая оболочка толстой кишки не утолщены ненормально.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под самым внешним слоем ткани.В отношении каждого типа микроскопического колита существуют разные теории, но некоторые врачи предполагают, что оба типа колита представляют собой разные формы одного и того же состояния.
Врачи точно не знают, что вызывает микроскопический колит. Однако они знают, что некоторые люди более подвержены риску заболевания. К ним относятся:
- курильщиков
- женский пол
- аутоиммунное заболевание в анамнезе
- старше 50 лет
Наиболее частыми симптомами микроскопического колита являются хроническая водянистая диарея, вздутие живота и боль в животе.
Аллергический колит у младенцев
Аллергический колит — это заболевание, которое может возникнуть у младенцев, обычно в течение первых двух месяцев после рождения. Это состояние может вызывать у младенцев симптомы, включая рефлюкс, чрезмерное срыгивание, суетливость и возможные пятна крови в стуле ребенка.
Врачи точно не знают, что вызывает аллергический колит. Согласно исследованию 2013 года, опубликованному во Всемирном журнале гастроэнтерологии, одна из самых популярных теорий заключается в том, что у младенцев есть аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.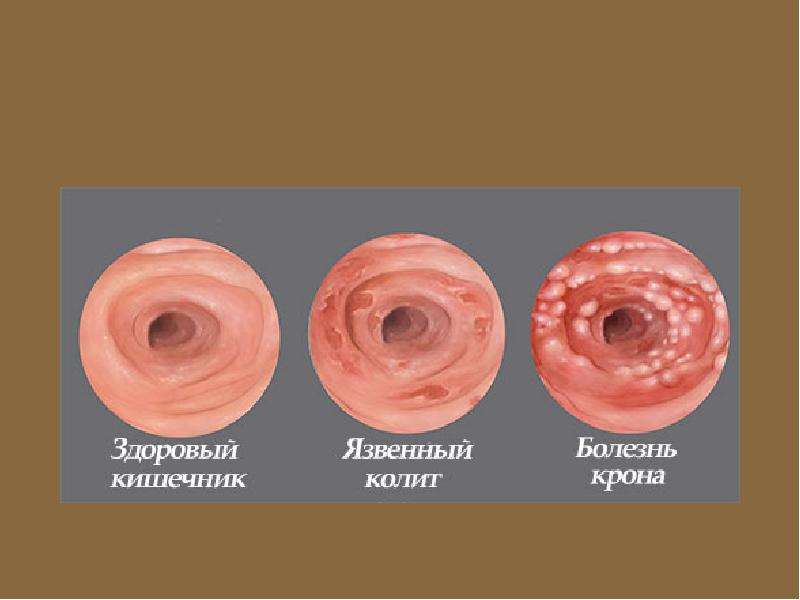
Врачи часто рекомендуют маме элиминационную диету, при которой она постепенно перестает есть определенные продукты, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестанут проявляться симптомы, скорее всего, виноваты эти продукты.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями. Вы также можете заболеть этим заболеванием, если ваш толстый кишечник подвергся лучевой терапии.
С каждым типом колита связаны разные факторы риска.
Вы больше подвержены риску ЯК, если:
- вы в возрасте от 15 до 30 (чаще всего) или от 60 до 80
- еврейского или кавказского происхождения
- имеете члена семьи с UC
Вы более подвержены риску развития ПК, если:
Вы более подвержены риску ИК, если вы:
В зависимости от вашего состояния вы можете испытывать один или несколько из следующих симптомов:
- боль в животе или спазмы
- вздутие живота
- потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочное опорожнение кишечника
- озноб или лихорадка
- рвота
Хотя каждый человек может время от времени испытывать понос время от времени обращайтесь к врачу, если у вас диарея, которая не связана с инфекцией, лихорадкой или какими-либо известными зараженными продуктами. Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- высыпания, причина которых не известна
- небольшое количество крови в стуле, например, стул с небольшими красными прожилками
- боль в животе, которая продолжает возвращаться
- необъяснимая потеря веса
Немедленно обратитесь за медицинской помощью, если вы заметили значительное количество крови в стуле.
Если вы чувствуете, что с вашим желудком что-то не в порядке, лучше поговорить с врачом.Чтобы оставаться здоровым, важно прислушиваться к своему телу.
Ваш врач может спросить о частоте ваших симптомов и о том, когда они впервые возникли. Они проведут тщательный медицинский осмотр и используют такие диагностические тесты, как:
- колоноскопия, которая включает продевание камеры через гибкую трубку через задний проход для осмотра прямой и толстой кишки.
- Ригмоидоскопия, которая похожа на колоноскопию, но показывает только прямая кишка и нижняя часть ободочной кишки
- образцы кала
- визуализация брюшной полости, такая как МРТ или КТ
- УЗИ, которое полезно в зависимости от сканируемой области
- бариевая клизма, рентгеновский снимок толстой кишки после инъекции бария , который помогает сделать изображения более заметными
Лечение зависит от нескольких факторов:
- тип колита
- возраст
- общее физическое состояние
кишечник
Ограничение того, что вы принимаете через рот, может быть полезным, особенно если у вас есть IC. В это время может потребоваться внутривенный прием жидкости и другого питания.
В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может назначить противовоспалительные препараты для лечения отека и боли, а также антибиотики для лечения инфекции. Ваш врач может также назначить вам обезболивающие или спазмолитики.
Хирургия
Операция по удалению части или всей толстой или прямой кишки может потребоваться, если другие методы лечения не работают.
Ваш прогноз зависит от типа вашего колита.ЯК может потребовать пожизненной медикаментозной терапии, если вам не сделают операцию. Другие типы, такие как IC, могут улучшиться без хирургического вмешательства. ПК обычно хорошо поддается лечению антибиотиками, но может возникать повторно.
Во всех случаях раннее обнаружение имеет решающее значение для восстановления. Раннее обнаружение может помочь предотвратить другие серьезные осложнения. Сообщите врачу о любых симптомах, которые вы испытываете.
Колит: типы, диагностика и лечение
Обзор
Колит — это воспаление толстой кишки, также известной как толстая кишка. Если у вас колит, вы почувствуете дискомфорт и боль в животе, которые могут быть легкими и повторяться в течение длительного периода времени или тяжелыми и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе, которые могут быть легкими и повторяться в течение длительного периода времени или тяжелыми и появляться внезапно.
Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по их причинам.
Язвенный колит
Язвенный колит (ЯК) — одно из двух состояний, классифицируемых как воспалительное заболевание кишечника. Другой — болезнь Крона.
ЯК — это пожизненное заболевание, которое вызывает воспаление и кровоточащие язвы на внутренней оболочке толстой кишки. Обычно он начинается в прямой кишке и распространяется на толстую кишку.
ЯК — наиболее часто диагностируемый тип колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но эксперты не знают, почему это происходит. Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижнюю часть толстой кишки
- левосторонний колит, поражающий левую часть толстой кишки, начиная с прямой кишки
- панколит, поражающий всю толстую кишку
Псевдомембранозный колит
Псевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерии Clostridium difficile . Этот вид бактерий обычно обитает в кишечнике, но не вызывает проблем, поскольку уравновешивается наличием «хороших» бактерий.
Этот вид бактерий обычно обитает в кишечнике, но не вызывает проблем, поскольку уравновешивается наличием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет Clostridium difficile действовать, высвобождая токсины, вызывающие воспаление.
Ишемический колит
Ишемический колит (IC) возникает, когда кровоток в толстой кишке внезапно прекращается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки.Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидивов ИЦ.
Этот тип колита часто является результатом основных заболеваний. К ним могут относиться:
Хотя это бывает редко, ИК может возникать как побочный эффект приема определенных лекарств.
Микроскопический колит
Микроскопический колит — это заболевание, которое врач может определить, только посмотрев образец ткани толстой кишки под микроскопом. Врач увидит признаки воспаления, такие как лимфоциты, которые являются разновидностью белых кровяных телец.
Врач увидит признаки воспаления, такие как лимфоциты, которые являются разновидностью белых кровяных телец.
Иногда врачи делят микроскопический колит на две категории: лимфоцитарный и коллагенозный колит. Лимфоцитарный колит — это когда врач определяет значительное количество лимфоцитов. Однако ткани и слизистая оболочка толстой кишки не утолщены ненормально.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под самым внешним слоем ткани.В отношении каждого типа микроскопического колита существуют разные теории, но некоторые врачи предполагают, что оба типа колита представляют собой разные формы одного и того же состояния.
Врачи точно не знают, что вызывает микроскопический колит. Однако они знают, что некоторые люди более подвержены риску заболевания. К ним относятся:
- курильщиков
- женский пол
- аутоиммунное заболевание в анамнезе
- старше 50 лет
Наиболее частыми симптомами микроскопического колита являются хроническая водянистая диарея, вздутие живота и боль в животе.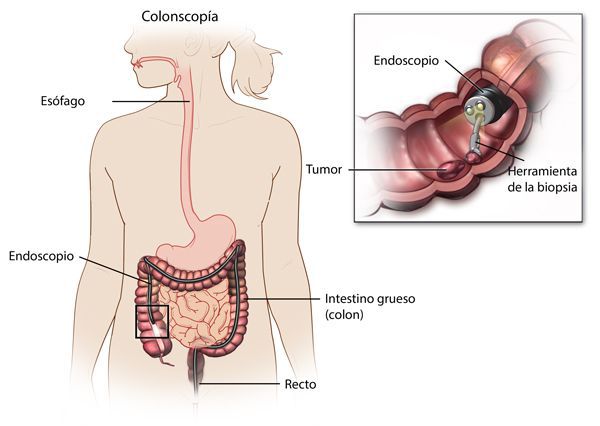
Аллергический колит у младенцев
Аллергический колит — это заболевание, которое может возникнуть у младенцев, обычно в течение первых двух месяцев после рождения. Это состояние может вызывать у младенцев симптомы, включая рефлюкс, чрезмерное срыгивание, суетливость и возможные пятна крови в стуле ребенка.
Врачи точно не знают, что вызывает аллергический колит. Согласно исследованию 2013 года, опубликованному во Всемирном журнале гастроэнтерологии, одна из самых популярных теорий заключается в том, что у младенцев есть аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.
Врачи часто рекомендуют маме элиминационную диету, при которой она постепенно перестает есть определенные продукты, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестанут проявляться симптомы, скорее всего, виноваты эти продукты.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями. Вы также можете заболеть этим заболеванием, если ваш толстый кишечник подвергся лучевой терапии.
Вы также можете заболеть этим заболеванием, если ваш толстый кишечник подвергся лучевой терапии.
С каждым типом колита связаны разные факторы риска.
Вы больше подвержены риску ЯК, если:
- вы в возрасте от 15 до 30 (чаще всего) или от 60 до 80
- еврейского или кавказского происхождения
- имеете члена семьи с UC
Вы более подвержены риску развития ПК, если:
Вы более подвержены риску ИК, если вы:
В зависимости от вашего состояния вы можете испытывать один или несколько из следующих симптомов:
- боль в животе или спазмы
- вздутие живота
- потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочное опорожнение кишечника
- озноб или лихорадка
- рвота
Хотя каждый человек может время от времени испытывать понос время от времени обращайтесь к врачу, если у вас диарея, которая не связана с инфекцией, лихорадкой или какими-либо известными зараженными продуктами. Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- высыпания, причина которых не известна
- небольшое количество крови в стуле, например, стул с небольшими красными прожилками
- боль в животе, которая продолжает возвращаться
- необъяснимая потеря веса
Немедленно обратитесь за медицинской помощью, если вы заметили значительное количество крови в стуле.
Если вы чувствуете, что с вашим желудком что-то не в порядке, лучше поговорить с врачом.Чтобы оставаться здоровым, важно прислушиваться к своему телу.
Ваш врач может спросить о частоте ваших симптомов и о том, когда они впервые возникли. Они проведут тщательный медицинский осмотр и используют такие диагностические тесты, как:
- колоноскопия, которая включает продевание камеры через гибкую трубку через задний проход для осмотра прямой и толстой кишки.
- Ригмоидоскопия, которая похожа на колоноскопию, но показывает только прямая кишка и нижняя часть ободочной кишки
- образцы кала
- визуализация брюшной полости, такая как МРТ или КТ
- УЗИ, которое полезно в зависимости от сканируемой области
- бариевая клизма, рентгеновский снимок толстой кишки после инъекции бария , который помогает сделать изображения более заметными
Лечение зависит от нескольких факторов:
- тип колита
- возраст
- общее физическое состояние
кишечник
Ограничение того, что вы принимаете через рот, может быть полезным, особенно если у вас есть IC.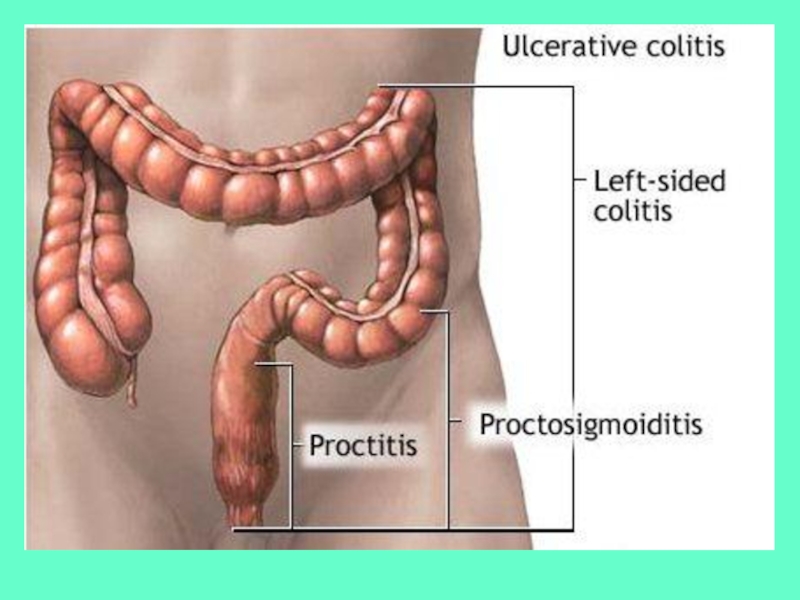 В это время может потребоваться внутривенный прием жидкости и другого питания.
В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может назначить противовоспалительные препараты для лечения отека и боли, а также антибиотики для лечения инфекции. Ваш врач может также назначить вам обезболивающие или спазмолитики.
Хирургия
Операция по удалению части или всей толстой или прямой кишки может потребоваться, если другие методы лечения не работают.
Ваш прогноз зависит от типа вашего колита.ЯК может потребовать пожизненной медикаментозной терапии, если вам не сделают операцию. Другие типы, такие как IC, могут улучшиться без хирургического вмешательства. ПК обычно хорошо поддается лечению антибиотиками, но может возникать повторно.
Во всех случаях раннее обнаружение имеет решающее значение для восстановления. Раннее обнаружение может помочь предотвратить другие серьезные осложнения. Сообщите врачу о любых симптомах, которые вы испытываете.
Колит: типы, диагностика и лечение
Обзор
Колит — это воспаление толстой кишки, также известной как толстая кишка. Если у вас колит, вы почувствуете дискомфорт и боль в животе, которые могут быть легкими и повторяться в течение длительного периода времени или тяжелыми и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе, которые могут быть легкими и повторяться в течение длительного периода времени или тяжелыми и появляться внезапно.
Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по их причинам.
Язвенный колит
Язвенный колит (ЯК) — одно из двух состояний, классифицируемых как воспалительное заболевание кишечника. Другой — болезнь Крона.
ЯК — это пожизненное заболевание, которое вызывает воспаление и кровоточащие язвы на внутренней оболочке толстой кишки. Обычно он начинается в прямой кишке и распространяется на толстую кишку.
ЯК — наиболее часто диагностируемый тип колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но эксперты не знают, почему это происходит. Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижнюю часть толстой кишки
- левосторонний колит, поражающий левую часть толстой кишки, начиная с прямой кишки
- панколит, поражающий всю толстую кишку
Псевдомембранозный колит
Псевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерии Clostridium difficile . Этот вид бактерий обычно обитает в кишечнике, но не вызывает проблем, поскольку уравновешивается наличием «хороших» бактерий.
Этот вид бактерий обычно обитает в кишечнике, но не вызывает проблем, поскольку уравновешивается наличием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет Clostridium difficile действовать, высвобождая токсины, вызывающие воспаление.
Ишемический колит
Ишемический колит (IC) возникает, когда кровоток в толстой кишке внезапно прекращается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки.Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидивов ИЦ.
Этот тип колита часто является результатом основных заболеваний. К ним могут относиться:
Хотя это бывает редко, ИК может возникать как побочный эффект приема определенных лекарств.
Микроскопический колит
Микроскопический колит — это заболевание, которое врач может определить, только посмотрев образец ткани толстой кишки под микроскопом. Врач увидит признаки воспаления, такие как лимфоциты, которые являются разновидностью белых кровяных телец.
Врач увидит признаки воспаления, такие как лимфоциты, которые являются разновидностью белых кровяных телец.
Иногда врачи делят микроскопический колит на две категории: лимфоцитарный и коллагенозный колит. Лимфоцитарный колит — это когда врач определяет значительное количество лимфоцитов. Однако ткани и слизистая оболочка толстой кишки не утолщены ненормально.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под самым внешним слоем ткани.В отношении каждого типа микроскопического колита существуют разные теории, но некоторые врачи предполагают, что оба типа колита представляют собой разные формы одного и того же состояния.
Врачи точно не знают, что вызывает микроскопический колит. Однако они знают, что некоторые люди более подвержены риску заболевания. К ним относятся:
- курильщиков
- женский пол
- аутоиммунное заболевание в анамнезе
- старше 50 лет
Наиболее частыми симптомами микроскопического колита являются хроническая водянистая диарея, вздутие живота и боль в животе.
Аллергический колит у младенцев
Аллергический колит — это заболевание, которое может возникнуть у младенцев, обычно в течение первых двух месяцев после рождения. Это состояние может вызывать у младенцев симптомы, включая рефлюкс, чрезмерное срыгивание, суетливость и возможные пятна крови в стуле ребенка.
Врачи точно не знают, что вызывает аллергический колит. Согласно исследованию 2013 года, опубликованному во Всемирном журнале гастроэнтерологии, одна из самых популярных теорий заключается в том, что у младенцев есть аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.
Врачи часто рекомендуют маме элиминационную диету, при которой она постепенно перестает есть определенные продукты, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестанут проявляться симптомы, скорее всего, виноваты эти продукты.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями. Вы также можете заболеть этим заболеванием, если ваш толстый кишечник подвергся лучевой терапии.
Вы также можете заболеть этим заболеванием, если ваш толстый кишечник подвергся лучевой терапии.
С каждым типом колита связаны разные факторы риска.
Вы больше подвержены риску ЯК, если:
- вы в возрасте от 15 до 30 (чаще всего) или от 60 до 80
- еврейского или кавказского происхождения
- имеете члена семьи с UC
Вы более подвержены риску развития ПК, если:
Вы более подвержены риску ИК, если вы:
В зависимости от вашего состояния вы можете испытывать один или несколько из следующих симптомов:
- боль в животе или спазмы
- вздутие живота
- потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочное опорожнение кишечника
- озноб или лихорадка
- рвота
Хотя каждый человек может время от времени испытывать понос время от времени обращайтесь к врачу, если у вас диарея, которая не связана с инфекцией, лихорадкой или какими-либо известными зараженными продуктами. Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- высыпания, причина которых не известна
- небольшое количество крови в стуле, например, стул с небольшими красными прожилками
- боль в животе, которая продолжает возвращаться
- необъяснимая потеря веса
Немедленно обратитесь за медицинской помощью, если вы заметили значительное количество крови в стуле.
Если вы чувствуете, что с вашим желудком что-то не в порядке, лучше поговорить с врачом.Чтобы оставаться здоровым, важно прислушиваться к своему телу.
Ваш врач может спросить о частоте ваших симптомов и о том, когда они впервые возникли. Они проведут тщательный медицинский осмотр и используют такие диагностические тесты, как:
- колоноскопия, которая включает продевание камеры через гибкую трубку через задний проход для осмотра прямой и толстой кишки.
- Ригмоидоскопия, которая похожа на колоноскопию, но показывает только прямая кишка и нижняя часть ободочной кишки
- образцы кала
- визуализация брюшной полости, такая как МРТ или КТ
- УЗИ, которое полезно в зависимости от сканируемой области
- бариевая клизма, рентгеновский снимок толстой кишки после инъекции бария , который помогает сделать изображения более заметными
Лечение зависит от нескольких факторов:
- тип колита
- возраст
- общее физическое состояние
кишечник
Ограничение того, что вы принимаете через рот, может быть полезным, особенно если у вас есть IC. В это время может потребоваться внутривенный прием жидкости и другого питания.
В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может назначить противовоспалительные препараты для лечения отека и боли, а также антибиотики для лечения инфекции. Ваш врач может также назначить вам обезболивающие или спазмолитики.
Хирургия
Операция по удалению части или всей толстой или прямой кишки может потребоваться, если другие методы лечения не работают.
Ваш прогноз зависит от типа вашего колита.ЯК может потребовать пожизненной медикаментозной терапии, если вам не сделают операцию. Другие типы, такие как IC, могут улучшиться без хирургического вмешательства. ПК обычно хорошо поддается лечению антибиотиками, но может возникать повторно.
Во всех случаях раннее обнаружение имеет решающее значение для восстановления. Раннее обнаружение может помочь предотвратить другие серьезные осложнения. Сообщите врачу о любых симптомах, которые вы испытываете.
Воспалительное заболевание кишечника (ВЗК): симптомы, причины, лечение
Обзор воспалительного заболевания кишечника
Термин воспалительное заболевание кишечника (ВЗК) описывает группу заболеваний, при которых кишечник воспаляется. Его часто считают аутоиммунным заболеванием, но исследования показывают, что хроническое воспаление не может быть вызвано атакой иммунной системы на сам организм. Напротив, это результат того, что иммунная система атакует безвредный вирус, бактерии или пищу в кишечнике, вызывая воспаление, которое приводит к повреждению кишечника.
Его часто считают аутоиммунным заболеванием, но исследования показывают, что хроническое воспаление не может быть вызвано атакой иммунной системы на сам организм. Напротив, это результат того, что иммунная система атакует безвредный вирус, бактерии или пищу в кишечнике, вызывая воспаление, которое приводит к повреждению кишечника.
Двумя основными типами ВЗК являются язвенный колит и болезнь Крона. Язвенный колит ограничен толстой или толстой кишкой. С другой стороны, болезнь Крона может поражать любую часть желудочно-кишечного тракта от рта до заднего прохода.Однако чаще всего это поражает последнюю часть тонкой кишки или толстую кишку, или и то, и другое.
Если у вас ВЗК, вы знаете, что он обычно проходит через курс депиляции и убыли. Когда есть сильное воспаление, болезнь считается активной, и у человека наблюдается обострение симптомов. Когда воспаление слабое или отсутствует, у человека обычно отсутствуют симптомы и болезнь находится в стадии ремиссии.
Что вызывает воспалительное заболевание кишечника?
ВЗК — заболевание с неизвестной причиной. Некоторый агент или комбинация агентов — бактерии, вирусы, антигены — запускают иммунную систему организма, чтобы вызвать воспалительную реакцию в кишечном тракте. Недавние исследования показывают, что некоторая комбинация наследственных, генетических и / или экологических факторов может вызвать развитие ВЗК. Также может быть, что собственная ткань тела вызывает аутоиммунный ответ. Что бы ни было причиной, реакция продолжается бесконтрольно и повреждает стенку кишечника, что приводит к диарее и болям в животе.
Некоторый агент или комбинация агентов — бактерии, вирусы, антигены — запускают иммунную систему организма, чтобы вызвать воспалительную реакцию в кишечном тракте. Недавние исследования показывают, что некоторая комбинация наследственных, генетических и / или экологических факторов может вызвать развитие ВЗК. Также может быть, что собственная ткань тела вызывает аутоиммунный ответ. Что бы ни было причиной, реакция продолжается бесконтрольно и повреждает стенку кишечника, что приводит к диарее и болям в животе.
Каковы симптомы воспалительного заболевания кишечника?
Как и в случае с другими хроническими заболеваниями, у человека с ВЗК обычно бывают периоды, когда болезнь обостряется и вызывает симптомы, за которыми следуют периоды, в которые симптомы уменьшаются или исчезают и восстанавливается хорошее здоровье.Симптомы варьируются от легких до тяжелых и обычно зависят от того, какая часть кишечного тракта поражена. Они включают:
Есть ли осложнения, связанные с ВЗК?
ВЗК может привести к нескольким серьезным осложнениям в кишечнике, включая:
- Обильное кишечное кровотечение из язв
- Перфорация или разрыв кишечника
- Сужение, называемое стриктурами, и непроходимость кишечника; обнаружен в свищах Крона
- (аномальные ходы) и перианальной болезни, заболевании тканей вокруг заднего прохода; эти состояния чаще встречаются при болезни Крона, чем при язвенном колите.

- Токсичный мегаколон, представляющий собой крайнее расширение толстой кишки, опасное для жизни; это больше связано с язвенным колитом, чем с болезнью Крона.
- Недоедание
ВЗК, особенно язвенный колит, также увеличивает риск рака толстой кишки. ВЗК также может поражать другие органы; например, у человека с ВЗК может быть артрит, кожные заболевания, воспаление глаз, заболевания печени и почек или потеря костной массы. Из всех осложнений вне кишечника наиболее распространенным является артрит.Осложнения со стороны суставов, глаз и кожи часто возникают вместе.
Как диагностируется ВЗК?
Ваш врач ставит диагноз воспалительного заболевания кишечника на основании ваших симптомов и различных обследований и тестов:
- Исследование стула. Вам будет предложено сдать образец стула, который будет отправлен в лабораторию, чтобы исключить возможность бактериальной, вирусной или паразитарной причины диареи. Кроме того, стул будет исследован на наличие следов крови, которые не видны невооруженным глазом.

- Общий анализ крови. Медсестра или лаборант возьмут кровь, которая затем будет проверена в лаборатории. Увеличение количества лейкоцитов предполагает наличие воспаления. А если у вас сильное кровотечение, количество эритроцитов и уровень гемоглобина могут снизиться.
- Другие анализы крови. Электролиты (натрий, калий), белок и маркеры воспаления, такие как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ), могут быть использованы для оценки тяжести заболевания.Уровни перинуклеарных антинейтрофильных цитоплазматических антител (pANCA) могут повышаться при язвенном колите. Кроме того, могут быть сделаны специальные тесты на заболевания, передающиеся половым путем.
- Бариевый рентгеновский снимок. Хотя он используется редко, он позволяет проверить верхние отделы желудочно-кишечного тракта — пищевод, желудок и тонкий кишечник — на предмет аномалий, вызванных болезнью Крона. Вы проглатываете мелово-белый раствор, который покрывает кишечный тракт, поэтому он будет виден на рентгеновских снимках.
 Если для проверки нижних отделов желудочно-кишечного тракта используется исследование с барием, вам сделают клизму, содержащую барий, и попросят подержать ее, пока делается рентгеновский снимок прямой и толстой кишки.На этих рентгеновских снимках могут обнаруживаться аномалии, вызванные болезнью Крона или язвенным колитом.
Если для проверки нижних отделов желудочно-кишечного тракта используется исследование с барием, вам сделают клизму, содержащую барий, и попросят подержать ее, пока делается рентгеновский снимок прямой и толстой кишки.На этих рентгеновских снимках могут обнаруживаться аномалии, вызванные болезнью Крона или язвенным колитом. - Другие радиологические тесты. Компьютерная томография (компьютерная томография), магнитно-резонансная томография (МРТ) и ультразвук также используются для диагностики болезни Крона и язвенного колита.
- Ригмоидоскопия. В этой процедуре врач использует сигмоидоскоп, узкую гибкую трубку с камерой и светом, чтобы визуально осмотреть последнюю треть толстой кишки, которая включает прямую и сигмовидную кишки.Сигмоидоскоп вводится через задний проход, и стенка кишечника визуально исследуется на наличие язв, воспалений и кровотечений. Врач также может взять образцы — биопсию — слизистой оболочки кишечника с помощью инструмента, вставленного через трубку.
 Затем они будут исследованы в лаборатории под микроскопом.
Затем они будут исследованы в лаборатории под микроскопом. - Колоноскопия. Колоноскопия похожа на ректороманоскопию, за исключением того, что врач будет использовать колоноскоп, более длинную гибкую трубку, чтобы исследовать всю толстую кишку. Эта процедура позволяет оценить степень заболевания толстой кишки.
- Верхняя эндоскопия. Если у вас есть симптомы со стороны верхних отделов желудочно-кишечного тракта, такие как тошнота и рвота, врач будет использовать эндоскоп, узкую гибкую трубку с камерой и светом, которую вводят через рот, чтобы исследовать пищевод, желудок и двенадцатиперстную кишку, которые это первая часть тонкой кишки. Язвы в желудке и двенадцатиперстной кишке возникают примерно у одного из каждых 10 человек с болезнью Крона.
- Капсульная эндоскопия. Этот тест может быть полезен для диагностики заболевания тонкого кишечника, например, болезни Крона.Вы проглатываете небольшую капсулу с фотоаппаратом. Снимки пищевода, желудка и тонкой кишки отправляются на приемник, который вы носите на поясе.
 По окончании процедуры снимки загружаются с приемника на компьютер. Камера проходит через ваше тело в унитаз.
По окончании процедуры снимки загружаются с приемника на компьютер. Камера проходит через ваше тело в унитаз.
Как лечится воспалительное заболевание кишечника?
Лечение ВЗК включает сочетание ухода за собой и медицинского лечения.
Продолжение
Самопомощь
Несмотря на то, что не было показано какой-либо специальной диеты для профилактики или лечения ВЗК, изменения в диете могут быть полезны в управлении вашими симптомами.Важно обсудить со своим врачом способы изменить свой рацион и при этом убедиться, что вы получаете необходимые питательные вещества. Например, в зависимости от ваших симптомов врач может посоветовать вам уменьшить количество потребляемой клетчатки или молочных продуктов. Кроме того, лучше переносятся частые и небольшие приемы пищи. В общем, нет необходимости избегать определенных продуктов, если они не вызывают или не усугубляют ваши симптомы.
Одно диетическое вмешательство, которое может порекомендовать ваш врач, — это диета с низким содержанием остатков, очень ограниченная диета, которая снижает количество клетчатки и других непереваренных материалов, которые проходят через толстую кишку. Это поможет облегчить симптомы диареи и боли в животе. Если вы все же придерживаетесь диеты с низким содержанием остатков, убедитесь, что вы понимаете, как долго вам следует придерживаться этой диеты, потому что диета с низким содержанием остатков не обеспечивает всех необходимых вам питательных веществ. Ваш врач может порекомендовать вам принимать витаминные добавки.
Это поможет облегчить симптомы диареи и боли в животе. Если вы все же придерживаетесь диеты с низким содержанием остатков, убедитесь, что вы понимаете, как долго вам следует придерживаться этой диеты, потому что диета с низким содержанием остатков не обеспечивает всех необходимых вам питательных веществ. Ваш врач может порекомендовать вам принимать витаминные добавки.
Продолжение
Еще один важный аспект ухода за собой — научиться справляться со стрессом, который может ухудшить ваши симптомы. Одна вещь, которую вы можете сделать, — это составить список вещей, которые вызывают у вас стресс, а затем подумать, какие из них вы можете исключить из своей повседневной жизни.Кроме того, когда вы чувствуете приближение стресса, можно сделать несколько глубоких вдохов и медленно их выдохнуть. Обучение медитации, выделение времени для себя и регулярные упражнения — все это важные инструменты для снижения уровня стресса в вашей жизни.
Участие в группе поддержки позволяет вам контактировать с другими людьми, которые точно знают, какое влияние ВЗК оказывает на вашу повседневную жизнь, потому что они проходят через то же самое, что и вы. Они могут предложить поддержку и советы о том, как бороться с симптомами и их влиянием на вас.
Они могут предложить поддержку и советы о том, как бороться с симптомами и их влиянием на вас.
Лечение
Цель лечения — подавить патологическую воспалительную реакцию, чтобы кишечная ткань могла зажить. При этом должны уменьшиться симптомы диареи и боли в животе. Как только симптомы будут взяты под контроль, лечение будет сосредоточено на уменьшении частоты обострений и поддержании ремиссии.
Продолжение
Врачи часто применяют поэтапный подход к применению лекарств при воспалительных заболеваниях кишечника.При таком подходе в первую очередь используются наименее вредные лекарства или лекарства, которые принимаются только в течение короткого периода времени. Если они не приносят облегчения, используются препараты более высокой ступени.
Лечение обычно начинается с аминосалицилатов, которые представляют собой аспириноподобные противовоспалительные препараты, такие как бальсалазид (колазал), месаламин (Asacol, Apriso, Lialda, Pentasa), олсалазин (Dipentum) и сульфасалазин (азульфидин). Месаламин можно принимать перорально или вводить в виде ректальных суппозиториев или клизм для лечения язвенного колита.Поскольку они обладают противовоспалительным действием, они эффективны как для облегчения симптомов обострения, так и для поддержания ремиссии. Врач также может назначить противодиарейные средства, спазмолитики и подавители кислоты для облегчения симптомов. Не следует принимать противодиарейные средства без консультации врача.
Месаламин можно принимать перорально или вводить в виде ректальных суппозиториев или клизм для лечения язвенного колита.Поскольку они обладают противовоспалительным действием, они эффективны как для облегчения симптомов обострения, так и для поддержания ремиссии. Врач также может назначить противодиарейные средства, спазмолитики и подавители кислоты для облегчения симптомов. Не следует принимать противодиарейные средства без консультации врача.
Если у вас болезнь Крона, особенно если она сопровождается осложнением, например перианальной болезнью (поражение тканей вокруг ануса), врач может назначить антибиотик, который следует принимать вместе с другими лекарствами.Реже антибиотики используются при язвенном колите.
Продолжение
Если первые лекарства не принесут должного облегчения, врач, скорее всего, пропишет кортикостероид, который является быстродействующим противовоспалительным средством. Кортикостероиды, как правило, обеспечивают быстрое облегчение симптомов наряду со значительным уменьшением воспаления. Однако из-за побочных эффектов, связанных с их длительным применением, кортикостероиды используются только для лечения обострений и не используются для поддержания ремиссии.
Однако из-за побочных эффектов, связанных с их длительным применением, кортикостероиды используются только для лечения обострений и не используются для поддержания ремиссии.
Иммуномодифицирующие агенты — следующие препараты, которые будут использоваться, если кортикостероиды неэффективны или требуются в течение длительного периода времени. Эти лекарства не используются при обострениях, потому что для их принятия может потребоваться от 2 до 3 месяцев. Эти лекарства нацелены на иммунную систему, которая высвобождает вызывающие воспаление химические вещества в стенках кишечника. Примерами наиболее распространенных иммунодепрессантов являются азатиоприн (имуран), метотрексат (ревматрекс) и 6-меркаптопурин или 6-МП (пуринетол).
Биологические препараты — это антитела, которые нацелены на действие некоторых других белков, вызывающих воспаление. Инфликсимаб (Remicade) и инфликсимаб-абда (Renflexis) или инфликсимаб-dyyb (Inflectra), биоподобный Remicade, являются лекарствами, одобренными FDA для лечения умеренной и тяжелой болезни Крона, когда стандартные лекарства были неэффективны. Они принадлежат к классу препаратов, известных как агенты против TNF. TNF (фактор некроза опухоли) вырабатывается лейкоцитами и, как полагают, отвечает за повреждение тканей, которое происходит при болезни Крона.Другими анти-TNF агентами, одобренными для лечения болезни Крона, являются адалимумаб (Хумира), адалимумаб-атто (Амджевита), биоподобный Хумире, и цертолизумаб (Цимзия). Альтернативой анти-TNF лечению болезни Крона являются биопрепараты, нацеленные на интегрин, два из которых — натализумаб (Tysabri) и ведолизумаб (Entyvio). Другой препарат, устекинумаб (Стелара), блокирует IL-12 и IL-23.
Они принадлежат к классу препаратов, известных как агенты против TNF. TNF (фактор некроза опухоли) вырабатывается лейкоцитами и, как полагают, отвечает за повреждение тканей, которое происходит при болезни Крона.Другими анти-TNF агентами, одобренными для лечения болезни Крона, являются адалимумаб (Хумира), адалимумаб-атто (Амджевита), биоподобный Хумире, и цертолизумаб (Цимзия). Альтернативой анти-TNF лечению болезни Крона являются биопрепараты, нацеленные на интегрин, два из которых — натализумаб (Tysabri) и ведолизумаб (Entyvio). Другой препарат, устекинумаб (Стелара), блокирует IL-12 и IL-23.
Продолжение
Адалимумаб (Humira), адалимумаб-атто (Amjevita), цертолизумаб (Cimzia), голимумаб (Simponi, Simponi Aria), инфликсимаб (Remicade), инфликсимаб-абда (ренфлексимаб) и-инфликсимаб (ренфлексимаб) и некоторые из препаратов против TNF, которые в настоящее время одобрены FDA для лечения язвенного колита.
Если вы не реагируете на препараты, рекомендованные для лечения ВЗК, поговорите со своим врачом о регистрации в клиническом исследовании.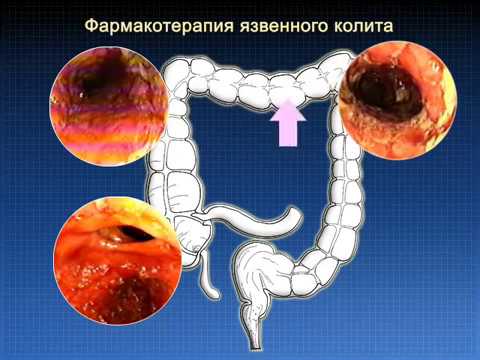 Клинические испытания — это способ тестирования новых методов лечения болезни, чтобы увидеть, насколько они эффективны и как пациенты на них реагируют. Вы можете узнать о клинических испытаниях на веб-сайте Американского фонда Крона и колита.
Клинические испытания — это способ тестирования новых методов лечения болезни, чтобы увидеть, насколько они эффективны и как пациенты на них реагируют. Вы можете узнать о клинических испытаниях на веб-сайте Американского фонда Крона и колита.
Используется ли когда-либо хирургия для лечения воспалительного заболевания кишечника?
Хирургическое лечение ВЗК зависит от заболевания.Например, язвенный колит можно вылечить хирургическим путем, потому что болезнь ограничивается толстой кишкой. После удаления толстой кишки болезнь больше не возвращается. Однако хирургическое вмешательство не вылечит болезнь Крона, хотя некоторые операции могут быть применены. Чрезмерное хирургическое вмешательство у людей с болезнью Крона на самом деле может привести к большему количеству проблем.
Людям с язвенным колитом доступно несколько хирургических вмешательств. Какой из них вам подходит, зависит от нескольких факторов:
- Степень вашего заболевания
- Ваш возраст
- Ваше общее состояние здоровья
Продолжение
Первый вариант называется проктоколэктомией.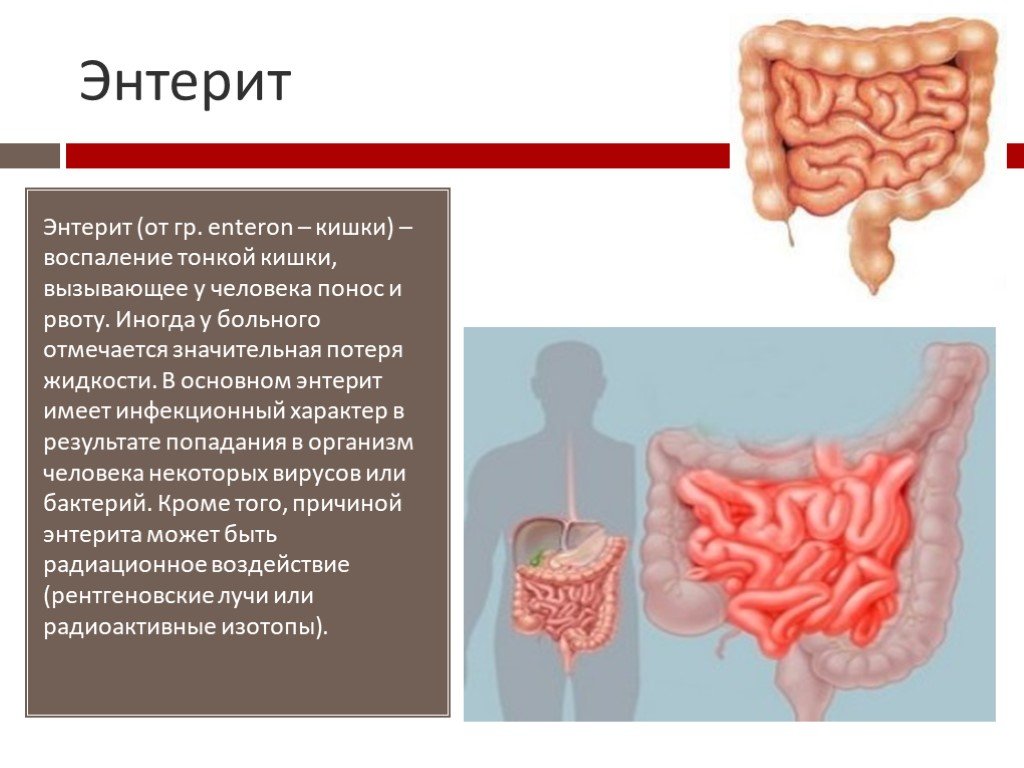 Он включает удаление всей толстой и прямой кишки. Затем хирург делает отверстие в брюшной полости, называемое илеостомией, которое входит в часть тонкой кишки. Это отверстие обеспечивает новый путь для выхода фекалий в мешочек, который прикрепляется к коже с помощью клея.
Он включает удаление всей толстой и прямой кишки. Затем хирург делает отверстие в брюшной полости, называемое илеостомией, которое входит в часть тонкой кишки. Это отверстие обеспечивает новый путь для выхода фекалий в мешочек, который прикрепляется к коже с помощью клея.
Другая часто используемая операция называется подвздошно-анастомозом. Хирург удаляет толстую кишку, а затем создает внутренний мешок, который соединяет тонкий кишечник с анальным каналом. Это позволяет фекалиям выходить через задний проход.
Несмотря на то, что операция не вылечит болезнь Крона, примерно 50% людей с болезнью Крона в какой-то момент нуждаются в операции. Если у вас болезнь Крона и вам требуется операция, врач обсудит с вами возможные варианты. Убедитесь, что вы задаете вопросы и понимаете цель или задачи операции, ее риски и преимущества, а также то, что может случиться, если вам не сделают операцию.
Симптомы ВЗК будут появляться и исчезать в течение многих лет. Это не значит, что они контролируют вас; Управление вашим состоянием с помощью вашего поставщика медицинских услуг — лучший способ оставаться максимально здоровым в долгосрочной перспективе.
Что такое колит? Определение, виды, симптомы, лечение и многое другое
Колит — это воспаление слизистой оболочки толстой кишки. Это может произойти из-за множества различных условий.
Язвенный колит является наиболее распространенным типом колита. При этом типе в желудке образуются язвы или язвы. Воспаление распространяется от прямой кишки по внутренней оболочке толстой кишки.
Типы и причины колита могут различаться, но большинство симптомов совпадают. То, как состояние влияет на человека, варьируется от человека к человеку.
В этой статье мы обсудим различные типы колита. Также будет рассмотрен вопрос о причинах и факторах риска, а также о том, когда следует обращаться к врачу.
Колит — это воспаление слизистой оболочки толстой кишки. Это может произойти из-за нескольких различных условий. Основными двумя являются язвенный колит и болезнь Крона, которые являются типами воспалительного заболевания кишечника (ВЗК).
При колите слизистая оболочка толстой кишки воспаляется как реакция на безвредные бактерии и молекулы, присутствующие в пище.
Колит часто сохраняется на всю жизнь, и в настоящее время лекарства от него нет. Однако существуют варианты лечения, которые помогут справиться с этим заболеванием.
Колит обычно развивается у людей в возрасте 15–35 или 55–70 лет.
Язвенный колит — наиболее частая разновидность колита. Он начинается в прямой кишке и по-разному распространяется по толстой кишке в зависимости от типа.
У людей с хроническим язвенным колитом в течение жизни могут наблюдаться эпизоды острого тяжелого колита.
Острый тяжелый язвенный колит — это состояние, которое может быть опасным для жизни и почти всегда требует госпитализации для восстановления баланса жидкости и электролитов и, в некоторых случаях, для получения нутритивной поддержки.
Хотя у большинства людей не бывает экстремальных обострений, примерно у 20% людей с хроническим колитом может наблюдаться серьезное обострение, требующее госпитализации.
Узнайте больше о язвенном колите здесь.
Некоторые типы язвенного колита включают:
Язвенный проктит
Этот тип колита ограничен прямой кишкой. Фонд Crohn’s & Colitis Foundation отмечает, что риск рака не повышается.
Фонд Crohn’s & Colitis Foundation отмечает, что риск рака не повышается.
Симптомы язвенного проктита могут включать:
- боль в прямой кишке
- срочные дефекации
- ректальное кровотечение
левосторонний колит
Воспаление начинается в прямой кишке и продолжается вдоль левой стороны толстой кишки. Он также может включать проктосигмоидит, который поражает прямую кишку и нижнюю часть толстой кишки над прямой кишкой или сигмовидную кишку.
Симптомы левостороннего колита могут включать:
- потеря веса
- потеря аппетита
- боль в левой части живота
- кровавая диарея
обширный колит
Это состояние поражает большую часть толстой кишки. В случае панколита поражается вся толстая кишка.
Симптомы обширного колита включают:
- потеря веса
- потеря аппетита
- кровавая диарея
- боль в животе
Причины
Язвенный колит может возникнуть из-за:
- генетических
- генетических
- атипичных иммунных реакций микробиом пищеварительного тракта
- среда
Колит Крона — один из нескольких типов болезни Крона. В отличие от других вариантов состояния, колит Крона поражает только толстую кишку.
В отличие от других вариантов состояния, колит Крона поражает только толстую кишку.
Симптомы болезни Крона частично совпадают, но у людей с колитом Крона чаще развиваются поражения кожи и боли в суставах.
Некоторые другие симптомы включают:
- ректальное кровотечение
- диарею
- абсцессы, свищи и язвы вокруг заднего прохода
Причины
Колит Крона может возникнуть из-за:
Медицинский работник может видеть только микроскопический колит с микроскоп.
Существует два типа микроскопического колита: лимфоцитарный и коллагеновый.
При лимфоцитарном типе количество лейкоцитов выше, чем обычно, а слизистая оболочка толстой кишки имеет нормальную толщину.
У коллагенового типа слой коллагена под эпителием толще, чем обычно.
Симптомы каждого типа похожи. Человек обычно испытывает водянистый понос без крови.
Некоторые другие признаки и симптомы включают:
Причины
Микроскопический колит может возникнуть из-за:
Аутоиммунных состояний
В этих случаях иммунная система человека атакует собственные клетки. Аутоиммунные состояния, которые могут быть причиной, включают:
Аутоиммунные состояния, которые могут быть причиной, включают:
Лекарства
Лекарства, которые могут быть связаны с микроскопическим колитом, включают:
- НПВП, такие как аспирин
- акарбоза
- лансопразол
- сертралин
- ранитидин18
- Инфекции
Бактериальные и вирусные инфекции могут вызывать воспаление желудочно-кишечного тракта.
Мальабсорбция желчной кислоты
Желчная кислота — это жидкость, которая помогает выводить отходы из организма.
Мальабсорбция желчной кислоты возникает, когда кишечник не может реабсорбировать желчную кислоту. Если он достигнет толстой кишки, это может привести к диарее.
Другой тип колита — ишемический колит. Это происходит из-за снижения притока крови к толстой кишке.
Человек может испытывать спазмы и боли в животе. В течение 24 часов они могут заметить кровавый стул.
Другие симптомы ишемического колита включают:
- диарею
- тошноту
- рвоту
- вздутие живота
В более ранней статье 2012 года говорится, что существует три основные категории ишемического колита:
- гангренозный
- транзиторный
- транзиторный
У большинства людей преходящий тип, вызывающий более легкие симптомы, но у некоторых есть гангренозный тип.

Гангренозный ишемический колит протекает особенно тяжело. Людям с этим заболеванием может потребоваться хирургическое вмешательство при появлении симптомов.
Узнайте больше об ишемическом колите здесь.
Причина
Ишемический колит возникает из-за отсутствия кровотока в толстой кишке. Это может произойти по разным причинам, например, при сердечных заболеваниях и других состояниях, влияющих на кровоток.
Псевдомембранозный колит обычно возникает в результате действия бактерий Clostridium difficile .
Эти бактерии всегда присутствуют в организме, но обычно достаточно «хороших» бактерий, чтобы их подавить.
Когда эти полезные бактерии умирают, часто после того, как человек принимает антибиотики, увеличивается присутствие C. difficile , вызывая воспаление в толстой кишке.
Причина
Псевдомембранозный колит может возникнуть из-за приема лекарств, уничтожающих здоровые бактерии, например антибиотиков.

Колит также может возникнуть в результате состояний, не связанных с ВЗК.Одним из них является цитомегаловирус (ЦМВ), который является распространенным штаммом вируса герпеса.
В одной статье 2020 года отмечается, что симптомы могут быть неспецифическими и имитировать симптомы ВЗК. Однако человек может испытывать:
- боль в животе
- диарею
- лихорадку
- ректальное кровотечение
- потеря веса
- чувство дискомфорта
наиболее частыми симптомами являются ректальное кровотечение и диарея.
Если у человека с ЦМВ развиваются симптомы колита, ему следует как можно скорее обратиться к врачу.
Узнайте больше о CMV здесь.
Причина
ЦМВ — это штамм вируса герпеса, поражающий примерно 70% населения в целом. Обычно это не вызывает никаких симптомов.
Однако симптомы могут возникать, особенно у людей с ослабленной иммунной системой.
Варианты лечения будут зависеть от типа и тяжести симптомов, которые испытывает человек.

Врач может предложить различные типы лекарств, в том числе:
- аминосалицилаты
- кортикостероиды
- биологические препараты
Если лекарства не работают, врач может предложить хирургическое вмешательство.
Хирургия также может быть желательна для людей, которые принимают лекарства, но все же обнаруживают, что заболевание влияет на качество их жизни.
Нет способа предотвратить колит. Однако человек может предпринять шаги, чтобы помочь справиться с этим заболеванием и уменьшить его симптомы.
Эти шаги включают:
- отказ от курения
- соблюдение здоровой диеты
- отказ от газированных напитков
- отказ от кофеина
- отказ от алкоголя
- отказ от продуктов с высоким содержанием клетчатки
- потребление большого количества воды
- ведение дневника питания, чтобы помочь определить триггеры
Исследования показывают, что у людей, которые курят, в два раза больше шансов заболеть ВЗК, чем у людей, которые не курят.
 Это связано с определенным белком в легких, который может активировать курение.
Это связано с определенным белком в легких, который может активировать курение.Узнайте больше о натуральных средствах от язвенного колита здесь.
Человеку всегда лучше сообщить об этом врачу, если он считает, что у него колит. Даже если лечение не кажется необходимым, поддержка может быть полезной.
Людям следует обратиться к врачу, если они испытывают какие-либо из следующих симптомов:
- боль или спазмы в животе
- кровавый понос
- острая необходимость в дефекации
- кровь в стуле
- ректальное кровотечение
- вес потеря
Если человек думает, что у него может быть острый тяжелый язвенный колит, ему немедленно требуется медицинская помощь.
Когда воспаляется внутренняя оболочка толстой кишки, это называется колитом.
Это может быть результатом нескольких условий. Однако наиболее частый вид — язвенный колит.
Если у человека разовьется колит, он, вероятно, испытает дискомфорт в животе, ректальное кровотечение, потерю веса, кровавую диарею и острую потребность в дефекации.


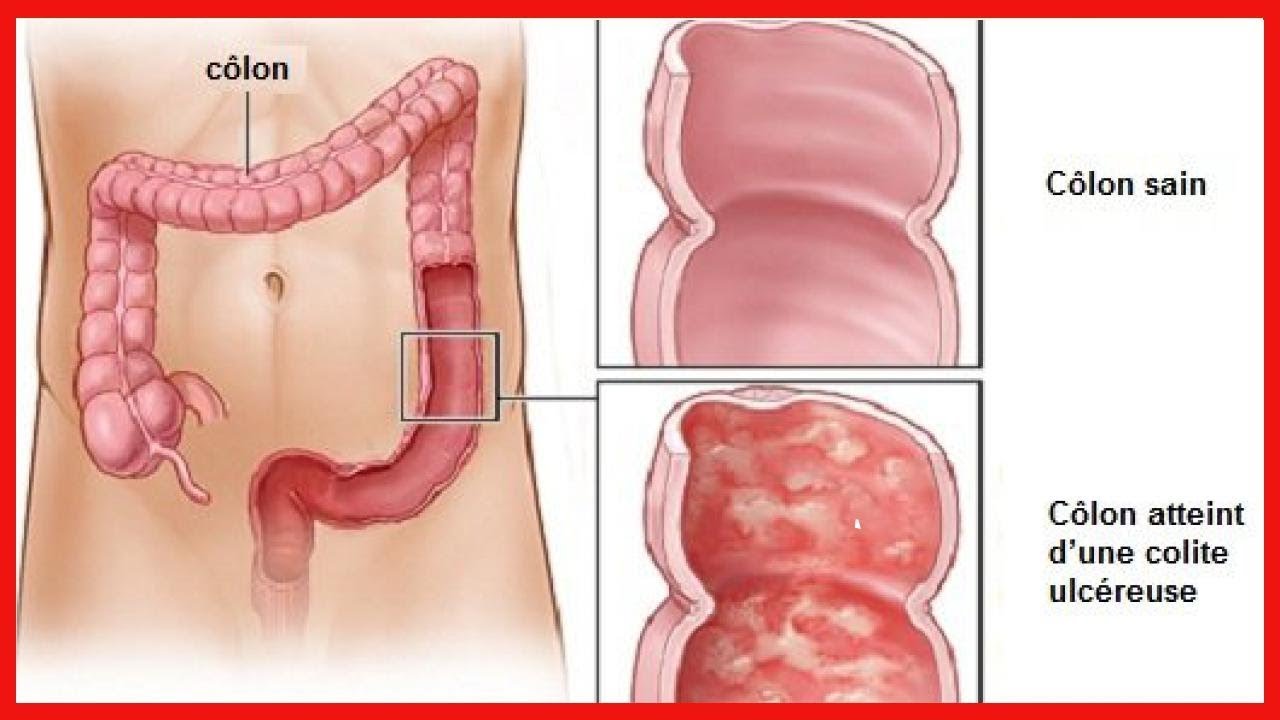 Также инфекционный колит могут провоцировать простейшие или глисты. Возбудители попадают в организм человека в результате питья загрязненной воды и употребления немытых овощей, фруктов и зелени. Наличие инфекции провоцирует бурное течение заболевания. В результате попадания на слизистую оболочку болезнетворных микроорганизмов стенки кишечника начинают отекать, нарушается всасывание необходимых для нормального функционирования организма веществ и элементов, а токсины, вырабатываемые возбудителями, легко попадают в кровоток. Вследствие попадания вредных веществ в кровь начинается интоксикация организма, которая проявляется резким повышением температуры.
Также инфекционный колит могут провоцировать простейшие или глисты. Возбудители попадают в организм человека в результате питья загрязненной воды и употребления немытых овощей, фруктов и зелени. Наличие инфекции провоцирует бурное течение заболевания. В результате попадания на слизистую оболочку болезнетворных микроорганизмов стенки кишечника начинают отекать, нарушается всасывание необходимых для нормального функционирования организма веществ и элементов, а токсины, вырабатываемые возбудителями, легко попадают в кровоток. Вследствие попадания вредных веществ в кровь начинается интоксикация организма, которая проявляется резким повышением температуры.
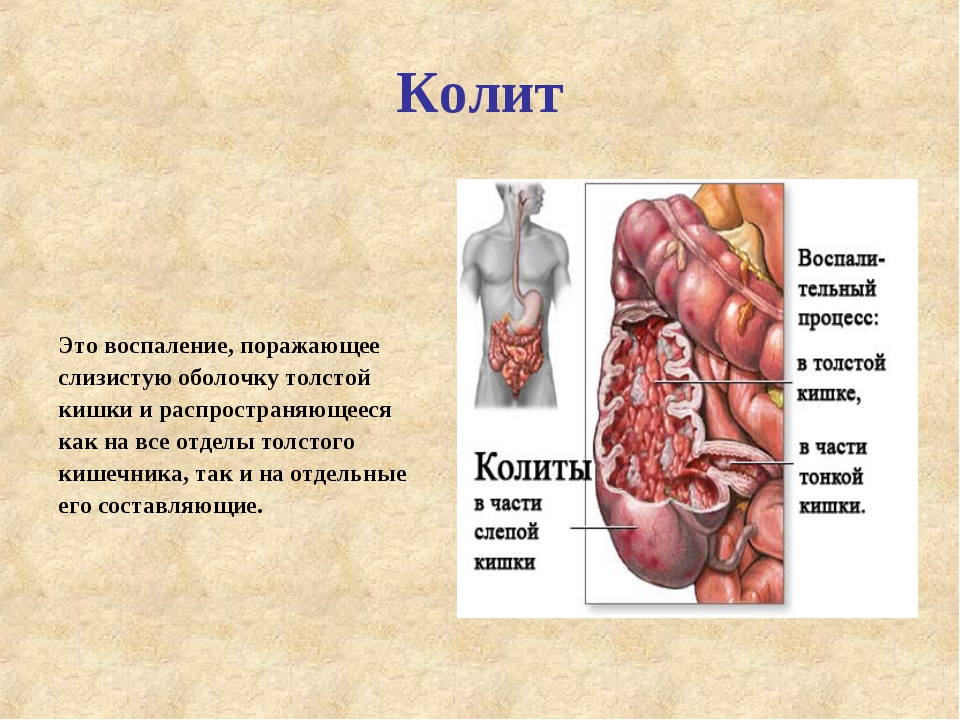
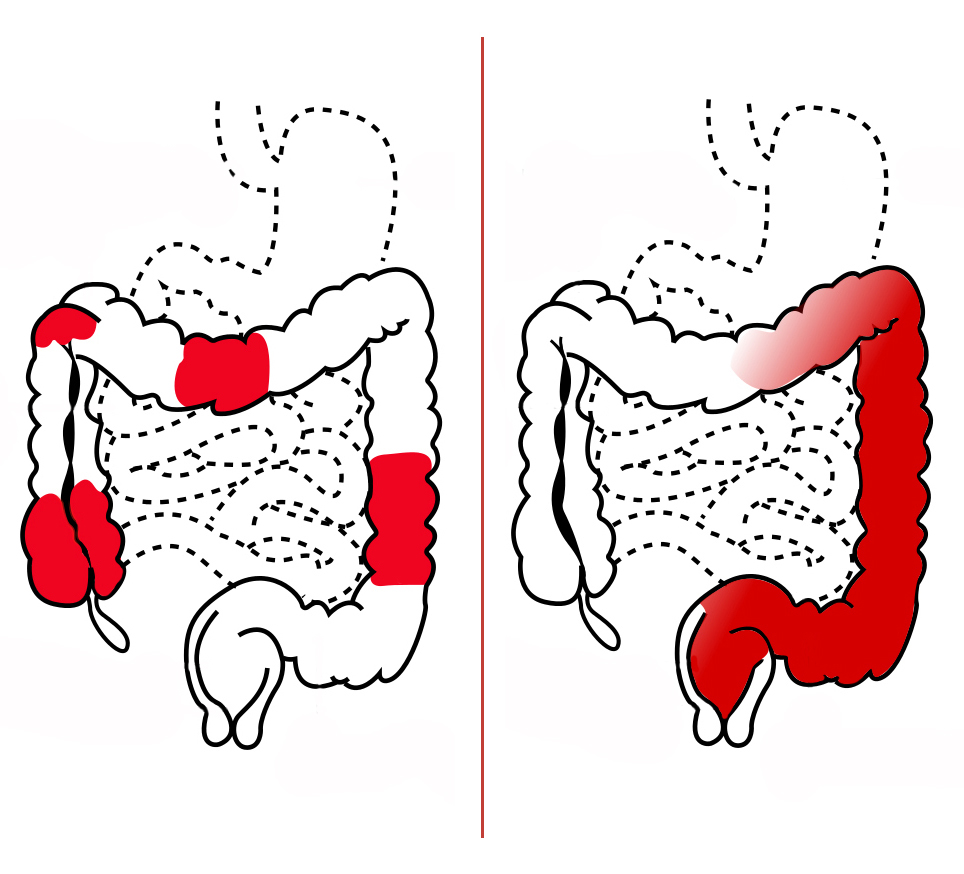 Возникает при хронической лучевой болезни и у лиц, проходящих лучевую терапию.
Возникает при хронической лучевой болезни и у лиц, проходящих лучевую терапию.

 Epp, RDN, LD, обсуждает домашнее энтеральное питание
Epp, RDN, LD, обсуждает домашнее энтеральное питание
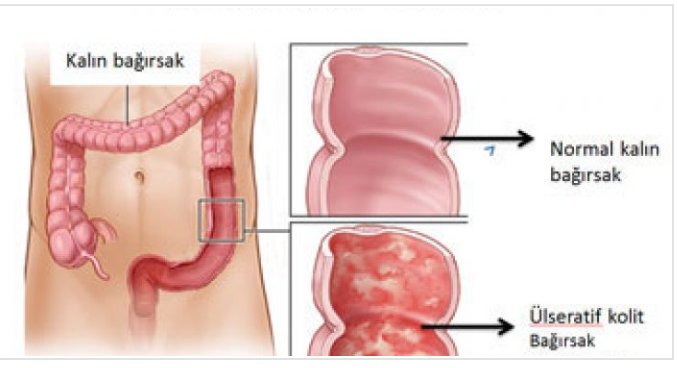
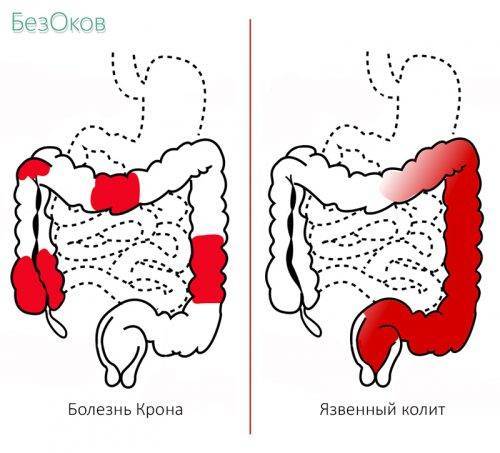 Если для проверки нижних отделов желудочно-кишечного тракта используется исследование с барием, вам сделают клизму, содержащую барий, и попросят подержать ее, пока делается рентгеновский снимок прямой и толстой кишки.На этих рентгеновских снимках могут обнаруживаться аномалии, вызванные болезнью Крона или язвенным колитом.
Если для проверки нижних отделов желудочно-кишечного тракта используется исследование с барием, вам сделают клизму, содержащую барий, и попросят подержать ее, пока делается рентгеновский снимок прямой и толстой кишки.На этих рентгеновских снимках могут обнаруживаться аномалии, вызванные болезнью Крона или язвенным колитом.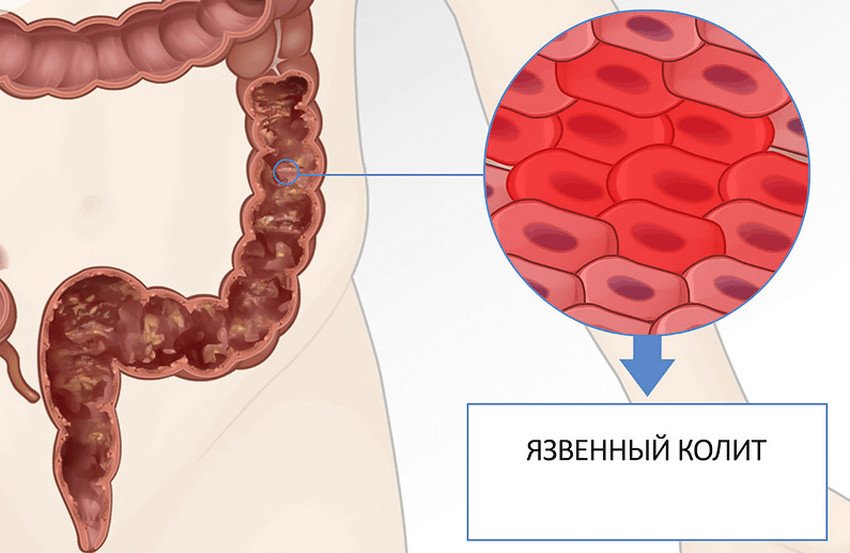 Затем они будут исследованы в лаборатории под микроскопом.
Затем они будут исследованы в лаборатории под микроскопом. По окончании процедуры снимки загружаются с приемника на компьютер. Камера проходит через ваше тело в унитаз.
По окончании процедуры снимки загружаются с приемника на компьютер. Камера проходит через ваше тело в унитаз.


 Это связано с определенным белком в легких, который может активировать курение.
Это связано с определенным белком в легких, который может активировать курение.