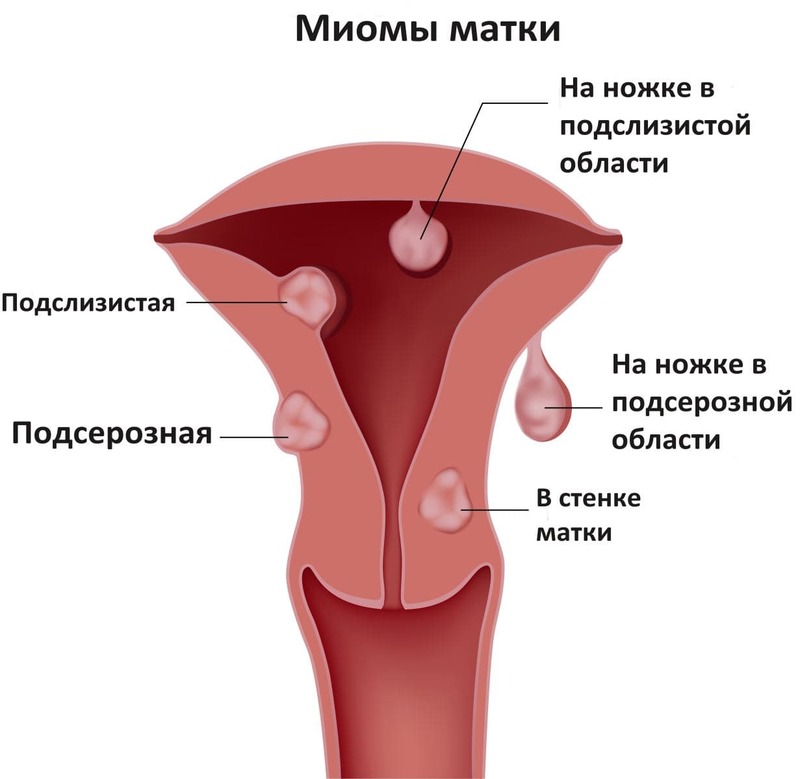
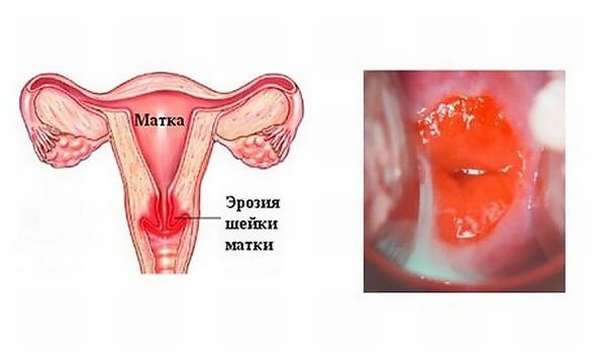
Киста шейки матки — признаки, причины, симптомы, лечение и профилактика
Лечение
Консервативной терапии не существует. Обычно врач рекомендует удалять ее одним из перечисленных методов:
- Обработка образования химическим или термическим методом (прижигание) путем нанесения на нее лекарственных препаратов.
- Влияние высокочастотной радиоволной. Действие назначается молодым нерожавшим женщинам.
- Лазерный метод – удаление лазерным лучом.
- Криотерапия – воздействие на новобразование азотом и низкими температурами.
- Безболезненный современный метод терапии.
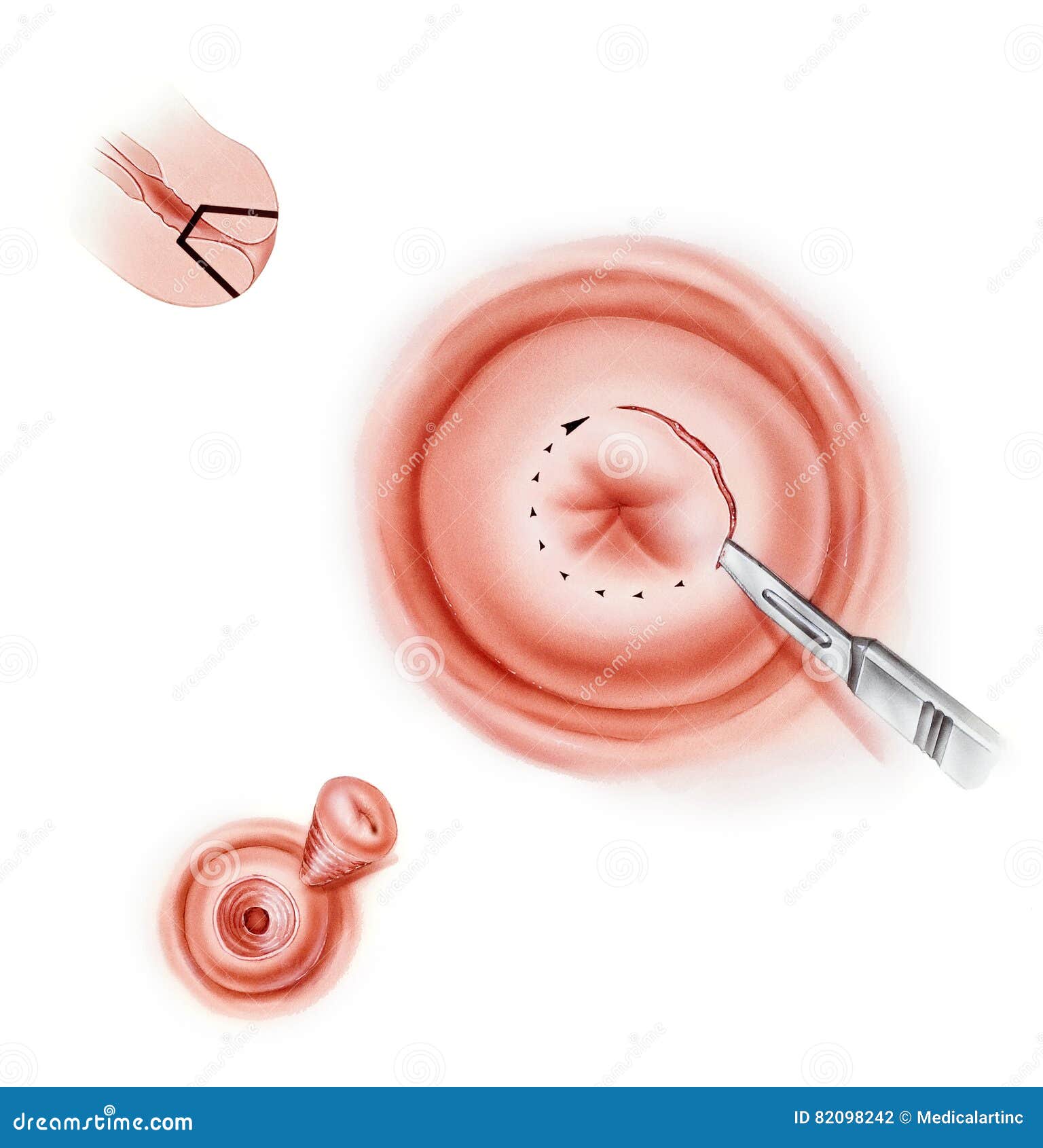
Часто лечение проводится с помощью специальных радиоволн (электрофорез). Так же, практикуют так называемое дренирование или вскрытие новообразования. Такого рода процедура возможна только после менструации (три дня после).
Вскрытие и дренирование данного недуга выполняется в любой день менструального цикла, кроме дней менструации и 7 дней до ее начала. Данное ограничение объясняется снижением риска (профилактикой) образования эндометриоза на органе.
Данное ограничение объясняется снижением риска (профилактикой) образования эндометриоза на органе.
При наличии чистых мазков на флору, взятых из матки и влагалища, и отсутствии скрытых инфекций в крови и канале пораженного органа, дополнительная специальная подготовка не требуется.
При выявлении в анализах повышенного количества лейкоцитов, кандид (дрожжей), гарднерелл, лептотрикса, хламидий, уреаплазм, микоплазм необходим особый подход к терапии.
Лечение данного недуга осуществляется обычно в асептических (безмикробных) условиях, однократно и безболезненно радиоволновым методом (аппарат «Сургитрон»). Процедура занимает 1-2 секунды, обезболивание не требуется!
Профилактика
Профилактика болезни заключается в своевременном посещении гинеколога, устранении инфекционных заболеваний. Женщины, планирующие беременность или предохраняющиеся спиралями, должны проходить осмотр и сдавать анализы чаще.
Литература и источники
 А., Аничков Н.М. (2 тома). Учебное пособие. М: Медицина. 2001 год.
А., Аничков Н.М. (2 тома). Учебное пособие. М: Медицина. 2001 год. Видео по теме:
Лечение кисты яичника, операция по удалению кисты яичника в Нижнем Новгороде в клинике Тонус
Основные осложнения, возникающие при отсутствии своевременного лечения кисты яичника:
- Перекрут ножки кисты
Причем если он полный, то может привести к некрозу кисты и, как следствие, перитониту - Апоплексия яичника (кровоизлияние в яичник)
Она является одним из самых грозных осложнений, так как происходит кровоизлияние в ткани яичника вплоть до полного его разрыва и тяжелого внутреннего кровотечения - Разрыв кисты яичника
Если это киста желтого тела или крупная цистаденома, то их разрыв может привести к массивному внутреннему кровотечению - Злокачественное перерождение кисты
 На втором месте (около 5-10%) находятся слизистые цистаденомы, эндометриоидные кисты
На втором месте (около 5-10%) находятся слизистые цистаденомы, эндометриоидные кисты
Методики лечения кисты яичника. Операция по удалению кисты яичника.
Часть кист не требуют оперативного вмешательства, и, в этом случае, лечение кисты яичника проводится медикаментозно. В большинстве случаев они являются гормональнозависимыми, поэтому назначение оральных контрацептивов помогает справиться с этой проблемой.
После проведения курса лечения кисты яичника необходимо регулярно делать визиты к гинекологу и контролировать процесс с помощью УЗИ.
Как производится удаление кисты яичника? Операция проводится лапароскопически, то есть делаются всего два небольших разреза, через которые в брюшную полость вводятся инструменты, в том числе и оптическая система. Хирург контролирует ход операции с помощью видеомонитора.
Какие существуют варианты удаления кисты яичника?
Лечение кисты яичника оперативным путем.
В зависимости от вида самой кисты и наличия осложнений выделяют:
- Кистэктомия
Удаление кисты яичника, в то время как сам яичник остается нетронутым и продолжает нормально функционировать после операции - Резекция части яичника
Она может потребоваться, когда произошел перекрут ножки кисты яичника.
- Овариоэктомия
Данный вид лечения кисты яичника проводится в случае, когда были поражены его ткани или произошел разрыв. В таком случае яичник удаляется полностью
Лечение кисты яичника. Операция по удалению кисты яичника в Нижнем Новгороде
Удаление кисты яичника в Нижнем Новгороде проводится в хирургическом отделении сети медицинских клиник «Тонус». Лечение кисты яичника выполняют специалисты с большим стажем работы. Перед вмешательством определяются показания к операции, выясняются возможные аллергические реакции на лекарства, сдаются необходимые анализы.
Лечение и диагностика эрозии шейки матки, полипов цервикального канала и прочей патологии шейки матки
Лечение и диагностика эрозии шейки матки, полипов цервикального канала и прочей патологии шейки матки
Эрозия (эктопия) и полипы возникают по разным причинам: раннее наступление месячных, большое количество половых партнеров, гормональные нарушения, воспалительные заболевания половых органов (включая скрытые инфекции)
В рамках программы проводится динамическое наблюдение за эрозией (эктопией) шейки матки, дисплазии шейки матки для подбора оптимального курса лечения.
Мы не устанавливаем фиксированную стоимость программы, так как каждый человек индивидуален, и с учетом уже проведенных обследований, перенесенных и хронических заболеваний, медицинской истории и т.д., план обследования может существенно меняться. Стоимость отдельных услуг можно посмотреть в разделе ЦЕНЫ, или уточнить по телефону колл-центра (812) 380-02-38. На сайте можно заказать обратный звонок.
Примерный план:
- Первичная консультация гинеколога
- Взятие мазков на цитологию
- Мазок (посев) на микрофлору из влагалища и шейки матки
- Обследование методом ПЦР на вирус папилломы человека при наличии кондилом
- Анализы на скрытые инфекции (стандартные 5 инфекций) методом ПЦР: на трихомонады, вирус папиломы человека + посев (позволяет определить количество вредных бактерий и выявить каким антибиотиком их лучше лечить) на микоплазму, уреаплазму и хламидии с определением чувствительности к антибиотикам
- Кольпоскопия — осмотр окрашенной разными красителями шейки матки под микроскопом с целью выявить наиболее неблагоприятные участки, предполагаемую причину эрозии, составить план дальнейшего обследования и лечения
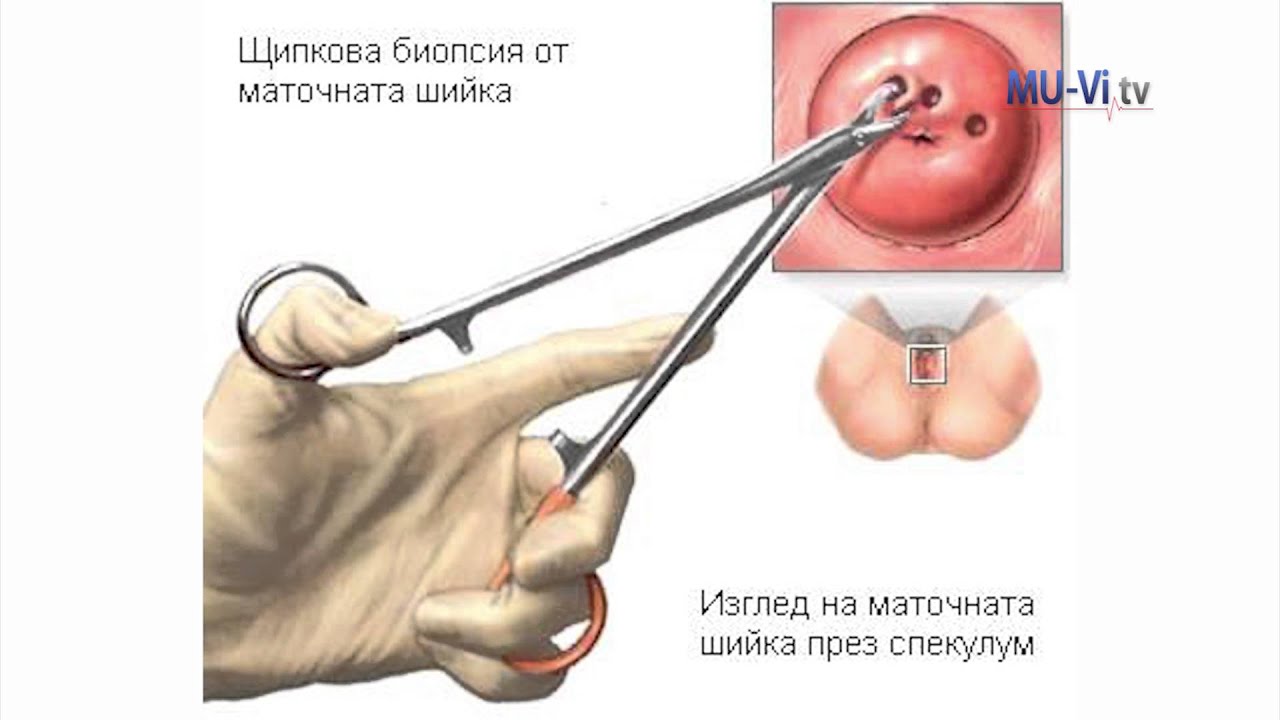
- Биопсия при необходимости.
 Берется маленький кусочек с подозрительного места на шейке матки и отправляется в лабораторию. Там его тщательно изучают под микроскопом и ставят точный диагноз. Это исследование помогает выявить самые ранние стадии онкологического процесса, когда лечение наиболее эффективно, гораздо выше шансы на излечение, возможно проведение органосохраняющих операций
Берется маленький кусочек с подозрительного места на шейке матки и отправляется в лабораторию. Там его тщательно изучают под микроскопом и ставят точный диагноз. Это исследование помогает выявить самые ранние стадии онкологического процесса, когда лечение наиболее эффективно, гораздо выше шансы на излечение, возможно проведение органосохраняющих операций
После проведенного обследования проводится подбор оптимального метода лечения, чтобы эрозия (эктопия) больше не возникала:
- противовоспалительная терапия с последующим восстановлением микрофлоры влагалища и шейки матки;
- противовирусная или иммуномодулирующая терапия – проводится с целью повышения иммунитета и подавления вирусной активности или в комплексном лечении инфекций, передающихся половым путем;
 Деструкция патологических образований: выполняется следующими методами (способ лечения подбирается врачом индивидуально, по показаниям)
Деструкция патологических образований: выполняется следующими методами (способ лечения подбирается врачом индивидуально, по показаниям)- Криодеструкция шейки матки – метод локального замораживания и разрушения пораженных тканей с помощью жидкого азота, закиси азота или двуокиси углерода. Выполняется в любой день менструального цикла
- Радиоволновая хирургия — на сегодняшний день наиболее эффективный и безопасный метод. Воздействие происходит радиоволной. Она стимулирует внутреннюю энергию клетки, которая вызывает ее испарение. Пораженные ткани отделяются от здоровых, можно точно контролировать участок обработки и глубину проникновения, не затрагивая окружающий нормальный эпителий. Метод быстрый и безболезненный. Рубец не возникает, рекомендован нерожавшим женщинам.
- Лазеровапоризация шейки матки – радикальное и в то же время щадящее удаление пораженных тканей высокоинтенсивным лазерным облучением. Применяется с целью удаления физиологических эктопий, кист шейки матки и очагов вирусной инфекции.

- Диатермоэксцизия шейки матки – удаление пораженных тканей с помощью электрического тока. Выполняется в первую половину менструального цикла. Метод показан при наличии патологических участков или деформации шейки матки
- Диатермокоагуляция шейки матки – поверхностное прижигание пораженных тканей электрическим током. В настоящее время используется в качестве дополнения к диатермоэксцизии шейки матки
(PDF) Ультрасонографическая диагностика и лечение гигантской наботианской кисты шейки матки
Обязательно для каждого врача при приеме
случаев из других больниц. Наботианские кисты должны составлять
для дифференциальной диагностики опухолей малого таза,
— даже те, которые имеют диаметр> 8 см.
В патогенезе наботийских кист, один из
возможных механизмов может быть связан с накоплением секреторной
жидкости, когда наботийские железы заблокированы из-за образования или травмы. В нашем случае это может быть вызвано
В нашем случае это может быть вызвано
повторных травм от множественных естественных родов. Изначально
кисты Наботиана не имеют симптомов. Позже киста может увеличиться в размере
и через несколько лет превратиться в гигантскую кисту вдоль
с постепенным развитием симптомов. У нашей пациентки
симптомов заложенности таза и ощущения волочения
только после того, как ей исполнилось 45 лет.
Гигантские кисты Наботи, хотя и встречаются редко, могут
сдавливать прямую кишку и вызывать ощущения ненормальной дефекации
, такие как тенезмы [6].В нашем случае развились только тазовые
затор и ощущение волочения без каких-либо
соответствующих ректальных или анальных симптомов. Возможно, в будущем
у нашего пациента без медицинского вмешательства может развиться
ректальных или анальных симптомов, если гигантская киста Наботи вырастет на
кзади и сдавит прямую кишку или задний проход.
Чтобы отличить доброкачественные или злокачественные опухоли матки
от кисты Наботи, рекомендуется проводить несколько исследований, например кольпоскопию
, УЗИ, компьютерную томографию и магнитно-резонансную томографию
(МРТ). Среди этих тестов
Среди этих тестов
— первый шаг — провести мазок Папаниколау, который может выявить
карциномы шейки матки [7]. Кроме того, кольпоскопия может служить дополнительным тестом
при обследовании женщин с отклонениями от нормы
Пап-тестов [8]. Кроме того, внутрицервикальная сонография
может использоваться для визуализации шейных поражений слизистой оболочки желез [9]. Иногда для оценки поражений выполняется КТ. Кроме того,
и более, наботианские кисты часто могут быть изображены как случайные
находки на МРТ [10].МРТ может точно отличить
муцин-продуцирующих карцином от наботийских кист,
, потому что интенсивность сигнала на Т2-взвешенных изображениях в строме шейки матки
различается при этих двух заболеваниях [3,10,11]. В нашем случае мазок Папаниколау был нормальным, что исключало возможность злокачественного новообразования шейки матки
. Кольпоскопия выявила
кисту из сильверхита, выступающую из задней губы шейки матки
, что также способствовало диагностике доброкачественного поражения.
Ультрасонография полезна для дифференциации кист от других опухолей
и дает наиболее ценную информацию для диагностики
кисты Наботи. Цветная допплерография также подтвердила, что
— доброкачественная киста. Однако, хотя CT вводил в заблуждение в нашем случае
, мы не можем пренебрегать значением CT. В нашем случае МРТ
не проводилась из-за больших затрат, и, в частности, УЗИ
позволило точно диагностировать гигантскую кисту Наботи.
В заключение, тщательное предоперационное обследование органов малого таза
, а также ультразвуковое исследование необходимы
пациентам с гигантскими кистами Набота. Таким образом, можно избежать ненужной гистерэктомии
, и пациент может быстро вылечить
. В нашем случае мы рекомендуем учитывать
гигантских кисты Наботи при дифференциальной диагностике опухолей таза
. Кроме того, УЗИ может иметь значение в
для установления точного диагноза и правильного лечения.
Благодарности
Мы благодарны за помощь всему персоналу лаборатории ультразвукового исследования
, отделения акушерства и
гинекологии, больница национального университета Ченг Кунг,
Медицинский колледж, Национальный университет Ченг Кунг,
Тайнань , Тайвань.
Ссылки
[1] Casey PM, Long ME, Marnach ML. Аномальный вид шейки матки —
ance: что делать, когда волноваться? Mayo Clin Proc 2011; 86:
147e50.
Рис. 2 Ультрасонографическое исследование показало большую кисту шейки матки
. (A) Трансвагинальное ультразвуковое исследование. Была обнаружена многодольчатая киста
8,0 см .5 6,5 см с однородным содержимым
. (B) Трансабдоминальное ультразвуковое исследование. Киста
располагалась над задней стенкой матки. (C) Цвет
Допплерография не показала аномальных внутриопухолевых
сосудов или потоков. BL Зуринальный пузырь; ВМС Zintrauterine
устройство.
Гигантская цервикальная наботианская киста 171
Произошла ошибка при настройке пользовательского файла cookie
Произошла ошибка при настройке пользовательского файла cookie Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.
 Чтобы исправить это, установите правильное время и дату на своем компьютере.
Чтобы исправить это, установите правильное время и дату на своем компьютере.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует от сайта создания нового сеанса для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
вариантов лечения синовиальных кист
Существует три основных варианта безоперационного лечения синовиальных кист в поясничном отделе позвоночника:
- Наблюдения и модификации деятельности
- Общие безоперационные методы обезболивания
- Инъекции
Наблюдение и изменение активности
Если синовиальная киста не вызывает серьезной дисфункции или боли в повседневной жизни пациента, лечение может не потребоваться.Поскольку боль обычно возникает из-за определенных положений, смена положений — разумный способ справиться с болью, если пациент все еще может нормально функционировать.
Общие нехирургические методы лечения
В сочетании с изменением активности пациенты обычно находят облегчение боли с помощью ряда возможных нехирургических средств, включая, но не ограничиваясь:
- Применение льда и / или тепла, которое особенно эффективно при болях и дискомфорте, связанных с физической активностью
- Обезболивающие, включая нестероидные противовоспалительные препараты (например, ибупрофен), ацетаминофен и / или рецептурные обезболивающие
- Отдых, который наиболее эффективен в течение коротких периодов времени, например, несколько часов или день или два
См. Тепловую и холодную терапию
Тепловую и холодную терапию
Почти все схемы лечения будут включать в себя упражнения и упражнения на растяжку.Что касается аэробных упражнений, может быть предпочтительнее, чтобы пациент попробовал кататься на велосипеде вместо ходьбы, потому что в сидячем положении (наклонившись вперед) пациенту должно быть достаточно комфортно.
Подробнее о вариантах безоперационного лечения: лечение стеноза поясничного отдела позвоночника и аэробные упражнения с малой нагрузкой
объявление
В этой статье:
Инъекции при синовиальных кистах
Есть два типа инъекций, которые могут помочь облегчить боль: фасеточные инъекции или эпидуральные инъекции.
- Фасеточная инъекция .
 В фасеточный сустав можно ввести небольшую иглу, и иногда кисту можно дренировать, отсасывая ее через сустав. После этого в сустав вводят стероид, чтобы уменьшить воспаление.
В фасеточный сустав можно ввести небольшую иглу, и иногда кисту можно дренировать, отсасывая ее через сустав. После этого в сустав вводят стероид, чтобы уменьшить воспаление. Эпидуральная инъекция стероидов . Более распространенная методика инъекции — это введение стероида вокруг кисты в эпидуральное пространство, известное как эпидуральная инъекция. Он не уменьшает кисту, но может уменьшить боль.Хотя механизм уменьшения боли не совсем понятен, считается, что это связано с уменьшением воспаления. Он работает хорошо примерно в 50% случаев и не так хорошо в 50% случаев, и, к сожалению, облегчение боли обычно носит временный характер.
Тем не менее, хотя любая инъекция не так уж надежна в долгосрочной перспективе, разумно попробовать, поскольку единственной альтернативой является хирургическое вмешательство. Как правило, рекомендуется не более трех инъекций в течение года.
Если инъекции не обеспечивают достаточного обезболивания или возврата к приемлемому уровню функций, можно рассмотреть возможность хирургического вмешательства.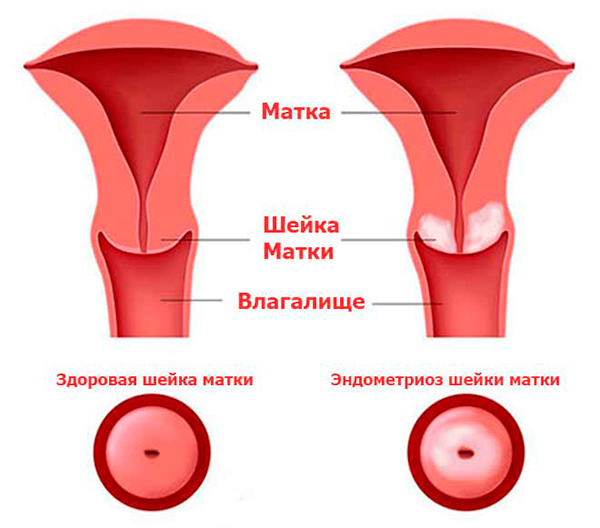
Цервикальные бронхогенные кисты: обычные и необычные клинические проявления | Врожденные пороки | JAMA Отоларингология — хирургия головы и шеи
Объектив Обсудить клинические, рентгенологические и гистопатологические характеристики бронхогенных кист шейки матки.
Конструкция Ретроспективное исследование с использованием базы данных патологий в нашем учреждении.
Настройка Детская больница.
Пациенты За последние 13 лет (с января 1994 г. по декабрь 2007 г.) было выявлено восемь пациентов с бронхогенными кистами шейки матки.
Основные показатели результатов Описываются клинические проявления пациентов и хирургические процедуры.
Результаты Две шейные бронхогенные кисты были расположены на передней средней линии шейки матки, 5 — переднебоковой над грудиной, а другая — параспинальной.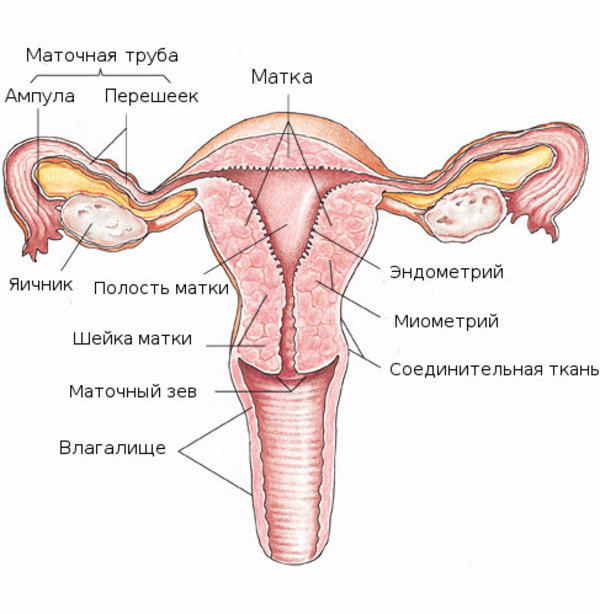 Один из них соответствовал интралингеальной и экстраларингеальной кисте.Один был связан с эктопическим тимусом. До операции ни у одного пациента не была диагностирована бронхогенная киста. Серьезных хирургических осложнений не отмечено. После операции рецидива не было.
Один из них соответствовал интралингеальной и экстраларингеальной кисте.Один был связан с эктопическим тимусом. До операции ни у одного пациента не была диагностирована бронхогенная киста. Серьезных хирургических осложнений не отмечено. После операции рецидива не было.
Выводы Несмотря на то, что бронхогенные кисты шейки матки встречаются редко, их трудно отличить клинически от других кистозных образований шейки матки, поскольку их расположение, рентгенологические характеристики и эволюция могут имитировать любые другие образования шейки матки. Кисты шейки матки обычно представляют собой патологическую находку, демонстрирующую эпителий респираторного типа, хрящи, муцинозные железы и гладкие мышечные волокна.Они возникают в результате аномального развития трахеобронхиального дерева. Некоторые атипичные места или ассоциации можно объяснить эмбриологическим происхождением. Лечебное лечение состоит из полной хирургической резекции. Насколько нам известно, это исследование представляет собой крупнейшую опубликованную серию педиатрических исследований о бронхогенных кистах шейки матки.
Бронхогенные кисты — доброкачественные врожденные аномалии эмбриональной передней кишки. Эти кисты часто бывают грудными или средостенными, но могут быть шейными или абдоминальными.В литературе описано более 70 случаев, но предоперационный диагноз поставить сложно. Расположение шейки матки может указывать на диагноз кисты щитовидно-язычного протока, лимфатической сосудистой мальформации, дермоидной кисты, кисты жаберной щели или кисты тимуса шейки матки. Клинические и рентгенологические критерии редко позволяют поставить окончательный предоперационный диагноз. Патологические исследования обычно необходимы, чтобы отличить эти кисты от других кист шейки матки. Патологический анализ показывает эпителий респираторного типа, хрящи, муцинозные железы и гладкие мышечные волокна.
В нашем учреждении выявлено 8 случаев бронхогенных кист шейки матки. У трех пациентов были атипичные представления, которые описаны здесь. Одна киста располагалась в заднецервикальной области, вторая была связана с эктопическим тимусом, а третья была интрарингеальной и экстраларингеальной. Подробно обсуждаются другие кисты.
Подробно обсуждаются другие кисты.
В нашем педиатрическом учреждении был проведен 13-летний ретроспективный анализ случая (с января 1994 г. по декабрь 2007 г.).Пациенты были выбраны из патологической базы данных с использованием ключевых слов , бронхогенная киста , в результате поиска было выявлено 23 случая, 8 из которых касались шейного отдела. Мы идентифицировали 16 кист грудного или брюшного отдела. Еще 7 кист имели характеристики, аналогичные характеристикам бронхогенных кист, но не имели образования хряща и были исключены из серии. Киста считалась бронхогенной, если патологическое исследование выявляло эпителий респираторного типа, хрящи, муцинозные железы и гладкие мышечные волокна.Перед включением в серию все случаи были подтверждены гистопатологически.
У двух девочек и 6 мальчиков бронхогенные кисты шейки матки диагностированы при рождении и в возрасте до 3 лет. У двух пациентов наблюдалась одышка и нарушение нормального развития. Один 2-месячный ребенок закашлялся и страдал дисфагией. У других пациенток было бессимптомное безболезненное образование шейки матки. Одна опухоль считалась кистой щитовидной железы.
Один 2-месячный ребенок закашлялся и страдал дисфагией. У других пациенток было бессимптомное безболезненное образование шейки матки. Одна опухоль считалась кистой щитовидной железы.
Детей обследовали с помощью компьютерной томографии. У 1 ребенка также была выполнена магнитно-резонансная томография, чтобы лучше оценить структуру эктопического тимуса.Все кисты, кроме 1, были однокамерными. Кисты имели диаметр от 0,5 до 3 см.
Хирургическое удаление обычно выполнялось через несколько дней или месяцев после обнаружения кисты. Хирургическое иссечение было полным во всех случаях, после операции не было отмечено серьезных осложнений. Повреждений нерва не выявлено. За время наблюдения рецидивов не было. Клинические характеристики каждого случая приведены в таблице.
Случай 6 в таблице — 1-летняя девочка, у которой в течение 11 месяцев в анамнезе было бессимптомное мягкое заднецервикальное образование, расположенное чуть ниже задней границы сосцевидного отростка. Не было ни увеличения размера, ни воспалительного процесса. Ультрасонография идентифицировала 2 соседние кисты, самая большая из которых имела размер 47 × 23 × 17 мм. Магнитно-резонансная томография подтвердила отсутствие внутричерепной связи и присутствие жидкого сигнала кисты и идентифицировала небольшую мембрану в задней части кисты (рис. 1). Рентгенолог пришел к выводу, что небольшая мембрана была кистозной билокулярной лимфангиомой.
Не было ни увеличения размера, ни воспалительного процесса. Ультрасонография идентифицировала 2 соседние кисты, самая большая из которых имела размер 47 × 23 × 17 мм. Магнитно-резонансная томография подтвердила отсутствие внутричерепной связи и присутствие жидкого сигнала кисты и идентифицировала небольшую мембрану в задней части кисты (рис. 1). Рентгенолог пришел к выводу, что небольшая мембрана была кистозной билокулярной лимфангиомой.
Хирургическое удаление новообразования производилось через поперечный разрез 4 см на верхушке кисты.Диссекция была простой, за исключением фиброзного тракта, прилегающего к боковой массе второго шейного позвонка. Его содержимое было муцинозным и гуще, чем ожидалось при кистозной лимфангиоме. При патологическом исследовании обнаружена бронхогенная киста, окаймленная респираторным эпителием, богатым муцинозными железами. Соединительная стенка характеризовалась сегментом гиалинового хряща.
Четырехмесячный мальчик был направлен в наше учреждение с Мартиники для оценки 2 правых латероцервикальных новообразований, обнаруженных при рождении. Образования были клинически бессимптомными. Верхняя шейная масса, расположенная чуть ниже околоушной железы, была гладкой и безболезненной. Нижняя, расположенная в верхней части щитовидной железы, казалась более кистозной. Ультрасонография подтвердила наличие двух структур. Нижняя масса в области щитовидной железы имела размер 31 × 23 × 23 мм и давила внутрь на правую долю щитовидной железы и сонную артерию, а кнаружи — на яремную вену. Он содержал мембраны, и его внешний вид предполагал кистозную лимфангиому.Другая опухоль располагалась выше, между сонной артерией и яремной веной и доходила до подчелюстной железы. Его эхоструктура была сравнима с эхоструктурой вилочковой железы, при этом вилочковая железа находилась в нормальном положении, что указывает на эктопическую вилочковую железу. Магнитно-резонансная томография подтвердила наличие 2 образований и их расположение (Рисунок 2). Во время хирургической процедуры плоскости рассечения нижней шейки матки были не такими четкими, как плоскости эктопического тимуса, потому что вокруг кисты была фиброзная оболочка без каких-либо четких фиброзных путей.
Образования были клинически бессимптомными. Верхняя шейная масса, расположенная чуть ниже околоушной железы, была гладкой и безболезненной. Нижняя, расположенная в верхней части щитовидной железы, казалась более кистозной. Ультрасонография подтвердила наличие двух структур. Нижняя масса в области щитовидной железы имела размер 31 × 23 × 23 мм и давила внутрь на правую долю щитовидной железы и сонную артерию, а кнаружи — на яремную вену. Он содержал мембраны, и его внешний вид предполагал кистозную лимфангиому.Другая опухоль располагалась выше, между сонной артерией и яремной веной и доходила до подчелюстной железы. Его эхоструктура была сравнима с эхоструктурой вилочковой железы, при этом вилочковая железа находилась в нормальном положении, что указывает на эктопическую вилочковую железу. Магнитно-резонансная томография подтвердила наличие 2 образований и их расположение (Рисунок 2). Во время хирургической процедуры плоскости рассечения нижней шейки матки были не такими четкими, как плоскости эктопического тимуса, потому что вокруг кисты была фиброзная оболочка без каких-либо четких фиброзных путей. Киста имела слизистое содержимое (рис. 3).
Киста имела слизистое содержимое (рис. 3).
Патологическое обследование подтвердило ассоциацию эктопического тимуса и бронхогенной кисты. Кисты содержали характерные структуры, включая слизистые железы, гиалиновый хрящ и эпителий респираторного типа (Рисунок 4).
Двухнедельный новорожденный с весом 2 кг был направлен из-за увеличения стридора и затруднений с кормлением. Гибкая ларингоскопия показала левостороннюю внутрипросветную кисту, перекрывающую 75% диаметра гортани, а также снижение подвижности левой голосовой складки.Ультразвуковое исследование шейки матки выявило объемную кисту, простирающуюся от области левого подголосового канатика через щитовидный хрящ или вокруг него до надтироидной области. Левая доля щитовидной железы не может быть обнаружена, что свидетельствует о тератоме щитовидной железы или четвертой жаберной аномалии. Однако эндоскопия, проведенная под общей анестезией, не выявила грушевидного свища синуса, и уровень α-фетопротеина в плазме пациентов был нормальным. Для полного хирургического удаления кисты потребовалась открытая операция на гортани с тщательным рассечением под микроскопом из левой вне ларингеальной области через щитовидный хрящ в подсвязочную область.Киста содержала слизистую жидкость. Возвратный нерв идентифицировали с помощью микроскопа. Конхальный ушной хрящ покрывали боковую стенку гортани. Патологическое исследование подтвердило наличие эпителия респираторного типа, гладкомышечных волокон и хрящей.
Для полного хирургического удаления кисты потребовалась открытая операция на гортани с тщательным рассечением под микроскопом из левой вне ларингеальной области через щитовидный хрящ в подсвязочную область.Киста содержала слизистую жидкость. Возвратный нерв идентифицировали с помощью микроскопа. Конхальный ушной хрящ покрывали боковую стенку гортани. Патологическое исследование подтвердило наличие эпителия респираторного типа, гладкомышечных волокон и хрящей.
Насколько нам известно, это тематическое исследование представляет собой крупнейшую опубликованную серию педиатрических исследований о бронхогенных кистах шейки матки. Mehta et al. -1 описали серию из 24 пациентов 18 лет или младше с бронхогенными кистами, только 4 из которых имели шейное расположение.Важное ретроспективное исследование, охватывающее 20 лет, было выполнено Hsieh et al. 2 среди 331 педиатрического пациента с кистами шейки матки. Они обнаружили, что наиболее частыми кистами у детей были кисты щитовидно-язычного протока (55%), за ними следуют кистозные гигромы (25%) и кисты жаберной щели (16%), в то время как бронхогенные кисты составляли менее 1% от всей серии. Была отмечена только 1 киста тимуса, а 9 случаев не были классифицированы. Незначительное преобладание мужчин согласуется с результатами нашей серии (6 мальчиков и 2 девочки).
Была отмечена только 1 киста тимуса, а 9 случаев не были классифицированы. Незначительное преобладание мужчин согласуется с результатами нашей серии (6 мальчиков и 2 девочки).
Врожденные бронхогенные кисты возникают в результате аномалии трахеобронхиального развития. Трахеобронхиальное дерево развивается на 24–36-й день беременности из начальной срединной выпуклости, которая появляется на вентральной стенке глотки. 3 На 28-30 дни зачатки легких удлиняются, образуя главные бронхи. Постепенное деление зачатков легких позволяет разрастаться нескольким сегментарным бронхам. Это развитие продолжается в течение первых 2 лет жизни и далее.
Аномальное почкование бронхиального дерева может привести к развитию бронхогенных кист.Эти кисты обычно располагаются внутри грудной клетки в переднем средостении или вокруг ворот. Некоторые авторы считают, что киста может также возникать из предварительно сформированной кисты грудной полости, которая отслаивается и мигрирует в кожные ткани шеи.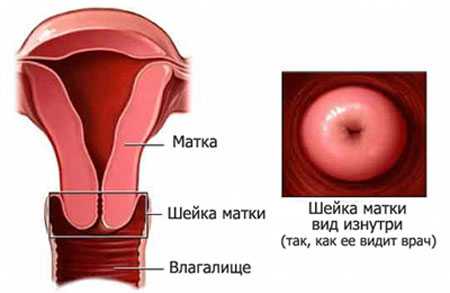 4 Это объясняет шнуровидную соединительную ткань, идущую от нижней части кисты до средостения. Внегрудные кисты бывают абдоминальными (прикрепляются к диафрагме или в надпочечнике) или шейными. В кистах шейки матки расположение обычно над грудиной по средней линии.В этой области они могут вызвать кашель, одышку и респираторный дистресс из-за сжатия дыхательных путей. Они также могут привести к дисфагии или могут протекать полностью бессимптомно.
4 Это объясняет шнуровидную соединительную ткань, идущую от нижней части кисты до средостения. Внегрудные кисты бывают абдоминальными (прикрепляются к диафрагме или в надпочечнике) или шейными. В кистах шейки матки расположение обычно над грудиной по средней линии.В этой области они могут вызвать кашель, одышку и респираторный дистресс из-за сжатия дыхательных путей. Они также могут привести к дисфагии или могут протекать полностью бессимптомно.
Патологическое обследование необходимо для установления диагноза. Для постановки диагноза требуется эпителий респираторного типа, муцинозные железы и гиалиновый хрящ в стенке кисты. Некоторые кисты в нашей серии считались бронхогенными кистами, но у них отсутствовал хрящ. Следовательно, диагноз бронхогенной кисты шейки матки поставить не удалось, хотя остальные критерии были соблюдены.Тогда это считалось рудиментарными кистами.
Двое детей из нашей серии показали респираторный дистресс в возрасте 1 месяца. Эндоскопия показала компрессию ларинготрахеальной оси, спускающейся к карене или внутрипросветной кисте. Кистозный характер компрессии устанавливали с помощью магнитно-резонансной томографии или ультразвукового исследования. Другие кисты в нашей серии не были связаны с респираторными симптомами. У одного ребенка была дисфагия и появился кашель. Фактически, киста была претрахеальной, но привела к гипоплазии передней дуги трахеальных колец из-за прикрепления к трахее.Хирургическая резекция сочеталась с трахеопластикой, а реберный хрящ использовался для устранения дефекта трахеи.
Кистозный характер компрессии устанавливали с помощью магнитно-резонансной томографии или ультразвукового исследования. Другие кисты в нашей серии не были связаны с респираторными симптомами. У одного ребенка была дисфагия и появился кашель. Фактически, киста была претрахеальной, но привела к гипоплазии передней дуги трахеальных колец из-за прикрепления к трахее.Хирургическая резекция сочеталась с трахеопластикой, а реберный хрящ использовался для устранения дефекта трахеи.
В нашей серии только у 3 детей были кисты, которые не располагались в передней части шеи по средней линии или латеральнее в надгрудинной области. Одна киста располагалась под вентральной частью языка, вторая — на кончике языка, а третья — кзади по позвонкам. Эмбриологическое происхождение трахеобронхиального дерева дает некоторое представление о развитии этих трех кист.
Подъязычная киста и киста на кончике языка могут соответствовать абортированной передней кишке, что объясняет орофарингеальное расположение этих кист. Другой случай язычной бронхогенной кисты был описан в литературе, но он был расположен у основания языка. 5 Авт. Предположили, что киста соответствует проксимальной экспрессии аберрантной отслойки добавочного зачатка легкого от примитивной передней кишки. В наших случаях кисты были проксимальнее.
Другой случай язычной бронхогенной кисты был описан в литературе, но он был расположен у основания языка. 5 Авт. Предположили, что киста соответствует проксимальной экспрессии аберрантной отслойки добавочного зачатка легкого от примитивной передней кишки. В наших случаях кисты были проксимальнее.
Задняя киста в нашей серии может быть результатом отрастания трахеи, которая вторично отделилась от основного тракта и не последовала за миграцией остальных респираторных аксессуаров в грудную клетку. Он переместился кзади и закрепился на латеральном теле второго шейного позвонка.
Рассматривая связь эктопического тимуса и бронхогенной кисты в случае 7, мы можем предположить, что киста препятствовала продвижению тимуса в грудную клетку.Следовательно, некоторые клетки тимуса могли остаться и сформировать эктопический тимус, в то время как остальная часть контингента мигрировала, чтобы присоединиться к контралатеральным клеткам в нормальном грудном положении. Это исключительное объединение. Насколько нам известно, в литературе не было описано ни одного другого случая, включая недавнюю серию аномалий тимуса шейки матки. 6
Насколько нам известно, в литературе не было описано ни одного другого случая, включая недавнюю серию аномалий тимуса шейки матки. 6
Рентгенологические данные могут быть полезны для дифференциации бронхогенных кист от других кист шейки матки, но не всегда могут подтвердить диагноз. 3 , 7 Ультразвуковое исследование идентифицирует кистозное образование, заполненное одноглазной жидкостью. Компьютерная томография покажет инкапсулированную массу без усиления контраста. Жидкость в бронхогенной кисте представляет собой смесь воды и белковой слизи. Однако содержание варьируется, что объясняет различия в затухании, полученном на компьютерной томографии. Кроме того, биохимический анализ жидкости показал наличие кальция. 7 Магнитно-резонансная томография показала, что высокое затухание было вызвано не кальцием, а слизью и белковым мусором.Действительно, магнитно-резонансная томография может быть полезна для определения бронхогенной кисты на основе повышенного сигнала на Т2-взвешенных изображениях.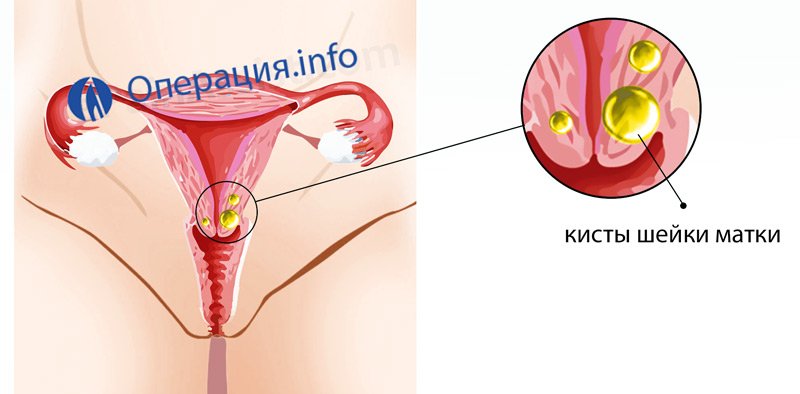 McAdams et al 7 установили рентгенологические рекомендации для помощи в диагностике бронхогенных кист, включая наличие четко выраженной тонкой гладкой стенки, указывающей на кисту, и однородные области с высоким затуханием на компьютерной томографии, которые не усиливаются при введении контрастного вещества. . Магнитно-резонансная томография может быть полезна для дифференциации кист с высоким ослаблением на компьютерной томографии от образований мягких тканей.Бронхогенные кисты обычно изоинтенсивны или гиперинтенсивны по отношению к спинномозговой жидкости во всех импульсных последовательностях. McAdams et al подчеркивают важность анализа стенки кисты для исключения злокачественного компонента. Эти элементы могут помочь сориентировать диагноз перед операцией. Однако получить качественные магнитно-резонансные изображения у маленьких детей без седативных препаратов может быть сложно. Таким образом, компьютерной томографии перед операцией может быть достаточно, поскольку при этом обследовании выявляются все прилегающие жизненно важные структуры.
McAdams et al 7 установили рентгенологические рекомендации для помощи в диагностике бронхогенных кист, включая наличие четко выраженной тонкой гладкой стенки, указывающей на кисту, и однородные области с высоким затуханием на компьютерной томографии, которые не усиливаются при введении контрастного вещества. . Магнитно-резонансная томография может быть полезна для дифференциации кист с высоким ослаблением на компьютерной томографии от образований мягких тканей.Бронхогенные кисты обычно изоинтенсивны или гиперинтенсивны по отношению к спинномозговой жидкости во всех импульсных последовательностях. McAdams et al подчеркивают важность анализа стенки кисты для исключения злокачественного компонента. Эти элементы могут помочь сориентировать диагноз перед операцией. Однако получить качественные магнитно-резонансные изображения у маленьких детей без седативных препаратов может быть сложно. Таким образом, компьютерной томографии перед операцией может быть достаточно, поскольку при этом обследовании выявляются все прилегающие жизненно важные структуры.
Хирургия позволяет полностью вылечить бронхогенные кисты и является методом выбора у детей. Хирургический риск обычно низкий, и удаление позволяет подтвердить диагноз. Чрескожный дренаж катетера и стерильная алкогольная аблация были выполнены у отдельных пациентов из группы высокого риска, особенно у взрослых, но, похоже, им нет места в педиатрической терапии, в отличие от других состояний, таких как лимфангиомы. Инфекция, кровотечение или новообразование в кисте — потенциальный риск поздних осложнений.
Сообщалось о злокачественных трансформациях у взрослых. 8 К ним относятся аденокарцинома, лейомиосаркома, анапластическая карцинома и мукоэпидермоидная карцинома, но о них не сообщалось у детей.
По сравнению с другими цервикальными образованиями бронхогенные кисты встречаются редко. Их клиническая картина классически представляет собой невоспалительное образование шейки матки, проявляющееся в детстве. Хотя рентгенологическое обследование стало более распространенным, а рентгенологические критерии стали более определенными, диагноз бронхогенной кисты редко ставится до хирургической резекции, и гистологическое исследование может быть единственным способом подтвердить ее природу.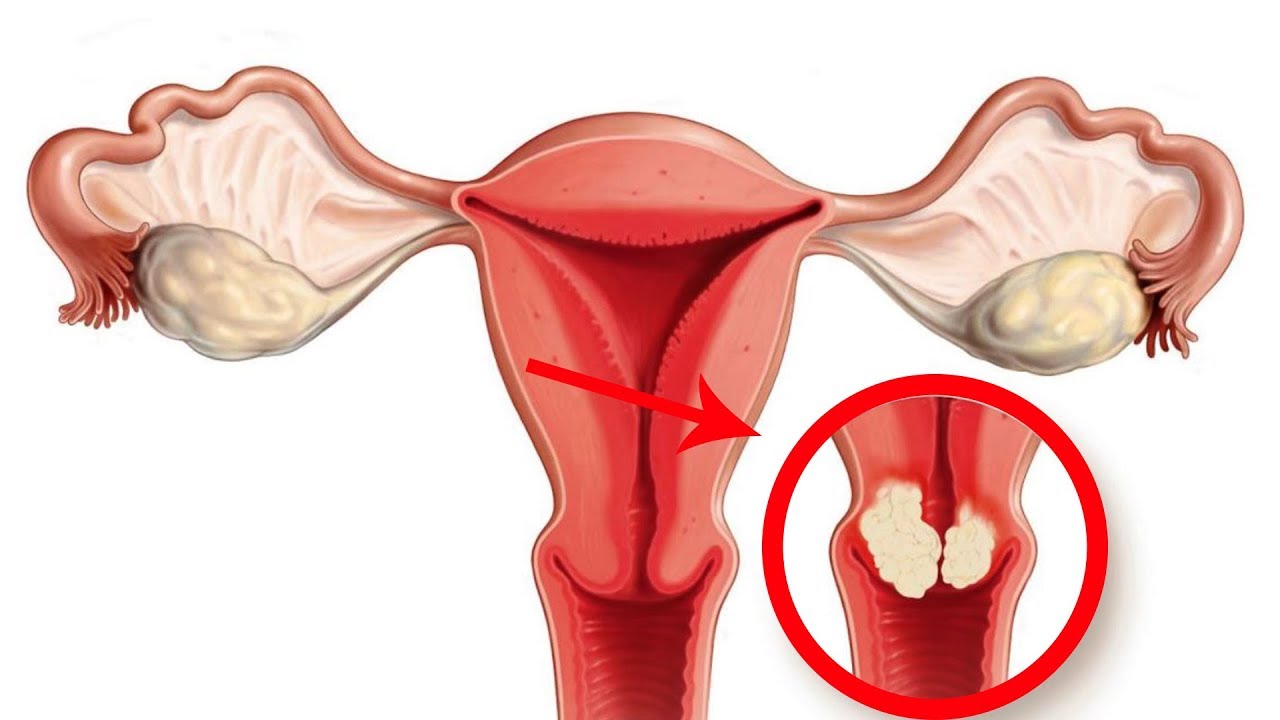 У детей хирургическое вмешательство остается лучшим вариантом лечения и обязательно при появлении таких симптомов, как дисфагия или одышка из-за сдавления трахеи. Насколько нам известно, рецидивов после полной резекции не было.
У детей хирургическое вмешательство остается лучшим вариантом лечения и обязательно при появлении таких симптомов, как дисфагия или одышка из-за сдавления трахеи. Насколько нам известно, рецидивов после полной резекции не было.
Для корреспонденции: Наташа Тейсье, доктор медицины, отделение педиатрического уха, носа и горла, больница Роберта Дебре, 48 Bd Sérurier, 75019 Paris, France ([email protected]).
Представлено для публикации: 5 июня 2007 г .; окончательная редакция получена 28 января 2008 г .; принята 11 февраля 2008 г.
Вклад авторов: Доктор Тейсье имел полный доступ ко всем данным в исследовании и берет на себя ответственность за целостность данных и точность анализа данных. Концепция и дизайн кабинета : Тейсье и Ван ден Аббеле. Сбор данных : Тейсье, Эльмале-Бержес, Феркдаджи и Франсуа. Анализ и интерпретация данных : Тейсье, Эльмале-Бержес, Феркдаджи и Ван ден Аббеле. Составление рукописи : Тесье. Критический пересмотр рукописи на предмет важного интеллектуального содержания : Эльмале-Бергес, Феркдаджи, Франсуа и Ван Ден Аббеле.
Составление рукописи : Тесье. Критический пересмотр рукописи на предмет важного интеллектуального содержания : Эльмале-Бергес, Феркдаджи, Франсуа и Ван Ден Аббеле.
Раскрытие финансовой информации: Не сообщалось.
Предыдущая презентация: Это исследование было частично представлено на встрече Американского общества детской онкологии в 2006 году; 21 мая 2006 г .; Чикаго, Иллинойс.
1.Мехта RPFaquin WCCunningham MJ Цервикальные бронхогенные кисты: учет в дифференциальной диагностике кистозных образований шейки матки у детей. Int J Pediatr Otorhinolaryngol 2004; 68 (5) 563–568PubMedGoogle ScholarCrossref 2.Hsieh YYHsueh SHsueh C и другие. Патологический анализ врожденных кист шейки матки у детей: 20-летний опыт работы в больнице Chang Gung Memorial. Chang Gung Med J 2003; 26 (2) 107-113PubMedGoogle Scholar4. Pujary
KPujary
PShetty
RHazarika
PRao
L Врожденная бронхогенная киста шейки матки. Int J Pediatr Otorhinolaryngol 2001; 57
(2)
145–148PubMedGoogle ScholarCrossref 5.Boué
DRSmith
ГАКроус
HF Лингвальная бронхогенная киста у ребенка: необычное место проявления. Педиатр Патол 1994; 14
(2)
201-205PubMedGoogle ScholarCrossref 6.Харивала
SSNicollas
RTriglia
JM
и другие. Шейные проявления аномалий тимуса у детей. Int J Pediatr Otorhinolaryngol 2004; 68
(7)
909- 914PubMedGoogle ScholarCrossref 7.МакАдамс
HPKirejczyk
WMRosado-de-Christenson
М.Л. Мацумото
S Бронхогенная киста: особенности визуализации с клинической и гистопатологической корреляцией. Радиология 2000; 217
(2)
441-446PubMedGoogle ScholarCrossref 8.
Pujary
KPujary
PShetty
RHazarika
PRao
L Врожденная бронхогенная киста шейки матки. Int J Pediatr Otorhinolaryngol 2001; 57
(2)
145–148PubMedGoogle ScholarCrossref 5.Boué
DRSmith
ГАКроус
HF Лингвальная бронхогенная киста у ребенка: необычное место проявления. Педиатр Патол 1994; 14
(2)
201-205PubMedGoogle ScholarCrossref 6.Харивала
SSNicollas
RTriglia
JM
и другие. Шейные проявления аномалий тимуса у детей. Int J Pediatr Otorhinolaryngol 2004; 68
(7)
909- 914PubMedGoogle ScholarCrossref 7.МакАдамс
HPKirejczyk
WMRosado-de-Christenson
М.Л. Мацумото
S Бронхогенная киста: особенности визуализации с клинической и гистопатологической корреляцией. Радиология 2000; 217
(2)
441-446PubMedGoogle ScholarCrossref 8. Ашизава
KOkimoto
Тширафудзи
Т.Кусано
HAyabe
Хаяши
K Бронхогенная киста переднего средостения: демонстрация осложняющего злокачественного новообразования с помощью КТ и МРТ. Br J Radiol 2001; 74
(886)
959–961PubMedGoogle ScholarCrossref
Ашизава
KOkimoto
Тширафудзи
Т.Кусано
HAyabe
Хаяши
K Бронхогенная киста переднего средостения: демонстрация осложняющего злокачественного новообразования с помощью КТ и МРТ. Br J Radiol 2001; 74
(886)
959–961PubMedGoogle ScholarCrossrefВрожденные образования шеи — AMBOSS
Последнее обновление: 2 декабря 2020 г.
Резюме
Врожденные образования шеи — это аномалии развития, которые могут проявляться как при рождении, так и в более позднем возрасте, обычно после респираторной инфекции.Наиболее частыми врожденными образованиями шеи являются кисты щитовидно-язычного протока, кисты жаберной щели и кистозные гигромы. Эти пороки развития проявляются в виде безболезненных образований шеи, которые по мере роста могут вызывать дисфагию, респираторный дистресс и боль в шее из-за сдавливания окружающих структур. Расположение образования зависит от эмбриологической структуры, из которой возникает киста. Диагноз основывается на клинических данных и результатах визуализации (УЗИ, КТ, МРТ), которые также помогают в планировании хирургического вмешательства. Лечение состоит из полной хирургической резекции для предотвращения рецидива и осложнений, таких как инфекция или образование абсцесса.
Диагноз основывается на клинических данных и результатах визуализации (УЗИ, КТ, МРТ), которые также помогают в планировании хирургического вмешательства. Лечение состоит из полной хирургической резекции для предотвращения рецидива и осложнений, таких как инфекция или образование абсцесса.
Киста щитовидно-язычного протока
- Определение: остаток щитовидно-язычного протока, который образуется во время эмбрионального развития щитовидной железы и обычно регрессирует до рождения.
- Эпидемиология
- Патофизиология [1]
- Клинические признаки: киста присутствует с рождения и обычно обнаруживается в раннем детстве.
- Диагностика
- Лечение [2]
- Плановое хирургическое иссечение (процедура Sistrunk) для предотвращения инфекции: включает удаление кисты, части подъязычной кости и иссечение ткани, составляющей путь спуска от отверстия слепой кишки
- Лечение любой активной инфекции антибиотиками перед операцией
- Осложнения [3]
Кисты щитовидно-язычного протока проявляются в виде безболезненного твердого образования на средней линии шеи, которое перемещается при глотании и движении языка.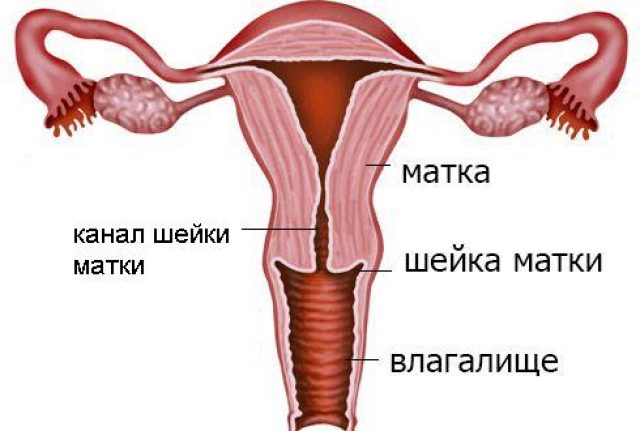
Киста жаберной щели
- Определение: остатки эмбриологической второй жаберной щели или шейного синуса, которые обычно регрессируют до рождения.
- Эпидемиология
- Патофизиология:: формируется из-за неполной облитерации жаберных щелей и карманов.
- Клинические признаки: обычно диагностируется в позднем детстве или в зрелом возрасте после инфицирования ранее не диагностированной кисты [3]
- Диагностика
- Лечение: полное хирургическое иссечение кисты и любых связанных трактов [2]
- Осложнения: инфекция кисты, тракта или пазухи с возможным образованием абсцесса.
Кисты жаберной щели проявляются в виде безболезненного твердого образования на шее латеральнее средней линии.
Кистозная гигрома
- Определение: врожденная лимфатическая киста (макрокистозная лимфангиома) в заднем треугольнике шеи, вызванная пороком развития и обструкцией лимфатической системы плода [4]
- Эпидемиология
- Клинические особенности
- Диагностика:
- Пренатальное УЗИ: шейная масса, заполненная жидкостью, с перегородками или без них [5]
- Ультразвук для определения массы в младенчестве
- КТ или МРТ могут использоваться для дальнейшей оценки анатомических структур для хирургического планирования.

- Прогноз: рецидив является обычным после хирургического иссечения обширных гигром.
Дифференциальный диагноз
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Список литературы
- Acierno SP, Waldhausen JH.Врожденные кисты шейки матки, синусы и свищи. Otolaryngol Clin N Am . 2007; 40 (1): с.161–176. DOI: 10.1016 / j.otc.2006.10.009. | Открыть в режиме чтения QxMD
- Джаррелл БЭ. NMS Surgery . Липпинкотт Уильямс и Уилкинс ; 2015 г.
- Фоли Д.С., Фаллат МЭ. Щитовидно-язычный проток и другие врожденные аномалии средней линии шейки матки.
 Semin Pediatr Surg . 2006; 15
(2): стр.70–75.
DOI: 10.1053 / j.sempedsurg.2006.02.003. | Открыть в режиме чтения QxMD
Semin Pediatr Surg . 2006; 15
(2): стр.70–75.
DOI: 10.1053 / j.sempedsurg.2006.02.003. | Открыть в режиме чтения QxMD - Санно С., Кесада Э., Мерер Д.М., Москателло А., Голомбек С.Г. Кистозная гигрома и потенциальная обструкция дыхательных путей у новорожденного: описание случая и обзор литературы. Журнал дел . 2009; 2 (1). DOI: 10.1186 / 1757-1626-2-48. | Открыть в режиме чтения QxMD
- Чен И-Н, Чен Ц-П, Лин Ц-Дж, Чен С. В.. Пренатальная ультразвуковая оценка и исход беременности с кистозными гигромами и лимфангиомами плода. J Med Ультразвук . 2017; 25 (1): с.12-15. DOI: 10.1016 / j.jmu.2017.02.001. | Открыть в режиме чтения QxMD
Масса таза | Институт женского здоровья Хоаг
Масса таза — это увеличение или припухлость в области таза. Наиболее
образования в тазу обнаруживаются во время обычных гинекологических или физических осмотров.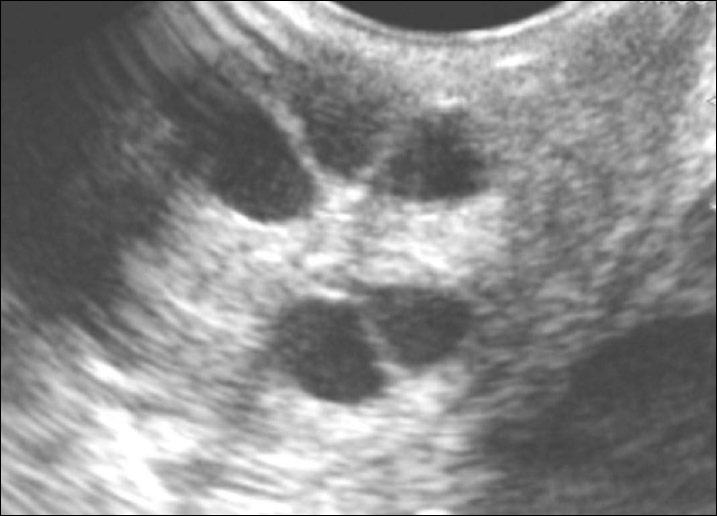 Образования в тазу могут происходить из гинекологических органов, таких как
шейка матки, матка, придатки матки или другие органы малого таза, такие как
как кишечник, мочевой пузырь, мочеточники и почечные органы.
Образования в тазу могут происходить из гинекологических органов, таких как
шейка матки, матка, придатки матки или другие органы малого таза, такие как
как кишечник, мочевой пузырь, мочеточники и почечные органы.
Существует множество гинекологических проблем, которые могут привести к образованию массы в тазу. Кроме того, существуют другие заболевания, которые также могут привести к поражению органов малого таза. масса. Большинство из них являются доброкачественными, такими как киста яичника, а другие может быть связано с гинекологическим раком. Вот почему так важно поговорить с врачом. Затем ваш врач может помочь определить причина и характер образования и разработать индивидуальный подход к лечению план, который подходит именно вам.
Симптомы тазовых масс
У многих женщин в какой-то момент жизни может быть образование в тазу, хотя не все женщины будут испытывать симптомы.
Некоторые симптомы образования в тазу могут включать:
- Тазовая боль (чаще всего)
- Опухание или ощущение вздутия живота
- Частое мочеиспускание из-за давления на мочевой пузырь
- Тошнота или рвота
Причины образования масс в тазу
Некоторые из наиболее распространенных причин образования тазовых органов включают:
- Миома
- Эндометриоз
- Гиперплазия эндометрия
- Аденомиоз
- Внематочная беременность
- Кисты / новообразования яичников
- Другие причины, такие как внутрибрюшинные опухоли или абсцессы, непроходимость кишечника,
увеличение почечных органов, заворот и др.

Варианты лечения
Поскольку многочисленные заболевания могут привести к образованию опухоли в тазу, важно диагностировать причину образования до того, как план лечения можно определить. Поэтому помимо выполнения обследование органов малого таза, изучение вашего личного истории болезни и семьи анамнез и обсудив любые симптомы, ваш врач может назначить несколько тесты, помогающие определить причину образования тазовой массы.
Возможные тесты, которые может порекомендовать ваш врач, включают:
- Лабораторные исследования
- Визуализирующие исследования, такие как УЗИ брюшной полости, компьютерная томография (КТ) сканирование или магнитно-резонансная томография (МРТ).Другие тесты, такие как внутривенные пиелограммы (IVP) и клизмы с барием (BE) иногда используются, чтобы исключить вовлечение мочеточника или кишечника.
- Лапароскопические процедуры, помогающие диагностировать характер новообразования и определить
наилучшее возможное лечение.

Как только причина образования будет установлена, ваш врач определит соответствующий план лечения, основанный на характере образования, это размер и положение в тазу, ваши симптомы, возраст и факторы риска. Хотя медикаментозное лечение возможно при лечении многих типов тазовых органов. масс, хирургия часто обеспечивает самые высокие показатели успеха.Если рак обнаружено, лечение может включать только операцию или комбинацию операций и химиотерапия.
Экспертная помощь
В Hoag наша многопрофильная команда экспертов по здоровью таза состоит из гинекологи, урогинекологи, гастроэнтерологи и другие узкие специалисты которые работают вместе, чтобы обеспечить скоординированный подход в лечении проблемы со здоровьем таза.
Специалисты Hoag по лечению тазовых органов предлагают новейшие прогрессивные методы лечения
варианты индивидуализированы для удовлетворения потребностей конкретного пациента.Если операция
необходимо, команда экспертов Hoag хорошо разбирается во всем
малоинвазивных лапароскопических техник, в том числе роботизированных
хирургия с использованием современной хирургической системы da Vinci®.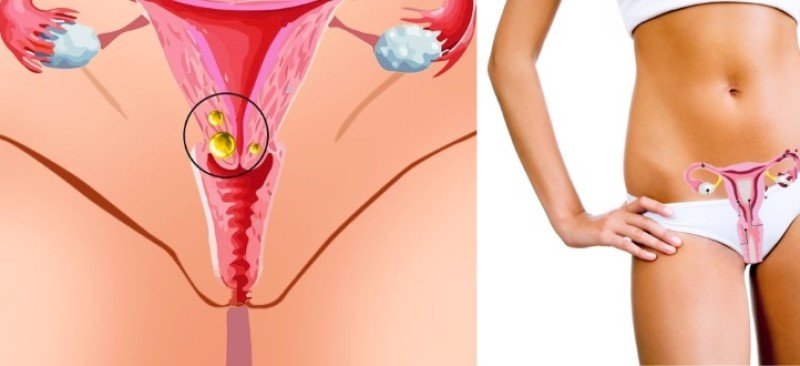
Если рак обнаружен, команда Хоага работает вместе с экспертами по лечению рака из Института рака Хога, чтобы обеспечить прогрессивные рационализированный уход за пациентами, включая инновационные методы лечения, которые могут недоступен в других местах.
Для получения дополнительной информации о диагностике и лечении новообразований в тазу, пожалуйста, поговорите со своим врачом или найдите врача, связанного с Hoag рядом с тобой.
Кисты жаберной щели и ходы носовых пазух | Диагностика и лечение
Как диагностируются кисты жаберной щели и ходы носовых пазух?
Наружные ходы жаберной пазухи легко выявляются при физикальном осмотре. Большинство из них диагностируются в младенчестве. Для определения глубины тракта иногда используются специальные визуализационные исследования с использованием красителя, помещенного через наружное отверстие.
Пазухи носа только с внутренним отверстием выявить гораздо сложнее.Для подтверждения диагноза часто необходимо специальное обследование под наркозом, называемое эндоскопией.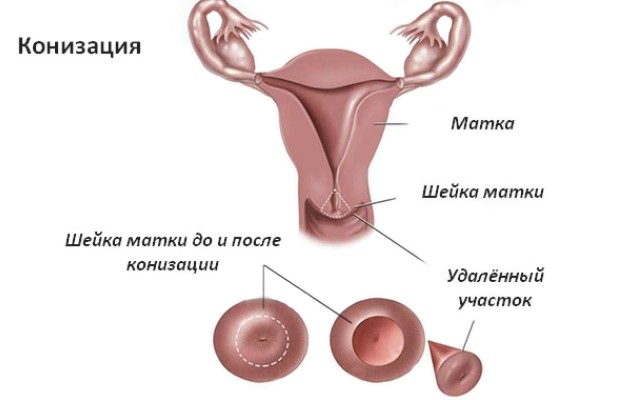
Кисты жаберной щели часто обнаруживаются во время медицинского осмотра у ребенка, у которого нет других симптомов. Семья или врач обнаруживают образование в верхней или нижней части шеи.
Как упоминалось ранее, инфицированная киста жаберной щели может проявляться как внезапно увеличивающееся болезненное образование на шее. Рецидивирующие инфекции шеи (абсцессы) должны вызывать опасения по поводу кисты жаберной щели с внутренним сообщением с глоткой.
Поскольку на шее могут образовываться самые разные новообразования, часто необходимо проводить визуализационное исследование. Обычно первоначальным исследованием является УЗИ шейки матки, хотя компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) могут потребоваться для дальнейшего анатомического определения кисты в рамках подготовки к будущему хирургическому удалению.
Существуют и другие врожденные кистозные образования шеи, которые могут очень напоминать кисту жаберной щели. Чаще всего встречается дермоидная киста.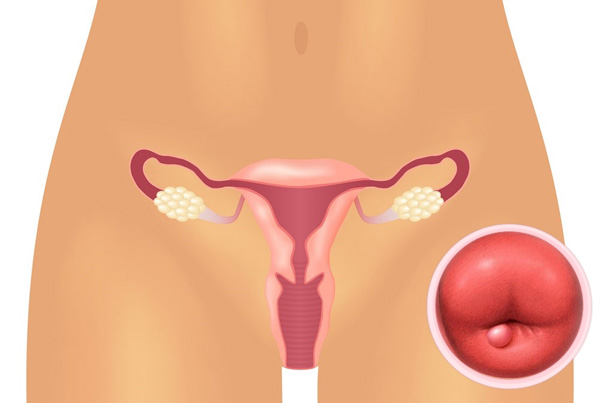 Иногда дермоидную кисту невозможно отличить от кисты с жаберной щелью на основе комбинации физического осмотра и визуализации, и ответ не известен, пока образование не будет удалено и осмотрено патологом.
Иногда дермоидную кисту невозможно отличить от кисты с жаберной щелью на основе комбинации физического осмотра и визуализации, и ответ не известен, пока образование не будет удалено и осмотрено патологом.
Как лечат кисты жаберной щели и ходы пазух?
Лечение кист жаберной щели и ходов пазух — хирургическое удаление.
Не существует известной медицинской терапии, за исключением того, что инфицированные кисты жаберной щели и ходы носовых пазух требуют первоначального лечения антибиотиками.Инфекция должна быть устранена до операции.
Жаберные ходы пазух часто имеют дренаж слизеподобного материала. Этот материал вырабатывается железами, выстилающими пазуху. Хотя это и не является признаком инфекции, чрезмерный дренаж может быть неприятным, требуя хирургического вмешательства.
Лечение требует полного хирургического удаления кисты и, возможно, пазухи. Точная выполняемая процедура зависит от анатомического расположения и типа аномалии жаберной щели. Некоторые операции могут быть очень простыми, а другие — довольно сложными. Оперативное удаление аномалий первой жаберной щели II типа является особенно сложной задачей, требующей частичного удаления околоушной железы для идентификации и сохранения лицевого нерва.
Некоторые операции могут быть очень простыми, а другие — довольно сложными. Оперативное удаление аномалий первой жаберной щели II типа является особенно сложной задачей, требующей частичного удаления околоушной железы для идентификации и сохранения лицевого нерва.
Осложнения включают те, которые характерны для любой операции на открытой шее, такие как гематома, серома, послеоперационная инфекция и шрам на шее. В определенных случаях также существует риск нервной слабости или паралича.
.

 На втором месте (около 5-10%) находятся слизистые цистаденомы, эндометриоидные кисты
На втором месте (около 5-10%) находятся слизистые цистаденомы, эндометриоидные кисты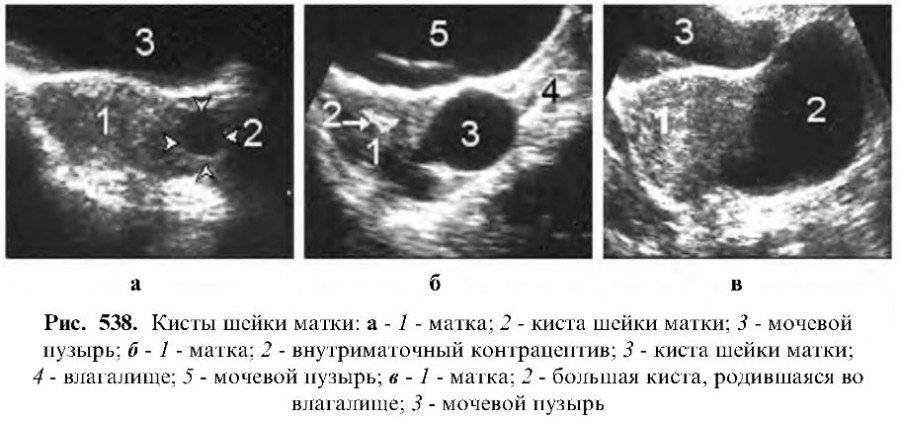
 Берется маленький кусочек с подозрительного места на шейке матки и отправляется в лабораторию. Там его тщательно изучают под микроскопом и ставят точный диагноз. Это исследование помогает выявить самые ранние стадии онкологического процесса, когда лечение наиболее эффективно, гораздо выше шансы на излечение, возможно проведение органосохраняющих операций
Берется маленький кусочек с подозрительного места на шейке матки и отправляется в лабораторию. Там его тщательно изучают под микроскопом и ставят точный диагноз. Это исследование помогает выявить самые ранние стадии онкологического процесса, когда лечение наиболее эффективно, гораздо выше шансы на излечение, возможно проведение органосохраняющих операций
 Чтобы исправить это, установите правильное время и дату на своем компьютере.
Чтобы исправить это, установите правильное время и дату на своем компьютере.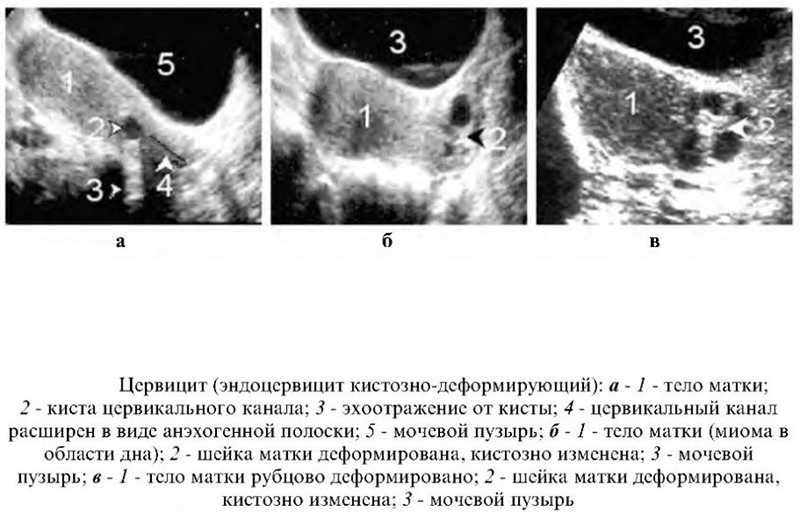 В фасеточный сустав можно ввести небольшую иглу, и иногда кисту можно дренировать, отсасывая ее через сустав. После этого в сустав вводят стероид, чтобы уменьшить воспаление.
В фасеточный сустав можно ввести небольшую иглу, и иногда кисту можно дренировать, отсасывая ее через сустав. После этого в сустав вводят стероид, чтобы уменьшить воспаление.
 Semin Pediatr Surg . 2006; 15
(2): стр.70–75.
DOI: 10.1053 / j.sempedsurg.2006.02.003. | Открыть в режиме чтения QxMD
Semin Pediatr Surg . 2006; 15
(2): стр.70–75.
DOI: 10.1053 / j.sempedsurg.2006.02.003. | Открыть в режиме чтения QxMD