Альтернативные методы лечения эндометриоза | Поликлиника ЦКБ РЖД-Медицина
Негодова О.А.
Эндометриоз — патологический процесс, характерезующийся ростом и развитием ткани, подобной по структуре и функциям эндометрию, за пределами границ нормальной локализации слизистой оболочки тела матки.
Частота этого заболевания варьирует в широких пределах от 12 до 50 % (Стрижаков А.Н., Давыдов А.И., 2006; Адамян Л.В., 2006).
В структуре гинетального эндометриоза наиболее часто встречающимися формами являются эндометриоидные поражения тела матки и яичников. Эндометриоз в основном диагностируется в репродуктивном возрасте, в менопаузе встречается относительно редко, причем у большинства больных в этот период происходит регресс заболевания.
Общие клинические проявления эндометриоза характерезуются болью перед и во время менструации, с иррадиацией в отдаленные органы, длительными и обильными менструациями, нарушением менструального цикла, бесплодием, субфебрилитетом, анемией, нарушением мочеиспускания, акта дефикации, шоколадными выделениями из влагалища, сексуальными дисфункциями, психоэмоциональными нарушениями.
На сегодняшний день лечение эндометриоза представляет сложную проблему. Вопросы лечения заслуживают пристального внимания, особенно когда заболевание поражает женщин молодого возраста, заинтересованных не только в менструальной, но и генеративной функции.
Существующая в настоящее время терапия гормональными препаратами имеет ряд существенных недостатков, после прекращения гормонального лечения у большинства пациенток происходит рецидив клинической симптоматики.
Заслуживает также внимание число побочных эффектов и противопоказаний к гормонотерапии.
Основная группа гормональных препаратов, используемых в лечении эндометриоза — агонисты гонадотропин рилизинг гормона (ГнРГ), антаганисты люлиберинов, антигонадотропины, прогестагены, комбинированные оральные контрацептивы, антиэстрогены и андрогены с антипрогестероновым и антиэстрогенным эффектами (гестринон).
В условиях Центральной поликлиники ОАО «РЖД» нами была отобранна группа пациенток с эндометриозом (25 человек), из них — 15 человек с аденомиозом (поражением тела матки), 8 человек с эндометриоидными кистами, 2 с ретроцервикальным эндометриозом.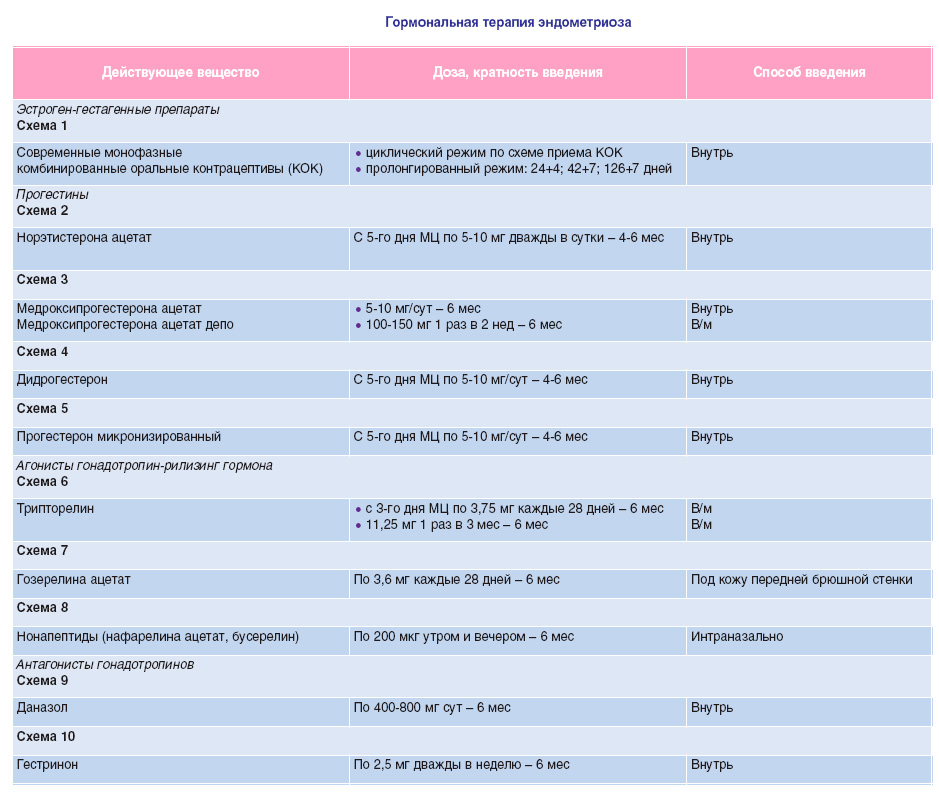
Все пациентки — женщины в возрасте от 23 до 43 лет, среднего телосложения. Вредные привычки имели 12 из 25 (курение). Из них, ранее неоднократно проходившие лечение по общепринятой схеме в соответствии с достижениями в отечественной и зарубежной медицине — 14 человек. У 9 пациенток из 14 отмечалось возобновление симптомов уже через год после проведенного гормонального лечения, 6 пациенток (из 14) прооперированы по поводу эндометриоидных кист яичников (в 2х случаях имеющие рецидивы), 2 — ретроцервикального эндометриоза; 11 пациенток ранее не получали гормонотерапию, ввиду имеющихся противопоказаний со стороны системы гемостаза, жкт, а также не имеющие возможность проводить гормонотерапию, учитывая достаточную дороговизну препаратов.
Всем пациенткам нами была проведена терапия, включающая препарат, обладающим антиангиогенным, проапоптотическим, мощным противоопухолевым действием. Данным препаратом является Индол-3 карбинол-«Индинол», (Мираксфарма), который обладает спрособностью нормализовывать обмен эстрогенов, тормозит патологическую клеточную пролиферацию посредством блокады внутриклеточных путей передачи сигналов, поступающих от ростовых факторов.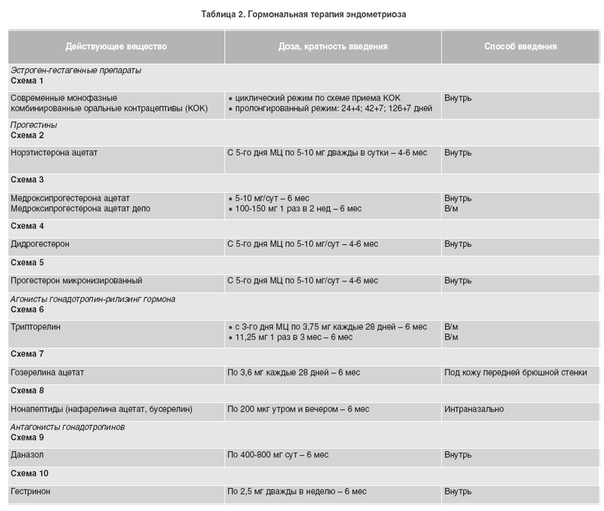
Воздействие этого препарата изучено на различных патологических моделях в исследованиях ученых разных стран, однако продолжаются на- учные исследования по изучению воздействия его при аденомиозе. Препарат назначался по 2 капсулы 2 раза в день во время еды в течение 3-6 месяцев.
Известно, что у больных с эндометриозом наблюдаются общие призна-ки иммунодефицита и аутоиммунизации, приводящие к ослаблению имму-ного контроля, которые создают условия для развития очагов эндометриоза. В связи с этим в лечение мы включили применение иммуномоделирующих препаратов с учетом иммунограммы. Препаратом выбора явился циклоферон, относящийся к группе низкомоллекулярных синтетических индукторов а- и у- интерферонов.
Препарат вводился внутримышечно по 2,0 мл ежедневно в течение 5 дней, затем 5 иньекций через день, с последующим переходом на пероральный прием в 1,2,4,6 и 8 дни менструального цикла. Через 3 — 4 недели пероральный прием возобновлялся. Ухудшение состояния на фоне проводимой иммуномоделирующей терапии при сохраненной менструальной функции мы не наблюдали, хотя, по некоторым данным, у менструирующей женщины (без достижения «псевдоменопаузы»), в некоторых случаях, иммуностимуляция может приводить к активации процесса.
В комплексную терапию мы подключили «трентал» — для улучшения микроцеркуляции в пораженном эндометрии. Его назначали по 1 т 3 раза в день (4 недели), через 3 месяца курс повторяли. Поливитамины «Комплевит» — 1 к в день. Пациенткам с ретроцервикальным эндометриозом назначали свечи с Лонгидазой 3 т. ME. через 2 дня на 3 No10 с последующим повторным курсом.
Оценку общего состояния проводили уже через 3 месяца проводимой терапии. Побочные эффекты в виде головных болей на фоне приема индинола отмечались у 1 пациентки, в связи с чем прием препарата вынуждена была прекратить. Других побочных явлений не наблюдалось ни у кого.
Все пациентки отмечали уменьшение менструальных кровотечений уже через 3 месяца проведенной терапии, прекращение мажущихся выделений до и после менструации, уменьшение болей при половом акте, дисменореи. У 2 пациенток наступила запланированная беременность, у одной из которых на фоне имеющейся эндометриоидной кисты через полгода терапии. Пациентки наблюдаются в женской консультации по месту жительства.
Итак, на сегодняшний день, учитывая особенности механизмов развития эндометриоза, в консервативном лечении наиболее патогенетически обоснованной является терапия, действующая на моллекулярные звенья патогенеза.
Наблюдая за пациетками на фоне проводимой терапии, оценивая положительное влияние на клиническую симптоматику, улучшение качества жизни, мы можем утверждать, что используемые препараты (в комплексе) — индинол, иммуномодуляторы, витамины, препараты, улучшающие микроцеркуляцию, могут рассматриваться в качестве альтернативы терапии гормональными препаратами пациенткам, отказавшимся от гормонального лечения эндометриоза, или при наличии противопоказаний к их применению, а также при рецидиве клинической симптоматики после терапии агонистами ГнРГ.
Гормоны при эндометриозе: контрацептивы, гормональное лечение.
- Гормоны при эндометриозе
Эндометриоз – это дисгормональное, иммунозависимое и генетически обусловленное заболевание с доброкачественным разрастанием ткани, сходной по строению с внутренней слизистой оболочкой матки.
Характеризуется длительным и прогрессирующим течением. Обнаруживается оно примерно у 70% пациенток, обращающихся к гинекологам с жалобами на боли в малом тазу. Чаще всего встречается в репродуктивном возрасте, т.е. в период способности к деторождению. У рожавших женщин это заболевание диагностируется реже, чем у нерожавших, в некоторых случаях возможно развитие недуга у девочек-подростков и пациенток в период до менопаузы и после нее. Частота обнаружения у бесплодных женщин достигает примерно 75%.
Коварство заболевания состоит в том, что из-за неявной симптоматики на ранних стадиях женщины не сразу обращаются к врачу. А ведь чем раньше выявлен эндометриоз, тем успешнее лечение с полным сохранением детородной функции. Ранняя диагностика неполадок со здоровьем позволяет избежать хирургического вмешательства, ограничиваясь медикаментозными методами.
Гормональное лечение эндометриоза
Поскольку эндометриоз является гормональнозависимым заболеванием, в основе его консервативного (неоперативного) лечения лежит длительная гормональная терапия, которая предотвращает дальнейшее его развитие за счет снижения выработки эстрогенов главными виновниками заболевания – яичниками.
Чаще всего применяют:
- комбинированные синтетические эстроген-гестагенные препараты;
- прогестины, препараты без эстрогенного компонента;
- антигестагены;
- антигонадотропины;
- агонисты гонадотропин-рилизинг гормона;
- антиэстрогены;
- анаболические стероиды;
- андрогены.

Подобные препараты нормализуют работу яичников и предотвращают появление новых очагов заболевания. Терапевтическая методика предполагает строгий учет всех побочных эффектов и противопоказаний, поэтому может проводиться только под контролем врача-гинеколога. При использовании оральных контрацептивов, которые содержат уменьшенное количество эстрогенов, побочные эффекты менее выражены, однако полностью не исключаются.
Контрацептивы при эндометриозе
Гормональные контрацептивы оказывают лечебное и профилактическое воздействие на эндометриоз. Противозачаточные таблетки способны не только регулировать репродуктивную функцию женщин, но и подавлять циклическое воздействие колебаний фона на очаги проблемы, из-за чего они теряют активность. Кроме того, в состав некоторых препаратов входит гестагенный компонент, который прямо воздействует на течение заболевания и оказывает дополнительное лечебное воздействие.
Также данные препараты помогают снизить болевые ощущения до и во время месячных. Для успешного лечения необходимо принимать таблетки примерно шесть месяцев. Если эффект курса лечения будет положительным, то врач может посоветовать принимать их еще в течение нескольких месяцев.
Для успешного лечения необходимо принимать таблетки примерно шесть месяцев. Если эффект курса лечения будет положительным, то врач может посоветовать принимать их еще в течение нескольких месяцев.
В результате лечения площадь поражения в матке заметно уменьшается в размерах.
- Гормоны при эндометриозе
гормональная терапия с позиций патогенеза uMEDp
В статье представлены современные данные о гормональной терапии эндометриоза. Приведено патогенетическое обоснование использования комбинированных оральных контрацептивов, гестагенов, ингибиторов ароматазы, агонистов гонадотропных рилизинг-гормонов при лечении эндометриоза с целью коррекции данной патологии.
По мнению отечественных и зарубежных авторов, наружный генитальный эндометриоз относится к наиболее распространенным гинекологическим заболеваниям. Оценить его истинную частоту невозможно, поскольку вопросы нехирургической верификации диагноза остаются открытыми [1], а клиническая значимость неинвазивных маркеров, например Са-125, согласно данным Кохрановского исследования, до конца не установлена [2]. Кроме того, не изучены полностью этиология и патогенез заболевания [3]. Между тем очевидно, что эндометриоз развивается в условиях повышенной способности эктопических клеток к выживанию и неспособности тканей, подвергшихся инвазии, обеспечить уничтожение этих клеток [4].
Кроме того, не изучены полностью этиология и патогенез заболевания [3]. Между тем очевидно, что эндометриоз развивается в условиях повышенной способности эктопических клеток к выживанию и неспособности тканей, подвергшихся инвазии, обеспечить уничтожение этих клеток [4].
Единственным радикальным способом лечения эндометриоза можно считать удаление не только эндометриоидных гетеротопий, но и самого эндометрия как потенциального источника рецидивов. Не случайно эндометриоз является третьей по распространенности причиной гистерэктомии [5]. Все остальные методы лечения – оперативные и консервативные – обеспечивают временный эффект и требуют индивидуального подхода [4].
Основной целью органосохраняющего хирургического лечения эндометриоза является как удаление (механическое или с помощью лазера, ультразвука, крио- и электровоздействия и др.) морфологического субстрата эндометриоза, так и восстановление фертильности (при нарушении репродуктивной функции, вызванном гетеротопическим разрастанием эндометриоидной ткани на яичниках, брюшине, органах малого таза, крестцово-маточных связках). Лапароскопический метод с использованием современных технологий (лазерных, электрических и ультразвуковых) позволяет проводить полное иссечение всех очагов эндометриоза [6].
Лапароскопический метод с использованием современных технологий (лазерных, электрических и ультразвуковых) позволяет проводить полное иссечение всех очагов эндометриоза [6].
При полном удалении эндометриоидных гетеротопий (в частности, эндометриоидной кисты яичника, очагов на брюшине малого таза, крестцово-маточных связках) можно ограничиться хирургическим лечением [1]. Хирургическое лечение пациенток репродуктивного возраста с эндометриозом необходимо проводить с максимальным сохранением овариального резерва [7].
Несмотря на то что целесообразность подготовки больных эндометриозом к оперативному лечению подвергается сомнению рядом авторов [8], общепризнанным считается современный подход, состоящий из двух этапов – хирургического и медикаментозного.
Согласно российским клиническим рекомендациям, для лечения эндометриоза используются в основном гестагены, комбинированные оральные контрацептивы (КОК), антигонадотропины, ингибиторы ароматазы и агонисты гонадотропных рилизинг-гормонов (аГнРГ) [9].
Универсального метода лечения эндометриоза не существует. Согласно данным Королевской коллегии акушеров и гинекологов (Royal College of Obstetricians and Gynecologist) (2006) и Европейского общества репродукции человека и эмбриологии (European Society of Human Reproduction and Embryology) (2008), исследованные гормональные препараты (КОК, гестагены, даназол, гестринон, медроксипрогестерона ацетат и аГнРГ) одинаково эффективно подавляют овариальную функцию, уменьшая выраженность симптомов эндометриоза (уровень доказательности А) [10]. Таким образом, выбор препарата зависит от возраста пациентки, ее репродуктивных планов, сопутствующей генитальной и экстрагенитальной патологии, наличия противопоказаний.
КОК являются препаратом выбора у пациенток репродуктивного возраста, заинтересованных в контрацепции. При использовании КОК запускается каскад процессов. В гипоталамусе блокируется выработка ГнРГ. В гипофизе не происходит секреция фолликулостимулирующего и лютеинизирующего гормонов в циклическом режиме. В яичниках подавляется овуляция. В эндометрии наблюдается децидуализация стромы, эндометриоидные гетеротопии подвергаются атрофии [7].
В яичниках подавляется овуляция. В эндометрии наблюдается децидуализация стромы, эндометриоидные гетеротопии подвергаются атрофии [7].
Целесообразность приема КОК при эндометриозе доказана результатами ряда исследований, продемонстрировавшими эффективность КОК при лечении дисменореи по сравнению с плацебо. Однако существует мнение о потенцирующем влиянии КОК на прогрессирование и рецидивирование заболевания.
C. Chapron и соавт. оценивали случаи хирургического подтверждения эндометриоза и временные характеристики приема КОК у 566 пациенток с глубокой инфильтрирующей формой эндометриоза. Авторы сделали вывод, что прием КОК не повышает риск развития эндометриоза. Однако применение КОК пациентками в анамнезе при тяжелой форме первичной дисменореи ассоциировано с хирургически подтвержденным диагнозом эндометриоза, особенно его глубокой инфильтрирующей формы [11].
Согласно данным P. Vercellini и соавт., применение КОК приводит лишь к отсрочке хирургического лечения вследствие подавления болевого синдрома при уже существующем, но не диагностированном эндометриозе [12].
Обоснованным является не циклический, а пролонгированный прием КОК [13]. При длительном непрерывном использовании КОК возможны прорывные кровотечения. Обратите внимание: КОК противопоказаны курящим пациенткам старше 35 лет из-за увеличения риска развития тромбоэмболических осложнений. При выборе КОК для лечения эндометриоза следует учитывать ряд факторов, в том числе особенности гестагенного компонента.
Кроме того, возможно проведение монотерапии гестагенами [9]. Однако надо отметить, что при монотерапии гестагенами возможны побочные эффекты: напряжение молочных желез, прибавка массы тела, возникновение отеков, появление ациклических кровяных выделений [9].
В настоящее время в России для лечения эндометриоза разрешены диеногест в непрерывном режиме 2 мг/сут и дидрогестерон 10–60 мг/сут. Механизм действия гестагенов при эндометриозе аналогичен таковому КОК. Кроме того, гестагены активируют фермент 17-бета-гидростероид-дегидрогеназу, преобразующий эстрадиол в слабый эстрон, что меняет соотношение половых гормонов в сторону снижения эстрогенного влияния на локальном уровне [9].
На сегодняшний день применение антигонадотропинов при эндометриозе ограничено высокой частотой побочных эффектов (гепатотоксического, андрогенного, анаболического, гипоэстрогенного) [9].
В последнее время обращает на себя внимание факт экспрессии эпителиальными и стромальными клетками эндометрия при эндометриозе фермента ароматазы цитохрома Р450 [14]. У здоровых женщин этот фермент в эндометрии не выявляется. По данным Л.В. Адамян и соавт., фермент обнаруживается в большинстве эпителиальных и части стромальных клеток эутопического и эктопического эндометрия при эндометриозе, в том числе ретроцервикальном [4].
Проводятся исследования ингибиторов ароматаз. Имеются определенные сложности, связанные с их использованием у молодых женщин. Дело в том, что перед применением ингибиторов ароматаз должна быть выключена функция яичников, а при длительной терапии это приводит к потере костной массы. Обоснованной считается комбинация ингибиторов ароматаз с КОК, гестагенами. Однако это значительно удорожает стоимость лечения [9].
Однако это значительно удорожает стоимость лечения [9].
С начала 1980-х гг. для лечения эндометриоза используются аГнРГ [15]. По заключению Международного консенсуса по лечению эндометриоза в Зальцбурге (2005), основанному на данных рандомизированных исследований, аГнРГ – более эффективно подавляют эндометриоидные очаги по сравнению с гестагенами и оральными контрацептивами [16].
Механизм действия аГнРГ связан с восстановлением нарушенных взаимосвязей в гипоталамо-гипофизарной системе у больных миомой и эндометриозом. В результате продолжительного воздействия аГнРГ на гипофиз происходят десенситизация клеток гипофиза и быстрое снижение интенсивности секреции и биосинтеза гонадотропинов [17]. Угнетение стероидогенеза, вызываемое аГнРГ, индуцирует атрофию как самого эндометрия, так и эктопических эндометриальных желез и стромы. Этот феномен называют медикаментозной кастрацией. Блокада обратима, и после отмены аГнРГ у женщин репродуктивного возраста полностью восстанавливается чувствительность аденогипофиза к гипоталамической стимуляции [18, 19].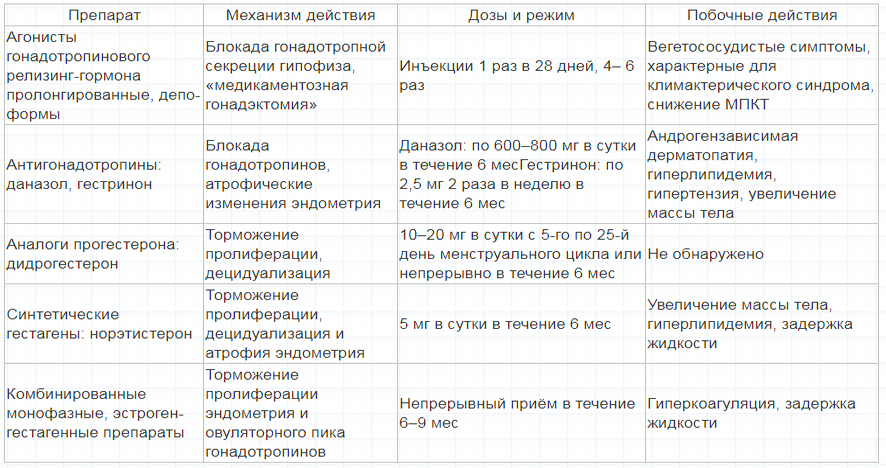
Бусерелин-лонг ФС (ЗАО «Ф-Синтез», Россия) – аГнРГ, рекомендованный при всех видах пролиферативных процессов матки. При внутримышечном введении один раз в 28 дней в дозе 3,75 мг препарат обеспечивает стойкий терапевтический эффект. Возможно эндоназальное использование препарата Бусерелин ФСинтез (ЗАО «Ф-Синтез», Россия) 300 мкг три-четыре раза в сутки. Рекомендованная длительность лечения – до шести месяцев. Пролонгированные формы более удобны для обеспечения длительного поступления препарата [20].
Активное вещество препарата Бусерелин-лонг ФС заключено в микросферы размером от 30 до 150 мкм с разным временем рассасывания. Основу микросфер составляет биорастворимый сополимер DL молочной и гликолевой кислот. Микросферы в виде водной суспензии вводятся глубоко внутримышечно. После инъекции пролонгированной формы препарата начинается постепенное высвобождение аГнРГ с поверхности микросфер, что сначала – в течение первых суток – приводит к стимуляции синтеза гонадотропинов, а затем к десенситизации гипофиза и блокаде гипофизарно-гонадной оси.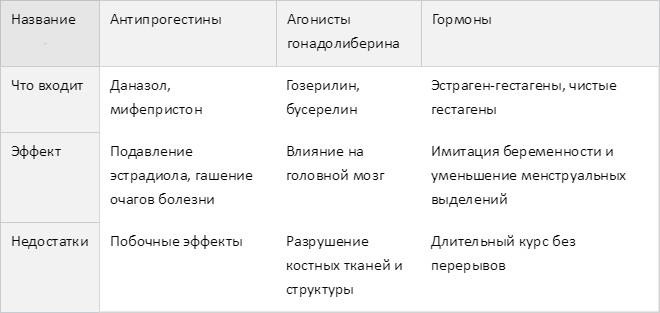 Впоследствии микросферы, подвергаясь биодеградации в тканях, медленно высвобождают содержащийся в них аГнРГ, длительно (до 28 дней) поддерживая необходимую для десенситизации гипофиза концентрацию препарата в крови. Сам сополимер метаболизируется в организме до мономеров молочной и гликолевой кислот.
Впоследствии микросферы, подвергаясь биодеградации в тканях, медленно высвобождают содержащийся в них аГнРГ, длительно (до 28 дней) поддерживая необходимую для десенситизации гипофиза концентрацию препарата в крови. Сам сополимер метаболизируется в организме до мономеров молочной и гликолевой кислот.
Бусерелин-лонг ФС рекомендован для лечения эндометриоза: при распространенных формах, эндометриозе и бесплодии, наличии клинической симптоматики, аденомиозе в сочетании с миомой матки, гиперпластических процессах эндометрия, отказе пациенток от операции и т.д. Длительность терапии – шесть месяцев (Бусерелин-лонг ФС 3,75 мг внутримышечно один раз в 28 дней или Бусерелин ФСинтез 900 мкг/сут интраназально, возможно увеличение дозы до 1200 мкг/сут). В репродуктивном возрасте нормальный менструальный цикл восстанавливается спустя два-три месяца после отмены препарата [21].
При комбинированной терапии эндометриоза лечение осуществляется в течение трех месяцев (Бусерелин-лонг ФС 3,75 мг внутримышечно один раз в 28 дней или Бусерелин ФСинтез 900 мкг/сут интраназально, возможно увеличение дозы до 1200 мкг/сут). На втором этапе проводится хирургическое лечение. Дальнейшая терапия агонистом продолжается в течение трех циклов (в прежнем режиме). Возможно выполнение хирургического лечения на первом этапе с дальнейшей шестимесячной послеоперационной терапией [22].
На втором этапе проводится хирургическое лечение. Дальнейшая терапия агонистом продолжается в течение трех циклов (в прежнем режиме). Возможно выполнение хирургического лечения на первом этапе с дальнейшей шестимесячной послеоперационной терапией [22].
Предоперационная подготовка Бусерелином снижает интенсивность симптомов заболевания, нормализует гематологические показатели, уменьшает эндометриоидные очаги, облегчает проведение оперативного вмешательства и способствует благоприятному течению послеоперационного периода [23].
Состояние медикаментозной псевдоменопаузы в сочетании с активизацией апоптоза и блокированием ряда ростовых факторов в гетеротропных имплантатах при эндометриозе способствует устранению болевого синдрома и уменьшению распространенности эндометриоидных поражений примерно у 75–92% больных [19].
Необходимость гормонального лечения при эндометриозе яичников в пред- и послеоперационном периодах обусловлена высоким процентом рецидива заболевания даже после радикальной операции [15]. По мнению ряда авторов, если нет метода, обеспечивающего точную оценку радикальности хирургического удаления эндометриоидного образования во время операции, отсутствие рецидива не может быть гарантировано, равно как и при использовании только медикаментозной терапии. К тому же не следует забывать о роли системных нарушений (изменения иммунитета, генетическая предрасположенность) в патогенезе эндометриоза. При рассмотрении эндометриоза как доброкачественной опухоли все случаи рецидивирования надо расценивать либо как ранее не диагностированный эндометриоз яичников, либо как неполное удаление эндометриоидной ткани из яичника.
По мнению ряда авторов, если нет метода, обеспечивающего точную оценку радикальности хирургического удаления эндометриоидного образования во время операции, отсутствие рецидива не может быть гарантировано, равно как и при использовании только медикаментозной терапии. К тому же не следует забывать о роли системных нарушений (изменения иммунитета, генетическая предрасположенность) в патогенезе эндометриоза. При рассмотрении эндометриоза как доброкачественной опухоли все случаи рецидивирования надо расценивать либо как ранее не диагностированный эндометриоз яичников, либо как неполное удаление эндометриоидной ткани из яичника.
Появление в клинической практике аГнРГ позволило сохранить репродуктивную функцию у больных, отказаться от выполнения радикальных операций, улучшить результаты консервативной терапии.
Несмотря на перечисленные преимущества, широкое применение аГнРГ ограничено развитием эстрогендефицитных симптомов и не может продолжаться более шести месяцев. Сроки лечения ограничены также из-за выраженности побочных эффектов, в частности снижения минеральной плотности костной ткани. С целью уменьшения тяжести побочных эффектов при приеме аГнРГ рекомендуют заместительную гормональную терапию (add-back-терапия). Обоснованием тому служит гипотеза пороговой концентрации эстрогенов, согласно которой концентрация эстрогенов в пределах определенного диапазона может частично предотвращать снижение минеральной плотности костной ткани при длительном лечении аГнРГ и в то же время не оказывать стимулирующего воздействия на рост эндометриоидных имплантатов. Add-back-терапию рекомендуется проводить вместе с курсом лечения аГнРГ не менее шести месяцев [24].
Сроки лечения ограничены также из-за выраженности побочных эффектов, в частности снижения минеральной плотности костной ткани. С целью уменьшения тяжести побочных эффектов при приеме аГнРГ рекомендуют заместительную гормональную терапию (add-back-терапия). Обоснованием тому служит гипотеза пороговой концентрации эстрогенов, согласно которой концентрация эстрогенов в пределах определенного диапазона может частично предотвращать снижение минеральной плотности костной ткани при длительном лечении аГнРГ и в то же время не оказывать стимулирующего воздействия на рост эндометриоидных имплантатов. Add-back-терапию рекомендуется проводить вместе с курсом лечения аГнРГ не менее шести месяцев [24].
С учетом многочисленных данных о рецидивировании эндометриоза по окончании гормональной терапии, невозможности длительного использования аГнРГ оправданным считается использование аГнРГ в течение шести месяцев с последующей длительной терапией диеногестом. Уменьшение интенсивности тазовых болей при данном курсе сопоставимо с 12-месячным применением аГнРГ. Кроме того, данный режим снижает вероятность ациклических кровяных выделений, обеспечивая хороший контроль менструального цикла и делая комбинацию диеногеста и аГнРГ многообещающей в терапии эндометриоза [25].
Кроме того, данный режим снижает вероятность ациклических кровяных выделений, обеспечивая хороший контроль менструального цикла и делая комбинацию диеногеста и аГнРГ многообещающей в терапии эндометриоза [25].
По окончании терапии аГнРГ можно назначать КОК (с учетом показаний и противопоказаний). Предпочтение следует отдавать КОК, содержащим диеногест.
Гормональная терапия эндометриоза многообразна и сложна, требует индивидуального подхода с учетом возраста, гинекологической и экстрагенитальной патологии. Особая роль принадлежит медикаментозной терапии. Уточнение патогенетических аспектов развития заболевания позволяет применять новые группы препаратов и внедрять новые комбинации лекарственных средств. Дальнейшее изучение этиологических и патогенетических особенностей эндометриоза позволит разработать новые консервативные методы его лечения [26].
КОК и эндометриоз: оборона или наступление?
Ведение пациенток с эндометриозом с позиций мировых и отечественных клинических рекомендаций
Мировая статистика по эндометриозу стала особенно тревожной с начала XXI века. В настоящее время этим пролиферативным заболеванием по всему миру поражено от 7 до 10% женщин репродуктивного возраста. При этом его распространённость совершенно очевидно продолжает увеличиваться, всё чаще эндометриоз стали диагностировать в молодом возрасте.
В настоящее время этим пролиферативным заболеванием по всему миру поражено от 7 до 10% женщин репродуктивного возраста. При этом его распространённость совершенно очевидно продолжает увеличиваться, всё чаще эндометриоз стали диагностировать в молодом возрасте.
Новости патогенеза
Как известно, в основе патофизиологии эндометриоза лежит возникновение и разрастание эндометриоидных гетеротопий в областях, находящихся за пределами нормального расположения слизистой оболочки матки. Морфофункционально новообразованная ткань идентична эндометрию; она не проявляет свойств злокачественности, несмотря на пролиферативный рост и возможности метастазирования. При этом разнообразие расположения гетеротопий определяет вариативность заболевания. По особенностям механизмов развития, клиническим проявлениям и рекомендуемой врачебной тактике различают аденомиоз, кистозные формы и глубокий эндометриоз — тяжёлые инфильтративные формы, когда гетеротопий не подвергаются регрессу, а, напротив, внедряются в более глубокие слои брюшины или других органов, формируя инфильтраты и спайки
При этом у всех форм эндометриоза можно выделить общие черты: эндокринная активность очагов, разбалансировка гипоталамо-гипофизар-но-яичниковой оси и иммуносупрессивные состояния. Накопленные за последнее десятилетие данные позволяют делать вывод о том, что решающий фактор развития болезни — генетический, в пользу чего свидетельствует высокая частота сочетания эндометриоза с синдромом соединительнотканной дисплазии, варикозным расширением вен малого таза, врождёнными пороками развития и дефицитом массы тела, более того, нередки семейные формы. Одним из признанных триггеров болезни служит стресс, который в анамнезе отмечают до 90% пациенток с клинически манифестными формами эндометриоза.
Накопленные за последнее десятилетие данные позволяют делать вывод о том, что решающий фактор развития болезни — генетический, в пользу чего свидетельствует высокая частота сочетания эндометриоза с синдромом соединительнотканной дисплазии, варикозным расширением вен малого таза, врождёнными пороками развития и дефицитом массы тела, более того, нередки семейные формы. Одним из признанных триггеров болезни служит стресс, который в анамнезе отмечают до 90% пациенток с клинически манифестными формами эндометриоза.
В целом же эндометриоз считают мультифакторным заболеванием, и для него характерны три патогенетически значимых компонента.
1. Системная воспалительная реакция, направленная на очищение брюшной полости от ретроградно заброшенных эктопических клеток эндометрия.
2. Нарушение иммунного ответа, способствующее прикреплению клеток и прогрессированию эндометриоидного очага.
3. Инициация неоангиогенеза — сосуды прорастают в область эндометриоидной гетеротопии.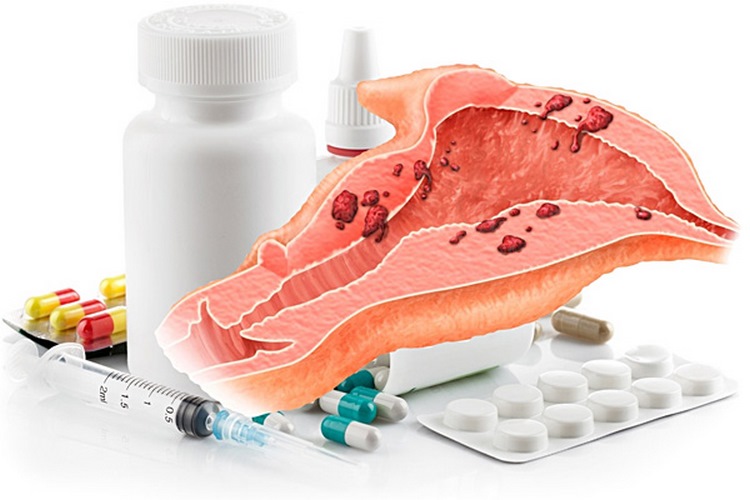
Зачем лечить?
Если эндометриоз нельзя вылечить, зачем тогда его лечить? Ответ на вопрос лежит на поверхности — в этом действительно есть много смысла.
1. Заболевание повышает частоту репродуктивных нарушений. Причём риск бесплодия или невынашивания зависит не столько от самого наличия эндометриоза, сколько от его клинической формы и локализации. После адекватного комплексного лечения вероятность спонтанного наступления беременности и благоприятного завершения периода гестации весьма высока, тогда как сам факт беременности, закончившейся родами и лактацией, в свою очередь, достоверно сокращает риск рецидива.
2. Эндометриоз может поражать органы, удаление которых затруднено, невозможно или физиологически нецелесообразно (мочевой пузырь, кишечник, глаза, лёгкие, дёсны, сфинктер прямой кишки и пр.). Кроме того, формирующиеся спайки меняют анатомию и топографию поражённых органов — с вероятным нарушением органных функций.
3. Эндометриоз существенно ухудшает качество жизни в связи с хроническим болевым синдромом, диспареунией, расстройствами менструации и бесплодием, которые приводят к анемизации, астенизации и депрессии, иногда — на протяжении довольно длительного периода жизни.
4. Описаны случаи возникновения в эндометриоидной очаге специфического ракового процесса (у 1% женщин с эндометриозом яичников и у 0,3% с заболеванием внеяичниковой локализации).
Патогенетический корень терапии
Концепция эндокринной автономии эндометриоза вкупе с типичным для заболевания спаечным процессом в области очагов определяет приоритет хирургического метода лечения.
В целом задача хирурга состоит в максимальном удалении видимых и пальпируемых очагов, что резко снижает количество и интенсивность неконтролируемой внегонадной конверсии эстрадиола (помимо восстановления нормальных анатомических взаимоотношений в полости таза).
Но при распространённых формах заболевания, неуверенности хирурга в полном удалении гетеротопии или высоком клинико-анамнестическом риске рецидива медикаментозная терапия играет роль, практически равнозначную хирургическому вмешательству, позволяя перейти от «активной обороны» к «наступлению» на активные очаги и снизить риск повторных операций.
Если же речь идёт об аденомиозе у молодых нерожавших женщин или у пациенток, планирующих беременность в ближайшем будущем, медикаментозное лечение остаётся главным или даже единственным вариантом.
Первым делом хирургия
Американское общество акушеров-гинекологов (АСОС) уже давно определило алгоритм ведения пациенток с эндометриозом, и на первом месте находится лапароскопия. Это оправдано по двум причинам. Во-первых, чёткое представление о выраженности процесса при наружном эндометриозе можно получить только во время лапароскопии, а во-вторых, удаление очагов эндометриоза показано пациенткам с самыми разными, часто сочетающимися целями: восстановить анатомию поражённой области, купировать болевой синдром, ликвидировать гиперполименорею, предупредить рецидивы. И, безусловно, одна из самых востребованных целей лечения — восстановить репродуктивную функцию.
Подавление во благо
Основная идея медикаментозной терапии эндометриоза — снижение уровня эстрадиола в периферической крови ниже 40 пг/мл, что соответствует состоянию постменопаузы. При этом назначаемое лечение должно удерживать системную гипоэстрогению довольно длительно — не менее 6 мес. Именно такой период времени позволяет надеяться, что в активных эндометриоидных очагах разовьётся необратимая атрофия.
При этом назначаемое лечение должно удерживать системную гипоэстрогению довольно длительно — не менее 6 мес. Именно такой период времени позволяет надеяться, что в активных эндометриоидных очагах разовьётся необратимая атрофия.
По современным представлениям, целевую гипоэстрогению при эндометриозе могут обеспечить несколько групп препаратов.
- Комбинированные гормональные контрацептивы (оптимальны у подростков и молодых женщин).
- Гестагены.
- Антигонадотропины.
- Антигестагены.
- Агонисты рилизинг-фактора лютеинизирующего гормо-на (РГЛГ).
- Ингибиторы ароматаз.
Контраверсии пероральных контрацептивов
У здоровых женщин, принимающих оральные контрацептивы, потенциальный риск эндометриоза существенно ниже, чем у непринимающих, поскольку эти препараты тормозят функциональную активность гипоталамо-гипофизарнои системы, поддерживают заданный уровень эстрогенов в сыворотке крови, снижают выработку простагландинов и уменьшают менструальную кровопотерю за счёт дистрофии или атрофии эндометрия.
По данным метаанализа 18 клинических исследований, отобранных из 608, общий показатель отношения рисков эндометриоза для текущих пользовательниц гормональной контрацепции составляет 0,63 (95% ДИ 0,47—0,85) — у женщины, принимающей КОК, риск эндометриоза ниже на 37% по сравнению с общей популяцией. Однако у этой медали есть оборотная сторона — отмена пероральной гормональной контрацепции увеличивает риск эндометриоза: у пациенток, отказавшихся от КОК недавно, риск выше на 21% (ОР 1,21; 95% ДИ 0,94—1,56), а у женщин, когда-либо принимавших контрацептивы, но не использующих их в настоящее время, — на 19% (ОР 1,19; 95% ДИ 0,89-1,60).
Из вышесказанного следует простой вывод: отмена препарата целесообразна лишь в одном случае (не считая возможных противопоказаний, возникающих в период приёма) — при планировании желанной беременности — лучшего метода лечения и профилактики эндометриоза, придуманного природой.
Приём гормональных контрацептивов — весьма выгодный вариант ведения пациенток группы, риска по эндо-метриозу. Использование КОК В мировой практике рассматривают как первую линию терапии этого заболевания у молодых женщин. Они успешно купируют симптоматику и могут снизить риск рецедива (за исключением его инфильтративных форм).
Использование КОК В мировой практике рассматривают как первую линию терапии этого заболевания у молодых женщин. Они успешно купируют симптоматику и могут снизить риск рецедива (за исключением его инфильтративных форм).
Гестагенные инструменты
Прогестагены действительно обладают лечебно-профилактическими возможностями в отношении эндометриоза. Они позволяют успешно купировать симптоматику, снижать частоту рецидивов, а также дополняют комплексное лечение при необходимости восстановления репродуктивной функции (поддержание лютеиновой фазы, прегравидарная подготовка). При эндометриозе широко используют четыре вещества гестагенной природы.
- Медроксипрогестерона ацетат
- Дидрогестерон
- Диеногест
- Левоноргестрел
Другой метод гормональной контрацепции, имеющий лечебные преимущества у пациенток с эндометриозом I— II степени и после оперативного вмешательства, — внутриматочная левоноргестрел-выделяющая система (доказательность В). Её клинический эффект основан на монотонном локальном воздействии 20 мг левоноргестрела на эндометрий, что вызывает его дистрофию, вплоть до атрофии, и развитие обратимой медикаментозной маточной аменореи.
Её клинический эффект основан на монотонном локальном воздействии 20 мг левоноргестрела на эндометрий, что вызывает его дистрофию, вплоть до атрофии, и развитие обратимой медикаментозной маточной аменореи.
Когда основная проблема пациентки — нарушение репродуктивной функции, комплексное преодоление эндометриоза — обязательный этап, который должен предшествовать мероприятиям, направленным на борьбу с бесплодием или невынашиванием беременности. В качестве препаратов первой линии терапии при эндометриоз-ассоциированном бесплодии традиционно выделяют агонисты РГЛГ. Их преимущества состоят в том, что точкой приложения препарата служат гонадорофы гипофиза
При невынашивании беременности у пациенток с эндометриозом после комплексного двухэтапного лечения принято проводить реабилитацию и прегравидарную подготовку. Весьма обоснованным можно считать применение лечебных схем, используемых при состоянии, определяемом как аутоиммунный хронический эндометрит, поскольку и в том, и в другом случае в основе патогенеза лежит нарушение рецептивности эндометрия.
Авторы канадского «Руководства по диагностике и лечению эндометриоза» (2010) лаконично обобщают современную ситуацию с этим заболеванием: сегодня «…не существует никакого специфического лечения», универсального для любой пациентки. При этом «…необходимо, чтобы используемые методы были эффективными и безопасными и их можно было бы <…> применять до возраста менопаузы или пока не наступит беременность, если она желательна».
По материалам Научно-практического журнала
для акушеров-гинекологов
и специалистов акушерско-гинекологической службы,
# 2 (19) 04/2014 /StatusPraesens
Современные комбинированные пероральные контрацептивы для лечения боли при эндометриозе
Вопрос обзора
Комбинированные пероральные контрацептивы (КПК) обычно используют для лечения боли, связанной с эндометриозом, но насколько хорошо они работают, неясно.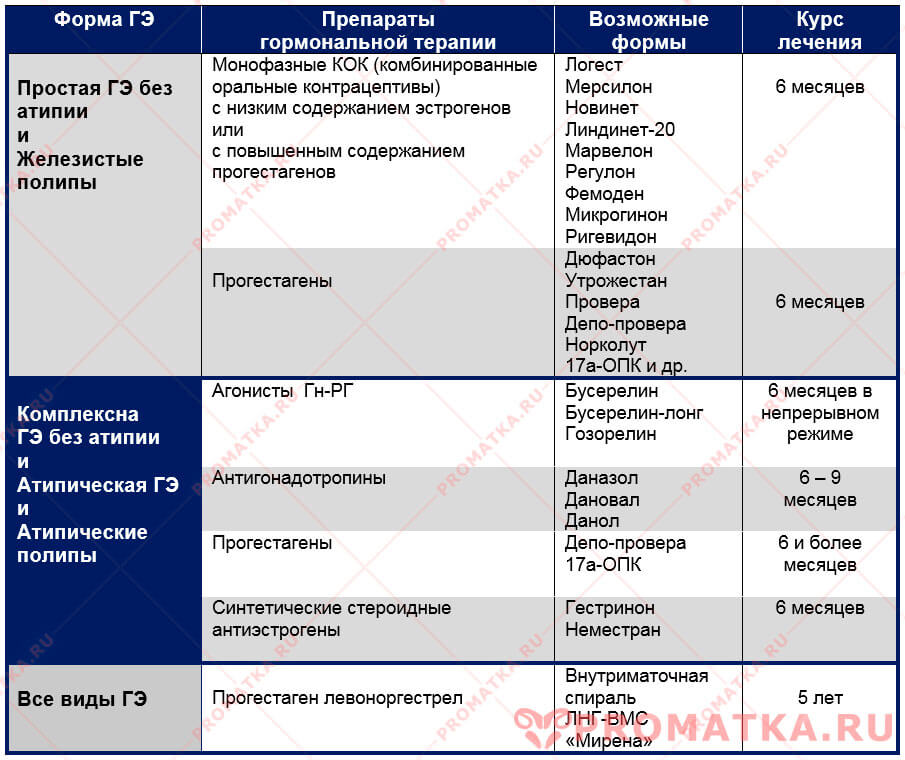
Актуальность
Эндометриоз является распространенным патологическим состоянием у женщин, при котором эндометрий (слизистая оболочка матки, или внутренний слой, выстилающий матку) растет в областях за пределами матки, таких как яичники (которые вырабатывают яйцеклетки). Эндометриоз обычно встречается у женщин с периодическими болями, болью при половом акте, тазовой болью и страдающих бесплодием (трудности с рождением ребенка). Лечение гормонами, включая КПК и лекарства, называемые аналогами гонадотропин-рилизинг-гормона (например, гозерелин), используют для облегчения болевых симптомов при эндометриозе. Однако, многие гормональные средства имеют побочные эффекты, которые ограничивают их приемлемость и продолжительность использования.
Характеристика исследований
Авторы Кокрейн провели поиск клинических исследований по состоянию на 19 октября 2017 года. Мы нашли пять клинических испытаний, включающих 612 женщин, которые соответствовали критериям включения. Исследования проходили в Египте, США, Японии и Италии.
Исследования проходили в Египте, США, Японии и Италии.
Основные результаты
Только три из включенных исследования представили данные в формате, в котором они могли быть проанализированы в этом обзоре.
Комбинированные пероральные контрацептивы в сравнении с плацебо
Мы нашли два клинических испытания, включающих 354 женщины, в которых сравнили КПК с плацебо (псевдолечение). Доказательства были подвержены высокому риску смещения. Получены доказательства очень низкого качества, что лечение КПК связано с уменьшением дисменореи (периодических болей) в конце лечения по сообщениям самих женщин при измерении эффекта с помощью вербальной (устной) оценочной шкалы (когда женщина оценивает свою боль, например, как «нет боли», «легкая боль», «умеренная боль», «сильная боль» и «невыносимая боль»), а также доказательства низкого качества в отношении уменьшения дисменореи в конце лечения по сообщениям самих женщин при использовании визуальной (зрительной) оценочной шкалы (когда женщина отмечает выраженность своей боли визуально по линии), по сравнению с плацебо. Получены доказательства очень низкого качества, что в группе КПК было уменьшение менструальных болей от начала и до конца лечения по сравнению с женщинами, получавшими плацебо.
Получены доказательства очень низкого качества, что в группе КПК было уменьшение менструальных болей от начала и до конца лечения по сравнению с женщинами, получавшими плацебо.
Комбинированные пероральные контрацептивы в сравнении с другим лечением
Мы нашли одно клиническое испытание с участием 50 женщин, в котором сравнили КПК с другим лечением (гозерелин).
Это исследование было с высоким риском смещения. В конце лечения у женщин в группе гозерелина прекратились менструации, и поэтому мы не могли сравнить группы.
Получены доказательства очень низкого качества, что через шесть месяцев после окончания лечения не было четких различий в отношении дисменореи у женщин, получавших КПК, в сравнении в женщинами, получавшими гозерелин, по их собственным сообщениям с использованием визуальной оценочной шкалы или вербальной оценочной шкалы. Получены доказательства очень низкого качества, что через шесть месяцев после окончания лечения не было четких различий между группами КПК и гозерелина по сообщениям о полном отсутствии боли при измерении с помощью визуальной оценочной шкалы, а также доказательства низкого качества при использовании вербальной оценочной шкалы.
Качество доказательств
Качество доказательств было очень низким. Основными причинами снижения уровня качества доказательств было то, что данные были основаны на одном маленьком клиническом испытании с широким разбросом результатов и отсутствием деталей о том, как исследование было спланировано. Были некоторые опасения в отношении двух исследований, которые финансировались фармацевтической компанией, которая также участвовала в планировании клинического испытания, сборе и анализе данных. Это означает, что мы не можем быть уверены в результатах.
Эндометриоз, лечение и профилактика — Клиника Здоровье 365 г. Екатеринбург
Эндометриоз. Симптомы
Причины эндометриоза
Осложнения эндометриоза
Вопросы врачу по поводу эндометриоза
Диагностика эндометриоза
Лечение эндометриоза осуществляется медикаментозно или при помощи хирургического вмешательства. Метод лечения зависит от того, насколько выражены признаки и симптомы заболевания и от желания пациентки забеременеть. Обычно, врачи начинают с консервативного лечения, а к хирургическому вмешательству прибегать только в крайнем случае.
Обычно, врачи начинают с консервативного лечения, а к хирургическому вмешательству прибегать только в крайнем случае.
Обезболивающие средства.
Врач может назначить приём болеутоляющих средств отпускаемых без рецепта, таких как ибупрофен и др., для того, чтобы устранить сильные менструальные боли. Однако если даже при принятии максимальной дозы препарата боль полностью не утихает, можно применить другие варианты лечения, чтобы снять симптомы.
Гормонотерапия.
Прием дополнительных гормонов является эффективным средством борьбы с болью при эндометриозе. Так как во время менструального цикла выработка гормонов увеличивается и снижается, эндометриальные разрастания увеличиваются, их клетки начинают делиться, и происходит кровотечение. В сущности, если гормонотерапия дает слабый эффект или не действует совсем, следует задуматься связаны ли проявляющиеся симптомы с эндометриозом и правильно ли был поставлен диагноз.
Для лечения эндометриоза применяются следующие препараты:
Гормональные контрацептивы.
Противозачаточные таблетки, контрацептивный пластырь и влагалищное кольцо помогают контролировать уровень гормонов, которые отвечают за ежемесячный рост эндометриальной ткани. У большинства женщин применяющих гормональные контрацептивы менструация протекает легче и быстрее. Благодаря гормональным контрацептивам — особенно при постоянном приёме — боль при легком или умеренном эндометриозе снижается или проходит совсем.
Агонисты и антагонисты гонадотропин-рилизинг-гормона.
Данные препараты блокируют выработку гормонов стимулирующих работу яичников. Этот процесс предотвращает начало менструации и значительно снижает уровень эстрогена, вследствие чего происходит сжатие эндометриальных разрастаний. Агонисты и антагонисты ГнРГ способствуют ремиссии эндометриоза во время лечения и иногда в последующие несколько месяцев или лет. Благодаря данным препаратам наступает искусственная менопауза, которая в некоторых случаях влечет за собой нежелательные побочные эффекты, например, ощущение жара и вагинальную сухость. Для снижения действия побочных эффектов, вместе с препаратами принимается небольшая доза эстрогена.
Для снижения действия побочных эффектов, вместе с препаратами принимается небольшая доза эстрогена.
Даназол.
Еще одним препаратом, который блокирует выработку гормонов стимулирующих работу яичников, препятствует началу менструации и проявлению симптомов эндометриоза, является даназол. Он также предотвращает рост эндометрия. Тем не менее, даназол не является наиболее предпочтительным вариантом лечения, так как может вызвать нежелательные побочные эффекты, например угревую болезнь или рост волос на лице.
Медроксипрогестерон.
Препарат в форме инъекций применяется для предотвращения менструации и роста эндометриальных разрастаний, благодаря чему прекращается проявление признаков и симптомов эндометриоза. К побочным эффектам относят увеличение массы тела, уменьшение плотности костей и плохое настроение.
Ингибиторы ароматазы.
Данные вещества эффективны в лечении рака молочной железы. Кроме того, они могут применяться в лечении эндометриоза. Ингибиторы ароматазы блокируют превращение таких гормонов как андростендион и тестостерон в эстроген и препятствуют выработке эстрогена эндометриальными разрастаниями. Благодаря этому снижается уровень эстрогенов, необходимых для развития эндометриоза. По результатам проведенных исследований ингибиторы ароматазы действуют не хуже других гормональных препаратов и лучше переносятся.
Ингибиторы ароматазы блокируют превращение таких гормонов как андростендион и тестостерон в эстроген и препятствуют выработке эстрогена эндометриальными разрастаниями. Благодаря этому снижается уровень эстрогенов, необходимых для развития эндометриоза. По результатам проведенных исследований ингибиторы ароматазы действуют не хуже других гормональных препаратов и лучше переносятся.
Эффект от применения гормональных препаратов не постоянен. После завершения терапии возможно возобновление симптомов.
Малоинвазивная операция.
Если Вы страдаете эндометриозом и пытаетесь забеременеть, операция по удалению спаек значительно повышает Ваши шансы на успех. Кроме того, оперативное лечение позволяет избавиться от сильных болей при эндометриозе.
Благодаря малоинвазивной лапароскопической операции можно удалить эндометриальные новообразования, рубцовую ткань и спайки, не удаляя репродуктивные органы. При лапароскопии через небольшой прокол рядом с пупком вводится оптический прибор (лапароскоп). Врач вводит другие инструменты в еще один небольшой прокол, с помощью лапароскопа обнаруживает эндометриальные образования и удаляет их. Врач может использовать лазер, небольшие хирургические инструменты или каутер — инструмент для прижигания тканей.
Врач вводит другие инструменты в еще один небольшой прокол, с помощью лапароскопа обнаруживает эндометриальные образования и удаляет их. Врач может использовать лазер, небольшие хирургические инструменты или каутер — инструмент для прижигания тканей.
Обращение к вспомогательным репродуктивным технологиям для того чтобы забеременеть иногда предпочтительнее проведения малоинвазивной операции. Врачи часто рекомендуют именно такое решение, если операция не помогла.
Гистерэктомия
При тяжелой степени эндометриоза лучшим вариантом лечения является гистерэктомия и удаление обоих яичников. Проведение только гистерэктомии также эффективно, но удаление яичников предотвращает риск повторного возникновения эндометриоза. Операции проводятся только в крайних случаях, особенно женщинам репродуктивного возраста. После гистерэктомии невозможно забеременеть.
При наличие эндометриоза диагностическая лапароскопия поможет установить количество, размер и расположение эндометриальной ткани за пределами матки. Данная информация позволит врачу предложить возможные варианты лечения. Иногда признаки и симптомы являются настолько очевидными, что проведение диагностической лапароскопии необязательно.
Данная информация позволит врачу предложить возможные варианты лечения. Иногда признаки и симптомы являются настолько очевидными, что проведение диагностической лапароскопии необязательно.
Образ жизни и лечение в домашних условиях.
Если боль не проходит или если для того, чтобы подобрать эффективный метод лечения требуется некоторое время, можно попробовать избавиться от неприятных ощущений в домашних условиях. Теплая ванна и грелка помогут расслабить мышцы малого таза и облегчат боль.
Наблюдаться лучше у врача, с которым Вы чувствуете себя уверенно. Перед началом лечения можно также получить заключение другого врача, чтобы знать все возможные варианты и последствия.
Альтернативное лечение.
По мнению некоторых женщин, после лечения иглоукалыванием боль от эндометриоза ослабляется. Тем не менее, существует мало научных доказательств того, что альтернативное лечение, например иглоукалывание, эффективно помогает. Если Вы считаете, что такое лечение Вам поможет, попросите своего лечащего врача рекомендовать Вам опытного иглотерапевта. Заранее узнайте о стоимости процедуры.
Если Вы считаете, что такое лечение Вам поможет, попросите своего лечащего врача рекомендовать Вам опытного иглотерапевта. Заранее узнайте о стоимости процедуры.
Как справиться с эндометриозом и где найти поддержку.
Без своевременного диагностирования и начала лечения, эндометриоз может иметь серьезные последствия. Болезненные менструации могут стать причиной отсутствия больной на работе или учебе, а также напряженности в отношениях. Из-за возобновляющихся болей может развиться депрессия, возбудимость, тревожность, раздражительность и чувство беспомощности. Бесплодие, возникшее по причине эндометриоза, может также повлечь за собой эмоциональные расстройства.
Вот почему необходимо обратиться к врачу, если существуют подозрения на эндометриоз.
Если Вы уже страдаете эндометриозом или боретесь с его осложнениями, можно записаться в группу поддержки женщин страдающих эндометриозом или проблемами бесплодия. Иногда простой разговор с теми, кто может разделить Ваши чувства и опыт, может очень помочь. Если Вы не можете найти группу поддержки в своём городе, поищите информацию о таких группах в интернете.
Если Вы не можете найти группу поддержки в своём городе, поищите информацию о таких группах в интернете.
Профилактика.
Так как точные причины возникновения эндометриоза не установлены, не существует специальных рекомендаций, способных снизить риск появления заболевания. Хотя и создается впечатление, что у рожавших женщин эндометриоз случается реже, чем у нерожавших.
Более подробную информацию о эндометриозе Вы можете получить у гинеколога клиники «Здоровье 365» г. Екатеринбурга.
Анализы на гормоны при эндометриозе
Анализы на гормоны при эндометриозе являются одним из наиболее эффективных методов диагностики заболевания. Своевременное исследование позволяет вовремя начать лечение и не допустить осложнений.
Эндометриоз — гинекологическое заболевание, при котором ткань, сходная по строению и функциям с эндометрием, прорастает за пределы матки. Каждый месяц во время менструации неоплодотворенные яйцеклетки отторгаются. Но может случиться так, что вместе с током крови эндометрий попадет назад в маточные труды и начнет расти. Именно с этого и начинается болезнь. Эндометриоз наиболее распространен у женщин детородного возраста.
Но может случиться так, что вместе с током крови эндометрий попадет назад в маточные труды и начнет расти. Именно с этого и начинается болезнь. Эндометриоз наиболее распространен у женщин детородного возраста.
Причины
Причины заболевания точно не установлены. Многие специалисты считают, что эндометриоз может передаваться по наследству. Факторы, которые повышают риск развития болезни:
- гормональные сбои,
- воспалительные заболевания малого таза,
- осложненные роды,
- избыточный вес,
- вредные привычки,
- аборты,
- кесарево сечение,
- роды у женщин старше 30 лет,
- диатермокоагуляция шейки матки.
Симптомы
Типичные клинические симптомы:
- болезненные менструации,
- боли в области малого таза,
- мажущие и кровянистые выделения,
- маточные кровотечения,
- боли во время полового сношения.
В случае вовлечения в патологический процесс мочевого пузыря и прямой кишки также могут наблюдаться:
- боли при дефекации,
- запоры,
- учащенное мочеиспускание,
- гематурия.

В некоторых случаях заболевание может протекать бессимптомно. Выявить его удается только в том случае, если женщина обращается к врачу в связи с бесплодием.
Диагностика
При эндометриозе анализы на гормоны являются одним из основных методов диагностики. Женщине обязательно необходимо определить уровень:
- лютеинизирующего гормона,
- пролактина,
- тестостерона,
- фолликулостимулирующего гормона,
- ДЭА-сульфата,
- прогестерона,
- эстрадиола.
Анализы на гормоны не единственный метод диагностики. Для постановки правильного диагноза рекомендовано проводить комплекс исследований. Также следует сделать:
- УЗИ органов малого таза,
- гистероскопию,
- гистеросальпингографию,
- анализ крови на онкомаркер СА-125.
Поскольку норма показателей может меняться в зависимости от возраста женщины и фазы менструального цикла, интерпретировать результаты должен только врач.
Лечение
Основные методы лечения эндометриоза — хирургический и медикаментозный. Ранняя диагностика позволяет избежать оперативного вмешательства. Терапия болезни заключается в назначении лекарственных средств и гормональных препаратов. Они помогают нормализовать работу яичников и предотвратить появление новых очагов.
Сдать анализ на гормоны при эндометриозе Вы можете в удобное для Вас время в любом из офисов нашей лаборатории. Опытные профессионалы и новейшее оборудование — залог верного результата. Получить дополнительную информацию можно по телефону.
Все статьи
Эндометриоз: следует ли мне использовать гормональную терапию?
Возможно, вы захотите повлиять на это решение или просто захотите следовать рекомендациям своего врача. В любом случае эта информация поможет вам понять, какой у вас выбор, и вы сможете обсудить их со своим врачом.
Эндометриоз: следует ли мне использовать гормональную терапию?
Получите факты
Ваши возможности
Эта помощь в принятии решения предназначена для женщин с легкими симптомами, которые еще не перенесли лапароскопическую операцию по диагностике или лечению эндометриоза.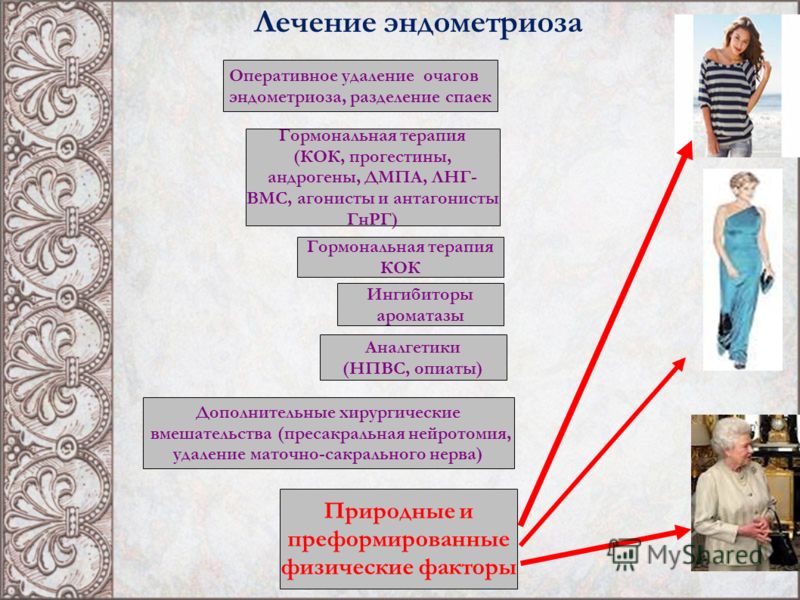 Гистерэктомия и овариэктомия могут быть вариантом для женщин с тяжелыми симптомами, которые уже попробовали гормональную терапию и лапароскопическую операцию.
Гистерэктомия и овариэктомия могут быть вариантом для женщин с тяжелыми симптомами, которые уже попробовали гормональную терапию и лапароскопическую операцию.
Ключевые моменты, которые следует запомнить
- От эндометриоза нет лекарства. Но гормональная терапия может помочь облегчить боль. Гормоны работают до 90 из 100 женщин. Это означает, что они не работают для 10 из 100 женщин. сноска 1
- Гормональная терапия — хороший вариант лечения, если вы не хотите в ближайшее время забеременеть.Гормоны могут уменьшить количество и размер наростов (имплантатов) и не дать им распространиться.
- Когда менструальный цикл прекращается примерно в 50 лет (менопауза) и падает уровень эстрогена, рост эндометриоза и симптомы, вероятно, также прекратятся. (В некоторых случаях рубцовая ткань остается после менопаузы и может вызвать проблемы.)
- Можно использовать несколько гормонов. Вы бы начали с гормонов контроля рождаемости (таких как пластырь, таблетки или кольцо).
 Обычно они являются лучшим выбором для длительного использования до наступления менопаузы.Если они не уменьшат ваши симптомы, вы можете перейти на более сильный гормон. И если это не помогло, вы можете попробовать еще более сильный гормон. Более сильные гормоны часто используются только на короткое время, поскольку они имеют серьезные побочные эффекты.
Обычно они являются лучшим выбором для длительного использования до наступления менопаузы.Если они не уменьшат ваши симптомы, вы можете перейти на более сильный гормон. И если это не помогло, вы можете попробовать еще более сильный гормон. Более сильные гормоны часто используются только на короткое время, поскольку они имеют серьезные побочные эффекты. - Если ваш врач разрешит вам принимать нестероидные противовоспалительные препараты (НПВП) с гормональной терапией или без нее, чтобы облегчить боль. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- У некоторых женщин гормоны уменьшают боль лишь на короткое время.Для других облегчение длится долго.
Часто задаваемые вопросы
Эндометрий — это ткань, выстилающая матку. Во время каждого менструального цикла вырастает новая подкладка, готовясь к возможной беременности. Если вы не забеременеете во время этого цикла, подкладка линяет. Это ваш менструальный цикл.
Эндометриоз (скажем, «en-doh-mee-tree-OH-sus») — это рост этой ткани за пределами матки, обычно на яичниках или фаллопиевых трубах.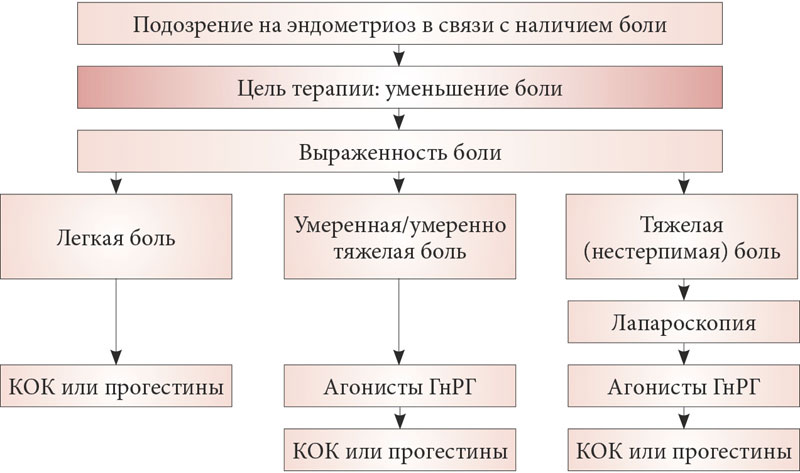 Он также может расти на внешней поверхности матки, кишечника или других органов брюшной полости.
Он также может расти на внешней поверхности матки, кишечника или других органов брюшной полости.
Эти наросты называются «имплантатами». Они растут, кровоточат и разрушаются с каждым менструальным циклом, как и слизистая оболочка матки. У некоторых женщин это может вызвать боль и затруднить беременность.
Иногда вокруг имплантатов образуется рубцовая ткань. Это также может вызвать боль и затруднить беременность.
Женский гормон эстроген, выделяемый яичниками, заставляет имплантаты расти.
В то время как у некоторых женщин симптомы никогда не проявляются, у других возникает сильная боль.В некоторых случаях проблема может повлиять на работу кишечника, мочевого пузыря или других органов.
Боль от имплантата может быть легкой за несколько дней до менструального цикла. Во время менструации может стать лучше. Но если имплант растет в чувствительной области, такой как прямая кишка, он может вызывать постоянную боль или боль во время секса, упражнений или дефекации.
Симптомы часто проходят во время беременности и после родов и обычно проходят после менопаузы.
Скорее всего, вы начнете лечение противозачаточными гормонами.Обычно это самые безопасные гормоны при длительном применении. Если они не уменьшат ваши симптомы, вы можете принять более сильный гормон. А если этот не сработает, попробуйте еще более сильный гормон. Более сильные гормоны используются только непродолжительное время, поскольку они имеют серьезные побочные эффекты.
Гормональная терапия снижает уровень эстрогена в организме. Из-за этого нельзя использовать гормональную терапию, если вы хотите забеременеть.
- Противозачаточные гормоны (например, пластырь, таблетки или кольцо) останавливают овуляцию и рост имплантатов.Эти гормоны можно использовать до наступления менопаузы.
- Агонист гонадотропин-рилизинг гормона (GnRH-a) терапия снижает уровень эстрогена до уровня, который наблюдается у женщин после менопаузы. Обычно его используют от 3 до 6 месяцев.
 Женщины иногда принимают его с прогестином, чтобы уменьшить побочные эффекты. GnRH-a вводится в виде укола или в виде назального спрея.
Женщины иногда принимают его с прогестином, чтобы уменьшить побочные эффекты. GnRH-a вводится в виде укола или в виде назального спрея. - Прогестин снижает эстроген. Он сжимает имплантаты и уменьшает боль. Прогестины вводятся в виде укола или таблеток. Также используется внутриматочная спираль, высвобождающая левоноргестрел (ЛНГ-ВМС).
- Даназол снижает уровень эстрогена и повышает уровень мужских гормонов (андрогенов). Он сжимает имплантаты и уменьшает боль у большинства женщин. Однако из-за побочных эффектов его выбирают не так часто, как другие гормоны. И используется не более 6-9 месяцев.
- Ингибиторы ароматазы помогают остановить выработку эстрогена в организме. Эти лекарства используются вместе с гормональным лечением.
Гормоны облегчают симптомы эндометриоза у 90 из 100 женщин.Это означает, что они не работают для 10 из 100 женщин. сноска 1 Возможно, вам придется попробовать два или более гормонов, прежде чем вы найдете тот, который вам подходит.
Если прием противозачаточных гормонов работает на вас, вы можете использовать их годами (если только вы не планируете забеременеть).
У некоторых женщин гормоны работают некоторое время. Для других облегчение длится долго.
После лечения любой гормональной терапией боль может вернуться. сноска 2
- Около 35 из 100 женщин, принимающих гормоны при легкой форме эндометриоза, через 5 лет почувствовали боль.Это означает, что 65 из 100 женщин спустя 5 лет не испытывают боли.
- Около 75 из 100 женщин, принимающих гормональную терапию по поводу тяжелого эндометриоза , через 5 лет почувствовали боль. Это означает, что 25 из 100 женщин спустя 5 лет не испытывают боли.
Эти лекарства имеют разные побочные эффекты и риски. Некоторые из них могут вызвать у вас ощущение менопаузы.
- Противозачаточные гормоны . Побочные эффекты обычно незначительны и часто проходят через несколько первых месяцев.
 Они могут включать в себя кровянистые выделения между менструациями, тошноту, головные боли, болезненность груди и изменения настроения. Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите.
Они могут включать в себя кровянистые выделения между менструациями, тошноту, головные боли, болезненность груди и изменения настроения. Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите. - Агонист гонадотропин-рилизинг гормона (GnRH-a) . Побочные эффекты могут включать приливы, перепады настроения, сухость влагалища, снижение интереса к сексу, проблемы со сном и головные боли. Риски также включают истончение костей.
- Прогестин . Побочные эффекты могут включать изменения настроения и депрессию, вздутие живота и увеличение веса, потерю веса, болезненность груди, а также отсутствие или легкие и нерегулярные периоды. Прогестин в высоких дозах может вызвать истончение костей. Поговорите со своим врачом о том, может ли внутриматочная спираль с прогестином (Мирена) дать вам те же преимущества с меньшим количеством побочных эффектов.

- Даназол . Побочные эффекты включают уменьшение размера груди, прыщи и увеличение количества волос на лице и теле. Это также может вызвать сгущение голоса, которое может быть постоянным.Это может увеличить риск «плохого» холестерина.
- Ингибиторы ароматазы . Они могут вызывать головные боли, тошноту, диарею, боли в суставах и приливы. У вас также есть риск истончения костей, если вы принимаете эти лекарства в течение длительного времени.
Ваш врач может посоветовать вам попробовать гормоны, если:
- У вас легкие симптомы.
- Вы близки к менопаузе. Гормоны могут облегчить симптомы до наступления менопаузы.
Сравните ваши варианты
Сравните Вариант 1 Принимайте гормоны Не принимайте гормоны
Сравните Вариант 2 Принимайте гормоны Не принимайте гормоны
Что обычно задействовано? | ||
|---|---|---|
Какие преимущества? | ||
Каковы риски и побочные эффекты? |
- Вы принимаете гормоны так долго, как рекомендует врач.
 В зависимости от гормона вы можете принимать таблетки, использовать пластырь, использовать вагинальное кольцо, использовать назальный спрей или делать себе уколы.
В зависимости от гормона вы можете принимать таблетки, использовать пластырь, использовать вагинальное кольцо, использовать назальный спрей или делать себе уколы. - В зависимости от того, какие гормоны вы принимаете, вам могут потребоваться анализы для выявления побочных эффектов, таких как высокий уровень холестерина.
- Вы можете принимать нестероидные противовоспалительные препараты (НПВП), например ибупрофен или напроксен, от боли.
- Ваши симптомы могут улучшиться или исчезнуть.
- Вы можете принимать гормоны до наступления менопаузы, когда симптомы исчезнут.
- Гормоны могут не облегчить вашу боль или боль может вернуться после того, как вы перестанете принимать лекарство.
- Гормоны обладают побочными эффектами, которые могут включать симптомы менопаузы, быструю потерю костной массы и повышение уровня холестерина.
- У вас могут быть побочные эффекты от НПВП, применяемых от боли.
- Вы можете принимать НПВП, такие как ибупрофен или напроксен, от боли.

- Вместо этого вам могут сделать лапароскопическую операцию, особенно если вы не можете принимать гормоны или у вас проблемы с фертильностью из-за эндометриоза.
- Гормоны не вызывают побочных эффектов.
- Вы можете начать попытки забеременеть раньше.
- Ваши симптомы могут продолжаться или ухудшаться.
- Если вам сделали лапароскопическую операцию, у вас есть риск инфицирования, кровотечения и повреждения мочевого пузыря или кишечника.
- У вас могут быть побочные эффекты от НПВП, применяемых от боли.
Боль до и во время менструации была настолько сильной, что я не мог тренироваться. Я активный человек, и боль меня действительно огорчала.У меня много лет был эндометриоз, и я пробовала ибупрофен и другие лекарства, которые можно было купить в аптеке, но они больше не помогали. Мой врач сказал, что прием противозачаточных таблеток может мне помочь. Она сказала, что прием ибупрофена во время менструации действительно может помочь. Через пару месяцев я заметил достаточно улучшений, и я мог делать все, что раньше. Я особенно счастлив, что могу использовать это лечение в течение длительного времени, в отличие от других гормональных методов лечения, таких как Lupron.
Через пару месяцев я заметил достаточно улучшений, и я мог делать все, что раньше. Я особенно счастлив, что могу использовать это лечение в течение длительного времени, в отличие от других гормональных методов лечения, таких как Lupron.
Впервые я заметил, что у меня начались болезненные месячные около года назад.Я не был слишком обеспокоен, но я обсудил боль со своим врачом, когда я пошел на мазок Папаниколау. Мое обследование и мазок Папаниколау в порядке. Врач сказал, что причиной моей боли может быть эндометриоз. Поскольку у моей мамы и старшей сестры был эндометриоз, я не слишком удивился. Мой врач рассказал мне о возможных вариантах. Она сказала мне, что использование ибупрофена, такого как Адвил или Мотрин, может облегчить мою боль. Теперь я начинаю принимать ибупрофен за день до начала менструации. Это действительно помогает облегчить мою боль. Пока ибупрофен помогает мне от боли, я подожду, прежде чем попробую другое лечение от эндометриоза.
Я был удивлен, когда мой врач сказал мне, что эндометриоз может быть причиной моей боли при менструации. Я никогда раньше не слышал об эндометриозе. Он объяснил, что это такое, и рассказал мне о методах лечения, которые я мог бы попробовать. Прием противозачаточных таблеток не помог, и мой врач сказал, что лекарство под названием Lupron может уменьшить боль, хотя я мог принимать его только в течение нескольких месяцев. Лечение люпроном подействовало. Сейчас у меня почти нет боли, и прием небольшого количества эстрогена для дополнительной терапии контролировал приливы, не подпитывая эндометриоз.
Я никогда раньше не слышал об эндометриозе. Он объяснил, что это такое, и рассказал мне о методах лечения, которые я мог бы попробовать. Прием противозачаточных таблеток не помог, и мой врач сказал, что лекарство под названием Lupron может уменьшить боль, хотя я мог принимать его только в течение нескольких месяцев. Лечение люпроном подействовало. Сейчас у меня почти нет боли, и прием небольшого количества эстрогена для дополнительной терапии контролировал приливы, не подпитывая эндометриоз.
Около 5 лет назад у меня были очень болезненные месячные. Я пошла к своему врачу, и он задал много вопросов о моих менструациях, провел тазовое обследование и несколько анализов. Когда все анализы пришли в норму, он сказал, что причиной моей боли может быть эндометриоз. Я спросил, опасно ли ждать несколько месяцев, прежде чем решиться на лечение. Он сказал, что подождать будет нормально. Через несколько месяцев боль утихла. Я рад, что решил подождать и посмотреть.
Что для вас важнее всего?
Ваши личные ощущения так же важны, как и медицинские факты. Подумайте о том, что для вас важнее всего в этом решении, и покажите, что вы думаете по поводу следующих утверждений.
Подумайте о том, что для вас важнее всего в этом решении, и покажите, что вы думаете по поводу следующих утверждений.
Причины использования гормональной терапии
Причины отказа от гормональной терапии
Я хочу лучше контролировать свою боль.
Мне достаточно противовоспалительных препаратов.
Важнее
Не менее важно
Важнее
Я не хочу ждать до менопаузы, чтобы боль утихла.
Я хочу подождать как можно дольше, прежде чем начну принимать гормоны.
Важнее
Не менее важно
Важнее
Я могу справиться с побочными эффектами гормонов в течение нескольких месяцев.
Я не хочу иметь дело с побочными эффектами гормонов даже на несколько месяцев.
Важнее
Не менее важно
Важнее
Я хочу иметь ребенка, но я готова отложить попытки забеременеть на 6 месяцев или год.
Я хочу забеременеть в следующем году.
Более важно
Не менее важно
Более важно
Другие мои важные причины:
Другие мои важные причины:
Более важные
Не менее важные
Более важные
Куда вы сейчас склоняетесь?
Теперь, когда вы обдумали факты и свои чувства, у вас может быть общее представление о том, на каком основании вы стоите в этом решении.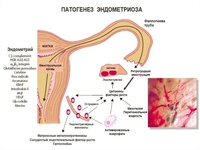 Покажите, в какую сторону вы сейчас наклоняетесь.
Покажите, в какую сторону вы сейчас наклоняетесь.
Использует гормональную терапию
НЕ использует гормональную терапию
Склоняется к
Затрудняюсь ответить
Склоняясь к
Что еще нужно вам для принятия решения?
1.1. Гормональная терапия — хороший первый выбор для лечения эндометриоза, если я не планирую в ближайшее время забеременеть. 2.2. Некоторые гормоны могут вызывать побочные эффекты, из-за которых я чувствую, что у меня менопауза. 3.3, я могу принимать гормональную терапию столько, сколько хочу, без побочных эффектов. 1.1. Понимаете ли вы доступные вам варианты? 2.2. Понимаете ли вы, какие преимущества и побочные эффекты наиболее важны для вас? 3.3. Достаточно ли у вас поддержки и советов от других, чтобы сделать выбор?1. Насколько вы сейчас уверены в своем решении?
Совершенно не уверен
Скорее уверен
Совершенно уверен
2.2. Проверьте, что вам нужно сделать, прежде чем принять это решение.
Используйте следующее пространство, чтобы перечислить вопросы, проблемы и следующие шаги.
Резюме
Вот запись ваших ответов. Вы можете использовать его, чтобы обсудить свое решение со своим врачом или близкими.
Следующие шаги
В какую сторону вы наклоняетесь
Насколько вы уверены?
Ваши комментарии
Ключевые понятия, которые вы поняли
Ключевые концепции, которые могут потребовать проверки
Кредиты
| Автор | Мудрый посох |
|---|---|
| Главный медицинский эксперт | Сара Маршалл, доктор медицины, семейная медицина, |
| Главный медицинский эксперт | Мартин Дж.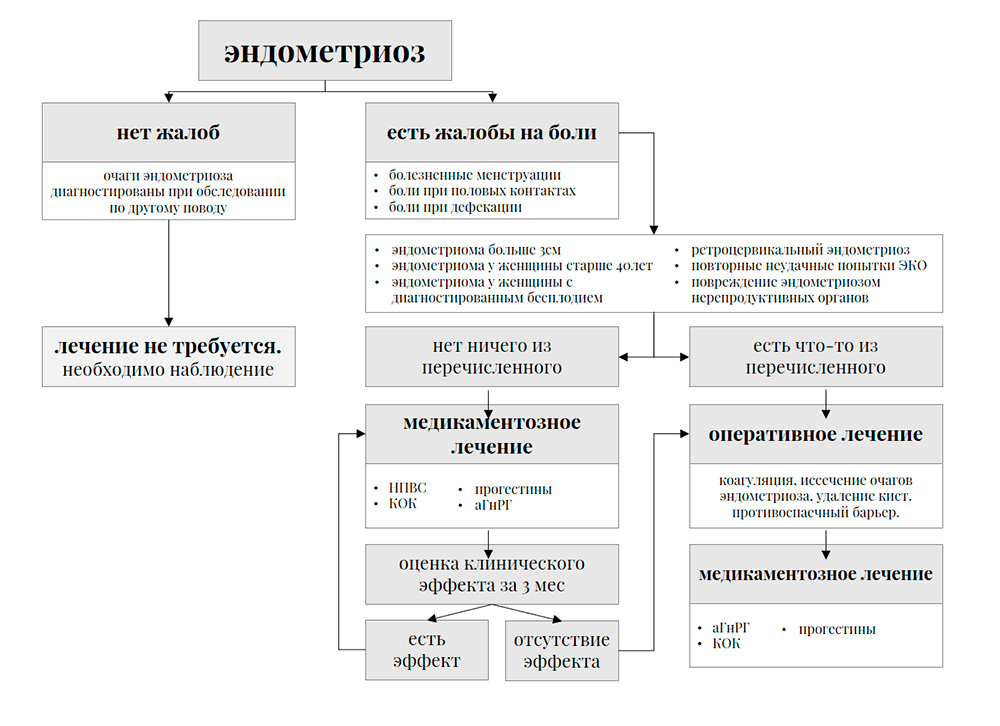 Габица MD — Семейная медицина Габица MD — Семейная медицина |
| Главный медицинский эксперт | Кэтлин Ромито, доктор медицины, семейная медицина |
| Главный медицинский эксперт | Киртли Джонс, доктор медицинских наук, акушерство и гинекология |
Ссылки
Ссылки
- Fritz MA, Speroff L (2011). Эндометриоз. В клинической гинекологической эндокринологии и бесплодии, 8-е изд.С. 1221–1248. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Лобо РА (2012). Эндометриоз: этиология, патология, диагностика, лечение. В GM Lentz et al., Под ред., «Комплексная гинекология», 6-е изд., Стр. 433–452. Филадельфия: Мосби.
Возможно, вы захотите повлиять на это решение или просто следовать рекомендациям врача. В любом случае эта информация поможет вам понять, какой у вас выбор, и вы сможете обсудить их со своим врачом.
Эндометриоз: следует ли использовать гормональную терапию?
Вот запись ваших ответов. Вы можете использовать его, чтобы обсудить свое решение со своим врачом или близкими.
- Получите факты
- Сравните ваши варианты
- Что для вас важнее всего?
- Куда ты сейчас склоняешься?
- Что еще нужно для принятия решения?
1. Получите факты
Ваши возможности
Эта помощь в принятии решения предназначена для женщин с легкими симптомами, которые еще не перенесли лапароскопическую операцию по диагностике или лечению эндометриоза.Гистерэктомия и овариэктомия могут быть вариантом для женщин с тяжелыми симптомами, которые уже попробовали гормональную терапию и лапароскопическую операцию.
Ключевые моменты, которые следует запомнить
- От эндометриоза нет лекарства. Но гормональная терапия может помочь облегчить боль.
 Гормоны работают до 90 из 100 женщин. Это означает, что они не работают для 10 из 100 женщин. 1
Гормоны работают до 90 из 100 женщин. Это означает, что они не работают для 10 из 100 женщин. 1 - Гормональная терапия — хороший вариант лечения, если вы не хотите в ближайшее время забеременеть.Гормоны могут уменьшить количество и размер наростов (имплантатов) и не дать им распространиться.
- Когда менструальный цикл прекращается примерно в 50 лет (менопауза) и падает уровень эстрогена, рост эндометриоза и симптомы, вероятно, также прекратятся. (В некоторых случаях рубцовая ткань остается после менопаузы и может вызвать проблемы.)
- Можно использовать несколько гормонов. Вы бы начали с гормонов контроля рождаемости (таких как пластырь, таблетки или кольцо). Обычно они являются лучшим выбором для длительного использования до наступления менопаузы.Если они не уменьшат ваши симптомы, вы можете перейти на более сильный гормон. И если это не помогло, вы можете попробовать еще более сильный гормон. Более сильные гормоны часто используются только на короткое время, поскольку они имеют серьезные побочные эффекты.

- Если ваш врач разрешит вам принимать нестероидные противовоспалительные препараты (НПВП) с гормональной терапией или без нее, чтобы облегчить боль. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- У некоторых женщин гормоны уменьшают боль лишь на короткое время.Для других облегчение длится долго.
Часто задаваемые вопросы
Что такое эндометриоз?
Эндометрий — это ткань, выстилающая матку. Во время каждого менструального цикла вырастает новая подкладка, готовясь к возможной беременности. Если вы не забеременеете во время этого цикла, подкладка линяет. Это ваш менструальный цикл.
Эндометриоз (скажем, «en-doh-mee-tree-OH-sus») — это рост этой ткани за пределами матки, обычно на яичниках или фаллопиевых трубах.Он также может расти на внешней поверхности матки, кишечника или других органов брюшной полости.
Эти наросты называются «имплантатами». Они растут, кровоточат и разрушаются с каждым менструальным циклом, как и слизистая оболочка матки.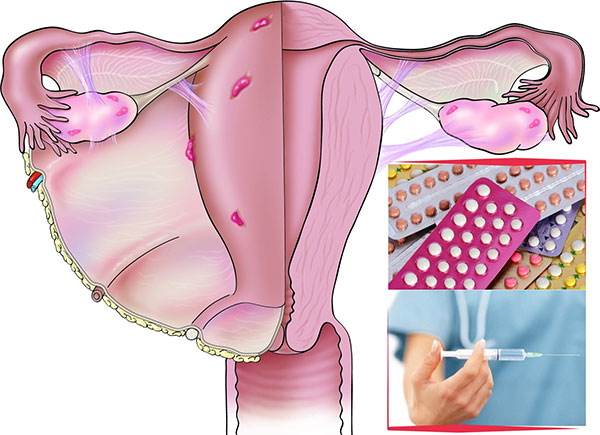 У некоторых женщин это может вызвать боль и затруднить беременность.
У некоторых женщин это может вызвать боль и затруднить беременность.
Иногда вокруг имплантатов образуется рубцовая ткань. Это также может вызвать боль и затруднить беременность.
Женский гормон эстроген, выделяемый яичниками, заставляет имплантаты расти.
Как эндометриоз повлияет на вас?
В то время как у некоторых женщин симптомы никогда не проявляются, у других возникает сильная боль. В некоторых случаях проблема может повлиять на работу кишечника, мочевого пузыря или других органов.
Боль от имплантата может быть легкой за несколько дней до менструального цикла. Во время менструации может стать лучше. Но если имплант растет в чувствительной области, такой как прямая кишка, он может вызывать постоянную боль или боль во время секса, упражнений или дефекации.
Симптомы часто проходят во время беременности и после родов и обычно проходят после менопаузы.
Как пройти гормональную терапию?
Скорее всего, вы начнете лечение противозачаточными гормонами. Обычно это самые безопасные гормоны при длительном применении. Если они не уменьшат ваши симптомы, вы можете принять более сильный гормон. А если этот не сработает, попробуйте еще более сильный гормон. Более сильные гормоны используются только непродолжительное время, поскольку они имеют серьезные побочные эффекты.
Обычно это самые безопасные гормоны при длительном применении. Если они не уменьшат ваши симптомы, вы можете принять более сильный гормон. А если этот не сработает, попробуйте еще более сильный гормон. Более сильные гормоны используются только непродолжительное время, поскольку они имеют серьезные побочные эффекты.
Гормональная терапия снижает уровень эстрогена в организме. Из-за этого нельзя использовать гормональную терапию, если вы хотите забеременеть.
- Противозачаточные гормоны (например, пластырь, таблетки или кольцо) останавливают овуляцию и рост имплантатов. Эти гормоны можно использовать до наступления менопаузы.
- Агонист гонадотропин-рилизинг гормона (GnRH-a) терапия снижает уровень эстрогена до уровня, который наблюдается у женщин после менопаузы. Обычно его используют от 3 до 6 месяцев. Женщины иногда принимают его с прогестином, чтобы уменьшить побочные эффекты. GnRH-a вводится в виде укола или в виде назального спрея.
- Прогестин снижает эстроген.
 Он сжимает имплантаты и уменьшает боль. Прогестины вводятся в виде укола или таблеток. Также используется внутриматочная спираль, высвобождающая левоноргестрел (ЛНГ-ВМС).
Он сжимает имплантаты и уменьшает боль. Прогестины вводятся в виде укола или таблеток. Также используется внутриматочная спираль, высвобождающая левоноргестрел (ЛНГ-ВМС). - Даназол снижает уровень эстрогена и повышает уровень мужских гормонов (андрогенов). Он сжимает имплантаты и уменьшает боль у большинства женщин. Однако из-за побочных эффектов его выбирают не так часто, как другие гормоны. И используется не более 6-9 месяцев.
- Ингибиторы ароматазы помогают остановить выработку эстрогена в организме.Эти лекарства используются вместе с гормональным лечением.
Насколько хорошо работает гормональная терапия?
Гормоны облегчают симптомы эндометриоза у 90 из 100 женщин. Это означает, что они не работают для 10 из 100 женщин. 1 Возможно, вам придется попробовать два или более типов гормонов, прежде чем вы найдете тот, который вам подходит.
Если прием противозачаточных гормонов работает на вас, вы можете использовать их годами (если только вы не планируете забеременеть).
У некоторых женщин гормоны работают некоторое время.Для других облегчение длится долго.
После лечения любой гормональной терапией боль может вернуться. 2
- Около 35 из 100 женщин, принимающих гормоны при легкой форме эндометриоза, через 5 лет испытывают боль. Это означает, что 65 из 100 женщин спустя 5 лет не испытывают боли.
- Около 75 из 100 женщин, принимающих гормональную терапию по поводу тяжелого эндометриоза , через 5 лет почувствовали боль. Это означает, что 25 из 100 женщин спустя 5 лет не испытывают боли.
Каковы риски приема этих лекарств?
Эти лекарства имеют разные побочные эффекты и риски. Некоторые из них могут вызвать у вас ощущение менопаузы.
- Противозачаточные гормоны . Побочные эффекты обычно незначительны и часто проходят через несколько первых месяцев. Они могут включать в себя кровянистые выделения между менструациями, тошноту, головные боли, болезненность груди и изменения настроения.
 Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите.
Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите. - Агонист гонадотропин-рилизинг гормона (GnRH-a) . Побочные эффекты могут включать приливы, перепады настроения, сухость влагалища, снижение интереса к сексу, проблемы со сном и головные боли. Риски также включают истончение костей.
- Прогестин . Побочные эффекты могут включать изменения настроения и депрессию, вздутие живота и увеличение веса, потерю веса, болезненность груди, а также отсутствие или легкие и нерегулярные периоды. Прогестин в высоких дозах может вызвать истончение костей. Поговорите со своим врачом о том, может ли внутриматочная спираль с прогестином (Мирена) дать вам те же преимущества с меньшим количеством побочных эффектов.
- Даназол . Побочные эффекты включают уменьшение размера груди, прыщи и увеличение количества волос на лице и теле.
 Это также может вызвать сгущение голоса, которое может быть постоянным. Это может увеличить риск «плохого» холестерина.
Это также может вызвать сгущение голоса, которое может быть постоянным. Это может увеличить риск «плохого» холестерина. - Ингибиторы ароматазы . Они могут вызывать головные боли, тошноту, диарею, боли в суставах и приливы. У вас также есть риск истончения костей, если вы принимаете эти лекарства в течение длительного времени.
Почему ваш врач может порекомендовать гормоны для лечения ваших симптомов?
Ваш врач может посоветовать вам попробовать гормоны, если:
- У вас легкие симптомы.
- Вы близки к менопаузе. Гормоны могут облегчить симптомы до наступления менопаузы.
2. Сравните ваши варианты
| Принимайте гормоны | Не принимайте гормоны | |
|---|---|---|
| Что обычно происходит? |
|
|
| Какие преимущества? |
|
|
| Каковы риски и побочные эффекты? |
|
|
Личные истории
Личные истории о лечении эндометриоза гормональной терапией
Эти истории основаны на информации, полученной от медицинских работников и потребителей.Они могут быть полезны при принятии важных решений, связанных со здоровьем.
«Боль до и во время менструации была настолько сильной, что я не мог заниматься спортом. Я активный человек, и эта боль действительно утомляла меня. У меня уже много лет был эндометриоз, и я пробовала ибупрофен и другие лекарства, которые могли сходить в аптеку, но они больше не помогают.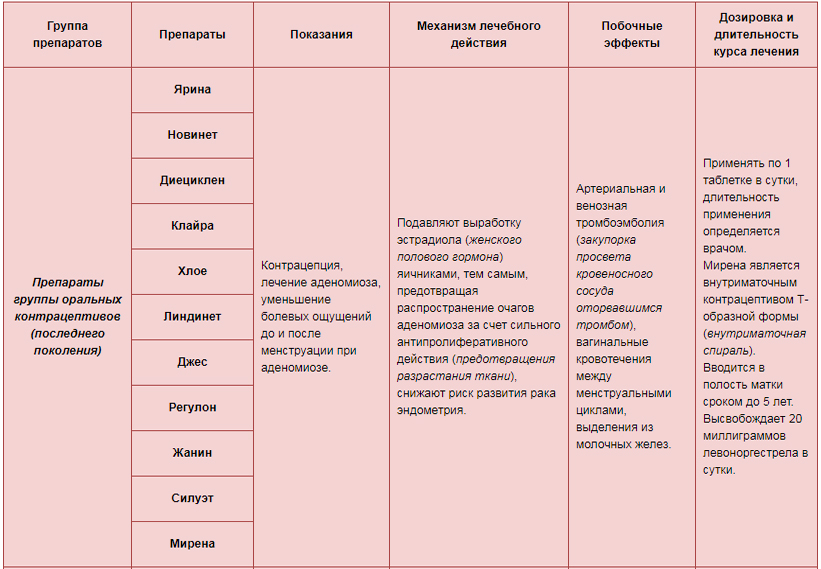 Мой врач сказал, что прием противозачаточных таблеток может мне помочь. Она сказала, что прием ибупрофена во время менструации действительно может помочь. Через пару месяцев я заметила достаточно улучшение, что я мог делать все, что раньше.Я особенно рад, что могу использовать это лечение в течение длительного времени, в отличие от других гормональных методов лечения, таких как Lupron. «
Мой врач сказал, что прием противозачаточных таблеток может мне помочь. Она сказала, что прием ибупрофена во время менструации действительно может помочь. Через пару месяцев я заметила достаточно улучшение, что я мог делать все, что раньше.Я особенно рад, что могу использовать это лечение в течение длительного времени, в отличие от других гормональных методов лечения, таких как Lupron. «
» Я впервые заметила, что мои месячные стали болезненными около года назад. Я не был слишком обеспокоен, но я обсудил боль со своим врачом, когда я пошел на мазок Папаниколау. Мое обследование и мазок Папаниколау в порядке. Врач сказал, что причиной моей боли может быть эндометриоз. Поскольку у моей мамы и старшей сестры был эндометриоз, я не слишком удивился. Мой врач рассказал мне о возможных вариантах.Она сказала мне, что использование ибупрофена, такого как Адвил или Мотрин, может облегчить мою боль. Теперь я начинаю принимать ибупрофен за день до начала менструации. Это действительно помогает облегчить мою боль. Пока ибупрофен помогает моей боли, я подожду, прежде чем попробую другое лечение моего эндометриоза. «
Пока ибупрофен помогает моей боли, я подожду, прежде чем попробую другое лечение моего эндометриоза. «
» Я был удивлен, когда мой врач сказал мне, что эндометриоз может быть причиной боли, которую я испытывал во время менструации. Я никогда раньше не слышал об эндометриозе. Он объяснил, что это такое, и рассказал мне о методах лечения, которые я мог бы попробовать.Прием противозачаточных таблеток не помог, и мой врач сказал, что лекарство под названием Lupron может уменьшить боль, хотя я мог принимать его только в течение нескольких месяцев. Лечение люпроном подействовало. Сейчас у меня почти нет боли, и прием небольшого количества эстрогена для дополнительной терапии контролировал приливы, не подпитывая эндометриоз ».
« Мои месячные были действительно болезненными около 5 лет назад. Я пошла к своему врачу, и он задал много вопросов о моих менструациях, провел тазовое обследование и несколько анализов.Когда все анализы пришли в норму, он сказал, что причиной моей боли может быть эндометриоз.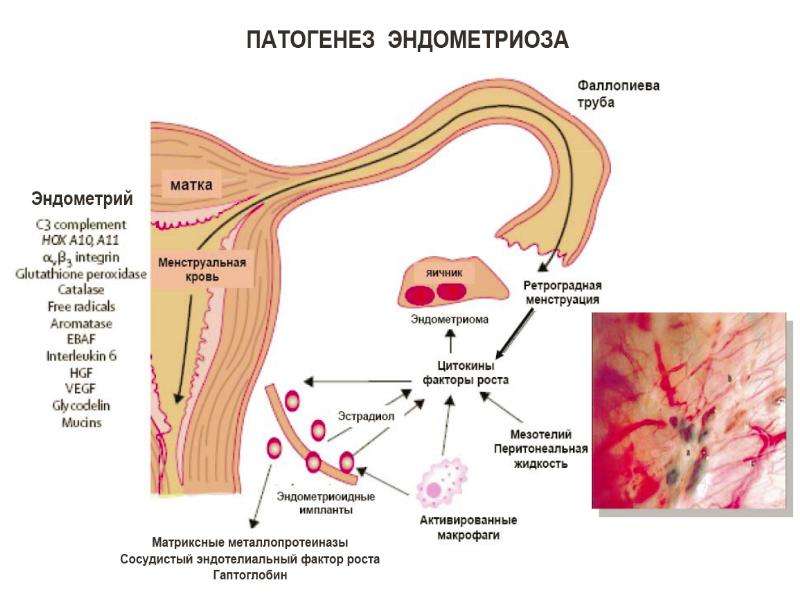 Я спросил, опасно ли ждать несколько месяцев, прежде чем решиться на лечение. Он сказал, что подождать будет нормально. Через несколько месяцев боль утихла. Я рад, что решил подождать и посмотреть ».
Я спросил, опасно ли ждать несколько месяцев, прежде чем решиться на лечение. Он сказал, что подождать будет нормально. Через несколько месяцев боль утихла. Я рад, что решил подождать и посмотреть ».
3. Что для вас наиболее важно?
Ваши личные ощущения так же важны, как и медицинские факты. Подумайте о том, что для вас наиболее важно в этом решении, и покажите, как вы подумайте о следующих заявлениях.
Причины использования гормональной терапии
Причины отказа от гормональной терапии
Я хочу лучше контролировать свою боль.
Мне достаточно противовоспалительных препаратов.
Важнее
Не менее важно
Важнее
Я не хочу ждать до менопаузы, чтобы боль утихла.
Я хочу подождать как можно дольше, прежде чем начну принимать гормоны.
Важнее
Не менее важно
Важнее
Я могу справиться с побочными эффектами гормонов в течение нескольких месяцев.
Я не хочу иметь дело с побочными эффектами гормонов даже на несколько месяцев.
Важнее
Не менее важно
Важнее
Я хочу иметь ребенка, но я готова отложить попытки забеременеть на 6 месяцев или год.
Я хочу забеременеть в следующем году.
Важнее
Не менее важно
Важнее
Другие мои важные причины:
Другие важные причины:
Более важные
Не менее важные
Более важные
4.Куда ты сейчас склоняешься?
Теперь, когда вы обдумали факты и свои чувства, у вас может быть общее представление о том, на каком основании вы стоите в этом решении. Покажите, в какую сторону вы сейчас наклоняетесь.
Использует гормональную терапию
НЕ использует гормональную терапию
Склоняется к
Затрудняюсь ответить
Склоняясь к
5. Что еще вам нужно, чтобы принять решение?
Проверить факты
1.
Гормональная терапия — хороший первый выбор для лечения эндометриоза, если я не планирую в ближайшее время забеременеть.
Вы правы. Гормональная терапия — хороший вариант лечения, если вы не хотите в ближайшее время забеременеть. Гормоны могут уменьшить количество и размер наростов (имплантатов) и не дать им распространиться.
2. Некоторые гормоны могут вызывать побочные эффекты, из-за которых я чувствую, что у меня менопауза.
Верно. Некоторые гормоны вызывают лишь легкие побочные эффекты. Но некоторые сильные гормоны могут вызывать симптомы менопаузы, такие как приливы и сухость влагалища.
3. Я могу принимать гормональную терапию столько, сколько хочу, без побочных эффектов.
Вы правы. Противозачаточные таблетки имеют побочные эффекты, но безопасны для большинства женщин при длительном применении до наступления менопаузы. Но другие гормоны следует принимать всего несколько месяцев или пару лет из-за их побочных эффектов.
Решите, что дальше
1. Вы понимаете доступные вам варианты?
2. Вы понимаете, какие преимущества и побочные эффекты наиболее важны для вас?
3. Достаточно ли у вас поддержки и советов от окружающих, чтобы сделать выбор?
Достаточно ли у вас поддержки и советов от окружающих, чтобы сделать выбор?
Достоверность
1. Насколько вы сейчас уверены в своем решении?
Совершенно не уверен
Скорее уверен
Совершенно уверен
2. Проверьте, что вам нужно сделать, прежде чем принять это решение.
Используйте следующее место, чтобы перечислить вопросы, проблемы и следующие шаги.Кредиты
| От | Мудрый посох |
|---|---|
| Главный медицинский эксперт | Сара Маршалл, доктор медицины, семейная медицина, |
| Главный медицинский эксперт | Мартин Дж.Габица MD — Семейная медицина |
| Главный медицинский эксперт | Кэтлин Ромито, доктор медицины, семейная медицина |
| Главный медицинский эксперт | Киртли Джонс, доктор медицинских наук, акушерство и гинекология |
Ссылки
Ссылки
- Fritz MA, Speroff L (2011).
 Эндометриоз. В клинической гинекологической эндокринологии и бесплодии, 8-е изд.С. 1221–1248. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Эндометриоз. В клинической гинекологической эндокринологии и бесплодии, 8-е изд.С. 1221–1248. Филадельфия: Липпинкотт Уильямс и Уилкинс. - Лобо РА (2012). Эндометриоз: этиология, патология, диагностика, лечение. В GM Lentz et al., Под ред., «Комплексная гинекология», 6-е изд., Стр. 433–452. Филадельфия: Мосби.
Примечание. Документ «для печати» не будет содержать всю информацию, доступную в онлайн-документе, некоторая информация (например, перекрестные ссылки на другие темы, определения или медицинские иллюстрации) доступна только в онлайн-версии.
По состоянию на 7 ноября 2019 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл — семейная медицина и Мартин Дж. Габика — семейная медицина и Кэтлин Ромито — семейная медицина и Киртли Джонс — акушерство и гинекология
Фриц М.А., Сперофф Л. (2011). Эндометриоз. В клинической гинекологической эндокринологии и бесплодии, 8-е изд. , Стр. 1221-1248. Филадельфия: Липпинкотт Уильямс и Уилкинс.
, Стр. 1221-1248. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Лобо РА (2012). Эндометриоз: этиология, патология, диагностика, лечение. В GM Lentz et al., Под ред., «Комплексная гинекология», 6-е изд., Стр. 433-452. Филадельфия: Мосби.
Лечение эндометриоза — Brigham and Women’s Hospital
Подобно слизистой оболочке матки, эндометриоз обычно реагирует на эстроген и прогестерон, гормоны, которые контролируют ваш менструальный цикл. Естественные колебания (или повышение и понижение количества) этих гормонов могут увеличить активность эндометриоза и усугубить симптомы, тогда как постоянные медицинские дозы эстрогенов, прогестинов и других лекарств, которые снижают выработку естественных гормонов, могут уменьшить «вспышки эндометриоза».”
Как правило, у женщин меньше шансов иметь проблемы с эндометриозом до первой менструации или после менопаузы. С другой стороны, женщины с эндометриозом, как правило, испытывают больше симптомов во время менструации. Также считается, что эндометриоз может образоваться, когда менструальная ткань течет назад по фаллопиевым трубам и имплантатам в брюшной полости и тазу. Таким образом, подавление (остановка) менструации с помощью следующих гормональных препаратов может помочь облегчить боль, связанную с эндометриозом, и предотвратить развитие или ухудшение эндометриоза с течением времени.
Таким образом, подавление (остановка) менструации с помощью следующих гормональных препаратов может помочь облегчить боль, связанную с эндометриозом, и предотвратить развитие или ухудшение эндометриоза с течением времени.
Непрерывная гормональная терапия эстрогенами / прогестинами
Лекарства, содержащие комбинацию эстрогена и прогестина, можно использовать для контроля менструации и подавления активности эндометриоза. Чаще всего используется комбинация эстрогена и прогестерона в форме противозачаточных таблеток, но гормоны также могут вводиться через вагинальное противозачаточное кольцо (Nuvaring ® ), действующее на 3-4 недели, или пластырь (Ortho Evra ® ). ) которые вы носите на коже и меняете еженедельно.Все гормональные препараты, по-видимому, наиболее эффективны против эндометриоза при постоянном применении. Это означает, что вы используете активную таблетку, кольцо или пластырь ежедневно и пропускаете неделю без гормонов, когда у вас обычно бывают периоды.
Инструкции по применению Непрерывный Комбинированная гормональная терапия
- Противозачаточные таблетки — Принимайте по одной активной таблетке каждый день в одно и то же время
- Вагинальное кольцо — вводите новое вагинальное кольцо каждые 3-4 недели Патч
- — еженедельно меняйте патч
Непрерывное использование так же просто, как пропустить неактивные таблетки в упаковке или заменить кольцо / пластырь, как только обычно пора будет удалить старую.Таким образом вы уменьшите количество дней кровотечений и предотвратите боль, связанную с менструацией.
Непрерывная комбинированная терапия эстрогенами и прогестинами безопасна и хорошо переносится большинством женщин. Терапия эстрогенами / прогестинами также обеспечивает надежную контрацепцию, но не защищает от заболеваний, передающихся половым путем (ЗППП). Наиболее часто встречающаяся проблема — это незапланированные «прорывные» кровотечения или кровянистые выделения, которые обычно становятся реже, чем дольше вы принимаете гормональное лечение. Ежедневный прием таблеток в одно и то же время и отказ от пропущенных таблеток помогает предотвратить прорывное кровотечение. Некоторым женщинам с повышенным риском образования тромбов или инсульта не следует принимать гормональную терапию эстрогеном. Поговорите со своим гинекологом, чтобы узнать, подходит ли вам непрерывное комбинированное лечение эстрогенами и прогестинами.
Ежедневный прием таблеток в одно и то же время и отказ от пропущенных таблеток помогает предотвратить прорывное кровотечение. Некоторым женщинам с повышенным риском образования тромбов или инсульта не следует принимать гормональную терапию эстрогеном. Поговорите со своим гинекологом, чтобы узнать, подходит ли вам непрерывное комбинированное лечение эстрогенами и прогестинами.
Непрерывная гормональная терапия прогестинами
Прогестины, или «прогестероноподобные» гормоны, являются одним из компонентов, входящих в состав комбинированного лечения эстрогеном / прогестином, например, противозачаточных таблеток (см. Лечение: непрерывное лечение эстрогеном / прогестином).Одни только прогестины также эффективны при лечении эндометриоза. При длительном непрерывном приеме прогестины имеют тенденцию истончать слизистую оболочку матки, что останавливает регулярные менструации и снижает вероятность прорывного кровотечения или кровянистых выделений, а также обладает аналогичной активностью против самих поражений эндометриоза.
Существуют различные формы синтетического прогестерона, называемые «прогестинами», которые используются для лечения эндометриоза. При лечении молодых женщин мы предпочитаем начинать с ежедневных таблеток, таких как «противозачаточные таблетки» с прогестероном, иногда называемые «мини-таблетки», или ацетат норэтиндрона (Aygestin ® ).Эти лекарства следует принимать в одно и то же время каждый день, чтобы уменьшить вероятность незапланированного «прорывного» кровотечения (кровянистых выделений) и боли. Установка будильника на мобильный телефон может быть хорошим напоминанием о том, что нужно принимать лекарства каждый день в одно и то же время. «Мини-таблетки» считаются немного менее эффективным противозачаточным средством, а Айгестин не считается противозачаточным средством и не может защитить от беременности. Существует как минимум два метода контрацепции длительного действия, содержащих только прогестин, которые могут быть полезны при лечении эндометриоза: (1) инъекционный медроксипрогестерон (Depo-Provera ® ) и (2) внутриматочная спираль с левоноргестрелом (Mirena ® IUD). .
.
Лечение только прогестином
Метод: Таблетки ) 56 908 Принимается: Daily Pills Метод: Инъекции Примеры: Медроксипрогестерон (Depo-Provera ® ) Как принимать лекарства: Один выстрел каждые 3 месяца Метод: Внутриматочная спираль (ВМС) Каждый из этих методов, содержащих только прогестин, может облегчить и уменьшить частоту менструаций или полностью их остановить. Даназол — синтетический андроген (мужской гормон), который является эффективным средством лечения эндометриоза. Побочные эффекты могут включать: Редкие побочные эффекты могут включать давление в головном мозге, включая инсульт, заболевание печени и кровотечение в брюшной полости. Перед приемом Даназола: Предупреждение: Еще один высокоэффективный способ лечения эндометриоза — это полное снижение естественного уровня эстрогена с помощью инъекционного лекарства, называемого ацетатом лейпролида (Lupron ® ).Это лекарство вводится в виде инъекции каждые 1 или 3 месяца в зависимости от дозы. При постоянном приеме Lupron ® отключает цепь гормональных сигналов, которые говорят яичникам вырабатывать эстроген. Это останавливает менструальный цикл и снижает уровень эстрогена до точки, при которой эндометриоз становится неактивным. Подобно непрерывной гормональной терапии, Lupron ® сначала может быть связан с нерегулярными кровотечениями, но обычно со временем приводит к прекращению периодов. Женщины должны знать, что у них может возникнуть «обострение» симптомов вскоре после приема первой дозы лекарства, потому что уровень эстрогена обычно повышается за несколько дней или недель до их падения, вызывая временное состояние, подобное менопаузе.Позже низкий уровень эстрогена может способствовать возникновению приливов (эпизодов внезапного ощущения жара, покраснения и пота), изменений настроения, сухости влагалища и других симптомов, которые обычно связаны с менопаузой. Со временем низкий уровень эстрогена может привести к низкой минеральной плотности костей и, возможно, к хрупкости костей, которые подвергаются большему риску перелома. Однако есть способ получить максимальную пользу от Lupron ® с минимальными побочными эффектами или без них. Мы всегда назначаем гормональные «дополнительные» препараты в низких дозах, такие как ежедневный прием Айгестина (см. Эта статья также доступна на: español Эндометриоз — хроническое воспалительное заболевание, поражающее до 1 из 10 женщин, но возможности лечения ограничены (1).С физическими симптомами эндометриоза можно справиться, но нельзя вылечить. Симптомы эндометриоза часто сохраняются до наступления менопаузы. Для многих людей симптомы эндометриоза можно контролировать с помощью различных методов лечения. Доступные варианты лечения могут быть гормональными, негормональными и / или хирургическими, в зависимости от симптомов и целей человека. НПВП (нестероидные противовоспалительные препараты) — это группа лекарств, используемых для лечения боли, снижения температуры и уменьшения воспаления. Эти лекарства доступны под разными названиями, формулами и дозировками, включая аспирин и ибупрофен. НПВП часто доступны без рецепта и могут помочь уменьшить боль, особенно для людей, которые испытывают легкие или умеренные симптомы дисменореи и боли в области таза (2). Для тех, кто хочет забеременеть, обезболивающие могут быть наиболее эффективной формой лечения эндометриоза, поскольку гормональные контрацептивы и другие гормоносодержащие препараты предотвращают зачатие. Гормоносодержащие препараты можно использовать для лечения симптомов эндометриоза. Существует множество различных гормоносодержащих препаратов, каждый из которых одинаково эффективен при лечении симптомов эндометриоза. Поэтому гормональное лечение должно основываться на том, что является наиболее безопасным, наиболее переносимым и наиболее рентабельным для отдельного человека (6,7).Гормональные контрацептивы часто используются и назначаются, поскольку они недорогие, легко доступны (во многих странах) и, как правило, хорошо переносятся (6). Единственным реальным ограничивающим фактором здесь является желание женщины забеременеть (8). Комбинированные гормональные контрацептивы Гормональные противозачаточные средства, содержащие как эстроген, так и прогестины, такие как наиболее распространенные типы противозачаточных таблеток, а также противозачаточные средства, такие как гормональное вагинальное кольцо и пластырь, часто назначают людям с эндометриозом (6). Комбинированные гормональные контрацептивы могут предотвратить или уменьшить боль при эндометриозе, подавляя овуляцию и цикл естественных репродуктивных гормонов, а также способствуя сокращению ткани, подобной эндометрию, способствуя гибели ткани, подобной эндометрию, за пределами матки и препятствуя эндометриозу -подобная пролиферация тканей (9,10). Использование гормональных противозачаточных средств останавливает типичный рост и отхождение слизистой оболочки матки, а также подъемы и спады гормонов, которые вызывают разрастание и рост ткани, подобной эндометрию.Это лечение может помочь уменьшить или остановить тазовую боль, дисменорею или чрезмерное менструальное кровотечение при эндометриозе (11). Комбинированные гормональные контрацептивы могут использоваться для предотвращения повторения боли после операции (что, к сожалению, не всегда помогает избавиться от боли при эндометриозе) (11). Оральные контрацептивы могут быть назначены циклически (прием оральных контрацептивов, включая таблетки плацебо или дни без таблеток, и кровотечение отмены один раз в месяц) или в виде непрерывного приема (прием активных гормональных таблеток каждый день, тем самым не имея ежемесячное кровотечение отмены («период»). Использование гормональных контрацептивов в непрерывном режиме после хирургического лечения эндометриоза может быть более эффективным для предотвращения рецидива дисменореи и тазовой боли за счет полного предотвращения маточного кровотечения (8,9). Контрацептивы, содержащие только прогестины Контрацептивы, содержащие только прогестины, также являются широко используемым вариантом лечения эндометриоза. Особой популярностью пользуются гормональные препараты прогестерона, поскольку они облегчают боль у 3 из 4 человек (8).Прогестин-ВМС — еще один вариант контрацепции, помогающий лечить симптомы эндометриоза, включая дисменорею, а также может способствовать регрессу заболевания (12–14). Агонисты и антагонисты ГнРГ Лекарства, блокирующие гормональные пути между мозгом и яичниками, используются для предотвращения циклических гормональных изменений менструального цикла. К ним относятся как агонисты, так и антагонисты гонадотропин-рилизинг-гормона (GnRH) (GnRH). GnRH — это гормон, вырабатываемый в головном мозге, который помогает яичникам вырабатывать эстроген. Эти лекарства останавливают этот сигнал за счет блокирования или конкурентного связывания рецепторов GnRH. Без этого сигнала яичники не вырабатывают эстроген, не образуется доминантный фолликул и не происходит овуляции. Без эстрогена эндометрий (слизистая оболочка матки) не растет и не размножается, как и ткань, подобная эндометрию, за пределами матки. Эти лекарства переводят организм в состояние гипоэстрогена (низкий уровень эстрогена), которое может иметь довольно серьезные побочные эффекты, включая приливы, сухость влагалища, перепады настроения и потерю минералов в костях (12,15). В сочетании с агонистами гонадолиберина могут применяться методы лечения, которые «возвращают» эстроген для предотвращения этих побочных эффектов (12). Когда лекарства не помогают эффективно уменьшить симптомы, хирургические процедуры по удалению ткани, подобной эндометрию, становятся вариантом. Лапароскопическая хирургия используется для диагностики эндометриоза, а также для его лечения путем вырезания ( иссечение, ) или разрушения ( удаление, ) ткани, подобной эндометрию. Цели состоят в том, чтобы лечить структурные причины боли при эндометриозе путем удаления или разрушения эндометриально-подобной ткани, присутствующей за пределами матки, а также для восстановления любых поврежденных органов или тканей, вызванных эндометриозом (16). При тяжелом эндометриозе с поражением нескольких систем органов (например, кишечника или мочевого пузыря) могут быть рекомендованы более сложные и драматические хирургические процедуры (16). Люди с эндометриозом часто выбирают эти операции не только для уменьшения боли при эндометриозе, но и для улучшения фертильности, если они пытаются забеременеть. Другие операции, абляция нерва или неврэктомия, доступны для облегчения боли за счет разрушения нервных путей, передающих сигналы боли от позвоночника к тазу (16).Однако эти операции сопряжены с дополнительными рисками и не дают дополнительных преимуществ по сравнению с традиционными лапароскопическими операциями (11). Гистерэктомия — хирургическое удаление матки — может рассматриваться как последнее средство (1). Гистерэктомия может включать удаление яичников или их оставление на месте, что предотвращает раннее наступление менопаузы. Американский колледж акушеров и гинекологов рекомендует, чтобы гистерэктомия была вариантом лечения только для людей, у которых медицинские и предыдущие хирургические методы лечения оказались неудачными и которые больше не хотят забеременеть (1). Эти хирургические вмешательства не гарантируют обезболивания. После первой лапароскопической операции людям очень часто требуются дополнительные операции в более позднем возрасте (1,17). Альтернативные или дополнительные методы лечения эндометриоза ограничены. Иглоукалывание показало некоторые результаты в уменьшении дисменореи, связанной с эндометриозом, но пока недостаточно исследований, чтобы сделать твердые выводы (18,19). В то время как диета и выбор продуктов питания, кажется, влияют на многие заболевания, пока существует очень мало доказательств, касающихся эндометриоза и диеты. Одно исследование показало, что люди, которые едят больше свежих зеленых овощей и фруктов, имеют меньший риск развития эндометриоза по сравнению с людьми, которые потребляли больше мясных продуктов (20). Эти методы лечения и терапии очень сложны, и вам не нужно ориентироваться в одиночку. Говорите со своим врачом открыто и четко, чтобы сообщить ему, как улучшаются ваши симптомы, и если вы испытываете какие-либо побочные эффекты. Чтобы найти подходящий план управления, может потребоваться несколько попыток. Загрузите Clue для отслеживания боли и обильных менструаций или создайте собственные вкладки для отслеживания индивидуальных симптомов. Эндометриоз — это пожизненное заболевание, поэтому важно разработать план лечения с учетом степени заболевания, тяжести боли и возможных планов на случай беременности. Поскольку это хроническое заболевание, его нельзя вылечить, но существуют различные виды лекарств, которые облегчат боль при эндометриозе и помогут вам почувствовать себя лучше. Если у вас легкие симптомы, ваш врач, скорее всего, порекомендует вам принять обезболивающее. Они могут включать НПВП (нестероидные противовоспалительные препараты), такие как ибупрофен или напроксен. Иногда боль при эндометриозе может быть очень сильной. Итак, если вы попробуете обезболивающие, которые можно купить без рецепта, и не получите достаточного облегчения, ваш врач рассмотрит, нужен ли вам рецепт на более сильное лекарство. Гормональные противозачаточные средства могут остановить обильное менструальное кровотечение, которое обычно сопровождает эндометриоз. Ваш врач может посоветовать вам постоянно принимать гормональные противозачаточные средства в течение трех или более месяцев, чтобы предотвратить месячные. Наиболее распространенные гормоны, которые врачи назначают при эндометриозе, включают: противозачаточные таблетки, пластырей и вагинальные кольца. Контрацептивы, содержащие только прогестины. Сюда входят таблетки, уколы и ВМС (внутриматочная спираль). Эти лекарства могут уменьшить боль, поскольку у большинства женщин при приеме этих лекарств не бывает менструаций или, по крайней мере, у них меньше менструаций. Гормональная терапия может вызывать такие побочные эффекты, как увеличение веса, депрессия, прыщи, оволосение на теле и нерегулярные кровотечения. Вам следует поговорить со своим врачом о рисках и преимуществах. Кроме того, если вы перестанете принимать это лекарство, симптомы могут вернуться.Сообщите своему врачу, если это произойдет. Если ваша боль не купируется НПВП и гормональными противозачаточными средствами, ваш врач может предложить аналог гонадотроин-высвобождающего гормона (ГнРГ). Это лекарство заставляет ваши яичники перестать вырабатывать эстроген, что, в свою очередь, вызывает сокращение ткани эндометриоза. Существует 2 типа аналогов GnRH: агонисты и антагонисты GnRH. Примеры аналогов агониста GnRH включают: Примеры аналогов антагониста GnRH включают: Врачи ограничивают количество месяцев приема этих лекарств из-за потери плотности костей, которая может увеличить риск переломов. Лекарство даназол (данокрин) помогает остановить выработку гормонов, которые он использует для начала менструации, и укрепляет вашу иммунную систему. Пока вы принимаете их, вам необходимо принимать противозачаточные средства, чтобы предотвратить беременность. Ароматаза — это химическое вещество, которое повышает выработку эстрогена в организме. Ингибиторы ароматазы блокируют его, что снижает уровень эстрогена.Эти лекарства обычно не используются для лечения эндометриоза. Но в некоторых случаях врачи рекомендуют это «не по назначению» в дополнение к гормональной терапии для снятия боли при эндометриозе, если вы не планируете забеременеть во время этого лечения. Эндометриоз — это заболевание, при котором ткань, которая обычно находится внутри матки женщины, вырастает за пределы матки, вызывая боль, обильные месячные или, возможно, бесплодие. Это вызвано эстрогеном, одним из двух основных женских половых гормонов. Эстроген является частью гормональной терапии, применяемой для лечения эндометриоза. Итак, какова связь между эстрогеном и эндометриозом? Доминирование эстрогена Доминирование эстрогена — это когда у женщины уровни эстрогена и прогестерона, другого полового гормона, не сбалансированы. Эндометриоз — одно из немногих состояний с преобладанием эстрогена, которые поражают женщин. Другие: Гормональный дисбаланс Как узнать, что эстроген и прогестерон не сбалансированы? Вы можете сказать это просто по тому, как вы себя чувствуете. Высокий уровень эстрогена может вызывать такие симптомы, как: Ваш врач также может проверить уровень гормонов с образцом крови или мочи, чтобы определить, не вызывает ли высокий уровень эстрогена симптомы эндометриоза. Что вы можете сделать, чтобы сбалансировать свои гормоны? Некоторые женщины предпочитают лечить эндометриоз гормональной терапией, такой как противозачаточные таблетки, пластыри или кольца. Нестероидные противовоспалительные препараты (НПВП) могут облегчить легкую боль при эндометриозе у женщин, которые не хотят принимать гормоны. Наркотики или хирургическое вмешательство — не единственный вариант. Простые изменения в диете и образе жизни также могут помочь вам восстановить здоровый уровень эстрогена и справиться с симптомами эндометриоза. Иди вегетарианцами. Пища, которую вы едите, может иметь большое влияние на выработку эстрогена. У женщин-вегетарианцев уровень эстрогена на 15-20% ниже, и они выделяют больше эстрогена с калом, чем женщины, не соблюдающие диету без мяса. Даже если вы не хотите отказываться от мяса, сделайте свежие фрукты и овощи основной частью своего рациона. Принимайте до пяти порций овощей и двух порций свежих фруктов каждый день. Крестоцветные овощи, такие как брокколи, капуста, бок-чой, цветная капуста и брюссельская капуста, могут помочь вам поддерживать здоровый гормональный баланс. Наращивание волокна. Продукты с высоким содержанием клетчатки, такие как свежие продукты и цельнозерновые, могут помочь вам сохранить меньше эстрогена. Ешьте больше омега-3. Еще одно изменение диеты, которое может помочь, — это есть больше продуктов, богатых омега-3 жирными кислотами, таких как рыба или льняное семя. Омега-3 жирные кислоты могут помочь уменьшить воспаление в организме. Наполните свою чашку. Зеленый чай богат полифенолами и связан со снижением уровня эстрадиола у женщин в постменопаузе.Пейте кофе, чай или другие напитки с кофеином и алкоголь в умеренных количествах, чтобы контролировать уровень эстрогена. А как насчет сои? Диеты, богатые цельными соевыми продуктами, также помогают женщинам достичь более здорового гормонального баланса. Соевые продукты содержат питательные вещества, называемые изофлавонами. Женщины, которые едят больше изофлавонов сои, могут снизить риск эндометриоза. Соевые продукты включают тофу, темпе, мисо, эдамаме и соевые орехи. Соя — один из многих продуктов растительного происхождения, которые также называются фитоэстрогенами . Вы можете получить фитоэстрогены из цельного зерна, гороха, чечевицы, брокколи, свежих фруктов и сушеных бобов. Диеты, богатые фитоэстрогенами, могут снизить риск некоторых видов рака груди, но увеличивают риск других типов. Поговорите со своим врачом о ваших личных рисках и о том, как включить соевые продукты в свой рацион. Потеря веса Если у вас избыточный вес, примите меры, чтобы достичь здорового веса и поддерживать его. Избыточный вес способствует инсулинорезистентности, что также повышает уровень эстрогена.Избыточный вес и инсулинорезистентность тоже могут вызвать воспаление. Упражнения Регулярно выполняйте умеренные упражнения, чтобы контролировать свой вес. Старайтесь выполнять упражнения по 30 минут или больше каждый день. Управляйте стрессом Эмоциональный стресс также может повлиять на ваш гормональный баланс. Обзор Эндометриоз поражает примерно 1 из 10 женщин. Если вы живете с эндометриозом, вы можете предпринять шаги, чтобы контролировать симптомы этого заболевания. Лекарства пока нет, но ученые усердно работают над изучением эндометриоза и того, как его лучше всего лечить. В последние годы растет количество исследований, посвященных изучению возможных причин эндометриоза, неинвазивных методов, используемых для диагностики состояния, и вариантов долгосрочного лечения.Читайте дальше, чтобы узнать о последних достижениях. Обезболивание — основная цель большинства методов лечения эндометриоза. Часто рекомендуются как рецептурные, так и безрецептурные обезболивающие и гормональная терапия. Летом 2018 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило первый пероральный антагонист гонадотропин-рилизинг-гормона (ГнРГ) для помощи женщинам с умеренной и сильной болью от эндометриоза. Элаголикс — таблетка для ежедневного приема. Он работает, останавливая выработку эстрогена. Гормон эстроген способствует росту рубцов эндометрия и возникновению неприятных симптомов. Важно отметить, что антагонисты ГнРГ по существу вызывают искусственную менопаузу в организме. Это означает, что побочные эффекты могут включать среди прочего потерю плотности костей, приливы или сухость влагалища. Американский фонд эндометриоза считает лапароскопическую эксцизию золотым стандартом хирургического лечения этого заболевания.Цель операции — удалить очаги эндометрия с сохранением здоровой ткани. Хирургия может быть успешной в уменьшении боли, связанной с эндометриозом, отмечается в обзоре журнала Women’s Health. При предварительном информированном согласии хирург даже может выполнить операцию по удалению эндометриоза в рамках той же процедуры диагностики этого состояния. Исследование 2018 года с участием более 4000 участников показало, что лапароскопическая эксцизионная операция также эффективна при лечении тазовой боли и кишечных симптомов эндометриоза. Новое клиническое исследование в Нидерландах направлено на повышение эффективности хирургии. Одна из проблем современных хирургических подходов заключается в том, что, если поражения эндометриоза не удалить полностью, симптомы могут вернуться. Когда это произойдет, возможно, потребуется повторить операцию. Новое клиническое испытание изучает возможность использования флуоресцентной визуализации, чтобы предотвратить необходимость повторных операций. Самые эффективные методы диагностики эндометриоза — от тазовых осмотров до ультразвука до лапароскопической хирургии — достаточно инвазивны. Диагностика эндометриоза может занять от 7 до 10 лет. Отсутствие неинвазивных диагностических тестов — одна из причин столь длительного периода времени. Это может когда-нибудь измениться. Недавно ученые из Института медицинских исследований имени Файнштейна опубликовали исследование, в котором предполагается, что анализы образцов менструальной крови могут обеспечить жизнеспособный неинвазивный метод диагностики эндометриоза. Исследователи обнаружили, что клетки менструальной крови женщин с эндометриозом обладают определенными характеристиками. В частности, менструальная кровь содержит меньше естественных клеток-киллеров матки. В нем также были стволовые клетки с нарушенной «децидуализацией», процессом, который подготавливает матку к беременности. Требуются дополнительные исследования. Но возможно, что однажды эти маркеры станут быстрым и неинвазивным способом диагностики эндометриоза. Исследования по диагностике и лечению эндометриоза продолжаются.В конце 2018 года появились два крупных — и отчасти научно-фантастических — исследования: В исследовании Northwestern Medicine исследователи обнаружили, что индуцированные плюрипотентные стволовые клетки человека (iPS) можно «перепрограммировать», чтобы превратить их в здоровые. , замена маточных клеток. Это означает, что клетки матки, вызывающие боль или воспаление, могут быть заменены здоровыми клетками. Эти клетки созданы из собственного запаса iPS-клеток. Это означает, что нет риска отторжения органа, как при других типах трансплантации. Требуются дополнительные исследования. Но есть потенциал, что клеточная терапия станет долгосрочным решением проблемы эндометриоза. Причина эндометриоза до сих пор неизвестна. Ученые Йельского университета опубликовали исследование, в котором обнаружено, что микроРНК Let-7b — генетический предшественник, который контролирует экспрессию генов — подавляется у женщин с эндометриозом. Решение? Назначение Let-7b женщинам может помочь в лечении этого состояния. До сих пор эффективность лечения была показана только на мышах. Исследователи заметили значительное сокращение поражений эндометрия после введения мышам Let-7b. Перед тестированием на людях необходимы дополнительные исследования. Если генная терапия действительно окажется эффективной у людей, это может быть нехирургический, неинвазивный и негормональный способ лечения эндометриоза. Хотя от эндометриоза нет лекарства, он поддается лечению. Исследования состояния, вариантов лечения и ведения продолжаются.Если вы хотите узнать больше, поговорите со своим врачом. Они могут ответить на ваши вопросы и предложить ресурсы, чтобы узнать больше. При эндометриозе ткань, которая обычно покрывает внутреннюю часть матки (эндометрий), растет за ее пределами, обычно на соседних органах в нижней части живота. Эндометрий — это особый тип ткани, которая реагирует на месячный цикл женских гормонов, выделяясь во время менструации женщины, а затем вырастая к следующему циклу.При эндометриозе эта ткань продолжает функционировать вне матки так же, как и в матке: она утолщается, а затем отходит внутрь брюшной полости каждый месяц во время каждого менструального цикла. Это, в свою очередь, вызывает местное раздражение и, в конечном итоге, образование рубцовой ткани, где могут развиваться спайки (аномальная ткань, которая заставляет внутренние органы слипаться). Исследователи не совсем уверены, что вызывает эндометриоз, и существует множество теорий, которые пытаются ответить на этот вопрос. Одна из самых популярных теорий — «ретроградная менструация», когда менструальная кровь, содержащая клетки эндометрия, течет обратно по фаллопиевым трубам в таз и брюшную полость, а не выходит через влагалище. У большинства женщин будет ретроградное кровотечение; однако только у некоторых развивается эндометриоз, когда клетки эндометрия не умирают, а продолжают функционировать и расти вне матки. Текущие исследования пытаются раскрыть детали этого процесса, а также исследуют другие теории с целью разработки более эффективных методов лечения и диагностических тестов.Такие теории включают развитие эндометриоза вне яичника (эндометриомы) из-за необычной пролиферации стволовых клеток. Наиболее типичным признаком эндометриоза является боль, связанная с началом менструации, которая обычно поражает поясницу, живот и область таза. Часто это самое худшее за неделю до начала менструации. Спастическая боль во время месячных — обычное дело для многих женщин, но страдающие эндометриозом жалуются на гораздо более серьезные симптомы. Другие симптомы эндометриоза включают: Эндометриоз поражает в первую очередь женщин детородного возраста, хотя девочки и женщины в постменопаузе также могут быть поражены. Хотя это случается очень редко, некоторые мужчины также могут быть затронуты, обычно в результате гормонального лечения рака простаты. У женщин это очень распространенное заболевание, и, хотя его точную распространенность трудно оценить, считается, что оно поражает 2–22% населения в целом (в зависимости от того, где вы живете).Эндометриозом страдают около двух миллионов женщин в Великобритании. Общепризнано, что эндометриоз гораздо чаще встречается у женщин, испытывающих трудности с зачатием, и у женщин с хронической тазовой болью. Эндометриоз не считается наследственным заболеванием, но, согласно некоторым недавним эпидемиологическим исследованиям, некоторые женщины имеют генетическую предрасположенность к развитию эндометриоза. Первым, но самым важным шагом в диагностике эндометриоза является подробный анамнез пережитых симптомов. Еще один полезный, малоинвазивный и распространенный тест, который может помочь диагностировать эндометриоз, — это ультразвуковое сканирование. Зонд вводится во влагалище, и звуковые волны используются для изображения соседних органов. Окончательный метод диагностики эндометриоза называется абдоминальной лапароскопией. Это операция «замочная скважина», проводимая под общим наркозом.Телескопическая камера проходит через пупок в брюшную полость, что позволяет врачам непосредственно визуализировать область таза и определять точное местоположение и степень эндометриоза. В то же время они могут делать снимки или видео и соответственно планировать лечение. В некоторых запущенных случаях используется еще один метод визуализации — магнитно-резонансная томография (МРТ), при которой магнитная энергия используется для получения нескольких изображений внутренних органов. В настоящее время нет лекарства от эндометриоза, но есть несколько способов лечения симптомов.Все пациенты индивидуальны, и их стратегия лечения будет определяться в зависимости от тяжести симптомов, их истории болезни и того, пытаются ли они зачать ребенка. Лечебные процедуры — обезболивающие: от безрецептурных лекарств, таких как ибупрофен, до более сильных лекарств, отпускаемых только по рецепту, таких как кодеин. Гормональные препараты — они действуют, подавляя активность ткани эндометрия и останавливая периоды. Можно использовать либо комбинированные пероральные противозачаточные таблетки, либо препараты, содержащие только прогестерон, такие как таблетки, инъекции или внутриматочную спираль, высвобождающую прогестерон.Другие варианты гормонов, такие как аналоги гонадатропин-рилизинг-гормона (ГнРГ), могут быть очень эффективными, но не могут использоваться постоянно. В прошлом еще одним популярным лечением был даназол, но сейчас он широко не используется. Хирургическое лечение — лапароскопия: используется не только для диагностики эндометриоза, но и во время операции эндометриоидные поражения могут быть удалены или уничтожены (сожжены с помощью лазера или тепловой энергии).В то же время тазовые органы могут быть мобилизованы, если они слиплись (срослись) из-за болезни. Лапароскопия — это дневная хирургическая процедура, и восстановление обычно происходит очень быстро. Считается, что хирургическое лечение эндометриоза увеличивает шансы на спонтанное зачатие у женщин, страдающих этим заболеванием. Лапаротомия (открытая абдоминальная хирургия) — применяется в самых тяжелых случаях и может включать удаление матки и яичников (абдоминальная гистерэктомия и двусторонняя сальпингооферэктомия) или даже частей кишечника или мочевого пузыря, если болезнь распространяется на эти органы. Вспомогательная репродуктивная терапия (ВРТ) — лечение бесплодия, такое как экстракорпоральное оплодотворение (ЭКО), может использоваться для преодоления трудностей, с которыми сталкиваются женщины с эндометриозом при попытке зачать ребенка. См. Статью о женском бесплодии для получения дополнительной информации. Альтернативные методы лечения — многие женщины с эндометриозом ищут и действительно находят облегчение своих симптомов с помощью альтернативных методов лечения, таких как иглоукалывание, лечебные травы, грелка и т. Д. Хотя нет никаких научных доказательств того, что эти методы лечения эффективны, они можно использовать в сочетании с традиционной медициной, если женщины считают их полезными. Пациенты должны проинформировать своего врача о любых лечебных травах, которые они рассматривают, чтобы убедиться, что они не мешают принимать прописанные им лекарства. Лечение эндометриоза может вызывать некоторые из перечисленных ниже побочных эффектов. Медицинское лечение — гормональное лечение может вызвать вздутие живота, увеличение веса, прыщи, кровотечение между менструациями или даже ухудшить настроение. Гормональные препараты. Аналоги ГнРГ могут вызывать симптомы менопаузы, поскольку гормоны «отключаются» во время лечения. К ним относятся приливы, усталость, бессонница, сухость влагалища и тонкие кости. Хирургическое лечение — как и любой вид хирургического вмешательства, сопряжены риски, такие как кровотечение, инфекция, реакция на анестетик и / или повреждение внутренних органов, включая мочевой пузырь и / или кишечник, образование тромбов в ногах или легких. Кроме того, хирургическое вмешательство может иногда вызывать образование большего количества рубцовой ткани (спаек). Эндометриоз — хроническое заболевание, которое обычно поражает женщин репродуктивного возраста. Во время беременности симптомы почти исчезают, и кажется, что у рожавших женщин меньше шансов заболеть эндометриозом, чем у не родивших. Но симптомы все же возвращаются, поэтому беременность не является лекарством от эндометриоза. В большинстве случаев симптомы эндометриоза прекращаются после наступления менопаузы, поскольку уровень женских гормонов снижается. Если не лечить, симптомы эндометриоза, а именно хроническая боль, могут влиять на повседневную жизнь и вызывать такие проблемы образа жизни, как отсутствие на работе, напряженность в отношениях, беспокойство и депрессию. Последнее обновление: март 2018
Примеры: Норэтиндрона ацетат (Айгестин ® ), противозачаточные таблетки, содержащие только прогестин (Camila, Nor-QD), Медроксипрогестерона ацетат (Provera Как лекарство
Примеры: ВМС с высвобождением левоноргестрела (Мирена ® )
Как вводится лекарство : Устройство в форме , вставленное в маленькое t-образное устройство матка, выделяет лекарства на срок до 5 лет Прогестины непрерывного действия безопасны, эффективны и хорошо переносятся большинством женщин. Иногда сообщается о прибавке в весе, вздутии живота и депрессии. Также могут возникать нерегулярные или незапланированные «прорывные» кровотечения, но обычно они становятся реже, чем дольше вы принимаете лекарство. Вам следует обсудить со своим гинекологом плюсы и минусы непрерывной гормональной терапии только прогестином, чтобы узнать, подходит ли вам один из этих методов.
Прогестины непрерывного действия безопасны, эффективны и хорошо переносятся большинством женщин. Иногда сообщается о прибавке в весе, вздутии живота и депрессии. Также могут возникать нерегулярные или незапланированные «прорывные» кровотечения, но обычно они становятся реже, чем дольше вы принимаете лекарство. Вам следует обсудить со своим гинекологом плюсы и минусы непрерывной гормональной терапии только прогестином, чтобы узнать, подходит ли вам один из этих методов. Даназол


Lupron ® с дополнением

 Лечение: непрерывный прием прогестина) или комбинированный режим приема эстрогена / прогестина вместе с Lupron ® .Дополнительная терапия компенсирует побочные эффекты Lupron ® , что приводит к высокой степени удовлетворенности пациентов при одновременном подавлении эндометриоза. Ваш врач может контролировать минеральную плотность вашей кости с помощью DXA-сканирования, если вы принимаете Lupron в течение 6 месяцев или дольше. Мы не рекомендуем Lupron ® женщинам младше 16 лет. Поговорите со своим гинекологом о том, подходит ли вам Lupron ® с дополнительной терапией.
Лечение: непрерывный прием прогестина) или комбинированный режим приема эстрогена / прогестина вместе с Lupron ® .Дополнительная терапия компенсирует побочные эффекты Lupron ® , что приводит к высокой степени удовлетворенности пациентов при одновременном подавлении эндометриоза. Ваш врач может контролировать минеральную плотность вашей кости с помощью DXA-сканирования, если вы принимаете Lupron в течение 6 месяцев или дольше. Мы не рекомендуем Lupron ® женщинам младше 16 лет. Поговорите со своим гинекологом о том, подходит ли вам Lupron ® с дополнительной терапией. Лечение эндометриоза: варианты лечения
 Наиболее частыми симптомами эндометриоза являются боль в области таза (которая может быть хронической или циклической) или дисменорея (болезненные менструации). Некоторые люди также испытывают боль во время секса, болезненное мочеиспускание или боль при дефекации (1).
Наиболее частыми симптомами эндометриоза являются боль в области таза (которая может быть хронической или циклической) или дисменорея (болезненные менструации). Некоторые люди также испытывают боль во время секса, болезненное мочеиспускание или боль при дефекации (1). НПВП
 Если вы пытаетесь забеременеть, лучше избегать очень сильных селективных НПВП, так как они могут нарушить или предотвратить овуляцию (3-5).
Если вы пытаетесь забеременеть, лучше избегать очень сильных селективных НПВП, так как они могут нарушить или предотвратить овуляцию (3-5). Гормональные препараты

Гормональная супрессивная терапия

Хирургическое лечение
 Операция чаще всего проводится лапароскопически . Лапароскопическая операция — это малоинвазивная операция, выполняемая через очень маленькие разрезы в брюшной полости или тазу.
Операция чаще всего проводится лапароскопически . Лапароскопическая операция — это малоинвазивная операция, выполняемая через очень маленькие разрезы в брюшной полости или тазу. Многим людям с эндометриозом лапароскопическая хирургия помогает уменьшить боль, а также повысить фертильность (16).
Многим людям с эндометриозом лапароскопическая хирургия помогает уменьшить боль, а также повысить фертильность (16). Одно исследование показало, что после семи лет наблюдения 58% людей, перенесших ранее лапароскопическую операцию, перенесли повторную операцию (17). Для сравнения, у людей, перенесших гистерэктомию, но сохранивших яичники, частота повторных операций составила только 23%, а у тех, кому была проведена полная гистерэктомия, включая удаление яичников, — только 9% повторных операций (17).
Одно исследование показало, что после семи лет наблюдения 58% людей, перенесших ранее лапароскопическую операцию, перенесли повторную операцию (17). Для сравнения, у людей, перенесших гистерэктомию, но сохранивших яичники, частота повторных операций составила только 23%, а у тех, кому была проведена полная гистерэктомия, включая удаление яичников, — только 9% повторных операций (17). Альтернативные методы лечения или лечения, связанные с образом жизни
 При сравнении потребления кофе, алкоголя, молока или других пищевых продуктов различий в частоте эндометриоза не наблюдалось (20). Требуются дополнительные исследования.
При сравнении потребления кофе, алкоголя, молока или других пищевых продуктов различий в частоте эндометриоза не наблюдалось (20). Требуются дополнительные исследования. Лечение эндометриоза, анализы, хирургия, беременность, лекарства и многое другое
 Некоторым нужен рецепт. Остальные можно купить «без рецепта».«Ваш врач может порекомендовать вам попробовать более одного вида.
Некоторым нужен рецепт. Остальные можно купить «без рецепта».«Ваш врач может порекомендовать вам попробовать более одного вида. Обезболивающее
Гормональные противозачаточные
Продолжение
 Эти противозачаточные средства содержат как эстроген, так и прогестин.
Эти противозачаточные средства содержат как эстроген, так и прогестин. Аналоги гонадотроин-высвобождающего гормона (ГнРГ)
 У более 80% женщин, использующих это лечение, уменьшилась боль, в том числе у женщин с сильной болью. Аналоги ГнРГ также вызывают временную менопаузу, поэтому они не используются, если вы пытаетесь забеременеть.
У более 80% женщин, использующих это лечение, уменьшилась боль, в том числе у женщин с сильной болью. Аналоги ГнРГ также вызывают временную менопаузу, поэтому они не используются, если вы пытаетесь забеременеть. Продолжение
Агонист рецепторов андрогенов
 Если вы забеременеете во время приема даназола, это может вызвать у ребенка женского пола мужские черты.
Если вы забеременеете во время приема даназола, это может вызвать у ребенка женского пола мужские черты. Ингибиторы ароматазы
Уровни эстрогена и риск эндометриоза
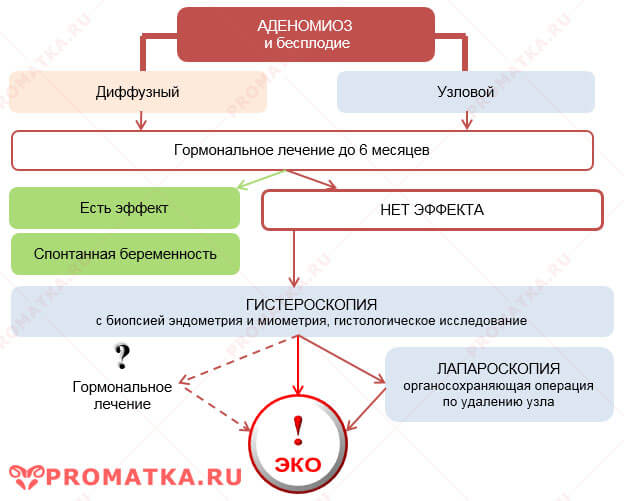 Тип эстрогена, называемый эстрадиолом, регулирует рост ткани матки. Если у вас эндометриоз, высокий уровень этого гормона может вызвать воспаление и такие симптомы, как сильная боль.
Тип эстрогена, называемый эстрадиолом, регулирует рост ткани матки. Если у вас эндометриоз, высокий уровень этого гормона может вызвать воспаление и такие симптомы, как сильная боль. Продолжение
 Вам могут сделать операцию по удалению новообразований тканей.
Вам могут сделать операцию по удалению новообразований тканей. Продолжение
Продолжение
 Диеты с высоким содержанием клетчатки также увеличивают количество эстрогена, выделяемого вами во время кормления.
Диеты с высоким содержанием клетчатки также увеличивают количество эстрогена, выделяемого вами во время кормления.
Продолжение
 Когда вы находитесь в состоянии стресса, вы производите больше кортизола, известного как гормон стресса. Когда у вас много стресса, уровень прогестерона в вашем организме падает, поэтому у вас слишком много эстрогена.Найдите способы справиться со стрессом, чтобы восстановить здоровый гормональный баланс.
Когда вы находитесь в состоянии стресса, вы производите больше кортизола, известного как гормон стресса. Когда у вас много стресса, уровень прогестерона в вашем организме падает, поэтому у вас слишком много эстрогена.Найдите способы справиться со стрессом, чтобы восстановить здоровый гормональный баланс. Новое лечение эндометриоза: что нового?
 Хирургия также является вариантом лечения.
Хирургия также является вариантом лечения. Новое пероральное лекарство
Хирургические варианты и предстоящие клинические испытания

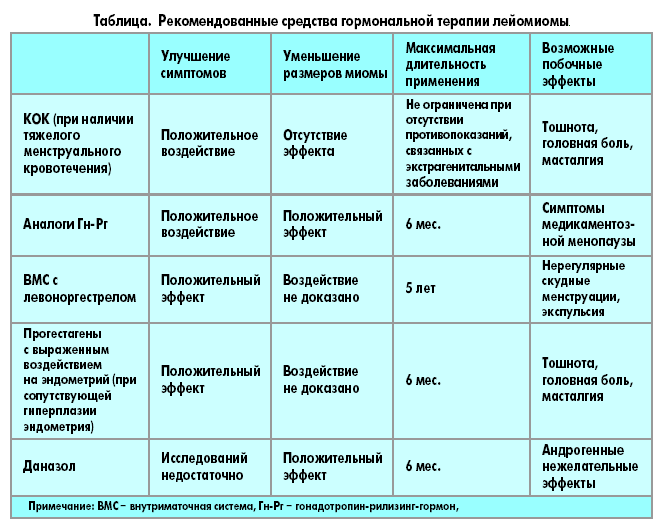 Многие врачи могут диагностировать эндометриоз на основании истории болезни и медицинского осмотра. Тем не менее, лапароскопическая хирургия, которая включает введение небольшой камеры для исследования рубцевания эндометрия, по-прежнему является предпочтительным методом диагностики.
Многие врачи могут диагностировать эндометриоз на основании истории болезни и медицинского осмотра. Тем не менее, лапароскопическая хирургия, которая включает введение небольшой камеры для исследования рубцевания эндометрия, по-прежнему является предпочтительным методом диагностики.
Перепрограммирование клеток
Генная терапия
 Некоторые исследования показывают, что подавление определенных генов может иметь значение.
Некоторые исследования показывают, что подавление определенных генов может иметь значение.
Вы и ваши гормоны от Общества эндокринологов
Что такое эндометриоз?
Что вызывает эндометриоз?

Каковы признаки и симптомы эндометриоза?
 Еще одна важная особенность этого состояния заключается в том, что степень боли, которую испытывает женщина, не соответствует степени ее заболевания. У женщин с очень тяжелым эндометриозом из-за рубцевания нервных окончаний симптомы могут быть минимальными. С другой стороны, женщины с очень ранним или минимальным эндометриозом могут испытывать изнуряющую боль.
Еще одна важная особенность этого состояния заключается в том, что степень боли, которую испытывает женщина, не соответствует степени ее заболевания. У женщин с очень тяжелым эндометриозом из-за рубцевания нервных окончаний симптомы могут быть минимальными. С другой стороны, женщины с очень ранним или минимальным эндометриозом могут испытывать изнуряющую боль.
Насколько распространен эндометриоз?
Эндометриоз передается по наследству?
Как диагностируется эндометриоз?
 Вагинальное обследование часто помогает определить участки болезненности в тазу и указать врачу на потенциальную степень заболевания.
Вагинальное обследование часто помогает определить участки болезненности в тазу и указать врачу на потенциальную степень заболевания.
Как лечится эндометриоз?
 Текущие исследования сосредоточены на использовании новых гормональных препаратов, таких как блокаторы гонадатрофин-рилизинг-гормона, ингибиторы ароматазы (которые блокируют выработку эстрогена) и селективные модуляторы рецепторов прогестерона.
Текущие исследования сосредоточены на использовании новых гормональных препаратов, таких как блокаторы гонадатрофин-рилизинг-гормона, ингибиторы ароматазы (которые блокируют выработку эстрогена) и селективные модуляторы рецепторов прогестерона. Время восстановления значительно больше, чем при лапароскопии. Однако этот тип операции очень редок, и перед тем, как продолжить, пациентам будет предоставлена возможность подробно обсудить риски и преимущества операции со своим специалистом.
Время восстановления значительно больше, чем при лапароскопии. Однако этот тип операции очень редок, и перед тем, как продолжить, пациентам будет предоставлена возможность подробно обсудить риски и преимущества операции со своим специалистом.
Есть ли у лечения побочные эффекты?
Каковы более долгосрочные последствия эндометриоза?
 Поскольку причины эндометриоза остаются неясными, женщина ничего не может сделать, чтобы предотвратить его.
Поскольку причины эндометриоза остаются неясными, женщина ничего не может сделать, чтобы предотвратить его.
.




 Обычно они являются лучшим выбором для длительного использования до наступления менопаузы.Если они не уменьшат ваши симптомы, вы можете перейти на более сильный гормон. И если это не помогло, вы можете попробовать еще более сильный гормон. Более сильные гормоны часто используются только на короткое время, поскольку они имеют серьезные побочные эффекты.
Обычно они являются лучшим выбором для длительного использования до наступления менопаузы.Если они не уменьшат ваши симптомы, вы можете перейти на более сильный гормон. И если это не помогло, вы можете попробовать еще более сильный гормон. Более сильные гормоны часто используются только на короткое время, поскольку они имеют серьезные побочные эффекты. Женщины иногда принимают его с прогестином, чтобы уменьшить побочные эффекты. GnRH-a вводится в виде укола или в виде назального спрея.
Женщины иногда принимают его с прогестином, чтобы уменьшить побочные эффекты. GnRH-a вводится в виде укола или в виде назального спрея.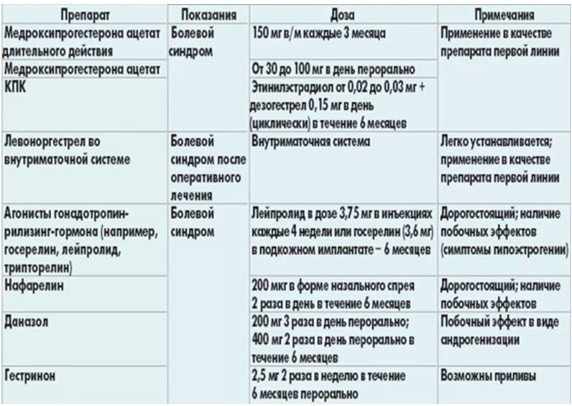 Они могут включать в себя кровянистые выделения между менструациями, тошноту, головные боли, болезненность груди и изменения настроения. Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите.
Они могут включать в себя кровянистые выделения между менструациями, тошноту, головные боли, болезненность груди и изменения настроения. Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите.
 В зависимости от гормона вы можете принимать таблетки, использовать пластырь, использовать вагинальное кольцо, использовать назальный спрей или делать себе уколы.
В зависимости от гормона вы можете принимать таблетки, использовать пластырь, использовать вагинальное кольцо, использовать назальный спрей или делать себе уколы.
 Гормоны работают до 90 из 100 женщин. Это означает, что они не работают для 10 из 100 женщин. 1
Гормоны работают до 90 из 100 женщин. Это означает, что они не работают для 10 из 100 женщин. 1 
 Он сжимает имплантаты и уменьшает боль. Прогестины вводятся в виде укола или таблеток. Также используется внутриматочная спираль, высвобождающая левоноргестрел (ЛНГ-ВМС).
Он сжимает имплантаты и уменьшает боль. Прогестины вводятся в виде укола или таблеток. Также используется внутриматочная спираль, высвобождающая левоноргестрел (ЛНГ-ВМС). Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите.
Существует небольшое повышение риска образования тромбов. Ваш врач не назначит эти гормоны, если у вас раньше были сгустки крови, если у вас был рак груди, или если вы старше 35 лет и курите. Это также может вызвать сгущение голоса, которое может быть постоянным. Это может увеличить риск «плохого» холестерина.
Это также может вызвать сгущение голоса, которое может быть постоянным. Это может увеличить риск «плохого» холестерина.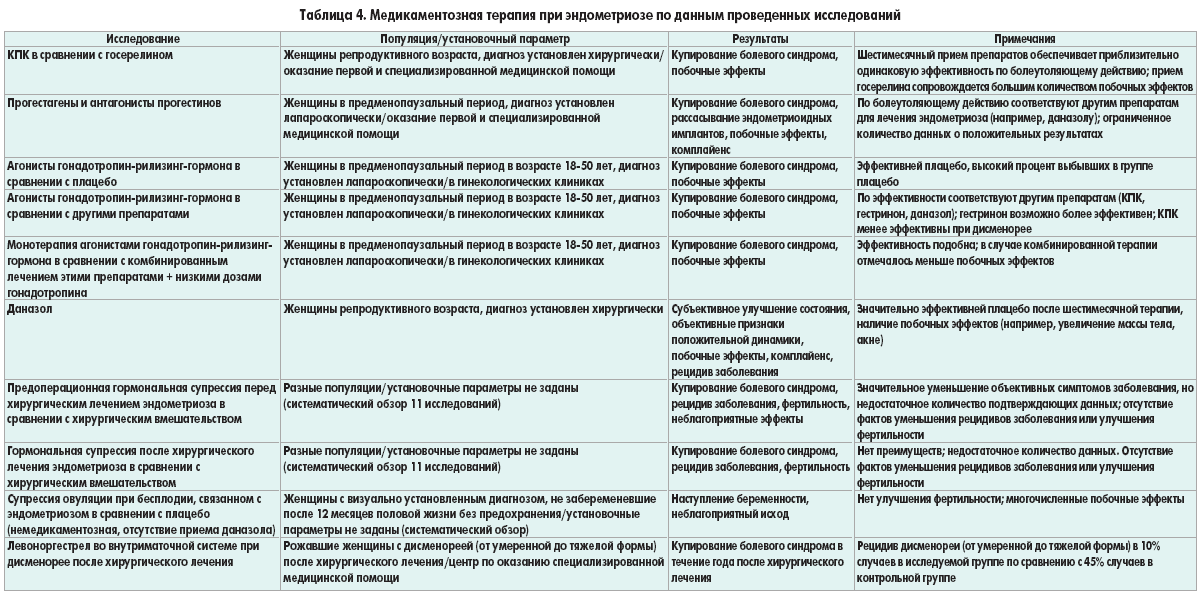

 Эндометриоз. В клинической гинекологической эндокринологии и бесплодии, 8-е изд.С. 1221–1248. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Эндометриоз. В клинической гинекологической эндокринологии и бесплодии, 8-е изд.С. 1221–1248. Филадельфия: Липпинкотт Уильямс и Уилкинс.