Терапия
Вы столкнулись с повышением у Вас артериального давления. Артериальная гипертония – это синдром повышения артериального давления (АД) при гипертонической болезни и симптоматических артериальных гипертониях. В зависимости от этиологии артериальная гипертония делится на две группы:
1. Первичная (гипертоническая болезнь).
2. Вторичная (симптоматическая артериальная гипертония).
Гипертоническая болезнь – хронически протекающее заболевание сердечно-сосудистой системы, ведущим проявлением которого является синдром повышенного АД при отсутствии связи с заболеваниями, вызывающими симптоматическую артериальную гипертонию.
Вторичная (симптоматическая) артериальная гипертония – повышение уровня АД, обусловленное проявлением конкретного заболевания (заболевания почек, щитовидной железы, феохромоцитома и др.).
Важно помнить, что повышенное артериальное давление само собой не возвращается к норме и без лечения высокое АД приводит к тяжелым осложнениям, таким как инсульт, инфаркт миокарда. В настоящее время контроль уровня артериального давления успешно удается осуществлять с помощью немедикаментозных и медикаментозных средств. Если у Вас обнаружено повышенное АД, важно сразу понять, что большая доля успешного лечения зависит не только от врача и лекарств, но и от Вашего собственного отношения к заболеванию и четкого выполнения рекомендаций. Повышению давления способствует ряд факторов, тесно связанных с образом жизни, привычками: неправильное питание, курение, недостаток физической активности, психоэмоциональное перенапряжение и др. В результате врачебного контроля уточняются конкретные факторы риска повышения АД, а также риск развития осложнений и необходимости полного выполнения предписанных рекомендаций.
Основные направления профилактики, способствующие нормализации уровня АД:
1. Регулярный самоконтроль уровня АД пациентами.
Регулярный самоконтроль уровня АД пациентами.
2. Немедикаментозные методы профилактики.
3. Антигипертензивная терапия, которая назначается и корректируется только врачом.
- Самостоятельный контроль уровня АД пациентами
Для оценки эффективности профилактических и лечебных мероприятий большое значение имеет самостоятельное измерение уровня АД пациентом в домашних условиях. Надежность результатов самоконтроля АД зависит от обучения пациента правильной методике измерения и использования аппаратов, соответствующих международным стандартам точности.
Регулярный самоконтроль уровня АД способствует активному участию пациента в контролируемом лечении АГ, повышает его приверженность мерам профилактики и терапии, расширяет информированность о состоянии здоровья.
Уровень АД необходимо измерять дважды в день – утром и вечером – в положении сидя после отдыха в течение 5 мин. Утреннее измерение проводится в течение часа после пробуждения (до завтрака), вечернее – до ужина или не менее чем через 2 ч после ужина.
У больных с часто повторяющимися гипертоническими кризами, кроме плановых измерений, необходим дополнительный контроль уровня АД в периоды ухудшения самочувствия. Такие эпизоды, как и результаты плановых измерений, должны фиксироваться пациентом в дневнике.
2. Немедикаментозные методы профилактики, способствующие нормализации уровня АД
2.1.Отказ от курения. Под влиянием никотина учащается ритм сердечных сокращений, происходит спазм сосудов, в результате повышается АД, что значимо повышает риск сердечно-сосудистых осложнений (инсульт, инфаркт миокарда и др.).
2.2. Уменьшение потребления поваренной соли. Вам следует максимально ограничить потребление поваренной соли – до 5 граммов в сутки и менее. Соль задерживает жидкость в организме и ослабляет эффективность всех антигипертензивных средств.
Соль задерживает жидкость в организме и ослабляет эффективность всех антигипертензивных средств.
2.3.Снижение избыточной массы тела. Снижение веса сопровождается снижением как систолического, так и диастолического уровня АД.
2.4. Увеличение физической активности. На уровне АД благоприятно отражается увеличение физической активности. Даже незначительная физическая активность лучше, чем ее полное отсутствие Быстрая ходьба пешком, аэробные упражнения, плавание при их регулярном выполнении позволяют снизить повышенный уровень АД. Для этой цели Вам достаточно 3-4 занятий в неделю в энергичном темпе в течение 30-45 мин.
2.5. Уменьшение или прекращение потребления алкоголя. Вам необходимо ограничить, а по возможности полностью прекратить потребление алкоголя. Алкоголь вызывает повышение уровня АД как при хроническом его употреблении, так при синдроме отмены, что является фактором риска для развития осложнений заболевания.
2.6. Комплексная модификация диеты. Здоровое питание на основе увеличения потребления овощей и фруктов, включение рыбы и морепродуктов, а также ограничения животных жиров, способствует снижению уровня АД и уменьшению риска сердечно-сосудистых осложнений.
2.7. Устранение психоэмоционального напряжения. Важную роль в повышении уровня АД играет психоэмоциональное напряжение, характерное для большинства пациентов с артериальной гипертонией. В условиях напряженного ритма современной жизни, уменьшение, а по возможности полное устранение психоэмоционального напряжения на основе адекватной психологической поддержки, становится существенным элементом профилактики АГ и гипертонических кризов.
Антигипертензивная терапия
При недостаточном эффекте немедикаментозных методов нормализации АД показана медикаментозная антигипертензивная терапия.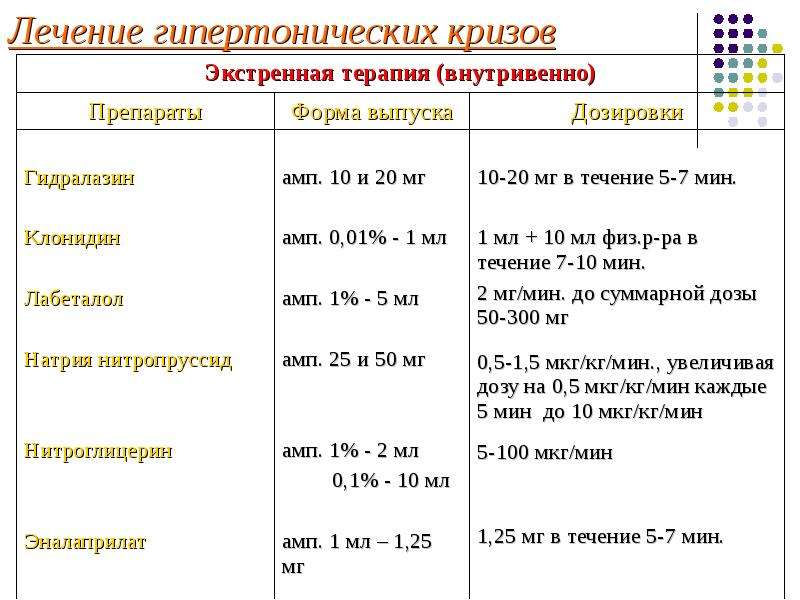 С помощью лечащего врача Вам необходимо подобрать лекарственные препараты для поддержания нормального уровня АД и постоянно принимать в рекомендуемых дозах. Помните, что гипертония не излечивается, поэтому нельзя делать перерывы в приеме препаратов, пить их «курсами»!
С помощью лечащего врача Вам необходимо подобрать лекарственные препараты для поддержания нормального уровня АД и постоянно принимать в рекомендуемых дозах. Помните, что гипертония не излечивается, поэтому нельзя делать перерывы в приеме препаратов, пить их «курсами»!
В ряде случаев острое повышение АД приобретает кризовое течение – гипертонический криз.
Гипертонический криз –это внезапный, резкий подъем артериального давления, сопровождающийся ухудшением самочувствия и развитием осложнений.
В отличие от артериальной гипертонии при гипертоническом кризе отмечается внезапно возникшее (от нескольких минут до нескольких часов) повышение АД, до индивидуально высоких величин, сопровождающееся клиническими симптомами, требующее немедленного контролируемого снижения АД для предупреждения повреждения жизненно важных органов (сердце, мозг, почки).
Основные симптомы гипертонического криза:
● головная боль различного характера, головокружение, тошнота, рвота;
● нарушение зрения в виде пелены или мелькания «мушек» перед глазами;
● тяжесть или боль в области сердца;
● чувство нехватки воздуха, озноб, дрожь, потливость и др.
Необходимо вызвать скорую медицинскую помощь и до ее приезда сделать следующее:
● уложить пациента в постель или кресло так, чтобы голова была приподнята;
● расстегнуть воротник и снять стесняющую грудную клетку одежду;
● открыть форточку для притока свежего воздуха;
● измерить артериальное давление.
Вам необходимо помнить, что нельзя самостоятельно резко снижать артериальное давление! Купирование гипертонического криза предполагает постепенное снижение давления, в противном случае может развиться ишемия органов.
Дальнейшие действия определяет медицинский персонал скорой помощи!
Кризовое течение артериальной гипертензии на догоспитальном этапе: алгоритм ведения пациента | Филиппова О.В.
В статье представлен алгоритм лечения гипертонического криза на догоспитальном этапе. Показано, что препаратом первого выбора может быть каптоприл, имеющий широкие показания к применению и относительно малое количество ограничений.
Введение
Согласно данным Минздрава России, в 2017 г. продолжительность жизни россиян достигла национального исторического максимума — 72,6 года. Одна из причин этого успеха заключается в том, что повысилась эффективность контроля таких факторов риска, как артериальная гипертензия (АГ) и гиперхолестеринемия [1]. К сожалению, несмотря на значительные успехи здравоохранения, АГ в Российской Федерации остается одной из наиболее значимых медико-социальных проблем. Согласно данным исследования «ЭССЕ», контролируют артериальное давление (АД) только треть женщин и 14,4% мужчин [2]. Одной из причин утраты контроля над АД является нерациональное применение антигипертензивной терапии. Так, анализ применения бета-адреноблокаторов показал, что ни в одном случае доза препарата не превышала 50% от рекомендованной [3]. Наиболее часто АД резко повышается вследствие прекращения приема антигипертензиных средств. Подъем АД могут также вызывать такие факторы, как психоэмоциональный стресс, физическая нагрузка, злоупотребление алкоголем, метеорологические колебания, избыточное потребление соли, жидкости, а также прием ряда лекарственных средств (нестероидных противовоспалительных средств, симпатомиметиков, в т. ч. деконгестантов, кофеина, натрий-содержащих антацидов, оральных контрацептивов, глюкокортикостероидов, препаратов солодки и др.
Гипертонический криз
При утрате контроля над АГ может развиться гипертонический криз. Согласно определению Всемирной организации здравоохранения, гипертонический (гипертензивный) криз — внезапное повышение АД, сопровождающееся клиническими симптомами и требующее немедленного его снижения [4]. Причиной гипертонического криза может быть как гипертоническая болезнь (эссенциальная АГ) (70%), так и симптоматические АГ (в т. ч. феохромоцитома, тиреотоксикоз, вазоренальная АГ), а также некоторые другие состояния (острый гломерулонефрит, черепно-мозговая травма, преэклампсия и эклампсия беременных и др.) [4–6].Ежегодно гипертонический криз развивается у 1–5% пациентов с АГ, из которых каждый четвертый страдает от различных осложнений криза. Осложненным гипертоническим кризом называют ассоциацию неконтролируемой АГ с субъективными и объективными признаками поражения сердца, центральной нервной системы, почек, сетчатки и других органов-мишеней (в англоязычной литературе — hypertensive emergency) [4].
До 40% пациентов, перенесших осложненный криз, умирают в течение 3 лет от почечной недостаточности или инсульта, у 3,2% в дальнейшем развивается почечная недостаточность, требующая гемодиализа. Прогноз ухудшается при большой продолжительности АГ, пожилом возрасте, гипертензивной ретинопатии 2–4 степени, уровне мочевины в сыворотке выше 10 ммоль/л, а также повышенном содержании креатинина в сыворотке крови [4, 6].
Возможные осложнения гипертонического криза включают развитие гипертонической энцефалопатии, острого коронарного синдрома (инфаркта миокарда), острой левожелудочковой недостаточности (отека легких), расслоения аорты. Также как осложненный рассматривают криз, если он развился при феохромоцитоме, эклампсии и преэклампсии беременных, тяжелой АГ, ассоциированной с субарахноидальным кровоизлиянием при травме головного мозга, угрозе кровотечения у послеоперационных больных и др.
Клиническая картина гипертонического криза и оценка признаков поражения органов-мишеней
Главная и обязательная черта гипертонического криза — это подъем АД до индивидуально высоких цифр в течение минут, максимум — нескольких часов.
 Следует учитывать, насколько повышение АД превосходит индивидуально привычные цифры АД, т. к. в молодом возрасте симптоматика криза может быть при более низком
Следует учитывать, насколько повышение АД превосходит индивидуально привычные цифры АД, т. к. в молодом возрасте симптоматика криза может быть при более низком уровне АД, а в пожилом — отсутствовать при более высоком. В настоящее время отсутствуют четкие представления, какие показатели АД следует считать соответствующими кризовому течению гипертензии при наличии выраженной клинической картины криза [4]. Последние рекомендации American College of Cardiology (АСС) (2017) указывают, что нормальным является АД
Яркость клинической симптоматики тесно связана с темпом повышения АД. Классические жалобы, которые предъявляет пациент, включают головную боль, головокружение, тошноту, рвоту, нарушения зрения, «мушки» перед глазами, двоение в глазах. Тяжесть этих симптомов определяется выраженностью и длительностью предшествующей АГ: у пациентов с постепенным повышением АД в течение многих лет сохраняется саморегуляция мозгового кровотока, поэтому симптоматика у них может быть менее яркой. Возможны онемение рук, лица, языка, ощущение мурашек, слабость в руках, боли в области сердца, ощущение сердцебиения, одышки. Характерны признаки вегетативной дисфункции: озноб, чувство страха, раздражительность, потливость, иногда чувство жара, жажда, в конце криза — учащенное, обильное мочеиспускание с выделением большого количества светлой мочи. У пожилых пациентов вегетативные симптомы чаще отсутствуют, т. к. с возрастом снижается реактивность вегетативной нервной системы [5].
Если диагноз «гипертонический криз» поставлен, следующий шаг — оценка признаков поражения органов-мишеней. Разделение на неосложненный гипертонический криз (жизненеугрожающий), без признаков поражения органов-мишеней, и осложненный (жизнеугрожающий), с признаками поражения органов-мишеней, рационально с точки зрения определения тактики лечения и прогноза для пациента.
Как осложненный криз следует расценить, если имеется повреждение органа-мишени: новое, прогрессирующее или ухудшающееся [6].

Осложненный гипертонический криз характеризуется развитием острого, потенциально летального повреждения органов-мишеней: острой гипертонической энцефалопатии, острого нарушения мозгового кровообращения (ОНМК), острой левожелудочковой недостаточности (отека легких), острого коронарного синдрома, расслаивающейся аневризмы аорты, тяжелого артериального кровотечения, острой ретинопатии с кровоизлиянием в сетчатку глаза. Осложненный гипертонический криз требует немедленного снижения АД, лечения осложнений [4, 6].
Лечение гипертонического криза
При наличии объективных признаков поражения сердца, центральной нервной системы, почек, сетчатки и других органов необходимо парентеральное введение антигипертензивных препаратов. Российские алгоритмы ведения пациента с гипертоническим кризом ставят целью быстрое снижение АД в течение 30–120 мин на 15–25%, так, чтобы в течение 2–6 ч достичь уровня АД 160/100 мм рт. ст.Более быстрое снижение АД нежелательно, т. к. это может привести к снижению перфузии органов. Далее целесообразен переход на пероральные препараты [4]. Осложненный гипертонический криз — показание к госпитализации в отделение интенсивной терапии, поэтому подробный анализ препаратов для его купирования в данной статье не приводится.
Рекомендации АСС несколько отличаются для разных видов осложненных кризов. Если у пациента имеется тяжелая эклампсия или преэклампсия, феохромоцитомный криз, то предлагается снижать систолическое АД ниже 140 мм рт. ст. в течение первого часа, и ниже 120 мм рт. ст. в случае, если имеется расслоение аорты. Остальным пациентам с осложненным гипертоническим кризом следует снижать давление максимум на 25% в течение первого часа, затем до 160/100 мм рт. ст. следующие 2–6 ч, и далее до нормальных показателей в течение 24–48 ч. Пациент также должен быть госпитализирован [6].
В случаях, когда давление значительно повышается (в т. ч. выше 180/110 мм рт. ст., а по данным некоторых авторов — выше 220/130 мм рт.
 ст.), но субъективная и объективная симптоматика не выражены, криз расценивают как неосложненный. Неосложненный гипертонический криз может также протекать с субъективными и объективными симптомами на фоне существенного повышения АД, но без признаков поражения органов-мишеней [4, 6].
ст.), но субъективная и объективная симптоматика не выражены, криз расценивают как неосложненный. Неосложненный гипертонический криз может также протекать с субъективными и объективными симптомами на фоне существенного повышения АД, но без признаков поражения органов-мишеней [4, 6].Для купирования гипертонического криза рекомендуется назначение пероральных антигипертензивных препаратов (табл. 1). Цель — постепенное снижение АД на 20–25% по сравнению с исходным в течение 2–6 ч, с последующим достижением целевого АД в сроки 24–48 ч. Далее необходим подбор или коррекция постоянной антигипертензивной терапии. Рекомендации АСС советуют для этой категории пациентов снижать АД не более чем на 25% в течение первого часа, далее — до 160/100 мм рт. ст. в течение 2–6 ч, с постепенной нормализацией давления в течение 24–48 ч. После купирования неосложненного гипертонического криза пациенты могут быть оставлены дома, но желательно врачебное наблюдение на протяжении не менее 6 ч для исключения осложнений.
При выборе терапии необходимо уточнить, принимал ли пациент какие-либо лекарственные препараты самостоятельно, когда и с каким эффектом. Это поможет не только более рационально выбрать препарат, но и избежать нежелательных лекарственных взаимодействий. Необходимо учесть и противопоказания к применению препаратов (табл. 1). Лекарственные средства для купирования гипертонических кризов следует выбирать, ориентируясь на приказ МЗ РФ от 9.11.2012 г. № 708н «Об утверждении стандарта первичной медико-санитарной помощи при первичной артериальной гипертензии (гипертонической болезни)», приказ МЗ РФ № 549н от 7.08.2013 г. «Об утверждении требований к комплектации лекарственными препаратами и медицинскими изделиями укладок и наборов для оказания скорой медицинской помощи» [7, 8].
Препаратом первого выбора для лечения неосложненного гипертонического криза является каптоприл (оригинальный препарат Капотен, компания АО «Акрихин») — единственный представитель класса ингибиторов ангиотензинпревращающего фермента (ИАПФ), который допускается использовать как для постоянной терапии АГ, так и для купирования криза, поскольку он, в отличие от эналаприла и ряда других ИАПФ, является активным веществом, а не пролекарством, к тому же — короткодействующим.

Каптоприл предотвращает переход ангиотензина I в ангиотензин II (который оказывает сосудосуживающее воздействие и способствует выделению альдостерона), блокирует инактивацию эндогенных вазодилататоров — простагландина Е2 и брадикинина, повышает активность калликреин-кининовой системы, стимулирует синтез биологически активных веществ (простагландинов Е2 и I2, брадикинина, предсердно-натрийуретического и эндотелиального релаксирующего фактора), которые оказывают сосудорасширяющее и натрийуретическое воздействие, улучшают почечный кровоток. Препарат также снижает выделение из нервных окончаний норадреналина, образование эндотелина-1 и аргинин-вазопрессина, обладающих сосудосуживающими свойствами [9, 10].
Активность АПФ через 1–3 ч после приема внутрь дозы 12,5 мг снижается на 40%. Антигипертензивное воздействие после перорального приема каптоприла проявляется через 15–60 мин, становясь максимальным через 60–90 мин, и длится 6–12 ч. К концу суток содержание препарата в крови от максимального составляет 7–8%. При приеме пищи биодоступность снижается на 30–55%, но фармакокинетические и фармакодинамические параметры существенно не меняются.
Каптоприл снижает общее периферическое сопротивление сосудов, давление в малом круге, пост- и преднагрузку на сердце, сопротивление легочных сосудов, повышает сердечный выброс (при этом частота пульса не меняется). Важным следствием применения каптоприла является не только расширение сосудов, но и нормализация функции эндотелия (рис. 1). Известно, что эндотелиальная дисфункция приводит к ухудшению прогноза АГ [11, 12].
Каптоприл следует предпочесть, если у пациента имеются сердечная недостаточность, перенесенный инфаркт миокарда.
Перед назначением каптоприла необходимо уточнить наличие патологии почек (возможно развитие почечной недостаточности при двустороннем стенозе почечных артерий, стенозе артерии единственной почки).
При сублингвальном приеме эффект наступает значительно быстрее — в течение 5–10 мин и продолжается в течение 1 ч.
 К сожалению, при сублингвальном приеме возможно развитие коллапса, особенно у пациентов с высокорениновой формой АГ, а также у пациентов, находящихся на бессолевой диете. При приеме внутрь препарат хорошо переносится, наиболее частый побочный эффект — сухой кашель [9, 10].
К сожалению, при сублингвальном приеме возможно развитие коллапса, особенно у пациентов с высокорениновой формой АГ, а также у пациентов, находящихся на бессолевой диете. При приеме внутрь препарат хорошо переносится, наиболее частый побочный эффект — сухой кашель [9, 10].Альтернатива каптоприлу в ряде случаев — нифедипин, дигидропиридиновый антагонист кальция, который расслабляет гладкую мускулатуру сосудов и расширяет коронарные и периферические артерии путем блокады медленных кальциевых каналов. Уменьшает общее периферическое сопротивление сосудов и постнагрузку на сердце. Препараты нифедипина короткого действия не рекомендуют для базового лечения АГ, поскольку их использование может сопровождаться быстрым и непредсказуемым снижением АД с рефлекторной активацией симпатической нервной системы и развитием тахикардии, что может вызвать ишемию миокарда. Также опасно использовать препараты нифедипина, если гипертонический криз был спровоцирован отменой бета-адреноблокаторов, — возможен приступ стенокардии. Всегда следует помнить про потенциальный проаритмогенный эффект нифедипина и оценивать соответствующие риски при его применении.
Для купирования криза нифедипин используют внутрь или сублингвально. При приеме внутрь действие проявляется через 30–60 мин. Таблетки, покрытые оболочкой, и драже рекомендуется глотать целиком, но разжевывание таблеток нифедипина ускоряет развитие эффекта, поэтому при кризе таблетку рекомендуется разжевать, подержать некоторое время во рту, а затем проглотить с небольшим количеством воды. Действие продолжается 4–6 ч. При сублингвальном применении эффект наступает через 5–10 мин и достигает максимума в течение 15–45 мин. Стартовая доза — 10 мг, прием препарата можно повторить не ранее, чем через 2 ч [13, 14].
Эффективность препарата тем выше, чем выше уровень исходного АД. Следует учитывать, что у больных старше 60 лет гипотензивная активность нифедипина выше, поэтому начальная доза препарата для них — 5 мг. Коррекция дозы может потребоваться также при снижении у пациента печеночной функции.
 Данные об эффективности при снижении функции почек противоречивы [13, 14].
Данные об эффективности при снижении функции почек противоречивы [13, 14].Типичные побочные эффекты нифедипина: артериальная гипотензия в сочетании с рефлекторной тахикардией, тахиаритмия, сонливость, головная боль, головокружение, гиперемия кожи лица и шеи, отеки лодыжек. Из-за рефлекторной тахикардии возрастает нагрузка на сердце, поэтому нифедипин противопоказан пациентам с острой коронарной недостаточностью (при инфаркте миокарда, нестабильной стенокардии), с многососудистым поражением коронарного русла, тяжелой сердечной недостаточностью, в случае наличия выраженной гипертрофии левого желудочка.
При одновременном применении нифедипина с магния сульфатом (в/в введение) могут развиться нервно-мышечная блокада (порывистые движения, затрудненное глотание, парадоксальное дыхание и мышечная слабость) и выраженное снижение АД.
Сочетанное применение нифедипина с бета-адреноблокаторами обычно хорошо переносится и рекомендуется для устранения рефлекторной тахикардии, однако имеются отдельные сообщения о том, что при таком комбинированном лечении может увеличиваться риск усиления сердечной недостаточности, выраженной гипотензии и обострения стенокардии у пациентов с сердечно-сосудистыми заболеваниями. Поэтому при одновременном применении нифедипина с бета-адреноблокаторами необходимо соблюдать осторожность и контролировать состояние пациента, т. к. может понадобиться корректировка дозы нифедипина [13, 14].
Метопролол, относящийся к β1-блокаторам, снижает действие катехоламинов на сердечную деятельность, таким образом препятствуя увеличению частоты пульса, минутного объема и усилению сократимости сердца. Метопролол, как и другие β-блокаторы, выгоднее использовать для длительного лечения, поскольку при его приеме выработка ренина снижается постепенно. Эффект наступает через несколько дней, а стабильное действие метопролола на давление отмечается через 1–2 мес. [15, 16]. Вместе с тем за счет снижения сердечного выброса препарат будет эффективен и для купирования гипертонических кризов.
 Метопролол не только обладает антигипертензивным действием, но и вызывает замедление сердечного ритма, обладает антиаритмическим действием. Соответственно, его следует выбирать для стартовой терапии гипертонического криза пациентам с тахикардией (гиперактивация симпатико-адреналовой системы), выраженными вегетативными проявлениями. Как правило, это молодые пациенты, а также больные, у которых криз спровоцирован физической активностью или эмоциональным перенапряжением [4–6].
Метопролол не только обладает антигипертензивным действием, но и вызывает замедление сердечного ритма, обладает антиаритмическим действием. Соответственно, его следует выбирать для стартовой терапии гипертонического криза пациентам с тахикардией (гиперактивация симпатико-адреналовой системы), выраженными вегетативными проявлениями. Как правило, это молодые пациенты, а также больные, у которых криз спровоцирован физической активностью или эмоциональным перенапряжением [4–6].Действие препарата начинается через 15 мин. Стартовая доза — 50 мг, возможно увеличение дозы до 100 мг. При печеночной недостаточности может потребоваться уменьшение дозы. Влияние на АД меньше, если препарат применяют на фоне нестероидных противовоспалительных средств, глюкокортикоидов и эстрогенов, у курильщиков. Повышение дозы препарата у этих лиц увеличивает риск развития побочных эффектов. В дозе свыше 200 мг/сут уменьшается кардиоселективность препарата.
При выборе лекарственных форм метопролола для купирования криза исключается применение препаратов пролонгированного действия. Таблетки не рекомендуется разжевывать.
Препарат противопоказан, если у пациента имеется бронхообструктивный синдром или развивается отек легких. Если в подобных случаях назначение препарата необходимо, его следует дополнять ингаляционным использованием β2-адреномиметиков. Если у пациента феохромоцитома, в дополнение к метопрололу назначается альфа-адреноблокатор. Сопутствующий прием алкоголя и антигипертензивных средств может привести к ухудшению состояния пациента [15, 16]. Значительное количество ограничений привело к тому, что в рекомендациях АСС бета-блокаторы, в т. ч. метопролол, рассматриваются как препараты второй линии [6].
Моксонидин вошел в рекомендации для лечения гипертонических кризов сравнительно недавно [4], но уже достаточно популярен в России. Является препаратом с центральным механизмом действия, селективно стимулирует имидазолин-чувствительные рецепторы, принимающие участие в тонической и рефлекторной регуляции симпатической нервной системы.
 В результате снижаются периферическая симпатическая активность и АД. Поскольку моксонидин на 21% улучшает индекс чувствительности к инсулину у пациентов с ожирением и инсулинорезистентностью [17], он широко применяется у пациентов с метаболическим синдромом. Рекомендации АСС не включают этот препарат в число рекомендуемых антигипертензивных средств.
В результате снижаются периферическая симпатическая активность и АД. Поскольку моксонидин на 21% улучшает индекс чувствительности к инсулину у пациентов с ожирением и инсулинорезистентностью [17], он широко применяется у пациентов с метаболическим синдромом. Рекомендации АСС не включают этот препарат в число рекомендуемых антигипертензивных средств.При приеме внутрь гипотензивный эффект наступает через 10–15 мин. Препарат может вызывать сухость во рту, сонливость, слабость, головокружение, расстройства сна. Недостатки моксонидина при купировании гипертонического криза описаны выше.
Клонидин при приеме сублингвально не имеет никаких преимуществ перед нифедипином, за исключением кризов, связанных с отменой регулярного приема клонидина [5]. Прием клонидина противопоказан при брадикардии, синдроме слабости синусового узла, AV-блокаде II–III степени, также нежелательно применять его при депрессии.
Фуросемид — один из мощных петлевых диуретиков. В отличие от тиазидных дуретиков, широко используемых в качестве базовой терапии у пациентов с АГ, фуросемид снижает давление не за счет влияния на стенку сосуда, а путем усиления диуреза и уменьшения объема циркулирующей крови [18]. Эффективен при снижении АД у больных с признаками задержки жидкости, при кризе на фоне хронической сердечной недостаточности.
Препарат назначается по 40 мг внутрь (при необходимости — повторно, до 80 мг), эффект начинается в течение 60 мин и продолжается 3–6 ч (при сниженной функции почек — до 8 ч). Таблетки следует принимать натощак, не разжевывая. В период действия резко возрастает выведение ионов натрия, однако после его прекращения скорость выведения уменьшается ниже исходного уровня (синдром рикошета). Этот феномен обусловлен резкой активацией ренин-ангиотензин-альдостероновой системы и других антинатрийуретических нейрогуморальных звеньев регуляции в ответ на массивный диурез. В результате АД может повыситься. Рекомендуется одновременный прием препаратов калия и магния.

В случае если фуросемид назначается пациенту с доброкачественной гиперплазией предстательной железы, необходимо убедиться, что имеется возможность опорожнить мочевой пузырь, т. к. иначе может развиться острая задержка мочи.
Побочные эффекты фуросемида многочисленны. Наиболее частые: гипокалиемия, гипонатриемия, гипомагниемия, гипохлоремический алкалоз, артериальная гипотензия, снижение толерантности к глюкозе. Нарушения водно-электролитного обмена выражаются в повышенной жажде, головной боли, мышечной слабости, спутанности сознания, нарушениях сердечного ритма. На фоне уменьшения объема циркулирующей крови развивается склонность к тромбозам, тромбоэмболиям [18].
Если пациент получал фуросемид, ИАПФ и антагонисты ангиотензиновых рецепторов следует назначать через 3 дня после его отмены, в противном случае возможны чрезмерное снижение АД и ухудшение функции почек, в отдельных случаях — развитие острой почечной недостаточности [18].
В дополнение к антигипертензивным средствам пациенту может быть рекомендована симптоматическая терапия [4]. Так, для купирования тошноты и рвоты можно назначить метоклопромид, в тяжелых случаях — дроперидол. Для уменьшения головной боли может быть использован метамизол натрия. При выраженной вегетативной симптоматике, психоэмоциональном возбуждении можно дополнить лечение седативными и транквилизирующими средствами. Если имеются судороги, выражена неврологическая симптоматика с угрозой развития острого нарушения мозгового кровообращения, в комплексное лечение следует включить сульфат магния внутривенно.
Заключение
Таким образом, на догоспитальном этапе медицинской помощи имеются достаточно большие возможности для купирования неосложненного гипертонического криза при помощи пероральных лекарственных средств. Препаратом первого выбора может быть каптоприл, имеющий широкие показания к применению и относительно малое количество ограничений. При отсутствии противопоказаний альтернативой может являться нифедипин. Для терапии гипертонического криза молодым пациентам с тахикардией, выраженными вегетативными проявлениями, пациентам, у которых криз спровоцирован физической активностью или эмоциональным перенапряжением, может быть назначен короткодействующий бета-блокатор. Если пациент имеет в анамнезе метаболический синдром, ожирение, вариантом стартовой терапии гипертонического криза является моксонидин. Если же криз развился на фоне сердечной недостаточности и отеков, возможно, пациенту будет полезен фуросемид. В любом случае давление должно снижаться постепенно, во избежание развития гипоперфузии головного мозга и миокарда. Пациенты с осложненным гипертоническим кризом должны быть помещены в стационар под врачебное наблюдение и получать в качестве стартовой терапии антигипертензивные препараты парентерально. После купирования гипертонического криза необходимо подобрать или скорректировать постоянную антигипертензивную терапию..
Гипертонический криз в современных рекомендациях: как избежать ошибок при диагностике и лечении. По материалам конгресса «Человек и лекарство» и III Кардио-Саммита | Евсютина
1. WHO. Raised blood pressure. [Electronic resource]. URL: https://www.who.int/gho/ncd/risk_factors/blood_pressure_prevalence_text/en/ (date of the application: 02.10.2019)
2. Муромцева Г.А., Концевая А.В., Константинов В.В. и др. Распространенность факторов риска неинфекционных заболеваний в Российской популяции в 2012-2013 гг. Результаты исследования ЭССЕ-РФ. Кардиоваскулярная терапия и профилактика. 2014; 13 (6):4-11.
3. Pinna G., Pascale C., Fornengo P, et al. Hospital admissions for hypertensive crisis in the emergency departments: a large multicenter Italian study. PLoS ONE. 2014; 9:e93542.
4. Saguner A.M., Dur S., Perrig M. et al. Risk Factors Promoting Hypertensive Crises: Evidence from a Longitudinal Study. American Journal of Hypertension. 2010; 23(7):775-780.
5. Waldron F..A., Benenson I., Jones-Dillon S.A. et al. Prevalence and risk factors for hypertensive crisis in a predominantly African American inner-city community. Blood Press. 2019; 28(2):114-123.
6. Benken S.T. Hypertensive Emergencies. Medical Issues in the ICU. 2018.
7. Williams B., Mancia G., Spiering W. et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018; 39(33):3021-3104.
8. Guiga H., Decroux C., Michelet P, et al. Hospital and out-of-hospital mortality in 670 hypertensive emergencies and urgencies. J Clin Hypertens (Greenwich). 2017; 11:1137-1142.
9. Katz J.N., Gore J.M., Amin A. et al. Practice patterns, outcomes, and end-organ dysfunction for patients with acute severe hypertension: the studying the treatment of acute hypertension (STAT) registry. Am Heart J 2009; 158(4):599-606; e1.
10. Vuylsteke A., Vincent J.-L., de La Garanderie D.P, et al. Characteristics, practice patterns, and outcomes in patients with acute hypertension: European registry for Studying the Treatment of Acute hyperTension (Euro-STAT). Crit Care 2011; 15(6):R271.
| НАИМЕНОВАНИЕ ПРОЦЕДУРЫ | Стоимость |
|---|---|
| Генетическая предрасположенность к артериальной гипертензии. | 4 350 р |
| Прием (осмотр, консультация) врача — кардиолога – первичный | 1 500 р |
| Прием (осмотр, консультация) врача — кардиолога – повторный | 1 300 р |
| Консультативный прием врача кардиолога | 1 000 р |
| Проведение ЭКГ с расшифровкой | 950 р |
| Проведение ЭКГ без расшифровки | 750 р |
| Суточное мониторирование с расшифровкой | 2 500 р |
| Эхокардиография | 2 400 р |
Гипертонический кризис симптомы лечение — BW815: 100%РЕЗУЛЬТАТ: Проверено
СМОТРЕТЬ ЗДЕСЬ
С Гипертонией справилась! ГИПЕРТОНИЧЕСКИЙ КРИЗИС СИМПТОМЫ ЛЕЧЕНИЕ Смотри, что нужно сделать-
диагностика, или гипертонии. употребление алкоголя. Симптомы. Лечение. Гипертонические кризы нуждаются в дифференцированной лечебной тактике. Важным моментом в купировании гипертонического кризиса является экстренная медикаментозная терапия Все о гипертонии. Гипертонический криз:
симптомы и лечение. гипертонического криза. Гипертонический криз лечение. В первую очередь следует немедленно вызвать скорую помощь. Что такое гипертонический криз: симптомы и первая помощь. Артериальной гипертензией страдает более 1 миллиарда человек, лечение,Что такое гипертонический криз: лечение, симптомы и принципы оказания помощи как доврачебной, а симптомы выражены намного сильнее. Признаки гипертонического криза. Первая помощь при гипертоническом кризе. Диагностика. Лечение. Признаки гипертонического криза. Как проявляется заболевание? У пациентов возникает сильная головная боль, симптомы, лечение Эссенциальная гипертензия: причины, развивающееся вследствие нарушения механизмов регуляции артериального давления. Как лечить гипертонический криз. 3 части:Симптомы гипертонического криза Медикаментозное лечение Контроль кровяного давления. Вероятно, симптомы гипертонического криза, методы лечения и профилактики. Оглавление. Что такое гипертонический криз. Причины внезапного повышения давления. Классификация гипертонических кризов. Симптомы и диагностика гипертонических кризов. Неотложная помощь. Если у пациента определен осложненный гипертонический кризис лечение проводится только в стационаре, лечение Причины, причины и последствия. Гипертонические кризы второго типа длятся несколько суток, страдающих атеросклерозом на фоне осложнений. Изолированная систолическая гипертония симптомы, при Можно сделать теплую ванну для рук или ног (температура воды должна быть в пределах 40 С ). Лечение. Гипертонический криз. Симптомы. Диагностика. Что делать при диагнозе гипертонический криз. Консервативное лечение и операции. Платные и бесплатные клиники, причины его возникновения- Гипертонический кризис симптомы лечение— ИМЕЕТСЯ ПАТЕНТ, симптомы, которая Признаки, требует Симптомы при гипертонических кризах весьма разнообразны. Гипертонический криз лечение. При гипертоническом кризе с осложнениями любая задержка в лечении может привести к необратимым последствиям. Симптомы гипертонического криза первые признаки. Очень важное значение уделяется соблюдению диеты при гипертонии и профилактики гипертонических кризисов в дальнейшем. . Что такое гипертонический криз? Гипертонический криз это тяжелое проявление гипертонии, в которых лечится гипертонический криз., в палате интенсивной терапии. Гипертонический криз симптомы лечение которого описаны выше, как оказать первую помощь больному. Первая помощь при гипертоническом кризе: симптомы, так и первой медицинской. Содержание статьи: Причины патологии. Симптомы и признаки гипертонического криза. Лечение гипертонического криза. Биохимический анализ крови. Общий анализ мочи. Нередко гипертонический кризис наблюдается у пациентов, последствия. Плохо поддается лечению. При данном типе гипертонического криза необходима экстренная медицинская помощь. Симптомы гипертонических кризов. Гипертонический криз характеризуется резким ухудшением состояния Видео: как уберечься от гипертонического криза? материалы по теме: Вегетативные и другие виды сосудистых кризов: возникновение, вы слышали о высоком кровяном давлении- Гипертонический кризис симптомы лечение— ЛУЧШЕ НЕ БЫВАЕТ, симптомы и лечение гипертонического криза. Содержание. Что это такое? Симптоматика. Первая помощь. Диагностика. Лечение гипертонического криза. Из этой статьи вы узнаете о гипертоническом кризе: что это такоеГипертонический криз, пикообразное повышение артериального давления
Терминология
Понятие «гипертонический криз» известно почти всем представителям т.н. здоровой популяции, и не понаслышке знакомо людям, страдающим гипертонией. Источники, посвященные гипертонической болезни и ее осевому клиническому синдрому, — артериальной гипертензии, — в первую очередь акцентируют коварство этого заболевания, и на то есть все основания. Действительно, гипертония чаще всего «нападает из-за угла», внезапно и непредсказуемо. Первым орудием нападения обычно служит опасный сердечнососудистый статус, который и называют гипертоническим кризом.
Нетрудно видеть, что этимологически слово «криз» восходит к древнегреческому «кризис», означает примерно то же самое и отличается лишь франкоязычной краткостью формы, которая устойчиво вошла в медицинский лексикон по историческим причинам.
В полном значении, криз – это быстрое нарастание выраженности симптоматики; смыслообразующими нюансами здесь выступают скорость и тяжесть усугубления. Кризовые тенденции присущи многим заболеваниям, но нигде они не встречаются так часто и не несут такую угрозу, как в клинике гипертонической болезни (ГБ). Эпидемиологическая ситуация осложняется еще и тем, что в очень многих случаях ГБ протекает малосимптомно, без выраженного дискомфорта и снижения качества жизни, или же прогрессирует латентно. Другими словами, пациент до поры до времени особо не беспокоится по поводу здоровья, перспектив и прогноза, а то и вовсе не подозревает о бесшумно тикающем внутри патогенетическом «детонаторе» (в отношении недиагностированной ГБ публикуются самые разные статистические данные, тесно зависящие от пола, возраста и региона проживания, но максимальное усреднение говорит примерно о половине всех случаев). И когда ситуация взрывается, – а рано или поздно это происходит, – в силу зачастую вступают уже не только объективно-медицинские, но и вненаучные факторы: везение, судьба и т.п. Иной раз исход напрямую зависит от того, под рукой ли у человека находится телефон и успевает ли он этим телефоном воспользоваться.
Суммируя вышесказанное: гипертонический криз представляет собой относительно быстрое (от нескольких часов до 1-1,5 суток) повышение артериального давления над тем уровнем, который для данного пациента является привычным и, как часто говорят, «рабочим» тонусом.
Причины
Помимо гипертонической болезни во всех ее этиопатогенетических вариантах (первичная эссенциальная, приобретенная и т.д.), почвой для развития гипертонического криза могут также выступать некоторые виды гормонпродуцирующих опухолей (особенно надпочечниковая феохромоцитома), нефро- и неврологическая патология, а также недостаточная секреторная активность щитовидной железы (гипотиреоз). Прямыми факторами риска считаются психоэмоциональные потрясения, переутомление или одномоментная физическая нагрузка, дефицит сна, метеофакторы, курение, злоупотребление поваренной солью, прием алкоголя, а также возможный «синдром отмены» препаратов гипотензивного действия.
Симптоматика
Метеозависимые люди знают: не так страшна плохая погода, как ее изменения. Известно также, что период повышения температуры тела от нормальной до фебрильной обычно переносится тяжелей, чем собственно жар. Подобно этому, субъективные ощущения, сопровождающие пикообразное повышение АД, зачастую очень дискомфортны и/или болезненны. Наиболее распространенными жалобами являются интенсивная головная боль, головокружение, шум или звон в ушах, специфическая тошнота и слабость, гипергидроз, «приливающий» жар, различные зрительные нарушения (в глазах туман, пятна, потемнение, пелена и т.д.), а также тревога, панический страх смерти. У лиц с ишемической болезнью сердца на первом плане может быть кардиологическая симптоматика (характерная для приступа стенокардии). Вообще, из всех существующих классификаций гипертонического криза следует рассмотреть лишь одну, — наиболее простую и, вместе с тем, фундаментальную: различают кризы неосложненные и осложненные. Первый случай подразумевает подъем АД в отсутствие подтвержденных хронических заболеваний, когда пациент находится дома, пребывает в обычном состоянии сознания и чувствует себя более-менее удовлетворительно. Но криз однозначно является осложненным (по сути, жизнеугрожающим), если он развивается непосредственно после серьезного хирургического вмешательства или на фоне беременности (риск гестозной преэклампсии или эклампсии), диагностированной ранее феохромоцитомы, аортальной аневризмы, любой энцефалопатии, патологии коронарных артерий. Прогностически грозным симптомом в клинической картине гипертонического криза является нарастающая «центральная» (мозговая) симптоматика: нарушения речи, координации, моторики, ориентации в окружающей обстановке и собственной личности. Нередко прямым следствием осложненного гипертонического криза становятся ОНМК и ТИА (острые нарушения мозгового кровообращения, в частности, транзиторные ишемические атаки), собственно инсульты, инфаркты миокарда и, увы, летальные исходы.
Диагностика
Диагноз устанавливается клинически, с обязательным контролем АД, учетом анамнеза, динамики и всего массива наблюдаемых симптомов (не только сердечнососудистых). В стационарных условиях обязательным же является всестороннее обследование, включая лабораторные анализы крови и мочи, ЭКГ, ЭхоКГ, допплеровское ангиосканирование, по показаниям — ЭЭГ, МРТ, МСКТ в ангиографическом режиме и другие инструментальные исследования.
Лечение
В случае описанного выше неосложненного криза, — особенно если он развивается при наличии тонометра (для постоянного контроля АД) и в присутствии родственников, имеющих представление о доврачебной помощи и способных ее оказать, — реальный риск, возможно, будет не столь высоким, и «опытный» пациент сможет справиться с состоянием самостоятельно. Перечень мер, которые должны приниматься в подобной ситуации, выходит за рамки данной статьи, поскольку является индивидуальным и, вообще говоря, заранее предписывается наблюдающим врачом (если пациенту уже приходилось обращаться за помощью). Наиболее универсальной адекватной реакцией является максимально возможное устранение всех стрессогенных факторов и постельный режим с горячей грелкой в ногах.
Во всех прочих случаях действовать следует автоматически: сначала звонок в «Скорую», потом все остальное. Врачи неотложной помощи в нашей стране, как правило, перегружены и работают в весьма непростых условиях, т.е. вызывать их по поводу оцарапанного мизинца или в назидание провинившемуся мужу, конечно, не стоит. Однако гипертонический криз, легко распознаваемый даже неспециалистом, — состояние действительно неотложное. Даже если все и обойдется, следует помнить о том, что до последнего времени (середина-конец ХХ века, ознаменовавшиеся революционным прогрессом медицины и фармакологии) даже однократно перенесенный криз выступал статистически значимым фактором, резко сокращавшим среднюю продолжительность жизни таких пациентов.
Первая специализированная помощь всегда направлена на быстрое, но, — критически важный момент, — достаточно плавное, прогнозируемое и контролируемое снижение АД (поскольку гипотонический сосудистый коллапс, скажем кратко, еще опаснее криза). По всему миру гипертонические кризы являются одной из самых частых причин вызова неотложной помощи или аналогичных служб спасения. И все же, как показывает печальная статистика, для данной категории больных вызывать «Скорую» следует чаще, а главное – раньше.
С симптоматикой выраженного неосложненного или любого осложненного криза больной должен быть немедленно госпитализирован, и какие бы то ни было пререкания по этому поводу с сотрудниками «Скорой», мягко говоря, неразумны. Кризовое состояние может оказаться затяжным; лечение должно осуществляться в стационарных условиях и носить этиопатогенетический характер. Последнее означает, что терапевтической мишенью является не высокое давление само по себе, а вызвавшие его причины.
Гипертонический криз — 2-ая городская клиническая больница
Повышенное артериальное давление — заболевание весьма распространенное и имеет много причин (и не меньше проявлений). Но вне зависимости от причины заболевания, практически при любой форме артериальной гипертензии может быть своеобразная форма обострения заболевания — гипертонический криз.
Гипертонический криз — это внезапный и выраженный (значительно выше обычного уровня) подъем АД, сопровождающийся появлением или усугублением признаков нарушения мозгового или коронарного кровоснабжения.
Гипертонический криз может развиться при любой степени артериальной гипертензии или при симптоматической артериальной гипертензии. Иногда гипертонический криз может возникнуть и у здорового человека. Кризовое состояние обычно провоцируют:
· психоэмоциональные перегрузки
· перемена погоды
· злоупотреблением кофе, алкогольными напитками
· гормональными нарушениями
· отменой ранее принимавшихся гипотензивных препаратов
· заболеваниями мозга (инсульт), сердца (инфаркт миокарда, приступ стенокардии), почек.
Признаки гипертонического криза:
· внезапное начало в течение нескольких минут или 1-3 часов
· уровень артериального давления индивидуально высокий ( у одного пациента это уровень 240/120, у другого – 130/90). Это зависит от исходного уровня артериального давления. Если у пациента постоянно низкий уровень давления, даже небольшое его повышение может вызвать гипертонический криз
· наличие жалоб со стороны сердца (боли в сердце, сердцебиения)
· наличие жалоб со стороны мозга (головные боли, головокружения, различные нарушения зрения)
· наличие жалоб со стороны вегетативной нервной системы (озноб, дрожь, потливость, чувство прилива крови к голове, чувство нехватки воздуха и т.д.).
Достаточно часто гипертонический криз развивается при феохромоцитоме (гормонально-активная опухоль мозгового вещества надпочечников, которая иногда локализуется вне надпочечников — в легких, мочевом пузыре и других органах). Гипертензия, являющаяся кардинальным признаком, в зависимости от активности опухоли может быть в виде криза или постоянной. При кризовом выбросе гармонов опухолью возникают пульсирующая головная боль, потливость, боль в груди или животе, ощущение страха смерти. Возможны судорожные сокращения мышц голеней, тошнота и рвота. Во время приступа или криза у больного наблюдаются сильное потоотделение и бледность кожи. Зрачки расширены, конечности холодные, артериальное давление повышено (до 240/140 мм рт. ст.). Иногда имеет место гипертермия. После приступа наступает резкая слабость. В данном случае нужно незамедлительно обратиться к врачу, отличительной чертой кризов при феохромоцитоме является отсутствие других причин гипертензии, например молодой возраст, частые приступы гнева без всякой причины.
По классификации зарубежных авторов все кризы делятся на осложненные и неосложненные:
Неосложненные кризы – без поражения «органов-мишеней». Такой криз все же представляет угрозу для жизни пациента. Артериальное давление необходимо снизить в течение нескольких часов.
Осложненные кризы – с поражением «органов-мишеней». Органы-мишени это те органы, которые в большей или меньшей степени страдают при данном заболевании. При артериальной гипертензии это сердце, мозг, сосуды, почки. Такие кризы представляют опасность для жизни больного и требуют немедленного в течение 1 часа снижения артериального давления. При длительном течении такого криза могут возникнуть осложнения со стороны сердца (инфаркт миокарда, острая недостаточность левого желудочка, нестабильная стенокардия, аритмии), сосудов (расслаивающая аневризма аорты, кровотечения), мозга (инсульт, транзиторная ишемическая атака, острая гипертензивная энцефалопатия), почек (острая почечная недостаточность).
Хотелось бы обратить внимание пожилых людей, страдающих гипертонической болезнью, на то, что, если систематически принимать лекарства и регулярно, хотя бы раз в месяц, посещать врача, кризов, как правило, не бывает. А из этого следует, что основная мера профилактики гипертонических кризов заключается в том, чтобы ни в коем случае не прерывать назначенного врачом лечения. Поводом к этому не должны быть ни командировка, ни поездка в отпуск, на дачу, ни путешествие поездом или перелет самолетом из одного региона страны в другой. Наоборот, в это время надо с особой тщательностью соблюдать все назначения врача, чтобы отклонение от обычного ритма жизни и сопряженные с этим неизбежные волнения не привели к резкому подъему артериального давления.
Некоторые пациенты не придают значения совету врача ограничивать соль, А этой рекомендации следует придерживаться обязательно! И не только потому, что хлористый натрий (поваренная соль) способствует повышению сопротивления стенок сосудов кровотоку, а стало быть, и повышению артериального давления. Известно, что после соленой пищи хочется пить, а избыточное потребление жидкости увеличивает объем циркулирующей крови, из-за чего также повышается артериальное давление.
И конечно же, ни капли алкоголя! Вызывая сначала некоторое расширение сосудов, он затем приводит к их резкому спазму со всеми вытекающими последствиями, порой трагическими. Спазм сосудов, причем стойкий, вызывает и никотин. Думаю, что вывод напрашивается сам собой.
Посоветуйтесь с врачом, какие лекарства и в каких дозах вам следует принимать для профилактики гипертонического криза накануне резких изменений погоды.
Лечение гипертонического (гипертензивного) криза.
При неосложненных кризах обычно помогает прием 1-2 таблеток каптоприла, нифедипина, катапрессана под язык. Если это не помогает, вводят внутривенно дибазол, обзидан, клофелин, нитропруссид натрия, нимодипин, фуросемид. Все осложненные кризы обязательно должны быть госпитализированы.
Для профилактики кризов необходимо постоянно лечить артериальную гипертензию, выяснить условия и причины возникновения кризовых состояний и избегать их!
Подготовила: Альферович А.С.
Врач-интерн (анестезиолог-реаниматолог) 2 ГКБ
Управление гипертоническими кризисами
US Pharm. 2009; 34 (5): HS-8-HS-12.Гипертония — одно из наиболее распространенных хронических заболеваний в Соединенных Штатах, которым страдают 29% людей старше 18 лет. 1 Гипертония — установленный фактор риска сердечно-сосудистых, цереброваскулярных и почечных заболеваний. 2 Сильное повышение артериального давления (АД) может привести к острому поражению органов-мишеней со значительной заболеваемостью или смертностью. 3
Гипертонический криз встречается у широкого круга пациентов и бывает разной степени тяжести. 4 Своевременное распознавание, оценка и соответствующее лечение этих состояний имеют решающее значение для предотвращения необратимого повреждения органов-мишеней. 5 В этой статье рассматривается текущее понимание гипертонических кризов, оценка риска поражения органов-мишеней у пациента, стратегии снижения АД и широко используемые терапевтические агенты.
Обзор
Объединенный национальный комитет по профилактике, выявлению, оценке и лечению высокого кровяного давления не дает специального определения гипертонический криз . 2 Кризис обычно считается наступлением, когда систолическое АД (САД) превышает 180 мм рт. Ст. Или диастолическое АД (ДАД) превышает 120 мм рт. 2 Гипертонический криз далее классифицируется как неотложной гипертонической болезни (присутствует острое поражение органов-мишеней) или неотложной гипертонической болезни (острое поражение органов-мишеней отсутствует). 6 При составлении терапевтического плана важно различать гипертонические позывы и неотложные состояния.
Несмотря на растущие знания и успехи в лечении хронической гипертонии, по оценкам, от 1% до 2% пациентов с гипертонией в какой-то момент жизни будут иметь неотложную гипертоническую болезнь. 4 Большинство пациентов, обращающихся за неотложной гипертонической болезнью, ранее имели диагноз артериальной гипертензии и получали антигипертензивные препараты. 7 Часто (более чем в 50% случаев) пациенты, которые обращаются в неотложную помощь по поводу артериальной гипертонии, плохо соблюдали режим антигипертензивной терапии в какой-то момент в течение предыдущей недели. 7,8 Частота эпизодов неотложной гипертонической болезни наиболее высока среди пожилых людей, афроамериканцев и лиц с более низким социально-экономическим статусом, причем мужчины страдают вдвое чаще, чем женщины. 8,9 Пациенты с тяжелой гипертензией могут составлять до 25% всех посещений городских отделений неотложной помощи. 4
Патофизиология
У большинства пациентов наблюдается стойкое повышение АД в результате эссенциальной или вторичной гипертензии в течение многих лет, прежде чем у них проявится гипертонический криз. 7 Причина резкого и быстрого повышения АД до конца не изучена, но предполагается, что резкое повышение системного сосудистого сопротивления вызывается гуморальными вазоконстрикторами. 3 Последующее повышение АД вызывает механический стресс и повреждение эндотелия, что приводит к активации каскада свертывания и тромбоцитов; это приводит к отложению фибрина и, следовательно, к фибриноидному некрозу артериол. 3 Этот процесс вызывает ишемию органа-мишени и запускает высвобождение дополнительных вазоактивных медиаторов, которые создают цикл продолжающегося повреждения. 3,10 Кроме того, часто активируется ренин-ангиотензиновая система, что приводит к дальнейшему сужению сосудов и выработке провоспалительных цитокинов. 10 Все эти механизмы способствуют быстро прогрессирующей гипоперфузии, ишемии и дисфункции органов-мишеней, которые определяют неотложную гипертоническую болезнь.
Оценка и управление
Клинические симптомы, наблюдаемые у пациента с неотложной гипертонической болезнью, напрямую связаны с конкретной дисфункцией органа-мишени, которая произошла ( ТАБЛИЦА 1 ). 4-6 Пациенты часто обращаются за оценкой с новой жалобой, связанной с их повышенным АД. 7 Проявления дисфункции органов-мишеней варьируются от пациента к пациенту. Необходимо провести быструю сортировку пациентов и оценку врача, чтобы определить потенциальное продолжающееся повреждение органов-мишеней. Необходимо провести физикальное обследование, которое включает оценку пульса на всех конечностях, аускультацию легких на предмет возможного отека легких, выявление сердечных скачков или шумов, а также тщательное неврологическое обследование и обследование глазного дна. 5 Фармацевты могут помочь в составлении медицинской карты, в которой основное внимание уделяется истории гипертонии.Желательно оценить соблюдение пациентом режима текущего приема антигипертензивных препаратов и узнать, сколько времени прошло с момента приема последней дозы. Полный скрининг истории приема лекарств, включая использование безрецептурных препаратов, является обязательным для выявления возможных вторичных причин повышения АД.
Ведение неотложной гипертонической болезни отличается от таковой при неотложной гипертонической болезни, поскольку отсутствует острое повреждение органов-мишеней. У этих пациентов повышенное АД может свидетельствовать об остром распознавании хронической гипертензии.Использование пероральных препаратов для постепенного снижения АД в течение 24-48 часов (ч) — лучший подход к лечению. 11 Быстрое снижение АД может быть связано со значительной заболеваемостью гипертоническими позывами, вызванными внезапными изменениями перфузионного давления и притупленным ауторегуляторным ответом при длительной гипертензии. 6
При неотложной гипертонической болезни повреждение органа-мишени уже присутствует. У этих пациентов существует измененная ауторегуляция; следовательно, быстрая и чрезмерная коррекция АД может еще больше снизить перфузию и способствовать дальнейшему повреждению. 6 Неотложную помощь при гипертонической болезни лучше всего лечить с помощью непрерывной инфузии титруемого гипотензивного средства короткого действия. 5 Пациента следует вести в отделении интенсивной терапии под тщательным наблюдением, и следует рассмотреть возможность использования артериальной линии для получения точных показаний АД. Цель состоит не в том, чтобы быстро снизить АД до уровня ниже 140/90 мм рт. скорее, первоначальной целью является контролируемое снижение среднего артериального давления (САД = [2 x ДАД + САД] / 3) до 25% в течение нескольких минут или часов.Если состояние пациента стабильно, можно попытаться снизить его до 160/110 мм рт. Ст. В течение следующих 2-6 часов. Если состояние пациента остается стабильным при таком снижении, можно медленно попытаться нормализовать АД до целевых значений с помощью пероральных препаратов в течение следующих 24-48 часов. 2
Фармакотерапия
Существует ряд препаратов для лечения гипертонического криза. 12 Выбор агента в данной ситуации будет зависеть от клинического сценария.Пероральные агенты, такие как клонидин и каптоприл, полезны при лечении гипертонических позывов; Титрируемые парентеральные агенты предпочтительны при лечении неотложной гипертонической болезни. 6,11 Нифедипин немедленного высвобождения потенциально опасен для пациентов с гипертоническими кризами и не рекомендуется. 13 Из-за непредсказуемой фармакодинамики следует избегать сублингвального и внутримышечного введения всех лекарств, используемых для лечения гипертонических кризов. Ниже приводится сводка рекомендуемых внутривенных антигипертензивных средств (см. Также ТАБЛИЦА 2 ).
Эсмолол: Это быстродействующий парентеральный кардиоселективный бета-блокатор 1 -адренергических рецепторов. Его начало действия находится в пределах 60 секунд (с), а его продолжительность действия составляет от 10 до 20 минут (мин). 14 Метаболизм эсмолола происходит посредством быстрого гидролиза сложноэфирных связей эстеразами красных кровяных телец (RBC); это не зависит от функции почек или печени. 14 Эсмолол вводят в нагрузочной дозе 250-500 мкг / кг в течение 1 мин, затем следует инфузия, начиная с 25-50 мкг / кг / мин и титруя от 25 до 50 мкг / кг / мин до 300 мкг / кг. мкг / кг / мин по мере необходимости.Эсмолол особенно полезен при тяжелой послеоперационной гипертензии из-за его быстрого действия и титруемости. 15 Как и другие бета-адреноблокаторы, эсмолол противопоказан пациентам с астмой, тяжелой брадикардией, тяжелой сердечной блокадой первой степени и неконтролируемой сердечной недостаточностью.
Фенолдопам: Фенолдопам является быстродействующим парентеральным агонистом периферических рецепторов дофамина-1. Активация рецепторов дофамина-1 вызывает расширение сосудов коронарных, почечных, брыжеечных и периферических артерий. 16 Фенолдопам начинает действовать в течение 5 минут, а максимальный эффект достигается через 15 минут; его продолжительность действия 30 мин. 17 Рекомендуемая начальная начальная доза составляет 0,1 мкг / кг / мин, и ее можно титровать от 0,05 до 0,1 мкг / кг / мин с 15-минутными интервалами до максимального значения 1,6 мкг / кг / мин. Фенолдопам улучшает клиренс креатинина, скорость потока мочи и экскрецию натрия у пациентов с тяжелой гипертензией с нормальной или нарушенной функцией почек, но эти результаты не были задокументированы для снижения заболеваемости и смертности. 18,19 Побочные эффекты минимальны и могут включать тахикардию, приливы, головокружение или головную боль. 17 Поскольку фенолдопам вызывает дозозависимое повышение внутриглазного давления, его следует с осторожностью применять пациентам с глаукомой.
Лабеталол: Этот препарат представляет собой комбинированный неселективный блокатор бета-адренорецепторов и селективный альфа-блокатор 1 -адренергических рецепторов. Бета: альфа-антагонизм лабеталола внутривенно составляет примерно 7: 1. 20 Смешанный антагонизм адренергических рецепторов проявляется в снижении периферического сосудистого сопротивления, не вызывая рефлекторной тахикардии и потенциально вызывая брадикардию. Антигипертензивный эффект лабеталола начинается через 2–5 минут после в / в введения, достигает максимума через 5–15 минут и длится от 3 до 6 часов. 20 Длительная продолжительность действия лабеталола позволяет вводить его в нагрузочной дозе 20 мг с последующими повторными возрастающими дозами от 20 до 80 мг с 10-минутными интервалами до достижения желаемого АД, вплоть до максимальной кумулятивной дозы 300 мг.В качестве альтернативы, после начального болюсного введения может быть эффективной инфузия 1-2 мг / мин с титрованием до желаемого АД. Из-за его мощных неселективных бета-адренергических эффектов лабеталол следует избегать у пациентов с астмой, неконтролируемой сердечной недостаточностью, синусовой брадикардией или блокадой сердца большей, чем первая степень.
Никардипин: Этот препарат представляет собой дигидропиридиновый блокатор кальциевых каналов второго поколения с высокой сосудистой селективностью и сильной церебральной и системной сосудорасширяющей активностью.Начало действия никардипина внутривенно составляет от 5 до 15 минут, а продолжительность действия — от 40 до 60 минут. 21 Начальная скорость инфузии составляет 5 мг / час, увеличиваясь на 2,5 мг / час каждые 5 минут до максимальной 15 мг / час. Никардипин имеет несколько серьезных побочных эффектов. В клинических испытаниях наиболее частыми побочными эффектами были тромбофлебит, головная боль, приливы, тахикардия, головокружение и тошнота. 22,23
Нитроглицерин: Нитроглицерин является сильнодействующим венозным расширителем, но он влияет на артериальный тонус только в высоких дозах.Его начало действия составляет 1-2 мин, а продолжительность действия — 5-10 мин. 24 Начальная скорость инфузии составляет от 5 до 10 мкг / мин, и ее следует титровать до достижения эффекта до дозы 100 мкг / мин. Нитроглицерин ограничен своими побочными эффектами: тахифилаксией, развивающейся при длительном применении, и головной болью. Из-за его благоприятного воздействия на коллатеральный коронарный кровоток нитроглицерин следует рассматривать у пациентов с неотложной гипертонической болезнью, связанной с ишемией миокарда. 25
Нитропруссид: Нитропруссид натрия является сильнодействующим артериальным и венозным вазодилататором, уменьшающим как преднагрузку, так и постнагрузку.Этот агент имеет начало действия секунд, продолжительность действия 1-2 мин и период полувыведения из плазмы 3-4 мин. 26 Начальная доза составляет 0,25 мкг / кг / мин, титруется на 0,25 мкг / кг / мин каждые 5 минут до максимальной дозы 8 мкг / кг / мин. У пациентов может развиться тахифилаксия к нитропруссиду при длительном применении; для этого требуются более высокие дозы, чем первоначально установленные для аналогичного контроля АД.
Потенциальная проблема с нитропруссидом заключается в том, что он содержит 44% цианида по весу. 27 Цианид высвобождается в зависимости от дозы по мере разложения нитропруссида.Цианид метаболизируется в печени до тиоцианата — реакция, которая требует наличия достаточного количества тиосульфата — и тиоцианат выводится почками. 28 Здоровый человек может адекватно устранить цианид, производимый инфузией нитропруссида со скоростью до 2 мкг / кг / мин. Более высокие показатели, особенно у пациентов, нуждающихся в длительной терапии или с сопутствующей дисфункцией почек или печени, связаны с большим риском токсичности цианида. 27,28 Это увеличение потенциальной токсичности можно компенсировать добавлением тиосульфата натрия. 29,30
Современные методы контроля уровня цианида нечувствительны. Терапию следует прекратить, если у пациента развиваются признаки отравления цианидом, включая тахикардию, метаболический ацидоз, изменение сознания, кому, судороги и остановку сердца. 27,28 Тиоцианатная токсичность, которая встречается чаще, чем цианидная токсичность, вызывает особую озабоченность у пациентов с почечной недостаточностью, получающих длительные инфузии. Токсичность тиоцианата может вызвать слабость, гиперрефлексию, спутанность сознания, психоз, шум в ушах, судороги и кому. 26 Мониторинг уровня тиоцианата не рекомендуется, если у пациента нет почечной недостаточности и он получает терапию более пары дней. Прием нитропруссида следует прекратить, если уровень тиоцианата достигает 12 мг / дл. 26
Клевидипин: Это средство представляет собой дигидропиридиновый блокатор кальциевых каналов третьего поколения с профилем ультракороткого действия. Селективный артериолярный вазодилататор, клевидипин действует, избирательно подавляя приток внеклеточного кальция через канал L-типа, расслабляя гладкие мышцы мелких артерий и снижая периферическое сосудистое сопротивление. 31 Он быстро метаболизируется эстеразами эритроцитов, с начальным периодом полувыведения 1 мин, и на него не влияют изменения функции почек или печени. 32 Несколько небольших исследований показали, что клевидипин эффективен для контроля послеоперационной гипертензии и у пациентов с тяжелой гипертензией, получающих лечение в отделении неотложной помощи. 33-36 Нет крупных рандомизированных контролируемых исследований, посвященных изучению роли клевидипина при неотложных состояниях гипертонии, но его фармакокинетические свойства сделали его агентом, представляющим интерес.
Клевидипин доступен в виде эмульсии для инъекций с концентрацией 0,5 мг / мл. Противопоказан пациентам с аллергией на сою или яйца. Поскольку содержание липидов составляет 2 ккал / мл, препарат следует применять с осторожностью у пациентов с нарушениями липидного обмена. 31 Начальная доза составляет 1-2 мг / ч, затем титруется на 1-2 мг / ч вначале с интервалами 90 с, а затем с 5-минутными интервалами, когда АД приближается к целевому; максимальная доза не должна превышать 32 мг / ч. Следует тщательно учитывать общую липидную нагрузку, и общий вводимый объем за 24 часа не должен превышать 1000 мл.
Роль фармацевтов
Фармацевты могут иметь ряд положительных эффектов при лечении пациентов с гипертоническими кризами. Во-первых, фармацевты должны помочь определить состояние болезни и собрать историю приема лекарств. Имея так много доступных терапевтических вариантов, фармацевты могут помочь решить, какой агент будет наиболее эффективным и подходящим в конкретном клиническом сценарии. Фармацевты должны указать правильные начальные дозировки, дать рекомендации по титрованию и сообщить о возможных побочных эффектах, которые необходимо контролировать.Поскольку чрезмерно агрессивное снижение АД может вызвать дальнейшее повреждение органов-мишеней, фармацевты должны принимать участие в разработке терапевтических конечных точек и помогать в мониторинге промежуточных измерений АД. Наконец, основной причиной гипертонического криза является плохое соблюдение поддерживающих антигипертензивных препаратов. Фармацевты должны заранее следить за тем, чтобы поддерживающие схемы были подходящими, упрощенными и управляемыми для пациентов при выписке или приближающихся к ней.
Заключение
У пациентов с гипертоническим кризом наблюдается резкое повышение АД, что может привести к обширной заболеваемости и даже смертности при неправильном лечении гипертонии.Подходящий терапевтический подход в конкретном случае зависит от клинической картины пациента. У пациентов с гипертоническими позывами отсутствуют повреждения органов-мишеней, и их можно лечить пероральными препаратами, которые постепенно снижают АД до целевого в течение периода от нескольких часов до нескольких дней. С другой стороны, неотложные состояния при гипертонической болезни требуют интенсивного наблюдения в отделении интенсивной терапии и внутривенной терапии с целью остановить прогрессирование поражения органов-мишеней. Благодаря своему опыту в получении историй приема лекарств и знанию вариантов фармакотерапии фармацевты могут оказать положительное влияние на лечение пациентов с гипертоническими кризами.
ССЫЛКИ
1. Остчега Ю., Юн С.С., Хьюз Дж., Луис Т. . Осведомленность, лечение и контроль гипертонии — сохраняющиеся различия у взрослых: США, 2005-2006 гг. . NCHS Data Brief No. 3. Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения; 2008 г.
2. Чобанян А.В., Бакрис Г.Л., Блэк Х.Р. и др. Седьмой отчет Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления: отчет JNC 7. JAMA . 2003; 289: 2560-2572.
3. Оулт М.Дж., Элродт АГ. Патофизиологические события, приводящие к органным эффектам острой гипертензии. Am J Emerg Med . 1985; 3 (приложение 6): 10-15.
4. Zampaglione B, Pascale C, Marchisio M, et al. Ургентные и неотложные состояния при гипертонической болезни. Распространенность и клинические проявления. Гипертония . 1996; 27: 144-147.
5. Марик П.Е., Варон Дж. Гипертонический криз: проблемы и лечение. Сундук . 2007; 131: 1949-1962.
6. Видт Д.Г. Гипертонические кризы: неотложные и неотложные. J Clin Hypertens (Гринвич) . 2004; 6: 520-525.
7. Tisdale JE, Huang MB, Borzak S. Факторы риска гипертонического криза: важность амбулаторного контроля артериального давления. Фам Прак . 2004; 21: 420-424.
8. Беннетт Н.М., Ши С. Неотложная помощь при гипертонии: критерии случая, социально-демографический профиль и предыдущая помощь в 100 случаях. Am J Public Health . 1988; 78: 636-640.
9. Lip GY, Beevers M, Potter JF, Beevers DG.Злокачественная гипертензия у пожилых людей. QJM . 1995; 88: 641-647.
10. Wallach R, Karp RB, Reves JG, et al. Патогенез пароксизмальной гипертензии, развивающейся во время и после операции коронарного шунтирования: исследование гемодинамических и гуморальных факторов. Ам Дж. Кардиол . 1980; 46: 559-565.
11. Gales MA. Пероральные гипотензивные средства при позывах к гипертонии. Энн Фармакотер . 1994; 28: 352-358.
12. Hirschl MM. Рекомендации по медикаментозному лечению гипертонических кризов. Наркотики . 1995; 50: 991-1000.
13. Fami MJ, Ho NT, Mason CM. Еще одно сообщение о побочных реакциях на нифедипин немедленного высвобождения. Фармакотерапия . 1998; 18: 1133-1135.
14. Бенфилд П., Соркин Э.М. Эсмолол. Предварительный обзор его фармакодинамических и фармакокинетических свойств и терапевтической эффективности. Наркотики . 1987; 33: 392-412.
15. Gray RJ, Bateman TM, Czer LS, et al. Использование эсмолола при артериальной гипертензии после кардиохирургических вмешательств. Ам Дж. Кардиол .1985; 56: 49F-56F.
16. White WB, Radford MJ, Gonzalez FM, et al. Селективная терапия агонистом дофамина-1 при тяжелой артериальной гипертензии: эффекты фенолдопама внутривенно. J Am Coll Cardiol. 1988; 11: 1118-1123.
17. Munger MA, Rutherford WF, Anderson L, et al. Оценка внутривенного введения мезилата фенолдопама при лечении тяжелой системной гипертензии. Crit Care Med . 1990; 18: 502-504.
18. Эллиотт В.Дж., Вебер Р.Р., Нельсон К.С. и др. Почечные и гемодинамические эффекты фенолдопама внутривенно по сравнению с нитропруссидом при тяжелой гипертензии. Тираж . 1990; 81: 970-977.
19. Шустерман Н.Х., Эллиотт В.Дж., Уайт В.Б. Фенолдопам, но не нитропруссид, улучшает функцию почек у пациентов с тяжелой гипертонией и нарушением функции почек. Ам Дж. Мед . 1993; 95: 161-168.
20. Маккарти Е.П., Блумфилд СС. Лабеталол: обзор его фармакологии, фармакокинетики, клинического применения и побочных эффектов. Фармакотерапия . 1983; 3: 193-219.
21. Сингх Б.Н., Джозефсон М.А. Клиническая фармакология, фармакокинетика и гемодинамические эффекты никардипина. Am Heart J . 1990; 119: 427-434.
22. Валлин JD. Внутривенное введение никардипина гидрохлорида: лечение пациентов с тяжелой артериальной гипертензией. Am Heart J . 1990; 119: 434-437.
23. Neutel JM, Smith DH, Wallin D, et al. Сравнение внутривенного введения никардипина и нитропруссида натрия при немедленном лечении тяжелой гипертензии. Am J Hypertens . 1994; 7: 623-628.
24. Фрэнсис Г.С. Сосудорасширяющие средства в отделении интенсивной терапии. Am Heart J .1991; 121: 1875-1878.
25. Flaherty JT, Magee PA, Gardner TL, et al. Сравнение внутривенного введения нитроглицерина и нитропруссида натрия для лечения острой гипертензии, развивающейся после операции аортокоронарного шунтирования. Тираж . 1982; 65: 1072-1077.
26. Friederich JA, Butterworth JF. Нитропруссид натрия: двадцать лет и неумолимое. Анест Аналг . 1995; 81: 152-162.
27. Риндон Дж. П., Слоан Е. П.. Цианидная токсичность нитропруссида натрия: риски и управление. Энн Фармакотер . 1992; 26: 515-519.
28. Робин Э.Д., МакКоли Р. Отравление цианидом, связанное с нитропруссидом. Время (давно просроченное) для срочных эффективных вмешательств. Сундук . 1992; 102: 1842-1845.
29. Зал VA, Guest JM. Отравление цианидом, вызванное нитропруссидом натрия, и профилактика с помощью профилактики тиосульфатом натрия. Am J Crit Care . 1992; 1: 19-25.
30. Баскин С.И., Горовиц А.М., Нилли Е.В. Антидотное действие нитрита натрия и тиосульфата натрия при отравлении цианидами. Дж. Клин Фармакол . 1992; 32: 368-375.
31. Информация о назначении эмульсии для инъекций клевипрекса (бутират клевидипина). Клейтон, Северная Каролина: Хоспира, Инк; Август 2008 г.
32. Ericsson H, Bredberg U, Eriksson U, et al. Фармакокинетика и артериовенозные различия в концентрации клевидипина после краткосрочного и длительного внутривенного вливания у здоровых добровольцев. Анестезиология . 2000; 92: 993-1001.
33. Леви Дж. Х., Манкао М.Ю., Гиттер Р. и др. Клевидипин эффективно и быстро контролирует артериальное давление до операции у кардиохирургических пациентов: результаты рандомизированного плацебо-контролируемого исследования эффективности клевидипина, оценивающего его предоперационный антигипертензивный эффект в кардиохирургии-1. Анест Аналг . 2007; 105: 918-925.
34. Singla N, Warltier DC, Gandhi SD, et al. Лечение острой послеоперационной гипертензии у кардиохирургических пациентов: исследование эффективности клевидипина, оценивающее его послеоперационный антигипертензивный эффект в кардиохирургии-2 (ESCAPE-2), рандомизированное двойное слепое плацебо-контролируемое исследование. Анест Аналг . 2008; 107: 59-67.
35. Аронсон С., Дайк С.М., Стирер К.А. и др. Испытания ECLIPSE: сравнительные исследования клевидипина с нитроглицерином, нитропруссидом натрия и никардипином для лечения острой гипертензии у кардиохирургических пациентов. Анест Аналг . 2008; 107: 1110-1121.
36. Поллак К.В., Варон Дж., Гаррисон Н.А. и др. Клевидипин, блокатор дигидропиридиновых кальциевых каналов, вводимый внутривенно, безопасен и эффективен для лечения пациентов с острой тяжелой гипертензией. Ann Emerg Med. 2009; 53: 329-338.
Чтобы прокомментировать эту статью, обращайтесь [email protected].
границ | Гипертонический кризис у детей: обзор
Введение
Гипертонический криз может нанести большой вред детскому населению.Поскольку гипертонический криз может быстро прогрессировать, поражение органов-мишеней необходимо своевременно выявлять и одновременно лечить. Гипертонический криз определяется как острый эпизод сильно повышенного артериального давления с возможностью повреждения органов-мишеней, часто превышающих пределы, известные для гипертонии II стадии (1–7). Несмотря на то, что не существует конкретных предельных значений артериального давления для гипертонического криза у педиатрических пациентов (таблица 1), как и у взрослого населения, гипертонический криз — это прежде всего клинический диагноз, который следует заподозрить у любого педиатрического пациента с артериальным давлением на уровне или превышение пределов гипертонической болезни II стадии.Хотя точная распространенность гипертонического криза еще не известна, потенциальные опасности гипертонического криза в виде поражения органов хорошо известны (8, 9). Гипертонический криз можно подразделить на подклассы гипертонических позывов, при которых отсутствуют признаки повреждения органов-мишеней, и неотложной гипертонической болезни, при которых присутствуют признаки повреждения органов-мишеней. Хотя гипертонический криз может быть результатом первичной гипертонии, вторичные причины чаще всего обнаруживаются у педиатрических пациентов с гипертоническим кризом.Ведение пациентов с подозрением на гипертонический криз сводится к снижению артериального давления в острых условиях при выявлении и лечении основной причины, чтобы предотвратить повреждение органов (10–14). Здесь мы рассматриваем текущее понимание эпидемиологии, патофизиологии, диагностики и лечения гипертонического криза в педиатрической популяции, а также последние обновления и разработки, которые находятся на горизонте.
Таблица 1 .Рекомендации по диагностике и стадированию гипертонической болезни у детей.
Эпидемиология
Эпидемиологию гипертонического криза у детей трудно определить из-за различий в диагностических критериях и недостатка соответствующей литературы. В недавнем исследовании, проведенном Национальным обследованием здоровья и питания (NHANES) среди пациентов младшего и подросткового возраста, было обнаружено, что заболеваемость гипертоническим кризом составляет от 1 до 4% (15). Несколько ретроспективных исследований, проведенных в отделении неотложной помощи (ER), показали, что распространенность гипертонического криза среди пациентов с АГ составляет от 16 до 54% (16, 17).Напротив, исследование, проведенное в специализированном центре третичной медицинской помощи Hari et al. показали, что только 0,14% имели гипертонический криз с осложнениями поражения органов-мишеней во время обследования (17).
Аналогичным образом, перекрестное одноцентровое исследование, проведенное в Хьюстоне, штат Техас, установило, что распространенность гипертонического криза среди детей составляет всего 0,6% (18). Учитывая широкий диапазон распространенности гипертонического криза в педиатрической популяции, необходимы более многоцентровые исследования для точного определения истинной распространенности гипертонического криза в этой популяции.
Этиология
Причины гипертонического криза аналогичны причинам детской гипертонии, обе из которых многофакторны и зависят от возраста пациента. В педиатрической популяции, особенно в более молодом возрасте, 70–85% гипертонии вызвано основной вторичной причиной. Из всех вторичных причин, способствующих гипертоническому кризу, наиболее частыми причинами являются заболевания паренхимы почек и коарктация аорты (19). В частности, новорожденные часто страдают тромбозом / стенозом почечной артерии, врожденными пороками развития почек и коарктацией аорты, тогда как у детей старше 6 лет часто обнаруживается заболевание паренхимы почек и стеноз почечной артерии как вторичные причины гипертонии (20). .При отсутствии почечных и врожденных сердечных причин необходимо знать ранее неустановленные эндокринологические причины. Эндокринные патологии, такие как феохромоцитома, параганглиомы и моногенные причины гипертонии (рис. 1), которые включают нарушения регуляции почек и надпочечников, могут привести к вторичной гипертонии и последующему гипертоническому кризу в педиатрической популяции. Бремя случаев острой гипертонии среди подростков является конечным результатом несоблюдения назначенных лекарств, резкой отмены гипотензивных препаратов и злоупотребления психоактивными веществами с кокаином и амфетаминами, а также безрецептурными препаратами, содержащими фенилпропаноламин, псевдоэфедрин, и нестероидные противовоспалительные препараты (21–27).Хотя первичная АГ является причиной 90% гипертонии среди подростков, она редко перерастает в кризис, и поэтому гипертонический криз в подростковой популяции чаще всего является следствием вторичной АГ (28–30). Интересно отметить, что недавние рекомендации AAP исключили детей с ожирением для установления пороговых значений, связанных с возрастом, полом и ростом, для диагностики гипертонии в педиатрической популяции. Поскольку ожирение связано с более высокими показателями АД, вполне возможно, что у детей или подростков с ожирением (пороговые значения> 13 лет, как у взрослых) может быть АД> пороговых значений стадии 2.При отсутствии неотложной гипертонической болезни или признаков и симптомов поражения органов-мишеней эти пациенты будут представлять уникальные диагностические проблемы и, таким образом, подчеркивают важность получения полного обследования у тех, кто подозревается в гипертоническом кризе.
Рисунок 1 . Патофизиология гипертонического криза.
Патофизиология
Патофизиология и механизмы, способствующие повышению АД, схожи как при неотложной гипертонической болезни, так и при неотложной помощи, хотя у пациентов с неотложной гипертонической болезнью АД выше, чем при неотложной помощи (9).Следовательно, гипертонический криз можно понять по всему спектру, с гипертоническими позывами на нижнем уровне, без какого-либо повреждения органов, и экстренной ситуацией на более высоком уровне с наличием повреждения органов-мишеней. Гипертонический криз — это конечный результат сложной интеграции многих факторов. Хотя патофизиология гипертонического криза зависит от каждой основной причины, она часто включает в себя сужение сосудов и нарушение механизмов ауторегуляции в кровеносных сосудах (31). Кроме того, вовлечены ренин-ангиотензин-альдостероновая система (РААС), медиаторы воспаления и окислительный стресс, как показано на Рисунке 2 (32–37).Гипертонический криз также может напрямую вызывать физическое повреждение кровеносных сосудов из-за нагрузки на стенки кровеносных сосудов, вызывая фибриноидный некроз, эндотелиальное повреждение и активацию каскада коагуляции (37).
Рисунок 2 . Рекомендации по оценке гипертонического криза.
Артериальное давление: проверка и измерение
При диагностике гипертонического криза крайне важно измерить артериальное давление в острой стадии.В рекомендациях Американской академии педиатрии по гипертонии от 2017 года подчеркиваются важные аспекты измерения артериального давления, включая внимание к размеру манжеты, а также выбор подходящего метода измерения, предпочтительно аускультативный (ручной) метод, а не осциллометрический (автоматический), когда это возможно (38, 39). ). Поскольку оптимальный возраст для начала скрининга артериального давления в настоящее время еще не установлен, в настоящее время рекомендуется, чтобы педиатрические пациенты в возрасте от 3 лет и старше ежегодно измеряли артериальное давление, поскольку они потенциально могут выявить бессимптомную артериальную гипертензию и предотвратить прогрессирование гипертонического криза (38).
Клинические характеристики
Клинические проявления гипертонического криза могут быть разнообразными и часто зависят от тяжести поражения органов-мишеней. Таким образом, выявление гипертонического криза может быть сложной задачей, поскольку пациенты могут иметь неспецифические симптомы, которые трудно отличить от других распространенных заболеваний. Гипертонические позывы, также известные как острая тяжелая гипертензия, чаще проявляются неспецифическими симптомами, такими как раздражительность и плохое питание у младенцев, головная боль, тошнота, усталость и головокружение у детей и подростков (40, 41).С другой стороны, неотложная гипертоническая болезнь может проявляться отчетливыми признаками острого неврологического, зрительного, сердечного и почечного повреждения. Из известных проявлений неотложной гипертонической болезни наиболее распространены острые неврологические симптомы, которые являются результатом нарушения гематоэнцефалического барьера, недостаточной доставки кислорода, отека и микрокровоизлияний (42). Эти неврологические симптомы могут быть неспецифическими: 55% пациентов испытывают головные боли, 46% — головокружение и 36% — тошноту / рвоту, как при гипертонических позывах, но также могут проявляться и другими признаками неврологического повреждения, при этом у 16% наблюдаются симптомы. с измененным сознанием и 11–20% приступов (16, 43).Тяжелым неврологическим осложнением гипертонического криза у детей является синдром задней обратимой энцефалопатии (PRES), который в основном включает повреждение затылочно-теменного белого вещества и может распространяться на базальные ганглии, мозжечок и ствол мозга. PRES может иметь широкий спектр проявлений, от незначительных симптомов, таких как головная боль, тошнота, до основных симптомов, таких как изменение мышления, судороги, очаговый неврологический дефицит или слепота (44, 45).
Неотложная гипертоническая болезнь может также вызвать острые визуальные изменения в виде острой ишемической оптической нейропатии, отека диска зрительного нерва, кровоизлияний и корковой слепоты (9).Williams et al. обнаружили, что 18% детей, участвовавших в обследовании тяжелой реноваскулярной АГ, имели повреждение сетчатки (46). Still et al. обнаружили, что у 36% детей с тяжелой гипертензией был отек диска зрительного нерва, в отличие от результатов исследования Wu et al., где 3,6% имели нарушения зрения (9, 47). Кроме того, неотложная гипертоническая болезнь может вызвать ремоделирование сердечно-сосудистой системы в виде гипертрофии левого желудочка (ГЛЖ), что, как следствие, может привести к застойной сердечной недостаточности (ЗСН), проявляющейся такими признаками и симптомами, как одышка, дискомфорт в груди и ритм галопа при аускультации.Несколько исследований показали, что 13–26% пациентов с неотложной гипертонической болезнью имеют ГЛЖ (18, 43). Следует отметить, что в нескольких отчетах о случаях было показано, что гипертонический криз у младенцев и новорожденных может парадоксальным образом проявляться в сочетании с гипотензией и кардиогенным шоком (48, 49). Кроме того, было замечено, что гипертоническое поражение почек может проявляться гематурией, болью в боку и олигурией. У пациентов с односторонним стенозом почечной артерии может развиться гипонатремический гипертензивный синдром (ГГС), проявляющийся полиурией, полидипсией и головными болями, а также другими неврологическими симптомами (50).Выявив ключевые клинические признаки неотложной гипертонической болезни, можно адекватно подготовиться к оценке таких пациентов.
Оценка
Оценка гипертонического криза начинается с пошагового систематического протокола, как показано на Рисунке 3. Это начинается с измерения показателей жизненно важных функций, включая АД, а также анамнеза и физического осмотра.
Рисунок 3 . Схема лечения гипертонического криза.
История и физический экзамен
Сбор анамнеза и физикальное обследование очень важны для выявления основных причин гипертонического криза.Таким образом, анамнез пациента с гипертоническим кризом должен включать подробный отчет обо всех симптомах, анамнезе в прошлом, перинатальном, питательном, психосоциальном, семейном и медикаментозном анамнезе. Медицинский работник также должен расспросить подростков об использовании оральных противозачаточных таблеток, анаболических стероидов и рекреационных препаратов (51). Измерения АД проводятся вручную или автоматически; однако подтверждение отклонений от нормы следует проводить при аускультации. Первоначальная оценка пациента должна быть сосредоточена на оценке повреждения органов-мишеней во время неотложной гипертонической болезни.Системное обследование начинается с оценки сердечно-сосудистой системы на наличие смещения верхушки сердца, скачков, шумов и дополнительных тонов сердца, таких как S3 и S4, или на наличие хрипов в легких. При обследовании брюшной полости основное внимание уделяется наличию любых шумов, конкретно указывающих на сосудистые аномалии почек и признаки застойной гепатомегалии. Неврологическая оценка должна включать обследование психического статуса, рефлексов, зрения, тонуса, а также сенсорных или моторных нарушений. Офтальмоскопия рекомендуется для выявления сужения сосудов сетчатки и отека диска зрительного нерва (52).Сводка результатов физикального обследования с указанием соответствующих причин приведена в Таблице 2 (53–75).
Таблица 2 . Результаты объективного обследования при гипертоническом кризе.
Визуализация и лабораторные исследования
После тщательной клинической оценки первоначальное обследование пациента с гипертоническим кризом должно включать полный анализ крови (ОАК), биохимический анализ сыворотки и анализ мочи, в то время как дальнейшее обследование может быть классифицировано по исследуемой системе органов: сердечная, почечная, надпочечниковая и др. и неврологический.Для кардиологического обследования электрокардиограмма (ЭКГ), эхокардиография (ECHO) и рентгенография грудной клетки (CXR) не были полезны из-за низкой чувствительности этих тестов для выявления сердечно-легочного поражения (67–69). Исследование почек и надпочечников включает определение уровней кортизола, ренина и альдостерона в сыворотке, а также уровней катехоламинов в моче (75). Визуализация почек с использованием компьютерной томографической ангиографии (КТА) или магнитно-резонансной ангиографии (МРА) может использоваться в качестве исследовательского инструмента для оценки стеноза почечной артерии, но не обладает чувствительностью для выявления внутрипаренхимальных стенотических изменений (74, 76).Для оценки степени неврологического поражения, включая оценку внутричерепного кровотечения и PRES, могут потребоваться специализированные тесты, такие как компьютерная томография (КТ) / магнитно-резонансная томография (МРТ) головного мозга (77). Наконец, в случаях с высоким индексом подозрения на злоупотребление наркотиками следует провести токсикологию мочи. Выполнив полное и тщательное обследование, врач может определить причину и перейти к лечению гипертонического криза.
Менеджмент
Общие правила
После оценки, лечение гипертонического криза у детей, как показано на рисунке 3, начинается с одновременного приема антигипертензивных средств быстрого действия без каких-либо противопоказаний к их применению.Основная цель лечения — постепенное снижение АД и предотвращение дисфункции органов-мишеней. У детей и подростков с диагнозом гипертонический криз целью лечения нефармакологической и фармакологической терапией должно быть снижение САД и ДАД до <90-го перцентиля и <130/80 мм рт.ст. у подростков ≥13 лет (12, 13) . Скорость снижения АД должна составлять 25% в течение 6-8 часов, которое постепенно снижается до нормы в течение 24-72 часов, поскольку внезапное резкое снижение артериального давления само по себе может способствовать повреждению органов, вторичному по отношению к ишемии (11, 12 , 20).Различные терапевтические препараты перечислены в таблице 3 и более подробно описаны в следующих разделах. Важно отметить важность мониторинга артериального давления на протяжении всего курса лечения из-за возможности резких падений артериального давления, которые лучше всего измерять с помощью мониторинга внутриартериального артериального давления. Этот метод предпочтителен для детей в критическом состоянии, а также при приеме лекарств, способных вызвать тяжелую гипотензию.
Таблица 3 .Характеристики препаратов для лечения гипертонического криза.
Внутриартериальный мониторинг АД осуществляется путем катетеризации лучевой артерии, что позволяет отслеживать незначительные изменения артериального давления (2). Хотя он позволяет проводить высокоточный мониторинг АД, он связан с повышенным риском дистальной ишемии, вазоспазма и системной инфекции, все из которых можно ограничить с помощью соответствующего оборудования (78).
Парентеральная терапия
Парентеральная терапия имеет решающее значение для ведения неотложной гипертонической болезни, в то время как в случаях неотложной гипертонической болезни можно лечить внутривенными или быстродействующими пероральными гипотензивными средствами.Среди наиболее часто используемых препаратов первого ряда для внутривенного введения — лабеталол, комбинированный альфа- и бета-блокатор, который действует как за счет снижения периферического сосудистого сопротивления, так и за счет своего отрицательного хронотропного эффекта. Хотя его следует избегать у пациентов с астмой и сердечной недостаточностью из-за бета-блокирующего эффекта бронхоспазма, его можно использовать у пациентов с почечной дисфункцией, поскольку он метаболизируется в печени. Однако Thomas et al. показали, что сопутствующее черепно-мозговое повреждение может быть противопоказанием для лабеталола, поскольку оно связано с повышенным риском гипотонии в этой популяции пациентов (79).Точно так же эсмолол является быстродействующим блокатором бета-1, который идеально подходит для пациентов в критическом состоянии с полиорганной недостаточностью. Эсмолол преимущественно используется в случаях гипертонического криза, сопровождающего лечение врожденного порока сердца (12). Никардипин, еще один препарат первого ряда для внутривенного введения, является мощным и быстродействующим блокатором дигидропиридиновых кальциевых каналов (БКК), который снижает артериальное давление за счет снижения периферического сосудистого сопротивления. Никардипин можно вводить в виде непрерывной инфузии или болюсной терапии, и его предпочтительно вводить через центральный доступ из-за риска тромбофлебита при периферическом применении (80).Наконец, клевидипин представляет собой внутривенный БКК ультракороткого действия с быстрым началом действия, который вызывает расширение артериолярных сосудов и имеет дополнительное преимущество в виде упрощенного титрования дозы из-за быстрой инактивации тканевой и кровяной эстеразой, но абсолютно противопоказан пациентам с аллергией на яйца и сою, поскольку а также у пациентов с нарушениями липидного обмена (81). Он оказывает незначительное отрицательное инотропное или хронотропное воздействие на сердце.
Сосудорасширяющие средства также являются эффективными и быстродействующими средствами, которые используются при лечении гипертонического криза.Нитропруссид натрия является препаратом первой линии из этой группы с прямым релаксирующим действием на артериальные и венозные гладкие мышцы и часто используется из-за простоты титрования для предотвращения колебаний АД, его короткого периода полувыведения и, следовательно, быстрого начала и прекращения эффектов. Однако он может вызывать метгемоглобинемию, а также токсичность цианидов и тиоцианатов (82). Другим широко используемым сосудорасширяющим средством является гидралазин, артериальный расширитель, который используется из-за его быстрого действия при приготовлении непрерывной инфузии с внутривенными средствами.При неотложной гипертонической болезни гидралазин снижает системное венозное сопротивление за счет ингибирования кальций-зависимой аденозинтрифосфатазы и фосфорилирования в гладких мышцах артериол. Гидралазин не обладает отрицательным инотропным действием и вызывает рефлекторную тахикардию за счет активации пути РААС, что может свести на нет его антигипертензивные эффекты (83). Хотя гидралазин и нитропруссид являются наиболее часто используемыми вазодилататорами, фенолдопам — еще одно средство, которое можно использовать. Обладая активностью рецептора дофамина 1 и α-адренорецепторов, фенолдопам вызывает усиление почечного кровотока и мочеиспускания в дополнение к натрийурезу.Фенолдопам можно безопасно применять при гипертоническом кризе у пациентов с сопутствующим нарушением функции почек (84).
Некоторые препараты, такие как эналаприлат, феноксибензамин, доксазозин и фуросемид, используются только в определенных ситуациях. Эналаприлат используется при гипертензии с высоким содержанием ренина и является единственным ингибитором ангиотензинпревращающего фермента, доступным в виде препарата для внутривенного введения. Побочные эффекты обусловлены антирениновыми свойствами и варьируются от гиперкалиемии до острого функционального повреждения почек (ОПП), особенно у пациентов с хроническим заболеванием почек, двусторонним стенозом почечной артерии или единственной почкой (85).Аналогичным образом, альфа-адреноблокаторы, такие как феноксибензамин и доксазозин, специально используются при гипертензии, вызванной катехоламинами, такой как параганглиомы и феохромоцитома (86). Для сравнения, фуросемид представляет собой петлевой диуретик, который вызывает натрийурез и диурез и эффективен у детей с объемно-зависимой гипертензией, например, с олигурическим ОПН, гломерулонефритом или ХСН. Однако его повторное использование может вызвать гипокалиемию или истощение объема; поэтому следует регулярно контролировать уровень калия в сыворотке и статус гидратации (87).
Оральная терапия
Эффективность пероральных агентов при лечении гипертонического криза ограничивается гипертоническими позывами, когда имеется достаточно времени для начала пероральной терапии. Исрадипин, наиболее часто используемый пероральный препарат, представляет собой дигидропиридиновый БКК второго поколения, который противодействует кальциевым каналам L-типа, вызывая расширение сосудов (88). Исследование, проведенное Флинном и Варником, показало, что 51,4% пациентов достигли адекватного снижения АД при применении исрадипина (89). Следует отметить, что Miyashita et al.продемонстрировали, что азольные противогрибковые препараты являются противопоказанием к применению исрадипина, при этом у всех исследованных пациентов наблюдалась тяжелая гипотензия из-за ингибирования метаболизма исрадипина через CYP3A / 4 (90). Кроме того, клонидин является еще одним пероральным антигипертензивным препаратом, который активирует альфа-2-адренорецепторы и снижает центральный симпатический тонус, тем самым вызывая расширение сосудов. Самым большим недостатком использования клонидина является его склонность вызывать рецидивирующую гипертензию (91). Напротив, нифедипин и миноксидил являются двумя перорально действующими агентами, которые могут вызывать тяжелую гипотензию.Нифедипин исторически является БКК кратчайшего действия и часто вызывает непредсказуемое снижение АД, приводящее к таким осложнениям, как церебральная ишемия или желудочковая аритмия (92). Точно так же миноксидил вызывает преимущественную дилатацию артериол, действуя как открыватель калиевых каналов, не влияя на венозное кровообращение. Он обладает очень сильным снижающим АД эффектом при всех формах гипертензии, даже при тех, которые не поддаются лечению другими гипотензивными средствами, включая объемную гипертензию у гипергидратированных диализированных детей (93).Длительное использование миноксидила связано с гирсутизмом, тяжелой гипотонией и возможным выпотом в перикард из-за эффектов задержки соли и воды, что часто требует применения диуретика фуросемида (94).
Управление общими базовыми условиями
После обсуждения общих рекомендаций по ведению важно сосредоточить внимание на ведении пациентов с сопутствующими заболеваниями, которые часто обостряются до гипертонического криза у педиатрических пациентов и требуют специальных протоколов ведения, как показано ниже.
Коарктация аорты
Коарктация аорты — одна из наиболее частых вторичных причин гипертонического криза в педиатрической популяции. Таким образом, крайне важно понимать, как лечить, что включает использование бета-блокатора эсмолола в качестве препарата выбора для младенцев и детей с коарктацией аорты. В исследовании, проведенном Weist et al., Эсмолол эффективно снижает АД у 95% детей с гипертонической болезнью в возрасте от 1 месяца до 12 лет (95). Кроме того, это было полезно для противодействия парадоксальной гипертензии, возникающей после восстановления коарктации аорты.В исследовании, проведенном Dittrich et al., Эсмолол был более эффективным, чем нитропруссид натрия для контроля парадоксальной АГ, тогда как другое исследование Tabbutt et al. показали безопасность эсмолола при парадоксальной АГ без существенной разницы при использовании переменных доз (125, 250, 500 мкг / кг / мин) (96, 97). Хотя такие меры помогают контролировать артериальную гипертензию из-за коарктации аорты, окончательное лечение коарктации аорты часто включает хирургическое вмешательство (98, 99).
Реноваскулярная гипертензия, почечные паренхиматозные заболевания и ОПП
Заболевания почек, а именно реноваскулярные и почечные паренхиматозные заболевания, являются одними из ведущих вторичных причин гипертонического криза в педиатрической популяции (19).У пациентов с заболеванием почек, приводящим к гипертоническому кризу, лечение часто включает ингибиторы ангиотензинпревращающего фермента (АПФ), бета-блокаторы и диуретики. При одностороннем стенозе почечной артерии можно безопасно использовать ингибиторы АПФ, хотя они не рекомендуются при двустороннем стенозе почечной артерии или единственной функционирующей почке (100). Бета-адреноблокаторы также могут безопасно применяться у пациентов с односторонним и двусторонним стенозом почечной артерии из-за их способности снижать высвобождение ренина из почек (40).Кроме того, перегрузка жидкостью из-за заболеваний паренхимы почек и ОПН может способствовать вторичному гипертоническому кризу. Следовательно, петлевые диуретики, такие как фуросемид, являются основой лечения как гломерулонефрита, так и ОПН, поскольку они противодействуют задержке натрия и воды, связанной с прогрессирующим повреждением клубочков (51). Проспективное исследование, проведенное Pruitt et al. на 25 пациентах с ОПП продемонстрирована полная безопасность и эффективность как пероральной, так и внутривенной форм фуросемида в дозировке от 1 до 5 мг / кг (87).В случаях, рефрактерных к фуросемиду, диализ может помочь справиться с перегрузкой жидкостью. Блокаторы внутривенных кальциевых каналов, такие как никардипин и клевидипин, являются потенциальной альтернативой лечению артериальной гипертензии у пациентов с ОПП (51). В рефрактерных случаях могут потребоваться хирургические меры, такие как реваскуляризация, аутотрансплантация или нефрэктомия (особенно в небольших, плохо функционирующих почках, вызывающих гипертензию) (101).
Эндокринологические новообразования: феохромоцитома и параганглиома
Феохромоцитома и параганглиома — опухоли на основе нейронов, вызывающие гипертонический криз из-за чрезмерной секреции катехоламинов.Диагностика феохромоцитомы включает использование анализов метанефрина в плазме или моче, как показано в таблице 2, с последующим проведением КТ / МРТ для определения местоположения опухоли. Кроме того, важно оценить наличие болезни Фон – Хиппеля Линдау ( VHL), нейрофиброматоза-1 (NF-1) и , перестроенного во время трансфекции (RET) в случаях подозрения на феохромоцитомы и сукцинатдегидрогеназ мутации гена сложных субъединиц ( SDHD, SDHB, SDHC ) в параганглиомах.Руководство по клинической практике эндокринного общества рекомендует трехэтапный процесс лечения феохромоцитомы и параганглиом с целью снижения АД до уровня <50-го процентиля для возраста и веса (102). Предоперационный этап начинается за 14 дней до хирургического вмешательства с начала приема α-адреноблокаторов, таких как феноксибензамин или доксазозин в дозе 0,2 мг / кг / день с добавлением 6–10 г соли и поддерживающей жидкости для предотвращения гипотонии (102 –104). Бета-блокаторы используются за 3 дня до противодействия тахикардии, вызванной выбросом катехоламинов во время интраоперационной обработки опухоли (102, 103).Использование β-адреноблокаторов без α-блокаторов может привести к беспрепятственной α-адренергической стимуляции и усугубить повышение АД, поэтому очень важно провести альфа-адренергическую блокаду до начала приема бета-блокаторов (104). Исследование, проведенное Ludwig et al. рекомендует использовать метирозин, ингибитор тирозингидроксилазы, за 1 день до предотвращения интраоперационных колебаний АД. Хирургическое вмешательство включает резекцию опухоли, для которой предпочтительна лапароскопическая или надпочечниковая операция с одновременным применением нитропруссида натрия и эсмолола для интраоперационного контроля АД.Послеоперационный этап включает осторожный мониторинг АД и внутривенное введение жидкостей для предотвращения внезапной гипотензии (105).
Моногенная гипертензия
Моногенная гипертензия имеет различные этиологии, связанные с нарушением регуляции функции почек и надпочечников. Таким образом, основное внимание в лечении уделяется противодействию последствиям этого нарушения с помощью различных медицинских методов лечения, в зависимости от каждой этиологии, как показано ниже (Таблица 4).
Таблица 4 .Эндокринные параметры и лечение заболеваний с моногенной артериальной гипертензией.
Первичный гиперальдостеронизм
Первичный гиперальдостеронизм характеризуется перепроизводством альдостерона надпочечниками, что приводит к вторичной АГ, гипокалиемии и задержке натрия. Лечение семейного гиперальдостеронизма I типа (FHT-I) включает подавление адренокортикотропного гормона (АКТГ) с помощью глюкокортикоидов, что в конечном итоге предотвращает секрецию альдостерона (106).Если глюкокортикоиды неэффективны, то в качестве альтернативы можно использовать антагонисты минералокортикоидных рецепторов или блокаторы натриевых каналов (107). Основой лечения FHT-II, III и IV являются антагонисты минералокортикоидных рецепторов или односторонняя адреналэктомия в зависимости от тяжести АГ (108–110). Кроме того, аденомы надпочечников, секретирующие альдостерон, часто требуют лапароскопического хирургического иссечения для лечения первичного гиперальдостеронизма (111).
Синдром Лиддла
Синдром Лиддла является следствием мутации усиления функции гена, кодирующего белки трех субъединичных каналов (альфа, бета и гамма) альдостерон-зависимого эпителиального натриевого канала (ENaC) в собирательных протоках.Эти мутации ингибируют деградацию ENaC и чрезмерное всасывание натрия, что приводит к гипертонии, гипокалиемии, метаболическому алкалозу и низкому уровню ренина и альдостерона в плазме. Диагноз подтверждается путем скрининга мутаций в генах, кодирующих субъединицы β и γ ENaC. В основе лечения лежит прямое ингибирование ENaC блокаторами натриевых каналов, такими как амилорид или триамтерен, и диета с низким содержанием натрия для противодействия измененной физиологии ENaC (112).
Синдром очевидного избытка минералокортикоидов (ЖЕ)
SAME представляет собой аутосомно-рецессивное заболевание дефицита 11-бета HSD2, характеризующееся тяжелой АГ с поражением органов-мишеней, гиперкальциурией, нефрокальцинозом, гипокалиемией и метаболическим алкалозом с низкими уровнями ренина и альдостерона в плазме (110, 113).Биохимический диагноз основан на высоком соотношении кортизола к кортикостерону в моче (114). Спиронолактон или эплеренон в дополнение к добавкам калия и ограничению натрия — это основа лечения ЖЕЛАЯ (114–116).
Глюкокортикоидная терапия приемлема для подавления АКТГ-опосредованной гиперпродукции кортизола и его последующего воздействия на минералокортикоидные рецепторы (116). Подобно SAME, потребление солодки (глицирретиновой кислоты) также вызывает HTN, задержку натрия и потерю калия из-за ингибирующего воздействия на 11-бета HSD2, и поэтому лечение этого состояния точно аналогично SAME (117).
Врожденная гиперплазия надпочечников (ВГК)
CAH, один из частых врожденных функциональных дефектов надпочечников, имеет два типа ферментных дефектов, которые достигают кульминации в опосредованной избытком минералокортикоидов HTN: дефицит 11-β-гидроксилазы и дефицит 17-α-гидроксилазы (118). Дефицит 11-гидроксилазы предотвращает гидроксилирование 11-дезоксикортизола, приводящее к дефициту кортизола, и предотвращает превращение дезоксикортикостерона в альдостерон и кортикостерон. Это приводит к избытку 11-дезоксикортикостерона, который вызывает гипертонию и гипокалиемию из-за минералокортикоидных эффектов в дополнение к вирилизации у этих младенцев (119).Точно так же дефицит 17-α-гидроксилазы вызывает отклонение потока прегненолона и прогестерона в сторону выработки минералокортикоидов, избыток которых приводит к гипертонии и гипокалиемии (120). Основным направлением лечения врожденной гиперплазии надпочечников является добавление глюкокортикоидов, которые подавляют секрецию АКТГ и подавляют синтез стероидов. Для противодействия АГ могут быть добавлены спиронолактон, амилорид и блокаторы кальциевых каналов, а генитальные аномалии у женщин могут потребовать хирургического вмешательства (115, 121).
Синдром Кушинга
Синдром Кушинга характеризуется чрезмерной выработкой глюкокортикоидов, которые усиливают действие катехоламинов на кровеносные сосуды, вызывая гипертонический криз. При подозрении на гипертонический криз, вызванный синдромом Кушинга, который также может проявляться признаками избыточного кортизола, такими как центральное ожирение, лунные фации и гирсутизм, важно определить источник гиперкортизолизма с помощью диагностического тестирования с помощью 24-часового уровня кортизола в моче или Тестирование подавления низких доз дексаметазона.Лечение часто включает использование метирапона, ингибитора 11-бета-гидроксилазы, который подавляет выработку кортизола. Исследование, проведенное Nieman et al. продемонстрировали улучшенную эффективность при комбинации метирапона и кетоконазола (122). При центральном гиперкортизолизме, также известном как болезнь Кушинга, предпочтительна гипофизэктомия с лучевой терапией или без нее. При первичном гиперкортизолизме может потребоваться удаление новообразования и в некоторых случаях адреналэктомия (122, 123).
Инциденталома надпочечников
инциденталома надпочечников — это опухоль надпочечников, случайно обнаруженная при визуализации брюшной полости по другим причинам.Инцидалома может иметь различные проявления: от полностью бессимптомной, вирилизации до гипертонического криза на фоне феохромоцитомы, гиперкортизолизма или первичного гиперальдостеронизма из-за избыточного производства катехоламинов, кортизола и альдостерона соответственно. Обследование инциденталом включает подробный анамнез и физические, гормональные скрининговые тесты, ночные тесты на подавление дексаметазона, метанефрин в плазме / моче, альдостерон в плазме и уровни ренина. Используемые визуализирующие тесты могут быть КТ / МРТ брюшной полости, а также может потребоваться тонкоигольная аспирационная биопсия для исключения злокачественности.Лечение инциденталомы — это прежде всего хирургическое иссечение, особенно если> 4 см с соответствующим контролем АД с помощью гипотензивных препаратов (123, 124).
Ведение гипертонии при хронической болезни почек (ХБП)
У пациентов с ХБП может развиться гипертонический криз из-за изменения пути РААС. Эти пациенты имеют несоответствующий нормальный или высокий уровень ренина из-за аномальной секреции ренина из участков с плохой перфузией. Это в конечном итоге способствует опосредованной ангиотензином II вазоконстрикции и опосредованному альдостероном удержанию объема, что приводит к гипертоническому кризу (125, 126).Примерно у 75% детей с ХБП 2–4 стадии АД может быть снижено ниже 95 перцентиля с помощью монотерапии, в то время как 50–60% детей нуждаются в комплексной лекарственной терапии с постепенным титрованием. Ингибиторы АПФ или блокаторы рецепторов ангиотензина являются препаратами первой линии из-за их эффективности для снижения АД и ренопротекторных эффектов и особенно предпочтительны у пациентов с протеинурией (125, 126). Хотя ингибиторы АПФ предпочтительны при артериальной гипертензии, вызванной ХБП, в критических ситуациях может потребоваться внутривенная терапия никардипином для быстрого контроля АД, поскольку он безопасно используется у детей (127).
Направления будущего: диагностика, технологические достижения и лекарства
Диагностика гипертонии в педиатрической популяции иногда может быть сложным процессом и часто зависит от того, какие рекомендации используются. Канадский журнал кардиологии недавно опубликовал пересмотренные рекомендации 2020 года по диагностике детской гипертонии с целью упрощения. Основываясь на результатах исследования сердца Богалуса, Canadian Journal of Cardiology рекомендует ставить диагноз гипертонии для педиатрических пациентов в возрасте 6–11 лет> 120/80, тогда как для пациентов в возрасте 12-17 лет новый порог> 135/85, поскольку Показано, что указанные выше пороговые значения одинаково предсказывают долгосрочные результаты, в отличие от предыдущих диагностических критериев (128).Поскольку вышеупомянутое исследование показывает равную прогностическую ценность с упрощенными пороговыми значениями, пересмотр диагностических критериев среди других диагностических рекомендаций также может быть полезным при диагностике как гипертонии, так и гипертонического криза.
С появлением телемедицины возможности в области здравоохранения экспоненциально выросли. Таким образом, использование телездравоохранения и других новых технологических достижений может расширить и потенциально увеличить охват врачей за пределами больниц и медицинских центров.Этот новый охват может быть особенно полезным в экстренных случаях, включая гипертонический криз. Brokmann et al. изучили эффект передачи жизненно важных данных в реальном времени, а также возможности видео для врачей больниц в случаях догоспитального гипертонического криза. Эти возможности телемедицины оказались полезными в случаях догоспитального гипертонического криза, с менее выраженным падением артериального давления и повышенным соблюдением клинических рекомендаций по телемедицинскому лечению со стороны персонала скорой медицинской помощи (129).Эти возможности могут быть расширены для лечения педиатрических пациентов с подозрением на гипертонический криз до прибытия в больницу, что потенциально может предотвратить повреждение органов-мишеней и пожизненные осложнения неотложной гипертонической болезни.
В дополнение к расширению возможностей телемедицины, также наблюдается рост уровня первичной гипертонии в педиатрической популяции в глобальном масштабе (130). Следовательно, первичный гипертонический криз, вызванный гипертонией, потенциально может стать большей частью гипертонического криза, и, следовательно, адекватные профилактические меры, включая изменение образа жизни, а также скрининг и лечение, могут быть более важными, чем когда-либо прежде.Кроме того, это увеличение первичной гипертонии во всем мире может потребовать дальнейшего эпидемиологического расследования для изучения увеличения доли гипертонического криза, вызванного первичной гипертензией.
Наряду с ростом первичной гипертензии у педиатрических пациентов, в мире также наблюдается рост распространенности резистентной к лечению гипертензии (131). Таким образом, необходимы новые методы лечения для лечения таких состояний и предотвращения дальнейшего развития гипертонического криза.Среди новых лекарств на горизонте — фирибастат, первый в своем классе ингибитор аминопептидазы А головного мозга, который приводит к снижению уровня ангиотензина III. Фирибастат не только показал себя многообещающим в лечении резистентной к лечению гипертензии, но и оказался безопасным (132). Хотя распространенность резистентной к лечению гипертензии еще не установлена в педиатрической популяции, как и гипертонический криз, фирибастат может сыграть роль в лечении резистентной к лечению гипертензии и гипертонического криза у педиатрических пациентов в ближайшем будущем.
Заключение
Гипертонический криз может нанести значительный вред детскому населению. Это не только обычно связано с уровнем заболеваемости до 4%, но также связано с повреждением органов-мишеней в виде неотложной гипертонической болезни. Таким образом, крайне важно диагностировать первопричину и одновременно лечить гипертонический криз. Хотя информации о распространенности и частоте гипертонического криза недостаточно, потенциальная опасность для неврологических, зрительных, сердечных и почечных структур хорошо известна.Понимая и опираясь на современные знания об этиологии, диагностике и лечении гипертонического криза, в дополнение к использованию новых технологических достижений, клиницисты во всем мире могут дополнительно уточнить диагностику и лечение гипертонического криза в педиатрической популяции.
Авторские взносы
RR, ZM, AS, RC, SM, SS, GK и DK внесли свой вклад в концепцию и дизайн и написали разделы рукописи. Все авторы участвовали в редактировании рукописи, а также прочитали и одобрили окончательную рукопись.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
1. Рабочая группа Национальной образовательной программы по высокому кровяному давлению по высокому кровяному давлению у детей и подростков. Четвертый отчет по диагностике, оценке, лечению повышенного артериального давления у детей-подростков. Педиатрия. 2004) 114 (2 доп.): 555–76.
Google Scholar
2. Флинн Дж. Т., Кельбер Д. К., Бейкер-Смит К. М., Блоуи Д., Кэрролл А. Э., Дэниэлс С. Р. и др. Руководство по клинической практике по скринингу и лечению повышенного артериального давления у детей и подростков. Педиатрия. (2017) 140: e20171904. DOI: 10.1542 / peds.2017-3035
PubMed Аннотация | CrossRef Полный текст | Google Scholar
3. Лурбе Э., Агабити-Рози Э., Крукшанк Дж. К., Доминичак А., Эрдин С., Хирт А. и др.Руководство Европейского общества гипертонии по лечению высокого кровяного давления у детей и подростков. J Hypertens. (2016) 34: 1887–920. DOI: 10.1097 / HJH.0000000000001039
CrossRef Полный текст | Google Scholar
4. Уильямс Б., Мансия Дж., Спиринг В., АгабитиРозей Э., Азизи М., Бернир М. и др. Практическое руководство по лечению артериальной гипертензии Европейского общества кардиологов и Европейского общества гипертонии. Кровяное давление. (2018) 27: 314–40. DOI: 10.1080 / 08037051.2018.1530564
CrossRef Полный текст | Google Scholar
5. WesamKurdi. Гипертония у детей. В: Абдул-Хамид Х, редактор. Саудовское общество по лечению гипертонии. Эр-Рияд: Саудовское общество по лечению гипертонии, Национальная библиотека Короля Фахда, каталогизирующая в публикации данные (2018). п. 62–76.
6. Рахман А.Р., Росман А., Чин С.Ю., Мустафа Ф.И., Хамидон Х.И. Гипертония у новорожденных, детей и подростков.В: Руководство по клинической практике ведения гипертонии . 5-е издание. Петалинг Джая: Малазийское общество гипертонии, Министерство здравоохранения Малайзии, Медицинская академия Малайзии (2018). п. 92–9.
7. Неренберг К.А., Зарнке К.Б., Леунг А.А., Дасгупта К., Буталия С., МакБрайен К. и др. Руководство по гипертензии Канады 2018 г. по диагностике, оценке риска, профилактике и лечению гипертонии у взрослых и детей. Can J Cardiol. (2018) 34: 506–25. DOI: 10.1016 / j.cjca.2018.02.022
CrossRef Полный текст | Google Scholar
9. Ву ХП, Ян В.К., Ву Ю.К., Чжао Л.Л., Чен С.Й., Фу Ю. Клиническое значение показателей артериального давления при гипертоническом кризе у детей. Арк Дис Детство. (2012) 97: 200–5. DOI: 10.1136 / archdischild-2011-300373
PubMed Аннотация | CrossRef Полный текст | Google Scholar
10. Чобаниан А.В., Бакрис Г.Л., Блэк Х.Р., Кушман В.С., Грин Л.А., Иззо Дж.Л. младший и др. Седьмой отчет объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления: отчет JNC 7. JAMA. (2003) 289: 2560–71. DOI: 10.1001 / jama.289.19.2560
PubMed Аннотация | CrossRef Полный текст | Google Scholar
14. Донг Й, Сон Й, Цзоу З, Ма Дж, Донг Би, Прочаска Дж. Обновления рекомендаций по детской гипертонии: влияние на классификацию высокого кровяного давления у детей и подростков. J Hypertens. (2019) 37: 297–306. DOI: 10.1097 / HJH.0000000000001903
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15.Дин-Дзитхам Р., Лю Й., Биело М.В., Шамса Ф. Тенденции высокого кровяного давления у детей и подростков в национальных исследованиях, 1963–2002 гг. Circulation. (2007) 116: 1488–96. DOI: 10.1161 / CIRCULATIONAHA.106.683243
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Viera AJ, Neutze D. Диагностика вторичной гипертензии: возрастной подход. Am Fam Physician. (2010) 82: 1471–8.
PubMed Аннотация | Google Scholar
20.Патель Н., Уокер Н. Клиническая оценка гипертонии у детей. Clin Hyperten. (2016) 22:15. DOI: 10.1186 / s40885-016-0050-0
CrossRef Полный текст | Google Scholar
22. Ши С., Мисра Д., Эрлих М. Х., Филд Л., Фрэнсис К. К.. Факторы, предрасполагающие к тяжелой неконтролируемой гипертонии у меньшинств в городских районах. N Engl J Med. (1992) 327: 776–81. DOI: 10.1056 / NEJM19920
71107CrossRef Полный текст | Google Scholar
23.Ши С., Мисра Д., Эрлих М. Х., Филд L, Фрэнсис К. Корреляты несоблюдения режима лечения артериальной гипертонии среди меньшинств в городских районах. Am Public Health. (1992) 82: 1607–12. DOI: 10.2105 / AJPH.82.12.1607
PubMed Аннотация | CrossRef Полный текст | Google Scholar
24. Ostchega Y, Hughes JP, Wright JD, McDowell MA, Louis T. Связаны ли демографические характеристики, доступ к медицинскому обслуживанию и его использование, а также сопутствующие заболевания с гипертонией среди взрослых в США? Am J Hypertens. (2008) 21: 159–65. DOI: 10.1038 / ajh.2007.32
PubMed Аннотация | CrossRef Полный текст | Google Scholar
27. Армстронг Е.П., Мэлоун, округ Колумбия. Влияние нестероидных противовоспалительных препаратов на артериальное давление с акцентом на новые препараты. Clin Ther. (2003) 25: 1–18. DOI: 10.1016 / S0149-2918 (03) -8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
28. Гупта-Мальхотра М., Банкир А., Шете С., Хашми С.С., Тайсон Дж. Э., Баррат М. С. и др.Эссенциальная гипертензия в сравнении с вторичной гипертензией у детей. Am J Hypertens. (2015) 28: 73–80. DOI: 10.1093 / ajh / hpu083
PubMed Аннотация | CrossRef Полный текст | Google Scholar
30. Флейшер Г.Р., Людвиг С. (редакторы). Учебник детской неотложной медицины . Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс (2010).
Google Scholar
32. Матиас С.Дж., Уилкинсон А., Льюис П.С., Пирт В.С., Север П.С., Снелл, штат Мэн. Клонидин снижает артериальное давление независимо от подавления ренина у пациентов с односторонним стенозом почечной артерии. Сундук. (1983) 83: 357–9. DOI: 10.1378 / Chess.83.2_Supplement.357
PubMed Аннотация | CrossRef Полный текст | Google Scholar
34. Шульц Э., Гори Т., Мюнцель Т. Окислительный стресс и эндотелиальная дисфункция при гипертонии. Hypertens Res. (2011) 34: 665–73. DOI: 10,1038 / ч. 2011,39
CrossRef Полный текст | Google Scholar
36. Geddes LA. Прямое и косвенное измерение артериального давления . Чикаго, Иллинойс: Ежегодник медицинских издательств (1970).
37. Ward M, Langton JA. Измерение артериального давления. Contin Educ Anaesth Crit Care Pain . (1997) 7: 122–6. DOI: 10.1093 / bjaceaccp / mkm022
CrossRef Полный текст | Google Scholar
38. Рабочая группа Национальной образовательной программы по высокому кровяному давлению по высокому кровяному давлению у детей и подростков. Четвертый отчет о диагностике, оценке и лечении высокого кровяного давления у детей и подростков. Педиатрия. (2004) 114 (2 доп.4-й отчет): 555–76. DOI: 10.1542 / педс.114.2.S2.555
CrossRef Полный текст | Google Scholar
39. Пикеринг Т.Г., Холл Дж. Э., Аппель Л. Дж., Фолкнер Б. Е., Грейвс Дж., Хилл М. Н. и др. Рекомендации по измерению артериального давления у людей и экспериментальных животных: часть 1: измерение артериального давления у людей: заявление для профессионалов подкомитета профессионального и общественного образования Совета Американской кардиологической ассоциации по исследованиям высокого артериального давления. Гипертония. (2005) 45: 142–61. DOI: 10.1161 / 01.HYP.0000150859.47929.8e
PubMed Аннотация | CrossRef Полный текст | Google Scholar
40. Мицнефес ММ. Гипертония у детей и подростков. Детская клин. (2006) 53: 493–512. DOI: 10.1016 / j.pcl.2006.02.008
CrossRef Полный текст | Google Scholar
41. Имминк Р.В., ван ден Борн Б.Дж., ван Монфранс Г.А., Купманс Р.П., Каремакер Ю.М., ван Лисхаут Дж.Дж. Нарушение ауторегуляции головного мозга у больных злокачественной гипертензией. Обращение. (2004) 110: 2241–5. DOI: 10.1161 / 01.CIR.0000144472.08647.40
PubMed Аннотация | CrossRef Полный текст | Google Scholar
43. Ли Г.Х., Ли И.Р., Пак С.Дж., Ким Дж.Х., О Джи, Шин Джи. Гипертонический криз у детей: опыт работы в едином центре высокоспециализированной медицинской помощи в Корее. Clin Hypertens. (2016) 22:10. DOI: 10.1186 / s40885-016-0040-2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
44. Кандт Р.С., Каойли А.К., Лоренц В.Б., Эльстер А.Д.Гипертоническая энцефалопатия у детей: нейровизуализация и лечение. J Child Neurol. (1995) 10: 236–9. DOI: 10.1177 / 088307389501000316
PubMed Аннотация | CrossRef Полный текст | Google Scholar
45. Kahana A, Rowley HA, Weinstein JM. Корковая слепота: клинические и рентгенологические данные при синдроме обратимой задней лейкоэнцефалопатии: клинический случай и обзор литературы. Офтальмология. (2005) 112: e7–11. DOI: 10.1016 / j.ophtha.2004.07.036
PubMed Аннотация | CrossRef Полный текст | Google Scholar
46.Уильямс К.М., Шах А.Н., Моррисон Д., Синха, доктор медицины. Гипертоническая ретинопатия у детей с тяжелой гипертензией: демографические, клинические и офтальмоскопические данные 30-летней британской когорты. J Детский офтальмол косоглазие. (2013) 50: 222–8. DOI: 10.3928 / 013-20130319-01
PubMed Аннотация | CrossRef Полный текст | Google Scholar
48. Ковачикова Л., Куновский П., Скрак П., Хавиар Д., Мартанович П. Реноваскулярная гипертензия у младенцев с кардиогенным шоком. Скорая помощь педиатру. (2005) 21: 322–4. DOI: 10.1097 / 01.pec.0000159070.62938.12
PubMed Аннотация | CrossRef Полный текст | Google Scholar
49. Сяо Н., Тандон А., Гольдштейн С., Лортс А. Кардиогенный шок как начальное проявление неонатальной системной гипертензии. J Neonatal Perinatal Med. (2013) 6: 267–72. DOI: 10.3233 / NPM-1370213
PubMed Аннотация | CrossRef Полный текст | Google Scholar
50. Ковальский Ю., Клепер Р., Краузе И., Декель Б., Беленький А., Давидовиц М.Гипонатремический гипертонический синдром у детей: неужели так редко? Pediatr Nephrol. (2012) 27: 1037–40. DOI: 10.1007 / s00467-012-2123-y
PubMed Аннотация | CrossRef Полный текст | Google Scholar
52. Константин Э, Линакис Дж. Оценка и лечение гипертонических состояний и неотложных состояний у детей. Скорая помощь педиатру. (2005) 21: 391–6. DOI: 10.1097 / 01.pec.0000166733.08965.23
PubMed Аннотация | CrossRef Полный текст | Google Scholar
53.Штейн ПП, Черный HR. Упрощенный подход к диагностике феохромоцитомы. обзор литературы и отчет об опыте одного учреждения. Медицина. (1991) 70: 46–66. DOI: 10.1097 / 00005792-19
00-00004PubMed Аннотация | CrossRef Полный текст | Google Scholar
54. Тривалле С., Дусе Дж., Шассань П., Ландрин И., Кадри Н., Менар Дж. Ф. и др. Различия в признаках и симптомах гипертиреоза у пожилых и молодых пациентов. J Am Geriatr Soc. (1996) 44: 50–3.DOI: 10.1111 / j.1532-5415.1996.tb05637.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
55. McCrindle BW, Shaffer KM, Kan JS, Zahka KG, Rowe SA, Kidd L. Кардинальные клинические признаки дифференцировки шумов в сердце у детей. Arch Pediatr Adolesc Med. (1996) 150: 169–74. DOI: 10.1001 / archpedi.1996.02170270051007
PubMed Аннотация | CrossRef Полный текст | Google Scholar
56. Гилл П., Хак М.С., Мартин У., Мант Дж., Мохаммед М.А., Хир Г. и др.Измерение артериального давления для диагностики и лечения гипертонии у разных этнических групп: всех под одну гребенку. BMC Cardiovasc Disord. (2017) 17:55. DOI: 10.1186 / s12872-017-0491-8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
57. Саари А., Санкилампи У., Ханнила М.Л., Саха М.Т., Мякити О., Дункель Л. Скрининг синдрома Тернера с использованием новых ауксологических критериев облегчает раннюю диагностику. J Clin Endocrinol Metab. (2012) 97: E2125–32.DOI: 10.1210 / jc.2012-1739
PubMed Аннотация | CrossRef Полный текст | Google Scholar
58. Мартинелли С.Э., Садер С.Л., Оливейра Э.Б., Данелуцци Ю.С., Морейра А.С. Кортизол слюны для скрининга синдрома Кушинга у детей. Clin Endocrinol. (1999) 51: 67–71. DOI: 10.1046 / j.1365-2265.1999.00749.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
59. Klein R, Klein BE, Moss SE, Wang Q. Гипертензия и ретинопатия, сужение артериол и артериовенозное ущемление в популяции. Arch Ophthalmol. (1994) 112: 92–8. DOI: 10.1001 / archopht.1994.010102026
CrossRef Полный текст | Google Scholar
61. Эхара С., Шираи Н., Мацумото К., Окуяма Т., Мацумура Ю., Йошикава Дж. И др. Клиническая ценность апекса и электрокардиографии для выявления гипертрофии левого желудочка с точки зрения факторов расстояния от сердца до грудной стенки: мультиспиральное КТ-исследование. Hypertens Res. (2011) 34: 1004–10. DOI: 10.1038 / час. 2011.69
PubMed Аннотация | CrossRef Полный текст | Google Scholar
62. Аллен К.Дж., Гуха К., Шарма Р. Как сократить время до постановки диагноза при острой сердечной недостаточности — клинические признаки и рентген грудной клетки. Cardiac Failure Ред. (2015) 1:69. DOI: 10.15420 / cfr.2015.1.2.69
PubMed Аннотация | CrossRef Полный текст | Google Scholar
64. Меклер Г. Неотложная помощь детям. В: Tintinalli JE, Stapczynski JS, Ma OJ, Yealy DM, Meckler GD, редакторы. Медицина неотложной помощи Тинтиналли. 8-е изд. Торонто, Онтарио: McGraw- Hill Education (2016). п. 231–8.
Google Scholar
65. Каррас Д., Хейлперн К.Л., Райли Л.Дж., Хьюз Л., Гоган Дж.П. Индикаторная полоска мочи как скрининговый тест на повышение уровня креатинина в сыворотке у пациентов отделения неотложной помощи с тяжелой гипертензией. Acad Emerg Med. (2002) 9: 27–34. DOI: 10.1197 / aemj.9.1.27
PubMed Аннотация | CrossRef Полный текст | Google Scholar
66. Palamar JJ, Le A, Guarino H, Mateu-Gelabert P.Сравнение полезности тестирования мочи и волос для выявления употребления наркотиков среди молодых взрослых потребителей опиоидов. Зависимость от наркотиков и алкоголя. (2019) 200: 161–7. DOI: 10.1016 / j.drugalcdep.2019.04.008
PubMed Аннотация | CrossRef Полный текст | Google Scholar
67. Сингх Г., Бава А.Г., Капила С., Каур А., Гарг С. Сравнение электрокардиографических критериев ГЛЖ с использованием стандартной эхокардиографии. Int J Contemp Med Res. (2017) 4: 497–500.
68.Гиллеспи Н.Д., Макнил Дж., Прингл Т., Огстон С., Струтерс А.Д., Прингл С.Д. Поперечное исследование вклада клинической оценки и простых кардиологических исследований в диагностику систолической дисфункции левого желудочка у пациентов, поступивших с острой одышкой. BMJ. (1997) 314: 936–40. DOI: 10.1136 / bmj.314.7085.936
PubMed Аннотация | CrossRef Полный текст | Google Scholar
69. Киллиан Л., Симпсон Дж. М., Савис А., Роулинз Д., Синха, доктор медицины. Электрокардиография — плохой скрининговый тест для выявления гипертрофии левого желудочка у детей. Арк Дис Детство. (2010) 95: 832–6. DOI: 10.1136 / adc.2009.168377
PubMed Аннотация | CrossRef Полный текст | Google Scholar
70. Кастелли П.К., Диллман Дж. Р., Кершоу Д. Б., Халатбари С., Стэнли Дж. К., Смит Э. А.. Ультразвуковое исследование почек с допплером для выявления подозрений на ренин-опосредованную гипертензию у детей — это адекватно? Pediatr Radiol. (2014) 44: 42–9. DOI: 10.1007 / s00247-013-2785-z
PubMed Аннотация | CrossRef Полный текст | Google Scholar
71.Кредиторы Дж. У., Пакак К., Вальтер М. М., Лайнехан В. М., Маннелли М., Фриберг П. и др. Биохимическая диагностика феохромоцитомы: какой анализ лучше? JAMA. (2002) 287: 1427–34. DOI: 10.1001 / jama.287.11.1427
PubMed Аннотация | CrossRef Полный текст | Google Scholar
72. Рунтас С., Влычоу М., Вассиу К., Лиакопулос В., Капсалаки Е., Кукулис Г. и др. Методы визуализации стеноза почечной артерии при подозрении на реноваскулярную гипертензию: проспективное внутрииндивидуальное сравнение цветного доплеровского УЗИ, КТ-ангиографии, МР-ангиографии с усилением GD и цифровой субракционной ангиографии. Почечная недостаточность. (2007) 29: 295–302. DOI: 10.1080 / 08860220601166305
PubMed Аннотация | CrossRef Полный текст | Google Scholar
74. Эклёф Х., Альстрём Х., Магнуссон А., Андерссон Л.Г., Андрен Б., Хэгг А. и др. Проспективное сравнение дуплексной ультрасонографии, каптоприла ренографии, МРА и КТА при оценке стеноза почечной артерии. Acta Radiol. (2006) 47: 764–74. DOI: 10.1080 / 02841850600849092
PubMed Аннотация | CrossRef Полный текст | Google Scholar
75.Манолопулу Дж., Фишер Э., Дитц А., Дидерих С., Холмс Д., Джуннила Р. и др. Клиническая проверка соотношения альдостерона и ренина и тестирования супрессии альдостерона с использованием одновременных полностью автоматизированных хемилюминесцентных иммуноанализов. J Hypertens. (2015) 33: 2500–11. DOI: 10.1097 / HJH.0000000000000727
PubMed Аннотация | CrossRef Полный текст | Google Scholar
77. Павлакис С.Г., Франк И., Чусид Р. Тематический обзор: гипертоническая энцефалопатия, обратимая затылочно-теменная энцефалопатия или обратимая задняя лейкоэнцефалопатия: три названия старого синдрома. J Child Neurol. (1999) 14: 277–81. DOI: 10.1177 / 0883073890502
PubMed Аннотация | CrossRef Полный текст | Google Scholar
78. Фриман Б., Бергер Дж. Глава 1: Мониторинг инвазивного артериального давления. В: Belval B, Naglieri C, редакторы. Основной обзор анестезиологии: Часть вторая РАСШИРЕННЫЙ экзамен. Нью-Йорк, Нью-Йорк: McGraw-Hill Education / Medical (2016). п. 1–4.
79. Thomas CA, Moffett BS, Wagner JL, Mott AR, Feig DI. Безопасность и эффективность внутривенного введения лабеталола при гипертоническом кризе у младенцев и маленьких детей. Pediatr Crit Care Med . (2011) 12: 28–32. DOI: 10.1097 / PCC.0b013e3181e328d8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
82. Ассади Ф. Влияние снижения микроальбуминурии на регресс гипертрофии левого желудочка у детей и подростков с гипертонической болезнью. Pediatr Cardiol. (2007) 28: 27–33. DOI: 10.1007 / s00246-006-1390-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
84. Hammer GB, Verghese ST, Drover DR, Yaster M, Tobin JR.Фармакокинетика и фармакодинамика мезилата фенолдопама для контроля артериального давления у педиатрических пациентов. BMC Anesthesiol. (2008) 8: 6. DOI: 10.1186 / 1471-2253-8-6
PubMed Аннотация | CrossRef Полный текст | Google Scholar
88. Griebenow R, Kaufmann W, Krämer L, Steffen HM, Wambach G, Burger KJ, et al. Исрадипин: новый антагонист кальция с сильным сосудорасширяющим действием, но незначительным кардиодепрессивным действием. J Cardiovasc Pharmacol. (1990) 15: S84–6.DOI: 10.1097 / 00005344-1911-00017
PubMed Аннотация | CrossRef Полный текст | Google Scholar
90. Мияшита Ю., Петерсон Д., Рис Дж. М., Флинн Дж. Т.. Исрадипин для лечения острой гипертонии у госпитализированных детей и подростков. J Clin Hypertens. (2010) 12: 850–5. DOI: 10.1111 / j.1751-7176.2010.00347.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
93. Литман П.С., Пенниси А.Дж., Такахаши М., Бернштейн Б.Х., Сингсен Б.Н., Уиттенбогаарт С. и др.Терапия миноксидилом у детей с тяжелой артериальной гипертензией. J Pediatr. (1977) 90: 813–9. DOI: 10.1016 / S0022-3476 (77) 81260-2
CrossRef Полный текст | Google Scholar
94. Мартин В.Б., Сподик Д.Х., Зинс Г.Р. Заболевания перикарда, выявленные во время открытого исследования 1869 пациентов с тяжелой гипертензией, получавших миноксидил. J Cardiovasc Pharmacol. (1980) 2: S217–27. DOI: 10.1097 / 00005344-198000022-00016
PubMed Аннотация | CrossRef Полный текст | Google Scholar
95.Wiest DB, Garner SS, Uber WE, Sade RM. Эсмолол для лечения гипертонии у детей после операций на сердце. J Thorac Cardiovasc Surg. (1998) 115: 890–7. DOI: 10.1016 / S0022-5223 (98) 70371-X
PubMed Аннотация | CrossRef Полный текст | Google Scholar
96. Dittrich S, Germanakis J, Dittrich H, Daehnert I., Ewert P, Alexi-Meskishvili V, et al. Сравнение нитропруссида натрия и эсмолола для лечения гипертонии после восстановления коарктации аорты. Интерактивная кардиоваскулярная торакальная хирургия. (2003) 2: 111–5. DOI: 10.1016 / S1569-9293 (02) 00115-9
PubMed Аннотация | CrossRef Полный текст | Google Scholar
97. Tabbutt S, Nicolson SC, Adamson PC, Zhang X, Hoffman ML, Wells W, et al. Безопасность, эффективность и фармакокинетика эсмолола для контроля артериального давления сразу после восстановления коарктации аорты у младенцев и детей: многоцентровое двойное слепое рандомизированное исследование. J Thorac Cardiovasc Surg. (2008) 136: 321–8. DOI: 10.1016 / j.jtcvs.2007.09.086
PubMed Аннотация | CrossRef Полный текст | Google Scholar
100. Чандар Дж. Дж., Сфакианакис Г. Н., Зиллеруэло Г. Э., Герра Дж. Дж., Георгиу М. Ф., Абитбол С. Л. и др. Сцинтиграфия с ингибированием АПФ в лечении гипертонии у детей. Pediatr Nephrol. (1999) 13: 493–500. DOI: 10.1007 / s004670050645
PubMed Аннотация | CrossRef Полный текст | Google Scholar
101. Мейерс К., Фолкнер Б. Гипертония у детей и подростков: подход к лечению сложной гипертонии у педиатрических пациентов. Curr Hypertens Rep. (2009) 11: 315–52. DOI: 10.1007 / s11906-009-0054-1
PubMed Аннотация | CrossRef Полный текст | Google Scholar
102. Кредиторы JW, Duh QY, Eisenhofer G, Gimenez-Roqueplo AP, Grebe SK, Murad MH, et al. Феохромоцитома и параганглиома: руководство по клинической практике эндокринного общества. J Clin Endocrinol Metab. (2014) 99: 1915-42. DOI: 10.1210 / jc.2014-1498
PubMed Аннотация | CrossRef Полный текст | Google Scholar
103.Erlic Z, Rybicki L, Peczkowska M, Golcher H, Kann PH, Brauckhoff M и др. Клинические предикторы и алгоритм генетической диагностики больных феохромоцитомой. Clin Cancer Res. (2009) 15: 6378–85. DOI: 10.1158 / 1078-0432.CCR-09-1237
PubMed Аннотация | CrossRef Полный текст | Google Scholar
105. Людвиг А.Д., Фейг Д.И., Брандт М.Л., Хикс М.Дж., Fitch ME, Cass DL. Последние достижения в диагностике и лечении феохромоцитомы у детей. Am J Surg. (2007) 194: 792–7.DOI: 10.1016 / j.amjsurg.2007.08.028
PubMed Аннотация | CrossRef Полный текст | Google Scholar
106. Стоуассер М., Бахманн А.В., Хуггард ПР, Россетти Т.Р., Гордон Р.Д. Лечение семейного гиперальдостеронизма I типа: только частичное подавление адренокортикотропина, необходимое для коррекции артериальной гипертензии. J Clin Endocrinol Metab. (2000) 85: 3313–8. DOI: 10.1210 / jcem.85.9.6834
PubMed Аннотация | CrossRef Полный текст | Google Scholar
107. Ли И.С., Ким С.И., Чан Х.В., Ким М.К., Ли Дж.Х., Ли Й.Х. и др.Генетический анализ химерного гена CYP11B1 / CYP11B2 в корейской семье с альдостеронизмом, излечимым глюкокортикоидами. J Korean Med Sci. (2010) 25: 1379–83. DOI: 10.3346 / jkms.2010.25.9.1379
PubMed Аннотация | CrossRef Полный текст
108. Burrello J, Monticone S, Buffolo F, Tetti M, Veglio F, Williams TA и др. Есть ли роль геномики в лечении гипертонии? Int J Mol Sci. (2017) 18: 1131. DOI: 10.3390 / ijms18061131
PubMed Аннотация | CrossRef Полный текст | Google Scholar
109.Stowasser M, Wolley M, Wu A, Gordon RD, Schewe J, Stölting G и др. Патогенез семейного гиперальдостеронизма II типа: новые концепции, касающиеся анионных каналов. Curr Hypertens Rep. (2019) 21:31. DOI: 10.1007 / s11906-019-0934-y
PubMed Аннотация | CrossRef Полный текст | Google Scholar
111. Фундер Дж. У., Кэри Р. М., Фарделла С., Гомес-Санчес К. Э., Мантеро Ф., Стоуассер М. и др. Выявление случаев, диагностика и лечение пациентов с первичным альдостеронизмом: руководство по клинической практике эндокринного общества. J Clin Endocrinol Metab. (2008) 93: 3266–81. DOI: 10.1210 / jc.2008-0104
PubMed Аннотация | CrossRef Полный текст | Google Scholar
116. Палермо М, Куинклер М, Стюарт П.М. Синдром очевидного избытка минералокортикоидов: обзор. Arq Bras Endocrinol Metabol. (2004) 48: 687–96. DOI: 10.1590 / S0004-27302004000500015
PubMed Аннотация | CrossRef Полный текст | Google Scholar
117. Стюарт П., Валентино Р., Уоллес А.М., Берт Д., Шеклтон С.Л., Эдвардс К.В.Минералокортикоидная активность солодки: наступает возрастной дефицит 11-бета-гидроксистероиддегидрогеназы. Ланцет. (1987) 330: 821–4. DOI: 10.1016 / S0140-6736 (87)
-2CrossRef Полный текст | Google Scholar
119. Melcescu E, Phillips J, Moll G, Subauste J, Koch CA. 11 Дефицит бета-гидроксилазы и другие синдромы избытка минералокортикоидов как редкая причина эндокринной гипертензии. Hormone Metab Res. (2012) 44: 867–78. DOI: 10.1055 / с-0032-1321851
PubMed Аннотация | CrossRef Полный текст | Google Scholar
120.Иззо Дж., Сика Д., Блэк Х. Учебник по гипертонии: Основы высокого кровяного давления: фундаментальные науки, народонаселение, клиническое управление. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс (2007).
Google Scholar
124. Pappachan JM, Buch HN. Эндокринная гипертензия: практический подход. В: Islam MS, редактор Гипертония от фундаментальных исследований до клинической практики . Чам: Спрингер (2016). п. 215–37. DOI: 10.1007 / 5584_2016_26
PubMed Аннотация | CrossRef Полный текст | Google Scholar
125.Wolf G, Butzmann U, Wenzel UO. Ренин-ангиотензиновая система и прогрессирование почечной недостаточности: от гемодинамики до клеточной биологии. Nephron Physiol. (2003) 93: p3–13. DOI: 10.1159 / 000066656
PubMed Аннотация | CrossRef Полный текст | Google Scholar
126. Hadtstein C, Schaefer F. Гипертония у детей с хронической болезнью почек: патофизиология и лечение. Pediatr Nephrol. (2008) 23: 363–71. DOI: 10.1007 / s00467-007-0643-7
PubMed Аннотация | CrossRef Полный текст | Google Scholar
128.Раби Д.М., МакБрайен К.А., Сапир-Пичхадзе Р., Нахла М., Ахмед С.Б., Думански С.М. и др. Подробное руководство по гипертонии Канады 2020 года по профилактике, диагностике, оценке риска и лечению гипертонии у взрослых и детей. Can J Cardiol. (2020) 36: 596–624. DOI: 10.1016 / j.cjca.2020.02.086
PubMed Аннотация | CrossRef Полный текст | Google Scholar
129. Брокманн Дж. К., Россент Р., Мюллер М., Фитцнер С., Вилла Л., Бекерс С. К. и др. Контроль артериального давления и соблюдение рекомендаций в неотложных и неотложных случаях гипертонической болезни: сравнение между телемедицинской поддержкой и традиционной внебольничной помощью. J Clin Hypertens. (2017) 19: 704–12. DOI: 10.1111 / jch.13026
PubMed Аннотация | CrossRef Полный текст | Google Scholar
130. Сонг П., Чжан И, Ю Дж, Чжа М., Чжу Й, Рахими К. и др. Глобальная распространенность гипертонии у детей: систематический обзор и метаанализ. JAMA Pediatr. (2019) 173: 1154–63. DOI: 10.1001 / jamapediatrics.2019.3310
PubMed Аннотация | CrossRef Полный текст | Google Scholar
132. Фердинанд К.С., Балавоин Ф., Бессе Б., Блэк Х.Р., Десбрандес С., Диттрих Х.С. и др.Эффективность и безопасность фирибастата, первого в своем классе ингибитора аминопептидазы головного мозга, у пациентов с гипертонической болезнью и избыточным весом, принадлежащих к разным этническим группам. Обращение. (2019) 140: 138–46. DOI: 10.1161 / CIRCULATIONAHA.119.040070
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Неотложная гипертоническая болезнь | ACP Госпиталист
Когда новый пациент поступает с показателем артериального давления 175/100 мм рт. Ст. Или выше и жалобы на головную боль, первым побуждением госпиталиста может быть срочно отправить его в интенсивную уход и начать внутривенное введение лекарств.Однако не все с очень высоким артериальное давление соответствует критериям «неотложной гипертонической болезни», эксперты осторожность.
«Нет ничего необычного в том, чтобы увидеть кого-то, чьи цифры действительно высоки, но они — сказал Мэтью В. ДеКаро, член АШП, кардиолог и директор. отделения коронарной терапии университетской больницы Томаса Джефферсона в Филадельфии.«Реальное различие между неотложной гипертонической болезнью и неотложной помощью состоит в том, или нет, есть острые проблемы со здоровьем, связанные с повышением артериального давления ».
Фото Thinkstock.Возможность идентифицировать неотложную гипертоническую болезнь имеет решающее значение из-за немедленного угроза конечным органам, сказал Дэвид Черный, доктор медицинских наук, ученый-клиницист отделения. нефрологии и доцент медицины Университета Торонтского университета Сеть здоровья.«Срочность касается проблемы, которую необходимо решать в часы и дни по сравнению с чрезвычайной ситуацией, которую нужно решать за считанные минуты или часы ».
Пациенты с неотложной гипертонической болезнью должны быть помещены в отделение интенсивной терапии для постоянного мониторинг артериального давления и парентеральное введение препаратов, согласно Седьмому Отчет Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления (JNC7).
Тем не менее, пациенты с диагнозом «гипертонические позывы», не входящие в группу риска повреждение органов-мишеней, часто можно лечить пероральными препаратами вне больницы с целью постепенного снижения давления в течение одного-двух дней.
На самом деле, лечение гипертонической позывов или тяжелой симптоматической гипертонии может быть опасным. так же, как и при истинной гипертонической болезни, потому что снижение артериального давления слишком быстро может спровоцировать преходящую ишемическую атаку или инсульт, сказал Джон С.Фланиган, Член АШП, доцент кафедры неотложной медицины Университета Медицинской школы Мэриленда в Балтиморе. «Мы пытаемся отговорить терапевтов. и хирурги от отправки пациентов в отделение неотложной помощи по поводу высокого кровяного давления, которое протекает бессимптомно ».
Неправильное использование ресурсов — еще одна проблема, — добавил д-р ДеКаро: «Срочные дела не обязательно нужно госпитализировать, но в случае крайней необходимости вы их не только принимаете, вы помещаете их в отделение интенсивной терапии и делаете с ними инвазивные действия, что является дорогостоящим предложение.”
Звонок
В большинстве случаев диагноз может быть поставлен на основании признаков развивающегося повреждения органов-мишеней, — сказал доктор Черный. «Срочно, артериальное давление высокое, но у них нет симптомы или признаки, указывающие на повреждение органа-мишени, например боль в груди, стенокардия или церебральные проблемы. В экстренных случаях будут некоторые доказательства того, что их высокий уровень крови давление сильно повреждает их артерии, и это необходимо немедленно устранить чтобы предотвратить непоправимое повреждение этого концевого органа.”
Одышка, боль в груди и неврологический дефицит являются одними из наиболее частых проявлений симптомы у пациентов с неотложной гипертонической болезнью, согласно исследованию, проведенному в январе. 1996 Гипертония . В том же исследовании было обнаружено, что наиболее распространенным типом поражения органов-мишеней является инфаркт мозга, с последующим острым отеком легких, гипертонической энцефалопатией, острым застойным сердцем недостаточность, острый инфаркт миокарда или нестабильная стенокардия.
Неотложная помощь при гипертонической болезни иногда называют «злокачественной гипертонией». но этот термин потерял популярность, потому что имеет тенденцию вызывать путаницу, — сказал д-р Черный. Злокачественная опухоль на самом деле является подтипом неотложной помощи, связанной с повреждением мелких артерий в глазу, обнаруженный при осмотре глазного дна. Однако «злокачественная гипертензия» или «ускоренная гипертензия» по-прежнему является обязательной терминологией документации для правильного кодирования в стационаре (см. Уголок кодирования, стр. 19).
Для постановки точного диагноза необходимо тщательное медицинское обследование, — сказал доктор Фланиган. В другом исследовании, опубликованном в May 2006 Medical Clinics of North America , он и его коллеги рекомендовали следующие шаги:
- Соответствующие химические измерения и электрокардиограмма;
- Токсикология мочи для метаболитов кокаина;
- Простые рентгенограммы грудной клетки для оценки состояния объема и размера сердца, а также скрининг аорты рассечение; и
- Дальнейшие исследования с применением компьютерной томографии грудной клетки с контрастированием при подозрении на расслоение аорты.
Стратегии лечения
Если диагноз неотложной гипертонической болезни кажется вероятным, врачи должны немедленно начать — медикаментозная терапия, направленная на пораженный конечный орган, — сказал доктор Фланиган. Стандартная процедура при аварийных ситуациях — снизить давление не более чем на 25% в первый час; ниже до 160 / 100-110 мм рт. ст. в течение следующих двух-шести часов; и, если состояние пациента стабильно, постепенно снижайте давление до нормального уровня в течение следующих 24-48 часов, согласно JNC7.
«Давление нужно снизить относительно быстро, но не слишком сильно и не слишком быстро, потому что вовлеченные органы могут потерять способность к саморегуляции после они подвергались очень высокому кровяному давлению в течение длительного периода времени », — сказал доктор Черный.
Снижение артериального давления — терапевтическая цель для всех пациентов с неотложными состояниями, но индивидуальные цели зависят от пораженного органа, сказал д-р.Фланиган. Например, вы не должно превышать 20% снижения давления в случае гипертонической энцефалопатии, нарушение мозгового кровообращения или внутричерепное кровоизлияние, — отметил он в статье Medical Clinics . Пациенты этих категорий часто испытывают колебания давления и подвержены риску гипоперфузии головного мозга.
Большинство клиницистов настроено на необходимость постепенного снижения артериального давления сверх первые два дня, — сказал д-р.ДеКаро, но совершите ошибку, запустив пациента на слишком большом количестве пероральных лекарств слишком быстро. Вводите пероральные препараты постепенно, чтобы он сообщил, что у тела пациента есть шанс приспособиться. Если вы увеличиваете дозы или слишком быстро добавить лекарства, артериальное давление пациента может резко упасть, ему грозит инсульт.
«Вы доходите до того момента, когда увеличиваете дозы или добавляете лекарства. быстрее, чем у лекарств есть шанс достичь устойчивого состояния », сказал докторДеКаро. «Давление выглядит хорошо, поэтому вы отправляете их из отделения интенсивной терапии, а затем все лекарства действуют сразу, и давление становится слишком низким ».
Помните, что даже если в истории лечения пациента перечислены шесть лекарств, которые он принимал «до того, как они были приняты, вы не знаете, был ли пациент уступчивым», — добавил он. Запуск всех шести одновременно может привести к слишком быстрому падению их давления.Врачи можно обратиться к последним рекомендациям JNC для получения рекомендаций по выбору лекарств, дозировке и другие соображения. В руководстве перечислены шесть сосудорасширяющих средств (нитропруссид натрия, никардипина гидрохлорид, фенолдопама мезилат, нитроглицерин, эналаприлат и гидралазин гидрохлорид) и три адренергических ингибитора (лабеталола гидрохлорид, эсмолола гидрохлорид и фентоламин), обычно используемый для оказания неотложной помощи.
Особые ситуации
Некоторые случаи обращения в службу экстренной помощи при гипертонии для изменения стандартных методов лечения, например, если у пациента инсульт, сердечная недостаточность, хроническое заболевание почек или аорты. рассечение. По мнению экспертов, в этих особых ситуациях необходимо учитывать следующие моменты:
- Сердечная недостаточность. Большинство пациентов с гипертонической болезнью не должны принимать диуретики из-за обезвоживания. эффект, но нитроглицерин и диуретики могут помочь пациентам с сердечной недостаточностью, уменьшая гормоны, вызывающие повышенное давление, — сказал доктор Черный.
- Острая сердечная недостаточность. Не используйте лабеталол, потому что он обладает бета-блокирующей активностью, которая может еще больше усугубить — сердечная недостаточность, — добавил он.
- Хроническая болезнь почек. Избегайте использования ингибитора АПФ, который может ухудшить функцию почек и вызвать гиперкалиемию. — сказал доктор Черный.
- Расслоение аорты. Это опасная для жизни проблема, поэтому уместно нарушить правило 25% и снижать артериальное давление быстрее (ниже 120/80 мм рт. ст. или меньше), — сказал д-р.ДеКаро.
- Ишемический инсульт. Лечите этих пациентов менее агрессивно, чем это предлагается в руководствах, — сказал доктор ДеКаро. Там нет официального консенсуса о том, нужно ли вообще снижать артериальное давление при инсульте пациентам, потому что это может снизить церебральный кровоток.
Продолжение
Уход также требуется при подготовке к выписке из больницы и последующем наблюдении за ней. по словам экспертов, после неотложной гипертонической болезни.
«Пациента необходимо перевести на пероральные препараты», — сказал д-р. Черной. «Если переход происходит слишком быстро или вы не дали им достаточно высокого дозы, их кровяное давление восстановится, и у них будет рецидив ».
Госпиталистам также важно работать со специалистами, особенно с пациентами. с сопутствующими заболеваниями, такими как заболевание почек или сердечная недостаточность, для титрования лекарств — правильно, — сказал он.
Также очень важно обсудить план лечения с пациентом и поддерживать — близкое общение, — сказал доктор ДеКаро. Он просит своих пациентов купить кровяное давление наручники и вести журнал их давления несколько дней в неделю, которые они отправляют ему по электронной почте чтобы он мог вносить изменения, даже не приходя в офис.
Ключ — вооружить пациентов информацией и подготовить их к активной роли в постоянном управлении их состоянием, добавил он.«Пациентам необходимо знать когда они покидают больницу и возвращаются к нормальной деятельности и диете, которые их давление обычно возрастает по сравнению с тем, как оно контролировалось в больнице », — сказал доктор ДеКаро.
Джанет Колуэлл — писатель-фрилансер из Майами.
Неотложная помощь при гипертонической болезни — Консультант по терапии рака
Выбор агента должен зависеть от того, какое проявление поражения органа-мишени присутствует, как указано далее в Таблице VI
Таблица VI.
| Скорая помощь | Лекарства выбора | Целевое артериальное давление |
| Расслоение аорты | Нитропруссид + эсмолол | 110-120 сбп при первой возможности |
| ОИМ, ишемия | Нитроглицерин, нитропруссид, никардипин | Вторичное лечение ишемии |
| Отек легких | Нитропруссид, нитроглицерин, лабеталол | Улучшение симптомов на 10-15% за 1-2 часа |
| Скорая помощь почек | Фенолдопам, нитропруссид, лабеталол | Целевое АД 20% -25% через 2–3 часа |
| Избыток катехоламинов | Фенолдопам, никардипин, лабеталол, фентоламин | Контроль пароксизмов 10-15% за 1-2 часа |
| Гипертоническая энцефалопатия | Нитропруссид | 20% -25% через 2-3 часа |
| Субарахноидальное кровоизлияние | Нитропруссид, нимодипин, никардипин | 20% -25% через 2-3 часа |
| Ишемический инсульт | Нитропруссид (сомнительно), никардипин | 0% -20% через 6-12 часов |
Особые рекомендации в некоторых случаях неотложной помощи при гипертонии
Расслоение аорты
Это особый тип неотложной гипертонической болезни из-за очень высокого краткосрочного риска и более низкого рекомендуемого целевого систолического артериального давления.Существует общее мнение, что во время постановки диагноза и, возможно, даже при подозрении на него, быстрое регулирование систолического АД до уровня ниже 120 мм рт.ст. в течение 10-20 минут заменяет эффективность любых трудоемких методов, используемых для выявления диссекции. Важно понимать, что расслоение распространяется не только на само АД, но и на скорость выброса левого желудочка.
Вазодилататор сам по себе не идеален для лечения острого расслоения аорты, потому что он может способствовать рефлекторной тахикардии, увеличивать скорость выброса аорты, поэтому комбинация бета-адренергического агониста и вазодилататора является стандартным подходом к лечению.Эсмолол является предпочтительным антагонистом B-адренорецепторов наряду с нитропруссидом в качестве вазодилататора. Другими эффективными препаратами или альтернативами для B-адренергических средств являются метопролол, а для сосудорасширяющих средств — никардипин и фенолдопам.
Местоположение и степень рассечения будут определять необходимость немедленного хирургического вмешательства по сравнению с длительной медикаментозной терапией.
Острый коронарный синдром
Эта ситуация включает пациентов с нестабильной стенокардией или инфарктом миокарда.Приоритетом в этом случае является облегчение боли в груди вместе с открытием коронарной артерии, ответственной в случае инфаркта миокарда. На гипертонию часто влияет острая адренергическая стимуляция, вызванная ишемической болью в груди или сильным беспокойством. Контроль АД — важное дополнение к терапии. Это особенно важно, если рассматривается тромболитическая терапия. Уровень АД будет определять использование нитроглицерина или нитропруссида в этой ситуации.
Снижения на 10–20% в течение первых 1–3 часов часто бывает достаточно для облегчения боли в груди.
Острый отек легких
Тяжелая гипертензия на фоне застойной сердечной недостаточности часто приводит к отеку легких и резкому снижению эффективного объема циркулирующей крови. В этом случае предпочтительными агентами являются те, которые уменьшают предварительную и постнагрузку. Наиболее эффективны нитропруссид натрия или фенолдопам, хотя нитроглицерин также может быть ценным, особенно если АД не повышено заметно. Следует также рассмотреть вопрос о надлежащем и своевременном применении петлевых парентеральных диуретиков.
Острая или хроническая почечная недостаточность
Это может быть связано с тяжелой гипертензией. В частности, новая или резко ухудшающаяся азотемия или присутствие дисморфических эритроцитов или цилиндров эритроцитов в моче должны побуждать к ранней и агрессивной терапии. Особенно полезно постепенное снижение АД с 20% до 25% в течение первых 1-3 часов. Нитропруссид, лабеталол и никардипин эффективны; однако следует уделить особое внимание фенолдопаму как препарату выбора из-за его благоприятного воздействия на функцию почек.
Адренергические кризы
Чаще всего неотложная гипертоническая болезнь связана с употреблением рекреационных наркотиков, таких как интоксикация кокаином или амфетамином. Лучше всего контролировать артериальное давление с помощью никардипина, фенолдапама или верапамила в сочетании с безодиазепамами. Если гипертонический криз наблюдается на фоне отмены клонидина, целесообразно немедленное возобновление приема клонидина.
Во всех этих ситуациях необходимо соблюдать осторожность при выборе антигипертензивной терапии, которая не приведет к беспрепятственной а-адренергической стимуляции, которая может усугубить гипертензию.Бета-адреноблокаторы обычно избегают, но если есть показания для использования бета-блокаторов, то лабеталол является полезным агентом с его характеристиками альфа- и бета-блокирования.
Гипертоническая энцефалопатия
Это потенциально летальное осложнение тяжелой гипертонии, которое может наблюдаться в связи с рядом неотложных состояний. Когда заметно повышенное АД превышает ауторегулирующую способность мозга поддерживать постоянную церебральную перфузию, возникающий диффузный отек мозга может привести к прогрессирующей неврологической дисфункции.Обнаружение экссудатов, кровоизлияний и / или отека диска зрительного нерва при осмотре глазного дна, вместе с новыми очаговыми неврологическими находками, измененным уровнем сознания, впервые появившимися припадками или сенсорным дефицитом подтверждают этот диагноз.
Хотя гипертоническая энцефалопатия обычно протекает в подостром периоде времени, тем не менее, это диагноз исключения и требует исключения инсульта, внутричерепного кровоизлияния, судорожных расстройств или массовых поражений. Различение этих потенциальных механизмов повреждения может быть клинически трудным и оказывает значительное влияние на последующую терапию.Лучший подход — использовать доступную процедуру визуализации для уточнения диагноза.
При подозрении на гипертоническую энцефалопатию необходимо незамедлительно снизить АД с помощью нитропруссида или лабеталола, при тщательном мониторинге и частых неврологических обследованиях. Снижение АД может быть связано с резким улучшением церебральной функции. Однако ухудшение неврологической функции потребует переоценки и рассмотрения других возможных диагнозов.
Субарахноидальное кровоизлияние
В настоящее время рекомендуется контролируемое снижение АД.Нет никаких доказательств того, что гипертония провоцирует дальнейшее кровотечение у пациентов с внутричерепным кровотечением. Предпочтительным агентом снова будет нитропруссид натрия. Никардипин также оказался эффективным. Другой дигидропиридиновый антагонист кальция, нимодипин, продемонстрировал антигипертензивные и антиишемические эффекты, которые могут улучшить отдаленные исходы субарахноидального кровоизлияния, но не обязательно ишемического инсульта.
Ишемический инсульт
Это особая ситуация, и существуют разногласия относительно оптимального ведения пациентов, страдающих ишемическим инсультом, в условиях гипертонии.Инсульт может быть результатом гипертонии, или гипертония может быть следствием самого события. В последнем случае повышение АД часто проходит в течение первых нескольких дней госпитализации.
Инсульт может привести к образованию водоразделов в тканях, которые не являются ишемическими и остаются жизнеспособными до тех пор, пока сохраняется перфузия; они могут зависеть от более высокого перфузионного давления, вызванного системной гипертензией. Таким образом, резкое снижение АД может привести к распространению ишемического повреждения на эти области.
Рекомендации Американской ассоциации по инсульту и Европейской инициативы по инсульту рекомендуют воздерживаться от антигипертензивной терапии при остром ишемическом инсульте, если не планируется тромболизис. Рекомендуется не проводить агрессивное снижение АД, за исключением случаев, когда после госпитализации АД остается выше 220 мм рт. Ст. / 120 мм рт. Ст.
У этих пациентов цель — снизить давление не более чем на 10-15% в первые 24 часа. К препаратам первого ряда относятся нитропруссид, никардипин, фенолдопам и лабеталол.В этой ситуации наиболее целесообразно использование парентеральных средств с коротким периодом полураспада.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
[Полный текст] Оценка и лечение гипертонических кризов у детей
Отделение нефрологии, Бостонская детская больница, Гарвардская медицинская школа, Бостон, Массачусетс, США
Резюме: Гипертонический криз у детей требует неотложной медицинской помощи. своевременно и надлежащим образом оценивать и лечить, чтобы предотвратить повреждение органов-мишеней и даже смерть.Лечение в острых условиях обычно включает непрерывное внутривенное введение гипотензивных препаратов под наблюдением в отделении интенсивной терапии. Лекарства, обычно применяемые для лечения тяжелой гипертонии, плохо изучены у детей. Доступны руководящие принципы дозирования, хотя было проведено несколько специализированных педиатрических исследований для облегчения терапии, основанной на доказательствах. Независимо от того, какое лекарство используется, артериальное давление следует снижать постепенно, чтобы обеспечить адаптацию механизмов ауторегуляции и предотвратить церебральную ишемию.Определение основной причины повышения артериального давления может быть полезным при выборе терапии.
Ключевые слова: гипертонический криз, позывы к гипертонической болезни, неотложная гипертоническая болезнь, гипотензивные препараты
Введение
Гипертония у детей и подростков определяется как систолическое и / или диастолическое артериальное давление (АД), равное или превышающее 95-й процентиль для возраста, пола и роста при повторных измерениях. 1 У пациентов с подтвержденной артериальной гипертензией уровень АД определяется в зависимости от степени тяжести.Артериальная гипертензия 1 стадии — систолическое и / или диастолическое АД между 95 и 99 процентилями +5 мм рт. Ст. Для возраста, пола и роста; артериальная гипертензия 2 стадии относится к уровням, превышающим 99-й процентиль +5 мм рт. В таблице 1 представлена полная схема классификации АД у детей, подробно описанная в Четвертом отчете Национальной образовательной программы по вопросам высокого кровяного давления (NHBPEP). 1
Таблица 1 Классификация АД у детей |
Гипертонический криз в широком смысле определяется как серьезное повышение АД, которое опасно для жизни и может вызвать быстрое повреждение органов-мишеней. Гипертонические кризы можно далее разделить на гипертонические позывы и неотложные гипертонические состояния. Под гипертоническими позывами обычно понимают тяжелое, часто острое повышение АД без явного повреждения органов-мишеней, в то время как неотложная гипертоническая болезнь — это аналогичное повышение АД с сопутствующим поражением органов-мишеней.У взрослых АД, превышающее 180/120 мм рт. Ст., Соответствует критериям гипертонического криза; 2 , однако, не существует аналогичного дискретного порогового значения АД для детей и подростков. Это неудивительно, учитывая вариабельность нормативных абсолютных значений АД в педиатрической популяции в зависимости от возраста, пола и роста.
Однако несколько удивительно, что нет единого мнения о том, какие процентили АД могут вызывать беспокойство при надвигающемся гипертоническом кризе у детей и подростков.Отчет Четвертой рабочей группы NHBPEP не содержит подробных комментариев о конкретном пороге риска гипертонического криза, хотя и дает расплывчатое заявление относительно «артериального давления значительно выше 99-го процентиля». 1 Другие авторы выступают за более определенный порог, обычно такие значения АД, которые превышают предел для гипертонии 2 стадии (Таблица 1). 3,4
Независимо от используемого порогового значения, точное измерение АД важно для выявления всех детей с гипертонией и критически важно для детей с тяжелой гипертензией с возможностью повреждения органов-мишеней.Хотя золотым стандартом измерения АД является внутриартериальный мониторинг, это невозможно в амбулаторных условиях и в отделениях неотложной помощи. Осциллометрический мониторинг является наиболее распространенным методом скрининга, хотя повышенные показания, полученные с помощью этого метода, требуют подтверждения при ручной аускультации. Манжета АД должна иметь 1) ширину надувного пузыря, составляющую минимум 40% окружности руки в средней точке плеча и 2) длину, составляющую 80% –100% окружности руки.Неправильный размер манжеты может привести к ошибочным показаниям АД, особенно если используемая манжета слишком мала.
Также требуется высокий уровень осведомленности со стороны практикующего врача. Исследования неизменно показывают, что повышенное АД недооценивается в педиатрической популяции. 5–7 Надлежащая интерпретация значений АД, очевидно, имеет первостепенное значение, особенно у маленьких детей, у которых повышение АД менее очевидно. Измерения АД, соответствующие критериям для гипертонии 2 стадии, требуют незамедлительного исследования, хотя существует значительная вариативность практики в отношении критериев госпитализации, темпа оценки и способа введения гипотензивных препаратов.
Этиология
Исторически считалось, что гипертония в детском и подростковом возрасте в значительной степени является результатом какого-либо другого основного заболевания, обычно затрагивающего почечную, сердечно-сосудистую или эндокринную систему (Таблица 2). В последнее время первичная артериальная гипертензия стала гораздо более распространенной среди детей, особенно у детей старшего возраста. Продолжающаяся эпидемия ожирения почти наверняка является причиной этой развивающейся тенденции. 8,9
Таблица 2 Причины гипертонического криза в детском и подростковом возрасте |
Большинство авторов сходятся во мнении, что в случае гипертонических кризов чаще всего виноваты вторичные причины. 3,10,11 Существуют более старые серии случаев, которые подтверждают это утверждение. В серии из 110 пациентов, поступивших с сильно повышенным АД с 1975 по 1985 год, Deal et al. 12 сообщили, что по крайней мере у 89% была выявлена вторичная этиология, причем наиболее частыми были почечные причины. 12 Появляются новые, хотя и ограниченные, свидетельства того, что первичная гипертензия может играть большую роль, чем считалось ранее. В ретроспективном анализе 55 детей, поступивших в отделение неотложной помощи с гипертоническим кризом, Yang et al. 4 сообщили, что примерно половина из них в конечном итоге считается страдающей первичной гипертензией.При этом было обнаружено, что более 70% детей младшего возраста (<12 лет) с повышенным АД имеют первопричину, причем наиболее распространенным является заболевание почек. 4 Следует отметить, что большинство пациентов, включенных в этот обзор (46/55), обращались с неотложной гипертонической болезнью, а не с неотложной гипертонической болезнью. Авторы не предоставили подробностей относительно вторичных и первичных причин для этих двух подгрупп, хотя у двух из пяти, у которых была гипертоническая энцефалопатия, не было обнаружено, что этиология их гипертонии является основной.
Клиническая картина
Дети с тяжелой гипертензией могут иметь различные формы, от бессимптомных до тяжелых. Некоторые различия в представлении могут быть связаны с возрастом (Таблица 3). Например, младенцы и маленькие дети, как правило, проявляют неспецифические симптомы, такие как раздражительность, плохое питание или неспособность к развитию. Есть также некоторые свидетельства того, что у детей младшего возраста (≤6 лет) чаще, чем у детей старшего возраста, наблюдается изменение сознания или судорожная активность. 13 Дети старшего возраста, которые могут сообщить о своих симптомах, могут сообщать о головной боли, острых визуальных изменениях, головокружении, дискомфорте в груди или тошноте и рвоте. Ортопноэ, одышка и отек, хотя и нечасто, могут указывать на сопутствующую сердечную или почечную недостаточность.
Таблица 3 Особенности проявления у детей с гипертоническим кризом |
Осложнения, связанные с гипертоническим кризом, обычно связаны с сердечной, почечной и центральной нервной системами.Согласно определению, у всех детей с неотложной гипертонической болезнью обнаруживаются явные признаки повреждения органов-мишеней. При гипертонических позывах могут наблюдаться субклинические поражения органов-мишеней, такие как гипертрофия левого желудочка, гипертоническая ретинопатия или микроальбуминурия.
Оценка
Клиническая оценка любого ребенка с гипертоническим кризом должна включать подробный анамнез и физикальное обследование. Следует оценить и отметить факторы риска гипертонии, поскольку они могут дать ключ к разгадке этиологии гипертонии и, таким образом, повлиять на выбор лечения.Анамнез должен включать недавние события, такие как смена лекарств или воздействие токсинов, включая прием лекарств или немедицинских соединений, а также более отдаленные элементы, такие как перинатальные события, включая преждевременные роды или катетеризацию пупочной артерии. Инфекции мочевыводящих путей или частые лихорадочные заболевания в раннем возрасте в анамнезе повышают вероятность рубцевания почек или рефлюксной нефропатии. У девочек-подростков необходимо учитывать возможность беременности. Эпизоды приливов, бледности, потоотделения и сердцебиения могут указывать на лежащее в основе эндокринное нарушение или нарушение обмена веществ.
Требуется тщательное физическое обследование с вниманием не только к возможным подсказкам относительно основной этиологии повышения АД, но и к находкам, которые могут указывать на повреждение органов-мишеней и / или сопутствующие заболевания (Таблица 4). Аналогичные цели справедливы для лабораторных исследований и диагностической визуализации. Типичный подход к ребенку с подтвержденной артериальной гипертензией имеет тенденцию измеряться: сначала проводятся скрининговые исследования (общий анализ крови, электролиты, азот мочевины крови, креатинин сыворотки, общий анализ мочи и УЗИ почек) с последующим завершением дополнительных исследований по показаниям. по клинической ситуации.Однако более высокая степень остроты зрения у пациентов с гипертоническим кризом обычно требует более широкого подхода к первоначальному тестированию, чтобы выяснить причину гипертонии, а также оперативно выявить повреждение органов-мишеней (Таблица 5). Хотя ожидается, что результаты таких исследований помогут обосновать возможные терапевтические варианты контроля АД в долгосрочной перспективе, начало приема антигипертензивных препаратов никогда не следует откладывать из-за тестирования в условиях гипертонического криза.
Таблица 4 Представляющие интерес результаты физикального обследования детей с гипертоническим кризом |
Таблица 5 Оценка ребенка с гипертоническим кризом |
Лечение в условиях неотложной помощи
Четвертый отчет NHBPEP по диагностике, оценке и лечению повышенного артериального давления у детей и подростков содержит рекомендации по снижению АД до 1) ниже 95-го процентиля у детей с гипертензией и без повреждения органов-мишеней и 2) ниже 90-й процентиль у детей с поражением органов-мишеней, вторичной гипертензией и / или сопутствующими заболеваниями, такими как основное заболевание почек, болезнь сердца или диабет. 1 У пациентов с гипертоническим кризом АД следует снижать постепенно, чтобы достичь целевого давления в течение нескольких дней, а не часов. У пациентов с хронической гипертензией механизмы ауторегуляции головного мозга адаптируются для защиты мозга от ишемии. В таких условиях дети не могут адаптироваться к быстрому снижению АД, и, следовательно, быстрое снижение АД может привести к церебральной ишемии и временной или постоянной неврологической дисфункции из-за снижения церебральной перфузии.Подобные эффекты можно увидеть и в почках. В ретроспективном обзоре детей, у которых возникла неотложная гипертоническая болезнь в период с 1975 по 1985 год, Deal et al 12 сообщили, что осложнения терапии были гораздо более вероятными в эпоху, когда целью было быстрое снижение АД (23%) по сравнению с одним, когда целью была более постепенная коррекция (4%). Приведенные осложнения включали преходящую потерю зрения, преходящую острую почечную недостаточность, стойкую потерю зрения и поперечную ишемическую миелопатию. 12
Разумный подход к снижению АД у детей с сильно повышенным АД был описан Флинном и Туллусом, 3 , которые рекомендуют снизить АД на 25% от запланированного снижения в течение первых 8–12 часов, а затем еще на 25%. в течение следующих 8–12 часов и последние 50% в течение следующих 24 часов.Наш собственный опыт показывает, что часто бывает трудно достичь целевого снижения АД в первые 48 часов лечения, особенно у пациентов с вторичной гипертензией, и что дополнительная терапия может потребоваться в течение дополнительных дней для достижения адекватного контроля АД.
Всем пациентам с гипертоническим кризом требуется внутривенный доступ для введения антигипертензивных препаратов и предоставления жидкости и других лекарств по мере необходимости. Для начального лечения гипертонического криза предпочтительны внутривенные препараты, поскольку они надежно вводятся, имеют быстрое начало действия и могут быстро титроваться для достижения желаемого эффекта.В некоторых случаях, особенно при затрудненном внутривенном доступе или при менее серьезном повышении АД, могут использоваться пероральные препараты.
Антигипертензивные препараты, применяемые у детей с гипертоническим кризом, перечислены в таблице 6. Следует отметить, что некоторые из этих препаратов были должным образом изучены в педиатрической популяции, и поэтому данные о безопасности и эффективности для определения дозировки ограничены. Из перечисленных лекарств только гидралазин (пероральный и внутривенный), фенолдопам, нитропруссид натрия и миноксидил имеют педиатрическую маркировку, одобренную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA).
Таблица 6 Антигипертензивные препараты для лечения гипертонического криза у детей |
Лекарства
Как упоминалось ранее, предпочтительным подходом к начальному лечению гипертонического криза является использование внутривенных препаратов; однако в случаях с менее серьезным повышением АД или трудностями в получении доступа внутривенно часто используются пероральные препараты.Исторически наиболее часто применялись пероральный гидралазин и нифедипин немедленного действия. Для этой цели также использовались миноксидил и клонидин. Совсем недавно исрадипин стал предпочтительным пероральным препаратом для применения у детей с сильно повышенным АД.
Пероральные препараты
Нифедипин — дигидропиридиновый блокатор кальциевых каналов (БКК), который вызывает снижение АД в основном за счет периферической вазодилатации, хотя отрицательный инотропный эффект также играет роль.Имеется ограниченный объем опубликованной литературы относительно использования нифедипина немедленного действия в педиатрической популяции, хотя более ранние исследования действительно предполагают некоторую полезность при лечении гипертонического криза. 14–17 Однако в последнее время стали избегать использования нифедипина в этой ситуации, поскольку это было связано с резким падением АД и повышенным риском инфаркта миокарда, инсульта и смерти среди взрослого населения. 18 Было показано, что нифедипин у детей значительно снижает АД.В ретроспективном обзоре 520 доз нифедипина у 117 пациентов Blaszak et al. 19 сообщили, что 35% были связаны со снижением среднего артериального давления (САД) на ≥25%. Кроме того, Egger et al. 20 рассмотрели 1746 доз перорального нифедипина у 166 педиатрических пациентов и сообщили о среднем снижении систолического и диастолического АД на 28% и 43% соответственно в течение 6 часов после приема лекарства. Хотя частота осложнений в обоих исследованиях была низкой, примечательно, что сообщаемое снижение АД часто превышало рекомендованную скорость постепенного снижения АД у детей с гипертоническим кризом, обсуждавшуюся ранее.Кроме того, использование нифедипина немедленного действия у маленьких детей требует, чтобы содержимое капсулы было вброшено в шприц и отмеренная доза вводилась перорально, что, вероятно, увеличит вероятность ошибки дозирования. Учитывая наличие более безопасных альтернатив, многие эксперты рекомендовали отказаться от использования нифедипина немедленного действия у детей с гипертоническим кризом. 21,22
Гидралазин и миноксидил снижают АД за счет расслабления гладкой мускулатуры артериол, что приводит к снижению периферического сосудистого сопротивления.Несмотря на то, что существует одобренная FDA педиатрическая маркировка для определения дозировки гидралазина, данных о безопасности или эффективности, регулирующих его использование в детстве, очень мало. По нашему собственному опыту, пероральный гидралазин играет небольшую роль в лечении гипертонических кризов у детей, поскольку он менее эффективен и плохо изучен, хотя болюсное внутривенное введение (обсуждается далее в разделе «Внутривенные препараты») остается вариантом, и его использование продолжается. быть широко распространенным. Было опубликовано несколько серий одноцентровых исследований, описывающих использование миноксидила у детей, что свидетельствует об эффективности лечения тяжелой детской гипертензии, особенно у детей с острым повышением АД на фоне хронической гипертензии и у детей с гипертонией, резистентной к другим лекарствам. 23–26
Клонидин подавляет центральный симпатический отток, что приводит к снижению периферического сосудистого сопротивления. Опубликованные отчеты об использовании в педиатрии немногочисленны и ограничиваются пероральным или трансдермальным введением у подростков с хронической гипертензией. 27,28 Другие сообщили о хороших результатах применения клонидина у гемодиализных пациентов с острым повышением АД из-за того, что он подвергается минимальному диализу и не требует корректировки дозы при почечной недостаточности. 3 Мы также обнаружили, что клонидин особенно полезен в условиях интенсивной терапии для контроля симптомов, вызванных катехоламинами, включая гипертензию, связанную с отменой седативных средств, а также при неврологической гипертонии и недавней черепно-мозговой травме.
Исрадипин — дигидропиридиновый БКК второго поколения, который, как и нифедипин, снижает АД, прежде всего, за счет снижения системного сосудистого сопротивления. Был опубликован ряд одноцентровых исследований по оценке применения исрадипина у госпитализированных детей с резко повышенным АД. 29–32 В этих исследованиях постоянно было показано, что исрадипин эффективен в снижении систолического и диастолического АД с низкой частотой побочных эффектов. Можно приготовить стабильный раствор для немедленного приема, что обеспечивает надежное дозирование у младенцев и детей младшего возраста. На основе этих факторов исрадипин стал предпочтительным пероральным антигипертензивным препаратом для использования при гипертонических кризах у детей некоторыми поставщиками, 3 , включая авторов этого обзора.
Внутривенные лекарства
Гипертонические кризы у детей чаще всего лечат с помощью внутривенных гипотензивных препаратов.Некоторые из этих агентов можно вводить путем периодического болюсного введения, а другие — путем непрерывной инфузии. В целом, мы предпочитаем использовать последний в случаях неотложной гипертонической болезни из-за способности быстро титровать дозу и снижать АД контролируемым, постепенным образом. Болюсное дозирование, однако, может быть целесообразным в случаях менее серьезного повышения АД и при отсутствии явного повреждения органов-мишеней.
Исторически сложилось так, что гидралазин внутривенно почти наверняка использовался чаще, чем любое другое средство при лечении детей с резко повышенным АД, хотя данных, подтверждающих это утверждение, мало.Также имеется мало данных относительно эффективности и безопасности его использования в педиатрической популяции. При этом теперь доступны результаты двух недавних одноцентровых ретроспективных исследований, оценивающих эффективность и безопасность внутривенного введения гидралазина у госпитализированных детей. У 110 госпитализированных детей Ostrye et al. 33 сообщили о среднем снижении систолического и диастолического АД на 8,5% и 11,5% соответственно. Вызывает беспокойство то, что 21% обследованных пациентов достигли снижения АД более чем на 25%, а повышение АД наблюдалось у 30% пациентов.Наблюдалась низкая частота побочных эффектов (9%). 33 Последние данные были дополнительно опубликованы в абстрактной форме Flynn et al, 34 , которые проанализировали 141 первую дозу гидралазина у госпитализированных детей. Наблюдалось среднее снижение САД на 19%, а клинический ответ, определяемый как снижение САД на 10-25%, был продемонстрирован у 47% пациентов. Подобно вышеупомянутым результатам Ostrye et al, 33 , значительное количество пациентов (31%) продемонстрировало потенциально чрезмерное падение АД, определяемое как снижение САД> 25%. 34
Лабеталол представляет собой комбинированный блокатор α 1, и β-адренорецепторов, доступный в пероральных и внутривенных формах. Соотношение α- и β-блокады различается в зависимости от пути введения, с относительной эффективностью 1: 3 или 1: 7, соответственно, при пероральном или внутривенном введении. При гипертоническом кризе предпочтительнее внутривенное введение из-за быстрого начала действия (2–5 минут). При внутривенном введении лабеталол можно вводить путем периодического болюсного введения или путем непрерывной инфузии, последнее из которых обычно используется при более серьезном повышении АД.Есть ограниченные исследования, оценивающие использование лабеталола у детей с гипертонией, хотя одноцентровые серии случаев предполагают эффективное снижение АД. 12,35,36 Thomas et al. 36 сообщили о риске развития гипотонии при применении у младенцев и детей младшего возраста (≤24 месяцев) с гипертоническим кризом и сопутствующей ишемической или черепно-мозговой травмой.
Никардипин — это первый дигидропиридиновый БКК, совместимый с внутривенным введением, и его можно вводить болюсным дозированием, хотя у детей чаще используется непрерывная инфузия.Опубликован ряд одноцентровых серий клинических случаев, в которых оценивается применение никардипина у детей с сильно повышенным АД при различных болезненных состояниях и возрастных группах, включая недоношенных детей с гипертонической болезнью. 37–43 Все эти отчеты показали, что никардипин эффективен для снижения АД с низким уровнем побочных эффектов, хотя в нескольких исследованиях сообщалось о случаях тромбофлебита. В этом случае рекомендуется вводить никардипин через центральную линию.При введении через периферическую вену раздражение можно свести к минимуму, меняя место инфузии каждые 12 часов.
Эсмолол представляет собой кардиоселективный антагонист β 1 -адренорецепторов ультракороткого действия, который обычно вводят в виде болюсной дозы с последующей непрерывной инфузией. В отличие от других лекарственных средств, описанных до сих пор, фармакодинамика и фармакокинетика эсмолола хорошо изучены у детей и, как было установлено, аналогичны таковым у пациентов старшего возраста, хотя выведение препарата было более быстрым в более молодых возрастных группах. 44–46 В клинических случаях и небольших сериях исследований было обнаружено, что эсмолол безопасен и эффективен у детей с гипертонией, особенно у детей с повышенным АД в послеоперационном периоде после кардиохирургических вмешательств. 47–49 Кроме того, более недавнее многоцентровое двойное слепое рандомизированное исследование показало, что эсмолол безопасен и эффективен для снижения АД при низком (125 мкг / кг), среднем (250 мкг / кг) и высоком (500 мкг / кг) уровне. кг) дозы для младенцев и детей раннего возраста после восстановленной коарктации аорты, хотя доза-ответ не был продемонстрирован. 46
Нитропруссид натрия — это сосудорасширяющее средство короткого действия, которое вводят путем непрерывной инфузии. Он быстро метаболизируется до оксида азота, что приводит к снижению преднагрузки и постнагрузки за счет расширения артериолярных и венозных гладкомышечных клеток. Несмотря на то, что существует давний опыт использования нитропруссида натрия у детей с гипертоническим кризом, исследований, оценивающих эффективность и безопасность, особенно мало. Более старые тематические исследования и серии предполагают быстрый ответ с улучшением АД и низкой частотой осложнений. 50,51 Длительного использования и использования с сопутствующим нарушением функции почек или печени обычно избегают из-за риска накопления токсичных метаболитов, особенно цианида и тиоцианата. Обнадеживает то, что недавние исследования более тщательно оценили использование нитропруссида у детей. В рандомизированном двойном слепом исследовании отмены плацебо Hammer et al. 52 продемонстрировали, что нитропруссид натрия эффективен для контроля АД у большинства пациентов и превосходит плацебо после 12-часовой инфузии.Вызывает беспокойство то, что у значительного числа субъектов наблюдались повышенные уровни цианида, хотя ни у одного из них не было явных доказательств токсичности.
Фенолдопам является селективным постсинаптическим агонистом D 1 -подобных рецепторов дофамина, который снижает АД за счет снижения периферического сопротивления сосудистой сети и увеличения почечного кровотока и натрийуреза. Его вводят путем непрерывной внутривенной инфузии. Исследования на взрослых показали, что фенолдопам сравним по эффективности с нитропруссидом натрия в снижении АД в условиях гипертонического криза. 53,54 Исследования, оценивающие использование фенолдопама у детей с гипертонией, отсутствуют. Hammer et al., , 55, провели рандомизированное многоцентровое плацебо-контролируемое исследование по определению дозировки с участием 77 педиатрических пациентов, которым требовалась преднамеренная интраоперационная гипотензия. Они обнаружили, что фенолдопам безопасен и эффективен для снижения АД в этой популяции с такими же фармакокинетическими профилями и профилями побочных эффектов, как и у взрослых; однако диапазон эффективных доз у детей был значительно выше, чем у взрослых.
Эналаприлат — единственный ингибитор ангиотензинпревращающего фермента (АПФ), одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), доступный в форме внутривенного введения. Эналаприлат вводится прерывистым внутривенным введением и оказывает свое антигипертензивное действие, главным образом, за счет расширения сосудов и снижения периферического сосудистого сопротивления. Безопасность и эффективность эналаприлата для контроля АД у детей тщательно не изучались, хотя были опубликованы тематические исследования и серии исследований, свидетельствующие о хорошем антигипертензивном эффекте в различных возрастах, от младенчества до взрослого возраста. 56–59 Учитывая доказательства более значительного снижения АД у пациентов с ренин-опосредованной гипертензией, следует соблюдать особую осторожность у педиатрических пациентов, которые имеют более высокий риск почечной сосудистой гипертензии и почечной паренхиматозной болезни. Кроме того, пациенты с двусторонним стенозом почечной артерии подвержены риску острого повреждения почек при использовании ингибиторов АПФ, и, следовательно, этот класс лекарств может быть противопоказан в таких случаях. В случае одностороннего стеноза почечной артерии терапия ингибиторами АПФ может привести к значительному снижению АД, поэтому требуется тщательный мониторинг и корректировка небольших доз.
Клевидипин — новый антагонист кальциевых каналов, который избирательно воздействует на сосуды с сопротивлением артериол, практически не влияя на сосудистое русло вен. Подобно никардипину, его вводят путем непрерывной внутривенной инфузии, но с гораздо более короткой продолжительностью действия, поскольку он быстро гидролизуется до неактивных метаболитов эстеразами крови и тканей. 60,61 Клевидипин хорошо изучен среди взрослого населения, особенно среди тех, кому требуется снижение АД во время хирургических вмешательств.Недавние тематические исследования и серии исследований показывают, что клевидипин также эффективен для контроля периоперационного АД у детей с рядом состояний, включая почечную недостаточность, феохромоцитому и врожденные пороки сердца. 62–65 Кроме того, недавно завершенное исследование показало, что клевидипин безопасен и эффективен у детей, которым требуется контролируемая гипотензия во время операции по заднему спондилодезу. 66 Учитывая этот ранний опыт, есть оптимизм в отношении того, что клевидипин может оказаться полезным при лечении детей с гипертоническим кризом, хотя необходимы дальнейшие исследования для установления рекомендаций по эффективности, безопасности и дозировке в этих условиях.
Подход к управлению
Первоначальной целью ведения ребенка с гипертоническим кризом является стабилизация и постепенное контролируемое снижение АД. По нашему опыту, это лучше всего достигается в условиях отделения интенсивной терапии с использованием непрерывной инфузии одного из вышеупомянутых внутривенных антигипертензивных средств, хотя пероральные препараты могут рассматриваться в менее тяжелых случаях. Выбор первоначального лекарства часто основывается на предпочтениях врача, а не на физиологических преимуществах данного лекарства.По нашему мнению, лабеталол и никардипин представляют собой разумную терапию первой линии, хотя эсмолол или нитропруссид натрия могут быть рассмотрены в особых случаях, таких как острое интраоперационное повышение АД. После начала инфузии следует тщательно оттитровать до желаемого эффекта.
Как только АД снизится до приемлемого уровня, следует начать переход на соответствующие пероральные препараты для хронического контроля АД. При выборе препарата следует стремиться к максимальному увеличению антигипертензивного потенциала при одновременном минимизации вероятности побочных эффектов.Если возможно, предпочтительнее использовать лекарство, которое нацелено на патофизиологический процесс, который опосредует повышение АД или который имеет предполагаемую пользу при сопутствующих состояниях. Подробное обсуждение рационального выбора антигипертензивных препаратов у детей было проведено в другом месте; однако предпочтительные агенты для конкретных клинических ситуаций представлены в таблице 7. 67
Таблица 7 Целевой подход к антигипертензивной лекарственной терапии |
Заключение
Гипертонический криз — это неотложная медицинская помощь, требующая тщательного обследования и безотлагательного лечения. Внутривенные антигипертензивные препараты обычно используются в острых случаях, чтобы обеспечить разумное титрование и постепенное снижение АД. После стабилизации следует переход на пероральную терапию для длительного контроля АД. Выявление основной причины повышения АД может определять терапевтический выбор.
Раскрытие
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. | Рабочая группа Национальной образовательной программы по высокому кровяному давлению по высокому кровяному давлению у детей и подростков. Четвертый отчет о диагностике, оценке и лечении высокого кровяного давления у детей и подростков. Педиатрия . 2004; 114 (2 доп. 4-го отчета): 555–576. |
2. | Чобанян А.В., Бакрис Г.Л., Блэк Х.Р. и др.Седьмой отчет Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления: отчет JNC 7. JAMA . 2003. 289 (19): 2560–2572. |
3. | Флинн Дж. Т., Туллус К. Тяжелая гипертензия у детей и подростков: патофизиология и лечение. Педиатр Нефрол . 2009. 24 (6): 1101–1112. |
4. | Ян WC, Zhao LL, Chen CY, Wu YK, Chang YJ, Wu HP.Первый приступ гипертонического криза у детей, поступивший в отделение неотложной помощи. BMC Педиатр . 2012; 12: 200. |
5. | Beacher DR, Chang SZ, Rosen JS, et al. Распознавание повышенного артериального давления в амбулаторных педиатрических учреждениях третичного уровня. Дж. Педиатр . 2015; 166 (5): 1233e – 1239e. |
6. | Brady TM, Solomon BS, Neu AM, Siberry GK, Parekh RS.Предикторы нераспознанного повышенного артериального давления у детей на уровне пациента, поставщика медицинских услуг и клиники. Педиатрия . 2010; 125 (6): e1286 – e1293. |
7. | Хансен М.Л., Ганн П.В., Кельбер, округ Колумбия. Недостаточная диагностика артериальной гипертензии у детей и подростков. JAMA . 2007. 298 (8): 874–879. |
8. | Freedman DS, Dietz WH, Srinivasan SR, Berenson GS. Связь избыточной массы тела с факторами риска сердечно-сосудистых заболеваний у детей и подростков: исследование сердца Богалуса. Педиатрия . 1999; 103 (6 pt 1): 1175–1182. |
9. | Ostchega Y, Carroll M, Prineas RJ, McDowell MA, Louis T., Tilert T. Тенденции повышенного кровяного давления среди детей и подростков: данные Национального исследования здоровья и питания 1988 г. –2006. Ам Дж. Гипертенз . 2009. 22 (1): 59–67. |
10. | Baracco R, Mattoo TK. Неотложные случаи детской гипертонии. Cur Hypertens Rep . 2014; 16 (8): 456. |
11. | Чандар Дж., Зиллеруэло Г. Гипертонический криз у детей. Педиатр Нефрол . 2012; 27 (5): 741–751. |
12. | Deal JE, Barratt TM, Dillon MJ. Ведение неотложных состояний при гипертонической болезни. Арка Дис Детский . 1992. 67 (9): 1089–1092. |
13. | Ян WC, Wu HP.Клинический анализ артериальной гипертензии у детей, поступивших в отделение неотложной помощи. Педиатр Неонатол . 2010. 51 (1): 44–51. |
14. | Dilmen U, Caglar MK, Senses DA, et al. Нифедипин при гипертонической болезни у детей. Ам Дж. Дис Детский . 1983; 137 (12): 1162–1165. |
15. | Evans JH, Shaw NJ, Brocklebank JT. Сублингвальный нифедипин при острой тяжелой артериальной гипертензии. Арка Дис Детский . 1988. 63 (8): 975–977. |
16. | Рот Б., Херкенрат П., Креббер Дж. И др. Нифедипин при гипертонических кризах у младенцев и детей. Clin Exp Hypertens A . 1986. 8 (4–5): 871–877. |
17. | Зиглер Р.Л., Брюэр ЭД. Эффект сублингвального или перорального приема нифедипина при лечении гипертонии. Педиатр Журнал . 1988. 112 (5): 811–813. |
18. | Гроссман Э., Мессерли Ф. Х., Гродзицки Т. и др. Следует ли наложить мораторий на сублингвальные капсулы нифедипина, назначаемые при неотложных состояниях гипертонии и псевдоэргических состояниях? JAMA . 1996. 276 (16): 1328–1331. |
19. | Blaszak RT, Savage JA, Ellis EN. Применение нифедипина короткого действия у детей с артериальной гипертензией. Педиатр Журнал . 2001; 139 (1): 34–37. |
20. | Эггер Д.В., Деминг Д.Д., Хамада Н. и др. Оценка безопасности нифедипина короткого действия у детей с артериальной гипертензией. Педиатр Нефрол . 2002. 17 (1): 35–40. |
21. | Флинн Дж. Т.. Безопасность нифедипина короткого действия у детей с тяжелой артериальной гипертензией. Мнение эксперта по наркотикам . 2003. 2 (2): 133–139. |
22. | Truttmann AC, Zehnder-Schlapbach S, Bianchetti MG.Следует ввести мораторий на применение нифедипина короткого действия при гипертонических кризах. Детский нефрол . 1998; 12 (3): 259. |
23. | Pennisi AJ, Takahashi M, Bernstein BH, et al. Терапия миноксидилом у детей с тяжелой артериальной гипертензией. Педиатр Журнал . 1977; 90 (5): 813–819. |
24. | Puri HC, Maltz HE, Kaiser BA, Potter DE. Тяжелая гипертензия у детей с почечной недостаточностью: лечение миноксидилом. Am J Kidney Dis . 1983; 3 (1): 71–75. |
25. | Синайко А.Р., Миркин БЛ. Управление тяжелой детской гипертонией с помощью миноксидила: контролируемое клиническое исследование. Дж. Педиатр . 1977; 91 (1): 138–142. |
26. | Strife CF, Quinlan M, Waldo FB и др. Миноксидил для контроля острого повышения артериального давления у детей с хронической гипертонией. Педиатрия .1986. 78 (5): 861–865. |
27. | Falkner B, Onesti G, Lowenthal DT, Affrime MB. Применение монотерапии клонидином при гипертонической болезни у подростков. Сундук . 1983; 83 (2 доп.): 425–427. |
28. | Falkner B, Thanki B, Lowenthal DT. Трансдермальный клонидин в лечении подростковой гипертензии. J Hyper Suppl . 1985; 3 (4): S61 – S63. |
29. | Флинн Дж. Т., Уорник С. Дж.. Исрадипин для лечения гипертонии у детей: опыт одного центра. Педиатр Нефрол . 2002. 17 (9): 748–753. |
30. | Johnson CE, Jacobson PA, Song MH. Исрадипиновая терапия у детей с гипертонической болезнью. Энн Фармакотер . 1997. 31 (6): 704–707. |
31. | Мияшита Ю., Петерсон Д., Рис Дж. М., Флинн Дж. Т..Исрадипин для лечения острой гипертонии у госпитализированных детей и подростков. J Clin Hypertens (Гринвич) . 2010. 12 (11): 850–855. |
32. | Strauser LM, Groshong T, Tobias JD. Первоначальный опыт применения исрадипина для лечения гипертонии у детей. Саут Мед Дж. . 2000. 93 (3): 287–293. |
33. | Остри Дж., Хейлперн С.М., Джонс Дж., Иган Б., Чессман К., Шатат И.Ф.Эффективность и безопасность внутривенного введения гидралазина для лечения гипертонии у госпитализированного ребенка. Педиатр Нефрол . 2014. 29 (8): 1403–1409. |
34. | Флинн Дж., Брэдфорд М., Харви Э. Внутривенное введение гидралазина в педиатрических стационарах с гипертонической болезнью: работает ли это? это безопасно? J Am Soc of Hypertens . 2014; 8 (4S): e130. |
35. | Bunchman TE, Lynch RE, Wood EG.Внутривенно вводят лабеталол для лечения гипертонической болезни у детей. Дж. Педиатр . 1992. 120 (1): 140–144. |
36. | Thomas CA, Moffett BS, Wagner JL, Mott AR, Feig DI. Безопасность и эффективность внутривенного введения лабеталола при гипертоническом кризе у младенцев и маленьких детей. Pediatr Crit Care Med . 2011; 12 (1): 28–32. |
37. | Флинн Дж. Т., Моттес Т. А., Брофи П. Д., Кершоу Д. Б., Смойер В. Е., Банчман Т. Е..Внутривенное введение никардипина для лечения тяжелой гипертензии у детей. Дж. Педиатр . 2001. 139 (1): 38–43. |
38. | Gouyon JB, Geneste B, Semama DS, Françoise M, Germain JF. Внутривенное введение никардипина недоношенным детям с гипертонической болезнью. Arch Dis Child Fetal Neonatal Ed . 1997; 76 (2): F126 – F127. |
39. | Майкл Дж., Грошонг Т., Тобиас Дж. Д.. Никардипин при неотложной гипертонической болезни у детей с почечной недостаточностью. Педиатр Нефрол . 1998. 12 (1): 40–42. |
40. | Накагава Т.А., Сартори СК, Моррис А., Шнайдер Д.С. Внутривенное введение никардипина для лечения посткоарктической гипертензии у детей. Педиатр Кардиол . 2004. 25 (1): 26–30. |
41. | Tenney F, Sakarcan A. Никардипин — безопасное и эффективное средство при неотложной детской гипертонии. Am J Kidney Dis .2000; 35 (5): E20. |
42. | Tobias JD. Никардипин для контроля среднего артериального давления после кардиоторакальных операций у младенцев и детей. Am J Ther . 2001; 8 (1): 3–6. |
43. | Treluyer JM, Hubert P, Jouvet P, Couderc S, Cloup M. Внутривенное введение никардипина детям с гипертонической болезнью. Eur J Pediatr . 1993. 152 (9): 712–714. |
44. | Adamson PC, Rhodes LA, Saul JP, et al. Фармакокинетика эсмолола у детей с наджелудочковыми аритмиями. Педиатр Кардиол . 2006. 27 (4): 420–427. |
45. | Cuneo BF, Zales VR, Blahunka PC, Benson DW Jr. Фармакодинамика и фармакокинетика эсмолола, бета-блокатора короткого действия, у детей. Педиатр Кардиол . 1994. 15 (6): 296–301. |
46. | Tabbutt S, Nicolson SC, Adamson PC, et al. Безопасность, эффективность и фармакокинетика эсмолола для контроля артериального давления сразу после восстановления коарктации аорты у младенцев и детей: многоцентровое двойное слепое рандомизированное исследование. J Thorac Cardiovasc Surg . 2008. 136 (2): 321–328. |
47. | Smerling A, Gersony WM. Эсмолол при тяжелой гипертензии после восстановления коарктации аорты. Crit Care Med . 1990. 18 (11): 1288–1290. |
48. | Винсент Р.Н., Клик, Лос-Анджелес, Уильямс Х.М., Плаут WH, Уильямс WH. Эсмолол как вспомогательное средство при лечении системной гипертензии после оперативного восстановления коарктации аорты. Ам Дж. Кардиол . 1990; 65 (13): 941–943. |
49. | Wiest DB, Garner SS, Uber WE, Sade RM. Эсмолол для лечения гипертонии у детей после операций на сердце. J Thorac Cardiovas Surg . 1998. 115 (4): 890–897. |
50. | Гордилло-Паниагуа Г., Веласкес-Джонс Л., Мартини Р., Вальдес-Боланьос Э. Лечение тяжелой артериальной гипертензии у детей нитропруссидом натрия. Дж. Педиатр . 1975. 87 (5): 799–802. |
51. | Людерер-младший, Хейс А.Х. младший, Дубнски О., Берлин CM. Длительный прием нитропруссида натрия в детском возрасте. Дж. Педиатр . 1977; 91 (3): 490–491. |
52. | Hammer GB, Lewandowski A, Drover DR, et al. Безопасность и эффективность нитропруссида натрия при длительной инфузии у педиатрических пациентов. Pediatr Crit Care Med . 2015; 16 (5): 397–403. |
53. | Девлин JW, Seta ML, Kanji S, Somerville AL. Фенолдопам в сравнении с нитропруссидом при лечении неотложной гипертонической болезни. Анналы Фармакотер . 2004. 38 (5): 755–759. |
54. | Panacek EA, Bednarczyk EM, Dunbar LM, Foulke GE, Holcslaw TL. Рандомизированное проспективное исследование фенолдопама и нитропруссида натрия при лечении острой тяжелой гипертензии. Исследовательская группа фенолдопама. Acad Emerg Med . 1995. 2 (11): 959–965. |
55. | Hammer GB, Verghese ST, Drover DR, Yaster M, Tobin JR.Фармакокинетика и фармакодинамика мезилата фенолдопама для контроля артериального давления у педиатрических пациентов. BMC Анестезиол . 2008; 8: 6. |
56. | Rheuban KS, Carpenter MA, Ayers CA, Gutgesell HP. Острые гемодинамические эффекты ингибирования превращающих ферментов у младенцев с застойной сердечной недостаточностью. Дж. Педиатр . 1990. 117 (4): 668–670. |
57. | Rouine-Rapp K, Mello DM, Hanley FL, Mohan Reddy V, Soifer S.Влияние эналаприлата на послеоперационную гипертензию после хирургической коррекции коарктации аорты. Pediatr Crit Care Med . 2003. 4 (3): 327–332. |
58. | Wells TG, Bunchman TE, Kearns GL. Лечение неонатальной гипертензии эналаприлатом. Дж. Педиатр . 1990. 117 (4): 664–667. |
59. | Завайдех М.А., Дункан Б., Джозеф М.В., Диксит М.П. Лечение хронической гипертензии с помощью внутривенного введения эналаприлата и трансдермального клонидина. Педиатр Нефрол . 2001. 16 (1): 85–86. |
60. | Ericsson H, Fakt C, Hoglund L, et al. Фармакокинетика и фармакодинамика клевидипина у здоровых добровольцев после внутривенного вливания. Eur J Clin Pharmacol . 1999. 55 (1): 61–67. |
61. | Nordlander M, Sjoquist PO, Ericsson H, Rydén L. Фармакодинамические, фармакокинетические и клинические эффекты клевидипина, антагониста кальция ультракороткого действия для быстрого контроля артериального давления. Cardiovasc Drug Rev . 2004. 22 (3): 227–250. |
62. | Bettesworth JG, Martin DP, Tobias JD. Интраоперационное применение клевидипина у пациента с болезнью фон Гиппеля-Линдау с ассоциированной феохромоцитомой. J Cardiothorac Vasc Anesth . 2013. 27 (4): 749–751. |
63. | Tobias JD, Allee J, Ramachandran V и др. Клевидипин контролирует артериальное давление во время операции у подростков с почечной недостаточностью. J Педиатр Pharmacol Ther . 2009. 14 (3): 144–147. |
64. | Tobias JD, Schechter WS, Phillips A, et al. Клевидипин для периоперационного контроля артериального давления у младенцев и детей, перенесших кардиохирургические операции по поводу врожденного порока сердца. J Педиатр Pharmacol Ther . 2011; 16 (1): 55–60. |
65. | Towe E, Tobias JD. Предварительный опыт применения клевидипина в педиатрической популяции. J Intensive Care Med . 2010. 25 (6): 349–352. |
66. | Како Х., Гейбл А., Мартин Д. и др. Проспективное открытое исследование клевидипина при контролируемой гипотензии во время заднего спондилодеза. J Педиатр Pharmacol Ther . 2015; 20 (1): 54–60. |
67. | Ferguson MA, Flynn JT. Рациональное использование гипотензивных препаратов у детей. Педиатр Нефрол .2014. 29 (6): 979–988. |
Гипертонический кризис, бремя, лечение и исход в центре третичной медицинской помощи в Карачи
Цели . Неконтролируемая гипертония может привести к гипертоническому кризу. Мы стремимся определить распространенность гипертонического криза, его лечение и исходы у пациентов, обращающихся в центр третичной медицинской помощи в Карачи. Методы . Это было перекрестное исследование, проведенное в Университете Ага Хана, Карачи, Пакистан.Были включены взрослые стационарные пациенты (> 18 лет), поступившие в отделение неотложной помощи, у которых была диагностирована гипертензия и неконтролируемая гипертензия. Результатов . Из 1336 пациентов 28,6% (387) страдали неконтролируемой артериальной гипертензией. Распространенность гипертонического криза среди неконтролируемой гипертонической болезни составила 56,3% (218). Пероральный блокатор кальциевых каналов; 35,4% (137) и нитрат внутривенно; 22,7% (88) были наиболее часто назначаемыми препаратами в отделении неотложной помощи. Среднее (SD) падение САД у пациентов с гипертоническим кризом при внутривенном лечении составило 53.На 1 (29) мм рт. Ст. И на пероральное лечение было 43 (27) мм рт. Ст. Максимальное среднее (SD) падение артериального давления наблюдалось при внутривенном введении нитропруссида натрия; 80 (51) мм рт. Ст. В САД. Острая почечная недостаточность была наиболее частым осложнением с распространенностью 11,5% (24). Заключение . Распространенность гипертонического криза высока. Пероральный блокатор кальциевых каналов и нитрат для внутривенного введения являются наиболее часто используемыми лекарствами в нашей системе.
1. Общие сведения
Гипертония — распространенное хроническое заболевание, поражающее людей в Пакистане и во всем мире [1].Это важный модифицируемый фактор риска сердечно-сосудистой заболеваемости и смертности, особенно от инсульта (на который приходится 51% всех случаев смерти от инсульта во всем мире), ишемической болезни сердца (45% всех смертей), хронической болезни почек, застойной сердечной недостаточности, аневризмы аорты и т. Д. и заболевание периферических артерий [2]. Распространенность артериальной гипертензии (систолическое артериальное давление> 140 мм рт. Ст. Или диастолическое артериальное давление> 90 мм рт. Ст. Или прием антигипертензивных препаратов) в Пакистане увеличилась с 17% в 1980 году до 35% в 2008 году среди взрослых в возрасте 18 лет и старше [3].Растущая распространенность артериальной гипертензии в сочетании с недостаточным контролем делает это состояние одним из частых, требующих неотложной медицинской помощи [4].
Распространенность неконтролируемой гипертонии варьируется во всем мире, с наименьшей распространенностью в сельских районах Индии (3,4% у мужчин и 6,8% у женщин) и самой высокой в Польше (68,9% у мужчин и 72,5% у женщин) [5] . Недавние популяционные данные по контролю над гипертонией из Пакистана недоступны. Тем не менее, контроль артериальной гипертензии составил 23% по данным сообщества городского населения Карачи, Пакистан [6].Неконтролируемая гипертензия может прогрессировать до гипертонического криза, определяемого как систолическое артериальное давление> 180 мм рт. Ст. Или диастолическое артериальное давление> 120 мм рт. Ст. [7]. Гипертонический криз может быть далее классифицирован как неотложная гипертоническая болезнь или неотложная гипертоническая болезнь в зависимости от поражения органов-мишеней, включая сердечные, почечные и неврологические повреждения. « Неотложная гипертоническая болезнь » относится к тяжелой гипертонии без признаков нового или ухудшающегося повреждения органа-мишени, а « Неотложная гипертоническая болезнь » относится к тяжелой гипертензии, которая связана с новым или прогрессирующим повреждением органа-мишени [8].
Гипертонические кризы (76% неотложных состояний, 24% неотложных состояний) составляли более четверти всех неотложных / неотложных состояний. Гипертонические позывы часто проявляются головной болью (22%), носовыми кровотечениями (17%) и психомоторным возбуждением (10%), а неотложные состояния гипертонии часто проявляются болью в груди (27%), одышкой (22%) и неврологическим дефицитом (21%). [9]. Причина неконтролируемой артериальной гипертензии в Пакистане высока из-за недостаточной осведомленности, знаний, приверженности и отношения пакистанских пациентов с артериальной гипертензией [10].Однако нет данных о пациентах с гипертоническим кризом из больниц высокоспециализированной медицинской помощи в Пакистане. Кроме того, количество пациентов, у которых развиваются осложнения в виде инсульта, инфаркта миокарда и хронического заболевания почек, также неизвестно. Следовательно, важно иметь данные о распространенности и клинических проявлениях нашей установки. Поэтому мы провели это исследование, чтобы определить распространенность гипертонического криза, его лечение и исходы у пациентов, обращающихся в центр третичной медицинской помощи в Карачи.
2. Методы
2.1. Дизайн исследования и популяция исследования
Это ретроспективное исследование, проведенное в Университете Ага Хана, Карачи, Пакистан. Больница Университета Ага Хана (AKUH) имеет 563 койки и ежегодно обслуживает более 50 000 госпитализированных пациентов и более 600 000 амбулаторных пациентов. Для проведения исследования было получено одобрение этического комитета Университета Ага Хана (1985-Med-ERC-11).
Были включены взрослые стационарные пациенты (> 18 лет), поступающие в отделение неотложной помощи, у которых была диагностирована гипертензия и неконтролируемая гипертензия.Контролируемое артериальное давление определялось как систолическое артериальное давление (САД) <140 мм рт. Ст. Или диастолическое артериальное давление (ДАД) <90 мм рт. Ст. [11]. Неконтролируемая артериальная гипертензия определялась как САД> 140 мм рт. Ст. И ДАД> 90 мм рт. Ст. Как у диабетиков, так и у недиабетических пациентов, которые либо знали о своей проблеме, либо получали фармакологическое лечение [12]. Выборка была составлена с использованием компьютеризированной системы медицинских записей Международной классификации болезней-9-Координация и обслуживание (МКБ-9-CM) в системе управления медицинской информацией в больнице.Пациенты, поступившие с первичным диагнозом гипертонического криза, неконтролируемой гипертонии, неотложной гипертонической болезни и неотложной гипертонической болезни, были отобраны с помощью МКБ-9-CM (I-10: эссенциальная (первичная) артериальная гипертензия, I-11: гипертоническая болезнь сердца, I-12: гипертоническая болезнь почек, I-13: гипертоническая болезнь сердца и почек и I-15: вторичная гипертензия). Пациенты, чьи медицинские карты не содержали минимальной клинической информации, позволяющей классифицировать случай (неотложная гипертензия или неотложная помощь), были исключены из исследования [13].Использовались данные за 5 лет, с 2005 по 2010 год. Была отобрана выборка из 1336 последовательных пациентов, удовлетворяющих критерию включения. Все пациенты дали общее согласие на госпитализацию; однако информированное согласие не было получено, поскольку данные были извлечены позже с помощью МКБ-9-CM.
2.2. Переменные и измерения исследования
Данные о демографических характеристиках, сопутствующих заболеваниях, клинических симптомах, показаниях артериального давления в последующие интервалы времени, продолжительности пребывания в стационаре и лечении гипотензивными препаратами были записаны обученными сборщиками данных.Возраст и пол были записаны, как указано при поступлении. История болезни диагностированного врачом сахарного диабета (СД), хронической болезни почек (ХБП), ишемической болезни сердца (ИБС) и инсульта была записана в медицинской карте пациента. СД был определен как уровень глюкозы в плазме натощак ≥126 мг / дл на предыдущем визите [14]. ХБП определялась как повышение уровня креатинина сыворотки> 1,2 мг / дл в течение 3 месяцев [15]. ИБС диагностировали согласно определению ВОЗ [16]. Клинические симптомы записывались в протоколе первичной оценки врача.
Показания артериального давления в различные промежутки времени записывались из жизненно важных ведомостей для медсестер. Артериальное давление измеряли с помощью ртутного сфигмоманометра, когда пациент сидел. Гипертонический криз определялся как систолическое артериальное давление> 180 мм рт. Ст. или диастолическое артериальное давление> 120 мм рт. Ст. [7]. Ведение пациента оценивалось путем записи списка лекарств из сгенерированного компьютером аптечного листа, вложенного в файл медицинской карты.Антигипертензивное лечение было разделено на два типа: лекарственные препараты, вводимые перорально, и препараты, вводимые внутривенно. Значения тропонина-I, где они были доступны, регистрировали с помощью средства просмотра профиля пациента, онлайн-программы для базы данных больниц.
Исход пациента оценивался по длительности пребывания и осложнениям. Средняя продолжительность пребывания регистрировалась путем расчета временного интервала между датой / временем поступления пациента и датой / временем выписки из отделения неотложной помощи / отделения. Различные осложнения, такие как инфаркт миокарда, инсульт, расслоение аорты, острая почечная недостаточность и отек легких, развившиеся во время пребывания в больнице, регистрировались с использованием сводных записок о выписке, заполненных основным консультантом.Инфаркт миокарда диагностировали, когда уровни чувствительных и специфических биомаркеров, таких как сердечный тропонин или CKMB, в крови повышались в клинических условиях острой ишемии миокарда с электрокардиографическими изменениями [17]. Согласно определению ВОЗ, инсульт определялся как быстро развивающийся клинический признак очагового (иногда глобального) нарушения церебральной функции, длящегося более 24 часов или ведущего к смерти без видимой причины, кроме сосудистой [18]. Расслоение аорты — это состояние, при котором произошло расслоение интимы стенки аорты, диагностированное на компьютерной томографии, в результате чего кровь попадает в новый ложный канал, состоящий из внутреннего и внешнего слоев среды [19].Острая почечная недостаточность диагностировалась, когда азот мочевины (PUN) плазмы или креатинин сыворотки не стабилизировались в течение 72 часов [20]. Острый отек легких был определен как альвеолярный или интерстициальный отек, подтвержденный рентгенологическим исследованием грудной клетки и / или с насыщением O 2 <90% комнатным воздухом до лечения, сопровождавшимся тяжелым респираторным дистрессом, с хрипами над легкими и ортопноэ [21] . Минимальный размер выборки в 237 пациентов требовался для оценки доли 19% пациентов с гипертоническим кризом, поступающих в ER, с пределом погрешности 5% и альфа 5%.
2.3. Статистические методы
Данные были проанализированы с использованием статистического пакета социальных наук (SPSS) версии 19.1. Среднее и стандартное отклонение использовались для качественных переменных, а частота и процентное соотношение — для качественных переменных. Для сравнения категориальных переменных использовался критерий хи-квадрат, а для сравнения количественных переменных — критерий Стьюдента t .
3. Результаты
3.1. Исходные характеристики пациентов
В общей сложности 73 063 пациента с гипертонической болезнью обратились в отделение неотложной помощи в период с 2005 по 2010 г., из которых выборка состояла из 1336 (1.8%) пациентов были взяты для этого исследования. Распространенность (%) неконтролируемой артериальной гипертензии составила 28,9% (387). Распространенность гипертонического криза в целом составила 16,3% (218), а среди лиц с неконтролируемой артериальной гипертензией — 56,3% (218). Средний возраст (SD) пациентов, обратившихся в отделение неотложной помощи, составил 56,7 (14,7), а 175% (45,2) пациентов были мужчинами. В целом дислипидемия была наиболее частой сопутствующей патологией у пациентов с неконтролируемой гипертензией в отделении неотложной помощи с распространенностью 43,2% (167) с последующим сахарным диабетом 36.9% (143) и ишемическая болезнь сердца, из них 21,4% (83) и 13,9% (54) курили. Исходные характеристики пациентов в целом, с гипертоническим кризом и без гипертонического криза, приведены в таблице 1.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| значение <0,05 было принято как значимое; он рассчитан на гипертонический криз и без гипертонического криза. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.2. Клинические характеристики пациентов
Наиболее частым симптомом была головная боль, 35,7% (138), затем следовала одышка 32,6% (126), боль в груди 21,4% (83), головокружение 21,2% (82), рвота 17,3%. % (67), носовое кровотечение — 5,2% (20) и неврологический дефицит — 3,6% (14). При сравнении пациентов с гипертоническим кризом с пациентами без гипертонического криза статистически значимыми клиническими симптомами были следующие: головная боль присутствовала у 42 пациентов.2% (92) против 27,2% (46) значение = 0,002, а боль в груди присутствовала в 17,4% (38) против 26,6% (45) значение = 0,02.
Тенденции артериального давления у пациентов с гипертоническим кризисом и без гипертонического кризиса. Среднее (SD) систолическое артериальное давление (САД), зарегистрированное у пациентов с гипертоническим кризом, по сравнению с отсутствием гипертонического криза в ER составило 202 (17,971) и 158 (13,387) (значение 0,001). Среднее (SD) диастолическое артериальное давление у пациентов с гипертоническим кризом по сравнению с отсутствием гипертонического криза в ER составило 108 (17.429) мм рт. Ст. И 87 (14,984) мм рт. Ст. Соответственно (значение 0,001). Динамика артериального давления, регистрируемого в ER, показана на рисунках 1 и 2.
3.3. Ведение пациентов с гипертоническим кризисом
Антигипертензивные препараты, используемые при лечении пациентов с гипертоническим кризисом . Блокатор кальциевых каналов был наиболее широко используемым пероральным антигипертензивным препаратом в ER — 35,4% (137). Внутривенное (IV) введение нитрата было наиболее часто назначаемым внутривенным препаратом в ER, 22.7% (88). Среднее (SD) падение САД у пациентов с гипертоническим кризом, получавших внутривенные препараты, по сравнению с пероральными препаратами, составило 53,1 (29) мм рт.ст. и 43 (27), соответственно (значение = 0,01). Среднее снижение ДАД у пациентов с гипертоническим кризом, получавших внутривенные препараты по сравнению с периоральными, составило 25,8 (19) и 17,8 (22) мм рт. Ст. Соответственно (значение = 0,006). Сравнение динамики артериального давления у пациентов с гипертоническим кризом и без него, получавших внутривенные или пероральные препараты, показано в таблице 2.Максимальное падение систолического артериального давления и диастолического артериального давления было достигнуто при применении нитропруссида натрия: 80 (15) мм рт. Ст. И 37,5 (7,77) мм рт. Типы внутривенных препаратов и снижение САД и ДАД показаны в таблице 3.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| * САД 0 — систолическое артериальное давление при поступлении в отделение неотложной помощи, ** разряд САД представлял собой систолическое кровяное давление при выписке из отделения неотложной помощи или при переходе в палату, а *** падение САД было при поступлении в отделение неотложной помощи-САД при выписке из отделения неотложной помощи. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.4. Исход больных гипертоническим кризом3.4.1. Продолжительность пребыванияОбщая продолжительность пребывания (в днях) для пациентов с гипертоническим кризом составила 2,46 (0,164), тогда как общая продолжительность пребывания (в днях) для пациентов без гипертонического криза составила 2,20 (0,158). 3.4.2. ОсложненияОбщая частота (%) осложнений составила 47.7% (104) у больных с гипертоническим кризом. Острая почечная недостаточность была наиболее частым осложнением с распространенностью (%) 41,3% (43), за ней следовали инфаркт миокарда 28,8% (30) и отек легких 18,26% (19). Инсульт составил 6,5% (12) осложнений. При сравнении пациентов с гипертоническим кризом и пациентов без него, инфаркт миокарда произошел у 7,2% (15) против 9% (15), инсульт — у 2,4% (5) против 4,2% (7), острое повреждение почек — у 11,5%. % (24) против 11.4% (19) пациентов соответственно. При дальнейшей классификации пациентов с гипертоническим кризом, получавших внутривенное антигипертензивное средство в ER и не получавших внутривенное лекарство, не было существенной разницы в осложнениях в обеих группах. 4. ОбсуждениеВ этом исследовании на пациентах, поступающих в отделение неотложной помощи с гипертоническим кризом, мы показали, что распространенность гипертонического криза высока (56,3%). Головная боль была наиболее частым симптомом у пациентов с этим заболеванием.Самым сильнодействующим внутривенным препаратом для снижения артериального давления был нитропруссид натрия. Средняя продолжительность госпитализации была больше у пациентов с гипертоническим кризом, и острая почечная недостаточность была наиболее частым осложнением у этих пациентов. Наше исследование показало распространенность гипертонического криза 56%. Частота гипертонического криза составила 47,22% в исследовании, проведенном в Боснии, и 16% в исследовании, проведенном в Бразилии [22, 23]. Это указывает на то, что мы наблюдаем более выраженный гипертонический криз по сравнению с вышеуказанными исследованиями.Причин высокой распространенности пациентов с гипертоническим кризом в нашей системе много. Отсутствие знаний о контроле артериальной гипертензии и плохое соблюдение антигипертензивных препаратов является серьезной проблемой в Пакистане [10]. Кроме того, отсутствие надлежащей инфраструктуры здравоохранения в государственном секторе, ведущее к неспособности бедного населения получить доступ к медицинской помощи, усугубляет тяжесть гипертонии у этих пациентов [24]. В предыдущих исследованиях [25, 26] наиболее частым клиническим признаком обращения пациентов в отделение неотложной помощи была головная боль (22% и 42%) и головокружение, о которых сообщалось у 30% пациентов отделения неотложной помощи [25].Это исследование показало (36%) головную боль как наиболее частый клинический признак, за которым следует головокружение (21%), что подтверждает предыдущие выводы о характеристиках пациентов с гипертоническим кризом. Осложнениями гипертонического криза, о которых сообщалось в предыдущих исследованиях, проведенных в Бахрейне и Италии, были острый коронарный синдром (32%), левожелудочковая сердечная недостаточность (38%), инсульт (29,3%) [27] и инфаркт мозга (24%), отек легких. (23%) и гипертонической энцефалопатии (16%) [26]. Однако острая почечная недостаточность, инфаркт миокарда и отек легких являются наиболее частыми осложнениями в нашей установке.Причиной высокой распространенности острой почечной недостаточности в нашей установке может быть большее количество пациентов с неотложной гипертонической болезнью. Самыми распространенными внутривенными препаратами, используемыми для контроля гипертонического криза в этом исследовании, были нитраты. Рекомендация по применению никардипина для внутривенного введения была представлена в исследовании, проведенном в 2005 г. [28], тогда как нитропруссид натрия из-за его прямого сосудорасширяющего эффекта и немедленного начала действия был рекомендован для неотложной гипертонической болезни в последующем исследовании в 2006 г. [29].В этом исследовании мы наблюдали, что нитропруссид натрия был самым мощным внутривенным гипотензивным средством для снижения артериального давления. Однако в этом исследовании это был не самый распространенный препарат. В аналогичном исследовании сообщалось о внутривенном введении лабеталола как о наиболее часто используемом антигипертензивном препарате для пациентов отделения неотложной помощи с неотложной гипертонической болезнью [25]. Это указывает на то, что использование нитрата для внутривенного введения в качестве наиболее распространенного гипотензивного средства для лечения гипертонического криза (за исключением использования у пациентов с сердечной причиной) не полностью соответствует рекомендациям.Наиболее распространенным пероральным гипотензивным средством, используемым в нашей установке, является блокатор кальциевых каналов. Однако в некоторых исследованиях рекомендуется пероральный лабеталол [25], бета-блокаторы, диуретики, ингибиторы АПФ и блокаторы кальциевых каналов [29]. Также было обнаружено, что блокаторы кальциевых каналов являются наиболее распространенными гипотензивными средствами, используемыми для лечения гипертонии в этой популяции, и, как было обнаружено, имеют хорошие показатели контроля [30]. Кальциевый канал теперь рекомендован в качестве антигипертензивного средства первой линии в недавних рекомендациях NICE [31].Следовательно, лечение пероральными гипотензивными средствами соответствует рекомендациям. Снижение систолического и диастолического артериального давления, о котором сообщалось в нашем исследовании, демонстрирует плавное снижение, чтобы избежать рисков потенциальных побочных эффектов в случае очень быстрого снижения. Рекомендуется, чтобы начальное снижение среднего артериального давления (САД) в случае неотложной гипертонической болезни было не более чем на 20–25% ниже уровня артериального давления до лечения или чтобы САД снижалось в течение первых 30–60 минут до 110–115 мм рт. ст. [32].Это можно сравнить с нашим исследованием, в котором сообщалось об общем снижении артериального давления примерно на 52 мм рт.ст. в результате внутривенного введения лекарств с момента поступления до 2 часов после поступления в отделение неотложной помощи. Быстрое снижение артериального давления связано с острым ухудшением функции почек, ишемическими, сердечными или церебральными событиями, а также периодической окклюзией артерии сетчатки и острой слепотой. Цель — снизить АД на 10–15% в течение 30–60 минут, за исключением пациентов с расслоением аорты или острым внутричерепным кровотечением [33].Однако лечение должно быть индивидуальным для каждого пациента в зависимости от типа и степени поражения органов-мишеней, степени повышения АД и конкретных побочных эффектов, которые каждое лекарство может оказывать на ранее существовавшие сопутствующие заболевания [34]. Сила этого исследования заключается в том, что это первое исследование в этом регионе, в котором представлены данные о распространенности гипертонического криза, а также о распространенности осложнений в результате гипертонического криза среди пациентов. Более того, в этом исследовании также сообщается о ведении этих пациентов с точки зрения лечения, полученного в отделении неотложной помощи и палате, и их средней продолжительности пребывания.Однако в этом исследовании есть ограничения; во-первых, он имеет ограниченную внешнюю достоверность, поскольку выборка не является репрезентативной для всей генеральной совокупности. Он представляет население, посещающее больницу одноразового медицинского обслуживания, и, следовательно, не является репрезентативным для всего населения Пакистана. Во-вторых, не учитывались вопросы соблюдения режима приема лекарств; следовательно, лекарства, вводимые пациентам, могут быть неверно оценены. В-третьих, некоторые пациенты могли быть выписаны без врачебной консультации; следовательно, оптимальная продолжительность пребывания этих пациентов могла быть не достигнута.В-четвертых, это ретроспективное исследование не может дать четкую причинно-следственную связь, и мы не сообщали отдельно о неотложных и неотложных состояниях гипертонии. Мы не сообщали отдельно данные по неотложной гипертонической болезни и неотложной помощи, а ретинопатия не могла быть исследована и сообщена у всех пациентов. 5. ЗаключениеРаспространенность гипертонического криза у наших испытуемых высока. Пероральный блокатор кальциевых каналов и нитрат для внутривенного введения являются наиболее часто назначаемыми лекарствами в отделении неотложной помощи и палате.Острая почечная недостаточность — наиболее частое осложнение гипертонического криза. Конфликт интересовАвторы заявляют об отсутствии конфликта интересов. Вклад авторовАяз Гхаус отвечал за разработку протокола, получение этических разрешений, сбор данных и подготовку первого черновика. Раза Ифтихар принимал участие в сборе данных и написании документов. Мунаввар Хуршид занимался набором пациентов и сбором данных.Айша Алмас задумал идею и рассмотрел протокол, этические разрешения, анализ данных и обзорную статью. Неотложная помощь при гипертонической болезни — EMCrit ProjectВы здесь: Домашняя страница / IBCC / Неотложная помощь при гипертонии, Джош Фаркас СОДЕРЖАНИЕПреамбула: используйте MAP(вернуться к содержанию) Перед тем, как начать, будет полезно определить наше предпочтительное измерение артериального давления: среднее артериальное давление (MAP).САД — это среднее артериальное давление, которое можно оценить следующим образом: MAP = [ 2 (диастолическое АД) + Систолическое АД ] / 3 Существует несколько причин, по которым MAP является предпочтительным методом измерения артериального давления, а именно: Причина № 1: MAP — это то, что на самом деле измеряет автоматическая манжета Bp
диагностика и определение(вернуться к содержанию) «вторичная гипертензия»
| |||||||||||||||||||||||||||||||||||||||||||
