Экзоцервицит шейки матки: причины, симптомы и лечение
Половая система женщины очень чувствительна и негативно реагирует на переохлаждение, повышенную утомляемость и непосильные физические нагрузки. В результате этого местный иммунитет снижается, из-за чего увеличивается риск инфицирования половой системы. Нередко появляется экзоцервицит шейки матки или эндоцервицит. Такие патологии почти неопасны для женского организма, однако они влияют на процесс зачатия плода.
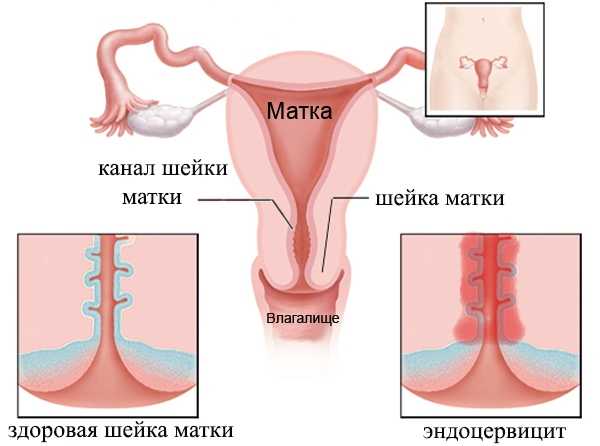
Что это за патология и ее отличие от эндоцервицита
Эндоцервицит – что это такое? Заболевание представляет собой воспалительный процесс в области слизистой оболочки матки – эндометрия. При экзоцервиците воспаляется влагалищная часть шейки матки. Патология может быть вызвана различными возбудителями. Оба заболевания успешно лечатся при своевременном диагностировании.
Причины возникновения
Заболевание появляется в результате воздействия на слизистую оболочку шейки матки вредоносных микроорганизмов. Это могут быть возбудители половых заболеваний – хламидиоза, гонореи и других. Кроме того, может случиться грибковое поражение тканей, например кандидомикоз. Возможно развитие экзоцервицита и при воздействии кишечной палочки, стафилококков или стрептококков.
Так или иначе, выделяют несколько факторов, под влиянием которых высока вероятность появления патологии:
- Инфекционные или воспалительные заболевания других органов репродуктивной или мочевой системы.
- Разрывы и раздражение слизистой оболочки влагалища вследствие абортивного вмешательства или во время родового процесса.
- Проведение диагностических исследований, в результате которого травмируются стенки влагалища (например, при выскабливании).
- Снижение иммунитета, в результате чего организм становится более восприимчивым к развитию различных заболеваний, в том числе и экзоцервицита.
- Неправильное использование контрацептивных средств – маточной спирали или оральных противозачаточных препаратов.
- Частые спринцевания и использование во время них растворов, которые раздражают слизистую оболочку.
Кроме того, вызвать экзоцервицит могут различные гормональные нарушения в женском организме. Если вырабатывается недостаточное количество женских гормонов, появляются воспаления в области слизистой оболочки шейки матки, что приводит к атрофии тканей. Как правило, такой тип патологии наблюдается у женщин во время климакса.
Классификация и симптомы их проявления
В зависимости от того, как протекает заболевание, а также от его распространенности, экзоцервицит может быть нескольких разновидностей:
- Острый. В таком случае патология сопровождается ярко выраженными симптомами. Женщины отмечают выраженные боли в нижней части живота, появление нехарактерных слизистых или гнойных выделений из влагалища. Притом острыйэкзоцервицит нередко протекает вместе с другими патологиями мочеполовой системы. В результате этого к вышеописанным симптомам добавляют признаки другого заболевания. Например, если у женщины еще и цистит, она будет часто ходить в туалет. А если экзоцервицит сопровождается аднекситом, возможна лихорадка и озноб.
- Хронический. В этом случае симптомы патологии намного менее выражены. Обычно признаки патологии появляются только в период обострения, во время которого симптомы напоминают острый экзоцервицит. А в периоды ремиссии возможно появление ноющей боли внизу живота, которая усиливается при тяжелых физических нагрузках.
- Очаговый экзоцервицит. В этом случае воспалительный процесс охватывает только один или несколько небольших очагов, а остальные участки слизистой оболочки здоровы. Чаще всего такая патология характерна для хронической формы.
- Диффузный. Воспаление распространяется на большие площади слизистой оболочки. О таком типе заболевания говорят, если атрофировано более 60% тканей.
Если вовремя не диагностировать диффузный экзоцервицит, воспалительный процесс может распространиться полностью на всю слизистую оболочку. В результате этого возможно перерождение клеток в атипичные, что может привести к онкологии.
к содержанию ↑Диагностирование экзоцервицита
Чем быстрее будет поставлен правильный диагноз, тем легче вылечить патологию. Поэтому нельзя пропускать плановые ежегодные обследования у гинеколога, а если женщину что-то беспокоит со стороны репродуктивной системы, ей необходимо проверяться раз в 6 месяцев.
При появлении первых симптомов следует проконсультироваться с врачом. В первую очередь, он должен расспросить у женщины, что ее беспокоит, как давно появились неприятные ощущения. Затем доктор осматривает пациентку в гинекологическом кресле. Сначала он оценивает состояние половых губ, а затем осматривает шейку матки с помощью гинекологических зеркал. В случае острой патологии слизистая отекает и становится красного цвета. При хронической патологии наблюдаются рубцовые изменения на эпителии, возможно образование небольших кист. В период обострения также наблюдается отечность и покраснение слизистой.
После того, как доктор поставит диагноз, необходимо провести дополнительные исследования, чтобы определить возбудителя. Применяются такие диагностические тесты:
- Мазок. При осмотре гинеколог берет мазок, чтобы в дальнейшем определить состояние влагалищной микрофлоры.
- Цитологическое исследование. Предварительно проводится кольпоскопия, во время которой берется соскоб небольшого участка пораженной слизистой. Цитограмма соответствует экзоцервициту, если наблюдаются изменения в структуре эпителиальных клеток.
- ПЦР. Во время данного исследования определяется, есть ли у женщины венерические заболевания.
- Кольпоскопия. Требуется для исключения эрозивных изменений.
- УЗИ. Помогает определить, не связаны ли симптомы с воспалением яичников.
Если хроническийэкзоцервицит у женщины уже довольно давно, рекомендуется проведение биопсию. Она необходима для того, чтобы определить, нет ли в пораженных тканях атипичных клеток. В таком случае появляются подозрения на онкологию.
Лечение экзоцервицита
Если причина заболевания связана с бактериальной инфекцией, назначается курс приема антибиотиков. При вирусной этиологии экзоцервицита доктор назначает противовирусные препараты. Например, для лечения генитального герпеса используется Ацикловир. В случае кандидоза применяются противогрибковые средства. Для женщин климатерического периода терапия основывается на приеме гормональных препаратов, направленных на нормализацию уровня эстрогенов в крови.

Однако устранение возбудителя заболевания – это только первый этап лечения. Затем обязательно необходимо нормализовать влагалищную микрофлору. С этой целью обычно используются свечи и мази, которые вводятся во влагалище и обладают местным воздействием.
К использованию хирургических методов прибегают в крайнем случае, когда медикаментозная терапия не дала результата. Используется криодеструкция, при которой пораженные участки замораживают жидким азотом. Также практикуется удаление поврежденных тканей лазером.
Лечение хронической патологии требует систематичности. Нельзя прекращать терапию во время ремиссии, когда симптомы заболевания исчезают. Только лечащий врач может отменить прием препаратов, если заболевание будет полностью вылечено.
Возможные осложнения
При отсутствии должной терапии экзоцервицит может привести к таким осложнениям:
- Перетекание острой формы патологии в хроническую.
- Появление эрозивных участков в области матки.
- Распространение инфекции на другие органы малого таза (матку, яичники).
- Бесплодие, вызванное спаечными процессами в области малого таза.
Самым серьезным последствием является рак шейки матки. Заболевание обычно появляется у женщин, у которых во время диагностических исследований был обнаружен ВПЧ.
к содержанию ↑Профилактические меры
В целях профилактики рекомендуется регулярно посещать гинеколога – минимум раз в год. Следует отказаться от абортов, а после родов требуется восстановительная терапия. Желательно заниматься сексом только с одним половым партнером, а в случае случайного контакта обязательно использование презерватива. Также для профилактики опущения матки можно выполнять упражнения Кегеля, при которых необходимо поочередно сжимать и разжимать влагалищные мышцы.
vashamatka.ru
что это такое, цитограмма, лечение воспалительного процесса при беременности, симптомы
Нормальное функционирование репродуктивной системы женщины зависит от многих факторов. Негативные воздействия на органы мочеполовой системы, такие как аборты, переохлаждения, нарушения в гормональном балансе могут привести к различным гинекологическим проблемам, наиболее частыми из которых является молочница, цистит, воспалительные процессы. Однако есть и менее распространённые заболевания, например, экзоцервицит. Что это такое, каковы его причины и симптоматика, а также способы лечения можно узнать, прочитав данную статью.
Экзоцервицит: характеристика заболевания
Итак, поставлен диагноз экзоцервицит, а что это такое женщина так и не поняла? Такое название носит заболевание, при котором наблюдается воспаление внешней поверхности маточной шейки, вызванное инфекцией. При экзоцервиците воспалительные процессы затрагивают только ту область маточной шейки, которая находится во влагалище, а во время гинекологического осмотра заметна визуально.
Местное воспаление при экзоцервиците, затрагивающее только поверхность маточной шейки, как правило, длится недолго. При отсутствии лечения воспалительные процессы распространяются, вызывая поражение слизистых влагалища и цервикального канала, что в дальнейшем может стать причиной вагинита.
Согласно статистике такое заболевание диагностируют у 70% женщин при гинекологическом осмотре.

Классификация заболевания
Экзоцервицит принято делить на две группы:
- Острый экзоцервицит. Эта форма заболевания возникает при здоровой маточной шейке в результате пагубного влияния такой венерической болезни, как гонорея (гнойные воспалительные процессы, поражающие мочеполовую систему) или грибковой инфекции. Зачастую при острой форме наблюдаются влагалищные выделения с гноем и слизью, лихорадочные состояния и интенсивные боли.
- Хронический экзоцервицит. Появляется из-за неправильного лечения острой формы заболевания. При этом болезнь проникает более глубоко, а симптоматика становится менее выраженной, в результате чего у женщины создаётся ложное ощущение выздоровления. На этой стадии экзоцервицита происходит уплотнение шейки матки, отторжение тканей эпителия, могут усилиться болезненные ощущения и появиться киста.
Кроме того, в зависимости от локализации заболевания его делят на очаговый и диффузный экзоцервицит.

Причины появления экзоцервицита
Выяснив, что такое экзоцервицит, необходимо разобраться с вопросом, какие причины вызывают его появление. Зная о них, любая женщина сможет предпринять профилактические меры, чтобы избежать знакомства с этим заболеванием. Факторы, вызывающие появление экзоцервицита шейки матки, следующие:
- Венерические заболевания, полученные в результате незащищённого сексуального контакта (хламидиоз, гонорея и прочие).
- Воздействие бактерий (стафилококк, кишечная палочка и другие).
- Грибковая инфекция.
- Воспалительные процессы различных органов мочеполовой системы (цистит, кольпит и прочие заболевания).
- Повреждение слизистых оболочек и тканей влагалища и маточной шейки в результате хирургического вмешательства (аборты, выскабливания и другие медицинские манипуляции).
- Опущение маточной полости или шейки матки.
- Неправильное применение внутриматочной спирали и нарушение инструкции при употреблении оральных контрацептивов.
- Сбой в гормональном балансе, который нередко встречается у женщин после наступления климакса.
- Снижение общего, а также местного иммунитета.
- Использование агрессивных растворов для спринцевания влагалища.
- Несоблюдение элементарных правил по поддержанию личной гигиены.
Следовательно, для того, чтобы снизить риск появления экзоцервицита необходимо вовремя лечить все заболевания мочеполовой системы, избегать незащищённых половых контактов и правильно подбирать средства, предназначенные для гигиены интимных мест.

Симптоматика экзоцервицита
На начальной стадии, когда воспалительные процессы ещё не успели набрать силу, женщина может и не догадываться о наличии заболевания, а вот когда экзоцервицит шейки матки обострится, то появятся характерные симптомы, выражающиеся в следующем:
- неприятные тянущие ощущения, дискомфорт и болезненность, локализующиеся в нижней части живота;
- боль при вступлении в сексуальный контакт и появление мажущих кровянистых выделений непосредственно по его завершению или по происшествии небольшого временного промежутка после него;
- затруднённое мочеиспускание, сопровождаемое жжением или режущими ощущениями;
- перемены в характере выделений, которые могут быть кровянистыми, с вкраплениями слизи, а также гноя;
- неприятный зуд в районе внешних половых органов.
Также иногда эти симптомы сопровождаются усталостью, разбитостью, сонливостью и увеличением температуры тела.

Диагностика экзоцервицита
Обнаружив у себя признаки экзоцервицита нужно сразу отправляться к гинекологу. Первоначально врач опросит женщину с целью выяснить, что именно её беспокоит, а затем произведёт гинекологический осмотр.
Первым шагом при диагностике экзоцервицита является осмотр наружных половых органов, а затем посредством специальных зеркал врач исследует влагалище и наружную поверхность шейки матки.
Этот осмотр немаловажен при постановке диагноза, поскольку при экзоцервиците происходят визуальные изменения:
- При острой форме на слизистых оболочках наблюдается покраснение, а также отёчность. Есть выделения гнойного или слизистого характера.
- Хронический экзоцервицит в момент обострения выражается так же, как и при острой форме.
- Хроническая форма в период неактивности визуально проявляется уплотнением шейки, рубцеванием тканей эпителия и появлением кист.
Но для подбора правильного лечения нужно определить причину заболевания, поэтому потребуется ряд дополнительных исследований:
- Цитологическое исследование. Когда первоначальный диагноз подтверждается, то цитограмма соответствует экзоцервициту. При помощи этого метода изучается соскоб с пораженной части маточной шейки, что позволяет выявить превышение нормы лейкоцитов, указывающих на наличие заболевания, а также инфекцию, которая стала причиной экзоцервицита.
- Берётся мазок для исследования влагалищной микрофлоры.
- Выявляется чувствительность микрофлоры влагалища к воздействию антибиотиками.
- Проводится исследование на сифилис, ВИЧ и гепатит В.
- Делается кольпоскопия с целью исключения эрозии.
- УЗИ для определения возможного воспаления маточной полости и труб, а также яичников.
- Если заболевание запущенное, то необходима биопсия.

Лечение экзоцерцивита
Метод лечения заболевания должен соответствовать причине, которой оно вызвано. Лечение экзоцервицита при запущенной форме производится хирургическим способом, когда посредством лазера удаляется повреждённый эпителий. В остальных случаях назначается медикаментозная терапия, направленная на устранение возбудителей:
- при бактериальной этиологии заболевания подбирается курс антибиотиков;
- когда заболевание имеет вирусный характер, то применяются противовирусные препараты, например Ацикловир;
- если виновник болезни грибок, то прописываются противогрибковые средства.
После окончания лечения врач должен назначить препараты, направленные на восстановление нормальной микрофлоры.
Если лечение подобрано правильно, то от экзоцервицита вполне возможно избавиться навсегда, а игнорирование проблемы может привести к весьма серьёзным последствиям, наиболее опасным из которых является рак маточной шейки. Также важно помнить о том, что любое лечение гораздо эффективнее на ранней стадии болезни, поэтому не стоит пренебрегать регулярными визитами к гинекологу.
womanhealth.guru
Что такое экзоцервицит шейки матки
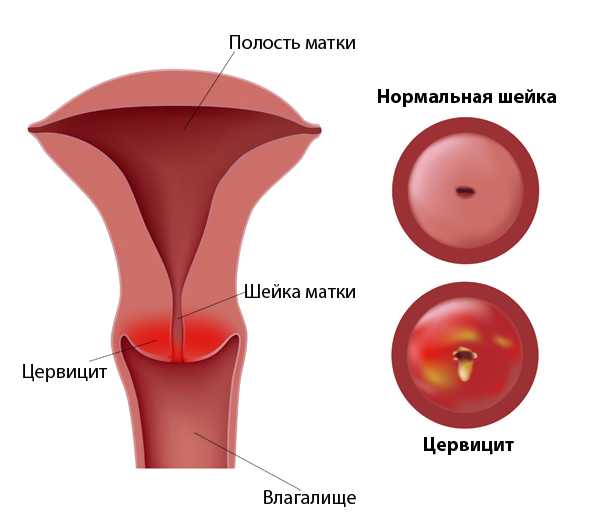
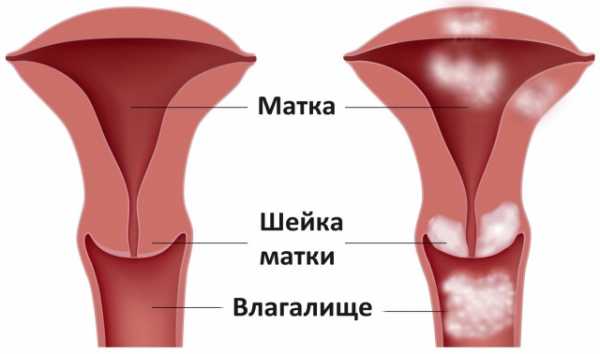
Экзоцервицит представляет собой воспалительный процесс, развивающийся во влагалищной части шейки матки. Патология диагностируется во время гинекологического осмотра у семидесяти процентов женщин.
Экзоцервицит нередко протекает бессимптомно, что объясняет его выявление в запущенной стадии. Заболевание не является угрозой жизни женщины, однако лечить его необходимо в связи с риском развития осложнений. Шейка матки находится в непосредственной близости от других органов репродуктивной системы, обуславливая распространение воспалительного процесса.
Шейка матки соединяет маточную полость и влагалище при помощи узкого цервикального канала. Шеечный канал препятствует забросу патогенной микрофлоры по восходящему пути благодаря особым железам, продуцирующим слизь. Однако при воздействии неблагоприятных факторов физиологическое равновесие нарушается, вредные микроорганизмы проникают в цервикальный канал, вызывая воспалительный процесс шейки матки.
При активизации условно-патогенной микрофлоры, которая попадает в шейку матки через кровь и лимфу, развивается неспецифический экзоцервицит. Если речь идёт о заражении патогенными микроорганизмами во время полового контакта, говорят о специфическом экзоцервиците.
К условно-патогенной микрофлоре относят грибы Кандида, стрептококки, стафилококки и кишечную палочку. Патогенные микроорганизмы включают хламидии, микоплазмы, гонококки, микоплазмы, вирусы герпеса, папилломы человека.
В зависимости от распространённости воспалительного процесса выделяют экзоцервицит:
- очаговый;
- диффузный.
По своему течению экзоцервицит бывает:
- острым;
- хроническим.
При отсутствии своевременного лечения острый экзоцервицит переходит в хроническую форму. Такая разновидность патологии хуже поддаётся терапии.
Причины развития
Воспалительный процесс в области шейки матки вызывает инфекционное поражение. Однако для развития экзоцервицита необходимо также воздействие неблагоприятных факторов, среди которых можно выделить:
- воспалительные заболевания гинекологической сферы, например, кольпит;
- инфекционные болезни половых органов;
- активизация условно-патогенной микрофлоры;
- хирургические вмешательства на шейке матки;
- опущение стенок влагалища и шеечной части;
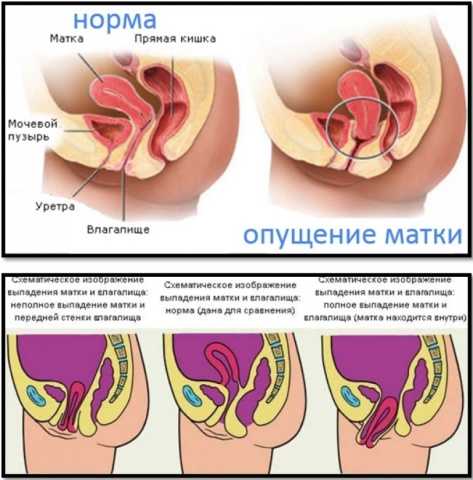
- снижение защитных сил организма;
- половые контакты с разными партнёрами;
- применение спермицидов в качестве предохранения от нежелательной беременности;
- возрастные изменения гормонального характера.
При возникновении экзоцервицита всегда наблюдается ослабление иммунитета, что способствует прогрессированию различных инфекций.
Клиническая картина при возникновении
Зачастую признаки заболевания отсутствуют. Экзоцервицит в большинстве случаев выявляется случайным образом во время общего гинекологического осмотра. Выраженность симптомов зависит от формы прогрессирования болезни и её разновидности.
Острый экзоцервицит сопровождается следующими признаками:
- гнойные выделения слизистой консистенции;
- бели;
- дискомфорт половых органов;
- жжение при мочеиспускании;
- боли внизу живота;
- повышение температуры тела;
- контактные выделения.

Проявления экзоцервицита также зависят от возбудителя, вызвавшего воспалительный процесс. Хламидиоз отличается бессимптомным течением, в то время как гонорея всегда сопровождается выраженными проявлениями.
Экзоцервицит в хронической форме характеризуется смазанными симптомами, которые обостряются в начале менструального цикла. Женщину могут периодически беспокоить патологические выделения и незначительный дискомфорт во влагалище.
Иногда женщины с хронической формой прибегают к самолечению, что усугубляет экзоцервицит и вызывает структурные изменения шейки матки. У пациенток с хроническим экзоцервицитом нередко диагностируются изъявления и уплотнение ткани шейки матки.
Диагностика и выявление
При диагностике врачи ставят цель не только выявить экзоцервицит, а также определить причину его развития. В современной гинекологии применяются разные диагностические методы.
- Общий осмотр гинекологом. Во время гинекологического осмотра на кресле вагинальным зеркалом врач отмечает отёчность и покраснение ткани шейки матки. Гиперемия локализуется в пределах зева, называемого наружным. Острый экзоцервицит также сопровождается гнойными выделениями из шеечного канала. Хронический экзоцервицит характеризуется незначительными мутными выделениями и гиперемией.
- Мазок на влагалищную микрофлору. Это стандартное исследование, которое относится к простым и информативным методам диагностики различных гинекологических патологий. Мазок показывает наличие воспалительного процесса, благодаря таким показателям, как увеличение количества лимфоцитов, грибов Кандида и ключевых клеток.
- Бактериологический посев. Это расширенный мазок, определяющий состав и количество микроорганизмов, населяющих влагалище.
- Мазок на онкоцитологию. Это скрининговое исследование, которое рекомендовано выполнять всем женщинам не реже одного раза в шесть месяцев. Цитологическая диагностика определяет воспаление и наличие нетипичных клеток в шейке матки.
- ПЦР-исследование. Посредством этого анализа можно выявить различные инфекции.
- Кольпоскопия. При определении фоновых и воспалительных патологий рекомендуется расширенный вид исследования, который проводится при помощи специальных реагентов.
- Анализ крови на сифилис, ВИЧ и некоторые разновидности гепатита. Эти исследования являются стандартными и нередко назначаются как при активной, так и хронической форме экзоцервицита.
- УЗИ органов малого таза с использованием вагинального датчика. Трансвагинальное исследование позволяет визуализировать структурные изменения в шейке матки и различные образования.
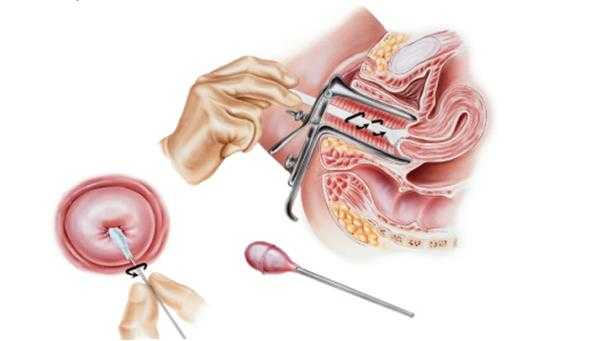
- Биопсия. Такая диагностика означает забор образца ткани для гистологического исследования. Биопсия назначается при онкологической настороженности.
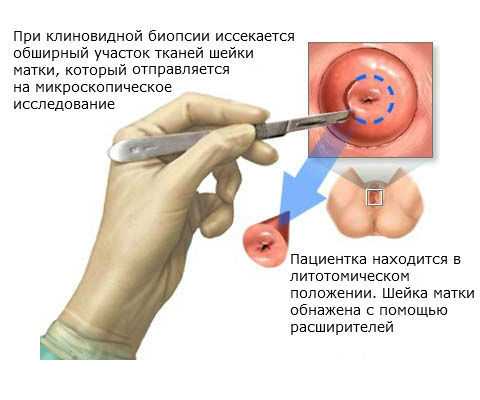
- Анализ мочи. Исследование рекомендовано при сопутствующих циститах и уретритах.
- Консультация узких специалистов. При обнаружении венерических инфекций и цистита может потребоваться консультация врача-дерматовенеролога и уролога соответственно.
Объём диагностических методов определяет врач, опираясь на особенности клинической картины и жалобы пациентки.
Лечение
Такое воспалительное заболевание, как экзоцервицит, нуждается в грамотном лечении, особенно в хронической стадии. Связано это с тем, что при вялотекущем длительном процессе может развиться аднексит и бесплодие.
Экзоцервицит можно лечить:
- консервативно;
- хирургически.
Эффективность консервативного лечения обусловлена комплексным подходом. Экзоцервицит лечат следующими препаратами и процедурами:
- антибактериальными, противовирусными, противовоспалительными, противогрибковыми;
- гормональными;
- антисептиками;
- иммуностимулирующими и иммуномодулирующими;
- физиотерапией;
- фитотерапией.
Перед применением антибиотиков рекомендуется выполнить анализ на чувствительность микроорганизмов к препаратам. Для исключения рецидивов инфекции лечиться необходимо обоим половым партнёрам. По окончании лечения назначаются средства, восстанавливающие микрофлору влагалища.
Хирургическое лечение широко применяется при хроническом прогрессировании. В современной гинекологии используются следующие виды хирургического вмешательства:
- криотерапия;
- лечение лазером;
- диатермокоагуляция;
- радиоволновая терапия аппаратом “Сургитрон”;
- химическая коагуляция.
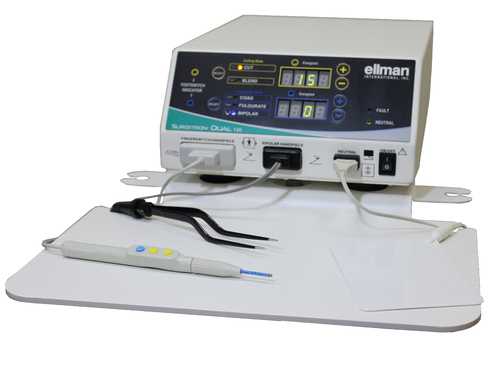
Хирургическое лечение зачастую применяется у рожавших женщин в связи с возможным образованием рубцовой ткани. После вмешательства пациентка соблюдает половой покой сроком до месяца. Желательно исключить подъём тяжестей и принятие ванны.
Осложнения
Отсутствие своевременной адекватной терапии может повлечь за собой развитие осложнений со стороны репродуктивной сферы. Среди возможных осложнений экзоцервицита врачи выделяют:
- переход острой фазы болезни в хроническое течение;
- развитие псевдоэрозии шейки матки;
- распространение инфекции по восходящему пути в полость матки, мочевой пузырь и область брюшины;
- возникновение бартолинита вследствие инфекционного поражения желез, локализованных возле влагалища;
- образование воспалительных процессов в области малого таза;
- возникновение цистита;
- формирование спаечного процесса, который может привести к бесплодию.
В некоторых случаях сочетание нескольких инфекций, например, ЦМВ и ВПЧ, может привести к перерождению ткани и появлению злокачественной опухоли шейки матки.
Меры профилактики экзоцервицита
Предупреждение заболеваний шейки матки является одной из приоритетных задач в современной гинекологии. Для предупреждения экзоцервицита необходимо:
- систематически, не реже одного раза в полугодие, посещать врача-гинеколога и проходить рекомендуемое обследование;
- воздерживаться от хирургического прерывания беременности, выскабливаний и других операций на шейке матки;
- стремиться к моногамному образу жизни и избегать случайных половых связей;
- использовать барьерные методы контрацепции, например, презерватив;
- тщательно лечить половые инфекции и воспалительные процессы в малом тазу;
- заниматься профилактикой опущения шейки и тела матки, выполнять специальные упражнения Кегеля;
- принимать гормональную терапию в периоде после менопаузы.
Существенное значение имеет физическая активность и укрепление иммунитета, ослабление которого может вызвать различные заболевания женской половой сферы. Необходимо придерживаться здорового образа жизни, сбалансировано питаться, соблюдать правила интимной гигиены, особенно, в критические дни.
ginekola.ru
Как лечить экзоцервицит у женщи: чем лечить, анализы
Экзоцервикс – что это такое? Чем лечить экзоцервицит?
Перед тем как лечить экзоцервикс, нужно сначала устранить главные причины его возникновения. Так или иначе, без лечения инфекции и сопутствующих болезней не обойтись.
Существуют разные методы лечения заболевания, которые отличаются хорошей эффективностью. Исходя из причин развития воспаления шейки матки, выбирается тот или иной способ лечения с использованием медикаментов определенной группы. Лечебные препараты подбираются только после проведения анализов и определения чувствительности патологического микроорганизма к возбудителю. В основном такую чувствительность проверяют при необходимости лечения антибиотиками.
Экзоцервицит – чем лечить заболевание разной природы происхождения?
Тактика лечения будет определяться после выявления точной причины заболевания.
- Хламидийный цервицит лечится антибиотиками тетрациклиновой группы, макролидами, хинолонами, а также азалидами.
- Кандидозный экзоцервицит обычно лечат Дифлюканом.
- Препарат Тержинан может быть использован в качестве комбинированной терапии, при которой уместно местное лечение проблемы.
- Для лечения генитального герпеса требуется больше времени, при этом не обойтись без применения противовирусных средств. Чаще всего врачи назначают Ацикловир или Валтрекс. По показаниям может применяться специфические противогерпетические иммуноглобулины, витаминные комплексы и средства для повышения иммунитета.
- Актуальным является вопрос, как вылечить экзоцервицит в мазке, если обнаружена папилломовирусная инфекция? Для устранения такой патологии используют цитостатики и интерфероны. Не обойтись и без хирургических манипуляций, в частности это касается удаления кондилом.
Когда нейтрализуется острая форма болезни, врач может назначить местное лечение посредством обработки влагалища и шейки специальным раствором димексида, хлорофиллипта и нитрата серебра.
Вылечить атрофический цервицит помогут эстрогены, к ряду которых стоит отнести Овестин. За счет применения такого препарата эпителий слизистой оболочки влагалища восстанавливается быстрее, также нормализуется его микрофлора.
Экзоцервикс – что это такое, чем лечить хроническую форму болезни?
Консервативный метод лечения является менее эффективным, если диагностирована хроническая форма болезни. В подобных случаях врач предлагает пациентке несколько методов хирургического лечения. В зависимости от конкретной ситуации может применяться:
- Диатермокоагуляция;
- Лазеротерапия;
- Криотерапия.
Перед тем, как лечить экзоцервицит, фото которого можно увидеть на медицинских ресурсах интернета, нужно сначала избавиться от имеющихся инфекций, спровоцировавших развитие болезни. Одновременно с основным заболеванием лечат сопутствующие патологии и восстанавливают микрофлору влагалища.
В независимости от выбранного терапевтического метода, лечение должно проводиться под строгим контролем врача и с применением кольпоскопии и лабораторных анализов в динамике.
Экзоцервицит шейки матки – лечение в домашних условиях
Многих женщин интересует вопрос, самостоятельно можно ли вылечить экзоцервицит? Антибиотики применяются не только при условии госпитализации пациентки. Некоторые медикаментозные препараты применимы и в домашних условиях.
Домашнее лечение воспаления шейки матки применимо, если нет необходимости срочно госпитализировать пациентку в больницу. Исключительным случаем является вынашивание беременности. Несмотря на такую возможность, неправильно протекающее самолечение может быть опасным для здоровья.
Если женщина замечает какие-либо подозрительные симптомы или изменения в своем здоровье, то ей нужно обязательно показаться врачу-гинекологу, который после тщательной диагностики и изучения результатов анализов сможет назначить адекватное и эффективное лечение.
Если поражен экзоцервикс, как лечить патологию будет известно после сдачи мазка на цитологию. Это необходимо для определения чувствительности патологических микроорганизмов к антибиотикам.
Обычно с целью домашнего лечения врач назначает медикаментозные средства, принимаемые во внутрь или предназначенные для местного применения. Нередко терапевтический курс дополняется физиотерапевтическими процедурами или фитолечением.
Пока используются антибиотики для лечения экзоцервицита, женщина должна придерживаться рекомендаций врача, в частности это касается:
- Воздержания от половой близости;
- Отказа от применения внутриматочных спиралей. В дальнейшем разрешается пользоваться исключительно презервативами;
- Лечения и профилактики инфекционных заболеваний у полового партнера;
- Отказа от употребления алкоголя, так как наряду с применением антибиотиков может оказывается негативное воздействие не организм.
После прохождения домашнего лечения с использованием антибиотиков появляется необходимость восстановить естественную микрофлору влагалища и кишечника. Для этого врач назначает прием полезных бактерий.
Пораженный экзоцервикс – чем лечить патологию при беременности?
Вылечить экзоцервицит у беременной женщины не легко, поэтому лучше сразу обратиться за помощью к лучшему гинекологу.
Если у беременной женщины появились подозрительные симптомы и признаки развития воспалительной болезни, то нужно незамедлительно обратиться к гинекологу, у которого женщина состоит на учете в ЖК. Такая срочность объясняется тем, что могут возникнуть осложнения на фоне гормональных и анатомических изменений. Также особое влияние оказывает ухудшение иммунитета.
На фоне болезни могут возникать такие осложнения и риски:
- Остановка развития беременности на раннем сроке;
- Преждевременные роды;
- Замирание эмбриона или плода;
- Инфицирование плода в процессе его внутриутробного развития;
- Плацентарная недостаточность;
- Задержка развития плода.
При обнаружении патологии шейки матки нужно сразу провести лечение с применением препаратов, назначаемых врачом.
ectocervical.ru
что это такое, симптомы, причины, лечение
Что такое цервицит и как его лечить?
В гинекологии цервицитом называют воспалительный процесс, развивающийся в области шейки матки. Многие женщины не знают при диагнозе экзоцервицит и эндоцервицит что это такое, поэтому характер проявления заболевания стоит рассмотреть боле детально.
К признакам развития патологического процесса стоит отнести мутные выделения с примесью слизи или гноя. Также насторожить должны боли внизу живота, при мочеиспускании и занятии сексом. Если не лечить острую форму цервицита, то будет высока вероятность перехода его в хроническую форму. Затяжное такое заболевание может спровоцировать развитие эрозии, гипертрофию шейки матки, а также инфицирование полости матки.
Чтобы понять, что такое экзоцервицит и эндоцервицит, нужно разобраться в причинах появления этих патологических процессов. Вызвать развитие цервицита могут такие инфекции и патогенные микроорганизмы:
- Стафилококк;
- Стрептококк;
- Кишечная палочка;
- ИППП;
- Грибы.
Инфицирование половых путей может случиться через прямую кишку, посредством крови и лимфы, а также половым путем.
Многие женщины узнают, цервицит – что такое, после воздействия таких факторов:
- Выскабливания;
- Травмы в процесс родов;
- Искусственное прерывание беременности;
- Неправильное использование внутриматочных спиралей.
Иногда приходится узнавать, что такое цервицит матки при обнаружении рубцовых деформаций и доброкачественных опухолей на шейке матки. Стать причиной такой патологии также может стать снижение иммунитета.
Что такое цервицит на фото с сопутствующими заболеваниями?
Чтобы понять, о чем идет речь, можно посмотреть фото в интернете, на которых показана патология, сопровождающаяся другими половыми заболеваниями. Это может быть вагинит, вульвит, эктропион, бартолинит и псевдоэрозия шейки.
Врачи отмечают, что такое заболевание, как цервицит, чаще всего диагностируется у женщин в репродуктивном возрасте. Редким явлением считается развитие воспаления шейки матки во время менопаузы.
Такое заболевание может рассматриваться в качестве причины невынашивания беременности или ранних родов.
Иногда цервицит влечет за собой образование полипов и эрозии шейки матки.
Экзоцервицит или эндоцервицит – методы обнаружения
В частых случаях такие заболевания протекают без ярко выраженной симптоматики, поэтому пациентки не сразу обращаются к врачу. Иногда воспаление шейки матки обнаруживается во время планового осмотра или постановке на учет в ЖК.
Диагностика воспаления шейки матки в первую очередь осуществляется с целью выявления причины развития болезни.
Диагноз цервицит ставится женщине после таких диагностических процедур:
- Осмотр на гинекологическом кресле с применением зеркал;
- Кольпоскопия проводится для уточнения деталей патологических процессов, затрагивающих эпителий шейки матки;
- Лабораторные исследования, к которым относят бакпосев для выявления микрофлоры и чувствительности к определенным группам антибиотиков, микроскопию мазка, ПЦР и цитологической исследование.
Некоторые пациентки интересуются не тем, что такое цервицит хронический, а тем как обнаружить острую форму болезни. На самом деле острую стадию воспаления можно выявить по результатам мазка. Насторожить должно наличие большого количества лейкоцитов, лимфоцитов и гистиоцитов.
Посредством бактериологического исследования можно с точностью определить род микроорганизмов и их род, что необходимо для правильного подбора антибиотика.
Что такое цервицит и как его лечить?
Существуют разные методы лечения такого заболевания как цервицит. В независимости от вида возбудителя болезни, терапия будет направлена на устранение причин и предрасполагающих факторов.
В зависимости от выявленного патологического микроорганизма может назначаться антибактериальное или противовирусное лечение.
- Если причина цервицита – хламидии, то в терапевтических целях применяются тетрациклиновые антибиотики, макролиды, хинолоны и азалиды.
- Кандидозный цервицит лучше лечить флуконазолом.

Во многих случаях с целью лечения цервицита используются комбинированные препараты местного применения. Они могут быть представлены в виде кремов или свечей.
Не все виды цервицита поддаются легкому лечению. В частности, это касается заболевания вирусной природы или цервицита на фоне генитального герпеса. В таких случаях не обойтись без длительной терапии с применением противовирусных средств, витаминов и препаратов, повышающих иммунитет.
Специальное местное лечение рекомендуют, если симптомы острого воспаления стихли. Влагалище и шейку матки обрабатывают растворами хлорофиллипта, диметилсульфоксида и нитрата серебра.
Если в результате диагностики заболевания была обнаружена папилломовирусная инфекция, то врач назначает интерфероны и цитостатики. Если возникает необходимость, назначается процедура по удалению кондилом.
Если цервицит носит атрофический характер, то для местного применения назначаются эстрогены, например, овестин. Под воздействием такого лекарственного средства эпителий слизистой оболочки постепенно восстанавливается. Это также касается восстановления микрофлоры влагалища. При наличии специфической инфекции лечение должны пройти оба половых партнера.
Женщины в положении также могут сталкиваться с вопросом «что такое цервицит при беременности?». В данном случае методика лечения и набор медикаментозных препаратов может быть изменен.
Хронический цервицит: что это такое и как лечить?
Вылечить хроническую форму цервицита достаточно тяжело, а иногда даже невозможно. По этой причине врачи отдают предпочтение хирургическим методам, а именно:
- Диатермокоагуляции;
- Криотерапии;
- Лазеротерапии.
Выбирая один из этих методов лечения, врач должен удостовериться в отсутствии инфекции.
Одновременно проводится лечение сопутствующего заболевания и восстановление нормальной микрофлоры.
Динамику лечения цервицита проверяют методом кольпоскопии и цитологии.
Экзоцервицит и эндоцервицит: причины, симптомы, лечение и профилактика болезней
Цервицит по своему течению может быть острым и хроническим.
По месту поражения слизистой оболочки шейки матки встречается экзоцервицит и эндоцервицит. Причины, симптомы, лечение и профилактика таких патологий практически одинаковы.
Признаки острой формы цервицита:
- Обильные выделения с примесью слизи или гноя;
- Тупая боль внизу живота;
- Диагностирование при гинекологическом осмотре отечности, мелких кровоизлияний, изъявлений и выпячивания слизистой.
В зависимости от вида возбудителя и состояния защитных сил организма, цервицит может иметь разную симптоматическую картину. Для прохождения курса эффективного лечения важно правильно определить природу возникновения болезни.
Экзоцервицит и эндоцервицит – причины патологий
В результате воспаления шейки матки у женщины может быть диагностирован экзоцервицит и эндоцервицит.Причины таких патологий могут заключаться в разрастании условно-патогенной микрофлоры. Чаще всего это возникает из-за хламидий, гонококков, вирусов, микоплазмы и трихомонад.
Спровоцировать развитие цервицита могут такие факторы:
- Травмирование шейки матки при беременности, в процессе родов или выскабливания;
- Неправильная или неаккуратная установка внутриматочных спиралей;
- Рубцовые образования на шейке;
- Опухоли шейки матки доброкачественного характера;
- Ухудшение иммунитета.
Цитограмма экзо- и эндоцервицита
Воспалительные изменения по цитологическому анализу могут отличаться. После того как было проведено онкоцитологическое исследование эндо- и экзоцервикса могут быть выявлены такие результаты:
- Экссудативные нарушения – на присутствие воспалительного процесса буду указывать разрушенные лейкоциты с обломками ядер;
- Репаративные изменения – дефективная поверхность слоев шейки матки находится в процесс репарации и эпитализации. Под микроскопом можно увидеть клетки увеличенных размеров, которые способствуют разрастанию ткани для покрытия поврежденных мест. Ядра этих клеток увеличиваются, при этом имеются четкие границы. Нагромождения хроматина нет, он имеет нежно-зернистую структуру;
- Дегенеративные изменения – в результате такого процесса клеточное ядро сморщивается, а ядерная мембрана и структура хроматина нарушаются. О хронической форме воспаления может говорить пролиферация эпителиальной ткани.
В ходе цитологического анализа может быть выявлено совмещение сразу нескольких воспалительных изменений, указанных выше. Под микроскопом специалист увидит присутствие многоядерных клеток. В размерах также увеличены ядра самих лейкоцитов.
Цитограмма экзо- и эндоцервицита
Результаты цитологии могут напоминать раковые состояния или активное развитие дисплазии. По сравнению со злокачественными образованиями, воспалительная атипия отличается равномерным распределение хроматина.
Лечение экзоцервицита и эндоцервицита
В области гинекологии существует много методов лечения цервицита, выбор которого будет напрямую зависеть от вида возбудителя воспаления шейки матки.
Многие женщины, впервые столкнувшиеся с проблемой, не знают, чем лечить экзоцервицит и эндоцервицит, поэтому при появлении первых симптомов и проявлений важно сразу обратиться за медицинской помощью.
В первую очередь лечение экзоцервицита и эндоцервицита направляется на устранение возможных причин развития патологий и сопутствующих болезней. В частых случаях провоцирующим фактором оказываются гормональные, обменные или иммунные нарушения.
Эндоцервицит и экзоцервицит – лечение традиционным способом
Сразу стоит отметить, что далеко не во всех случаях медикаментозная терапия оказывается более эффективной. Иногда единственным путем решения проблемы является хирургическое вмешательство.
Если случай не сильно запущен, то поможет комплексное народное лечение. Экзоцервицит и эндоцервицит можно вылечить с помощью специальные лекарственных настоек.
После проведения комплексного осмотра и подтверждения точного диагноза врач назначает эффективную тактику лечения, которая не станет причиной развития осложнений и последствий.
Если болезнь активизировалась сравнительно недавно, при этом она была спровоцирована бактериальной природой или трихомонадами, то для лечения будут использоваться антибиотики. Хроническую форму болезни также часто лечат антибиотиками при условии предварительного прохождения курса иммуностимуляции.
Среди женщин, которые ранее уже сталкивались с воспалительными болезнями шейки матки, бытует мнение, что цервицит бактериального происхождения можно вылечить посредством лекарственных препаратов, аппликации из которых вставляются непосредственно во влагалище. С другой стороны, самолечение может вызвать последствия цервицита, вылечить которые в дальнейшем будет очень сложно.
Хронический цервицит и обострение болезни: как долго нужно лечиться?
На самом деле термин лечения напрямую зависит запущенности болезни. Например, для устранения хронической формы цервицита потребуется минимум 17 дней. Если после этого периода у женщины не замечаются симптомы болезни, при этом все клинические показатели анализов будут находиться в пределах нормы, то это будет указывать на эффективность проведенного лечения. Если повторные анализы через неделю после прохождения терапевтического курса будут в норме, то можно говорить о том, что женщина полностью выздоровела.
В зависимости от выявленного возбудителя и его чувствительности к разным препаратам, а также от стадии воспалительного процесса врач определяет эффективность тех или иных антибактериальных и противовирусных средств.
- Для лечения хламидийного цервицита назначают тетрациклиновые антибиотики, хинолоны, макролиды и азалиды.
- Если причина заболевания – кандидоз, то показано использование флуконазола в лечебных целях.
Практически во всех случаях врачи назначают комбинированные препараты местного применения. Подобные лекарственные средства могут быть в виде кремов и свечей. Использовать их для лечения можно только после устранения симптомов и проявлений, присущих острой форме заболевания. Обработку влагалища и шейки матки применяются специально подготовленные растворы. В результате этого останавливается воспалительный процесс слизистой. Экзоцервицит и эндоцервицит становятся решенной проблемой.
Что такое вагинит, экзоцервицит, эндоцервицит вирусного происхождения? Как лечатся эти заболевания?
На самом деле цервициты вирусной природы происхождения вылечить сложно. Например, заболевание не фоне генитального герпеса нуждается в длительной терапии с применением таких медикаментов, как:
- Противовирусные препараты;
- Специфические противогерпетические средства;
- Витаминные комплексы;
- Препараты для повышения иммунитета.
Если у женщины обнаружена папилломовирусная инфекция, то врач обязательно назначит интерфероны и цитостатики. В данном случае к хирургическим методам дополнительного лечения стоит отнести удаление кондилом.
С целью лечения атрофического цервицита назначают эстрогены местного применения. Популярным препаратом является овестин, способствующий заживлению пораженного эпителия шейки матки и влагалища. Кроме этого после прохождения полного курса лечения наблюдается нормализация микрофлоры.
Если у пациентки обнаружен специфическая инфекция, то пролечиться должна не только женщина, но и ее половой партнер.
Всегда ли нужны антибиотики? Экзоцервицит и эндоцервицит – лечение хирургическим методом
Достаточно редко встречаются ситуации, когда хроническая форма цервицита вылечивалась консервативным методом, поэтому для сохранения драгоценного времени врач рекомендует сразу приступить к одному из хирургических способов лечения, это может быть:
- Криотерапия;
- Лазеротерапия;
- Диатермокоагуляция.

В независимости от того, какому методу отдано предпочтение, важно, чтобы женщина предварительно вылечила инфекцию, если она была.
Наряду с терапией основной болезни, проводят лечение сопутствующей патологии с последующим восстановлением микрофлоры.
В процессе лечения цервицита проводится контроль динамики посредством кольпоскопии и лабораторных исследований.
Что такое эндо, экзоцервицит при беременности? Возможно ли лечение?
Многие женщины. Планирующие беременность, интересуются, может ли развиться воспаление шейки матки при беременности? Отвечая на этот вопрос, врачи утверждают, что это может случиться, но никакого влияния на течение беременности оказываться не будет. Несмотря на возможный воспалительный процесс, есть все шансы выносить и родить здорового ребенка.
Если вопрос касается возможности забеременеть при таком диагнозе, то врачи также дают положительный ответ. Чтобы не столкнуться с вопросом «что такое эндо и экзоцервицит?», еще на этапе планирования беременности важно пройти полноценное обследование и при необходимости лечение гинекологических болезней.
ectocervical.ru
признаки, симптомы, лечение. Цервицит шейки матки при беременности :: SYL.ru
Цервицит — это заболевание гинекологической природы, характеризующееся воспалением шейки матки. Чаще всего с этой проблемой приходится сталкиваться женщинам в возрасте от 18 до приблизительно 45 лет, живущим активной половой жизнью.
Несколько слов об анатомии
Шейка матки представляет собой мышечный орган, который локализуется между влагалищем и непосредственно самой маткой. Ее покрывает слизистая оболочка. В шейке матки постоянно вырабатывается секрет под влиянием половых гормонов. В период беременности на нее возлагается функция удержания плода и его сохранения. Ближе к процессу родоразрешения шейка матки начинает постепенно размягчаться и раскрываться, давая малышу возможность познакомиться с окружающим миром.
Что такое цервицит?
Цервицит шейки матки — это воспалительное заболевание, развивающееся в канале органа. Главной причиной его возникновения считаются различные инфекции мочеполовой системы (гонорея, микоплазмоз и т. д.).
Общее понятие «цервицит» объединяет в себе два патологических процесса: эндоцервицит и экзоцервицит. В первом случае происходит поражение слизистой цервикального канала, а во втором страдает шейка матки.
Цервицит, а точнее, его симптомы, знакомы 50% женщин на нашей планете. Гинекологи считают данный воспалительный процесс одним из самых распространенных среди всех заболеваний гинекологической природы.
Почему инфекция стремится попасть именно в цервикальный канал? Все дело в том, что эта область покрыта особой слизью, в состав которой входит микрофлора маточной полости. Из нее постепенно формируется пробка, являющаяся своеобразным барьером между влагалищем и непосредственно самой маткой. Под воздействием определенных факторов ее защитные функции разрушаются, открывая вход для патогенной микрофлоры. В результате развивается цервицит шейки матки.
Виды и формы заболевания
В зависимости от типа протекания цервицита выделяют острую и хроническую формы. Рассмотрим каждый вариант более подробно.
- Острое течение характеризуется недавним проникновением инфекции и ее активным развитием. Заболевание сопровождается сильной болью в нижней зоне живота, повышением температуры. Иногда пациентки отмечают дискомфорт при интимной близости и трудности во время мочеиспускания. Диагностическое обследование выявляет небольшую отечность и покраснение в той области, где находится шейка матки.
- Цервицит в хронической форме отличается стертыми проявлениями. Симптомами заболевания могут выступать ноющие боли в области живота, характерные выделения. Если цервицит сопровождается половыми инфекциями, возможно появление зуда и жжения во влагалище. Длительно текущее воспаление может привести к необратимым последствиям (онкология, формирование спаек и рубцов). Шейка матки с хроническим цервицитом является очень уязвимым местом.
В зависимости от причины заболевания, точнее, его возбудителей, выделяют следующие виды патологического процесса:
- Гнойный. Эта форма заболевания возникает на фоне ИППП, вследствие проникновения патогенной микрофлоры в различные слои слизистой оболочки шейки матки. Клиническая картина характеризуется обильными выделениями с примесями гноя, маточными кровотечениями, субфебрильными значениями температуры.
- Вирусный. Заболевание характеризуется ярко выраженной клинической картиной. Его развитию способствует проникновение в организм вируса (ВПЧ, ВПГ, ВИЧ). Патология сопровождается дискомфортом во время мочеиспускания, сильным зудом и жжением в области влагалища.
- Бактериальный. Возникновению этого вида цервицита часто предшествуют бактериальный вагиноз, гонорея или трихомониаз.
- Кандидозный. Данное расстройство связано с активным паразитированием патогенной флоры рода Кандида. Чаще всего заболевание возникает из-за невылеченной своевременно молочницы.
- Диффузный. Патология характеризуется распространением по всей поверхности влагалища.
- Очаговый. Под этой формой понимается локальная деструкция определенных областей слизистой канала.
- Атрофический. Заболевание возникает на фоне хронической формы цервицита и характеризуется постепенным истончением тканей шейки матки. Отсутствие адекватного лечения влечет за собой нарушение мочеиспускания.
Как правило, цервицит шейки матки выявляют при плановом осмотре. Нередко женщины обращаются за консультацией к гинекологу с подозрением на другое заболевание, схожее по своей симптоматике. Избежать возникновения хронической формы патологии можно при своевременной диагностике и грамотном лечении.
Этиология цервицита
Главной причиной развития этого заболевания является инфекция. Цервицит могут провоцировать различные вирусы и бактерии. Иногда патология развивается вследствие активной жизнедеятельности микроорганизмов, передающихся непосредственно половым путем.
Какие факторы способствуют возникновению заболевания?
- Родовые травмы.
- Радиационное воздействие.
- Новообразования злокачественной природы.
- Прерывание беременности с последующим выскабливанием.
- Нарушение гормонального фона.
Особая роль в возникновении патологии принадлежит иммунитету. Если защитные силы организма ослаблены, вероятность проникновения инфекции существенно возрастает.

Какие симптомы указывают на цервицит?
При легкой форме заболевания женщина может не заметить каких-либо изменений в своем организме. Первые признаки цервицита шейки матки проявляются в течение нескольких суток с момента окончания менструации. Однако, многие представительницы прекрасного пола предпочитают не обращать внимания на изменение интенсивности влагалищных выделений, игнорируя тем самым заболевание. К лечению цервицита важно приступать на начальном этапе его развития. В этом случае прогноз быстрого выздоровления наиболее благоприятный.
Цервицит обычно проявляется следующими симптомами:
- Обильные выделения из влагалища (вязкие, мутные, гнойные) с характерным запахом.
- Тянущие боли в нижней зоне живота.
- Зуд и жжение в области влагалища.
- Болезненный дискомфорт во время интимной близости.
- Незначительное повышение температуры.
Невылеченный цервицит переходит в хроническую форму. Ее достаточно трудно идентифицировать, поскольку клинические симптомы выражены слабо.

Цервицит и беременность
Цервицит шейки матки при беременности может обернуться неприятными последствиями не только для будущей роженицы, но и для ее малыша. Заболевание часто является причиной самопроизвольного выкидыша и преждевременных родов. Другим серьезным осложнением считается гнойное поражение кожных покровов и внутренних органов ребенка в самые первые дни его жизни.
Данное заболевание особенно опасно на ранних сроках беременности, если сопряжено с иными инфекционными процессами. В первом триместре обычно диагностируют инфицирование плода. Это может повлечь за собой самые неожиданные последствия, начиная внутриутробной гибелью и заканчивая врожденными уродствами.
Беременной женщине, как правило, назначают лечение противовирусными и антибактериальными средствами. Вопрос о сохранении плода решается индивидуально после скринингового обследования.

Диагностика заболевания
Самостоятельно определить наличие патологии не представляется возможным, так как ее симптоматика не специфична. Именно поэтому при появлении первичных признаков заболевания необходимо обратиться к гинекологу, который после полного обследования сможет подтвердить недуг и назначить соответствующее лечение. Обычно врач использует следующие диагностические процедуры:
- Осмотр посредством гинекологических зеркал.
- Кольпоскопия.
- Общий мазок на флору.
- ПЦР-диагностика.
- Цитологическое исследование мазка.
- Бактериальный посев микрофлоры с определением чувствительности к антибиотикам.
Все эти исследования необходимы для выявления возбудителя заболевания, определения степени воспаления и обнаружения сопутствующих патологий. Очень часто врач ставит диагнозы «цервицит» и «эрозия шейки матки» одновременно.

Как подготовиться к обследованию?
Для получения максимально достоверных результатов анализов важно правильно подготовиться к предстоящему визиту к гинекологу.
В первую очередь рекомендуется отказаться от половых контактов за два дня до проведения обследования. Кроме того, необходимо исключить спринцевание и применение любых средств, предназначенных специально для интимной гигиены.
Если вы пользуетесь вагинальными свечами или спреями, важно ограничить их использование и обязательно уведомить об этом гинеколога.
Гигиену половых органов лучше проводить вечером, а непосредственно перед обследованием — только теплой водой. Утром подмываться нет необходимости.
Консервативное лечение
Первоначально необходимо выявить и устранить факторы, которые могли послужить развитию цервицита шейки матки. Симптомы, указывающие на ИППП, должны насторожить врача. В этом случае курс лечения проходят оба партнера.
Тактика терапии цервицита зависит исключительно от причины его возникновения. В случае инфекционной природы заболевания назначают антибактериальные средства (макролиды и хинолоны). Выбор конкретного препарата зависит от чувствительности возбудителя. Цервициты вирусного происхождения особенно трудно поддаются терапии. Пациенткам обычно назначают иммуноглобулины и противовирусные медикаменты («Валтрекс», «Ацикловир»).
После снижения обострения возможно применение местных средств лечения. Особой эффективность отличаются кремы и свечи («Тержинан»). Слизистые влагалища и шейки матки рекомендуется обрабатывать раствором нитрата серебра.
В запущенных случаях, когда на оболочке матки присутствуют атрофические изменения, врачи рекомендуют гормональную терапию («Овестин»). Такое лечение способствует восстановлению клеток эпителия и нормализации микрофлоры влагалища.
Для оценки эффективности применяемой терапии проводится контрольная кольпоскопия и ряд лабораторных анализов.

Когда требуется хирургическое вмешательство?
При хроническом течении заболевания, когда консервативная терапия оказывается малоэффективна, гинеколог может предложить один из вариантов хирургического вмешательства (лазеротерапия, диатермокоагуляция, криотерапия).
Помощь народной медицины
Лечить цервицит шейки матки можно и в домашних условиях, но перед началом курса терапии необходимо уведомить об этом гинеколога. Использование рецептов лекарей уместно только в виде комбинации с медикаментозными препаратами, которые прописал врач.
Наиболее популярные варианты народной терапии:
- В равных пропорциях необходимо взять плоды малины, полынь, листья березы, зверобой, мяту. Получившуюся смесь следует измельчить, для приготовления целебного отвара потребуется всего 5 г. Травы необходимо залить стаканом крутого кипятка и поставить всего на несколько минут на водяную баню. Получившийся отвар рекомендуется настаивать около часа, затем его следует процедить. Принимать 3 раза в день примерно по трети стакана.
- В равных пропорциях необходимо взять листья березы, траву пустырника, цветки календулы, тмин, корни одуванчика, измельчить и тщательно перемешать. Затем 10 г получившейся смеси следует залить 500 мл воды и поставить томиться. Отвар необходимо процедить и остудить. Раствор для спринцевания готов.

Осложнения и последствия
При своевременном лечении патологии прогноз в большинстве случаев благоприятный. Хроническая форма заболевания требует применения сильнодействующих препаратов, терапия может длиться несколько месяцев.
Что будет, если отказаться от лечения цервицита шейки матки, симптомы игнорировать и не обращаться за помощью к врачу?
К самым распространенным осложнениям этого заболевания относятся следующие:
- Бесплодие.
- Трансформация клеточных структур в злокачественные формы.
- Цервикальная эктопия шейки матки (с хроническим цервицитом данное осложнение возникает очень часто).
- Формирование полипов в полости матки.
- Развитие инфекционного процесса в мочеполовой системе.
- Заболевания воспалительной природы органов малого таза.
Профилактические мероприятия
Как можно предупредить развитие цервицита шейки матки? Фото данной патологии внушают ужас многим представительницам прекрасной половины человечества. Еще страшнее последствия, к которым она может привести. Именно поэтому многие интересуются мерами профилактики данного заболевания.
В первую очередь медики рекомендуют соблюдать элементарные правила гигиены. Не следует забывать о своевременной смене нижнего белья и гигиенических средств в период менструации.
Для предупреждения ИППП необходимо пользоваться средствами контрацепции, причем выбирать лучше барьерные варианты (презервативы). При возникновении симптомов, указывающих на заболевания половых органов, важно проконсультироваться с врачом и пройти курс лечения.
Заключение
В данной статье мы рассказали о том, чем отличается терапия цервицита шейки матки (лечение). Отзывы о медикаментозном варианте встречаются неоднозначные. Многие пациентки рассказывают о быстром выздоровлении и отсутствии побочных эффектов от препаратов. Однако встречаются и негативные отзывы. В большинстве своем они связаны с длительностью курса терапии. Как показывает медицинская практика, чем больше женщина откладывает лечение и визит к гинекологу, тем выше вероятность появления осложнений и увеличения срока приема медикаментов.
www.syl.ru

