Cin 2 степени что это
Содержание страницы
CIN (ЦИН) — этот медицинский термин означает цервикальную интраэпителиальную неоплазию шейки матки. Если понятнее — изменения клеток, в том числе увеличение их ядра. Такое бывает при воспалительных процессах, предраке и раке. Но неоплазия (или как ее раньше называли — дисплазия) бывает разных степеней. И тактика ведения пациенток врачами отличается в зависимости от них. Есть определенные алгоритмы, которых гинекологи должны придерживаться.
Но сначала про степени CIN. Всего их три.
I степень – незначительные нарушения дифференциации клеток, затрагивающие треть плоского эпителия.
II степень – более выраженные изменения, располагающиеся на половине всех эпителиальных слоев;
III степень – значительные изменения клеток по типу ракового перерождения, охватившие более 2/3 толщины эпителия.
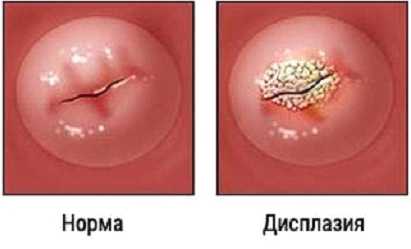
Легкая дисплазия шм
Фиксированного алгоритма наблюдения для пациенток с CIN I нет, потому что эта степень неоплазии может регрессировать без какого-либо лечения. Несмотря на это, в каждом конкретном случае трудно предположить, чем закончится эта патология.
Для CIN I существуют следующие варианты наблюдения.
- Повторное обследование через полгода и год или ВПЧ-тест через год:
- два негативных результата цитологии или отрицательный ВПЧ-тест определяет режим скрининга 1 раз в год;
- цитограмма выше ASC-US, ВПЧ-тест положительный – необходима кольпоскопия, дополненная биопсией.
- Лечение методом лазерной вапоризации.
В качестве альтернативы лазерной вапоризации проводится эксцизия (конизация) шейки матки в случаях, если:
- кольпоскопическая картина считается неудовлетворительной;
- повторное обнаружение ЦИН 1 после лазерной вапоризации;
- обширный процесс в шейке матки;
- дисплазия не регрессировала в течение 1,5 лет;
- возраст женщины 35 лет и старше;
- невозможность регулярного обследования или отказ от него.
Умеренная и тяжелая дисплазия шм
По иному обстоит ситуация с CIN II и CIN III. В этом случае совершенно недопустимы методы обследования, которые требуют времени. Обязательно проводится эксцизия или конизация шейки матки с исследованием удаленного материала. Если женщина планирует беременность, объем удаленной ткани должен быть минимальным, а при небольшом поражении возможно удаление очага методом вапоризации. Однако если после вапоризации неоплазия развилась снова, необходимо проведение эксцизии.
В дальнейшем наблюдение проводится в следующем порядке.
- Повторное обследование вместе с кольпоскопией через 4-6 месяцев:
- три негативных результата друг за другом – скрининг 1 раз в год;
- результат цитологии выше ASC-US – кольпоскопический контроль.
- ВПЧ-тест через полгода:
- положительный ВПЧ-тест является показанием для кольпоскопии;
- ВПЧ-тест отрицательный – скрининговое обследование 1 раз в год.
Следует отметить, что в случае повторного возникновения неоплазии проводится конизация повторно, а в ряде случаев – удаление матки, если у женщины нет репродуктивных планов.
Дисплазия шм у беременных
Выявление неоплазии во время беременности никак не влияет на ее течение, поскольку во время беременности быстрое прогрессирование патологии считается маловероятным (всего 0,4% обследованных), а также высока вероятность излечения патологии в послеродовый период.
Поэтому беременность наблюдается как обычно, способ родов (естественные роды или кесарево сечение) также не влияет на прогресс заболевания. В различных источниках есть сведения, что в 40-60% случаев независимо от способа родоразрешения наступает регресс обнаруженной во время беременности дисплазии.
Если у беременной обнаружена CIN любой степени тяжести или даже карциномы на месте, необходимо проведение кольпоскопического, а при подозрении на рак – биопсийного исследований. Считается, что кольпоскопия в сочетании с прицельной биопсией более информативны в плане выявления рака шейки матки у беременных, нежели проведение эксцизии.
Если рак с врастанием в подлежащие ткани по данным биопсии исключен, то все мероприятия по диагностике и лечению CIN проводятся не ранее 8 недель послеродового периода. Несмотря на высокий процент самопроизвольного излечения атипии после родов, эти пациентки входят в группу риска и нуждаются в тщательном наблюдении ближайшие 5 лет.
В заключении следует отметить тот факт, что организм каждой женщины индивидуален, и тактика наблюдения в каждом конкретном случае своя. Врач-гинеколог с использованием всех доступных ему средств поможет выявить патологию и вовремя оказать медицинскую помощь. Поэтому не стоит затягивать с гинекологическим осмотром, который каждая женщина должна проходить не реже одного раза в год. Именно благодаря своевременности обнаружения предраковых состояний, может гарантировать излечение и хороший прогноз в дальнейшем.
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ – ЭТО ПРЕДРАКОВЫЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ НАРУШЕНИЕМ СОЗРЕВАНИЯ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ В РЕЗУЛЬТАТЕ ДЛИТЕЛЬНОЙ ПЕРСИСТЕНЦИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА.
Синонимы: цервикальная интраэпителиальная неоплазия (CIN), плоскоклеточное интраэпителиальное поражение (SIL).
Если коротко, дисплазия шейки матки — это заболевание, которое в будущем может привести к раку. Вероятность этого тем выше, чем выше степень дисплазии. К дисплазии 1 степени (CIN 1, LSIL) относят любые изменения эпителия, порой даже минимальные и субъективные. Это позволяет взять женщину под контроль и не допустить прогрессирования процесса. На практике, для диагностики дисплазии 1 степени достаточно поражение эпителиальных клеток вирусом папилломы человека. Опасаться этого не стоит! Легкая степень дисплазии самостоятельно проходит у 70% женщин в течение нескольких лет. За это время собственная иммунная система уничтожает вирус и заболевание регрессирует. Обычно дисплазия 1 степени требует только наблюдения, в части случаев может назначаться прижигание.
Подробнее читайте ниже, а также посмотрите комментарии, там Вы найдете ответы на свои вопросы.
Основной причиной развития дисплазии шейки матки является
Более 80% случаев дисплазии и рака шейки матки развивается именно в зоне трансформации.
Дисплазия шейки матки — это качественное изменение клеток плоского эпителия, которое указывает на возможное начало опухолевой трансформации.
Степени дисплазии шейки матки и терминология (CIN, LSIL, HSIL)
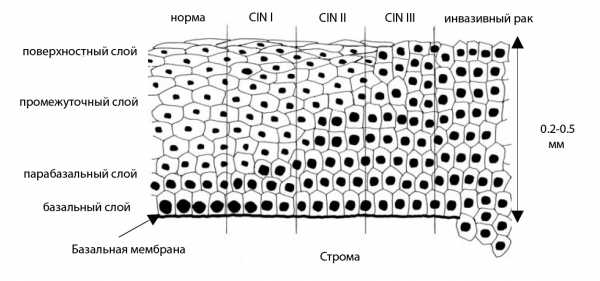
Прогрессирование дисплазии шейки матки
В международной практике термин
В 1988 г. была создана новая терминология — «SIL» (squamous intraepithelial lesion), что означает «плоскоклеточное интраэпителиальное поражение». Специалисты отказались от некорректного при данной патологии слова «неоплазия» и заменили его на
1) LSIL (low grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение легкой степени. LSIL соответствует CIN 1 или дисплазии 1 степени.
2) HSIL (hight grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение тяжелой степени, что соответствует CIN 2 и CIN 3. Умеренная и тяжелая дисплазия объединены в одну категорию, поскольку требуют одинакового подхода к лечению, а различия в некоторых случаях достаточно субъективны. Термин «рак in situ» сейчас практически не используется, по новой классификации отнесен в группу тяжелых интраэпителиальных поражений плоского эпителия.
| Pap class System 1954 | Классификация ВОЗ 1956 | Классификация Bethesda 1988 |
| Class | Дисплазия/CIN (ЦИН — цервикальная интраэпителиальная неоплазия) | SIL (плоскоклеточное интраэпителиальное поражение) |
| Class 3 | Дисплазия 1 степени/CIN 1 | LSIL — плоскоклеточное интраэпителиальное поражение легкой степени |
| Дисплазия 2 степени/CIN 2 | Дисплазия 3 степени/CIN 3 | |
| Рак in situ (рак в пределах эпителиального пласта, без инвазивного роста) |
Диагностика
1. Мазок на цитологию
Первым методом в диагностике дисплазии шейки матки чаще всего является мазок на онкоцитологию . Это скрининговый метод для обследования большого количества женщин. Является самым простым и безопасным для женщины, однако не самым точным. Чувствительность метода составляет 60-70%, и только трехкратное исследование позволяет с высокой точностью определить или опровергнуть дисплазию эпителия. Кроме этого у молодых женщин часто бывают ложно-отрицательные результаты, когда дисплазия может быть пропущена; а у пожилых женщин часты ложно-положительные результаты, когда мазок показывает наличие дисплазии, в то время как более качественные методы ее исключают.
При определении LSIL в мазке необходимо только лишь активное наблюдение. Под этим диагнозом подразумеваются клеточные изменения с низким потенциалом опухолевой трансформации. К LSIL относятся различные дегенеративные изменения клеток при раздражении, воспалении или вирусном поражении. Гинеколог, получив такое заключение может порекомендовать проведение кольпоскопии с последующей точечной биопсией.
При наличии HSIL в мазке на цитологию проведение кольпоскопии с гистологическим подтверждением становится обязательным!
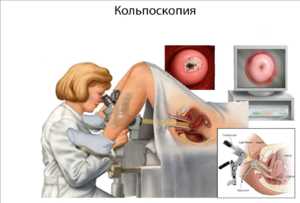
2. Кольпоскопия
Кольпоскопия — это метод осмотра наружной поверхности шейки матки с помощью специального микроскопа. Кольпоскопия является достаточно субъективным методом диагностики, сильно зависящим от опыта и умения врача. Кольпоскопические картины дисплазии шейки матки размыты и очень часто ее можно спутать с банальными физиологическими процессами, такими как плоскоклеточная метаплазия, вирусным поражением или лейкоплакией. Несмотря на это, кольпоскопия позволяет определить подозрительные места на шейке матки и взять биопсию — участок ткани для дальнейшего гистологического исследования.
К кольпоскопическим признакам дисплазии относятся: ацетобелый эпителий, йод-негативные зоны, изъеденность или нерегулярность эпителиального покрова, атипичные сосуды, мозаика, пунктация, контактная кровоточивость и др. Гинеколог должен оценить не только степень, но и скорость наступления тканевой и сосудистой реакции при обработке уксусной кислотой или йодом.
Цель кольпоскопии — это определить анатомическую локализацию зоны трансформации, что имеет решающее значение для дальнейшей тактики диагностики и лечения.
3. Биопсия
Биопсия является “золотым” стандартом диагностики дисплазии и рака шейки матки. Гистологическое исследование позволяет определить качество плоского эпителия и степень его созревания. Биопсия может быть точечной, получаемой с помощью специального инструмента — конхотома, или широкой (эксцизионной), получаемой с помощью электропетли.
Изменения при дисплазии 1 степени обычно носят характер цитопатического действия вируса папилломы человека. В эту категорию так же относят остроконечную и плоскую кондиломы. Морфологические изменения при CIN 1 (LSIL) включают: нарушение стратификации плоского эпителия преимущественно в базальных отделах, нарушение поляризации клеток относительно базальной мембраны, единичные делящиеся клетки, незначительный дискариоз, а также признаки вирусного поражения — койлоцитарную атипию в поверхностных отделах эпителия, дискератоз, пара- и гиперкератоз эпителия.
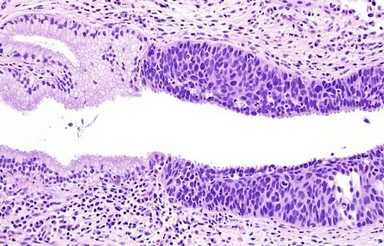
Патологическая эпидермизация желез с CIN III
Морфологические изменения при CIN 2-3 (HSIL) носят уже неопластический характер, а цитопатическое действие вируса может проявляться слабо. Нарастает клеточная атипия, которая затрагивает весь пласт плоского эпителия с минимальными признаками созревания. Клетки активно делятся, замещая нормальный эпителий цервикальных желез, в ряде случаев пролиферирующий плоский эпителий может замещать выстилку цервикального канала. Характерно обилие как нормальных, так и патологических митозов.
Тяжелая дисплазия шейки матки отличается от рака отсутствием инвазивного роста.
Нужен ли тест на ВПЧ?
Тест на ВПЧ помогает в диагностике дисплазии шейки матки и выборе тактики лечения в сложных ситуациях.
ВПЧ тест рекомендуется делать женщинам после 25 лет, поскольку имеется большая вероятность, что инфекция уже длительное время персистирует в организме и могла вызвать какие-либо изменения в шейке. В более молодом возрасте при нормальном мазке на цитологию ВПЧ-тистирование не дает полезной информации.
С возрастом ВПЧ-тестирование приобретает все большую значимость. К примеру, при наличии 16 или 18 штаммов ВПЧ у 50 летней женщины можно с высокой вероятностью утверждать, что у нее уже имеется тяжелое интраэпителиальное поражение эпителия. Мазок на цитологию менее эффективен в данном случае. Женщине тот час может рекомендоваться диагностическая биопсия и выскабливание цервикального канала.
Лечение дисплазии шейки матки
Тактика лечения и ведения пациенток с дисплазией зависит от гистологического заключения, кольпоскопической картины, типа зоны трансформации, возраста и планирования беременности. Основными методами являются абляция (прижигание), или эксцизия (удаление тканей). Эти методы могут проводиться с помощью различных инструментов, использующих низкие или высокие температуры, электро-, лазеро- или радиоволновую энергию.
Лечение LSIL (CIN 1):
По западным протоколам LSIL необходимо динамически наблюдать. Так как LSIL обладает низким злокачественным потенциалом и часто регрессирует самостоятельно, женщине рекомендуется проходить цитологическое исследование не менее 2 раз в год. В отечественной медицине часто рекомендуют абляцию (прижигание), хотя это не всегда оправдано. С прижиганием связывают некоторое повышение риска невынашивания беременности. Однако, часть авторов, опровергает это.
Наиболее оптимальным является радиоволновая абляция Сургитроном. Патологический эпителий и подлежащая строма выпариваются радиоволнами, после чего пораженная зона эпителизируется заново. Минусом абляции является отсутствие материала для последующего гистологического исследования, плюсом — сохранение анатомического строения шейки матки и небольшое количество осложнений.
Лечение HSIL (CIN 2, CIN 3):
HSIL обладает высоким злокачественным потенциалом, поэтому в данном случае показано удаление патологически изменненых тканей. Обычно, рекомендуется широкая эксцизионная биопсия или конизация шейки матки — это конусообразное удаление тканей, включающая наружную часть шейки матки и ткани вокруг цервикального канала. Весь удаленный материал отправляется на гистологическое исследование для подтверждения и уточнения диагноза. В удаленном материале гистолог оценивает края резекции, так как важно, чтобы патологический эпителий был удален в пределах здоровых тканей. При наличии в краях резекции патологии, или глубоком поражении цервикального канала, а также наличии инвазивного роста может быть принято решение об ампутации шейки матки.
Изредка, если женщина молода и планирует беременность, допускается лечение HSIL абляцией. Это возможно только лишь в случае 1 или 2 типа зоны трансформации при кольпоскопии, когда гинеколог видит глазом все измененные ткани и может обеспечить полную их абляцию. Если зона трансформации смещена глубоко в цервикальный канал — показана только глубокая конизация или ампутация шейки матки.
Дисплазия шейки матки 2 степени
В норме влагалищная часть шейки матки выполняет защитную функцию. Ее покровный эпителий состоит из трех слоев, клетки которых постоянно обновляются. При развитии диспластического процесса нарушается нормальное строение клеток с возникновением атипии, а также правильная последовательность слоев эпителия (архитектоника).
Существует 3 степени данного заболевания. При второй степени, которая считается умеренной, патологические изменения клеточного состава выявляются в поверхностном и промежуточном слоях покровного эпителия шейки матки, не затрагивая глубжележащие пласты.
В современно гинекологии данный термин практически не используется. Этому патологическому состоянию соответствует название «цервикальная интраэпителиальная неоплазия – ЦИН» (cervical intraepithelial neoplasia – CIN). Дисплазии шейки матки второй степени (умеренной) соответствует ЦИН-2.
Заболевание чаще развивается у женщин детородного возраста – 25–40 лет.
Очень часто дисплазия развивается на фоне существующих патологических изменений шейки матки – эктопии цилиндрического эпителия, истинных эрозий, рубцовой деформации и т. д.
ПОЧЕМУ ВОЗНИКАЕТ ДИСПЛАЗИЯ
Основными причинами 2 степени дисплазии шейки матки являются воспалительные инфекционные процессы во влагалище, особенно в сочетании с метаболическими и гормональными нарушениями.
Ведущая роль в возникновении предраковых и раковых процессов на поверхности шейки матки принадлежит вирусу папилломы человека (ВПЧ), который выявляется практически у всех женщин с этой патологией. На сегодняшний день установлено, что некоторые серотипы этого вируса (онкогенные, например, 8,16, 31, 35 и т. д.) могут провоцировать развитие атипии клеток покровного шеечного эпителия и, следовательно, приводить к развитию дисплазии и рака этого органа.
Помимо ВПЧ, изменение структуры клеток шеечного эпителия могут вызывать хламидии, вирус простого герпеса, цитомегаловирус и некоторые другие инфекции.
Наличие различной сопутствующей патологии со стороны женской репродуктивной системы, некоторые соматические заболевания, отягощенный гинекологический анамнез, сниженная иммунорезистентность способствуют усилению патогенных свойств инфекционного возбудителя.
Признаки второй степени дисплазии шейки матки у большинства женщин отсутствуют, то есть заболевание обычно протекает бессимптомно.
У некоторых больных при дисплазии шейки матки 2 степени отмечается усиление влагалищных выделений, появление дискомфорта в области наружных половых органов. Нередки случаи появления контактных кровотечений – скудных кровянистых выделений после полового контакта, спринцеваний, пользования влагалищными тампонами.
УСТАНОВЛЕНИЕ ДИАГНОЗА
Учитывая отсутствие патогномоничных клинических проявлений, достоверно установить, что это дисплазия II степени, только на основании жалоб невозможно.
При проведении обычного гинекологического осмотра в большинстве случаев выявляются какие-либо неспецифические изменения: покраснение, изменение рельефа и т. д. Иногда поверхность шейки матки может быть визуально не изменена. Поэтому верификация диагноза проводится исключительно по результатам дополнительных методов исследования.
Диагностика дисплазии шейки матки второй степени:
- Расширенная кольпоскопия с проведением биопсии «подозрительных» участков шейки матки.
- Цитологическое исследование патологического материала с поверхности шейки матки и из цервикального канала.
- Гистологический анализ биопсийного материала является главным методом точной диагностики атипического процесса и его распространенности.
- Определение вида инфекционного возбудителя – бактериоскопия, культуральные методы, ИФА, ПЦР и т. п.
Также необходимо выявить возможные сопутствующие гормональные нарушения, заболевания внутренних органов.
ТЕРАПЕВТИЧЕСКИЕ НАЗНАЧЕНИЯ
Только после уточнения диагноза с выявлением вида инфекционного агента врач гинеколог определит, как лечить дисплазию 2 степени.
Принципы лечения умеренной дисплазии:
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Главной опасностью этого заболевания является переход патологического процесса на глубокие слои эпителия шейки матки с формированием дисплазии третьей степени или преинвазивного рака. При отсутствии лечения такое вероятно у каждой пятой женщины с умеренной дисплазией.
Другим осложнением дисплазии шейки матки второй степени является рецидив заболевания, что, вероятно, связано с недостаточно полно проведенным лечением этой патологии.
ПРОФИЛАКТИКА
В целях профилактики возникновения диспластических процессов на шейке матки каждой женщине детородного возраста необходимо регулярно (не менее одного раза в год) посещать гинеколога. При этом важно производить полную коррекцию выявленных гормональных нарушений и лечение воспалительных заболеваний женской половой сферы.
Другим направлением профилактических мероприятий развития дисплазии шейки матки является гигиена половой жизни и ведение здорового образа жизни. Ведь, как известно, частая смена половых партнеров и пренебрежение средствами барьерной контрацепции значительно повышают риск заражения половыми инфекциями, в том числе и ВПЧ.
Проведение специфической вакцинации против ВПЧ уменьшает шансы заражения этим видом вируса и, соответственно, развития дисплазии.
Прогноз при дисплазии шейки матки 2 степени в целом благоприятный.
Необходимо еще раз подчеркнуть важность комплексной терапии этой патологии и неукоснительного выполнения всех рекомендаций лечащего врача. Такое лечение дисплазии шейки матки 2 степени в подавляющем большинстве случаев ведет к полному выздоровлению.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Аденомиоз матки – это доброкачественное гормональнозависимое заболевание, характеризующееся проникновением эндометриальной ткани в другие маточные слои (мышечный, серозный). Является разновидностью эндометриоза.
Дисплазия шейки матки 2 степени #8212; симптомы и лечение
Что это такое?
При дисплазии шейки матки нарушается развитие и структура тканей эпителия, обычно изменения затрагивают слои эпителия и строение его клеток. На второй степени заболевания изменения обычно затрагивают от одной до двух третей слоев тканей. Вторая степень возникает не сразу, патология развивается постепенно с первой степени. В отличие от первой, вторую лечить может быть гораздо сложнее, уже возникают более или менее выраженные симптомы.
Само по себе данное состояние обычно не провоцирует развитие какой-либо выраженной симптоматики и не кажется большой проблемой. Однако при этом дисплазия и эрозия эпителия шейки матки повышает риск развития новообразований, в том числе злокачественных. Зачастую дисплазия шейки матки предшествует развитию рака и других тяжелых патологий.
За второй степенью заболевания следует третья, самая тяжелая, при которой поражается до трех третей слоев эпителия. Чем запущеннее заболевание, тем тяжелее полностью избавиться от патологии.
При возникновении подозрения на дисплазию шейки матки нужно обращаться к врачу – гинекологу. Однако стоит учитывать, что из-за практически полного отсутствия выраженных симптомов, данную патологию чаще всего выявляют во время профилактических осмотров у специалиста. Поэтому лучшая профилактика заболевания – своевременное посещение гинеколога для периодических осмотров.
Важно! При выявлении дисплазии первой степени наблюдение за состоянием должно осуществляться в течение двух лет или дольше, чтобы избежать перехода данной формы в более тяжелую.
Основной фактор, провоцирующий развитие данного заболевания, #8212; вирус папилломы человека, заражение которым происходит обычно через половой контакт. Некоторые штаммы данного вируса приводят к развитию эрозии, дисплазии, могут спровоцировать развитие онкологии.
К другим факторам, влияющим на развитие дисплазии, относят следующее:
- Незащищенные половые контакты, нездоровая сексуальная жизнь. Риск развития данного заболевания повышается при незащищенных контактах с большим количеством разных партнеров, при слишком раннем начале половой жизни.
- Снижение иммунитета и общих защитных сил организма. Эта причина заболевания зависит от многих факторов, на иммунитет может повлиять неправильное питание, нездоровый образ жизни, вредные привычки, недостаток физической активности. Также повлиять на иммунитет может недостаток необходимых витаминов и других полезных элементов.
Также некоторые специалисты отмечают, что на возникновение патологии может повлиять прием неподходящих гормональных препаратов, частые медицинские вмешательства, особенно осуществляемые с нарушениями. Однако в любом случае, без инфицирования вирусом папилломы человека заболевание развиваться не начинает.
Стоит отметить, что некоторые штаммы вируса папилломы человека обладают большей онкогенной активностью, чем другие. Поэтому при возможном инфицировании и возникновении признаков дисплазии шейки матки требуется обследование у врача.
Важно! На развитие эрозии и подобных патологий также может повлиять несвоевременное лечение других заболеваний репродуктивной системы.
Очень часто данная патология протекает без развития каких-либо симптомов, их зачастую можно списать на определенную фазу менструального цикла, побочные эффекты приема различных гормональных препаратов. На второй степени дисплазии шейки матки могут возникнуть следующие признаки заболевания:
- обычные выделения, бели, становятся обильнее, при этом неприятного запаха или каких-либо симптомов инфекции не возникает;
- выделения крови в небольших количествах после полового контакта, выделения при менструациях становятся обильнее;
- при половых контактах возникает болезненность, при менструациях дискомфорт становится более выраженным.
Однако стоит учитывать, что данные симптомы не являются специфическими, они могут возникать на фоне нормального состояния или говорить о совершенно другом заболевании. Обязательно требуется полноценная диагностика, которая точно поможет установить причину возникновения данной симптоматики.
Дисплазия шейки матки 1, 2, 3 степени
Дисплазией шейки матки называют изменения слизистой шейки матки. Ее еще называют цервикальная интраэпителиальная неоплазия (CIN или ЦИН). Это состояние считается предраковым заболеванием. При отсутствии лечения ЦИН может перейти в рак шейки матки.
Выделяют несколько стадий, каждая из которых зависит от глубины поражения тканей. CIN I (ранняя стадия заболевания) успешно лечится, главное своевременно начать лечение. Эта патология довольно распространена. В группу риска заболевания попадают женщины в возрасте до тридцати лет. Это заболевание очень коварно, поскольку в пораженном органе находятся клетки, способные переродиться в раковые и развиться в онкологические заболевания. Поэтому нельзя пропускать осмотр врача-гинеколога. При первых признаках дисплазии нужно немедленно начать лечение.
Вирус папилломы человека — основная причина заболевания. Существуют также факторы, провоцирующие заболевание:
- ослабленный иммунитет;
- воспаления половых органов;
- наследственность;
- гормональные нарушения;
- курение;
- прием оральных контрацептивов долгое время;
- инфекции, передающихся половым путем.
- раннее начало половой жизни;
- беспорядочные половые связи;
- множественные и травматичные роды;
- многочисленные аборты;
- нерациональное питание;
- травмы шейки матки.
- ЦИН I #8212; поражение трети эпителия;
- ЦИН II #8212; изменение двух третей тканей;
- ЦИН III #8212; поражение большей части эпителия шейки матки.
Последствия болезни напрямую зависят от стадии. Чем запущеннее процесс, тем хуже прогноз и меньше шансов на благополучный исход заболевания. При ЦИН III существует высокий риск развития рака шейки матки.
ЦИН I #8212; легкая стадия
Дисплазия шейки матки 1 степени (слабая дисплазия) — самая легкая стадия болезни. Пораженные участки занимают до одной трети расстояния от базальной мембраны до поверхности эпителия. В большинстве случаев на этой стадии болезнь протекает бессимптомно, что затрудняет диагностику заболевания и мешает вовремя начать лечение.
ЦИН I нередко возникает на фоне других заболеваний шейки матки: эрозия (эктопия), лейкоплакия, метаплазия и пр. При малейшем подозрении на патологию следует пройти полную диагностику у гинеколога и начать подобранное врачом лечение. Чем раньше будет проведена терапия, тем лучше прогноз заболевания.
Стоит обратить внимание на следующие симптомы:
- неприятные ощущения в половых органах в виде зуда и жжения;
- выделения из влагалища неестественного цвета;
- кровотечения;
- боль при половом контакте;
- образование папиллом.
Для подтверждения диагноза нужно сдать ряд анализов, в том числе мазок на онкоцитологию, пройти кольпоскопию (исследование под микроскопом), а также биопсию. По показаниям назначается УЗИ органов малого таза.
При гинекологическом осмотре обращают на себя внимание участки белесоватого эпителия (очаговая гиперплазия) в виде бляшек. При проведении специальных проб выявляются участки многослойного эпителия с неравномерным окрашиванием. В канале шейки матки определяется цилиндрический эпителий.
Кольпоскопические признаки ЦИН и раковых изменений:
- лейкоплакия;
- пунктация;
- мозаика;
- йоднегативные участки;
- ацетобелый эпителий;
- дискариоз;
- железистая гиперплазия;
- участки атипии;
- прочие аномальные кольпоскопические признаки.
Для ЦИН I характерен мономорфизм изменений эпителия и сосудов. При наличии полиморфизма говорят о ЦИН II и III. Любая дисфункция и изменение структуры эпителия #8212; повод пройти дополнительное обследование у гинеколога. После проведенного лечения назначается повторный контрольный анализ.
Лечение дисплазии шейки матки 1 степени включает в себя:
- медикаментозная терапия: противовоспалительные средства;
- коррекция гормональных и иммунных нарушений;
- восстановление микрофлоры влагалища;
- средства, ускоряющие заживление шейки матки (Кольпоцид и др.).
Хирургическое лечение возможно в нескольких вариантах:
- радиоволновая терапия;
- диатермокоагуляция;
- криодеструкция;
- лазерная коагуляция;
- аргоноплазменная коагуляция.
Выжидательная тактика не показана. При отсутствии терапии болезнь будет прогрессировать, что неизбежно приведет к развитию осложнений. Рак шейки матки, возникший на фоне ЦИН, опасен для жизни женщины поэтому затягивать с лечением не стоит. При своевременной терапии вероятность перехода в рак низкая. В будущем женщина может жить полноценной жизнью и рожать здоровых детей.
Выбор метода будет зависеть от технических возможностей клиники и особенностей течения процесса. Прижигание оставляет рубцы на матке, в результате чего орган теряет эластичность. Впоследствии могут возникнуть осложнения во время беременности и родов. Лечение радиоволнами не влияет на детородную функцию. При таком способе лечения не остаются рубцы. В настоящее время этот способ более предпочтителен. Без лечения болезнь прогрессирует.
Какой метод лечения выбрать
Прижигание лазером, радиоволнами и конизация шейки матки #8212; самые безопасные методы лечения этой болезни. Эти методы не оставляют шрамов и рубцов, орган сохраняет свои функции.
- Радиоволновой метод способствует увеличению энергии измененных клеток. Это ведет к разрушению пораженной клетки. Этот способ быстрый, но болезненный. Восстановление происходит за два-три месяца.
- Лечение лазером — безболезненный и быстрый метод лечения. Это метод лечения не оставляет рубцов и практически не дает осложнений. В течение одного-двух месяцев происходит восстановление.
- Конизация применяется при II -III стадии болезни. Во время операции происходит удаление части пораженной шейки матки. Этот способ позволяет удалить пораженные клетки по всей толщине эпителия. При таком способе женщина может забеременеть. Но в таких случаях накладываются швы во избежание преждевременных родов.
При лечении проводится дополнительная терапия, основанная на нормальной регенерации тканей. Прописывают курс витаминов групп B и E, а также омега-3 кислот, селена и клетчатки. Полностью от лекарств отказаться не получится, поскольку существует и консервативное лечение с помощью препаратов, основанных на травах. При рецидиве болезни показано обязательное хирургическое лечение.
Профилактика
При своевременном выявлении заболевания и его лечении прогноз благоприятный. Главное, регулярно посещать гинеколога и вовремя лечить все выявленные заболевания.
Профилактикой этого заболевания служат правила гигиены тела, особенно половых органов; здоровый образ жизни; у женщины должен быть один половой партнер.
Поделиться с друзьями:
Задайте свой вопрос нашему доктору:
Анна | 17.07. 16:03
Здравствуйте, я хотела бы узнать подробнее о лечении дисплазии. Я проходила мед комиссию на работу и по результатам цитологии выяснилось. что у меня дисплозия 1-2 степени, т.к нашим местным врачам доверия нет абсолютно никого, я хочу знать какими медикаментами (или народные средства) могут помочь в лечении этого недуга?
drlady | 25.07. 07:35
Не хочу вас пугать, но дисплазия считается предраковым состоянием. Я это говорю к тому, чтобы вы не тратила время на травки и другие народные средства, а полноценно пролечились у гинеколога. Раз вам сказали диагноз, то и о лечении нужно было рассказать.
gribkovnet.ru
Дисплазия 2 степени шейки матки | Здоровые советы
» Здоровые советы
Дисплазия шейки матки 2 степени
В норме влагалищная часть шейки матки выполняет защитную функцию. Ее покровный эпителий состоит из трех слоев, клетки которых постоянно обновляются. При развитии диспластического процесса нарушается нормальное строение клеток с возникновением атипии, а также правильная последовательность слоев эпителия (архитектоника).
Существует 3 степени данного заболевания. При второй степени, которая считается умеренной, патологические изменения клеточного состава выявляются в поверхностном и промежуточном слоях покровного эпителия шейки матки, не затрагивая глубжележащие пласты.
В современно гинекологии данный термин практически не используется. Этому патологическому состоянию соответствует название «цервикальная интраэпителиальная неоплазия – ЦИН» (cervical intraepithelial neoplasia – CIN). Дисплазии шейки матки второй степени (умеренной) соответствует ЦИН-2.
Заболевание чаще развивается у женщин детородного возраста – 25–40 лет.
Очень часто дисплазия развивается на фоне существующих патологических изменений шейки матки – эктопии цилиндрического эпителия, истинных эрозий, рубцовой деформации и т. д.
ПОЧЕМУ ВОЗНИКАЕТ ДИСПЛАЗИЯ
Основными причинами 2 степени дисплазии шейки матки являются воспалительные инфекционные процессы во влагалище, особенно в сочетании с метаболическими и гормональными нарушениями.
Ведущая роль в возникновении предраковых и раковых процессов на поверхности шейки матки принадлежит вирусу папилломы человека (ВПЧ), который выявляется практически у всех женщин с этой патологией. На сегодняшний день установлено, что некоторые серотипы этого вируса (онкогенные, например, 8,16, 31, 35 и т. д.) могут провоцировать развитие атипии клеток покровного шеечного эпителия и, следовательно, приводить к развитию дисплазии и рака этого органа.
Помимо ВПЧ, изменение структуры клеток шеечного эпителия могут вызывать хламидии, вирус простого герпеса, цитомегаловирус и некоторые другие инфекции.
Наличие различной сопутствующей патологии со стороны женской репродуктивной системы, некоторые соматические заболевания, отягощенный гинекологический анамнез, сниженная иммунорезистентность способствуют усилению патогенных свойств инфекционного возбудителя.
Признаки второй степени дисплазии шейки матки у большинства женщин отсутствуют, то есть заболевание обычно протекает бессимптомно.
У некоторых больных при дисплазии шейки матки 2 степени отмечается усиление влагалищных выделений, появление дискомфорта в области наружных половых органов. Нередки случаи появления контактных кровотечений – скудных кровянистых выделений после полового контакта, спринцеваний, пользования влагалищными тампонами.
УСТАНОВЛЕНИЕ ДИАГНОЗА
Учитывая отсутствие патогномоничных клинических проявлений, достоверно установить, что это дисплазия II степени, только на основании жалоб невозможно.
При проведении обычного гинекологического осмотра в большинстве случаев выявляются какие-либо неспецифические изменения: покраснение, изменение рельефа и т. д. Иногда поверхность шейки матки может быть визуально не изменена. Поэтому верификация диагноза проводится исключительно по результатам дополнительных методов исследования.
Диагностика дисплазии шейки матки второй степени:
- Расширенная кольпоскопия с проведением биопсии «подозрительных» участков шейки матки.
- Цитологическое исследование патологического материала с поверхности шейки матки и из цервикального канала.
- Гистологический анализ биопсийного материала является главным методом точной диагностики атипического процесса и его распространенности.
- Определение вида инфекционного возбудителя – бактериоскопия, культуральные методы, ИФА, ПЦР и т. п.
Также необходимо выявить возможные сопутствующие гормональные нарушения, заболевания внутренних органов.
ТЕРАПЕВТИЧЕСКИЕ НАЗНАЧЕНИЯ
Только после уточнения диагноза с выявлением вида инфекционного агента врач гинеколог определит, как лечить дисплазию 2 степени.
Принципы лечения умеренной дисплазии:
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Главной опасностью этого заболевания является переход патологического процесса на глубокие слои эпителия шейки матки с формированием дисплазии третьей степени или преинвазивного рака. При отсутствии лечения такое вероятно у каждой пятой женщины с умеренной дисплазией.
Другим осложнением дисплазии шейки матки второй степени является рецидив заболевания, что, вероятно, связано с недостаточно полно проведенным лечением этой патологии.
ПРОФИЛАКТИКА
В целях профилактики возникновения диспластических процессов на шейке матки каждой женщине детородного возраста необходимо регулярно (не менее одного раза в год) посещать гинеколога. При этом важно производить полную коррекцию выявленных гормональных нарушений и лечение воспалительных заболеваний женской половой сферы.
Другим направлением профилактических мероприятий развития дисплазии шейки матки является гигиена половой жизни и ведение здорового образа жизни. Ведь, как известно, частая смена половых партнеров и пренебрежение средствами барьерной контрацепции значительно повышают риск заражения половыми инфекциями, в том числе и ВПЧ.
Проведение специфической вакцинации против ВПЧ уменьшает шансы заражения этим видом вируса и, соответственно, развития дисплазии.
Прогноз при дисплазии шейки матки 2 степени в целом благоприятный.
Необходимо еще раз подчеркнуть важность комплексной терапии этой патологии и неукоснительного выполнения всех рекомендаций лечащего врача. Такое лечение дисплазии шейки матки 2 степени в подавляющем большинстве случаев ведет к полному выздоровлению.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Аденомиоз матки – это доброкачественное гормональнозависимое заболевание, характеризующееся проникновением эндометриальной ткани в другие маточные слои (мышечный, серозный). Является разновидностью эндометриоза.
http://pillsman.org/22401-displaziya-sheyki-matki-2-stepeni.html
Дисплазия шейки матки 2 степени #8212; симптомы и лечение
Что это такое?
При дисплазии шейки матки нарушается развитие и структура тканей эпителия, обычно изменения затрагивают слои эпителия и строение его клеток. На второй степени заболевания изменения обычно затрагивают от одной до двух третей слоев тканей. Вторая степень возникает не сразу, патология развивается постепенно с первой степени. В отличие от первой, вторую лечить может быть гораздо сложнее, уже возникают более или менее выраженные симптомы.
Само по себе данное состояние обычно не провоцирует развитие какой-либо выраженной симптоматики и не кажется большой проблемой. Однако при этом дисплазия и эрозия эпителия шейки матки повышает риск развития новообразований, в том числе злокачественных. Зачастую дисплазия шейки матки предшествует развитию рака и других тяжелых патологий.
За второй степенью заболевания следует третья, самая тяжелая, при которой поражается до трех третей слоев эпителия. Чем запущеннее заболевание, тем тяжелее полностью избавиться от патологии.
При возникновении подозрения на дисплазию шейки матки нужно обращаться к врачу – гинекологу. Однако стоит учитывать, что из-за практически полного отсутствия выраженных симптомов, данную патологию чаще всего выявляют во время профилактических осмотров у специалиста. Поэтому лучшая профилактика заболевания – своевременное посещение гинеколога для периодических осмотров.
Важно! При выявлении дисплазии первой степени наблюдение за состоянием должно осуществляться в течение двух лет или дольше, чтобы избежать перехода данной формы в более тяжелую.
Основной фактор, провоцирующий развитие данного заболевания, #8212; вирус папилломы человека, заражение которым происходит обычно через половой контакт. Некоторые штаммы данного вируса приводят к развитию эрозии, дисплазии, могут спровоцировать развитие онкологии.
К другим факторам, влияющим на развитие дисплазии, относят следующее:
- Незащищенные половые контакты, нездоровая сексуальная жизнь. Риск развития данного заболевания повышается при незащищенных контактах с большим количеством разных партнеров, при слишком раннем начале половой жизни.
- Снижение иммунитета и общих защитных сил организма. Эта причина заболевания зависит от многих факторов, на иммунитет может повлиять неправильное питание, нездоровый образ жизни, вредные привычки, недостаток физической активности. Также повлиять на иммунитет может недостаток необходимых витаминов и других полезных элементов.
Также некоторые специалисты отмечают, что на возникновение патологии может повлиять прием неподходящих гормональных препаратов, частые медицинские вмешательства, особенно осуществляемые с нарушениями. Однако в любом случае, без инфицирования вирусом папилломы человека заболевание развиваться не начинает.
Стоит отметить, что некоторые штаммы вируса папилломы человека обладают большей онкогенной активностью, чем другие. Поэтому при возможном инфицировании и возникновении признаков дисплазии шейки матки требуется обследование у врача.
Важно! На развитие эрозии и подобных патологий также может повлиять несвоевременное лечение других заболеваний репродуктивной системы.
Очень часто данная патология протекает без развития каких-либо симптомов, их зачастую можно списать на определенную фазу менструального цикла, побочные эффекты приема различных гормональных препаратов. На второй степени дисплазии шейки матки могут возникнуть следующие признаки заболевания:
- обычные выделения, бели, становятся обильнее, при этом неприятного запаха или каких-либо симптомов инфекции не возникает;
- выделения крови в небольших количествах после полового контакта, выделения при менструациях становятся обильнее;
- при половых контактах возникает болезненность, при менструациях дискомфорт становится более выраженным.
Однако стоит учитывать, что данные симптомы не являются специфическими, они могут возникать на фоне нормального состояния или говорить о совершенно другом заболевании. Обязательно требуется полноценная диагностика, которая точно поможет установить причину возникновения данной симптоматики.
http://www.lechim-prosto.ru/displaziya-shejki-matki-2-stepeni.html
Дисплазия шейки матки 1, 2, 3 степени
Дисплазией шейки матки называют изменения слизистой шейки матки. Ее еще называют цервикальная интраэпителиальная неоплазия (CIN или ЦИН). Это состояние считается предраковым заболеванием. При отсутствии лечения ЦИН может перейти в рак шейки матки.
Выделяют несколько стадий, каждая из которых зависит от глубины поражения тканей. CIN I (ранняя стадия заболевания) успешно лечится, главное своевременно начать лечение. Эта патология довольно распространена. В группу риска заболевания попадают женщины в возрасте до тридцати лет. Это заболевание очень коварно, поскольку в пораженном органе находятся клетки, способные переродиться в раковые и развиться в онкологические заболевания. Поэтому нельзя пропускать осмотр врача-гинеколога. При первых признаках дисплазии нужно немедленно начать лечение.

Вирус папилломы человека — основная причина заболевания. Существуют также факторы, провоцирующие заболевание:
- ослабленный иммунитет;
- воспаления половых органов;
- наследственность;
- гормональные нарушения;
- курение;
- прием оральных контрацептивов долгое время;
- инфекции, передающихся половым путем.
- раннее начало половой жизни;
- беспорядочные половые связи;
- множественные и травматичные роды;
- многочисленные аборты;
- нерациональное питание;
- травмы шейки матки.
- ЦИН I #8212; поражение трети эпителия;
- ЦИН II #8212; изменение двух третей тканей;
- ЦИН III #8212; поражение большей части эпителия шейки матки.
Последствия болезни напрямую зависят от стадии. Чем запущеннее процесс, тем хуже прогноз и меньше шансов на благополучный исход заболевания. При ЦИН III существует высокий риск развития рака шейки матки.
ЦИН I #8212; легкая стадия
Дисплазия шейки матки 1 степени (слабая дисплазия) — самая легкая стадия болезни. Пораженные участки занимают до одной трети расстояния от базальной мембраны до поверхности эпителия. В большинстве случаев на этой стадии болезнь протекает бессимптомно, что затрудняет диагностику заболевания и мешает вовремя начать лечение.
ЦИН I нередко возникает на фоне других заболеваний шейки матки: эрозия (эктопия), лейкоплакия, метаплазия и пр. При малейшем подозрении на патологию следует пройти полную диагностику у гинеколога и начать подобранное врачом лечение. Чем раньше будет проведена терапия, тем лучше прогноз заболевания.
Стоит обратить внимание на следующие симптомы:
- неприятные ощущения в половых органах в виде зуда и жжения;
- выделения из влагалища неестественного цвета;
- кровотечения;
- боль при половом контакте;
- образование папиллом.
Для подтверждения диагноза нужно сдать ряд анализов, в том числе мазок на онкоцитологию, пройти кольпоскопию (исследование под микроскопом), а также биопсию. По показаниям назначается УЗИ органов малого таза.
При гинекологическом осмотре обращают на себя внимание участки белесоватого эпителия (очаговая гиперплазия) в виде бляшек. При проведении специальных проб выявляются участки многослойного эпителия с неравномерным окрашиванием. В канале шейки матки определяется цилиндрический эпителий.
Кольпоскопические признаки ЦИН и раковых изменений:
- лейкоплакия;
- пунктация;
- мозаика;
- йоднегативные участки;
- ацетобелый эпителий;
- дискариоз;
- железистая гиперплазия;
- участки атипии;
- прочие аномальные кольпоскопические признаки.
Для ЦИН I характерен мономорфизм изменений эпителия и сосудов. При наличии полиморфизма говорят о ЦИН II и III. Любая дисфункция и изменение структуры эпителия #8212; повод пройти дополнительное обследование у гинеколога. После проведенного лечения назначается повторный контрольный анализ.
Лечение дисплазии шейки матки 1 степени включает в себя:
- медикаментозная терапия: противовоспалительные средства;
- коррекция гормональных и иммунных нарушений;
- восстановление микрофлоры влагалища;
- средства, ускоряющие заживление шейки матки (Кольпоцид и др.).
Хирургическое лечение возможно в нескольких вариантах:
- радиоволновая терапия;
- диатермокоагуляция;
- криодеструкция;
- лазерная коагуляция;
- аргоноплазменная коагуляция.
Выжидательная тактика не показана. При отсутствии терапии болезнь будет прогрессировать, что неизбежно приведет к развитию осложнений. Рак шейки матки, возникший на фоне ЦИН, опасен для жизни женщины поэтому затягивать с лечением не стоит. При своевременной терапии вероятность перехода в рак низкая. В будущем женщина может жить полноценной жизнью и рожать здоровых детей.
Выбор метода будет зависеть от технических возможностей клиники и особенностей течения процесса. Прижигание оставляет рубцы на матке, в результате чего орган теряет эластичность. Впоследствии могут возникнуть осложнения во время беременности и родов. Лечение радиоволнами не влияет на детородную функцию. При таком способе лечения не остаются рубцы. В настоящее время этот способ более предпочтителен. Без лечения болезнь прогрессирует.
Какой метод лечения выбрать
Прижигание лазером, радиоволнами и конизация шейки матки #8212; самые безопасные методы лечения этой болезни. Эти методы не оставляют шрамов и рубцов, орган сохраняет свои функции.
- Радиоволновой метод способствует увеличению энергии измененных клеток. Это ведет к разрушению пораженной клетки. Этот способ быстрый, но болезненный. Восстановление происходит за два-три месяца.
- Лечение лазером — безболезненный и быстрый метод лечения. Это метод лечения не оставляет рубцов и практически не дает осложнений. В течение одного-двух месяцев происходит восстановление.
- Конизация применяется при II -III стадии болезни. Во время операции происходит удаление части пораженной шейки матки. Этот способ позволяет удалить пораженные клетки по всей толщине эпителия. При таком способе женщина может забеременеть. Но в таких случаях накладываются швы во избежание преждевременных родов.
При лечении проводится дополнительная терапия, основанная на нормальной регенерации тканей. Прописывают курс витаминов групп B и E, а также омега-3 кислот, селена и клетчатки. Полностью от лекарств отказаться не получится, поскольку существует и консервативное лечение с помощью препаратов, основанных на травах. При рецидиве болезни показано обязательное хирургическое лечение.
Профилактика
При своевременном выявлении заболевания и его лечении прогноз благоприятный. Главное, регулярно посещать гинеколога и вовремя лечить все выявленные заболевания.
Профилактикой этого заболевания служат правила гигиены тела, особенно половых органов; здоровый образ жизни; у женщины должен быть один половой партнер.
Поделиться с друзьями:
Задайте свой вопрос нашему доктору:
Анна | 17.07. 16:03
Здравствуйте, я хотела бы узнать подробнее о лечении дисплазии. Я проходила мед комиссию на работу и по результатам цитологии выяснилось. что у меня дисплозия 1-2 степени, т.к нашим местным врачам доверия нет абсолютно никого, я хочу знать какими медикаментами (или народные средства) могут помочь в лечении этого недуга?
drlady | 25.07. 07:35
Не хочу вас пугать, но дисплазия считается предраковым состоянием. Я это говорю к тому, чтобы вы не тратила время на травки и другие народные средства, а полноценно пролечились у гинеколога. Раз вам сказали диагноз, то и о лечении нужно было рассказать.
http://drlady.ru/disease/displazija-shejki-matki-1-2-3-stepeni.html
Комментариев пока нет!
formula-zdorovja.ru
Дисплазия шейки матки — лечение всех стадий, диагностика, профилактика. — Клиника «Доктор рядом»
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

 Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия. Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку. Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия. Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку. Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Причины возникновения дисплазии шейки матки
Данным заболеванием чаще всего страдают женщины, находящиеся в детородном возрасте – от 25 до 35 лет. К основным факторам, провоцирующим развитие заболевания, относятся:
-
вирус папилломы человека – онкогенные типы ВПЧ-16 и ВПЧ-18 в 95-98% случаев провоцируют развитие патологического процесса. Вследствие активности вируса осуществляется пролиферация клеток базального и парабазального слоев, клетки, затронутые вирусом, разрастаются и оказываются в верхних слоях эпителия, где происходит размножение вирусных клеток.
-
иммунодефицитные состояния, возникающие вследствие влияния на иммунную реактивность различных хронических заболеваний, медикаментозных средств, стрессовых ситуаций, несбалансированного питания;
-
активное и пассивное курение – риск появления дисплазии шейки матки возрастает в четыре раза;
-
вагиниты, вагинозы, кольпиты, эктопия и эрозия маточной шейки, лейкоплакия вульвы;
-
раннее начало половой жизни и роды – в возрасте до 16 лет;
-
беспорядочная половая жизнь, отказ от использования средств контрацепции, особенно презервативов;
-
большое количество абортов;
-
нарушение гормонального фона вследствие возникновения беременности, менопаузы, применения оральных контрацептивов и гормональных медикаментозных средств;
-
возникновение травматических повреждений шейки матки в процессе родовой деятельности и иных случаях;
-
дефицит ряда витаминов – А, С, β-каротина.
Симптомы
Как правило, дисплазия шейки матки не проявляется самостоятельными клиническими признаками. Примерно у 10% пациенток наблюдается скрытое течение болезни. Но при тяжелых стадиях заболевания возможно возникновение периодических болевых ощущений внизу живота. Чаще всего происходит присоединение микробных. В этом случае проявляется симптоматика кольпита либо цервицита – появление зуда, жжения, выделений из половых органов нехарактерного цвета, запаха, консистенции. После интимной близости, применения тампонов выделения могут быть кровянистыми. Обычно, дисплазия шейки матки сопутствует таким болезням, как хламидиоз, гонорея, образование остроконечных кондилом во влагалище, на вульве, коже ануса.
Развитие болезни может протекать длительное время и регрессировать самостоятельно после того, как было осуществлено лечение воспалительных заболеваний. Но в большинстве случаев происходит активное развитие дисплазии.
Способы диагностирования
При отсутствии ярко выраженных клинических признаков диагностика дисплазии шейки матки осуществляется с применением лабораторных, клинических и инструментальных методик, к которым относятся:
-
проведение осмотра шейки матки посредством влагалищных зеркал. Таким образом возможно заметить клинические проявления дисплазии – изменение цвета слизистой, наличие блеска в области наружного зева, пятен, разрастания эпителия шейки;
-
проведение простой и расширенной кольпоскопии – осмотра маточной шейки с помощью кольпоскопа. Данное оптическое устройство способно увеличивать изображение более чем в десять раз. В то же время проводятся диагностические пробы – шейка матки покрывается раствором уксусной кислоты и Люголя;
-
проведение гистологического исследования образцов ткани. При обнаружении в процессе кольпоскопии участков эпителия, которые вызывают опасения и свидетельствуют о развитии дисплазии шейки матки, осуществляется биопсия, и полученный биоптат направляется на гистологическое исследование, которое является наиболее информативной диагностической методикой и дает
-
осуществление цитологического исследования мазка Папаниколау (ПАП-тест) – под микроскопом исследуется количество, размер, форма, расположение атипичных клеток, которые были получены при взятии мазка с различных участков поверхности шейки. Также ПАП-тест позволяет заметить клетки, свидетельствующие о наличии вируса папилломы человека, которые имеют сморщенные ядра и ободок;
-
применение иммунологических методов ПЦР, которые позволяют выявить наличие вируса папилломы человека, определить вирусную нагрузку и штаммы. От того, присутствуют ли онкогенные типы ВПЧ, зависят методы, направленные на лечение дисплазии шейки матки.
Виды и степени дисплазии шейки матки
Вид определяется, исходя из результатов гистологического исследования. ПАП-мазок способствует выявлению плоскоклеточного интраэпителиального поражения. Различается несколько стадий патологического процесса:
-
низкая степень изменений;
-
высокая степень изменений;
-
вероятность наличия онкологического процесса;
-
присутствие атипичных железистых клеток;
-
присутствие атипичных клеток плоского эпителия.
При проведении гистологического исследования согласно классификации ВОЗ выявляется три степени дисплазии шейки матки, разделяющиеся по тяжести поражения:
-
1 степень CIN1 (легкая), характеризующаяся нормальным расположением поверхностного и промежуточного слоев плоского эпителия, изменения проникают на глубину до одной трети эпителия, в анализах выявляются дискератоз и койлоцитоз;
-
2 степень CIN2 (умеренная), при которой поражение затрагивает от одной трети до двух третей толщины слоев плоского эпителия, выявляются прогрессирующие морфологические клеточные изменения;
-
3 степень CIN3 (тяжелая), при крайней степени поражения именуемая неинвазивным раком – максимально глубокое распространение патологического процесса, поражение затрагивает от двух третей слизистой оболочки шейки матки, выявляются значительные структурные изменения, патологический клеточный митоз, гиперхромные ядра большого размера в клетках, измененные клетки обнаруживаются только в слизистой оболочке, распространение на близлежащие ткани, мышцы и сосуды не прослеживается.
Лечение дисплазии шейки матки
При выборе методов лечения в обязательном порядке должен учитываться ряд факторов – возраст пациентки, степень развития дисплазии, размеры участка с патологическими изменениями, наличие сопутствующих заболеваний, желание женщины выносить и родить ребенка в будущем.
Лечение дисплазии 1 и 2 степени курирует врач-гинеколог. Лечением тяжелой формы занимается гинеколог-онколог с применением оперативных методов терапии. Если пациентка находится в возрасте менее двадцати лет, в организме отсутствует вирус папилломы человека, дисплазия не распространяется на цервикальный канал, эпителий шейки матки поражен по точечному типу, возможна выжидательная тактика. В этом случае лечение дисплазии шейки матки 1 степени не осуществляется, врач наблюдает за состоянием пациентки и степенью прогрессирования заболевания.
На сегодняшний день для лечения дисплазии применяются медикаментозный и хирургический методы терапии.
Медикаментозное лечение дисплазии шейки матки
Лечение умеренной стадии может осуществляться с помощью лекарств. Обычно применяются иммуномодуляторы, интерфероны и индукторы интерферонов, антибиотические средства – такие как Азитромицин в таблетках, Доксициклин в капсулах, противовоспалительные препараты, свечи, способствующие восстановлению эпителиальной структуры шейки матки и влагалищной микрофлоры, различные комплексные витамины.
Хирургическое лечение дисплазии шейки матки
Решение об оперативном вмешательстве применяется после того, как два раза был получен положительный результат анализа на дисплазию. Перед началом хирургического лечения проводится противовоспалительная терапия для осуществления санации очага поражения. После ее окончания возможно уменьшение либо полное исчезновение измененного участка. Обычно операция назначается на первую фазу менструального цикла – с шестого по десятый дни, если в матке и влагалище не обнаруживается наличие воспалительного процесса и отсутствует беременность. Для хирургического лечения дисплазии шейки матки применяются:
-
лазерная хирургия (вапоризация, прижигание, конизация посредством лазерного луча) – в процессе оперативного вмешательства осуществляется воздействие лазерного луча низкой интенсивности на очаги дисплазии, в результате чего происходит их нагревание и разрушение с последующим образованием некроза;
-
криохирургия (холодовая деструкция, криодеструкция, криоконизация) – очаг ликвидируется посредством локального замораживания пораженных тканей с помощью жидкого азота, закиси азота, двуокиси углерода;
-
петлевая эксцизия шейки матки – процесс иссечения измененной ткани шейки матки нагретой тонкой петлей из нержавеющей стали либо вольфрама разнообразной формы (квадратной, полукруглой, треугольной – конизация или конусовидная эксцизия). Данный метод применяется с использованием электрохирургических устройств, которые генерируют постоянное низкое напряжение, передающееся на проволочную петлю, предназначенную для иссечения измененной ткани;
-
радиоволновая хирургия – быстрый и безболезненный способ оперативного вмешательства, при котором происходит стимуляция внутренней энергии атипичных клеток посредством радиоволн, в результате чего они разрушаются;
-
удаление шейки – данная методика применяется, если нет возможности осуществления прочих способов лечения либо они оказались неэффективны.
Профилактика дисплазии шейки матки
Через три-четыре месяца после проведенного лечения осуществляется первый контроль – у пациентки берут ПАП-мазок, впоследствии эта процедура будет повторяться ежеквартально в течение года. В целях профилактики дисплазии шейки матки и возникновения рецидивов заболевания рекомендуется:
-
использовать барьерные методы контрацепции, особенно при отсутствии постоянного полового партнера;
-
свести к минимуму или полностью отказаться от курения;
-
своевременно проводить санацию всех инфекционных очагов;
-
уделять внимание питанию – оно должно быть сбалансированным, с наличием необходимых витаминов и микроэлементов, особенно желательно присутствие в рационе селена и витаминов групп А и В;
-
регулярное (не реже одного-двух раз в год) прохождение профилактических осмотров у гинеколога с взятием и цитологическим исследованием соскобов/мазков с шейки матки.
www.drclinics.ru
причины, особенности диагностики при беременности, лечение и прогноз
Отдельные заболевания матки протекают скрытно, но при этом наносят серьезный ущерб женскому организму, поскольку нарушают его защитные функции. Например, дисплазия шейки матки 2 степени. Лечение следует начинать как можно раньше. Дело в том, что уже на 1 степени этого заболевания происходят серьезные изменения в эпителиальном слое. А при 2 степени появляются признаки предрака.
Виды патологии
Ежегодно во всем мире дисплазия матки выявляется у 30 млн женщин. У большей части пациенток болезнь находится на начальной стадии, но при отсутствии лечения она быстро прогрессирует.
По классификации ВОЗ, дисплазией называется патологическое состояние, приводящее к появлению в толще эпителиального слоя клеток с атипичными строением и последующему изменению опорных структур органа.
Шейка матки имеет 2 отдела:
- Надвлагалищный отдел располагается в малом тазу.
- Влагалищный отдел. При необходимости врач может осмотреть во время гинекологического обследования.
Внутри шейки располагается цервикальный канал. Он выстлан цилиндрическим эпителием. Влагалищный отдел шейки снаружи покрыт плоским эпителием. Причем последний частично заходит в полость наружного зева. Там он граничит с цилиндрическим эпителием, формируя границу перехода, которую медики именуют зоной трансформации. Подавляющее большинство дисплазий развивается именно в этой зоне.
Плоский многослойный эпителий, покрывающий внешнюю часть влагалищного отдела матки, состоит из 3 слоев:
- Базальный, или базовый. Он лежит на строме и отделен от нее тонкой прослойкой из соединительной ткани. Клетки этого слоя самые молодые. Они отличаются крупными ядрами.
- Промежуточный слой.
- Поверхностный. Этот слой выходит в полость шеечного канала.
Стоит отметить, что по мере приближения к поверхности, клетки слоев имеют все большие отличия друг от друга. Это хорошо видно при изучении материала, взятого при биопсии. В норме клетки соответствуют своему слою. При дисплазии происходит смещение клеток относительно своих слоев. Более того, видны клеточные структуры неправильной формы. Ядра в них бесформенные, лишенные четких границ.
В зависимости от того, в каком слое врачи выявляют клеточные структуры с патологическим строением, выделяют следующие стадии развития патологии:
- Первая стадия. Она характеризуется появлением неправильных клеток в трети толщины эпителиального слоя, если вести отсчет от мембраны между стромой и базальным слоем.
- Вторая стадия. Патологический процесс захватывает две трети эпителиального слоя.
- Третья стадия. Атипичные клетки выявляются во всей толще многослойного эпителия.
Дисплазия шейки матки также делится на степени по тяжести поражения тканей. Согласно классификации ВОЗ, выделяют следующие основные формы патологии:
 Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.
Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.- Вторая степень или «CIN II». Изменения в клетках выявляются в третьей части многослойного эпителия.
- Третья степень. Обозначается «CIN III». Патологические изменения обнаруживаются в большей части эпителия. Более того, патология захватывает часть базальной мембраны и мигрирует в шеечный канал.
По мнению врачей, дисплазия 2−3 степени — это рак. Дело в том, что при гистологическом исследовании специалистом очень сложно отличить признаки неинвазивного рака и дисплазии.
Причины болезни
Основной причиной появления патологии считается инфицирование женщины определенными штаммами вируса папилломы человека. Согласно статистике, при дисплазии второй степени шейки матки в 98% случаев у пациенток выявляется этот вирус.
Медики считают, что в первые 2 года половой жизни больше 80% девушек заражаются ВПЧ.
Сразу стоит сказать, что далеко не в каждом случае инфицирования развивается дисплазия. Чтобы появилась эта патология? требуется наличие одного или нескольких провоцирующих факторов. К ним относятся:
- Ослабление местного иммунитета. Выражается это в снижении одних иммуноглобулинов и повышении других в слизистой оболочке шеечного канала.
- Эндокринные заболевания.
- Гормональные нарушения, связанные с беременностью или сделанным абортом, а также с приемом гормональных средств. Изменение гормонального баланса провоцирует появление агрессивных вариантов эстрадиола, которые вызывают перерождение клеток, содержащих вирус папилломы человека.
- Наследственность. Если в роду были случаи дисплазии, то вероятность заболеть повышается в полтора раза.
- Хронические воспалительные процессы, затрагивающие половые органы. К ним относятся: кольпит, трихомониаз, цитомегаловирус, герпес.
- Кондиломы на половых губах и во влагалище.
- Раннее начало половой жизни (до 15 лет).
- Частые роды.
- Травма, полученная во время родовой деятельности.
- Инструментальные исследования и повторные аборты.
- Несколько прерываний беременности искусственными методами.
- Секс с мужчиной, имевшим рак головки полового члена.
- Недостаток фолиевой кислоты.
- Злоупотребление алкоголем.
- Курение.

Если эти факторы риска отсутствуют, то организм женщины самостоятельно избавляется от вируса в течение нескольких месяцев. Более того, у молодых девушек дисплазия первой степени после выведения вируса деградирует в половине выявленных случаев болезни. То есть, болезнь просто проходит.
Также возможен вариант, когда заболевание, напротив, прогрессирует и в течение нескольких лет перерождается в рак.
Симптомы заболевания
Вторая степень этой болезни очень редко дает характерные симптомы. Поэтому без специфического обследования выявить патологию очень сложно. Она выявляется, как правило, случайно.
Заподозрить появление дисплазии можно по признакам, которые появляются после инфицирования ВПЧ. Речь идет о появлении остроконечных кондилом на внешних половых органах, во влагалище и заднем проходе.
Сегодня врачи обязательно проверяют на дисплазию пациенток, которые обращаются за помощью с различными венерическими инфекциями.
Если к имеющейся дисплазии добавляется какая-либо инфекция, то пациентки сталкиваются с неспецифическими симптомами, которые обычно появляются при кольпите и эндоцервиците. К ним относятся:
- Зуд и жжение во влагалище.
- Из половых органов появляются выделения. Они могут иметь необычный цвет и неприятный запах.
- Болезненность во время полового контакта или использования гигиенических средств.
Яркие болевые ощущения при дисплазии отсутствуют.
Дисплазия на начальной и средней стадии имеет свойство проходить. Но это происходит только при укреплении иммунной системы. Если иммунитет ослабляется, то болезнь прогрессирует.
Беременность и дисплазия
Дисплазия при беременности выявляется всего у 4% беременных женщин. В этот период патология не прогрессирует. В первый год после родов у половины женщины выявленная дисплазия 2 и 3 степени подвергается обратному развитию.
Диагностика дисплазии шейки матки при беременности несколько затруднена из-за имеющихся физиологических изменений и повышенного содержания женских половых гормонов.
Физиологические изменения выглядят следующим образом:
- Железы производят непрозрачную слизь, затрудняющую обзор.
- Из-за увеличения притока крови матка становится синюшной.
- Прогестерон вызывает размягчение и увеличение влагалищного отдела шейки матки.
Возможно выявление легкой формы эрозии слизистой оболочки, но врачи рассматривают ее у беременных как вариант нормы. Очаговая дисплазия не требует лечения. Врачи лишь наблюдают за состоянием пациентки.
Если докторам нужно сделать биопсию, то они прибегают к помощи специальных щипцов. При этом забирается минимальное количество материала. К конизации врачи могут прибегнуть только при подозрении на онкологию.
Диагностические методы
К углубленной диагностике врачи прибегают после того, как во время осмотра женщины в гинекологическом кресле выявляют необычный блеск поверхности слизистой оболочки шейки матки и пятна. При исследовании используются следующие методы:
- Кольпоскопия. Зев матки обрабатывается раствором молекулярного йода. Пораженные участки слизистой при этом не изменяют цвет и становятся хорошо видимыми.
- ПАП- тест. Гинеколог делает мазок, а затем проводит его цитологическое исследование. Диагноз дисплазия ставится при выявлении клеток со сморщенными ядрами.
- Биопсия. Гистологическое исследование взятого материала позволяет врачам определиться со степенью заболевания.
- ПЦР анализ. Он проводится для определения онкогенного штамма вируса папилломы человека и оценки его концентрации в крови.
Когда требуется получить наиболее точные результаты по вирусу, то проводится анализ по методике HCII. На основании полученных результатов назначается лечение.
Способы лечения
Врачи до сих пор спорят по поводу необходимости лечения дисплазии 1 степени. Одни настаивают на медикаментозном лечении, другие утверждают, что нужно просто наблюдать за развитием патологии.
Виды операций
Начиная со 2 степени, расхождения мнений по поводу лечения болезни в медицинском сообществе нет. Единственный эффективный метод — операция.
Операция назначается на первую фазу месячного цикла. Методику оперативного лечения врач подбирает индивидуально для каждой пациентки с учетом результатов ее анализов.
 Конизация шейки матки — самый распространенный способ избавления от дисплазии. Она применяется как в диагностических, так и в лечебных целях. Раньше конизацию делали с помощью скальпеля, но из-за большой травматичности сегодня нож почти не используют. Его заменили лазер и радиоволновые аппараты «Сургитрон».
Конизация шейки матки — самый распространенный способ избавления от дисплазии. Она применяется как в диагностических, так и в лечебных целях. Раньше конизацию делали с помощью скальпеля, но из-за большой травматичности сегодня нож почти не используют. Его заменили лазер и радиоволновые аппараты «Сургитрон».
К скальпелю хирурги прибегают только в тех случаях, когда требуется получить хороший материал для гистологического исследования. Лазер сильно повреждает клетки, а петля «Сургитрона» вовсе испаряет их. Поэтому полностью от использования скальпеля врачи не могут.
Также для лечения дисплазии применяются методы электрокоагуляции и криодеструкции. В первом случае хирург разрушает подвергшиеся изменению клетки с помощью электрического тока, а во втором — замораживает их. После замораживания клетки гибнут и выводятся из организма.
После электрокоагуляции могут оставаться рубцы, поэтому женщинам, планирующим забеременеть, больше подходит метод криодеструкции. После него не остается рубцов.
Медикаментозная терапия и диета
Медикаменты назначаются только одновременно с операцией. Цель медикаментозного лечения — повышение иммунитета и борьба с вирусами. С этой целью пациенткам прописывают:
- Иммуностимуляторы. К ним относятся: Изопринозин, Продигиозан, Тималин, Молграмостин, Спленин и др.
- Витамин А, фолиевую кислоту, селен.
Также дисплазию можно лечить народными методами, но такое лечение должно рассматриваться как вспомогательное.
Дисплазия опасна в первую очередь вероятностью перерождения в рак. Чтобы снизить риск такого развития событий и уменьшить вероятность рецидива врачи прописывают женщинам особую диету.
Пациентка вынуждена исключить из рациона:
- Копченые продукты.
- Спиртные напитки.
- Острую пищу.
- Кондитерские изделия.
Для повышения уровня фолиевой кислоты в ежедневное меню нужно добавить бананы, капусту и гречку. Природные витамины проще всего получить из свежих фруктов.
Женщине рекомендуется отказаться питания фастфудом и разными полуфабрикатами, выпивать достаточное количество воды.
Прогнозы после лечения дисплазии положительные. Подавляющее большинство женщин после операции сохраняет функцию деторождения. А при соблюдении рекомендаций врача вероятность рецидива крайне мала.
krasotka.guru
Лечение дисплазии шейки матки на 1, 2 и 3 стадии — «Университетская Библиотека»
Как вылечить дисплазию шейки матки: ЦИН 1, ЦИН 2, ЦИН 3? Разберем все методы лечения, от наблюдения до ампутации части органа, расскажем какой способ эффективнее.
Лечение дисплазии шейки матки 1, 2 и 3 степени
Замена нормального эпителия атипичными клетками происходит в течение 5-12 лет. Развитие дисплазии (цервикальной интраэпителиальной неоплазии) – процесс долгий и протекающий скрытно, выраженных симптомов не имеет. Женщина не чувствует изменения: выделения и цикл остаются прежними, болевые ощущения отсутствуют. Обнаруживается патология только на приеме у гинеколога.
Существует определенная классификация болезни. И врачебные методы зависят от степени поражения: лечение дисплазии шейки матки 3 степени будет радикальнее, чем при дисплазии 1 степени. Потому так критично вовремя обратиться к врачу – чем раньше будет захвачена ЦИН, тем выше шанс на выздоровление.
В 60% случаев легкая дисплазия регрессирует, проходит самостоятельно. Но в 10-11% случаев она прогрессирует. Небольшой процент – не повод рисковать здоровьем.
О диагностике
Гинекологический осмотр и цитологическое обследование шейки матки и цервикального канала – две необходимых меры, которые назначают в начале исследований. Если результаты приема и анализа неоднозначные, рекомендует пройти кольпоскопию с прицельной биопсией.
Чувствительность цитологии небольшая, около 40-50%. Достоверность кольпоскопии достигает 70%. По результатам диагностических процедур доктор определит тяжесть болезни и назначит терапию.
От чего зависит выбор метода лечения
Нет универсального способа вылечить дисплазию. Подбор метода зависит от анамнеза, сопутствующих заболеваний пациентки, ее возраста, наличия беременности и стадии развития самого заболевания и локализации процесса на шейке матки.
Так, при беременности и дисплазии шейки матки проводится врачебное наблюдение и медикаментозная терапия сопутствующих половых инфекций. В дальнейшем, пациентка обследуется спустя 2 месяца после родов.
Пациенткам старше 40 лет при ЦИН (CIN) любой степени рекомендуются эксцизия или конизация шейки матки. Удаленные ткани обязательно исследуются в лаборатории.
Тактики лечения дисплазии
- Динамическое наблюдение – посещение гинеколога 1 раз в 3 месяца.
- Малоинвазивные методики – удаление атипичных клеток жидким азотом, лазером.
- Хирургические операции – пораженный участок иссекается радиоволнами или с помощью высокочастотного тока.
Рассмотрим каждую методику внимательнее: плюсы и противопоказания, на какой стадии ее применение более эффективно.
Наблюдение
Динамическое наблюдение не применяется как монометод. Оно идет в купе с медикаментозной терапией, которая направлена на устранения причин дисплазии. Применим метод только при легкой дисплазии и у молодых женщин. Длительность наблюдения максимально 2,5 года.
Криодеструкция
Как метод лечения дисплазии шейки матки 1 степени. Воздействие происходит направленно, риск удалить здоровую ткань минимален. Криодеструкция замораживает участки с патологией, они отмирают и выводятся из влагалища. Но популярность этого метода падает ввиду сравнительно невысокой, по сравнению с лазером, эффективности.
Заживление происходит в течение 1-2 месяцев. Процесс сопровождается обильными выделениями.
Лазерная вапоризация
Очаги атипичных тканей обрабатываются узким пучком лазера. Процедура малотравматичная, т.к. техника подразумевает собой выпаривание – обработанные ткани как бы «запаиваются», не кровоточат. Лазерная рана стерильна.
Преимущество метода – отсутствие рубцов и короткий реабилитационный период, около 2 недель.
ДЭК и ДЭЭ
Это устаревшее название методик хирургического лечения электротоком. Сейчас так врачи, по привычке, называют высокочастотную электрохирургию (радиохирургию). Диатермокоагуляцию относят к разряду малоинвазивных техник. В основе метода – прижигание током большой частоты. Энергия от аппарата преобразуется в тепло и выжигает болезненные участки на ШМ. Эффективность процедуры низкая, образуются рубцы.
Разновидность метода – диатермоэксцизия (ДЭЭ). В ней ткани не прижигаются, а иссекаются. При этих типах вмешательств шейка не кровоточит, так как сосуды запаиваются.
Радиоволновая конизация
Удаляется часть шейки матки в форме конуса. Используется радиоволновой метод, т.е. иссечение происходит не скальпелем, а энергией волн электромагнитного излучения.
Радиоконизацию считают малоинвазивной манипуляцией: меньше риск кровотечений, точечная направленность на болезненные очаги и небольшой период восстановления (около 14-20 дней). Сейчас это самый популярный и эффективным метод лечения тяжелых дисплазий.
Конусовидная ампутация шейки матки по Штурмдорфу
Этот способ используется при ЦИН 2 и ЦИН 3 для лечения дисплазии шейки матки. Представляет собой ампутацию ШМ – частичную или полную. Разновидность операции зависит от объема пораженных тканей и может быть низкой, средней и высокой.
Вмешательство идет пошагово. Влагалище расширяют зеркалами, скальпелем выполняется конусовидный разрез ШМ. Отделенная часть органа извлекается и накладываются швы. Метод применяется редко, требует госпитализации, наркоза.
Клиновидная ампутация по Шредеру
Это частичное удаление ШМ. Орган делится на переднюю и заднюю губы. В ходе операции они иссекаются. Пораженные ткани удаляют особой техникой, в виде клиновидного лоскута. Затем раны зашивают, и проводят дезинфекцию влагалища. Сейчас подобные операции полностью уступили место радиохирургии.
Операция по Шредеру проводится реже, чем операция по Штурмдорфу. Потому что конусовидная ампутация формирует шейку матки правильной формы и цервикальный канал со здоровой слизистой. Это отличная профилактика онкологии.
Перечисленные методики отличаются по степени воздействия: неинвазивные, малоинвазивные, более радикальные. Но все они сохраняют женщине способность зачать и выносить ребенка.
woman-help.ru
Дисплазия шейки матки. Онкология
Врачи не считают эту патологию раком, но относят к предраковым состояниям. Это означает, что без правильного лечения возможна трансформация изменившихся клеток в злокачественную опухоль. В редких случаях дисплазия исчезает без лечения. Заболевание диагностируют в любом возрасте.
Причины дисплазии шейки матки
Основной причиной считают инфицирование вирусом папилломы человека, ВПЧ. Вирус имеет множество подтипов – около 200, часть из них обладает канцерогенными свойствами. 16 и 18 подтипы вызывают 70% предраковых и раковых заболеваний шейки матки, другие штаммы – генитальные бородавки или кондиломы. Заражение ВПЧ происходит только половым путем. Риск инфицирования повышен в следующих случаях:
- начало половой жизни до 18 лет
- роды до 16 лет
- большое количество сексуальных партнеров
- заболевания, связанные со снижением иммунитета (ВИЧ, сахарный диабет)
- использование лекарств, подавляющих иммунитет
- отказ от презервативов. Этот способ предохранения не может полностью защитить от заражения вирусами, тем не менее, снижает риск инфицирования.
- курение.
Методы диагностики дисплазии шейки матки
Самым простым и информативным тестом считают Пап-мазок. Анализ имеет и другие названия: Пап-тест, мазок на цитологию, мазок на атипичные клетки, мазок Папаниколау. Врач-гинеколог берет мазок с поверхности шейки матки во время осмотра, это безболезненная процедура. Затем врач-лаборант исследует под микроскопом форму, размер, количество, расположение, состав клеток. Исследование нужно проводить ежегодно, начиная с 18 лет.
Т.к. некоторые штаммы ВПЧ считают канцерогенными, проводят исследование мазка из влагалища на обнаружение ДНК этих возбудителей. Исследование выполняют методом полимеразной цепной реакции (ПЦР), делают качественный анализ с типированием. Исследование на онкогенные вирусы обязательно у женщин старше 30 лет и в том случае, если есть невыраженные изменения в Пап-тесте. Определение уровня антител к вирусам в крови не информативно.
При обнаружении атипичных клеток в Пап-тесте проводят биопсию. Для этого во влагалище вводят оптическую систему – кольпоскоп. Она помогает врачу увидеть наиболее измененные участки и взять фрагмент ткани. По результатам исследования биоптата дисплазия – ее еще называют цервикальной интраэпителиальной неоплазией (CIN) – может быть сгруппирована по категориям.
Виды дисплазии шейки матки
Виды заболевания определяют при цитологическом исследовании. Пап-тест выявляет плоскоклеточное (сквамозное) интраэпителиальное поражение. Результаты теста могут быть описаны несколькими способами:
- изменения низкой степени
- изменения высокой степени
- возможно, злокачественные клетки
- наличие атипичных железистых клеток
- наличие атипичных клеток плоского эпителия.
Степени дисплазии
Во время исследования биоптата дисплазия может быть сгруппирована по категориям:
- 1 степень дисплазии (CIN I)
- 2 степень дисплазии (CIN II)
- 3 степень дисплазии (CIN III)
Некоторые специалисты выделяют 4 степень, которая представляет собой атипию.
Дисплазия шейки матки 1 степени (слабая)
Легкая дисплазия. Изменения только нижнего слоя эпителия затрагивают не более ⅓ его толщины.
Дисплазия шейки матки 2 степени (умеренная)
Изменения выражены умеренно. Поражения занимают до ⅔ всего эпителиального слоя.
Дисплазия шейки матки 3 степени (тяжелая)
Значительно выраженные изменения вплоть до появления начальных признаков карциномы. Поражен эпителий во всех слоях, но выхода за пределы базальной мембраны нет.
Симптомы дисплазии шейки матки
В подавляющем большинстве случаев никаких симптомов заболевания нет. Именно поэтому врачи настаивают на регулярном гинекологическом осмотре.
Лечение дисплазии шейки матки
Зависит от степени дисплазии, возраста женщины, репродуктивных планов. Без лечения возможна трансформация дисплазии в рак.
Лечение дисплазии шейки матки 1 степени
При этой патологии врач обычно занимает выжидательную позицию, так как возможно самоизлечение. Если есть хламидиоз, трихомониаз или гонорея, лечат от них. Через 3-6 месяцев мазок повторяют. В случае, если изменения не исчезли, или есть ухудшение по данным микроскопии, начинают терапию.
Лечение дисплазии шейки матки 2 и 3 степени
В этом случае заболевание обычно не проходит само. Лечение проводят различными хирургическими методами.
Хирургическое лечение дисплазии шейки матки
Возможны следующие способы:
- криохирургия (замораживание)
- лазеротерапия
- петлевая электроэксцизия шейки матки
- операция конизации, т.е.удаление измененных тканей с помощью скальпеля
- гистерэктомия, т.е. удаление матки с шейкой (проводится редко).
Дисплазия шейки матки и беременность
В настоящее время врачи делают все возможное, чтобы женщина с патологией шейки матки могла родить здорового ребенка. При выявлении дисплазии 2-3 степени пораженную ткань удаляют, и пациентка наблюдается у онкогинеколога. Беременность возможна не ранее, чем через 6 месяцев после операции.
В очень серьезных случаях, например, когда планируют гистерэктомию, рекомендуют консультацию по поводу суррогатного материнства.
Наблюдение и профилактика дисплазии шейки матки
В настоящее время проводят вакцинацию с целью защиты от инфицирования самыми опасными штаммами ВПЧ. Используют вакцины “Гардасил” (четырехвалентная, содержит белки ВПЧ типов 6,11,16,18), “Церварикс” (двухвалентная, типы 16, 18). Презерватив не считают надежной защитой от вируса папилломы человека, так как вирусы могут находиться на незащищенных латексом участках наружных половых органов. Поэтому прививка показана не только женщинам, которые могут заболеть, но и мужчинам-переносчикам вируса. Наибольший эффект у женщин и мужчин вакцинация дает в возрасте от 9 до 26 лет. По данным некоторых клинических исследований вакцина у женщин работает, если вводить ее до 45 лет. Инфицирование от прививки невозможно, потому что она содержит не живые вирусы, а только их белки. Также нет данных о серьезных побочных эффектах, т.е. мифы о бесплодии после введения вакцин против ВПЧ не подтверждены фактами. Нужно знать, что полностью защитить от дисплазии прививки не могут.
Профилактика дисплазии включает еще несколько простых рекомендаций:
- не курить
- начинать половую жизнь в возрасте 18 лет или старше
- практиковать безопасные сексуальные контакты с использованием презерватива
- поддерживать моногамные отношения.
Если Пап-тест выявил изменения, то его повторяют через 6-12 месяцев. При отрицательных результатах Пап-теста и теста на ВПЧ – через три года.
medportal.ru

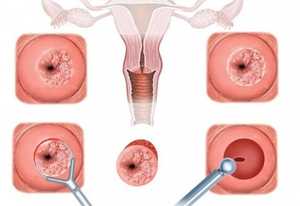 Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.
Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.