Бактериальный вагиноз — лечение, симптомы, профилактика и последствия
Содержание статьи:
Бактериальным вагинозом называют заболевание, связанное с изменением баланса микрофлоры влагалища. Чаще от такой проблемы страдают женщины в возрасте от 25 до 40 лет. По статистике каждой восьмой девушке приходилось столкнуться с такой проблемой. Дисбактериоз влагалища не угрожает жизни пациентки, но может приводить к нарушениям в работе репродуктивной системы организма. Поэтому лечение бактериального вагиноза должно быть начато при проявлении первых же симптомов.
Особенности болезни
Во влагалище здоровой женщины содержится большое количество разнообразных бактерий. Они образуют кислую среду, которая оказывается неблагоприятной для жизнедеятельности патогенной микрофлоры. Благодаря этому репродуктивная система защищена от развития воспаления.
Под воздействием негативных внешних или внутренних факторов число молочнокислых бактерий влагалища резко сокращается, что приводит к снижению кислотности среды. Благодаря этому получают возможность активно размножаться возбудители различных заболеваний, в том числе и бактериального вагиноза.
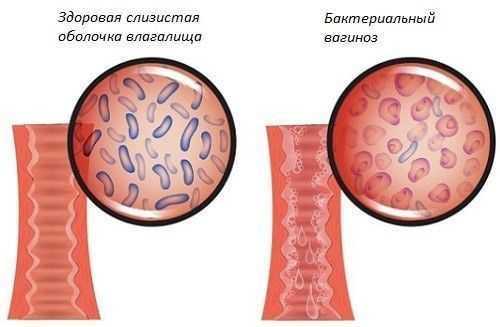
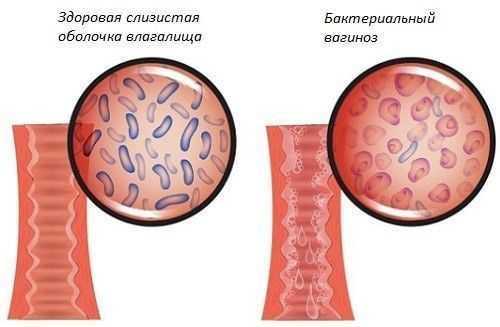
Иногда заболевание протекает в скрытой форме. Чаще оно сопровождается яркой клинической картиной. Степень выраженности симптомов будет зависеть от соотношения полезных и патогенных микроорганизмов во влагалище. Чем раньше будет начато адекватное лечение, тем больше шансов быстро восстановить здоровье.
Заболевание не относится к группе венерических. При этом некоторые возбудители бактериального вагиноза передаются половым путем. Они не становятся основной причиной болезни, а выступают в роли отягощающего фактора.
Ключевые причины развития заболевания
Причины бактериального вагиноза кроются в нарушении баланса микроорганизмов влагалища. Нельзя выделить конкретного возбудителя, который бы провоцировал развитие заболевания. Чаще на появлении патологии сказывается активное размножение во влагалище следующих микроорганизмов:
- Микоплазмы.
- Мегасферы.
- Пептококки.
- Гарднереллы.
- Лептотрихи.
- Бактероиды.
- Атопобиум.
Их попадание в тело человека не становится причиной бактериального вагиноза. Только при наличии провоцирующих факторов происходит их активное размножение, что и проводит к появлению проблемы.
Факторы не связанные с болезнями
Дать толчок к развитию заболевания могут внешние факторы, которые не связаны с состоянием здоровья женщины. Среди них выделяют:
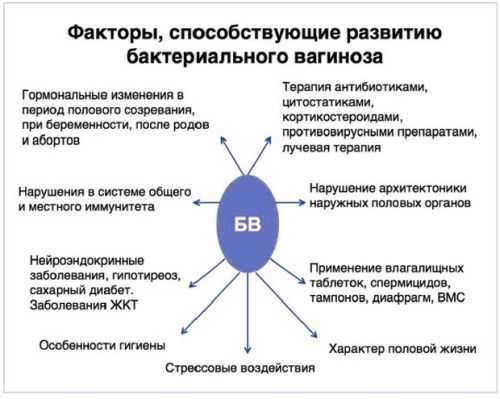
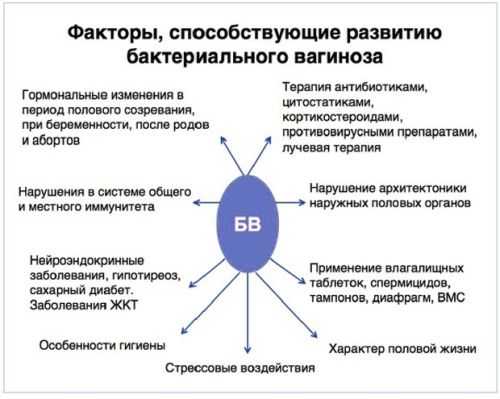
- Чрезмерная гигиена половых органов, частые спринцевания с применением средств, обладающих бактерицидным свойством. Это приводит к гибели большей части молочнокислых бактерий и как следствие развитию дисбактериоза.
- Использование в качестве контрацептива внутриматочной спирали. При нарушении технологии ее установки в разы повышается риск распространения воспалительного процесса по всем органам репродуктивной системы.
- Неправильное питание. Употребление большого количества жирной пищи, вредных продуктов и алкогольных напитков провоцирует сильный дисбактериоз.
- Ношение тесного синтетического нижнего белья. Ненатуральные ткани способствуют созданию в половых органах парникового эффекта. В результате формируется среда благоприятная для активного размножения микробов.
- Несоблюдение правил индивидуальной гигиены. Если подмывание половых органов проводится слишком редко, патогенные микроорганизмы получают возможность беспрепятственно размножаться. Женщинам важно проводить туалет влагалища после каждой дефекации, чтобы предотвратить попадание инфекции из кишечника.
Начинать лечение болезни нужно с устранения провоцирующих факторов. Важно приучить себя к правильной гигиене и здоровому образу жизни.
Заболевания, провоцирующие вагиноз
Причины вагиноза нередко кроются в прогрессировании сопутствующих заболеваний. Они обеспечивают комфортные условия для развития патогенных микроорганизмов. К ним относят:
- Отклонения гормонального фона. Женские гормоны оказывают существенное влияние на микрофлору влагалища. С этим связан тот факт, что от дисбактериоза нередко страдают девочки в подростковый период и женщины, перешедшие в фазу менопаузы. Нередко с такой проблемой встречаются и дамы, вынашивающие малыша.
- Резкое снижение иммунитета. При такой проблеме организм утрачивает возможность сопротивляться жизнедеятельности патогенной микрофлоры, на фоне чего происходит развитие сильного воспалительного процесса.
- Повреждения влагалища или шейки матки. Такое чаще случается при аварийных ситуациях или при тяжелых родах.
- Дисбактриоз кишечника. Изменение микрофлоры в пищеварительной системе приводить к проникновению болезнетворных микроорганизмов во влагалище, что и дает толчок к развитию болезни.
- Заболевания, для терапии которых применяется продолжительная антибиотикотерапия. Использование подобных провоцирует гибель полезных бактерий, что стимулирует размножение опасной микрофлоры.
Наличие таких патологий затрудняет терапию. Потребуется длительное комплексное лечение. Оно должно проводиться под строгим контролем специалиста.
Симптоматика
Распознать развитие болезни помогают характерные симптомы бактериального вагиноза. Среди них выделяют следующие:


- Появление сильного зуда в зоне половых органов.
- Учащенные позывы сходить в туалет. При мочеиспускании появляется нестерпимое жжение.
- Неестественные выделения из половых органов. Секрет окрашен в белый цвет либо обладает сероватым оттенком. После секса их объем значительно возрастает. Выделения характеризуются резким отталкивающим запахом, напоминающим аромат рабы.
- Во процессе полового контакта женщина испытывает неприятные ощущения. Из-за этого постепенно снижается либидо.
- При запущенной форме вагиноза влагалища выделения становятся липкими. Они окашиваются в желтоватый цвет, а их консистенция становится более плотной и густой.
При наличии отягощающих факторов симптомы вагиноза проявляются спустя сутки после полового акта с переносчиком патогенной микрофлоры. Если заболевание протекает на фоне других патологий или внешних факторов, то его проявления никак не будут зависеть от сексуальных контактов. В 50% случае болезнь вообще никак себя не обнаруживает. Выявить ее наличие помогают регулярные осмотры у гинеколога.
Если острый вагиноз своевременно не вылечен, то проблема приобретает хронический характер. На фоне этого происходят существенные изменения гормонального фона, а также атрофия слизистой поверхности влагалища. Терапия в такой ситуации будет особенно сложной.
Диагностические мероприятия
Признаки бактериального вагиноза схожи с проявлениями иных заболеваний. Поставить точный диагноз может только врач после прохождения пациенткой соответствующего медицинского осмотра. В него включаются следующие мероприятия:
- Сбор анамнеза и визуальный осмотр. Врач должен изучить историю болезни пациентки, ее образ жизни на предмет выявления факторов, провоцирующих появление проблемы. Оценивается состояние слизистых поверхностей влагалища, наличие характерной симптоматики, а также то, какую консистенцию и цвет имеет вагинальный секрет.
- Исследование мазка из половых органов. Проводится забор биологического материала, в который попадают и влагалищные выделения. Его изучают с помощью микроскопа и оценивают число патогенных микроорганизмов.
- pH-метрия. В ходе этого теста определяется кислотность среды во влагалище. У здоровой дамы этот показатель может варьироваться от 3,8 до 4,5. При значительном превышении нормативных показателей говорят о развитии заболевания.
- Аминный тест. Выделения из влагалища смешивают с гидроксидом натрия. После этого оценивается запах полученной смеси. Если она источает рыбный неприятный аромат, делается вывод о наличии патологии.
- Бактериологическое исследование. Мазок из половых органов помещают в специальную питательную среду и оставляют на несколько дней. При наличии заболевания в исследуемом образце бактерии начинают активно размножатся, образуя колонии. Их становится хорошо видно под микроскопом.
Диагностика бактериального вагиноза дополняется исследованием чувствительности выявленной патогенной микрофлоры к современным антибиотикам. Это позволяет точнее определить препараты, которые помогут быстро справиться с проблемой.
Медикаментозное лечение
Как только проявились первые симптомы вагиноза необходимо приступать к лечению. Основной методикой становится прием различных медикаментов. Используются средства следующих групп:


- Пероральные антибиотики. Чаще от вагиноза назначают таблетки Метронидазол, Клиндамицин, Тинидазол. Они проявляют наибольшую активность в отношении анаэробных бактерий. Дозировка и продолжительность приема средств выбирается лечащим врачом.
- Местные препараты. Применение кремов и свечей при бактериальном вагинозе является предпочтительным. Такие препаративные формы позволяют быстро доставить действующее вещество к очагу инфекции. Они имеют меньше побочных действий по сравнению с пероральными медикаментами. Вылечить болезнь помогают Клиндамицин крем, Метронидазол свечи, Нео-пенотран, Флуомизин. Суппозиторию используют преимущественно перед сном. Крем вводят в половые органы, используя специальный аппликатор.
- Медикаменты для восстановления микрофлоры. После победы над болезнетворными бактериями нужно восполнить дефицит полезных микроорганизмов. Для этого спустя пару дней после окончания приема антибиотиков начинают пить пробиотики. Часто назначают Линекс, Бифиформ, Бифилиз. Для достижения быстро эффекта используются лактобактерии в форме свечей.
- Медикаменты для поддержания иммунитета. Лечение вагиноза ослабляет защитные свойства организма. Восстановить иммунитет помогает препарат Виферон или его аналоги.
Конкретные средства, чем лечить бактериальный вагиноз вам подскажет врач на основе результатов ваших анализов. Госпитализация при таком заболевании не требуется, так как угрозы для жизни пациентки нет. Но терапии должна проводиться под постоянным контролем специалиста. Повторная сдача анализов поможет определить эффективность выбранной схемы. При необходимости лекарства должны быть заменены сильнодействующими аналогами.
Болезнь склонна к рецидивам. Даже при правильном лечении у 30% женщин проблема спустя некоторое время возвращается. Избежать этого помогает многоступенчатая программа терапии.
Если женщина страдает от бактериального вагиноза, то у ее постоянного полового партнера обнаруживаются патогенные микроорганизмы. Когда ими становятся возбудители иппп, то мужчине понадобится соответствующее лечение.
Диетотерапия
При наличии диагноза хронический бактериальный вагиноз крайне важным оказывается соблюдение диеты. Правильное питание помогает восстанавливать защитные свойства организма и восстановить баланс микроорганизмов во влагалище. При составлении ежедневного меню необходимо ориентироваться на следующие рекомендации:
- Хорошие условия для активной жизнедеятельности бактерий создает повышенная концентрация глюкозы в крови. Избежать этого поможет исключение из рациона кондитерских изделий, мучных продуктов, фаст-фуда.
- Отказаться следует от жирной, жареной и пряной пищи, копченостей, полуфабрикатов, консервов.
- Действенным методом, как лечить бактериальный вагиноз становится употребление квашеных блюд. Капуста, моченые яблоки или огурцы содержат в себе достаточное количество молочной кислоты, которая помогает восстанавливать баланс микрофлоры влагалища.
- Положительно на лечении баквагиноза сказываются морепродукты и рыба нежирных сортов.
- Пить лучше чистую воду, свежевыжатые соки собственного приготовления, зеленый чай.
- Вред здоровью могут причинить продукты, содержащие много целлюлозы: зеленый салат, щавель, шпинат, свекла.
Питаться нужно небольшими порциями по пять – шесть раз в день. При этом требуется полный отказ от курения и употребления спиртных напитков.
Возможные осложнения
Если лечение начато слишком поздно или проводится неправильно, повышается вероятность развития опасных осложнений. Последствия такой проблемы могут быть следующими:
- Маточные кровотечения.
- Хорионамнионит.
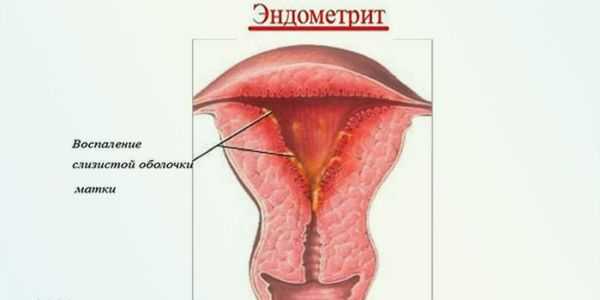
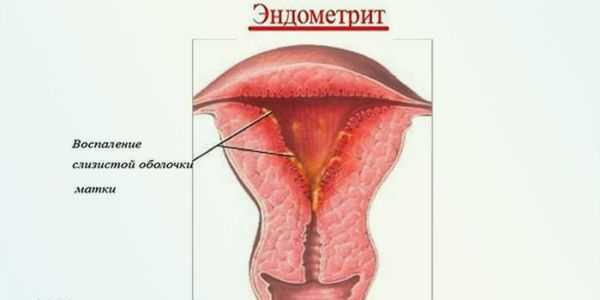
- Эндометрит.
- У будущих мам повышается риск разрыва плодной оболочки во время родоразрешения.
- Частый рецидив заболеваний мочевыделительной и репродуктивной системы. Результатом этому может стать появление необратимого бесплодия.
- Повышение вероятности осложнений во время оперативного вмешательства в органы малого таза.
- Заболевание чревато опасными осложнениями в форме уретрита и прочих заболеваний мочеполовой системы. Патогенная микрофлора может легко проникать в мочеиспускательный канал и подниматься выше.
Если вагиноз у женщин спровоцирован размножением бактерий, которые могут передаваться половым путем, то велика вероятность заражения сексуального партнера. Отсутствие адекватного лечения в этой ситуации грозит мужчине простатитом, аденомой простаты, а также другими заболеваниями, провоцирующими острый воспалительный процесс. Итогом этому становятся проблемы с потенцией и бесплодие.
Профилактика
Список того, чем опасен бактериальный вагиноз, обширен. Поэтому женщинам необходимо прилагать максимум усилий, чтобы предотвратить появление болезни. Среди основных правил профилактики выделяют:


- Соблюдение всех норм интимной гигиены. Важно регулярно проводить туалет половых органов. При этом нельзя злоупотреблять спринцеваниями и использованием агрессивных моющих средств.
- Отказ от синтетического белья.
- При использовании ежедневных гигиенических прокладок заменять их новыми нудно каждые два часа. Иначе в них создается среда, благоприятная для размножения бактерий. Многие специалисты советуют вовсе отказаться от их применения.
- Защитить себя от передачи патогенной микрофлоры от сексуального партнера позволит презерватив. Откажитесь от контактов с мужчинами, в здоровье которых вы не уверены.
- периодическое прохождение медицинских осмотров и грамотная терапия всех выявленных заболеваний. Особенно опасными становятся инфекции, передающиеся половым путем.
- Профилактика бактериального вагиноза заключается и в укреплении иммунитета. Для этого важно правильно питаться, больше времени проводить на свежем воздухе, практиковать закаливания, заниматься спортом.
- Отказ от приема каких-либо медикаментов, не назначенных специалистом. Особенно опасным оказывается бесконтрольный прием антибиотиков и гормональных средств.
С проявлением бактериального вагиноза у женщин можно столкнуться в любом возрасте. Поэтому начиная с юных лет необходимо внимательно следить за своим здоровьем. При проявлении любых неприятных симптомов нужно незамедлительно обращаться к врачу.
venerbol.ru
Лечение бактериального Вагиноза — симптомы и что это такое
Бактериальный вагиноз, иначе называемый дисбактериозом влагалища – распространенная женская проблема, которая диагностируется у более 70% женщин при осмотре у гинеколога.
Несмотря на прогрессивность медицины, бешеный ритм жизни современной женщины не позволяет избежать знакомства с этим «пахучим» недугом.
Что такое бактериальный вагиноз
Бактериальный вагиноз – патологическое состояние влагалища, вызванное активным размножением анаэробных бактерий, при котором отсутствует воспаление.
Характерными признаками недуга считаются обильные выделения, в которых не обнаруживаются патогенные микроорганизмы.
Болезнь развивается на фоне снижения активности и количества лактобактерий, которые являются своеобразным барьером для проникновения патогенных организмов.
Как проявляется баквагиноз
Характерным проявлением бактериального вагиноза считаются обильные и затяжные выделения серого цвета из влагалища. Консистенция их достаточно жидкая, имеет неприятный запах рыбы. Интенсивность запаха выделений усиливается после интимной близости.
Также заболевание сопровождается неприятными ощущениями во время секса, раздражительностью вульвы.
Но, зафиксированы случаи, когда болезнь развивается бессимптомно.
Причины бактериального вагиноза
Дисбактериоз влагалища – мультифакторный синдром, к чему приводит дисбаланс микрофлоры. Причинами нарушений влагалищной микрофлоры могут быть такие факторы:
- расстройства эндокринной системы,
- продолжительное неоправданное лечение антибиотиками,
- снижение иммунитета,
- воспаления мочеполовой системы,
- использование некачественных контрацептивов,
- частое проведение спринцеваний,
- дисбактериоз кишечника.
Также причиной недуга у некоторых девушек может быть дисбактриоз влагалища после интимной близости, что является реакцией на сперму.
Лечение бактериального вагиноза
При диагнозе бактериальный вагиноз нужно незамедлительно приступить к мгновенному лечению в 2 этапа:
- этап №1 – улучшение состояния влагалища, нормализация гормонального фона, ликвидация первопричины заболевания,
- этап №2 – восстановление здоровой микрофлоры влагалища.
Также дополнить терапевтические мероприятия рекомендуется десенсибилизирующими и иммунокорригирующими медикаментами, лечить партнера не целесообразно.
Антибиотики и пробиотики для лечения бактериального вагиноза
Антибиотики – основа терапии при бактериальном вагинозе. В основном, гинеоклоги назначают Метронидазол или Клиндамицин. Лечение должно быть комплексным, чтобы ликвидировать всех потенциальных возбудителей недуга.
Если недуг диагностирован своевременно, от него удается избавиться после лечения антибиотиками по стандартной схеме. Но, иногда может потребоваться повторный курс тем же препаратом.
Также для результативности в запущенных случаях курсовое лечение одним антибиотиком может заменяться на другой. Возможно сочетание двух препаратов одновременно.
Если у женщины случаются рецидивы, а в посевах обнаруживают влагалищную гарднереллу, гинеколог рекомендует пролечить антибиотиками и сексуального партнера. В других случаях это не эффективно.
После курса терапии антибиотиками женщине рекомендуется сдать повторно мазки, чтобы проверить, не развиваются ли на фоне дисбактериоза влагалища и другие инфекционные заболевания.
Чтобы минимизировать вероятность развития бактериального вагиноза на фоне приема антибиотиков, женщине назначают пробиотики, которые позволяют нормализовать микрофлору в кишечнике и влагалище. Из числа пробиотиков наиболее эффективными считаются Линекс, Лактобактерин, Бифидумбактерин и пр.
Какие свечи эффективны в лечении вагиноза
Использование суппозиториев – один из результативных и безопасных методов лечения. Использование суппозиториев разрешено даже беременным.
Свечи позволяют не только вылечить вагиноз, но и нормализовать флору во влагалище.
Наибольшей популярностью пользуются такие свечи:
Макмирор
Это антисептик, который губителен для микроорганизмов, не нарушает баланс щелочи и pH. После Макмирора не требуется лечение кандидоза, так как препарат препятствует его развитию.
Тержинан
Антибактериальный и противогрибковый препарат. Противопоказанна первых неделях беременности и девственницам.
Спираль Мирена при эндометриозе: отзывы специалистовКлассификация цистаденомы яичника — оперативное вмешательство и прогнозСимптомы застуженных яичников у женщин — как понять и что делатьКак оттянуть месячные — использование оральных контрацептивов
Метронидазол
Это антисептический, противогрибковый и протозойный препарат, который избавляет от микробов и нормализует микрофлору. Противопоказан девственницам и беременным.
Далацин
Суппозитории с бактерицидным эффектом. Несмотря на эффективность, препарат имеет много противопоказаний и вызывает специфические реакции, например развитие молочницы, проблемы с ЖКТ, нарушение цикличности месячных.
Нео-Пенотран
Избавляет от микроорганизмов и грибка, не нарушая кислотно-щелочной баланс. Противопоказан беременным на раннем сроке, а также девственницам. Может вызвать аллергические проявления, головокружение, слабость.
Флагил
Антибактериальные свечи широкого спектра действия. Запрещен во время беременности и лактации. Может вызвать расстройство ЦНС и ЖКТ. Нельзя сочетать с алкоголем.
Клиндацин
Это свечи антибактериального действия. Ликвидируя микроорганизмы, вызывает расстройство. Препарат можно принимать только по назначению врача.
Кроме использования свечей для лечения бактериального вагиноза, могу назначаться медикаменты в форме гелей, мазей, вагинальных таблеток.
Многие гинекологи считают лечение суппозиториями наиболее эффективным, ведь свечи обладают местным действием непосредственно на первопричину болезни.
Особенности восстановления нормальной микрофлоры влагалища
Лечение антибиотиками, как и действие патогенных организмов, приводят к ухудшению флоры во влагалище. Для нормализации кислотно-щелочного баланса требуется прием лекарственных средств с лактобактериями.
Такие средства безопасны для организма, не вызывают негативных реакций. Представителями данной категории медикаментов являются:
- Лактобактерин,
- Гинофлор,
- Лактожиналь.
Если же на фоне нарушений микрофлоры добавляется симптоматика кишечного дисбактериоза, рекомендуется принимать:
- Линекс,
- Нормобакт Л.
После ликвидации первопричины заболевания рекомендуется восстанавливающая терапия.
Но, прежде чем подбирать наиболее подходящий препарат, нужно выявить первопричину.
Как лечить вагиноз при беременности
Лечение баквагиноза при беременности особенно необходимо, ведь патология может привести к необратимым последствиям, как для будущей мамы, так и малыша.
В 1 триместре не рекомендуется проводить системную терапию. Местное лечение также стоит проводить с осторожностью.
Метронидазол или Клиндамицин назначается уже со 2 триместра беременности. При этом лечение проводится в виде коротких курсов:
- Метронидазол принимают по 2 таблетки 2 раза в день в течение 3-5 дней,
- Клиндамицин – по 0,3 г дважды в день на протяжении 5 дней.
Несмотря на течение и срок беременности, лечение лучше проводить в условиях стационара под контролем специалистов.
Как лечить вагиноз народными средствами в домашних условиях
Баквагиноз на ранних этапах вполне излечим народными средствами, но, если недуг не сопровождается нарушением микрофлоры влагалища.
В качестве домашних процедур с использованием народных средств можно использовать:
Ванночки
Принимать ванны нужно при температуре воды не более 37оС не больше 20 минут. Процедуры повторять курсом от 7 до 10 дней.
Для ванны необходимо 3-4 л воды. Для процедуры можно использовать отвар из дубовой коры, травяные сборы (можжевельник, ромашка, листья грецкого ореха).
Спринцевания
Спринцеваться можно не чаще 1 раза в день в течение 4-5 дней. При этом вода должна быть комнатной температуры.
Для процедуры необходимо 200-250 мл воды с добавлением настоя из дубовой коры. Также можно добавить в воду отвар из лекарственных трав или цветов календулы, предварительно его процедив.
Тампонирование
Для процедуры используется стерильный бинт, сложенный в несколько слоев. Такой тампон пропитывается специальными составами и ставится во влагалище после спринцевания или ванны.
В качестве пропитки можно использовать различные лекарственные травы, мед и пр. Особой популярностью пользуется сок алоэ и масло облепихи.
Диагностика бактериального вагиноза
Диагностические процедуры включают в себя:
- консультация у гинеколога,
- осмотр,
- взятие образцов из влагалища (выделений).
В ходе таких простых манипуляций можно получить от пациентки полную картину ее состояния и особенности течения заболевания, визуально осмотреть половые органы и оценить кислотность влагалища для постановки более конкретного диагноза.
Дополнительные методы диагностики бактериального вагиноза
При диагностике баквагиноза приоритетное значение имеет скрининг. Также пациентке могут быть назначены лабораторные исследования, а именно:
- исследование выделений под микроскопом,
- исследование мазка на наличие ключевых клеток,
- анализ на pH (кислотность),
- тест на запах,
- посев выделений из влагалища,
- изучение ДНК из образца вагинальной жидкости.
Во время диагностики бактериального вагиноза могут возникнуть трудности в постановке точного диагноза лишь в том случае, если недуг сопровождается дополнительными патологиями мочеполовой системы.
Дифференциальная диагностика
Любая влагалищная инфекция сопровождается рядом симптомов, которые нельзя назвать специфическими. Но, бывают случаи, когда невозможно применить лабораторную диагностику. Именно в такие моменты гинекологу приходится прибегать к дифференциальному методу.
Суть метода заключается в том, что гинеколог оценивает состояние женщины, учитывая характерные и субъективные признаки, такие как:
- обильность влагалищных выделений с неприятным запахом,
- аминный тест,
- уровень кислотности,
- наличие ключевых клеток,
- снижение или отсутствие лактобактерий,
- недостаток или отсутствие полинуклеарных лейкоцитов и пр.
Несмотря на действенность такого метода диагностики, при возможности, не стоит пренебрегать лабораторными методами обследования.
Степени бактериального вагиноза
После получение анализов, гинеколог может поставить точный диагноз «бактериальный вагиноз». Но, дисбаланс влагалища классифицируется еще и по степени, а именно:
- 1 степень – компенсированный вагиноз,
- 2 степень – субкомпенсированный,
- 3 степень – декомпенсированный.
В зависимости от степени недуга, врач назначает соответствующие терапевтические мероприятия.
1 степень
Компенсированный бактериальный вагиноз отличается отсутствием лактобактерий во влагалище. Несмотря на то, что такое состояние нельзя назвать патологией, все-таки при таком диагнозе увеличивается риск заселения пустой ниши патогенными микроорганизмами.
2 степень
Для субкомпенсированного вагиноза характерно снижение количества лактобактерий. При таком состоянии на фоне умеренного лейкоцитоза появляются ключевые клетки.
3 степень
При 3 степени бактериального вагиноза проявляется симптоматика недуга, присутствует бактериальная флора в виде анаэробов. Кроме того в микрофлоре отсутствуют лактобактерии.
Как болезнь влияет на зачатие и беременность
Девушки с диагнозом «бактериальным вагинозом» способны самостоятельно забеременеть. Но, стоит ли рисковать?
Так как баквагинозу беременных опасен, и для ребенка, и для будущей мамы, вылечить его лучше до зачатия.
Несмотря на то, что воздействие недуга на течение беременности изучено не досконально, нельзя исключить, что развитие патологии не приведет к таким осложнениям:
- выкидыш,
- повреждение плодной оболочки,
- преждевременная родовая деятельность,
- послеродовое развитие гинекологических инфекций и пр.
Но, несмотря на возможную опасность, зафиксированы случаи восстановления баланса во влагалище без лечения именно во время беременности.
К сожалению, несмотря на современные, эффективные и безопасные методы лечения, рецидив вагиноза может случиться в течение года после терапии. Поэтому, если симптоматика наблюдается после лечения, нужно незамедлительно обратиться к врачу.
Загрузка…Бактериальный вагиноз — симптомы, лечение, профилактика, причины, первые признаки
Некоторые цифры по поводу бактериального вагиноза:
● Он встречается у каждой десятой, а в некоторых регионах — у каждой третьей женщины.
● Более половины женщин с воспалительными заболеваниями половых органов имеют бактериальный вагиноз.
● Примерно у половины женщин с бактериальным вагинозом также имеется дисбактериоз кишечника.
Причины бактериального вагиноза
Причины возникновения бактериального вагиноза изучены не до конца. Считается, что в развитии данной патологии играет роль нарушение гормонального баланса в организме, снижение иммунной защиты, хронические инфекции половых органов и заболевания, передающиеся половым путем, использование влагалищных свечей с антибиотиками и гормональными препаратами.
Симптомы
Основной симптом бактериального вагиноза — выделения из влагалища, которые имеют неприятный запах. Его часто сравнивают с запахом несвежей рыбы. Этот симптом связан с жизнедеятельностью микроорганизмов, которые в норме не обитают во влагалище. В начале выделения являются жидкими, имеют серый или белый оттенок. В дальнейшем они становятся зелеными, желтыми, появляется пена. Нередко это единственное проявление бактериального вагиноза, которое беспокоит женщину. Может беспокоить жжение, зуд, дискомфорт во влагалище. Во время полового акта возникают неприятные ощущения.
Осложнения
При бактериальном вагинозе защитные механизмы слизистой оболочки влагалища работают неполноценно. Это повышает риск развития вагинита. Постепенно воспалительный процесс распространяется на матку, маточные трубы, яичники. Со временем это грозит развитием бесплодия, нарушений месячных.
Что можете сделать вы?
Бактериальный вагиноз причиняет женщине сильный дискомфорт. Он может привести к возникновению психологических проблем, больная избегает половых актов, чувствует себя неуверенно из‐за неприятного запаха. Необходимо при возникновении первых симптомов обратиться к гинекологу, который назначит обследование и лечение.
Что может сделать врач?
Гинеколог назначит бактериологический анализ мазков из влагалища, так как он является основным методом диагностики бактериального вагиноза. Лечение дисбактериоза влагалища начинают с антибактериальных препаратов, которые уничтожают нежелательные бактерии. Антибиотики применяют в виде свечей, гелей. Также во влагалище вводят раствор молочной кислоты: он помогает создать внутри необходимый уровень кислотности и благоприятные условия для восстановления нормальной микрофлоры. Затем врач назначает женщине эубиотики — препараты, изготовленные из высушенных бактерий. Они помогают снова заселить влагалище лактобактериями, которые обладают в нем в норме.
Профилактика
Для того чтобы предотвратить бактериальный вагиноз, женщине необходимо избегать беспорядочных половых связей, тщательно соблюдать личную гигиену, являться на осмотры к гинекологу не реже, чем раз в год. Если все же дисбактериоз влагалища постоянно рецидивирует, то это говорит, скорее всего, о нарушении иммунитета. Назначают иммуностимуляторы. Врач также может предложить вакцину «Солко Триховак». Делают укол внутримышечно с промежутком через 2 недели, а через 2 года повторяют. Вакцинация должна проводиться только под контролем врача, так как «Солко Триховак» имеет противопоказания.
Материал подготовлен редакцией проекта «Здоровье Mail.ru».
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
health.mail.ru
Бактериальный вагиноз — причины, симптомы, диагностика и лечение
Бактериальный вагиноз – инфекционное невоспалительное поражение влагалища, при котором нормальная флора замещается полимикробными ассоциациями условно патогенных бактерий. Бактериальный вагиноз возникает на фоне нарушений иммунитета, воспалительных заболеваний репродуктивной системы, нарушений менструального цикла, продолжительного использования внутриматочной спирали, бессистемного приема антибиотиков и гормональных препаратов. Сопровождается обильными выделениями с неприятным запахом. Иногда протекает бессимптомно. Диагноз устанавливается на основании жалоб, анамнеза и данных специальных тестов. Лечение – местная и общая фармакотерапия.
Общие сведения
Бактериальный вагиноз – невоспалительный инфекционный процесс, при котором нормальная лактофлора влагалища замещается ассоциациями анаэробов. Является широко распространенной патологией, диагностируется у 21-33% пациенток, обращающихся к гинекологам. Может протекать скрыто или с явной клинической симптоматикой. При улучшении общего состояния организма симптомы бактериального вагиноза исчезают или сглаживаются, при воздействии различных эндогенных и экзогенных факторов появляются вновь, что обуславливает длительное рецидивирующее течение болезни. Патология не относится к венерическим заболеваниям. Из-за гормональных изменений нередко возникает в период гестации и климакса. Лечение бактериального вагиноза осуществляют специалисты в сфере гинекологии.
Бактериальный вагиноз
Причины бактериального вагиноза
В норме более 95% микрофлоры влагалища у женщин детородного возраста составляют аэробные и анаэробные лактобактерии. В остальные 5% входят более 40 видов различных микроорганизмов. Соотношение анаэробов и аэробов в здоровой влагалищной микрофлоре составляет 10:1. Лактобактерии являются основой естественного барьера между внешней средой и полостью матки. Благодаря кислотообразованию и выделению перекиси водорода они создают кислую среду, препятствующую размножению патогенных и условно патогенных микробов.
При неблагоприятных условиях, возникающих под влиянием одного или нескольких эндогенных и экзогенных факторов, количественный и качественный состав микрофлоры меняется. Число лактобактерий уменьшается, начинают активно размножаться другие микроорганизмы, в первую очередь – облигатные анаэробы. Общее количество бактерий увеличивается. Развивается бактериальный вагиноз. Отличительной особенностью данной патологии является отсутствие специфического возбудителя. Причиной инфекционного процесса становится не один вид микроорганизмов, а полимикробные ассоциации.
Бактериальный вагиноз может возникать при иммунных нарушениях в результате общего ослабления организма, острых и хронических инфекционных заболеваний. Еще одним фактором, способствующим развитию бактериального вагиноза, являются изменения гормонального фона при смене фазы менструального цикла, аменорее, олигоменорее, однофазных циклах, в период гестации, в подростковом и климактерическом возрасте. Большое значение имеет прием гормональных средств (кортикостероидов, оральных контрацептивов), антибактериальных, противовирусных и противогрибковых препаратов.
Вероятность возникновения бактериального вагиноза увеличивается при несоблюдении правил гигиены, частых спринцеваниях, повышенной лучевой нагрузке (лучевой терапии, облучении при профессиональном контакте с радиоактивными веществами), пороках развития репродуктивной системы, состояниях после оперативных вмешательств, полипах и кистах влагалища, применении внутриматочной спирали, диафрагм, тампонов и спермицидов. В число факторов риска развития бактериального вагиноза также включают состояния после абортов и родов, атрофические изменения слизистой оболочки влагалища и кишечный дисбактериоз.
Симптомы бактериального вагиноза
Самым характерным и зачастую единственным симптомом бактериального вагиноза являются выделения из половых путей, часто с неприятным запахом, похожим на запах несвежей рыбы. Обычно бели жидкие, белые либо слегка сероватые. Могут быть обильными, постоянными, сохраняющимися в течение нескольких лет, или скудными, кратковременными, появляющимися время от времени. Среднее количество белей при бактериальном вагинозе – около 20 мл в сутки, что в 10 раз превышает объем нормальных выделений. При длительном течении заболевания (в течение нескольких лет) цвет и консистенция выделений нередко меняются. Бели становятся более густыми, пенистыми, липкими, желтоватыми или зеленоватыми.
Характер и количество белей при бактериальном вагинозе варьируются в зависимости от возраста, общего состояния здоровья, психического и эмоционального состояния женщины (психических травм и интенсивных стрессов), сексуальной активности, фазы менструального цикла, эндокринных расстройств, болезней репродуктивной системы и соматических заболеваний. В отдельных случаях пациентки с бактериальным вагинозом предъявляют жалобы на жжение, зуд, нарушения мочеиспускания, боли или неприятные ощущения во время интимной близости.
Возможно острое либо торпидное, бессимптомное, моносимптомное (только с выделениями) либо полисимптомное течение заболевания. У одних пациенток проявления бактериального вагиноза сохраняются в течение длительного времени, у других периодически возникают под действием неблагоприятных факторов. При сборе анамнеза выясняется, что более 90% больных с подозрением на бактериальный вагиноз раньше обращались к гинекологу и другим специалистам с жалобами на выделения и иные симптомы. Три четверти пациенток неоднократно лечились от неспецифического вагинита, используя антибактериальные свечи и принимая различные пероральные антибактериальные средства.
В ходе гинекологического осмотра больной с бактериальным вагинозом признаки воспаления не обнаруживаются. Стенки влагалища обычно розовые, у пациенток климактерического возраста иногда выявляются небольшие красноватые пятнышки. Выделения при бактериальном вагинозе равномерно распределены по стенкам влагалища, хорошо удаляются ватным тампоном. При измерении с использованием индикаторной полоски определяется pH более 4,5. При смешивании белей с 10% раствором гидроксида калия отмечается появление или усиление запаха гнилой рыбы. При кольпоскопии отек, гиперемия, инфильтрация и кровоизлияния отсутствуют. У 39% пациенток с бактериальным вагинозом диагностируются патологические изменения влагалищной части шейки: рубцы, эрозии, эктропион или цервицит.
Диагностика бактериального вагиноза
Диагноз «бактериальный вагиноз» устанавливают на основании жалоб, анамнеза, данных гинекологического осмотра и результатов специальных тестов. В ходе опроса врач уточняет, страдает ли женщина болезнями репродуктивной системы, эндокринными и соматическими заболеваниями, принимает ли она гормональные препараты и антибактериальные средства, использует ли средства контрацепции, были ли в анамнезе роды, аборты и оперативные вмешательства на половых органах, какова интенсивность половой жизни и пр.
Основным лабораторным исследованием при бактериальном вагинозе является микроскопия мазков, взятых с заднего свода и окрашенных по Грамму. В ходе микроскопии оценивают количество лейкоцитов, изучают формы и типы микроорганизмов, входящих в состав микрофлоры влагалища. Наличие большого числа анаэробов при снижении количества лактобацилл свидетельствует о наличии бактериального вагиноза. Характерным признаком болезни являются ключевые клетки – зрелые клетки эпителия, на мембране которых выявляются различные микроорганизмы (гарднерелла, кокки, мобилункус). В норме такие клетки, как правило, не обнаруживаются. В отдельных случаях возможна ложная диагностика бактериального вагиноза, обусловленная наличием в мазке клеток эпителия с адгезированными лактобактериями.
В некоторых работах, посвященных исследованиям бактериального вагиноза, упоминаются серологические, иммуноферментные и культуральные методы диагностики данной патологии, однако, такие методики пока представляют чисто научный интерес и не используются в широкой клинической практике. Диагностическими критериями бактериального вагиноза служат наличие специфических белей, выявление ключевых клеток при микроскопии мазка, pH более 4,5 и появление запаха несвежей рыбы при реакции белей с гидроксидом калия. Для постановки диагноза «бактериальный вагиноз» требуется наличие хотя бы трех критериев из четырех.
При выявлении сопутствующей патологии могут потребоваться дополнительные обследования и консультации различных специалистов. Больных с бактериальным вагинозом могут направить на консультацию к терапевту, эндокринологу, урологу, венерологу, микологу либо гастроэнтерологу. При необходимости назначают УЗИ органов малого таза, общие анализы крови и мочи, биохимический анализ крови, анализ кала на дисбактериоз, анализ крови на гормоны и другие исследования.
Бактериальный вагиноз дифференцируют с гонореей, трихомониазом, вагинальным кандидозом и неспецифическим вагинитом. Отличительными признаками гонореи являются жидкие выделения с желтоватым либо зеленоватым оттенком в сочетании с болезненным мочеиспусканием. О наличии трихомониаза свидетельствуют обильные липкие или пенистые серо-желто-зеленые выделения, возможно с несвежим запахом. Иногда бели сочетаются с зудом и болезненностью при мочеиспускании. Кандидоз можно заподозрить при появлении хлопьевидных творожистых белых выделений в сочетании с жжением и зудом влагалища. Для исключения перечисленных заболеваний требуются специальные лабораторные исследования.
Лечение и профилактика бактериального вагиноза
Схему лечения определяют индивидуально с учетом выраженности симптомов, длительности и формы бактериального вагиноза, наличия сопутствующих воспалительных процессов, изменений репродуктивной системы, соматических и эндокринных заболеваний. Лечение включает в себя два этапа: прием антибактериальных средств и восстановление нормальной микрофлоры. На весь период терапии пациентке с бактериальным вагинозом рекомендуют исключить алкогольные напитки, ограничить прием острой и пряной пищи.
На первом этапе назначают метронидазол или клиндамицин перорально либо интравагинально, в виде вагинальных таблеток, свечей или кремов. Продолжительность приема перечисленных средств при бактериальном вагинозе составляет 7-10 суток. При необходимости одновременно применяют иммунокорректоры и антигистаминные средства. Для профилактики кандидоза (особенно актуально – при наличии грибкового поражения в анамнезе) используют противогрибковые препараты. Для коррекции pH вводят местные средства с высоким содержанием молочной кислоты.
Спустя 1-2 недели после завершения первого этапа лечения проводят повторный осмотр и лабораторные тесты для оценки эффективности терапии бактериального вагиноза. Еще спустя 2-3 суток начинают второй этап, основной задачей которого является восстановление нормальной лактофлоры. Применяют пробиотики и эубиотики. В 90% случаев результатом лечения становится нормализация влагалищной микрофлоры. Тесты повторяют через 10 суток и 1-1,5 мес. после завершения второго этапа терапии. При упорном течении бактериального вагиноза назначают дополнительные обследования для выявления патогенных факторов, способствующих развитию рецидивов заболевания.
К числу мер по предотвращению и своевременному выявлению бактериального вагиноза относят соблюдение правил интимной гигиены, продуманное использование гигиенических средств, исключение частых спринцеваний и рациональный подбор способов предохранения с учетом интенсивности половой жизни, состояния здоровья и гормонального фона пациентки. Следует избегать бесконтрольного приема антибактериальных и противогрибковых препаратов, своевременно обращаться к врачу при появлении симптомов воспалительных заболеваний, регулярно посещать гинеколога для проведения профилактических осмотров, осуществлять лечение дисбактериоза кишечника.
www.krasotaimedicina.ru
Бактериальный вагиноз — причины, симптомы, лечение
Проблемы со здоровьем интимного характера у женщин – это вопрос всегда острый. Даже бактериальный вагиноз – болезнь, на первый взгляд, не страшная – может доставить массу проблем и неприятностей. Он опасен осложнениями, а потому требует обязательного лечения.
Что из себя представляет бактериальный вагиноз
Микрофлора влагалища здоровой женщины на 95-98% состоит из лактобактерий, которые поддерживают постоянную кислотность. В норме она равна 3,8-4,5. Такой уровень кислотности не дает размножаться патогенным бактериям и микробам, которые составляют оставшиеся 2-5%.
В результате различных неблагоприятных факторов число лактобактерий может уменьшаться. Это влечет за собой снижение кислотности и рост патогенной микроорганизмов. Такова природа развития бактериального вагиноза.
Это заболевание не носит воспалительного характера, представляет собой нарушение качественного и количественного состава микрофлоры влагалища. Является сугубо женской болезнью, не относится к половым инфекциям. Встречается у 80% женщин репродуктивного возраста.
Причины заболевания
 Превышение лактобактерий
Превышение лактобактерийПричины, приводящие к развитию заболевания, делятся на внутренние и внешние.
Внутренние:
- нарушения гормональной системы;
- кишечный дисбактериоз;
- эндокринные заболевания;
- повреждение внутренней оболочки влагалища;
- ослабление иммунитета;
- полипы и кисты во влагалище.
Внешние:
- длительное лечение антибиотиками;
- злоупотребление спринцеванием;
- пренебрежение личной гигиеной;
- последствия лучевой терапии;
- долговременное использование внутриматочной спирали, противозачаточной диафрагмы, кольца;
- прием оральных контрацептивов в течение продолжительного времени без перерыва.
Симптомы заболевания
 Выделения при бактериальном вагинозе
Выделения при бактериальном вагинозеБактериальный вагиноз зачастую протекает бессимптомно, особенно на ранних стадиях заболевания. Иногда при незначительных нарушениях микрофлоры организм сам способен отрегулировать отклонения.
Отличительным симптомом болезни являются выделения из влагалища – бели. Обычно они белые или с сероватым оттенком, жидкие с неприятным несвежим запахом. Их количество может быть разное, но в любом случае превышает объем ежедневных выделений.
Если симптомы заболевания на фоне получаемого лечения не уменьшаются в проявлениях – имеет место хронический бактериальный вагиноз. В таком случае периоды обострений сменяются ремиссией, и болезнь приобретает затяжной характер.
При хроническом бактериальном вагинозе бели становятся более плотными, липкими, с зеленым или желтым оттенком. Кроме этого, отмечают следующие симптомы:
- зуд, жжение;
- неприятные ощущения во время секса;
- рези при мочеиспускании.
Влияет ли заболевание на зачатие и беременность
Бактериальный вагиноз не передается половым путем. Поставленный диагноз не является запретом для половых отношений за исключением случаев, когда болезнь приобретает острую форму. В таких ситуациях занятия сексом могут приносить дискомфорт и неприятные ощущения.
Это гинекологическое заболевание не является препятствием и для зачатия, но представляет опасность для будущей беременности. Патогенная микрофлора из влагалища может попасть в матку и повредить плод. Так называемое внутриутробное инфицирование спровоцирует задержку в росте, патологии в развитии плода.
Бактериальный вагиноз увеличивает риск послеродовых осложнений, особенно, если роды закончились оперативным вмешательством. Вероятность таких последствий крайне низка, но при беременности это заболевание требует обязательного контроля и лечения.
Диагностика заболевания
Опытный гинеколог уже при осмотре может поставить бактериальный вагиноз под подозрение. Обильные выделения по стенкам влагалища при отсутствии воспалительного процесса, неприятный запах слизи свидетельствуют об этом заболевании. Для уточнения диагноза проводят следующие анализы:
- Измерение уровня кислотности при помощи индикаторной полоски.
- Реакция с раствором гидроксида калия, которая усиливает запах несвежей рыбы, присущий выделениям.
- Микроскопия мазка.
Именно микроскопия мазка показывает, какие бактерии и микробы преобладают в микрофлоре влагалища, насколько изменилось число лактобактерий. Данный анализ позволяет установить наличие «ключевых» клеток – элементов отслоившегося эпителия влагалища. Их присутствие даже в небольших количестве свидетельствует о степени тяжести заболевания и продолжительности его течения.
На основании лабораторных исследований, осмотра, жалоб и опроса больной назначается лечение.
Лечение гинекологического заболевания
В каждом отдельном случае схема лечения и дозировка препаратов индивидуальны.
Важно! Самостоятельное лечение и неправильно подобранные дозы приводят к развитию у бактерий стойкости к лекарствам и осложнению дальнейшего лечения.
Лечение нацелено на санирование влагалища от патогенных микроорганизмов и увеличение количества лактобактерий. Состоит из двух этапов.
На первом этапе назначают антибактериальные препараты, которые подавляют размножение патогенных микробов и бактерий. В большинстве случаев, это – свечи. Они имеют преимущество перед таблетками, так как вводятся непосредственно во влагалище и не имеют побочного действия на органы пищеварительной системы. На втором этапе назначают пробиотики с лактобактериями для быстрого восстановления нормальной микрофлоры влагалища.
| Препарат | Дозировка (в день) | Курс (количество дней) |
| 1 этап | ||
| Гексикон | 1 свеча 2 раза | 7-10 |
| Клиндамицин 2% | 1 свеча 1 раз | 7 |
| Эфлоран | 1 свеча 1 раз | 5-7 |
| Нео-пенотран | 1 свеча 1 раз | 10 |
| Метронидазол | 1 таблетка | однократно |
| 2 этап | ||
| Ацилакт | 1 свеча 2 раза | 5-10 |
| Экофемин | 1 свеча 2-3 раза | 10 |
| Бифилиз | 5 доз 2 раза | 5-10 |
Для снятия зуда и жжения назначают антигистаминные лекарства (Зодак, Цетрин). Для восстановления правильной кислотности влагалища – препараты молочной кислоты (Фемилекс).
Народные средства при бактериальном вагинозе
На ранних стадиях заболевания при слабо выраженных симптомах можно воспользоваться народными средствами. К ним относятся спринцевание и ванны с отварами трав. Такое лечение потребует настойчивости и терпения, так как минимальный курс составляет 2-3 недели.
Для получения эффекта процедуры нужно повторять 2-3 раза в день. Все отвары готовятся одинаково: 2 ст. л. травяного сбора необходимо залить 1 л горячей воды и дать настояться в течение 5-6 часов. Для одной процедуры спринцевания потребуется 1 ст. (200 мл) готового отвара. Можно использовать следующие сборы трав:
- корень дуба, герань, полынь, ромашка, фиалка;
- корень алтея, зверобой, календула, листья одуванчика и черники, лабазник.
Эти рецепты можно использовать для сидячих ванночек. Для этого 2 ст. готового отвара растворяют в 10 л теплой воды. Продолжительность процедуры – 15-20 минут.
Внимание! Врачи не рекомендуют использовать народные средства из-за угрозы «вымывания» полезной микрофлоры.
Профилактика заболевания
Бактериальный вагиноз – распространенный недуг. Соблюдение несложных правил позволит если не избежать этого болезни, то хотя бы уменьшить проявление неприятных симптомов. В целях профилактики следует:
- соблюдать личную гигиену;
- вовремя лечить половые инфекции;
- рационально использовать антибиотики;
- грамотно пользоваться гормональными контрацептивами;
- не злоупотреблять спринцеванием;
- регулярно наблюдаться в женской консультации.
lifestyleplus.ru
Хронический бактериальный вагиноз
В обычном вагинальном микробиоме преобладают Lactobacillus crispatus и Lactobacillus jensenii. Эти организмы продуцируют пероксид водорода и поддерживают рН влагалища ≤4,5. Когда Gardnerella vaginalis и ассоциированные анаэробные бактерии получают доминирование во влагалище, возникает бактериальный вагиноз. Эта инфекция характеризуется 1:
- однородный, тонкий, серовато-белый разряд, который плавно покрывает вагинальный эпителий
- pH> 4,5
- рыбный запах, когда гидроксид калия добавляется к образцу
- клеточные клетки на физиологическом растворе.
Почему он подвержен повторению? Если бактериальный вагиноз был простой инфекцией, лечение метронидазолом или клиндамицином должно быть очень эффективным. Но у многих женщин облегчение симптомов, обеспечиваемых одним курсом антибиотиков, недолговечно, и многие пациенты испытывают рецидивирующий бактериальный вагиноз в ближайшие несколько месяцев.
Причиной этой резистентности к лечению антибиотиками может быть то, что G vaginalis и другие анаэробы, такие как виды Atopobium, агрегат во влагалищных биопленках, которые препятствуют проникновению антибиотика в организм. 2 Биопленка обеспечивает безопасное убежище для восстановления бактерий после одного курса лечения. 3 Кроме того, среда, ограниченная питательными веществами внутри инкапсулированной биопленки, помогает бактериям противостоять токсическим эффектам антибиотика. 4
Другим потенциальным механизмом рецидива бактериального вагиноза является то, что женщинам, которым суждено развиваться повторная инфекция, часто содержат G vaginalis, инкапсулированные в биопленки во рту. Эти экстравагинальные бактерии часто встречаются снова во влагалище, что свидетельствует о том, что бактериальный вагиноз можно получить из экстравагинальных бактериальных резервуаров. 5Исследователи разрабатывают подходы, такие как внутривагинальное лечение ДНКазой, для разрушения вагинальной биопленки, чтобы повысить эффективность лечения антибиотиками. 6
Варианты первичной инфекции. Существует три метода лечения первичного появления бактериального вагиноза 7 :
- пероральный метронидазол 500 мг два раза в день в течение 7 дней
- 0,75% метронидазола гель один аппликатор внутривагинально один раз в день в течение 5 дней или
- 2% клиндамицин крем один аппликатор интравагинально перед сном в течение 7 дней.
Долгосрочный метронидазол для рецидива. Примерно половина женщин, которые отвечают на первоначальное лечение, снова получат бактериальный вагиноз в течение 1 года. Если диагностирован вагинит, вызванный рецидивирующим бактериальным вагинозом, необходим длительный курс лечения антибиотиками. Лечение начинается с индукционного режима стандартных процедур, перечисленных в параграфе, приведенном выше. За этим следует долгосрочный режим поддерживания с использованием 0,75% вагинального гетта метронидазола в одном аппликаторе два раза в неделю в течение 4-6 месяцев. 8
Четыре или более случаев симптоматического вульвовагинита Candida за 12 месяцев указывают на рецидивирующую инфекцию. Повторение обычно вызвано реинфекцией одним и тем же организмом из вагинального резервуара. Для женщин с такой повторной инфекцией необходимо получить вагинальные культуры для подтверждения Candida и поиска устойчивых к лечению видов, таких как Candida glabrata. (Многие организмы C glabrata устойчивы к стандартной обработке флуконазолом).
Варианты лечения
Длительные курсы оральных или вагинальных антимикотических агентов могут быть эффективным методом лечения рецидивирующего вульвовагинита Candida.
Флуконазол. Один режим – флуконазол 150 мг перорально каждые 72 часа для 3 доз, а затем флуконазол 150 мг один раз в неделю в течение 6 месяцев. 9 Если пациенты рецидивы от этого режима, то вагинит следует отступить с флуконазолом 150 мг перорально каждые 72 часа в течение 3 доз, а затем флуконазол 150 мг в неделю в течение 12 месяцев.
Борная кислота. Если считается, что C glabrata является причиной инфекции, ее может быть трудно искоренить с помощью флуконазола. Режим лечения рецидивирующего вагинита, вызванного C glabrata, – интравагинальная борная кислота, 600 мг капсулы один раз в сутки в течение 14 дней. 10,11 Это лекарство не одобрено FDA для этой цели и должно быть сделано аптекой рецептуры. Борная кислота может быть фатальной, если ее проглотить, а не использовать интравагинально. Необходимо следить за тем, чтобы дети не получали доступ к этим капсулам.
Flucytosine. Альтернативным режимом лечения C glabrata является флуцитозин вагинальный крем один аппликатор ночной в течение 14 дней. Этот вагинальный крем должен быть усугублен, потому что он недоступен в качестве коммерческого лекарства.
Поделиться ссылкой:
dogerli.ru
