Острый бактериальный цистит — Prostatitis2000
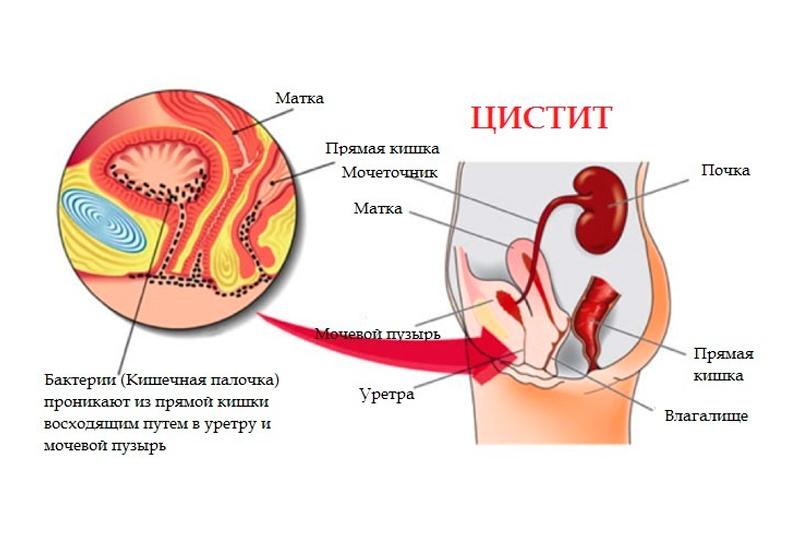
Инфекция мочевого тракта (ИМТ) является расстройством которая влияет, как минимум один раз в жизни, на 35% женщин (в сравнений с 10-12% мужчин). Разница в проценте объясняется тем, что женская уретра очень короткая (в среднем 5 см, то есть приблизительно 1/3 из мужской), и её открытье расположено прямо на уровне вульвы. Это открытье находится опасно близко к влагалищу и к анусу из которого фекальные бактерии (особенно Э.Коли, Стрептококки, Стафилококки, а также, Протэус и Клебсиела) могут легко перейти в уретру и мочевой пузырь, в результате чего происходят инфекция и воспаление. Острый цистит является второй инфекций по распространению (после дыхательных инфекции). Лечение этой болезни, поражающей каждый год в Италии сотни тысяч женщин, в обеих формах, как в её острой так и в
хронической рецидивной форме, для уролога, гинеколога или терапевта является трудным и расстраивающим владением. На самом деле, как и простатит, если острый цистит излечивается в своём первом проявлении, то же самое нельзя сказать о хроническом рецидивном цистите или о других формах цистита (то есть, об интерстициальном цистите и алодинии).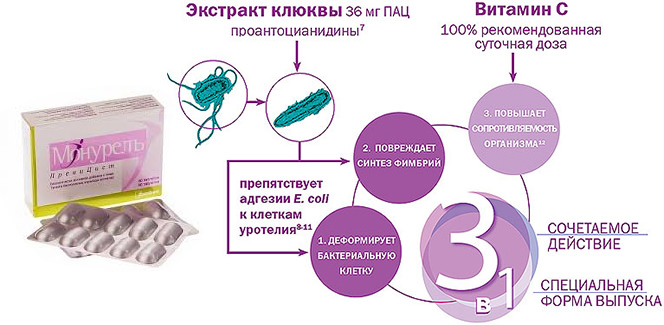 Цистит, слово которое включает разные патологические ситуаций, с этиологической точки зрения может быть разделён на:
Цистит, слово которое включает разные патологические ситуаций, с этиологической точки зрения может быть разделён на:
Бактериальный цистит:
ИМТ (инфекция мочевого тракта), то есть острый бактериальный цистит (включает так называемый цистит медового месяца)
РИМТ (рецидивная инфекция мочевого тракта), то есть хронический и рецидивный бактериальный цистит.
Небактериальный цистит, который может быть спровоцирован:
паразитами
физическими агентами (например после облучения)
химическими агентами
сосудистыми повреждениями
эндокринными измененьями.
Цистит с незнакомой этиологией:
Интерстициальный цистит
Уретральный синдром от срамной невропатии (включая алодинию, вестибулопатию и фибромиальгию)
Сверхактивный мочевой пузырь, который может проявится как симптомами предыдущих патологиями, так и самостоятельной патологией мочевого пузыря.

Острый бактериальный цистит (ОБЦ)
Самый распространённый бактериальный цистит, без ужасных и тяжелых почечных последствий (пиелонефрит), может делиться на 2 группы (согласно клинической ситуации пациента):
- группа: ОБЦ перед менопаузой и вне беременности.
- группа: острый бактериальный цистит (ОБЦ) во время беременности.
1 группа: острый бактериальный цистит (ОБЦ)
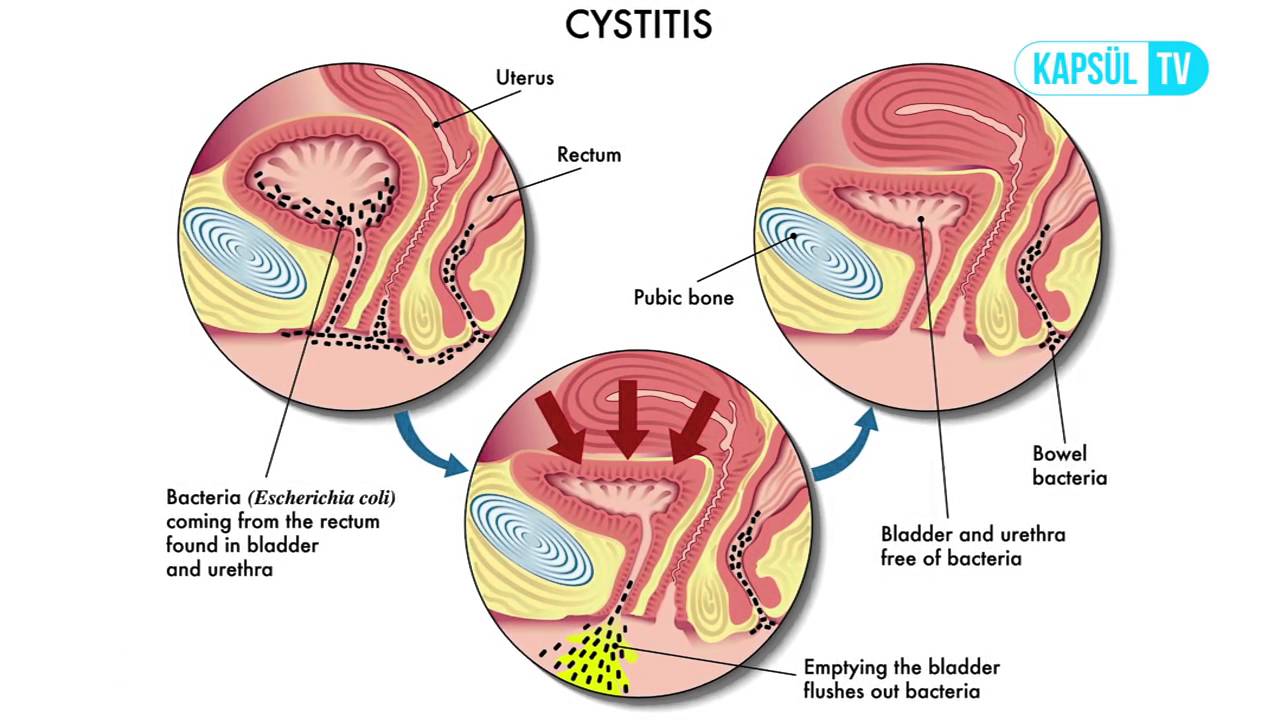
Как уже упоминалось, в норме этиологический агент является Энтеробактер, приходящий из ректальной ампулы. Есть 3 способа распространения:
- Прямая перевозка (самая частая) от анального региона к влагалищу и уретры.
- Через стенки, из ректальной ампулы прямо в мочевой пузырь.
- Благодаря кровяному потоку (самый редкий способ), который считается причиной нескольких бактерий, таких как Стафилококк ауреус, Кандида, Салмонела и Микобактериум Туберкулосис.
– Цистит “медового месяца”, это типичный пример первой группы распространения, где энтероректальная бактерия, часто находящиеся в женской промежности, передвигается во влагалище и потом в уретру.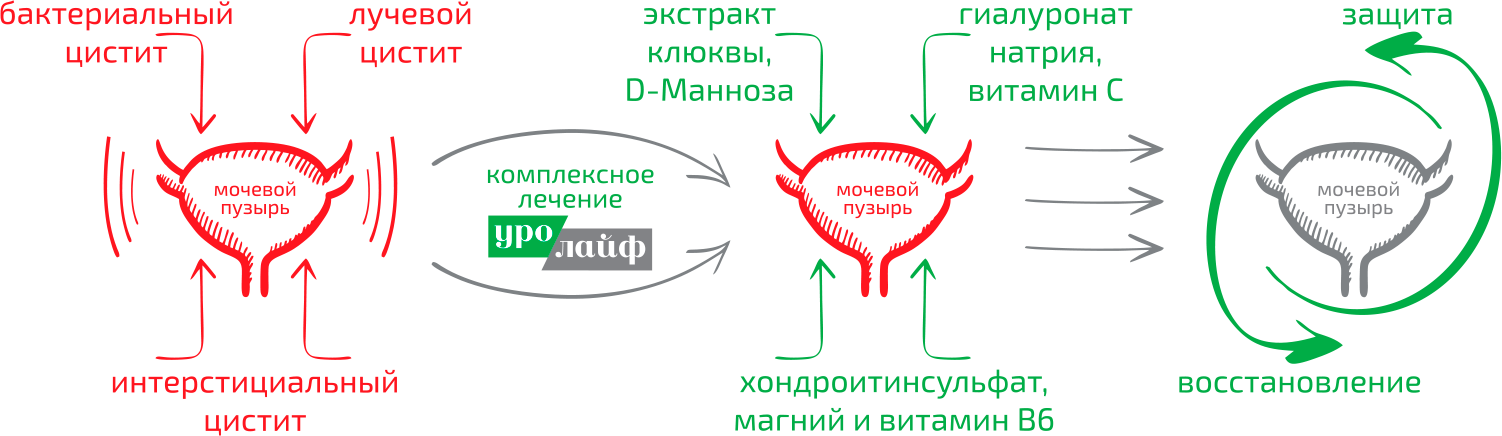
-Изменения в стуле (запор или диарея), часто является вторым способoм передачи.
2 группа: острый бактериальный цистит (ОБЦ) во время беременности.
Во всех случаях, самой распространенной бактериальной инфекции является Э.Коли, потом Энтерококк, Клебсиела и Протэус. Этот тип цистита часто встречается во время беременности и является эволюцией
неизлечимой безсимтоматичной бактериурии перед беременности. Наиболее женщин имеют такой тип безсимтоматичной бактериурии, но острую патологию во время беременности развевают только 20-40%.
Лечение острого бактериального цистита
Для лечения болезни, обычно достаточно приёма адекватного антибиотика (не менее 10 дней). Как и было уточнено выше, этот тип цистита самый распространённый и легко излечимый.
Однако, важно принять правильный антибиотик!
Что это значит?
Это значит что болезнь не будет легко излечимой при приёма случайных антибиотиков (возможно один найденный дома или которого друг посоветовал, сработавший в такой же ситуации).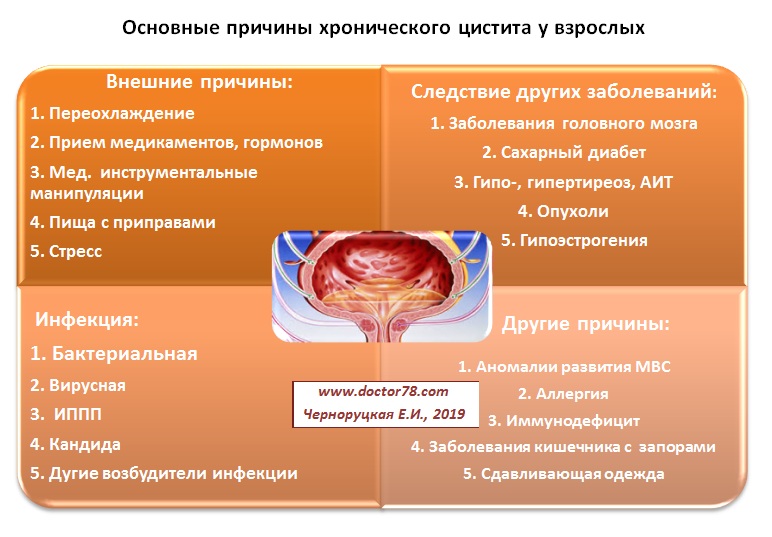 Типичный антибиотик для самолечения это фосфомицин. Этот антибиотик который бактерицидно эффективен для нескольких бактериальных деформации, неуместен для цистита если он действует как бактериостатик или временно препятствует бактериальной репликации. Он уменьшает симптомы цистита на короткое время, однако часто происходят рецидивы.
Типичный антибиотик для самолечения это фосфомицин. Этот антибиотик который бактерицидно эффективен для нескольких бактериальных деформации, неуместен для цистита если он действует как бактериостатик или временно препятствует бактериальной репликации. Он уменьшает симптомы цистита на короткое время, однако часто происходят рецидивы.
В общем доказано, что в таких состояньях монобактериальная терания обычно мало эффективна.
И какое поведение правильное?
Правильный антибиотик для приёма это тот который был назначен терапевтом после мочевого посева с антибиограммой. И так, что вы должны предпринимать если типичный острый цистит начинается во время выходных или в течение ночи? Соберите пробу мочи в стерильном контейнере (его вы можете найти в любой аптеке или при кипячения стеклянного контейнера в течение 10минут) и отнесите её как можно скорее в лабораторию для посевного теста (пожалуйста, до доставки храните образец в холодильнике!). Вскоре после того как вы собрали мочу, вы можете начать со срочной терапии, но сразу же после получения биологических результатов вы должны продолжить с правильным антибиотиком, который обычно является Квинолоном (Ципрофлоксацин, Левофлоксацин, Норфлоксацин или самый современный, Прулифлокцацин).
Лечение цистита во время беременности (принимая во внимания все предыдущие рекомендации), обычно используются цефалоспорины 3го поколенья, в то время как тетрациклины или квинолоны абсолютно противопоказаны в первом триместре беременности. В дополнение, для профилактики рецидивов, могут быть полезны маленькие дозы Цефалексина (125-250мг) или нитрофурантоин (50мг).
читать дальше: Хронический и рецидивный бактериальный цистит (ХПБЦ)
Бактериальный цистит. Урология
Цистит — это инфекционно-воспалительный процесс в стенке мочевого пузыря, протекающий в основном в его слизистой оболочке.
Чаще болеют циститом женщины, что связано с анатомическими особенностями наружных половых органов и мочевыделительной системы. Девочки болеют циститом в три раза чаще, чем мальчики, около 20-25% женщин в течение жизни переносят цистит в той или иной форме, а 10% практически постоянно отмечают у себя признаки цистита (хронический цистит).
Отчего это бывает
Основными причинами развития бактериального (самого распространенного) цистита является близкое расположение наружного отверстия мочеиспускательного канала к анусу, источнику микроорганизмов, наиболее часто вызывающих воспаление мочевого пузыря (кишечная палочка). И небольшая длина уретры (мочеиспускательного канала), что способствует быстрому попаданию инфекции в мочевой пузырь.
И небольшая длина уретры (мочеиспускательного канала), что способствует быстрому попаданию инфекции в мочевой пузырь.
Кроме этого, некоторые аномалии в развитии наружных половых органов женщины могут способствовать возникновению заболевания. Например, влагалищная эктопия наружного отверстия уретры (расположение наружного отверстия уретры во влагалище) или гипермобильность уретры, когда во время полового акта наружное отверстие уретры смещается во влагалище, где происходит его инфицирование влагалищной флорой.
Чем проявляется
Обычно цистит возникает остро, после переохлаждения или полового акта. Появляются частые позывы к мочеиспусканию, иногда эти позывы могут возникать через каждые 15-20 минут, причем количество мочи бывает достаточно скудным, вплоть до нескольких капель. Само мочеиспускание становится болезненным, пациентки отмечают резь или жжение, особенно в конце акта мочеиспускания, выделение крови в последней порции мочи, беспокоят боли в области мочевого пузыря и промежности.
Диагностика
Для того, чтобы поставить диагноз, необходимо как минимум сдать анализ мочи. Чтобы выявить возбудителя цистита необходимо выполнить бактериологическое исследование мочи с исследованием чувствительности полученных возбудителей к антибиотикам.
Кроме того, в диагностике цистита применяются: осмотр в гинекологическом кресле на предмет выявления аномалий развития и других причин, приводящих к возникновению цистита; УЗИ почек и мочевого пузыря; цистоскопия с возможной биопсией мочевого пузыря.
Лечение
Лечение цистита должно быть комплексным, направленным на устранение
- причины заболевания
- возбудителя цистита
- коррекцию гигиенических и сексуальных факторов
- восстановление иммунитета, защитных сил организма.
Оно проводится под контролем врача, который назначит необходимые препараты и процедуры, исходя из результатов обследования.
Хронический бактериальный цистит — лечение
Хронический бактериальный рецидивирующий цистит – самое частое заболевание в «женской» урологии. По разным данным, от него страдают 10 – 40% женщин.
Симптомы рецидива хронического цистита:
- Учащенное мочеиспускание;
- Боль в области мочевого пузыря при его наполнении;
- Болезненное мочеиспускание;
- Рецидивы более трех раз в год.
Хронический бактериальный цистит чаще всего вызывается кишечной палочкой, а именно ее уропатогенными штаммами.
Эти бактерии обитают в кишечнике и проникают в мочевой пузырь через кожу промежности и влагалище.
Для разрушения защитного слоя мочевого пузыря у них есть специальный фермент – гиалуронидаза, а для прикрепления к стенке мочевого пузыря – т.н. фимбрии. В норме внутренняя оболочка мочевого пузыря покрыта защитным слоем, который предохраняет слизистую мочевого пузыря от воздействия токсичных компонентов мочи и прикрепления бактерий. Разрушение этого слоя – одна из основных причин возникновения хронического цистита. Кроме того, бактерии образуют так называемые биопленки — для защиты от антибиотиков.
Разрушение этого слоя – одна из основных причин возникновения хронического цистита. Кроме того, бактерии образуют так называемые биопленки — для защиты от антибиотиков.
С течением времени заболевание прогрессирует и рецидивы повторяются все чаще, переходя в постоянный процесс, признаками которого являются боль при наполнении мочевого пузыря, частое мочеиспускание, снижение объема мочевого пузыря.
Традиционно хронический цистит лечится антибиотиками. Такое лечение не всегда эффективно, т.к. только небольшая часть лекарства проникает в очаг воспаления. Кроме того, из-за особенностей женской анатомии (короткая и широкая уретра), бактерии легко проникают в мочевой пузырь — вызывая рецидивы.
Поэтому, в нашей клинике мы применяем внутрипузырное введение препаратов, содержащих антибиотики, противовоспалительные вещества, а также восстанавливающие защитный слой мочевого пузыря.
Для внутрипузырных инстилляций нами разработан протектор уротелия «Уролайф»(гиалуронат натрия).
В отличие от самодельных смесей для внутрипузырных инстилляций, которые часто используют врачи, мы применяем готовые препараты, изготовленные на предприятии, сертифицированном по ISO 13 485, с соблюдением всех санитарных и производственных норм.
Также, мы используем внутрипузырный электрофорез антибиотиков и противовоспалительных препаратов по методике, разработанной профессором DiStazi (Италия). Эта процедура обеспечивает доставку препаратов непосредственно в стенку мочевого пузыря.
Для инактивации фимбрий уропатогенного штамма кишечной палочки давно и успешно применяется Д-Манноза, клюквенные проантоцианидины. Специалистами нашей клиники разработан препарат «Уролайф гель» для приема внутрь, который содержит D-Маннозу, 40% экстракт клюквенных проантоцианидинов, гиалуроновую кислоту, магний, витамины С и В6.
Одной из причин болей при хроническом бактериальном цистите является повышенный тонус мышц тазового дна в ответ на воспаление в мочевом пузыре. Для расслабления этих мышц используются инъекции ботулинического токсина под электромиографическим контролем или электронейростимуляция, в т.ч. портативными электростимуляторами.
Вследствие такого комплексного подхода большинство пациентов излечиваются от хронического цистита полностью либо тяжесть заболевания значительно снижается.
Пациенты из других городов полагают, что лечение в нашей клинике длительное и поэтому им сложно к нам приехать! Иногда это действительно так, но в большинстве случаев для диагностики достаточно одного дня. На следующий день выполняется инъекция ботулинического токсина, крионевролиз полового нерва, декомпрессия полового нерва, TVT-операция – в общем, наиболее эффективные манипуляции по лечению синдрома хронической тазовой боли и нарушений мочеиспускания. Продолжить лечение пациенты могут у себя дома – под нашим внимательным наблюдением через Skype, электронную почту и т.д. Мы выдаем все необходимые препараты и (при необходимости) приборы для домашней физиотерапии.
Продолжить лечение пациенты могут у себя дома – под нашим внимательным наблюдением через Skype, электронную почту и т.д. Мы выдаем все необходимые препараты и (при необходимости) приборы для домашней физиотерапии.
симптомы и лечение| Справочник заболеваний Helzy
Что такое цистит
Цистит — это воспаление мочевого пузыря.
Заболевание также известно как
На английском данное заболевание называется:
- Cystitis;
- Bladder infection
Причины
Различают:
- Острый
- Хронический цистит
Как острый, так и хронический цистит могут быть вызваны рядом причин. Причина цистита определяет вид:
Отдельно выделяют интерстициальный цистит или синдром болезненного мочевого пузыря. Это редкое заболевание, относится к хроническому циститу, но причина до конца не ясна. Предполагают, что в возникновении интерстициального цистита играет роль аутоиммунное воспаление, дисфункция уротелия — слизистой мочевого пузыря, также не исключается роль инфекции.
Кто в группе риска
- Женщины. У женщин уретра короче и шире, поэтому инфекции проще попасть в мочевой пузырь. Особенно часто цистит возникает у беременных женщин.
- Люди ведущие активную половую жизнь. Половой акт увеличивает риск возникновения цистита если не соблюдать личную гигиену.
- Мужчины с простатитом и аденомой предстательной железы
- Пациенты с мочекаменной болезнью
- Пациенты с сахарным диабетом, у которых снижен иммунитет.
- Пациенты с травмами позвоночника в результате которых может быть нарушена иннервация мочевого пузыря, в нем будет происходить застой мочи и развиваться инфекция.
Как часто встречается
Ежегодно в России регистрируют 25-35 млн случаев цистита. В течение жизни острый цистит переносят в среднем около 25% женщин, у каждой третьей из них в течение года возникает рецидив заболевания, а у 10% оно переходит в хроническую рецидивирующую форму. Чаще всего цистит развивается у женщин в возрасте 25-30 лет, а также после 55, когда наступает менопауза.
Симптомы
- Частые позывы к мочеиспусканию, которые невозможно сдерживать
- Ощущение неполного опорожнения мочевого пузыря
- Рези, тянущие боли в нижней части живота
- Общая слабость, недомогание
- Мутная моча
- Примесь крови в моче
- Боль во время полового акта
Симптомы интерстициального цистита включают:
- Боль в области промежности, в нижних отделах живота
- Учащенное мочеиспускание, как в днем так и в ночное время.
Симптомы усиливаются на фоне стресса, длительного сидения, во время полового акта, у женщин интенсивность симптомов зависит от дня менструального цикла. Некоторые продукты, такие как цитрусовые, шоколад, помидоры, острая пища, а также кофе и алкоголь могут усиливать боль и позывы к мочеиспусканию.
Диагностика заболевания
- Сбор жалоб, история заболевания. Врач должен выяснить первый ли это случай цистита, характер болевых ощущений, лечился ли пациент ранее от цистита.

- Во время клинического осмотра может определяться болезненность при пальпации надлобковой области.
- УЗИ почек и мочевого пузыря показано при повторных эпизодах цистита. При цистите можно увидеть утолщённую, отёчную слизистую оболочку мочевого пузыря. Основная цель УЗИ при рецидивирующем цистите — исключить опухолевое поражение мочевого пузыря или наличие камня в предпузырной части мочеточника.
*Цистоскопию выполняют при рецидивирующем цистите и наличие крови в моче. Активный воспалительный процесс является противопоказанием для цистоскопии. При данной процедуре вводят катетер с оптическим оборудованием для оценки состояния слизистой мочевого пузыря.
- Лабораторные исследования. Основной метод диагностики — общий анализ мочи. При остром цистите будет выявляться повышение количества лейкоцитов, бактерий. Для определения возбудителя и подбора антибактериальной терапии выполняют бактериальный посев мочи и определение чувствительности к антибиотикам.
 При рецидивирующем цистите показано выполнение анализа отделяемого половых органов на инфекции, передающиеся половым путем, посев из влагалища для определения дисбиоза.
При рецидивирующем цистите показано выполнение анализа отделяемого половых органов на инфекции, передающиеся половым путем, посев из влагалища для определения дисбиоза.
Лечение
Цели лечения
- Восстановление нормального мочеиспускания
- Прекращение болевого синдрома
- Лечение инфекционного процесса
- Профилактика повторных эпизодов цистита
Образ жизни и вспомогательные средства
При цистите показана диета с исключением солёной, острой, раздражающей пищи, полный отказ от алкоголя, обильное питьё, не менее 2 литров жидкости в сутки.
Облегчить симптомы цистита может горячая ванна или грелка в надлобковой области.
При интерстициальном цистите показано выполнение упражнений Кегеля для укрепления мышц тазового дна.
Лекарства
- Антибактериальные препараты. Если у пациента впервые диагностирован острый бактериальный цистит, то назначают эмпирическую антибактериальную терапию, то есть без определения возбудителя, поскольку в таком случае возбудителем будет кишечная палочка или другие грамотрицательные микроорганизмы.
 Продолжительность антибактериальной терапии при неосложненном цистите составляет от 1 до 7 дней в зависимости от препарата, который подбирается с учетом возраста, сопутствующих состояний, наличия сахарного диабета. Терапия проводится в амбулаторных условиях.При тяжелом цистите, наличие крови в моче, лихорадке больному показана госпитализация и внутривенное введение антибактериальных препаратов.
Продолжительность антибактериальной терапии при неосложненном цистите составляет от 1 до 7 дней в зависимости от препарата, который подбирается с учетом возраста, сопутствующих состояний, наличия сахарного диабета. Терапия проводится в амбулаторных условиях.При тяжелом цистите, наличие крови в моче, лихорадке больному показана госпитализация и внутривенное введение антибактериальных препаратов. - Нестероидные противовоспалительные препараты помогут уменьшить симптомы воспаления, дискомфорт при мочеиспускании, болевые ощущения
- Кровоостанавливающие препараты при наличие крови в моче
- Пробиотики для поддержания нормальной микрофлоры кишечника на фоне антибактериальной терапии. Женщинам также показаны пробиотики для нормализации микрофлоры влагалища.
При лечении интерстициального цистита используют:
- Антидепрессанты. Некоторые антидепрессанты помогают облегчить болевой синдром.
- Антигистаминные препараты. Одним из механизмов развития интерстициального цистита может быть реакция по типу аллергической.
 Антигистаминные препараты помогают уменьшить воспаление.
Антигистаминные препараты помогают уменьшить воспаление. - Антибактериальные препараты
- Нестероидные противовоспалительные средства
- Опиоидные анальгетики. Иногда боль бывает настолько сильной и нестерпимой, что требуется назначение очень сильных обезболивающих препаратов.
- Пентосан полисульфат. Это специализированный дорогостоящий препарат, созданный для лечения интерстициального цистита. Механизм действия заключается в восстановлении специального защитного слоя слизистой мочевого пузыря.
Процедуры
- Во время острого воспаления какие-либо процедуры противопоказаны.
При хроническом: в том числе интерстициальном цистите применяют следующие процедуры:
- Физиотерапия лазером, ультразвуком, магнитотерапия, СВЧ, УВЧ. Основная цель физиотерапевтических процедур — расслабление мышечного тонуса
- Электростимуляция мочевого пузыря показана при выраженном болевом синдроме
- Внутрипузырный ионофорез — введение лечебных растворов в мочевой пузырь с помощью катетера под воздействием слабого тока, для лучшего проникновения лекарственных препаратов в ткани.

- Инъекции ботокса в мочевой пузырь — назначаются для лечения болевого синдрома при интерстициальном цистите.
- БОС-терапия для укрепления мышц тазового дна
Хирургические операции
К хирургическому лечению прибегают при выявлении в ходе цистоскопии патологически измененных участков слизистой мочевого пузыря — лейкоплакии. В таком случае выполняют лазерную или электрокоагуляцию пораженной области.
При интерстициальном цистите к операции прибегают в крайнем случае, при неэффективности других методов лечения. Чаще всего выполняют операцию по отведению мочи и созданию искусственного резервуара для хранения мочи.
Восстановление и улучшение качества жизни
Пациенты с острым бактериальном циститом могут вернуться к привычной жизни уже через несколько дней от начала лечения. Пациенты с хроническим циститом могут избежать повторных эпизодов воспаления при соблюдении всех врачебных рекомендаций
Возможные осложнения
- Пиелонефрит — инфекционное воспаление почек, риск его развития возникает при неправильно пролеченном цистите, если пациент прекратил антибактериальную терапию раньше срока.

- Гематурия — кровь в моче. Кроветечение из мочевого пузыря характерно для лучевого цистита, лекарственного цистита и цистита в результате медицинских манипуляций. При возникновении данного осложнения показана срочная госпитализация
Профилактика
Для профилактики цистита рекомендуется пить достаточное количество жидкости, не менее 2 литров в сутки, вовремя опорожнять мочевой пузырь.
Женщинам обязательно опорожнять мочевой пузырь и подмываться после полового контакта.
Обязательно пользоваться барьерной контрацепцией.
Переохлаждение не приводит к циститу, но может спровоцировать рецидив хронического цистита.
Прогноз
Прогноз благоприятный при отсутствие сопутствующих заболеваний, при назначении корректной антибактериальной терапии. Хронический цистит с частыми рецидивами может быть излечен, если пациент будет соблюдать все рекомендации по лечению и профилактике.
Какие вопросы нужно задать врачу
- Что делать чтобы избежать цистита в будущем?
- Как часто надо сдавать анализ мочи при хроническом цистите?
- Может ли цистит возникнуть после незащищенного полового акта?
- Помогает ли клюквенный сок при цистите?
- Чем опасен цистит во время беременности?
- Какие существуют возможности лечения?
Список использованной литературы
- Pathology of Cystitis.
 (2019, October 19).
(2019, October 19). - Интерстициальный цистит — Патология мочеполовой системы. (n.d.)
- Рекомендации по лечению урологических инфекций.Европейская ассоциация урологов, 2011.С.115
Цистит
С этим неприятным заболеванием хотя бы раз в жизни сталкивалась практически каждая женщина. В целом цистит можно смело назвать женской болезнью, потому что мужчины практически им не болеют.
Это объясняется особенностями женской физиологии и анатомии: во-первых, у женщины короткий, до 5см, мочеиспускательный канал (а значит, бактериям, легче попасть в мочевой пузырь), а во-вторых, анус, влагалище и мочеиспускательный канал расположены очень близко друг к другу, что способствует легкому «перемещению» инфекций.
Цистит
Причины
Факторы, предрасполагающие к возникновению цистита, условно можно разделить на две группы: биологические и поведенческие.
К биологическим относятся: врожденные аномалии мочеполовых путей, частые мочевые инфекции в детстве, соматические болезни (сахарный диабет), недержание мочи, пролапс гениталий. Среди
В большинстве случаев цистит вызывается бактериальной флорой, в частности, небезызвестной кишечной палочкой, которая живет в нижнем отделе кишечника человека. Благодаря наличию «жгутиков», бактерия довольно легко перемещается и крепится на слизистых оболочках. Кроме того, цистит могут вызывать стрептококки и стафилококки и другая бактериальная флора. Отдельным пунктом нужно выделить инфекции, передающиеся половым путем (хламидии, уреаплазмы, микоплазмы, трихомонады и др. ), которые прежде всего поражают половые органы, но из влагалища могут проникать в мочеиспускательный канал и провоцировать воспаление мочевого пузыря .
Кроме того, цистит могут вызывать стрептококки и стафилококки и другая бактериальная флора. Отдельным пунктом нужно выделить инфекции, передающиеся половым путем (хламидии, уреаплазмы, микоплазмы, трихомонады и др. ), которые прежде всего поражают половые органы, но из влагалища могут проникать в мочеиспускательный канал и провоцировать воспаление мочевого пузыря .
Также циститы могут быть обусловлены воздействием лучевой терапии в процессе лечения онкологической патологии.
Симптомы цистита характерны также для другого заболевания – лейкоплакии мочевого пузыря (видоизменение слизистой оболочки шейки мочевого пузыря). Возникают участки, не защищающие стенки мочевого пузыря от активного воздействия компонентов мочи, что вызывает хроническое воспаление.
Здесь важно выявить и дифференцировать лейкоплакию, поскольку в данном случае нужно другое лечение.
Переохлаждение, которое многие женщины считают основной причиной цистита, само по себе не может вызывать заболевание. Однако это общая стрессовая ситуация для организма, которая вызывает снижение иммунитета и, как следствие, размножение бактерий происходит гораздо быстрее и легче, что и приводит к воспалительному процессу.
Однако это общая стрессовая ситуация для организма, которая вызывает снижение иммунитета и, как следствие, размножение бактерий происходит гораздо быстрее и легче, что и приводит к воспалительному процессу.
Свои особенности имеет послеродовый цистит. Во время родов, при прохождении плода через родовые пути, нарушается кровоснабжение и иннервация органов малого таза, в том числе и мочевого пузыря, что также может способствовать развитию инфекции. Кроме того, после родов в организме изменяется гормональный фон (начинают «работать» другие гормоны), соответственно, происходит перестройка иммунитета, ослабляются защитные силы организма и на этом фоне может возникать воспаление и цистит.
Симптомы
Симптомы острого и хронического цистита схожи, только в первом случае они будут более ярко выражены. Это:
-повышение температуры тела ;
– боли внизу живота;
– учащенные позывы к мочеиспусканию;
-«ложные» позывы и мочеиспускание малыми порциями;
– боли, рези, дискомфорт во время мочеиспускания;
– жжение в области наружных половых органов.
При отсутствии лечения или несвоевременном лечении инфекция может «подниматься» выше, вызывая симптомы восходящего пиелонефрита (воспалительного процесса в почках), который часто требует серьезного лечения в условиях стационара.
Диагностика
Диагностика острого цистита в случае своевременного обращения к специалисту не составляет труда. Врач-уролог, просто выслушав жалобы женщины и посмотрев на ее анализ мочи, без труда поставит диагноз и назначит лечение.
С хроническим циститом дело обстоит сложнее, поскольку течение болезни может быть разным, а клиника зачастую стертой и неявной. В этом случае требуются дополнительные обследования: посев мочи на микрофлору с определением чувствительности к антибиотикам и цистоскопия (осмотр слизистой оболочки мочевого пузыря специальными оптическими инструментами). Такой осмотр позволяет оценить состояние слизистой оболочки, выраженность воспалительного процесса, выявить наличие других болезней мочевого пузыря (к примеру, лейкоплакии).
Лечение
Лечение цистита предполагает комплексный подход. Обязательно назначаются антибиотики, спазмолитические и обезболивающие препараты, растительные мочегонные средства. Пациентке рекомендуется пить много жидкости, соблюдать половой покой и строгую диету, тщательно следить за гигиеной половых органов. Адекватное лечение избавляет женщину от проявлений цистита в течение первых трех суток.
Женщины должны понимать, что симптомы цистита требуют обращения к врачу, самолечение здесь недопустимо, поскольку это может привести к хронизации процесса и ухудшает течение заболевания. Только специалист может назначить правильное лечение.
При возникновении неприятных симптомов женщина может обращаться не только к урологу, но и к гинекологу, они также имеют опыт лечения цистита . Если же ситуация сложная, то гинеколог направит пациентку к урологу.
Чаще всего цистит лечится амбулаторно, только в сложных случаях (к примеру, геморрагический цистит – выделение с мочой крови) иногда требуется госпитализация для уточнения диагноза и лечения.
Профилактика
Если женщина подвержена хроническому циститу, она должна уделять особое внимание профилактическим мероприятиям, которые помогут избежать рецидивов. Прежде всего, необходимо:
– избегать переохлаждений;
– не терпеть позывы к мочеиспусканию;
– полностью опорожнять мочевой пузырь;
– соблюдать правила личной гигиены;
– не носить синтетическое и обтягивающее белье;
– соблюдать диету (избегать употребления острых, копченых и соленых блюд, крепкого кофе и алкоголя). Диета необходима, поскольку любая острая пища и алкоголь являются своеобразной пищевой провокацией, которая способна обострить воспалительный процесс в организме.
Цистит и беременность
У будущих мам цистит может протекать в более тяжелой форме, поскольку увеличенная матка сдавливает мочеточники и мочевой пузырь, что иногда может приводить к застою мочи, неполному опорожнению мочевого пузыря и способствовать обострению инфекции. Сложности лечения связаны с тем, что большинство антибиотиков противопоказаны при беременности, особенно в первом триместре, поэтому для начала назначается лечение без антибиотиков, а если оно не приносят эффекта – в строгих дозировках назначаются разрешенные во время беременности антибактериальные препараты. В послеродовом периоде для лечения используются препараты, совместимые с лактацией.
Сложности лечения связаны с тем, что большинство антибиотиков противопоказаны при беременности, особенно в первом триместре, поэтому для начала назначается лечение без антибиотиков, а если оно не приносят эффекта – в строгих дозировках назначаются разрешенные во время беременности антибактериальные препараты. В послеродовом периоде для лечения используются препараты, совместимые с лактацией.
Врач-уролог (заведующий отделением дневного пребывания)
Бельчиков Ю. В.
Формы хронического цистита
Автор: Андреева Е. А., ветеринарный врач-терапевт Ветеринарной клиники доктора Сотникова, г. Санкт- Петербург, ул. Репищева, 13, 2019 г.Сокращения: ИМП – инфекция мочевыводящих путей, МП – мочевой пузырь, ГАК – гиперадренокортицизм, ХБП – хроническая болезнь почек, НПВС – нестероидные противовоспалительные препараты, ГКС – глюкокортикостероиды.
Цистит – наиболее распространенная патология нижних отделов мочевыводящих путей. В своей практике ветеринарный врач встречается с различными формами циститов: поверхностными, интерстициальными, полипоидными, эмфизематозными, некротизирующими и другими.
В своей практике ветеринарный врач встречается с различными формами циститов: поверхностными, интерстициальными, полипоидными, эмфизематозными, некротизирующими и другими.
Чаще всего у собак и кошек возникают бактериальный цистит, стерильный интерстициальный (идиопатический) цистит и контактный цистит (обычно на фоне присутствия уролитов в мочевом пузыре). Наиболее опасными считаются бактериальные циститы, так как они могут приводить к самым тяжелым последствиям.
Бактериальный цистит происходит на фоне колонизации бактериями нижних отделов мочевыводящих путей. Организм обладает рядом защитных механизмов, препятствующих проникновению бактерий в мочевой пузырь и их закреплению на слизистой оболочке (табл. 1). Инфекционный процесс развивается при нарушении одного или нескольких механизмов защиты. В редких случаях высоковирулентные патогены могут преодолевать неповрежденные защитные механизмы.
К нарушению защитных механизмов мочевыводящих путей могут приводить так называемые предрасполагающие факторы, которые делятся на структурные и метаболические.

Факторы риска развития ИМП
Анатомические нарушения мочеполовой системы, предрасполагающие к ИМП:- Остаточный урахус может являться резервуаром для застойной мочи, иметь поврежденный гликозаминогликановый (ГАГ) слой и содержать микроабсцессы.
- Изменение конфигурации стенки МП. Полипоидный цистит, неоплазия стенки мочевого пузыря или уретры, уролиты могут являться резервуарами для микроорганизмов, где антибиотики часто не могут достичь своей терапевтической концентрации.
- Около 40 % собак, получающих длительную кортикостероидную терапию (6 месяцев и более), имеют ИМП.
- Наибольший риск – у сук и кастрированных кобелей.
- Многие пациенты не имеют ярко выраженных клинических проявлений ИМП, осадок мочи может не выявлять признаков наличия воспаления.
- Необходим посев мочи для постановки диагноза.
- ИМП возникает у 46 % собак с ГАК.

- Многие пациенты не имеют ярко выраженных клинических проявлений ИМП, осадок мочи может не выявлять признаков наличия воспаления.
- Необходим посев мочи для постановки диагноза.
- ИМП развивается примерно у 12 % кошек.
- Рекомендуется посев мочи, так как ИМП часто протекает без ярко выраженных симптомов.
- ИМП возникает у 37 % собак и у 12 % кошек.
- Многие пациенты не имеют ярко выраженных клинических проявлений ИМП, осадок мочи может не выявлять признаков наличия воспаления.
- Необходим посев мочи для постановки диагноза.
- ИМП развивается примерно у 30 % животных с ХБП, обычно в течение 1 года после постановки диагноза.
- Чаще выделяется E. coli.
- ИМП может быть фактором, способствующим прогрессированию ХБП.
- Результат посева мочи, собранной методом цистоцентеза, может быть отрицательным.

- Бактерии могут локализоваться в стенке мочевого пузыря или на поверхности уролита. Для выявления возбудителя рекомендуется проводить посев слизистой оболочки и/или уролита.
- Бактерии заносятся в мочевой пузырь во время проведения катетеризации уретры.
- Единичный эпизод катетеризации у сук приводит к ИМП в 20 % случаев в течение первых 3 дней.
- Бактерии могут мигрировать как по просвету катетера, так и между катетером и стенкой уретры, поэтому ИМП может развиваться даже при использовании закрытой системы для сбора мочи.
- Развитие инфекции возрастает в разы при использовании антибиотика одновременно с установленным уретральным катетером. Более того, выделяемые после извлечения катетера бактерии, как правило, оказываются устойчивыми к данному антибактериальному препарату.
- При застое мочи происходит перерастяжение стенок мочевого пузыря, что приводит к ишемии и микроразрывам слизистой оболочки.

- Слабая струя мочи не производит адекватного вымывания бактерий из проксимального отдела уретры.
- Пиодермия вульварных складок становится дополнительным источником инфекции.
- Химиотерапия.
- Иммуносупрессия.
- Нарушение защитных механизмов слизистой оболочки.
- Нарушение мочеиспускания.
- Гиперплазия клитора (особенно у грейхаундов).
- Промежностная уретростомия (особенно у собак).
 1).
1).При уролитиазе происходит контактное повреждение слизистой оболочки мочевого пузыря. Постоянное повреждающее воздействие приводит к развитию хронического воспаления, а также может предрасполагать к развитию инфекции вследствие нарушения защитных механизмов мочевого пузыря.
Чтобы разобраться, что происходит при остром воспалении и, что более важно в рамках данной темы, при хронизации данного процесса, нужно вспомнить этапы протекания воспалительной реакции.
Воспаление состоит из нескольких этапов: повреждение, удаление поврежденных тканей и повреждающих агентов, пролиферация (заживление).
После повреждения тканей происходит вазодилатация. В результате замедляется скорость кровотока в участке воспаления, возникает экссудация плазмы, протеина, фибриногена и клеточных элементов в межклеточное пространство. Продукция цитокинов и хемокинов клетками воспаления регулирует силу воспалительного процесса, нейтрофилы осуществляют фагоцитоз и выделение лизосом в экссудат, что приводит к локальному повреждению тканей.

Фаза восстановления начинается в ранний период и заканчивается только после полного устранения воспалительного агента. В эту фазу происходит восстановление базальной мембраны, осуществляется реэпителизация участков с незначительным повреждением тканей, крупные дефекты закрываются соединительной тканью (фиброзируются).
Если в острую фазу не удается устранить источник повреждения тканей, происходит хронизация процесса.
Хроническое воспаление характеризуется протеканием двух конкурентных процессов: клеточной инфильтрацией и фиброплазией в попытке изолировать и элиминировать этиологический фактор.
Если устранить воспаление не удается, этиологический фактор изолируется различными путями, в том числе путем «заключения» в коллаген, продуцируемый фибробластами. Со временем соединительная ткань подвергается разрастанию, развивается фиброз. Таким образом, в мочевом пузыре формируется так называемый гиперпластический цистит, клиническим проявлением которого является образование полипов на стенке пузыря.
В гуманной медицине описано несколько этапов прогрессирования гиперпластического цистита (рис. 2):
- Полипоидный цистит (нормальный или гиперплазированный уротелий, выраженный воспалительный отек собственной пластинки слизистой оболочки).
- Папиллярный цистит или фиброэпителиальный полип (гиперплазия уротелия, выраженный фиброз).
- Буллезный цистит (выраженный отек собственной пластинки).
Также формами гиперпластического цистита являются интерстициальный и фолликулярный циститы (рис. 3).
Интерстициальный цистит развивается при стерильном воспалении мочевого пузыря и характеризуется инфильтрацией собственной пластинки воспалительным экссудатом, изъязвлением и нарушением целостности уротелия.
Фолликулярный цистит является еще одной формой тяжелого бактериального воспаления и характеризуется скоплением лимфоцитов в виде лимфоидных фокусов в слизистом и подслизистом слоях уротелия.
При воздействии крайне агрессивного агента может преобладать фаза повреждения и некроза тканей, что приводит к некрозу слизистой оболочки, а в редких случаях – к некрозу всей стенки мочевого пузыря.
 Подобным течением нередко характеризуется цистит, вызванный микроорганизмами Corynebacterium urealyticum (рис. 4).
Подобным течением нередко характеризуется цистит, вызванный микроорганизмами Corynebacterium urealyticum (рис. 4). Как правило, коринебактерии заселяются на сильно поврежденную ранее стенку мочевого пузыря, например после длительной бактериальной инфекции, не поддающейся или не подвергавшейся лечению, или у пациента с атонией мочевого пузыря. Частыми осложнениями коринебактериальной инфекции становятся некроз и отслоение слизистой оболочки мочевого пузыря. Также коринебактерии являются уреазопродуцирующими микроорганизмами, поэтому такая инфекция, помимо развития некротизирующего цистита, характеризуется инкрустрацией уротелия с образованием плотных струвитных бляшек на поверхности эпителия, развитием струвитного уролитиаза (рис. 5, 6).
Лечение
Поскольку наиболее важной причиной развития хронического цистита является нарушение защитных механизмов мочевыводящей системы, основной задачей терапии становится их восстановление.Достигается это в первую очередь за счет устранения основного повреждающего фактора, чего зачастую бывает достаточно при лечении острых циститов.
 Если же речь идёт о хроническом процессе, важной задачей становится создание условий, при которых восстановление защитных механизмов становится возможным. Это достигается за счет прекращения воздействия повреждающего фактора на достаточное для восстановления время (этим, в частности, обусловливается длительная антибиотикотерапия при лечении хронических уроциститов).
Если же речь идёт о хроническом процессе, важной задачей становится создание условий, при которых восстановление защитных механизмов становится возможным. Это достигается за счет прекращения воздействия повреждающего фактора на достаточное для восстановления время (этим, в частности, обусловливается длительная антибиотикотерапия при лечении хронических уроциститов).Краеугольным камнем лечения ИМП является антибиотикотерапия. Подбор антибиотика у пациента с хроническим бактериальным уроциститом осуществляется исключительно на основании бактериологического посева мочи, взятой методом цистоцентеза. Антибиотикотерапию проводят от 14 дней до 6 месяцев, иногда дольше, если в ближайшее время после окончания курса антибиотика наблюдался рецидив бактериального уроцистита. В подобном случае наряду с антибиотикотерапией обязательно проводится дополнительная диагностика, направленная на выявление факторов, предрасполагающих к развитию инфекции (структурные аномалии, иммуносупрессия и т.
 д.).
д.). Необходимо помнить, что при значимом повреждении стенки микрофлора может меняться на устойчивую к применяемому на данный момент антибиотику даже в процессе антибактериального лечения. В связи с этим у хронических пациентов рекомендуется контролировать стерильность мочи как в процессе терапии, так и после ее окончания.
Контроль стерильности мочи при проведении антибиотикотерапии нужно осуществлять:
- через 3–5 дней от начала приема антибиотика;
- ежемесячно во время применения антибиотиков;
- перед окончанием курса антибиотикотерапии;
- через 5–7 дней после окончания антибиотикотерапии.
Для коррекции стерильного гиперпластического цистита применяются стероидные или нестероидные противовоспалительные препараты. Автор статьи в качестве терапии первой линии обычно использует такие НПВС, как Мелоксикам или Робенакоксиб, с длительностью курса 14–21 день.
 Кортикостероиды применяются автором в случае неэффективности НПВС из-за более выраженных побочных действий ГКС.
Кортикостероиды применяются автором в случае неэффективности НПВС из-за более выраженных побочных действий ГКС. При уролитиазе часто достаточной мерой считается удаление уролитов, хотя иногда остаточный гиперпластический цистит требует терапии антибиотиками или противовоспалительными препаратами. Краеугольным камнем терапии при этом является спектральный анализ уролита, позволяющий проводить терапию, направленную на профилактику рецидивирования.
Сложной задачей для клинициста может стать лечение уроцистита, сопровождающегося некрозом слизистой оболочки мочевого пузыря. Многим подобным пациентам необходимо проводить цистотомию с последующим удалением некротизированной и инкрустрированной слизистой оболочки, так как она является резервуаром для инфекции. Не проведенная вовремя операция может привести к рецидивирующей обструкции уретры, а иногда и к тотальному некрозу стенки мочевого пузыря. Однако некоторые пациенты полностью выздоравливают при проведении адекватной антибиотикотерапии.
 В связи с этим, пожалуй, самой сложной задачей является принятие решения о необходимости проведения цистотомии у пациентов с некрозом слизистой оболочки.
В связи с этим, пожалуй, самой сложной задачей является принятие решения о необходимости проведения цистотомии у пациентов с некрозом слизистой оболочки.Отдельного внимания заслуживает коринебактериальная инфекция. Данные микроорганизмы часто имеют высокую устойчивость к антибактериальным препаратам. Иногда при подтитровке антибиотиков выявляется отсутствие чувствительности ко всем представленным агентам. В таком случае антибиотиком выбора является ванкомицин, дающий хорошие клинические результаты при лечении инфекции, вызванной Corynebacterium urealyticum.
Поддерживающая терапия
Эффективность поддерживающей терапии при лечении хронических уроциститов является спорной, так как большинство методов не имеет доказанной эффективности. Однако ведение пациентов с тяжелыми рецидивирующими уроциститами нередко становится трудной задачей для врача.В подобных случаях могут использоваться следующие методы поддерживающей терапии:
- Коррекция предрасполагающих метаболических и структурных нарушений (эпизиопластика при наличии рецессии вульвы у сук).

- Избегание (по возможности) катетеризаций уретры, проведения уретростомии у собак.
- Увеличение объема потребляемой животным жидкости.
- Закисляющие препараты (экстракт клюквы).
- Пробиотики.
- Омега жирные кислоты.
- D-манноза.
- Обработка наружных половых органов растворами антисептиков.
- Разрешение клинических признаков, посев мочи стерильный. Так происходит в большинстве случаев.
- Клинические признаки разрешаются, а затем возвращаются. Положительный посев мочи:
- А. Реинфекция, новые бактерии (инфекция по причине нарушения защитных механизмов).
- Б. Рецидив или хроническая инфекция:
- Та же бактерия с той же чувствительностью (антибиотик неэффективен):
- Организмы могут сохраняться в биопленках.
- Антибиотики не достигают микроорганизмов.

- Те же организмы с приобретенной устойчивостью.
- В. Суперинфекция – предыдущие организмы уничтожены, но появились новые.
- Клинические признаки сохраняются (с положительным или отрицательным культивированием):
- А. Неверный диагноз (стерильное воспаление).
- Б. ИМП наслоилась на новообразование.
- В. Суперинфекция.
- Bartges J., Polzin D. J. Nephrology and Urology of Small Animals, 2011.
- Chow D. J., Dibatola S. P., Schenck P. Canine and feline nephrology and urology, 2011.
- Aughey E., Frye F. L. Comparative Veterinary Histology with Clinical Correlates, 2001.
- Eurell J. A., Frappier B. L. Dellmann’s Textbook of Veterinary Histology, 6th Edition, 2006.
- Bacha W., Bacha L. Color Atlas of Veterinary Histology, 2nd Edition, 2000.
- Grauer G. F. Current thoughts on pathophysiology and treatment of feline idiopathic cystitis, 2013.

- Brooks C. W. The pet health library. Feline idiopathic cystitis, 2009.
- Martinez I., Mattoon J. S., Eaton K. A., Chew D. J., DiBartola S. P. Polypoid cystitis in 17 dogs (1978-2001). J Vet Intern Med, 2003.
- Ruiz G., et al. Polypoid cystitis in a male entire springer spaniel puppy. Vet Rec Case Rep, 2018.
- Humphrey P. A. Polypoid/papillary cystitis. J Urol, 2013.
- Patrick D. J., Fitzgerald S. D., et al. Classification of Canine Urinary Bladder Urothelial Tumours Based on the World Health Organization/International Society of Urological Pathology Consensus Classification. J Comp Path, 2006.
- Galemore E., Labato M. A. Recurrent Hematuria in a Dog. Clin Brief, 2016.
- Sul R. M., Hammond G., Pratschke K. Follicular cystitis in a dog. Vet Rec Case Rep, 2014.
- Fuentealba I. C., Illanes O. G. Eosinophilic cystitis in 3 dogs. Can Vet J Volume, 2000.
- Ozaki K., Nakahara Y.
 , Narama I. Polypoid Eosinophilic Cystitis with Pseudosarcomatous Proliferative Tissue in a Dog. J Vet Med Sci, 2008.
, Narama I. Polypoid Eosinophilic Cystitis with Pseudosarcomatous Proliferative Tissue in a Dog. J Vet Med Sci, 2008. - Salem N., Salem L., et al. Corynebacterium urealyticum: a comprehensive review of an understated organism. Infect Drug Resist, 2015.
- Weese J. S., Blondeau J., et al. International Society for Companion Animal Infectious Diseases (ISCAID) guidelines for the diagnosis and management of bacterial urinary tract infections in dogs and cats. The Veterinary Journal, 2019.
— ГБУ «КОКБ» Курганская областная клиническая больница — Официальный сайт
20 тысяч пациентов
ежегодно доверяют нам заботу о своем здоровье и проходят лечение в стационаре
10 тысяч операций
ежегодно выполняется в КОКБ, многие из которых уникальны
600 пациентов в день
обращаются в областную консультативную поликлинику, прием
проводится по 25 специальностям
1251 сотрудников
сегодня работает в КОКБ, в том числе 188 врачей и 534 средних медицинских работников
6
докторов
медицинских наук
18 кандидатов медицинских наук, 8 заслуженных врачей РФ трудятся сегодня к КОКБ
72,9% врачей
имеют высшую и первую категорию
6 корпусов
больничный городок состоит из 6 корпусов, хозяйственных служб
19
специализированных
отделений
в состав больницы входят 19 отделений на 516 коек
4
сертифицированные
лаборатории
Все виды анализов с использованием современного оборудования
1865
электронных
листков нетрудоспособности
выдано за 2019 год
3 врача
ГБУ «КОКБ» в 2019 году удостоились награды «Лучший врач года»
24 врача
ГБУ «КОКБ» являются главными внештатными специалистами Департамента здравоохранения Курганской области
Диагностика и лечение острого неосложненного цистита
1. Nicolle LE.
Эпидемиология инфекции мочевыводящих путей. Инфекция Мед .
2001; 18: 153–162 ….
Nicolle LE.
Эпидемиология инфекции мочевыводящих путей. Инфекция Мед .
2001; 18: 153–162 ….
2. Гупта К., Скоулз Д, Штамм МЫ. Увеличение распространенности устойчивости к противомикробным препаратам среди уропатогенов, вызывающих у женщин острый неосложненный цистит. JAMA . 1999. 281 (8): 736–738.
3. Colgan R, Китинг К., Дугуи М. Исследование бремени симптомов у женщин с неосложненными инфекциями мочевыводящих путей. Клиническое исследование лекарственных средств . 2004. 24 (1): 55–60.
4. Фоксман Б. Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Ам Дж. Мед . 2002; 113 (приложение 1А): 5С – 13С.
5. Nicolle L;
Комитет по рекомендациям AMMI Canada.
Осложненная инфекция мочевыводящих путей у взрослых. Может ли заразить Dis Med Microbiol .
2005.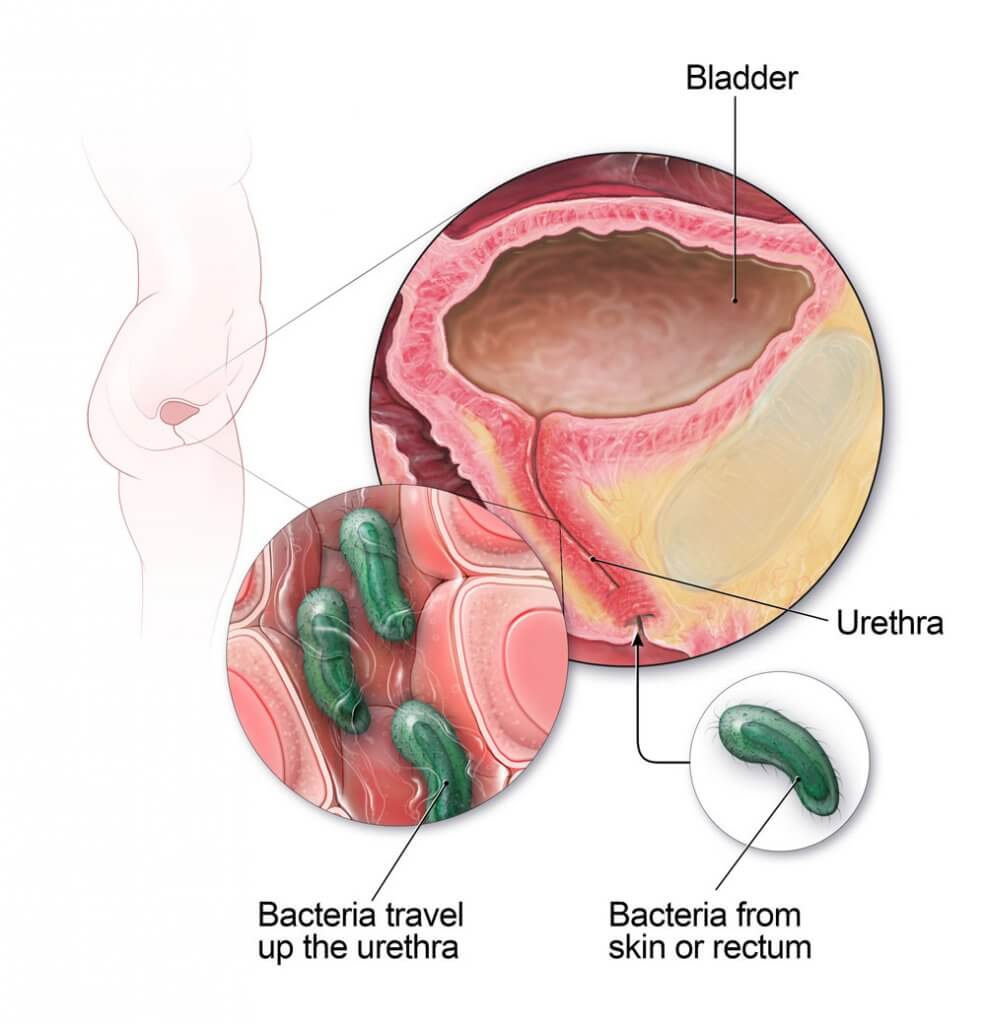 16 (6): 349–360.
16 (6): 349–360.
6. Бент S, Налламоту Б.К., Симел ДЛ, Фин С.Д., Святой С.У этой женщины острая неосложненная инфекция мочевыводящих путей? JAMA . 2002. 287 (20): 2701–2710.
7. Hooton TM, Скоулз Д, Хьюз JP, и другие. Проспективное исследование факторов риска симптоматической инфекции мочевыводящих путей у молодых женщин. N Engl J Med . 1996. 335 (7): 468–474.
8. Гупта К., Hooton TM, Робертс П.Л., Штамм МЫ. Лечение неосложненных рецидивирующих инфекций мочевыводящих путей у молодых женщин по инициативе пациента. Энн Интерн Мед. . 2001. 135 (1): 9–16.
9. Барри ХК,
Хикнер Дж,
Эбелл MH,
Эттенхофер Т.
Рандомизированное контролируемое испытание телефонного ведения пациентов с подозрением на инфекции мочевыводящих путей у женщин. Дж Фам Прак .
2001. 50 (7): 589–594.
10. Штамм WE. Инфекция мочеиспускательного канала. В: Root RK, Waldvogel F, Corey L, Stamm WE. Клинические инфекционные болезни: практический подход. Нью-Йорк, Нью-Йорк: издательство Оксфордского университета; 1999: 649–656.
11. Колган Р., Хайнер С., Чу С. Неосложненные инфекции мочевыводящих путей у взрослых. В: Grabe M, Bishop MC, Bjerklund-Johansen, et al., Eds. Руководство по урологическим инфекциям. Арнем, Нидерланды: Европейская ассоциация урологов; 2009: 11–38.
12. Брэдбери С.М. Сбор образцов мочи в общей практике: чистить или не чистить? J R Coll Gen Pract . 1988. 38 (313): 363–365.
13. Лифшиц Э., Крамер Л. Амбулаторный посев мочи: имеет ли значение методика сбора? Arch Intern Med .2000. 160 (16): 2537–2540.
14. Штамм WE. Критерии диагностики инфекции мочевыводящих путей и оценки терапевтической эффективности. Инфекция . 1992; 20 (приложение 3): S151 – S154.
15. Кунин СМ.
Рекомендации по инфекциям мочевыводящих путей. Обоснование выделения отдельной страты для пациентов с «малочисленной» бактериурией. Инфекция .
1994; 22 (приложение 1): S38 – S40.
Кунин СМ.
Рекомендации по инфекциям мочевыводящих путей. Обоснование выделения отдельной страты для пациентов с «малочисленной» бактериурией. Инфекция .
1994; 22 (приложение 1): S38 – S40.
16. Гупта К., Hooton TM, Набер К.Г., и другие.Международные клинические практические рекомендации по лечению острого неосложненного цистита и пиелонефрита у женщин: обновление 2010 г., подготовленное Американским обществом инфекционистов и Европейским обществом микробиологии и инфекционных заболеваний. Clin Infect Dis . 2011; 52 (5): e103 – e120.
17. Залманович Трестиоряну А, Зеленый H, Пол М, Яфэ Дж, Лейбовичи Л. Противомикробные средства для лечения неосложненной инфекции мочевыводящих путей у женщин. Кокрановская база данных Syst Rev . 2010; (10): CD007182.
18. Mehnert-Kay SA.
Диагностика и лечение неосложненных инфекций мочевыводящих путей. Am Fam Врач .
2005. 72 (3): 451–456.
Am Fam Врач .
2005. 72 (3): 451–456.
19. Американский колледж акушеров и гинекологов. Практический бюллетень ACOG № 91: лечение инфекций мочевыводящих путей у небеременных женщин. Акушерский гинекол . 2008. 111 (3): 785–794.
20. Гупта К., Hooton TM, Робертс П.Л., Штамм МЫ.Краткосрочный курс нитрофурантоина для лечения острого неосложненного цистита у женщин. Arch Intern Med . 2007. 167 (20): 2207–2212.
21. Джепсон Р.Г., Михальевич Л, Крейг Дж. Клюква для лечения инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 2000; (2): CD001322.
22. Коричневый ПД, Фриман А, Фоксман Б. Распространенность и предикторы устойчивости к триметоприм-сульфаметоксазолу среди уропатогенных изолятов Escherichia coli в Мичигане. Clin Infect Dis . 2002. 34 (8): 1061–1066.
23. Metlay JP,
Стром БЛ,
Аш Д. А.
Предыдущее воздействие антимикробных препаратов: фактор риска резистентных к триметоприму-сульфаметоксазолу инфекций мочевыводящих путей. J Antimicrob Chemother .
2003. 51 (4): 963–970.
А.
Предыдущее воздействие антимикробных препаратов: фактор риска резистентных к триметоприму-сульфаметоксазолу инфекций мочевыводящих путей. J Antimicrob Chemother .
2003. 51 (4): 963–970.
24. Бурман В.Дж., Бриз ЧП, Мюррей БЭ, и другие. Обычная и молекулярная эпидемиология устойчивости к триметоприму-сульфаметоксазолу среди изолятов Escherichia coli в моче. Ам Дж. Мед . 2003. 115 (5): 358–364.
25. Colgan R, Джонсон-младший, Кусковский М, Гупта К. Факторы риска резистентности к триметоприму-сульфаметоксазолу у пациентов с острым неосложненным циститом. Противомикробные агенты Chemother . 2008. 52 (3): 846–851.
Лечение бактериального цистита — Сообщество мочевого пузыря и кишечника
Большинство легких случаев бактериального цистита проходят в течение нескольких дней без необходимости какого-либо лечения. Есть способы справиться с этим состоянием самостоятельно в домашних условиях или ваш терапевт может прописать антибиотики. Если у вас никогда не было цистита и вы не уверены, связаны ли ваши симптомы с циститом или они серьезны, обратитесь к своему терапевту.
Если у вас никогда не было цистита и вы не уверены, связаны ли ваши симптомы с циститом или они серьезны, обратитесь к своему терапевту.
Консервативные методы лечения
Безрецептурные обезболивающие
Стандартная доза парацетамола или ибупрофена может помочь облегчить любую боль в мочевом пузыре. Некоторые лекарства, в том числе обезболивающие, подходят не всем, поэтому убедитесь, что вам безопасно использовать эти типы обезболивающих.
Питьевая вода
Считается, что обильное питье воды помогает вывести бактерии из мочевого пузыря, и некоторые люди считают, что это помогает облегчить их симптомы.
Клюквенный сок
Были проведены исследования, чтобы выяснить, может ли клюквенный сок помочь предотвратить цистит, однако на данный момент недостаточно доказательств, подтверждающих эти утверждения. Некоторые люди считают, что клюквенный сок может уменьшить их симптомы. Важно не пить клюквенный сок, если у вас интерстициальный цистит, так как уровень кислотности может еще больше раздражать мочевой пузырь.
Бикарбонат натрия и цитрат калия
Их можно купить в аптеке в аптеке, они снижают уровень кислотности мочи, что помогает уменьшить жжение, вызванное циститом.
ЛЕКАРСТВЕННОЕ СРЕДСТВО
Антибиотики
Если ваши симптомы серьезны или длятся более нескольких дней, ваш терапевт может назначить антибиотики, чтобы избавиться от инфекции. Если вы страдаете рецидивирующим циститом, ваш терапевт может назначить вам более длительный курс приема антибиотиков в низких дозах, чтобы предотвратить возвращение инфекции.
ИНФОРМАЦИЯ НА ДАННОЙ СТРАНИЦЕ ЯВЛЯЕТСЯ ТОЛЬКО РУКОВОДСТВОМ. ВАЖНО, ЧТОБЫ ПЕРЕД ЛЮБЫМИ ПРОЦЕДУРАМИ ОБРАЩАТЬСЯ С ВАШИМ ВОПРОСОМ ИЛИ КВАЛИФИЦИРОВАННЫМ ПРОФЕССИОНАЛОМ.
Дополнительную информацию и файлы для загрузки можно найти в разделе справки и информации.Жизнь с заболеванием мочевого пузыря может повлиять на вас эмоционально и социально; иногда бывает полезно поговорить с людьми, которые понимают вашу ситуацию. Форум сообщества мочевого пузыря и кишечника доступен 24 часа в сутки и позволит вам связаться с теми, кто разделяет ваше состояние. Начните свою тему сегодня или просто следите за тем, что вас интересует.
Начните свою тему сегодня или просто следите за тем, что вас интересует.
Лечение неосложненного цистита
Фарм США . 2013; 38 (8): 34-37.РЕФЕРАТ: Мочевой инфекции тракта относительно часто встречаются у женщин.Их можно классифицировать как несложные, так и сложные в зависимости от анатомии и физиология мочевыводящих путей. Цистит — это инфекция мочевого пузыря. с которыми можно справиться с помощью рецептурных лекарств, а также стратегии без рецепта. Текущие рекомендации Инфекционного Американское общество болезней рекомендует несколько краткосрочных и долгосрочных схемы лечения антибиотиками для лечения неосложненного цистита. Профилактический стратегии ведения пациентов с рецидивирующим циститом также имеется в наличии.
Инфекции мочевыводящих путей (ИМП) можно разделить на
несложный и сложный в зависимости от анатомических и
патофизиологические элементы мочевыводящих путей. 1 Инфекция интактного нормально функционирующего тракта классифицируется как неосложненная инфекция. 1 Если есть какие-либо аномалии мочевыводящих путей, такие как непроходимость или
пациент предрасположен к ИМП, тогда инфекция классифицируется как
сложный. 1 Кроме того, инфекция может поражать только
нижний тракт (мочевой пузырь и уретра) или оба верхних и нижних тракта. В
в некоторых случаях инфекция верхних мочевыводящих путей может быть классифицирована
как осложненная инфекция. 1
1 Инфекция интактного нормально функционирующего тракта классифицируется как неосложненная инфекция. 1 Если есть какие-либо аномалии мочевыводящих путей, такие как непроходимость или
пациент предрасположен к ИМП, тогда инфекция классифицируется как
сложный. 1 Кроме того, инфекция может поражать только
нижний тракт (мочевой пузырь и уретра) или оба верхних и нижних тракта. В
в некоторых случаях инфекция верхних мочевыводящих путей может быть классифицирована
как осложненная инфекция. 1
Цистит — это инфекция мочевого пузыря, которая можно лечить как с помощью рецептурных, так и без рецепта стратегии. 1 Поскольку цистит так часто встречается в в аптеке, фармацевту полезно иметь глубокие знания того, как им можно эффективно управлять.
Эпидемиология
В 2007 г. было зарегистрировано 8,6 миллиона визитов к врачу по поводу ИМП, из которых 84% были женщинами.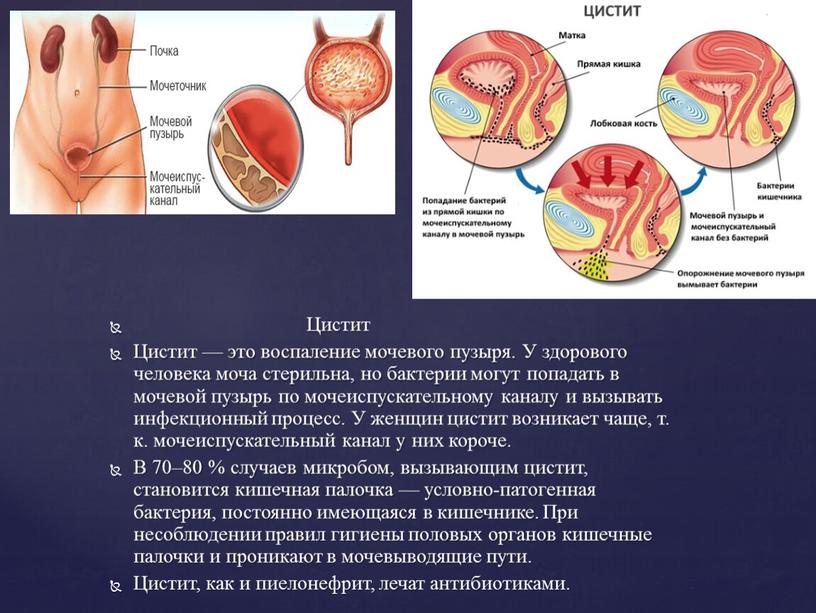 2 Женщины более восприимчивы, чем мужчины, так как у них уретра короче.
Примерно пятая часть всех случаев ИМП попадает в отделение неотложной помощи. 3
2 Женщины более восприимчивы, чем мужчины, так как у них уретра короче.
Примерно пятая часть всех случаев ИМП попадает в отделение неотложной помощи. 3
Было показано, что почти треть всех женщин имеют имели эпизод ИМП к 24 годам, и половина всех женщин имели имели хотя бы одну неосложненную ИМП в течение жизни к 32 годам лет. 2,4,5 Цистит рецидивирует у 25% здоровых женщин в течение 6 месяцев после первого заражения и у 20% женщин в течение 1 года. 6 Частота рецидивов прямо пропорциональна количеству ИМП, перенесенных пациентом ранее. 2
Все эти цифры означают высокие экономические затраты (более 1 миллиарда долларов в год), снижение производительности труда, и заболеваемость. 5,7 У пожилых женщин симптоматические и бессимптомная бактериурия представляет собой фактор риска бактериемии и сепсис, а также повышенная летальность. 8
Патофизиология
Цистит возникает, когда патогенные микроорганизмы в моче из кишечника или влагалища колонизируют периуретральную слизистую оболочку и попадают в мочевой пузырь. 2 Более 80% неосложненных ИМП вызываются уропатогенными Escherichia coli (UPEC), от 5% до 15% — Staphylococcus saprophyticus , а в оставшихся нескольких случаях — Enterococcus и Protectus и Klebsiella . Мирабилис . 5-7
2 Более 80% неосложненных ИМП вызываются уропатогенными Escherichia coli (UPEC), от 5% до 15% — Staphylococcus saprophyticus , а в оставшихся нескольких случаях — Enterococcus и Protectus и Klebsiella . Мирабилис . 5-7
Факторы риска
Диабет, повторяющиеся ИМП в анамнезе, мочевые камни и мочевые катетеры, а также любые другие препятствия являются факторами риска при развитии цистита.У женщин беременность, ИМП в анамнезе родственница первой степени родства, половой акт и использование спермициды являются дополнительными факторами риска. 2 Мужчины, которые гомосексуалист, необрезанный или имел половой контакт с инфицированным женщины подвергаются более высокому риску заражения ИМП. 7
Признаки и симптомы
Острая неосложненная ИМП характеризуется дизурией, учащением мочеиспусканий и позывами к мочеиспусканию. 6,7,9 Моча может быть темной, мутной или иметь розовый оттенок и неприятный запах, и
появление симптомов внезапное. Признаками являются лихорадка, озноб и боль в боку
осложненной ИМП. 6,7,9
6,7,9 Моча может быть темной, мутной или иметь розовый оттенок и неприятный запах, и
появление симптомов внезапное. Признаками являются лихорадка, озноб и боль в боку
осложненной ИМП. 6,7,9
Диагностика
Тест с полосками обнаруживает нитриты и лейкоцитарную эстеразу
как средство скрининга на ИМП. Нитриты обнаруживаются в моче в виде
результат разложения нитратов бактериями и, следовательно, не
присутствует в нормальной моче. Эстераза лейкоцитов высвобождается из нейтрофилов
которые привлечены к зараженной области. 10 Пока щуп
имеет высокую отрицательную прогностическую ценность, позволяющую исключить ИМП с помощью
уверенность, он имеет относительно низкую прогностическую ценность. 10 У пациентов с высоким риском заражения ИМП отрицательная моча
Тест с помощью тест-полоски не исключает возможности заражения. 11 Кроме того, этот метод ненадежен для беременных женщин и детей младше 3 лет. 10
10
Посев образца мочи — наиболее точный способ диагностики ИМП, хотя он занимает больше времени, чем тест с помощью индикаторной полоски. 10 Микроскопический анализ также может использоваться для выявления патогенов, присутствующих в моче. 11
Домашние тесты, такие как азотные полоски, также обнаруживают нитриты
и лейкоциты. Они полезны для раннего выявления ИМП у пациентов.
которые испытывают рецидивирующие ИМП. 12 Пациенты должны быть проинформированы
что ложноотрицательные результаты могут возникнуть у тех, кто принимает тетрациклин или
строгие вегетарианцы, не потребляющие достаточное количество нитратов. Дополнительно,
пациенты, которые проходят тестирование в течение 24 часов после употребления> 500 мг витамина С
может получить ложноотрицательный результат, так как аскорбиновая кислота мешает проведению теста.Использование тест-полосок во время менструального цикла приведет к
ложноположительный результат. 12
12
Лечение
Цистит очень редко переходит в более тяжелую форму даже при отсутствии лечения. Основная цель лечения — улучшить состояние симптомы, которые испытывает пациент. 2
Феназопиридина гидрохлорид — мочевой анальгетик, который широко доступен во многих безрецептурных препаратах ( ТАБЛИЦА 1 ). 13 Это азокраситель, оказывающий местноанестезирующее действие на слизистую оболочку мочевыводящие пути, облегчая дизурию и спазмы мочевого пузыря. Рекомендуемая дозировка составляет от 100 до 200 мг два раза в день в течение 2 дней. Пациенты следует сообщить, что лекарство делает мочу и слезы темными оранжевый, окрашивает контактные линзы и мешает анализу мочи. 13
Ряд схем лечения антибиотиками, обе стандартные (7-14
дней) и краткосрочные (1-3 дня) в настоящее время доступны для лечения
бактериальная инфекция. 14 Обновленные инструкции, выпущенные
Американское общество инфекционных болезней (IDSA) в 2010 году может помочь здоровью
специалисты по уходу за женщинами с неосложненными ИМП. 15 Рекомендуемые дозировки приведены в ТАБЛИЦЕ 2 . 2,15
14 Обновленные инструкции, выпущенные
Американское общество инфекционных болезней (IDSA) в 2010 году может помочь здоровью
специалисты по уходу за женщинами с неосложненными ИМП. 15 Рекомендуемые дозировки приведены в ТАБЛИЦЕ 2 . 2,15
Нитрофурантоин: Нитрофурантоин внесен в список в качестве подходящего выбора терапии, поскольку имеет аналогичную эффективность к триметоприм-сульфаметоксазолу (TMP-SMX), минимальная резистентность и минимальный побочный ущерб. 15 Он используется более 50 лет и до сих пор остается одним из самых активных препаратов против E coli . 16
Наиболее частые побочные эффекты нитрофурантоина затрагивают желудочно-кишечный тракт (ЖКТ) и обычно зависят от дозы. 17 Эти эффекты, включая тошноту, рвоту, анорексию, боли в животе,
метеоризм и диарея, как правило, встречаются реже, когда нитрофурантоин
вводится в его макрокристаллической форме. Другие побочные эффекты
включают головную боль, сонливость, вертиго, головокружение, нистагм и
внутричерепная гипертензия.В редких случаях тяжелые периферические
может развиться полинейропатия, и у пациентов может возникнуть гиперчувствительность
реакции, доходящие до приступа астмы. Пациентам следует посоветовать
что нитрофурантоин может вызывать ложноположительную реакцию в анализах мочи
для глюкозы с использованием методов восстановления меди и может обесцветить мочу
коричневый. 17
Другие побочные эффекты
включают головную боль, сонливость, вертиго, головокружение, нистагм и
внутричерепная гипертензия.В редких случаях тяжелые периферические
может развиться полинейропатия, и у пациентов может возникнуть гиперчувствительность
реакции, доходящие до приступа астмы. Пациентам следует посоветовать
что нитрофурантоин может вызывать ложноположительную реакцию в анализах мочи
для глюкозы с использованием методов восстановления меди и может обесцветить мочу
коричневый. 17
Нитрофурантоин следует избегать у пациентов с почечной недостаточностью. сбой или пиелонефрит; у пациентов, чувствительных к нитрофуранам; и у пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы (G6PD). 2,17 Хотя нитрофурантоин безопасен при беременности, он может вызывать гемолитический анемия из-за нестабильности глутатиона в незрелых эритроцитах плод или новорожденный. По этой причине в ближайшее время лучше избегать или во время родов. 18
Хинолоны, принимаемые одновременно, противодействуют
действие нитрофурантоина, в то время как пробенецид и сульфинпиразон снижают его
экскреция. 17
17
TMP-SMX: TMP-SMX считается терапия первой линии, так как она эффективна, несмотря на повышение резистентности и имеет меньше экологических побочных эффектов, чем при применении фторхинолонов. 2,15 Это означает, что TMP-SMX имеет более низкую вероятность индукции резистентности. к противомикробным препаратам, чем к фторхинолонам. Рандомизированное сравнительное исследование показали, что 3-дневный курс TMP-SMX более эффективен и менее эффективен. дороже, чем курс нитрофурантоина, цефадроксила или амоксициллина такая же продолжительность при лечении неосложненного цистита у женщин. 19
TMP-SMX недорого и относительно хорошо переносится, с
наиболее распространенные побочные эффекты со стороны желудочно-кишечного тракта, такие как
тошнота, рвота и анорексия, а также кожные реакции, включая
сыпь, крапивница и светочувствительность.Редко гематологические осложнения
привели к смерти, особенно у пожилых пациентов. 2,17 Если
появляется сыпь, лечение следует немедленно прекратить из-за
риск тяжелых аллергических реакций, таких как синдром Стивенса-Джонсона с
SMX. 17
2,17 Если
появляется сыпь, лечение следует немедленно прекратить из-за
риск тяжелых аллергических реакций, таких как синдром Стивенса-Джонсона с
SMX. 17
Пациентам следует рекомендовать пить достаточное количество жидкости для предотвращения риска кристаллурии при применении SMX. 17 По тем же причинам следует избегать одновременного применения любого соединения, которое делает мочу кислой. 17
С осторожностью следует применять пациентам с почечной или печеночной недостаточностью.
отказа, а в тяжелых случаях следует вообще избегать TMP-SMX из-за
содержимое SMX. Аналогичным образом следует избегать применения ТМП у пациентов с
гематологические нарушения и у лиц с дефицитом фолиевой кислоты. В то время как
TMP-SMX широко используется во время беременности, но недавние исследования показывают, что это не так.
будьте осторожны, особенно в первом триместре. 20 Фторхинолоны или бета-лактамы могут быть указаны в качестве подходящей альтернативы пациентам, которые не переносят TMP-SMX. 2
2
Фторхинолоны: фторхинолоны, офлоксацин, ципрофлоксацин и левофлоксацин следует применять только использоваться в качестве терапии первой линии в сообществах с высокими показателями TMP-SMX устойчивость (≥10%) к E coli , поскольку у этих агентов есть другие важные показания. 2 Было показано, что фторхинолоны имеют аналогичные эффекты с TMP-SMX при назначении в течение 3 дней для лечения неосложненных ИМП у женщин. 14
Эта группа препаратов имеет склонность к побочным эффектам.
включая тошноту, рвоту, диарею, головную боль, сонливость, бессонницу,
сыпь и кожный зуд.В редких случаях пациенты могут испытывать
псевдомембранозный колит. 17 Сообщалось о других побочных эффектах
включают гематологические нарушения, почечные эффекты, кристаллурию и
сердечно-сосудистые эффекты, такие как тахикардия. Пациентам следует посоветовать
для поддержания адекватного потребления жидкости, чтобы снизить риск кристаллурии
и избегать сильного солнечного света или солнечных лучей. 17
17
Фторхинолоны следует назначать пациентам с осторожностью. с эпилепсией или другими нарушениями центральной нервной системы (ЦНС), почек или печеночная недостаточность или дефицит G6PD. 17 Их нельзя давать детям, подросткам, беременным или кормящим матерям из-за риска повреждения сухожилий. 17,21 Всасывание фторхинолонов снижается при сопутствующем прием продуктов, содержащих алюминий, магний или железо. 17
Бета-лактамы: Бета-лактамы обычно не рекомендуются из-за ограниченной эффективности при лечении ИМП, так как многие штаммы E coli стали устойчивыми к ампициллину. 2,3 Тем не менее, эти агенты обычно имеют меньше вредных экологических эффектов.
чем при парентеральном введении цефалоспоринов широкого спектра действия. 2 Наиболее частые побочные эффекты, связанные с бета-лактамами:
реакции гиперчувствительности, в частности, сыпь и крапивница
как расстройства желудочно-кишечного тракта.
Бета-лактамы не следует назначать пациентам с известная аллергия на пенициллины или цефалоспорины. В отличие от некоторых других противомикробные препараты, доступные для лечения ИМП, бета-лактамы считаются безопасными использовать во время беременности. 8,22,23
Фосфомицин: В то время как фосфомицин имеет
меньшее сопротивление и меньшая склонность к экологическому ущербу, он также имеет
меньшая эффективность по сравнению с TMP-SMX или фторхинолонами. 15 Его спектр возможных побочных эффектов включает тошноту, головную боль,
диарея, вагинит, кожная сыпь и нарушения зрения. Так должно быть
следует избегать при подозрении на пиелонефрит из-за риска поражения печени
эффекты. Фосфомицин считается безопасным при беременности, но его применение в
беременным женщинам ограничено. 22 Порошок фосфомицина, содержащий
в саше нельзя принимать в сухом виде. Его необходимо смешать с водой перед
внутрь, и его можно принимать с пищей или без нее.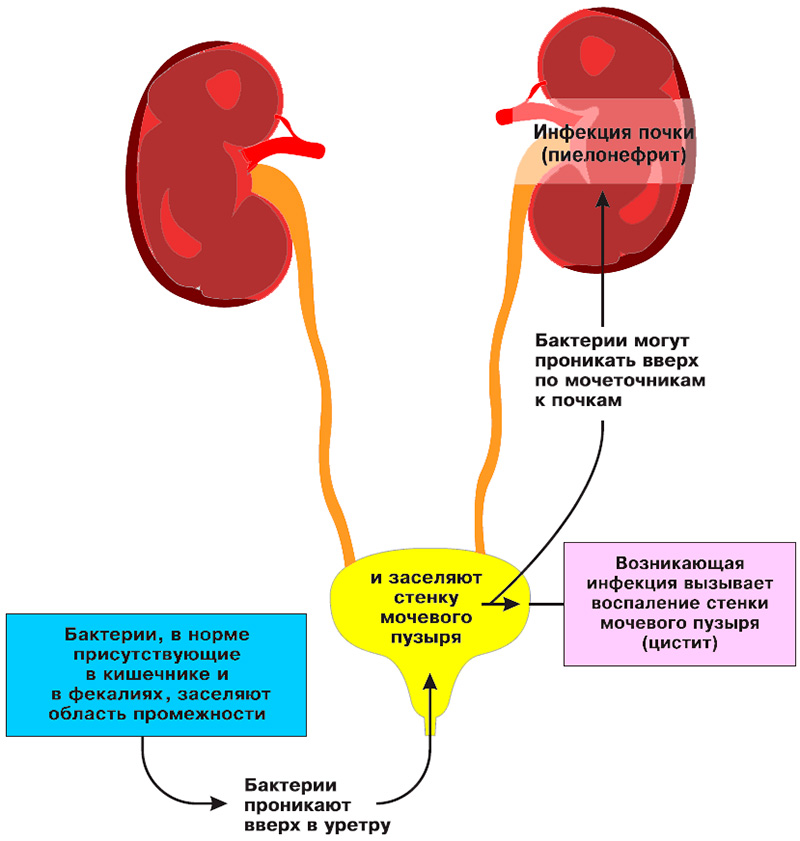
Другие рекомендации по лечению: Дополнительно для эффективности режима важно принимать во внимание рассмотрение аллергии пациента, анамнез, местная практика закономерности, тенденции местного сопротивления, доступность и стоимость терпеливый. 2 Поскольку многие уропатогенные штаммы развивают устойчивость к противомикробные препараты, в том числе TMP-SMX, эффективное лечение ИМП в том числе цистит усложняется. 3
Было показано, что краткосрочные методы лечения улучшают
комплаентность, более низкий риск побочных реакций и более низкая стоимость по сравнению с
к обычным методам лечения. 14 Рандомизированное исследование показало, что
краткосрочная терапия ципрофлоксацином продолжительностью от 3 до 5 дней имела аналогичный результат
по сравнению с традиционной терапией ципрофлоксацином или норфлоксацином в течение 7 дней. 14 В рамках краткосрочного курса терапии режимы однократного приема показали
более низкие показатели излечения и более высокая частота рецидивов, чем 3-дневный
режимы. 14 Однако у пожилых женщин есть некоторые свидетельства
для 7-дневного режима антибиотиков, хотя Кокрановский обзор не показал
дополнительное преимущество увеличения продолжительности терапии. 24 Мужчины
обычно требуют более продолжительного лечения, чем женщины, из-за
плохое проникновение в ткани, а также наличие большего количества
осложняющие факторы. 2,25
14 Однако у пожилых женщин есть некоторые свидетельства
для 7-дневного режима антибиотиков, хотя Кокрановский обзор не показал
дополнительное преимущество увеличения продолжительности терапии. 24 Мужчины
обычно требуют более продолжительного лечения, чем женщины, из-за
плохое проникновение в ткани, а также наличие большего количества
осложняющие факторы. 2,25
Рецидивирующий цистит
В случае рецидивирующего цистита долгосрочной целью является минимизация использования противомикробных препаратов и улучшение качества жизни пациента. 2 При выборе подходящей антимикробной терапии для пациентов с рецидивирующим циститом необходимо учитывать следующие моменты.
• Если у пациента есть рецидив цистита. в течение одной-двух недель лечения неосложненного цистита ей следует рекомендуется получить посев в лаборатории, чтобы исключить возможность резистентного штамма. 2
• Если состояние рецидивирует по крайней мере через 1 месяц после первого эпизода, может быть назначен более длительный курс терапии первой линии. 16 Препарат первого ряда должен отличаться от того, который используется для
первый эпизод, особенно если инфекция рецидивировала в течение 6 месяцев.
месяцев или препарат был TMP-SMX. 16
16 Препарат первого ряда должен отличаться от того, который используется для
первый эпизод, особенно если инфекция рецидивировала в течение 6 месяцев.
месяцев или препарат был TMP-SMX. 16
Превентивные стратегии
Ряд профилактических стратегий доступен для пациентам, хотя использование некоторых из них не установлено. Различный поведенческие стратегии также могут быть полезны в некоторых случаях повторяющихся цистит ( ТАБЛИЦА 3 ). 2,13
Клюквенный сок уже много лет используется в профилактика цистита, хотя Кокрановский обзор не обнаружил доказательств поддержите его использование для этой цели. 26 Рекомендуемая доза составляет 16 унций несладкого сока в день или 500 мг экстракта клюквы два раза в день. 13
Эстроген для местного применения можно использовать для нормализации вагинального
флора, особенно у женщин в постменопаузе; пероральные эстрогены не
эффективен в этом отношении.![]() 27 Рекомендуется применение 0,5 мг эстриола вагинально каждую ночь в течение 2 недель с последующим приемом дважды в неделю. 13
27 Рекомендуется применение 0,5 мг эстриола вагинально каждую ночь в течение 2 недель с последующим приемом дважды в неделю. 13
Блокаторы адгезии, такие как D-манноза, могут оказаться полезными при предотвращение адгезии бактерий к маннозилированным рецепторам в уротелий. Хотя клинических испытаний для оценки этих данных не проводилось, дозировка от до 1 чайной ложки 3 раза в день считается идеальной. 2,13
Показан прием метенамина гиппурата 1 г два раза в день. быть эффективным для предотвращения цистита, особенно при использовании краткосрочная профилактика. 17,28
У пациентов, которые способны распознать начальное начало
симптомы цистита, антимикробные схемы первого ряда могут быть
прописывается пациенту держать под рукой. 2 В остальных случаях
разовая доза антимикробной терапии может быть назначена к применению сразу же
по возможности после полового акта. Выбор агента должен основываться на
на предрасположенность пациента к каким-либо лекарственным аллергическим реакциям и на наличие в анамнезе. 2 Рекомендуемые дозировки в таких случаях перечислены в ТАБЛИЦЕ 4 . 2
2 Рекомендуемые дозировки в таких случаях перечислены в ТАБЛИЦЕ 4 . 2
Разработка вакцины: В настоящее время разрабатывается вакцина против UPEC, которая может снизить уровень заболеваемости и рецидивов ИМП. 5 Уромон, доступный в Испании, представляет собой сублингвальную бактериальную вакцину для профилактики рецидивов ИМП. 29 Не было найдено никакой информации об испытаниях по его использованию в Соединенных Штатах.
Заключение
Несмотря на широкий диапазон противомикробных препаратов, доступных для лечения
ИМП, их частота и частота рецидивов по-прежнему остаются высокими.Эффективный
управление осложняется еще и тем, что причинная
уропатогенные организмы продолжают развивать устойчивость к
противомикробные препараты. Фармацевты играют важную роль в консультировании
пациенты о правильном использовании назначенных им лекарств и
обсуждение различных стратегий предотвращения рецидива цистита.
ССЫЛКИ
1. Манделл Г.Л., Беннетт Дж.Э., Долин Р. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета. 7-е изд. Нью-Йорк, Нью-Йорк: Черчилль Ливингстон; 2009 г.
2. Hooton TM. Клиническая практика. Неосложненная инфекция мочевыводящих путей. N Engl J Med . 2012; 366: 1028-1037.
3. Brusch JL . Цистит у женщин . Medscape Ссылка . http://emedicine.medscape.com/article/233101-overview. По состоянию на 28 марта 2013 г.
4. Блондо Ж.М. Актуальные вопросы в управлении
Инфекции мочевыводящих путей: новый ципрофлоксацин с расширенным высвобождением
вариант лечения. Наркотики . 2004; 64: 611-628.
5. Брамбо AR, Mobley HL. Профилактика инфекции мочевыводящих путей: прогресс в создании эффективной вакцины против Escherichia coli . Вакцины Эксперт Рев . 2012; 11: 663-676.
6. Fihn SD. Клиническая практика.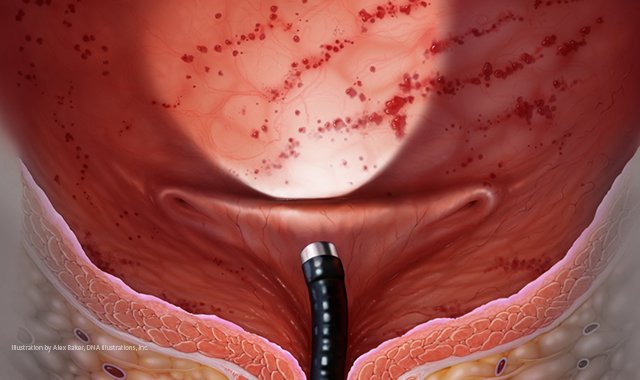 Острая неосложненная инфекция мочевыводящих путей у женщин. N Engl J Med . 2003; 349: 259-266.
Острая неосложненная инфекция мочевыводящих путей у женщин. N Engl J Med . 2003; 349: 259-266.
7. Mehnert-Kay SA. Диагностика и лечение неосложненных инфекций мочевыводящих путей. Ам Фам Врач . 2005; 72: 451-456.
8. Weissenbacher ER, Reisenberger K. Неосложненные инфекции мочевыводящих путей у беременных и небеременных женщин. Curr Opin Obstet Gynecol. 1993; 5: 513-516.
9. Warren JW, Abrutyn E, Hebel JR, et al. Руководящие принципы для
противомикробное лечение неосложненного острого бактериального цистита и
острый пиелонефрит у женщин. Общество инфекционных болезней Америки
(IDSA). Clin Infect Dis. 1999; 29: 745-758.
10. Балакришнан И. Лечение инфекций мочевыводящих путей. Pharm J. 2011; 287: 687-690.
11. Панесар К. Анализ мочи: руководство для фармацевтов. Фарм США . 2009; 34 (6): 52-60. www.uspharmacist.com/continuing_education/ceviewtest/lessonid/106254. По состоянию на 28 марта 2013 г.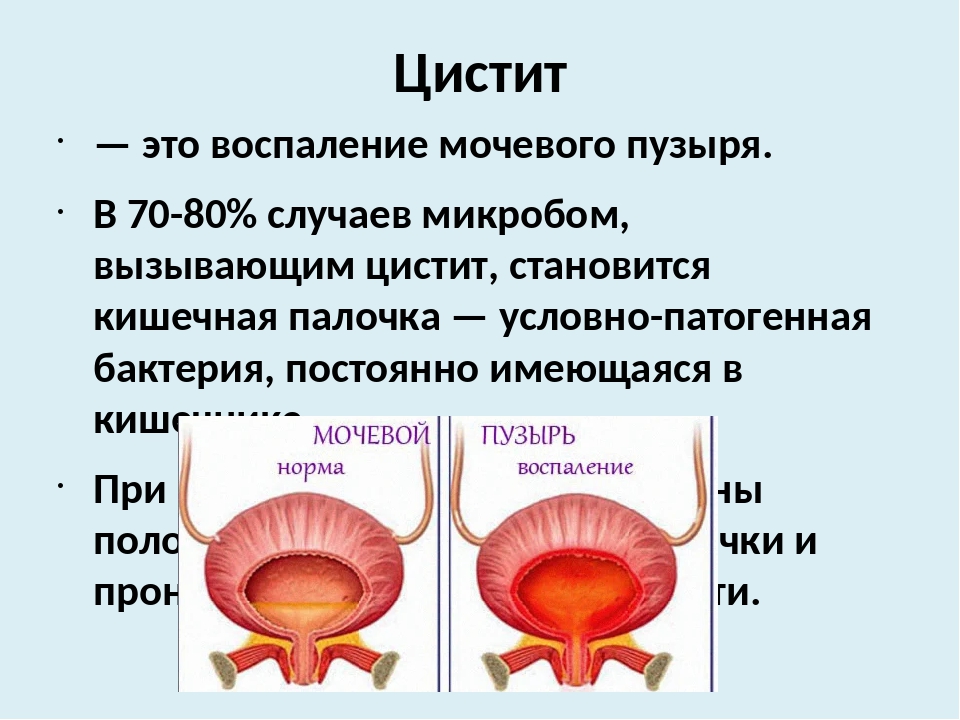
12. Berardi RR. Справочник по безрецептурным лекарствам. 17-е изд. Вашингтон, округ Колумбия: Американская фармацевтическая ассоциация; 2011 г.
13. Ракель Д. Интегративная медицина. 3-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2012 г.
14. Маккарти Дж. М., Ричард Дж., Хак В. и др.Рандомизированный
проба короткого курса ципрофлоксацина, офлоксацина или
триметоприм / сульфаметоксазол для лечения острых мочевых путей
инфекция у женщин. Группа инфекций мочевыводящих путей ципрофлоксацином. Am J Med . 1999; 106: 292-299.
15. Gupta K, Hooton TM, Naber KG. Международная клиническая
практические рекомендации по лечению острого неосложненного цистита
и пиелонефрит у женщин: обновление 2010 г., подготовленное изданием Infectious Diseases
Американское общество и Европейское общество микробиологии и
Инфекционные заболевания. Клиническая инфекция . 2011; 52: e103-e120.
16. Hooton TM. Современные стратегии лечения внебольничной инфекции мочевыводящих путей. Инфекция Dis Clin North Am . 2003; 17: 303-332.
Инфекция Dis Clin North Am . 2003; 17: 303-332.
17. Sweetman SC, ed. Мартиндейл: Полный справочник лекарств. 34-е изд. Лондон, Великобритания: Pharmaceutical Press; 2005 г.
18. Nicolle LE. Эмпирическое лечение острого цистита у женщин. Int J Антимикробные агенты . 2003; 22: 1-6.
19. Hooton TM, Winter C, Tiu F, et al.Рандомизированный
сравнительное исследование и анализ стоимости 3-дневных схем антимикробного лечения для
лечение острого цистита у женщин . ДЖАМА . 1995; 273: 41-45.
20. Stamm WE, Hooton TM. Лечение инфекций мочевыводящих путей у взрослых. N Engl J Med . 1993; 329: 1328-1334.
21. Schaefer C., Amoura-Elefant E, Vial T, et al. Беременность
исход после пренатального воздействия хинолонов. Оценка дела
реестр Европейской сети тератологических информационных служб
(ENTIS). Eur J Obstet Gynecol Reprod Biol .1996; 69: 83-89.
22. Christensen B. Какие антибиотики подходят для лечения бактериурии во время беременности? J Antimicrob Chemother. 2000; 46 (приложение 1): 29-34; обсуждение 63-65.
2000; 46 (приложение 1): 29-34; обсуждение 63-65.
23. Krcmery S, Hromec J, Demesova D. Лечение инфекции нижних мочевых путей во время беременности. Int J Antimicrob Agents. 2001; 17: 279-282.
24. Lutters M, Vogt-Ferrier NB. Продолжительность приема антибиотиков
лечение неосложненных симптоматических инфекций нижних мочевых путей при
пожилые женщины. Кокрановская база данных Syst Rev . 2008; (3): CD001535.
25. Naber KG. Варианты лечения острого неосложненного цистита у взрослых. J Антимикробный Chemother . 2000; 46 (приложение 1): 23–27; обсуждение 63-65.
26. Джепсон Р.Г., Уильямс Дж., Крейг Дж. С.. Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 2012; 10: CD001321.
27. Raz R, Stamm WE. Контролируемое исследование интравагинального
эстриол у женщин в постменопаузе с рецидивом мочевыводящих путей
инфекции. N Engl J Med. 1993; 329: 753-756.
28. Ли Б. С., Симпсон Дж. М., Крейг Дж. К. и др. Метенамин гиппурат для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev. 2007; (4): CD003265.
С., Симпсон Дж. М., Крейг Дж. К. и др. Метенамин гиппурат для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev. 2007; (4): CD003265.
29. Lorenzo-Gómez MF, Padilla-Fernández B, García-Criado
FJ, et al. Оценка терапевтической вакцины для предотвращения
рецидивирующие инфекции мочевыводящих путей по сравнению с профилактическим лечением
антибиотики. Int Urogynecol J . 2013; 24: 127-134.
Чтобы прокомментировать эту статью, свяжитесь с rdavidson @ uspharmacist.com.
Цистит — Консультант по инфекционным заболеваниям
ОБЗОР: Что нужно знать каждому практикующему врачу
Вы уверены, что у вашего пациента цистит? Что вы должны ожидать найти?
Дальнейшее обсуждение ограничивается инфекционными причинами цистита.
Инфекция мочевыводящих путей (ИМП) — наиболее распространенное бактериальное заболевание, встречающееся у взрослых. Грибковые ИМП часто встречаются у катетеризованных, но не у некатетеризованных пациентов. Вирусные ИМП встречаются редко.
Грибковые ИМП часто встречаются у катетеризованных, но не у некатетеризованных пациентов. Вирусные ИМП встречаются редко.
ИМП определяется как наличие симптомов мочеиспускания в присутствии значительного количества бактерий в моче. Считается, что пациенты со значительной бактериурией при отсутствии симптомов, относящихся к мочевыводящим путям, имеют бессимптомную бактериурию. Хотя бессимптомная бактериурия является обычным явлением, она имеет клиническое значение только у беременных женщин и лиц, перенесших инвазивные мочеполовые процедуры. Количественные уровни для диагностики грибковых или вирусных ИМП не установлены.
ИМП у женщин без функциональных или структурных аномалий мочевыводящих путей считается неосложненным, тогда как ИМП у пациентов с аномалиями мочевыводящих путей или сопутствующими заболеваниями, которые увеличивают риск неэффективности лечения или серьезных осложнений, считаются сложными.
Осложняющие факторы включают обструкцию (например, стриктуры, опухоли, мочекаменную болезнь, гипертрофию простаты), инструменты (например, постоянный уретральный катетер, мочеточниковый стент), нарушение мочеиспускания (например,g. , нейрогенный мочевой пузырь, пузырно-мочеточниковый рефлюкс, подвздошный канал), метаболические нарушения (например, плохо контролируемый сахарный диабет, почечная недостаточность, иммуносупрессия (например, трансплантация почек), беременность и мужской пол (может присутствовать простатит). Как правило, дети с ИМП относительно чаще, чем у взрослых, имеют осложняющий фактор, поэтому ИМП у детей считаются осложненными.
, нейрогенный мочевой пузырь, пузырно-мочеточниковый рефлюкс, подвздошный канал), метаболические нарушения (например, плохо контролируемый сахарный диабет, почечная недостаточность, иммуносупрессия (например, трансплантация почек), беременность и мужской пол (может присутствовать простатит). Как правило, дети с ИМП относительно чаще, чем у взрослых, имеют осложняющий фактор, поэтому ИМП у детей считаются осложненными.
Цистит (инфекция мочевого пузыря) у некатетеризованного человека проявляется дизурией, учащенным мочеиспусканием, позывами к мочеиспусканию и / или надлобковой болью и может сопровождаться гематурией.Пиелонефрит (инфекция верхних мочевых путей) или другое более инвазивное заболевание следует рассматривать, если у пациента наблюдается жар, боль в спине, тошнота / рвота, нестабильность гемодинамики или другие проявления тяжелого заболевания.
Симптомы осложненного цистита могут отсутствовать или их трудно выявить, если пациент очень молод, имеет измененное психическое состояние, снижение чувствительности (нейрогенный мочевой пузырь) или катетеризацию. У катетеризованных пациентов не проявляются обычные симптомы дизурии, частые или неотложные позывы.Более того, у катетеризованных пациентов часто наблюдается пиурия и бактериурия, поэтому трудно определить, присутствует ли цистит по сравнению с бессимптомной бактериурией.
У катетеризованных пациентов не проявляются обычные симптомы дизурии, частые или неотложные позывы.Более того, у катетеризованных пациентов часто наблюдается пиурия и бактериурия, поэтому трудно определить, присутствует ли цистит по сравнению с бессимптомной бактериурией.
ИМВП у катетеризованных пациентов обычно считается присутствующей, если лихорадка сопровождает значительную бактериурию, но обычно считается, что лихорадка представляет собой значительное поражение тканей, как это наблюдается при инфекции верхних мочевых путей. Поскольку надежных неинвазивных тестов на локализацию для различения инфекции нижних и верхних мочевых путей у пациентов с бактериурией не существует, неясно, вызывает ли лихорадку только инфекция мочевого пузыря у катетеризованных или некатетеризованных пациентов.Однако бактерии проникают в эпителий мочевого пузыря на модели мышей, и возможно, что по крайней мере слабая лихорадка совместима с инфекцией, локализованной в мочевом пузыре у людей. Однако клинически наличие лихорадки предполагает распространение инфекции за пределы мочевого пузыря.
ИМП у пациентов с нейрогенным мочевым пузырем может быть связан с симптомами повышенной спастичности или вегетативной дисрефлексии. Как уже отмечалось, невозможно узнать, могут ли эти симптомы быть вызваны только циститом или они представляют собой реакцию на более инвазивную инфекцию.
Ключевыми физическими симптомами цистита являются наличие у некоторых пациентов надлобковой болезненности от легкой до умеренной, а у женщин — отсутствие выделений и раздражения из влагалища. Лихорадка и болезненность реберно-позвоночного угла предполагают пиелонефрит. Пациенты с циститом обычно не выглядят плохо, но тяжелая дизурия может вызывать заметный дискомфорт. У пациентов с измененным психическим статусом диагностика цистита затруднена. ИМП подозревают на фоне лихорадки и бактериурии без какой-либо другой очевидной причины лихорадки, но, опять же, не ясно, может ли лихорадка быть связана с изолированным циститом.
Мутная или пахнущая моча сама по себе не является признаком симптоматической инфекции и не требует лечения противомикробными препаратами. Однако некоторые пациенты с рецидивирующими инфекциями мочевых путей непреклонны в том, что такие симптомы и признаки являются надежными индикаторами последующей симптоматической инфекции и требуют лечения.
Однако некоторые пациенты с рецидивирующими инфекциями мочевых путей непреклонны в том, что такие симптомы и признаки являются надежными индикаторами последующей симптоматической инфекции и требуют лечения.
Если диагноз ИМП у женщины неясен, следует рассмотреть возможность гинекологического обследования, чтобы исключить уретрит или цервицит. Тестирование на беременность также может быть целесообразным у женщин детородного возраста.
Посев мочи имеет ограниченное применение при неосложненном цистите, поскольку эмпирическое лечение обычно бывает успешным, а результаты обычно становятся доступными после исчезновения симптомов пациента. Культура более полезна для диагностики и лечения пациентов с ранними или множественными рецидивами. У пациентов с осложненными ИМП всегда следует проводить посев мочи, поскольку более вероятно, что осложненные ИМП могут быть вызваны микроорганизмами с множественной антимикробной устойчивостью, а результаты посева и чувствительности могут помочь в выборе противомикробных препаратов.
Отсутствие бактериурии свидетельствует о том, что ИМП не является причиной симптомов пациента. Однако большинство лабораторий не проводят количественный анализ посевов мочи ниже 10 4 КОЕ / мл, поэтому отрицательный отчет о посеве может вводить в заблуждение (поскольку цистит часто связан с более низким количеством колоний). И наоборот, положительный результат посева мочи указывает только на наличие у пациента бактериурии. Он не делает различий между бессимптомной бактериурией и симптоматической ИМП или показанием противомикробного лечения.
Аналогичным образом, отсутствие пиурии предполагает альтернативный диагноз, но наличие пиурии не обязательно означает, что пациенту требуется противомикробное лечение ИМП.
E. colic вызывает до 95% эпизодов неосложненного цистита. Хотя E. coli также является наиболее часто изолированным организмом при осложненном цистите, существует более широкий спектр уропатогенов при осложненных ИМП и гораздо более высокая распространенность устойчивых к противомикробным препаратам уропатогенов.
Рекомендуемая продолжительность лечения для женщин с неосложненным циститом составляет от 1 до 5 дней в зависимости от используемой схемы (Таблица I), а для осложненного цистита — не менее 7 дней (Таблица II).
Таблица I:
Эмпирическое лечение острого неосложненного цистита.
Таблица II:
Эмпирическое лечение острого осложненного цистита.
Как у пациента развился цистит? Каков был основной источник распространения инфекции?
Цистит у женщин развивается, когда бактерии, обычно E. colior, другие Enterobacteriaceae, или дрожжи из проглоченных продуктов попадают в фекальную флору пациента и оттуда попадают во влагалище и периуретру, уретру и, в конечном итоге, в мочевой пузырь.Этому процессу способствует близость уретры к прямой кишке, что позволяет частую колонизацию периуретральной области, а затем восхождение к мочевому пузырю через короткую уретру. Перемещение бактерий из влагалища в мочевой пузырь облегчается половым актом. Считается, что у мужчин происходит тот же процесс, но инфекции мочевыводящих путей встречаются гораздо реже, вероятно, из-за расстояния между проходом уретры и прямой кишки, длинной уретрой и антибактериальными свойствами простатической жидкости.
Перемещение бактерий из влагалища в мочевой пузырь облегчается половым актом. Считается, что у мужчин происходит тот же процесс, но инфекции мочевыводящих путей встречаются гораздо реже, вероятно, из-за расстояния между проходом уретры и прямой кишки, длинной уретрой и антибактериальными свойствами простатической жидкости.
События, определяющие, является ли бактериурия преходящей или сохраняется в бессимптомном состоянии (бессимптомная бактериурия) или цистите (симптоматическая инфекция мочевого пузыря), неизвестны. Кроме того, неизвестно, какие факторы у здорового человека приводят к тому, что бактерии, поднимающиеся по мочеточникам к почкам, вызывают пиелонефрит.
Бактериемия как источник цистита встречается редко, но может иметь место у некоторых пациентов с бактериемией Staphylococcus aureus, которая поражает почки, а затем мочевой пузырь.
У катетеризованных мужчин и женщин бактерии из эндогенной флоры пациента или из экзогенного источника, такого как руки медицинского работника или устройство для сбора загрязненной мочи, могут подниматься в мочевой пузырь внепросветным или внутрипросветным путем.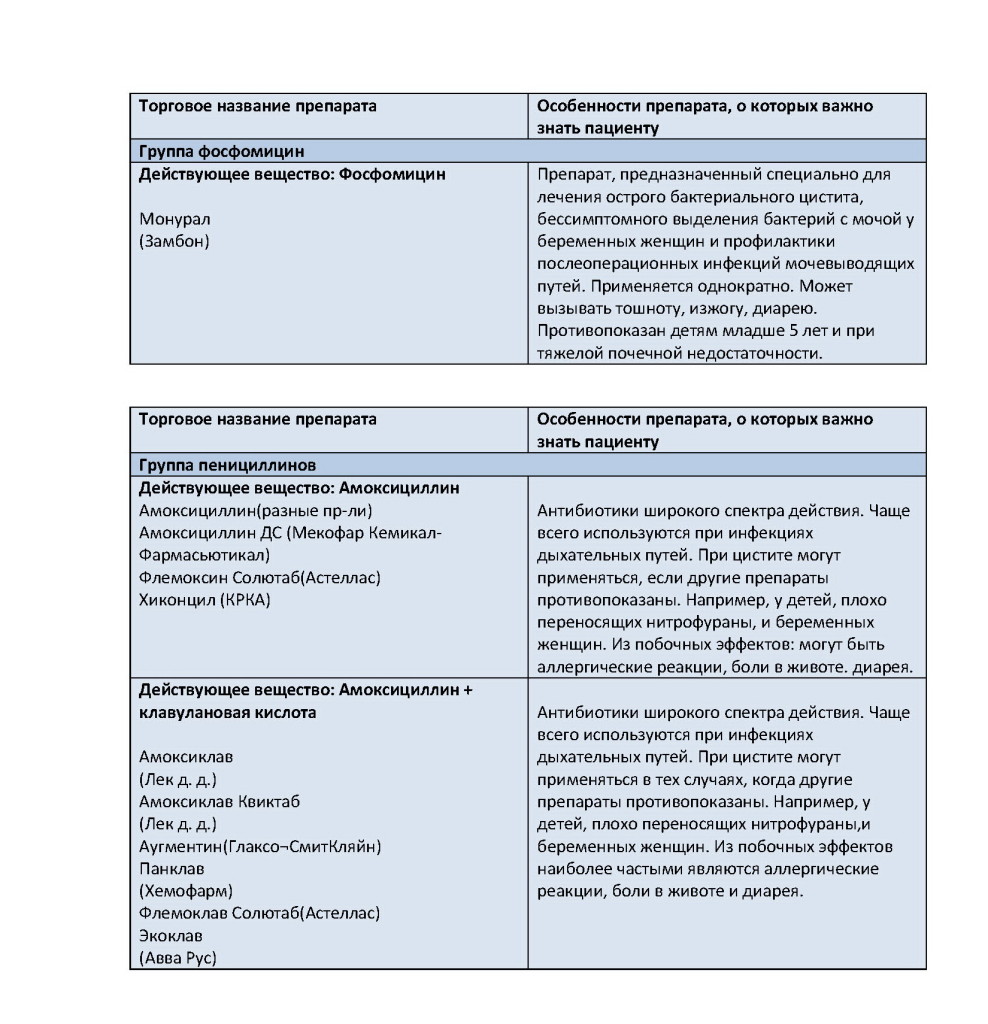
В некоторых случаях уропатогенные бактерии появляются непосредственно во влагалище женщины во время полового акта с мужчиной, который подвергается колонизации. Аналогичным образом, есть сообщения о мужчинах, у которых развиваются ИМП после полового акта с женщиной, являющейся носителем того же уропатогена.Такую передачу уропатогенов половым путем сложно доказать, но она убедительно подтверждается исследованиями, в которых были типизированы и сопоставлены уропатогенные штаммы половых партнеров.
Уропатогенная E. coli, преобладающий патоген, вызывающий неосложненный цистит и пиелонефрит, представляет собой специфическую подгруппу внекишечных патогенных E. coli с повышенным потенциалом вирулентности. Факторы вирулентности и приспособленности включают пили, фимбрии, жгутики, спайки, сидерофоры, токсины, полисахаридные покрытия и другие свойства, которые позволяют бактериям избегать или подрывать защиту хозяина, повреждать или вторгаться в ткани хозяина и стимулировать воспалительную реакцию.
E. coli, вызывающие осложненные ИМП, наоборот, имеют меньшую распространенность генетических или фенотипических характеристик вирулентности и с меньшей вероятностью происходят от уропатогенного клона, чем штаммы, вызывающие острую неосложненную ИМП. Таким образом, факторы хозяина относительно более важны в патогенезе осложненных ИМП, чем при неосложненных ИМП.
Рецидивирующий цистит, большинство эпизодов которого вызвано генетически идентичным штаммом бактерий, что и предыдущий эпизод (у здоровых женщин), как полагают, имеет тот же патогенез.Уропатогенные штаммы могут сохраняться в фекальной флоре в течение многих лет после выведения из мочевыводящих путей с помощью противомикробных препаратов и вызывать последующий рецидивирующий неосложненный цистит. Более того, недавние исследования на мышах показали, что E. coli, инокулированная в мочевой пузырь, быстро проникает в эпителий мочевого пузыря, образует внутриклеточные колонии бактерий, которые сопротивляются удалению за счет защиты хозяина или противомикробных препаратов, и развивают резервуары бактерий в эпителиальной выстилке мочевого пузыря, которые затем может повторяться в эпизодах бактериурии. Неизвестно, происходит ли это явление у человека, но внутриклеточные популяции бактерий, аналогичные тем, которые наблюдались на мышиной модели, были идентифицированы в слущенных клетках в моче некоторых женщин с циститом. Таким образом, возможно, что некоторые рецидивы цистита одного и того же штамма на самом деле вызваны стойким очагом инфекции в мочевом пузыре после «успешного» лечения.
Неизвестно, происходит ли это явление у человека, но внутриклеточные популяции бактерий, аналогичные тем, которые наблюдались на мышиной модели, были идентифицированы в слущенных клетках в моче некоторых женщин с циститом. Таким образом, возможно, что некоторые рецидивы цистита одного и того же штамма на самом деле вызваны стойким очагом инфекции в мочевом пузыре после «успешного» лечения.
У мужчин простата может быть хронически инфицирована и периодически вызывать рецидивирующий цистит.Рецидивирующий цистит одного и того же штамма у мужчин свидетельствует о хроническом бактериальном простатите, и этот диагноз следует учитывать у мужчин с рецидивирующим циститом.
У других пациентов с осложненными инфекциями мочевыводящих путей рецидивирующие инфекции могут быть связаны с повторным инфицированием одним и тем же или другими видами, как описано выше для неосложненной инфекции, или с рецидивом, вторичным по отношению к стойкому очагу инфекции, связанному с осложняющим фактором, таким как нефролитиаз или хроническое урологическое устройство.
Какие люди подвержены большему риску развития цистита?
У женщин гораздо чаще, чем у мужчин, развивается неосложненный цистит. В то время как цистит у нормального здорового мужчины встречается редко, ежегодная заболеваемость ИМП у женщин составляет примерно 12%, а к 32 годам половина всех женщин сообщают, что имели хотя бы одну ИМП. Частота цистита у молодых здоровых женщин, начавших применять новый метод контрацепции, составляла от 0,5 до 0,7 эпизодов на человека в год. В популяционном исследовании женщин в постменопаузе частота цистита составила 0.07 эпизодов на пациенто-год. Среди молодых женщин, впервые поступивших с ИМП, частота рецидивов в течение 6 месяцев составляет примерно 24%, если ИМП была вызвана кишечной палочкой, и только 8%, если ИМП была вызвана другим уропатогеном. В других исследованиях среди женщин с острым циститом частота рецидивов через 3 месяца составила примерно 33%. В одном исследовании частота рецидивов в течение 1 года составила 44%.
Факторы риска
Факторы риска цистита у здоровых женщин включают недавний половой акт, недавнее употребление спермицидов (включая спермициды, покрытые спермицидами), наличие в анамнезе предыдущих ИМП и нового полового партнера в прошлом году.Исследования случай-контроль не выявили связи между рецидивирующим циститом и пред- и посткоитальным мочеиспусканием, частотой мочеиспускания, отложенными привычками к мочеиспусканию, режимами вытирания (спереди назад / сзади на перед), спринцеванием, использованием гидромассажных ванн или закрывающего нижнего белья.
Генетическая предрасположенность к рецидивирующему циститу у здоровых в остальном женщин женщин подтверждается тесной связью между женщинами с рецидивирующим циститом и историей ИМП у их родственниц первой степени родства. Например, есть доказательства того, что полиморфизмы, влияющие на врожденный иммунный ответ, могут быть связаны с повышенным риском цистита у женщин.Кроме того, женщины, не являющиеся секретарями антигенов группы крови, с большей вероятностью будут иметь рецидивирующий цистит из-за повышенного количества рецепторов E.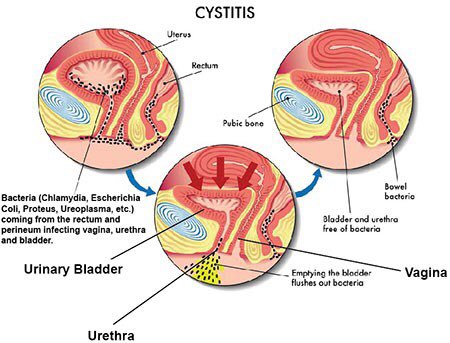 coli на поверхности уроэпителия.
coli на поверхности уроэпителия.
Факторы риска острого цистита у женщин в постменопаузе включают леченный инсулином диабет и множественные ИМП в анамнезе. Некоторые исследования показали, что сексуальная активность, недержание мочи, паритет, посткоитальное мочеиспускание, сухость влагалища и остаточный объем мочевого пузыря после мочеиспускания не связаны независимо с острым циститом в этой популяции.С другой стороны, другие исследования в этой популяции показали связь с половым актом, увеличением остаточного объема мочи, цистоцеле и предшествующей операцией на мочеполовой системе. При цистоскопии иногда выявляется дивертикул мочевого пузыря, который может быть или не быть предрасполагающим фактором к рецидиву ИМП у таких женщин.
Некоторые женщины отмечают возникновение или учащение цистита после операций на мочевом пузыре, например, после приостановки мочевого пузыря при недержании мочи. У таких женщин может быть обнаружена частичная обструкция выходного отверстия мочевого пузыря при уродинамических исследованиях.
У здоровых мужчин к факторам риска цистита относятся отсутствие обрезания (вероятно, из-за колонизации крайней плоти) и гомосексуальность (связь с инсертивным анальным сексом).
Катетеризация мочи — сильный фактор риска ИМП как у мужчин, так и у женщин. Хотя женский пол является фактором риска ИМП, ассоциированных с катетером, риск ИМП между женщинами и мужчинами не так велик, как при неосложненных ИМП. Катетеризация облегчает доступ к мочевому пузырю как эндогенным, так и экзогенным бактериям.
Осторожно: есть другие заболевания, которые могут имитировать цистит:
Дизурия может проявляться при других состояниях, включая уретрит, вагинит или травму уретры. Возможно, наиболее важно то, что часто бывает трудно определить, вызваны ли симптомы у пациента с бактериурией циститом или какой-либо другой причиной. Особая проблема заключается в том, чтобы отличить симптоматическую инфекцию от бессимптомной бактериурии у пациента с измененным психическим статусом, снижением чувствительности или катетеризацией уретры.
Вагинит может быть связан с дизурией, но обычно проявляется выделениями или запахом из влагалища, зудом, диспареунией и отсутствием частых или неотложных позывов. Наиболее частые причины — дрожжи, трихомонады или бактериальный вагиноз. Исследования показали, что женщины с симптомами цистита имеют гораздо более высокую вероятность развития ИМП, если отсутствуют раздражение или выделения из влагалища.
Уретрит, вызванный хламидиозом, гонореей, трихомонадой, дрожжами, вирусом простого герпеса или неинфекционными раздражителями, может вызывать дизурию, но обычно не связан с частым мочеиспусканием или срочностью мочеиспускания.
Цистит также более вероятен, чем эти другие состояния, если присутствует гематурия, если симптомы имеют острое начало, или если у пациента в анамнезе есть документально подтвержденные ИМП, проявляющиеся аналогичными симптомами.
Какие лабораторные исследования следует заказать и что ожидать?
Результаты соответствуют диагнозу
Количественный посев мочи является наиболее важным тестом для подтверждения диагноза цистита, но, как отмечалось ранее, положительный посев мочи сам по себе не означает клинического значения (т.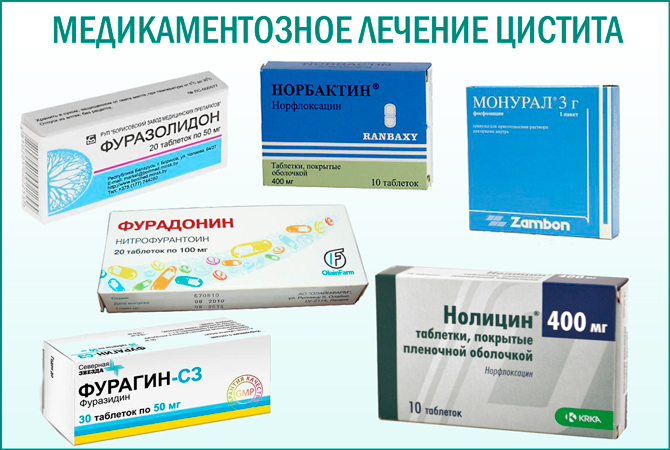 е. связаны ли симптомы пациента с бактериурией, и, следовательно, требует ли пациент лечения от ИМП). Отсутствие бактериурии в посеве мочи полезно в том смысле, что оно позволяет предположить (при условии надлежащего сбора до лечения пациента), что ИМП не является причиной симптомов пациента.
е. связаны ли симптомы пациента с бактериурией, и, следовательно, требует ли пациент лечения от ИМП). Отсутствие бактериурии в посеве мочи полезно в том смысле, что оно позволяет предположить (при условии надлежащего сбора до лечения пациента), что ИМП не является причиной симптомов пациента.
Пиурия присутствует почти у всех людей с циститом (и у многих с бессимптомной бактериурией), но наличие пиурии не позволяет отличить симптоматическую ИМП от бессимптомной.В связи с этим у подавляющего большинства пациентов с катетер-ассоциированной бактериурией наблюдается пиурия, даже если у них нет симптомов или лихорадки. Кроме того, пиурия может присутствовать при других состояниях, кроме ИМП. Отсутствие пиурии наиболее полезно при диагностике ИМП, поскольку предполагает, что симптомы вызывают другое заболевание.
Пиурию обычно оценивают с помощью имеющейся в продаже индикаторной полоски, определяющей присутствие лейкоцитарной эстеразы, или с помощью прямой микроскопии. Небольшая часть пациентов с симптомами цистита с истинной бактериурией мочевого пузыря имеет отрицательный тест на пиурию, возможно, связанный с транспортировкой или хранением образцов.
Присутствие нитритов отражает присутствие Enterobacteriaceae, которые превращают нитраты мочи в нитриты. Нитритный тест обычно сочетается с тестом на лейкоцитарную эстеразу на индикаторной полоске мочи. Тест чувствителен и специфичен для обнаружения высоких уровней энтеробактерий, но чувствительность ниже для выявления некоторых других организмов, таких как S. saprophyticus и Enterococcus, и с низким количеством колоний, которое может встречаться у большого числа пациентов с неосложненным циститом. .Более того, ложноположительные тесты могут возникать у пациентов, принимавших вещества, которые могут обесцвечивать мочу, такие как феназопиридин и свекла.
Макрогематурия или микроскопическая гематурия обычно наблюдается у пациентов с циститом и является полезным ключом к разгадке, поскольку это открытие обычно не наблюдается при других причинах дизурии, таких как уретрит или вагинит.
Другие результаты анализа мочи, включая результаты окрашивания мочи по Граму, не являются ни чувствительными, ни специфическими для диагностики цистита.
Анализы крови обычно не требуются, если симптомы указывают на цистит.
Результаты, подтверждающие диагноз
Пиурия присутствует почти у всех пациентов с циститом. Чувствительность и специфичность пиурии у молодых здоровых женщин для выявления значительных уровней бактериурии составляет примерно 75–96% и 94–98% соответственно. У катетеризованных людей чувствительность и специфичность намного ниже. В любом случае отсутствие пиурии имеет большее значение, так как это должно побудить человека рассмотреть альтернативный диагноз.Как уже отмечалось, наличие пиурии не позволяет отличить бессимптомную бактериурию от цистита и, таким образом, показано, показано ли лечение.
Посев мочи может подтвердить наличие значительной бактериурии и, следовательно, цистита у пациента с типичными симптомами. Хотя традиционное определение значимой бактериурии в мочеиспускании (т.е. уровень бактериурии, указывающий на истинную бактериурию мочевого пузыря) составляет не менее 10 5 КОЕ / мл, исследования парных образцов мочи из мочевого пузыря и аспирата или катетера показали, что количество колоний ниже. в мочеиспускании имеют значение.Таким образом, количество уропатогена в моче при мочеиспускании у пациента с симптомами составляет всего 10 2 КОЕ / мл. Одно недавнее исследование с участием женщин, сравнивающее образцы мочи с мочеиспусканием с образцами мочи, полученными через катетер, показало, что низкое количество колоний E. coli в моче при мочеиспускании является высокопрогнозирующим фактором для подсчета колоний в моче мочевого пузыря, но что низкое количество колоний энтерококков и стрептококков группы B в опорожненной моче — нет. прогнозирование роста мочевого пузыря, предполагающее, что эти последние организмы с большей вероятностью представляют собой уретральные загрязнители.Низкое содержание любого микроорганизма может быть значительным в образцах мочи с катетера.
в мочеиспускании имеют значение.Таким образом, количество уропатогена в моче при мочеиспускании у пациента с симптомами составляет всего 10 2 КОЕ / мл. Одно недавнее исследование с участием женщин, сравнивающее образцы мочи с мочеиспусканием с образцами мочи, полученными через катетер, показало, что низкое количество колоний E. coli в моче при мочеиспускании является высокопрогнозирующим фактором для подсчета колоний в моче мочевого пузыря, но что низкое количество колоний энтерококков и стрептококков группы B в опорожненной моче — нет. прогнозирование роста мочевого пузыря, предполагающее, что эти последние организмы с большей вероятностью представляют собой уретральные загрязнители.Низкое содержание любого микроорганизма может быть значительным в образцах мочи с катетера.
Учитывая, что коммерческие лаборатории часто не дают количественного определения уровней ниже 10 4 КОЕ / мл в мочеиспускании, руководящие принципы предполагают, что не менее 10 3 КОЕ / мл уропатогенов в мочеиспускании или катетере должно быть пороговым значением для значительной бактериурии в моче. мужчины и женщины с симптомами ИМП. Важно отметить, что лабораторные отчеты об отсутствии или незначительном росте бактерий в посеве мочи следует игнорировать у пациента с симптомами мочеиспускания, если лаборатория не дает количественной оценки низкое количество колоний.
мужчины и женщины с симптомами ИМП. Важно отметить, что лабораторные отчеты об отсутствии или незначительном росте бактерий в посеве мочи следует игнорировать у пациента с симптомами мочеиспускания, если лаборатория не дает количественной оценки низкое количество колоний.
Если лаборатория действительно определяет низкие уровни бактериурии и если количество колоний меньше 10 2 КОЕ / мл (обратите внимание, однако, что такие низкие количества могут быть зарегистрированы только в исследовательских лабораториях ИМП), то цистит является следует учитывать маловероятный диагноз и другие условия. Следует отметить, что даже в исследовательских лабораториях у небольшого процента молодых здоровых женщин с типичными симптомами острого неосложненного цистита и пиурии не наблюдается заметного роста при посеве мочи.Возможно, что симптомы у таких женщин вызваны привередливыми организмами или, возможно, неинфекционными заболеваниями.
Диагноз цистита ставится на основании типичных симптомов, отсутствия выделений из влагалища и раздражения у женщины, а также симптомов инфекции верхних мочевых путей (пиелонефрита). Наличие пиурии и выраженной бактериурии свидетельствует в пользу ИМП, но их отсутствие предполагает альтернативный диагноз.
Наличие пиурии и выраженной бактериурии свидетельствует в пользу ИМП, но их отсутствие предполагает альтернативный диагноз.
Пиелонефрит и тяжелый простатит, но не цистит, могут быть связаны с положительными культурами крови.
Какие визуализационные исследования помогут поставить или исключить диагноз цистита?
Визуализирующие исследования обычно не показаны женщинам с рецидивирующим неосложненным циститом. Таким образом, исследования показали, что у таких женщин иногда обнаруживаются анатомические аномалии, но они не обязательно связаны с риском ИМП и / или часто не поддаются коррекции.
Факторы хозяина имеют большее значение при осложненных ИМП, и рецидивирующие инфекции можно предотвратить, если исправить урологическое отклонение, которое предрасполагает к инфекции.Таким образом, визуализирующие исследования часто проводят у мужчин и женщин с рецидивирующим осложненным циститом для поиска предрасполагающей причины, но роль таких исследований четко не определена. Диагностический подход должен определяться историей пациента и клинической картиной. Ультразвук или цистоскопия мочевого пузыря показаны при гематурии или атипичных мочевых симптомах, чтобы исключить камни в мочевом пузыре или рак. Ультразвук почек и органов малого таза, урограмма компьютерной томографии (КТ), магнитно-резонансная томография (МРТ), внутривенная или ретроградная пиелография или уродинамические исследования могут быть показаны при обследовании причин рецидива ИМП.
Диагностический подход должен определяться историей пациента и клинической картиной. Ультразвук или цистоскопия мочевого пузыря показаны при гематурии или атипичных мочевых симптомах, чтобы исключить камни в мочевом пузыре или рак. Ультразвук почек и органов малого таза, урограмма компьютерной томографии (КТ), магнитно-резонансная томография (МРТ), внутривенная или ретроградная пиелография или уродинамические исследования могут быть показаны при обследовании причин рецидива ИМП.
Ультразвук или КТ также могут потребоваться у пациентов с острой инфекцией, чтобы исключить серьезную проблему, такую как обструкция, но более инвазивные исследования обычно проводят после того, как инфекция находится под контролем.
Как уже отмечалось, рецидивирующий цистит является отличительной чертой хронического простатита у мужчин. Визуализирующие исследования обычно не помогают в установлении диагноза хронического простатита у мужчин.
Какие консультационные услуги или услуги были бы полезны для постановки диагноза и оказания помощи в лечении?
Если вы решили, что у пациента цистит, какие методы лечения вам следует начать немедленно?
Консультации обычно не показаны пациентам с циститом. Тем не менее, пациентам с рецидивирующим циститом может быть целесообразно проконсультироваться с урологом или инфекционистом, чтобы определить, показаны ли им визуализационные исследования или цистоскопия. У здоровых амбулаторных женщин с рецидивирующим неосложненным циститом с типичными симптомами эффективность урологического обследования очень низка. Детям, мужчинам и пожилым женщинам с рецидивирующим циститом следует пройти урологическое обследование, чтобы исключить очевидный предрасполагающий фактор, который можно исправить. При инфекционных заболеваниях следует обращаться за помощью в ведении пациента, инфицированного высокорезистентным уропатогеном, например организмом, продуцирующим бета-лактамазы расширенного спектра (БЛРС).Консультации по урологам или инфекционным заболеваниям также полезны для консультирования женщин по поводу причин рецидива цистита и поведенческих подходов, чтобы попытаться снизить риск ИМП, и особенно для помощи с антимикробной профилактикой или самодиагностикой / самолечением (Таблица III).
Тем не менее, пациентам с рецидивирующим циститом может быть целесообразно проконсультироваться с урологом или инфекционистом, чтобы определить, показаны ли им визуализационные исследования или цистоскопия. У здоровых амбулаторных женщин с рецидивирующим неосложненным циститом с типичными симптомами эффективность урологического обследования очень низка. Детям, мужчинам и пожилым женщинам с рецидивирующим циститом следует пройти урологическое обследование, чтобы исключить очевидный предрасполагающий фактор, который можно исправить. При инфекционных заболеваниях следует обращаться за помощью в ведении пациента, инфицированного высокорезистентным уропатогеном, например организмом, продуцирующим бета-лактамазы расширенного спектра (БЛРС).Консультации по урологам или инфекционным заболеваниям также полезны для консультирования женщин по поводу причин рецидива цистита и поведенческих подходов, чтобы попытаться снизить риск ИМП, и особенно для помощи с антимикробной профилактикой или самодиагностикой / самолечением (Таблица III).
Таблица III:
Стратегии профилактики рецидивирующего острого неосложненного цистита.
Цистит обычно протекает в легкой форме, хотя у некоторых пациентов наблюдается тяжелая дизурия. Исследования женщин из колледжа с ИМП показали, что в среднем симптомы длятся несколько дней и могут быть тяжелыми в течение дня, заставляя пациентов пропускать школу или работу.Плацебо-контролируемые испытания с участием женщин с острым неосложненным циститом показали, что у 25-42% женщин, получающих плацебо, симптомы исчезают в течение нескольких дней, и редко у таких пациентов развивается более серьезная инфекция, такая как пиелонефрит. Таким образом, основная цель лечения таких женщин — облегчить симптомы, а не предотвратить осложнения. Цистит у беременных женщин является исключением, поскольку ИМП у беременных ассоциированы с прогрессированием пиелонефрита и неблагоприятными исходами беременности.
Аналогичные плацебо-исследования мужчин с циститом или катетеризованных мужчин или женщин с циститом не проводились. Однако бессимптомная бактериурия у катетеризованного пациента редко прогрессирует до симптоматической инфекции, включая пиелонефрит, и не требует противомикробного лечения.
Однако бессимптомная бактериурия у катетеризованного пациента редко прогрессирует до симптоматической инфекции, включая пиелонефрит, и не требует противомикробного лечения.
При выборе противоинфекционного средства от цистита следует учитывать несколько факторов. К ним относятся вероятная эффективность лекарственного средства, история аллергии пациента, потенциальный риск нежелательных явлений, известность распространенности резистентности в обществе для типа инфекции, которую лечат, стоимость лекарства для пациента и доступность лекарства.Использование противомикробного средства, такого как триметоприм-сульфаметоксазол (или фторхинолон), в течение последних 3-6 месяцев является фактором риска устойчивости к этому агенту, поэтому для лечения следует рассмотреть возможность применения агента другого класса.
Кроме того, важно учитывать, имеет ли агент склонность вызывать неблагоприятные экологические эффекты («побочный ущерб») — селекцию устойчивых к лекарствам организмов и колонизацию или инфицирование организмами с множественной лекарственной устойчивостью. Такие соображения о побочном ущербе привели к недавним рекомендациям не рассматривать фторхинолоны, высокоэффективный класс препаратов для лечения ИМП, у женщин с неосложненным циститом.
Ни один из противомикробных препаратов, доступных в настоящее время для лечения неосложненного цистита, явно не лучше других с точки зрения оптимизации клинических результатов, а оптимальный эмпирический противомикробный препарат в одном регионе мира может отличаться от такового в другом. Как правило, у женщин с неосложненным циститом нет необходимости проводить посев и определение лекарственной чувствительности. Если женщина не отвечает на лечение или у нее есть ранний рецидив, следует рассмотреть возможность посева мочи и эмпирически лечить противомикробными препаратами более широкого спектра, такими как фторхинолон, до получения результатов посева.
Триметоприм-сульфаметоксазол (TMP-SMX) является высокоэффективным, хорошо переносимым, недорогим и остается противомикробным средством первой линии при неосложненном цистите (Таблица I). Однако в некоторых регионах США и во всем мире резистентность высока, и она не подходит для эмпирического использования в таких областях. Недавние рекомендации по ведению неосложненного цистита предполагают, что следует избегать TMP-SMX, если вероятность резистентности уропатогенов в сообществе превышает 20%.Конечно, клиницисты почти никогда не имеют доступа к надежным данным о резистентности в своем сообществе.
Нитрофурантоин и фосфомицин, в отличие от других противомикробных препаратов первого и второго ряда при неосложненном цистите (таблица I), вызывают минимальный побочный ущерб и не проявляют перекрестной резистентности с другими агентами.
Нитрофурантоин обладает превосходной активностью против E. coli, включая штаммы, продуцирующие БЛРС, и энтерококков, включая штаммы, устойчивые к ванкомицину. Нитрофурантоин следует избегать у пациентов с пиелонефритом, простатитом, почечной недостаточностью (клиренс креатинина <40) и у пациентов, инфицированных Klebsiella pneumoniae, Proteus mirabilis или Pseudomonas aeruginosa.
Фосфомицин, хотя он кажется менее клинически активным, чем TMP-SMX или фторхинолоны, в последних рекомендациях считается противомикробным средством первой линии при цистите, поскольку он оказывает минимальное побочное повреждение. Как и к любому агенту, резистентность может развиться при более частом применении фосфомицина. При подозрении на пиелонефрит следует избегать приема фосфомицина.
В отличие от многих сравнительных исследований противомикробных препаратов у женщин с неосложненным циститом, осложненная ИМП является гораздо более гетерогенным заболеванием, и доступно меньше исследований для получения рекомендаций по лечению.Таким образом, большинство исследований осложненных ИМП включают пациентов с фебрильными ИМП, и часто невозможно установить эффективность препарата у пациентов с циститом. Кроме того, мужчины и женщины с осложненным циститом инфицированы широким спектром потенциальных возбудителей уропатогенов, и широко распространена множественная лекарственная устойчивость. Оптимальная продолжительность лечения также не определена, но большинство экспертов рекомендуют 7 дней при осложненном цистите (по сравнению с более короткими схемами лечения цистита).
Фторхинолоны обычно считаются эмпирическими препаратами выбора при осложненном цистите, за исключением случаев, когда известно, что пациент недавно был инфицирован устойчивыми к фторхинолонам уропатогенами, поскольку они часто являются единственными пероральными препаратами, активными против причинного уропатогена.Однако распространенность резистентности среди уропатогенов увеличивается как при неосложненном, так и при осложненном цистите, а резистентность к фторхинолонам не является редкостью при осложненных ИМП. Таким образом, посев мочи следует проводить у всех пациентов с осложненным циститом, и в большинстве случаев разумно отложить лечение до получения данных о чувствительности. Если лечение не может быть отложено из-за дискомфорта или беспокойства пациента, целесообразно начать эмпирическое лечение с фторхинолона.
Использование TMP-SMX или фторхинолонов в течение последних 3–6 месяцев связано с повышенной вероятностью устойчивости к этим агентам, и следует рассмотреть возможность использования альтернативы для эмпирического лечения.
Для лечения пациентов с циститом могут потребоваться парентеральные противомикробные препараты. Выбор таких схем должен основываться на антимикробной чувствительности инфицирующих уропатогенов. Рекомендуемые схемы показаны в Таблице лечения I и Таблице II. Следует отметить, что, хотя карбапенемы очень эффективны при ИМП, дорипенем и эртапенем имеют небольшую активность против синегнойной палочки.Тигециклин мало выводится почками и не показан для лечения ИМП.
Еще больше осложняет лечение острого цистита, даже неосложненного цистита, появление штаммов E. coli и K. pneumoniae, продуцирующих БЛРС. Если известно или предполагается наличие штаммов, продуцирующих БЛРС, следует рассмотреть возможность использования либо нитрофурантоина, либо фосфомицина, поскольку оба продемонстрировали активность как in vitro, так и клинически против таких штаммов, хотя опубликованных данных мало.Штаммы ESBL обычно устойчивы к TMP-SMX и фторхинолонам.
Факторы риска ИМП с БЛРС включают инфекции, связанные со здоровьем, пожилой возраст и сопутствующие заболевания. При внебольничных ИМП факторы риска включают лиц старше 60 лет, женский пол, сахарный диабет, рецидивирующие ИМП, связанные со здоровьем ИМП и предыдущее применение противомикробных препаратов.
Сообщалось, что даже более высокорезистентные штаммы вызывают ИМП. К ним относятся высокоустойчивые виды Acinetobacters и металлопротеиназа Нью-Дели (NDM-1), продуцирующая E.coli и K. pneumoniae. Оптимальное лечение этих организмов еще предстоит определить, хотя фосфомицин, по-видимому, эффективен против большинства штаммов E.coli, продуцирующих NDM-1.
Кандидурия
Бессимптомная кандидурия не требует лечения, за исключением случаев, когда пациент находится в группе высокого риска распространения, как у пациента с нейтропенией, младенца с низкой массой тела при рождении или пациента, которому предстоит урологическая процедура. Устранение предрасполагающих факторов, таких как мочевой катетер, часто приводит к разрешению кандидурии.Пациентов с нейтропенией и новорожденных следует лечить так, как если бы у них был инвазивный кандидоз. Пациентам, которым предстоит урологическая процедура, следует давать флуконазол от 200 до 400 мг в день или дезоксихолат амфотерицина В от 0,3 до 0,6 мг / кг ежедневно в течение нескольких дней до и после процедуры. Пациентам, проходящим лечение, рекомендуется визуализация почек для исключения абсцесса, грибкового комка или урологических аномалий.
Пациенты с симптоматическим циститом должны лечиться пероральным флуконазолом, если штамм чувствителен к флуконазолу (никакой другой доступный в настоящее время азол не подходит из-за минимальной экскреции активного лекарственного средства с мочой).Эхинокандины также не выводятся с мочой и не рекомендуются для лечения ИМП. Для пациентов, страдающих аллергией на флуконазол, у которых явно наблюдается неэффективность лечения пероральным флуконазолом или которые инфицированы устойчивым к флуконазолу штаммом, можно использовать внутривенный амфотерицин B или пероральный флуцитозин. Орошение мочевого пузыря обычно не рекомендуется, но может быть полезным для лечения пациентов с устойчивыми к флуконазолу видами Candidas, особенно C. glabrata и C. krusei.
Лечение флуцитозином ограничивается токсичностью и развитием резистентности при использовании отдельно.Орошение мочевого пузыря дезоксихолатом амфотерицина B связано с высокой частотой рецидивов.
Ответ на лечение и последующее наблюдение
Пациенты с циститом должны быстро отреагировать, если инфекционный уропатоген чувствителен к используемому противомикробному препарату. Если в течение 24 часов не наблюдается значительного клинического улучшения, пациенты должны быть повторно обследованы с помощью УЗИ почек или компьютерной томографии, чтобы исключить обструкцию мочевыводящих путей, инфекцию верхних мочевых путей или альтернативный диагноз.
Визуализирующие исследования или цистоскопия также могут потребоваться у пациентов со стойкой гематурией или у пациентов с частыми рецидивами.
У пациентов с осложняющим фактором, предрасполагающим к инфекции или ее тяжести, следует предпринять усилия (если это целесообразно и возможно) для исправления дефекта для достижения излечения и снижения риска последующих ИМП.
Последующие посевы мочи у пациентов, симптомы которых исчезли, обычно не показаны, так как нет причин для лечения бессимптомной бактериурии, в том числе при осложненном цистите.Беременные женщины являются исключением из этой рекомендации, поскольку было доказано, что искоренение бессимптомной бактериурии благотворно влияет на исход беременности.
1. Противоинфекционные средства
Если я не уверен, какой патоген вызывает инфекцию, какое противоинфекционное средство мне следует заказать?
Инфекцию мочевыводящих путей могут вызвать практически любые бактерии. Эмпирические схемы, перечисленные в Таблице I и Таблице II, рекомендуются для лечения цистита с адаптацией схемы, в зависимости от ситуации, на основе результатов посева мочи и чувствительности к антимикробным препаратам (рекомендуется для всех пациентов с осложненным циститом).
2. Далее перечислите другие ключевые терапевтические методы.
Цистит у здоровых амбулаторных женщин редко прогрессирует до пиелонефрита или других серьезных состояний, даже при отсутствии лечения (о чем свидетельствуют плацебо-исследования неосложненного цистита). Для уменьшения осложнений, кроме противомикробных препаратов, не рекомендуется применять никакие другие методы. Пациентам с тяжелой дизурией рекомендуются мочевые анальгетики, хотя они обычно не нужны более 1-2 дней, поскольку симптомы обычно начинают улучшаться в течение нескольких часов при соответствующем противомикробном лечении.Растет интерес к отсроченному или неантимикробному лечению неосложненного цистита. Таким образом, недавнее пилотное исследование неосложненного цистита показало, что клиническое разрешение было сходным с ибупрофеном и ципрофлоксацином. Однако более крупное последующее исследование, сравнивающее ибупрофен и фосфомицин для лечения женщин с циститом, продемонстрировало уменьшение количества курсов антимикробной терапии у женщин в группе ибупрофена, но было более тяжелое бремя симптомов и больше случаев пиелонефрита в группе ибупрофена. .
Тем не менее, прогрессирование пиелонефрита при неосложненном цистите нечасто, и разумно отложить лечение цистита с легкими симптомами, чтобы увидеть, исчезнут ли симптомы сами по себе (что они и делают у значительной части женщин, получавших плацебо от цистита). Неясно, можно ли сказать то же самое о осложненном цистите. Хотя беременные женщины с нелеченой бактериурией подвержены риску неблагоприятных исходов беременности, длительная бактериурия у бессимптомных хозяев, таких как хронические катетеризованные пациенты с нейрогенным мочевым пузырем, редко прогрессирует до пиелонефрита или других серьезных неблагоприятных исходов.Тем не менее, при симптоматическом осложненном цистите противомикробное лечение препаратом, к которому чувствителен инфекционный уропатоген, скорее всего, предотвратит такое прогрессирование. Учитывая высокую распространенность лекарственной устойчивости при осложненных ИМП, отсрочка лечения до определения чувствительности к противомикробным препаратам является разумной для пациентов с циститом легкой и средней степени тяжести на основании клинической оценки.
Устранение осложняющего фактора, когда это возможно, необходимо для снижения риска дальнейшего прогрессирования цистита в более серьезную инфекцию.
Какие осложнения могут возникнуть вследствие цистита?
Что вы должны рассказать семье о прогнозе пациента?
Цистит обычно не связан с серьезными исходами. У здоровых женщин частота спонтанного разрешения симптомов в группах исследований плацебо составляет примерно от 25 до 42%, и у таких пациентов нечасто прогрессирует пиелонефрит. Однако неосложненный цистит часто связан со значительной болезнью, которая может длиться несколько дней, даже при надлежащем лечении.
Хотя длительная бессимптомная бактериурия у хозяев с осложненными состояниями редко прогрессирует до пиелонефрита или других серьезных неблагоприятных исходов, естественная история осложненного цистита не описана. Часто бывает трудно отличить цистит от бессимптомной бактериурии у пациентов с катетеризацией, с измененными сенсориями или нейрогенным мочевым пузырем, и возможно, что более серьезные исходы, включая инфекцию верхних мочевых путей, иногда могут быть результатом поздней диагностики.Таким образом, лихорадка, боль в спине, ухудшение психического состояния и гемодинамическая нестабильность на фоне бактериурии (и отсутствие другой очевидной причины) предполагают, что инфекция мочевыводящих путей не ограничивается мочевым пузырем, и следует рассмотреть возможность проведения соответствующих визуализаций и лечения предполагаемого пиелонефрита.
Неблагоприятные исходы более вероятны у пациентов с диабетом, хроническими урологическими устройствами или обструкцией, поэтому у пациентов с этими состояниями разумно установить более низкий порог для рассмотрения более серьезной инфекции.
В основном прогноз неосложненного и осложненного цистита сам по себе хороший после постановки диагноза и начала противомикробного лечения (при осложненном цистите следует основываться на результатах посева мочи).
У беременных женщин нелеченная бактериурия может привести к серьезным осложнениям, включая преждевременные роды и неблагоприятные исходы для плода. У беременных женщин следует лечить как бессимптомную бактериурию, так и симптоматическую ИМП, и внимательно следить за ними, чтобы гарантировать искоренение бактериурии.
Какие патогены вызывают это заболевание?
По сути, любой организм может вызвать ИМП. Это особенно актуально при осложненном цистите, и необходимо провести посев мочи, чтобы различить различные уропатогены, поскольку симптомы неспецифичны. E. colic вызывает подавляющее большинство эпизодов неосложненного цистита, тогда как существует гораздо более широкий спектр уропатогенов, вызывающих осложненные ИМП. Пациенты с хронической катетеризацией часто имеют полимикробную инфекцию.Доля ИМП, вызванных различными уропатогенами, по данным различных исследований, показана ниже.
Организмы, выделенные от пациентов с осложненным циститом, обычно более устойчивы к противомикробным препаратам по сравнению с микроорганизмами, выделенными от неосложненного цистита. Это связано с тем, что пациенты с осложненным циститом чаще подвергаются воздействию противомикробных препаратов и находятся в медицинских учреждениях, где более вероятно воздействие патогенов с множественной лекарственной устойчивостью. ИМП у пожилых пациентов и пациентов с хроническими постоянными катетерами часто бывают полимикробными.
Расчетная доля эпизодов цистита, вызванных различными уропатогенами, включает:
Цистит неосложненный
Грамотрицательные бактерии
E. coli от 75 до 95%
P. mirabilis от 1 до 2%
Klebsiella spp. 1-2%
Citrobacterspp. <1%
Enterobacterspp. <1%
P. aeruginosa <1%
Другое <1%
грамположительные бактерии
S. saprophyticus 5 до> 20%
Энтерококки 1-2%
Стрептококки группы B <1%
С.aureus <1%
Другое <1%
Осложненные инфекции мочевыводящих путей
Грамотрицательные бактерии
E. coli от 10 до 60%
P. mirabilis от 5 до 55%
K. pneumoniae от 8 до 26%
Providencia spp. От 0 до 58%
P. aeruginosa2 до 32%
Другое * от 4 до 39%
* Включает Citrobacter spp., Enterobacter spp., Morganella morganii и Serratiia marcescens
P. mirabilis, Providencia stuartii и M.morganiia — это микроорганизмы, продуцирующие уреазу, и особенно часто встречаются у пациентов с постоянными урологическими устройствами.
Грамположительные бактерии
Enterococcus spp. От 1 до 10%
Коагулазонегативный стафилококк от 1 до 24%
Стрептококки группы B 1-2%
Другие грамположительные организмы от 1 до 39%
Другие причины осложненного цистита включают:
Грибы
Candida albicans и другие виды Candida часто встречаются у катетеризованных пациентов.
Вирусы
Аденовирус и полиомавирус BK иногда вызывают геморрагический цистит у пациентов с тяжелым иммунодефицитом. Неясно, вызывают ли вирусы цистит у иммунокомпетентных людей, но они, возможно, объясняют некоторые эпизоды, которые являются отрицательными для бактерий или грибов.
Микобактерии
Цистит, вызванный микобактериями, редко встречается в развитых странах, но не в слаборазвитых странах. Бацилла Кальметта-Герена (БЦЖ), которую вводят в мочевой пузырь для лечения некоторых опухолей мочевого пузыря, может вызвать цистит.
Паразиты
Инфекция Schistosoma haematobium широко распространена в Африке и на Ближнем Востоке и может вызывать цистит из-за воспалительной реакции на яйца Schistosoma, встроенные в мочевой пузырь хозяина. Это редкость в Соединенных Штатах, но может быть обнаружена у иммигрантов. Шистосомайнфекция — частая причина гематурии в эндемичных регионах.
Какие другие клинические проявления могут помочь мне в диагностике и лечении цистита?
Медицинское обследование имеет ограниченную пользу при неосложненном цистите.У некоторых пациентов может присутствовать надлобковая болезненность, но это нечувствительный и неспецифический признак. Лихорадка и болезненность реберно-позвоночного угла — полезные ключи к указанию на наличие пиелонефрита.
Физикальное обследование более важно для пациентов с подозрением на осложненную ИМП. Например, мочевой катетер или нефростомическая трубка или физические данные, указывающие на негенитальное состояние, могут быть обнаружены у пациента, который не может предоставить связный анамнез.
Какие еще можно заказать дополнительные лабораторные исследования?
При появлении вагинальных симптомов, таких как жалобы на выделения, раздражение или запах, необходимо провести вагинальное обследование с влажным креплением для поиска признаков бактериального вагиноза, дрожжевого грибка или трихомониаза.Моча или мазок из мазка может быть показан для анализа на Chlamydia trachomatisor Neisseria gonorrhoeae.
Аналогичным образом, у мужчин с дизурией, у которых имеются выделения из уретры, образец мочи или мазка из мазка следует отправить на анализ на C. trachomatisor N. gonorrhoeae.
Герпес также может вызывать дизурию и имитировать цистит. Диагноз обычно ставится клинически, но у некоторых пациентов с двусмысленными признаками или симптомами может помочь посев или серология.
Как можно предотвратить цистит?
Рецидивирующий неосложненный цистит
В таблице III показаны стратегии, рекомендуемые для предотвращения рецидивирующего неосложненного цистита.Женщин с рецидивирующими ИМП следует проинформировать о сильной связи между половым актом и ИМП. Таким образом, снижение частоты половых контактов должно быть эффективным для снижения риска ИМП, но этот подход вряд ли применим для многих женщин. Использование спермицидов, включая презервативы с покрытием из спермицидов, также является сильным фактором риска, и использование альтернативных методов контрацепции или профилактики инфекций, в которых спермицид не используется, вероятно, будет эффективным.
Было рекомендовано множество поведенческих подходов, но ни один из них не оказался эффективным в исследованиях «случай-контроль».Однако ни одно из них не было оценено в проспективных исследованиях. Такие подходы включают мочеиспускание вскоре после полового акта, либерализацию потребления жидкости, отсутствие стандартной задержки мочеиспускания, вытирание спереди назад после дефекации, избегание тесного нижнего белья, избегание спринцевания. Поскольку эти подходы имеют низкий риск и все имеют биологическое обоснование, разумно рекомендовать некоторые или все пациенту как действия, которые могут быть полезны, но отсутствуют опубликованные данные, подтверждающие их полезность.
Клюквенный сок или таблетки долгое время рекламировались как профилактическое средство, и несколько малоэффективных исследований сообщили о его положительном эффекте.Многие женщины пробовали клюкву, и многие отмечают ее положительный эффект. Однако недавние исследования показывают, что клюква неэффективна. Поскольку это считается безопасным подходом, если пациентка считает, что клюква эффективна, нет причин отговаривать ее от этого.
В некоторых исследованиях с участием пожилых женщин было показано, что эстроген для местного применения нормализует микрофлору влагалища и уменьшает колонизацию влагалища уропатогенами и, таким образом, снижает риск ИМП. Системные эстрогены не показали эффективности.
Противомикробная профилактика, хотя и очень эффективна в снижении риска ИМП, должна рассматриваться только как последнее средство, учитывая потенциальные побочные эффекты самих лекарств и растущую озабоченность по поводу выбора по устойчивости к противомикробным препаратам. Если женщина перенесла три или более ИМП за последние 12 месяцев или два или более за последние 6 месяцев и не воспользовалась описанными подходами, следует рассмотреть возможность проведения антимикробной профилактики. Однако этот подход следует тщательно обсудить с женщиной, чтобы убедиться, что она понимает потенциальные риски.Выбор противомикробного препарата зависит от характера восприимчивости уропатогенов, вызывающих недавние инфекции, и от аллергического анамнеза пациента.
Существует два подхода к антимикробной профилактике. Во-первых, если эпизоды ИМП связаны с половым актом, введение противомикробного препарата вскоре после полового акта очень эффективно и приводит к меньшему применению противомикробных препаратов, чем при постоянной антимикробной профилактике. Было показано, что некоторые препараты эффективны для посткоитальной профилактики, как показано в таблице III.Фторхинолоны, такие как ципрофлоксацин 125 мг, очень эффективны, но их не следует использовать, если другие подходы не эффективны из-за беспокойства по поводу выбора резистентности.
Непрерывная противомикробная профилактика заключается в приеме противомикробного препарата на ночь. Таблица III показывает эффективные схемы. Перед началом длительного непрерывного приема антимикробных препаратов рекомендуется, чтобы моча была стерильной. Опять же, фторхинолоны очень эффективны, но не рекомендуются из-за опасений по поводу выбора резистентности.
Антимикробную профилактику следует продолжать в течение 3-6 месяцев, если она переносится пациентом, а затем прекратить ее, чтобы определить, остается ли картина рецидивов прежней. Можно использовать более длительные курсы, если пациентка получила пользу от режима и если после его прекращения у нее снова начнутся рецидивы.
Могут иметь место прорывные эпизоды цистита, которые могут быть вызваны или не быть вызваны уропатогенами, устойчивыми к профилактическому средству. Такие прорывные инфекции следует культивировать, чтобы определить, действительно ли у пациента ИМП и остается ли подходящим режим антимикробного лечения.
Другой стратегией лечения противомикробными препаратами у женщин с рецидивирующим циститом является самодиагностика и самолечение. Это стратегия управления, а не стратегия предотвращения. Таким образом, несколько исследований показали, что женщины, у которых ранее были зарегистрированы ИМП, могут точно диагностировать последующие ИМП с высокой степенью точности и успешно лечить такие ИМП с помощью рекомендованных им антимикробных схем. Эта стратегия должна быть ограничена женщинами с ранее зарегистрированными ИМП, которые согласны с приемом лекарств.Им следует посоветовать позвонить поставщику, если их симптомы не улучшатся после приема противомикробного препарата, и в этом случае следует выполнить посев мочи и рассмотреть возможность замены противомикробного средства.
Рецидивирующий осложненный цистит
Мужчины и женщины с основными анатомическими или функциональными факторами риска цистита и с рецидивирующим циститом представляют собой большую проблему управления. По возможности следует скорректировать известные анатомические или функциональные факторы, повышающие риск ИМП.Нередко пациенты проходят повторное лечение по поводу положительных посевов мочи, даже если они бессимптомны. Нет причин проводить посев мочи после лечения, если у пациента исчезли симптомы, за исключением беременных женщин.
Оптимальный метод профилактики рецидивирующего осложненного цистита у некатетеризованного пациента не известен. Часто этих пациентов лечат противомикробными препаратами, часто в течение многих лет для лечения симптоматических явлений, и впоследствии у них развиваются очень резистентные микроорганизмы, в некоторых случаях требующие использования парентеральных противомикробных препаратов для лечения цистита.Иногда применяется долгосрочная антимикробная профилактика рецидивирующего неосложненного цистита, такая как описанная, но она не так эффективна, как при рецидивирующем неосложненном цистите, а появление резистентных микроорганизмов в конечном итоге ограничивает ее эффективность.
Не было продемонстрировано, что клюква снижает риск повторного осложненного цистита.
Риск рецидива цистита у пациентов с катетеризацией уретры можно снизить, удалив катетер как можно скорее.Система сбора должна быть закрытой, чтобы избежать загрязнения. Катетеризация презерватива связана с более низким риском ИМП у мужчин без когнитивных нарушений и должна использоваться вместо постоянной катетеризации, когда это уместно и возможно. Точно так же периодическая катетеризация и надлобковая катетеризация связаны с меньшим риском ИМП, чем постоянная катетеризация. Мочевые катетеры с антимикробным покрытием не продемонстрировали снижения риска симптоматических ИМП.Антибиотики, введенные в мочевой пузырь или дренажный мешок, неэффективны.
Доказано, что бактериурия у беременных связана с преждевременными родами и другими неблагоприятными исходами, и всем беременным женщинам рекомендуется скрининг и лечение бактериурии.
Антимикробная профилактика является обычной практикой после трансплантации почки, и было показано, что она снижает частоту возникновения симптоматической инфекции до низкого уровня. Однако оптимальный подход к скринингу и лечению бессимптомной бактериурии у пациентов с трансплантатом почки еще не определен.
Скрининг и лечение бессимптомной бактериурии не рекомендуются ни в одной популяции специально для снижения риска цистита.
Подавляющая терапия
Долгосрочная супрессивная терапия может быть показана некоторым пациентам с рецидивирующим осложненным циститом в качестве крайней меры, если основной предрасполагающий фактор не может быть исправлен и если у пациентов есть частые рецидивы симптоматических ИМП, требующих антимикробного лечения. Решение об использовании супрессивной терапии должно приниматься индивидуально и периодически пересматриваться, поскольку лекарственная устойчивость или лекарственные эффекты, такие как Clostridium difficilecolitis, являются потенциальными недостатками такого подхода.Конечно, такие осложнения могут возникать и при серийном лечении рецидивирующих ИМП.
Какие доказательства?
Какие доказательства?
Фоксман, Б. «Эпидемиология инфекции мочевыводящих путей». Nat Rev Urol. т. 7. 2010. С. 653-60. (Хороший современный обзор эпидемиологии ИМП.)
Hooton, TM. «Клиническая практика. Неосложненная инфекция мочевыводящих путей ». N Engl J Med. т. 366. 2012 15 марта. С. 1028–37. (Тщательный обзор неосложненных ИМП, их диагностика, лечение и стратегии профилактики.)
Nicolle, LE. «Осложненная инфекция мочевыводящих путей у взрослых». Может ли заразить Dis Med Microbiol. т. 16. 2005. С. 349-60. (Подробное и отличное обсуждение сложных ИМП, их лечения и профилактических стратегий.)
Фоксман, Б., Браун, П. «Эпидемиология инфекций мочевыводящих путей: передача и факторы риска, заболеваемость и затраты». Infect Dis Clin North Am. т. 17. 2003. С. 227–41. (Тщательный обзор эпидемиологии ИМП, охватывающий факторы риска, заболеваемость и затраты.)
Hooton, TM, Scholes, D, Hughes, JP. «Проспективное исследование факторов риска симптоматической инфекции мочевыводящих путей у молодых женщин». N Engl J Med. т. 335. 1996. С. 468-74. (Большое исследование по оценке факторов риска неосложненных ИМП у студенток колледжа.)
Джексон, С. Л., Бойко, Э. Дж., Скоулз, Д., Абрахам, Л., Гупта, К., Фин, С. Д. «Предикторы инфекции мочевыводящих путей после менопаузы: проспективное исследование». Am J Med. т. 117. 2004. С. 903-11. (Проспективное исследование факторов риска ИМП у пожилых женщин.)
Johansen, TEB, Botto, H, Cek, M. «Критический обзор текущих определений инфекций мочевыводящих путей и предложение системы классификации EAU / ESIU». Internat J Antimicrob Agents. т. 38S. 2011. С. 64-70. (Попытка более точно классифицировать ИМП на неосложненные и сложные ИМП.)
Джонсон-младший. «Детерминанты микробной вирулентности и патогенез инфекции мочевыводящих путей». Infect Dis Clin North Am. т. 17. 2003. С. 261–78.(Подробный обзор детерминант вирулентности уропатогенов.)
Hooton, TM. «Рецидивирующая инфекция мочевыводящих путей у женщин». Int J Antimicrob Agents. т. 17. 2001. С. 259–68. (Частота, патогенез и лечение рецидивов ИМП у женщин)
Nicolle, LE. «Лечение рецидивирующих инфекций мочевыводящих путей у женщин». Здоровье женщин. т. 1. 2005. С. 39-50. (Обзор рецидивирующих ИМП, факторов риска и ведения / профилактики.)
Малви, Массачусетс, Шиллинг, Дж. Д., Мартинес, Дж. Дж., Халтгрен, С. Дж.«Плохие клопы и осажденные мочевые пузыри: взаимодействие между уропатогенной кишечной палочкой и врожденной защитой хозяина». Proc Natl Acad Sci USA. т. 97. 2000. С. 8829-35. (Описание патогенеза инфекции мочевого пузыря на мышиной модели, которое составляет основу интригующей теории относительно того, как некоторые рецидивирующие ИМП возникают у женщин.)
Скоулз, Д., Хутон, Т.М., Робертс, П.Л., Стэплтон, А.Е., Гупта, К., Штамм, В.Е. «Факторы риска рецидива инфекции мочевыводящих путей у молодых женщин». J Infect Dis. т. 182. 2000. С. 1177–82. (Исследование случай-контроль женщин с рецидивом ИМП и без него, в котором оцениваются факторы, связанные с рецидивом у молодых здоровых женщин.)
Бент, С., Налламоту, Б.К., Симел, Д.Л., Фин, С.Д., Сент, С. «Есть ли у этой женщины острая неосложненная инфекция мочевыводящих путей». JAMA. т. 287. 2002. С. 2701-10. (Анализ литературы по диагностике ИМП у женщин показывает, что общий анализ мочи и посев имеют ограниченную роль в диагностике ИМП.)
Штамм, WE, Графы, GW, Бег, KR, Фин, S, Терк, M, Холмс, KK. «Диагностика колиформной инфекции у женщин с острым дизурией». N Engl J Med. т. 307. 1982. С. 463-8. (Основополагающее исследование, показывающее, что острый неосложненный цистит часто связан с низким количеством бактериальных колоний.)
Hooton, TM, Робертс, PL, Кокс, ME. «Стэплтон А.Е. Посев мочи в середине потока и острый цистит у женщин в пременопаузе ». N Engl J Med. т. 369. 2013 14 ноя. С.1883-91. (Исследование, показывающее, что низкий уровень колоний кишечной палочки в моче, но не энтерококков или стрептококков группы B, является прогностическим фактором инфекции мочевого пузыря.)
Ferry, SA, Holm, SE, Stenlund, H, Lundholm, R, Monsen, TJ. «Клинические и бактериологические результаты различных доз и продолжительности приема пивмециллинама по сравнению с плацебо-терапией неосложненной инфекции нижних мочевых путей у женщин: проект LUTIW». Scand J Prim Health Care. т. 25. 2007. С. 49-57. (Плацебо-исследование показало, что у многих женщин с циститом, которые не получают противомикробные препараты, симптомы исчезают.)
Gupta, K, Hooton, TM, Naber, KG. «Международные клинические рекомендации по лечению острого неосложненного цистита и пиелонефрита у женщин: обновление 2010 г., подготовленное Американским обществом инфекционистов и Европейским обществом микробиологии и инфекционных заболеваний». Clin Infect Dis. т. 52. 2011. С. e103-20. (Новые рекомендации по лечению цистита и пиелонефрита без осложнений.)
Уоррен, JW, Абрутин, E, Hebel, JR, Johnson, JR, Schaeffer, AJ, Stamm, WE.«Рекомендации по антимикробной терапии неосложненного острого бактериального цистита и острого пиелонефрита у женщин. Американское общество инфекционных болезней (IDSA) ». Clin Infect Dis. т. 29. 1999. С. 745-58. (Предыдущие рекомендации по ИМП по неосложненному циститу и пиелонефриту.)
Катчман, Э.А., Майло, Г., Пол, М., Кристиаенс, Т., Баерхейм, А., Лейбовичи, Л. Am J Med. т. 118. 2005. С. 1196-207. (Обзор, показывающий, что кратковременное лечение эффективно при цистите.)
Григорян Л., Траутнер Б.В., Гупта К. «Диагностика и лечение инфекций мочевыводящих путей в амбулаторных условиях». обзор. JAMA. т. 312. 22–29 октября 2014 г. С. 1677-84.
Gágyor, I, Bleidorn, J, Kochen, MM, Schmiemann, G, Wegscheider, K, Hummers-Pradier, E. «Ибупрофен против фосфомицина при неосложненной инфекции мочевыводящих путей у женщин: рандомизированное контролируемое исследование». BMJ. т. 351. 2015 Dec 23. pp. H6544
Фоксман, Б. «Эпидемиология инфекции мочевыводящих путей». Nat Rev Urol. т. 7. 2010. С. 653-60.
КОДЫ DRG и ожидаемая продолжительность пребывания
Цистит — это не диагноз, который требует госпитализации сам по себе. Таким образом, у пациента с диагнозом цистит, у которого развивается лихорадка, измененное психическое состояние, гемодинамические изменения или другие подобные физиологические изменения, следует предполагать более инвазивную инфекцию и лечить его соответствующим образом, включая госпитализацию.
В редких случаях пациент с циститом может быть госпитализирован для парентерального введения противомикробных препаратов, потому что он или она инфицированы высокорезистентным штаммом и / или пациент не переносит ни один из возможных вариантов перорального лечения.Однако даже в этих случаях лечение обычно проводится в амбулаторных условиях с использованием внутривенного катетера.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Лечение инфекций мочевыводящих путей у небеременных женщин
РЕЗЮМЕ: По оценкам, 11% U.S. женщины сообщают по крайней мере об одной диагностированной врачом инфекции мочевыводящих путей (ИМП) в год, и вероятность того, что женщина будет иметь ИМП в течение жизни, составляет 60% 1 2. Несмотря на частоту ИМП, существует путаница в диагностических стратегиях и Изменения устойчивости уропатогенов к противомикробным препаратам требуют изменения традиционных схем лечения. Цель этого бюллетеня — обратиться к вопросам диагностики, лечения и профилактики неосложненного острого бактериального цистита и острого бактериального пиелонефрита у небеременных женщин.Осложненные ИМП (например, у пациентов с сахарным диабетом, аномальной анатомией, предшествующими урологическими операциями, почечнокаменной болезнью в анамнезе, постоянным катетером, повреждением спинного мозга, иммунодефицитом или у беременных пациентов) представляют собой гетерогенную группу состояний, выходящую за рамки настоящего бюллетень.
Предпосылки
Определения
Инфекции мочевыводящих путей являются одними из наиболее распространенных бактериальных инфекций у взрослых и могут поражать нижние или верхние мочевыводящие пути или и то, и другое. Бессимптомная бактериурия относится к значительной бактериурии у женщины без симптомов.Когда инфекция ограничивается нижними отделами мочевыводящих путей и проявляется симптомами дизурии, частым и неотложным мочеиспусканием, а иногда и надлобковой болезненностью, это называется циститом . Острый пиелонефрит определяется как инфекция паренхимы почек и лоханочно-лоханочной системы, сопровождающаяся значительной бактериурией, обычно проявляющейся лихорадкой и болью в боку. Рецидив ИМП с тем же организмом после адекватной терапии называется рецидивом . Реинфекция — рецидивирующая ИМП, вызванная бактериями, ранее изолированными после лечения, и отрицательный результат промежуточного посева мочи или рецидивирующая ИМП, вызванная вторым изолятом.
Распространенность и эпидемиология
Бремя ИМП как для клинических, так и для финансовых аспектов здравоохранения в Соединенных Штатах огромно. Приблизительно 62,7 миллиона взрослых в возрасте 20 лет и старше сообщили по крайней мере об одном эпизоде ИМП или цистита 3, 50,8 миллиона (81%) из которых составляли женщины. По оценкам, в 2000 году пациенты в возрасте 20 лет и старше с ИМП посетили 11 миллионов офисных и амбулаторных больниц (около 9 миллионов посещений женщинами). Затраты на систему здравоохранения в 2000 г. оценивались в 3 раза.5 миллиардов долларов на обследование и лечение 2 3. Более чем у половины женщин будет хотя бы одна ИМП в течение жизни 1, и у 3-5% всех женщин будут множественные рецидивы 4. Распространенность бессимптомной бактериурии также выше в женщины, чем мужчины; 5–6% у молодых сексуально активных небеременных женщин по сравнению с менее 0,1% у молодых мужчин. Распространенность увеличивается до 20% у женщин старше 65 лет 5.
Патофизиология и микробиология
Инфекции мочевыводящих путей возникают в результате взаимодействия между биологическими и поведенческими факторами хозяина и вирулентностью микроорганизмов.Большинство случаев вызвано восходящей инфекцией из уретры в мочевой пузырь. Женская уретра короткая, а внешняя треть часто заселяется патогенами нормальной вагинальной и кишечной флоры. Бактерии перемещаются по уретре во время массажа уретры, полового акта или механических инструментов. Попадая в мочевой пузырь, бактериальные факторы играют важную роль в колонизации и инфекции. Хотя ИМП вызываются многими видами микроорганизмов, большинство из них (80–90%) вызываются уропатогенными Escherichia coli (преимущественно серотипами антигенов O, K и H) 1 4 5 6.Эти серогруппы E coli обладают рядом факторов вирулентности, которые способствуют колонизации и инвазии во влагалище и мочевыводящие пути. Специфические факторы вирулентности, такие как фимбрия типа 1, P-фимбрия и S-фимбрия, усиливают связывание с вагинальными и уроэпителиальными клетками. Факторы вирулентности также повышают устойчивость к бактерицидной активности сыворотки и устойчивость к фагоцитарной активности хозяина. Определенные подгруппы E coli также связаны с восходящей инфекцией в паренхиме почек, вызывая пиелонефрит (преимущественно P-фимбриированная E coli ).
Остальные 10–20% ИМП вызываются другими микроорганизмами, иногда колонизирующими влагалище и периуретральную область 1 4 5 6. Staphylococcus saprophyticus часто вызывает нижние ИМП и был изолирован у 3% небеременных, сексуально активных репродуктивных женщины в возрасте с пиелонефритом 7. Proteus, Pseudomonas, Klebsiella, и Enterobacter видов были выделены у женщин с циститом или пиелонефритом, и они часто связаны со структурными аномалиями мочевыводящих путей, постоянными катетерами и почечными камнями. 5 6. Enterococcus видов также были выделены у женщин со структурными аномалиями. Грамположительные изоляты, включая стрептококки группы B, все чаще выделяются вместе с грибковыми инфекциями у женщин с постоянными катетерами 6. Анаэробные организмы и микоплазмы редко выделяются от ИМП и, вероятно, играют незначительную роль в патогенезе мочевыводящих путей.
Хотя восходящая инфекция является преобладающим путем заражения мочевыводящих путей, иногда инфекция может возникнуть в результате гематогенного или лимфатического распространения.Патогены, передающиеся с кровью, могут заразить почечную паренхиму во время эпизодов бактериемии. Почечные абсцессы могут возникать в результате бактериальной бактериемии эндокардита Staphylococcus aureus . Сообщалось о редких случаях пиелонефрита, вызванного фунгемией от видов Candida у госпитализированных пациентов. Хотя лимфатические связи присутствуют вдоль мочеточников и почек и сообщается об обратном лимфатическом потоке в почки, лимфатическое распространение микроорганизмов, приводящее к ИМП, встречается редко 8.
Факторы риска
Факторы риска ИМП у женщин различаются в зависимости от возрастных групп. У девочек школьного возраста общие факторы риска включают врожденные аномалии и начало половой жизни. Факторы риска для женщин в пременопаузе и постменопаузе перечислены в рамке. С возрастом частота ИМП увеличивается, вероятно, из-за гипоэстрогенного состояния и атрофии вагинального эпителия, нарушения мочеиспускания и изменений гигиены 7 9. ИМП в течение всей жизни также является важным прогностическим фактором ИМП у женщин в постменопаузе 10.
Диагноз
История болезни и обследование
Острый бактериальный цистит обычно клинически проявляется дизурией с симптомами частого и неотложного мочеиспускания, вторичным по отношению к раздражению слизистой оболочки уретры и мочевого пузыря. Женщины также могут испытывать надлобковые боли или давление и в редких случаях иметь гематурию. Лихорадка редко встречается у женщин с неосложненной ИМП нижних отделов. Острый уретрит, вызванный инфекцией, вызванной Neisseria gonorrhoeae и Chlamydia trachomatis , или боль, вызванная вирусом простого генитального герпеса 1 типа и вирусом простого герпеса 2 типа, может иметь сходные клинические симптомы, и их следует исключать.
Напротив, ИМП верхних дыхательных путей или острый пиелонефрит часто возникает в сочетании с лихорадкой и ознобом, болью в боку и различной степенью дизурии, позывами и частотой. Сильная боль в боку, отдающая в пах, больше указывает на почечные камни. Иногда почечная боль может передаваться в другие области живота, что требует обследования на холелитиаз, холецистит, воспалительные заболевания органов малого таза, язвы желудка и аппендицит. Пожилые женщины с ИМП могут протекать бессимптомно, умереть от септического шока (уросепсис), иметь симптомы только недержания мочи или иметь любую комбинацию этих симптомов.
Факторы риска инфекции мочевыводящих путей у женщин в пременопаузе и постменопаузе
Женщины в пременопаузе
Инфекция мочевыводящих путей в анамнезе
Частая или недавняя половая жизнь
Использование противозачаточных средств 9115 9115
Повышение паритета
Сахарный диабет
Ожирение
Серповидно-клеточный признак
Анатомические врожденные аномалии 93000 или заболевания мочеиспускания
- 000 000000000000000 00 00000 повторяющаяся катетеризация мочевого пузыря
Женщины в постменопаузе
Атрофия влагалища
Неполное опорожнение мочевого пузыря
Плохая гигиена промежности
911ocel93 е, цистоцеле, уретроцеле или маточно-влагалищный пролапсИнфекция мочевыводящих путей в анамнезе
Сахарный диабет 1 типа
Лабораторное обследование
Бактериурия диагностирована в середине пробы мочи на бактериурию.Традиционно 100 000 отдельных изолятов бактерий на миллилитр использовалось для определения значительной бактериурии с превосходной специфичностью, но чувствительностью 50% 1. Для диагностики бактериурии уменьшение количества колоний до 1 000–10 000 бактерий на миллилитр у пациентов с симптомами улучшит чувствительность. без значительного ущерба для специфичности. Тестирование мочи на лейкоцитарную эстеразу или нитрит — это быстрый и недорогой метод с чувствительностью 75% и специфичностью 82% 11.Это хороший скрининговый тест, но женщинам с отрицательными результатами анализов и симптомами следует по-прежнему делать посев мочи или общий анализ мочи, поскольку ложноотрицательные результаты являются обычным явлением. Стандартный анализ мочи выявляет пиурию, определяемую как 10 лейкоцитов на миллилитр, но сама по себе пиурия не является надежным предиктором инфекции. Однако пиурия и бактериурия вместе по результатам микроскопического исследования заметно увеличивают вероятность ИМП. Использование измерения остаточного объема после мочеиспускания, уродинамического тестирования, цистоуретроскопии или радиологической визуализации неэффективно для женщин, если у них нет доказательств сложной инфекции или почечных камней.Они редко необходимы для диагностики острого неосложненного цистита и пиелонефрита.
Устойчивость к противомикробным препаратам
Основным последствием практики неизбирательного назначения обычных антибиотиков является появление устойчивости к противомикробным препаратам. Данные из регионов, сообщающих о профилях чувствительности к противомикробным препаратам, показали тревожный рост распространенности устойчивости к амоксициллину и триметоприм-сульфаметоксазолу, достигающей 30% в некоторых группах населения 12 13. В частности, при остром пиелонефрите посев мочи и тестирование на чувствительность могут помочь в выборе противомикробных препаратов. .Если возможно, следует проанализировать данные эпиднадзора в местных сообществах или больницах для определения эмпирической терапии ИМП. Эти данные следует периодически обновлять по мере изменения моделей восприимчивости со временем. Уровень резистентности выше 15–20% требует изменения класса антибиотиков.
Общие принципы лечения
Неосложненный острый бактериальный цистит
В прошлом неосложненный острый цистит лечился с помощью 7–10-дневной антимикробной терапии. Однако недавние данные показали, что 3 дня терапии эквивалентны по эффективности более длительной терапии, при этом уровень эрадикации превышает 90%.Рекомендуемые агенты для 3-дневной терапии подробно описаны в следующем разделе и в таблице 1. Следует отметить, что β-лактамы, такие как цефалоспорины первого поколения и амоксициллин, менее эффективны при лечении неосложненного острого цистита, чем антимикробные препараты, перечисленные в Таблица 1. Это связано с увеличением резистентности обычных уропатогенов, быстрым выведением из мочевыводящих путей и невозможностью полностью удалить грамотрицательные палочки из влагалища, что увеличивает риск рецидива 5 14.
Острый пиелонефрит
Острый пиелонефрит традиционно лечится с помощью госпитализации и парентеральных антибиотиков. Однако в последнее время произошел переход к амбулаторному лечению, когда это возможно, с упором на экономию средств, хотя эта схема лечения основана на результатах нескольких крупных клинических испытаний 14. У здоровых женщин, клинически стабильных и способных переносить пероральный прием. противомикробные препараты и жидкости, амбулаторное лечение приемлемо и имеет аналогичную эффективность 14.Надежность пациента и социальная ситуация также должны быть приняты во внимание при выборе стационарного или амбулаторного лечения. Выполняется посев мочи и начинается эмпирическая антибактериальная терапия, как описано в следующем разделе. Как и при остром цистите, в большинстве случаев β-лактамы не являются терапией первой линии. У организмов, вызывающих пиелонефрит, высокий уровень устойчивости к ампициллину и высокий уровень рецидивов у женщин, получавших β-лактамы. Исключение составляют случаи, когда возбудителем является грамположительный организм.Затем можно использовать амоксициллин или амоксициллин в сочетании с клавулановой кислотой. Независимо от схемы лечения, 14 дней перорального или парентерального приема антибиотиков или обоих препаратов в настоящее время являются стандартными, а показатель излечения приближается к 100%. Результаты после 2-недельного курса эквивалентны традиционному 6-недельному парентеральному курсу без различий в частоте рецидивов. Существенный клинический ответ должен проявиться через 48–72 часа после начала терапии. Анализ посева мочи на излечение обычно проводится после завершения 2-недельного курса антибиотиков.
Рецидивирующая инфекция мочевыводящих путей
Рецидивирующие ИМП являются обычным явлением у женщин и возникают у 25–50% в течение 1 года после первоначальной инфекции. Из всех женщин у 3-5% будут многократные рецидивы в течение многих лет 1 4. Ведение рецидивирующих ИМП следует начинать с поиска известных факторов риска, связанных с рецидивом. К ним относятся частые половые акты, длительное использование спермицидов, использование диафрагмы, нового полового партнера, молодой возраст первых ИМП и ИМП у матери в анамнезе 15 16. Поведенческие изменения, такие как использование другой формы контрацепции вместо спермицида, должны посоветовать.Антимикробное лечение рецидивирующих ИМП основано на желании пациента и частоте рецидивов. Для устранения инфекции начинают трехдневный курс одной из антимикробных схем, перечисленных в таблице 1. Для подтверждения клиренса рекомендуется провести посев мочи на излечение через 1-2 недели.
Для женщин с частыми рецидивами постоянная профилактика с применением нитрофурантоина, норфлоксацина, ципрофлоксацина, триметоприма, триметоприма-сульфаметоксазола или другого агента, перечисленного в таблице 1, один раз в день снижает риск рецидива на 95% 4.Это может быть продолжено в течение 6–12 месяцев, а затем пересмотрено. Женщинам с рецидивами, связанными с сексуальной активностью, может быть полезна посткоитальная профилактика — однократная доза одного из агентов, перечисленных в Таблице 1, принятая после полового акта, эффективна для уменьшения рецидивов 1 17 18. На противомикробную терапию ИМП у женщин в постменопаузе влияет ряд факторов. Организмы, вызывающие ИМП, в этой популяции отличаются от возбудителей у более молодых женщин. Staphylococcus saprophyticus редко выделяется; однако грамотрицательные бактерии и энтерококки являются обычными ( E coli остается наиболее частым возбудителем). Фармакокинетические и фармакодинамические изменения также влияют на выбор лекарств для ограничения их токсичности и взаимодействий 19. 20. Несмотря на эти различия, лишь в немногих исследованиях адекватно оценивались варианты лечения этих женщин. В метаанализе 13 исследований, в которых участвовало в общей сложности 1435 пожилых женщин с ИМП, был сделан вывод, что 3–6 дней лечения антибиотиками эквивалентны более длительным курсам лечения (7–14 дней) с меньшим количеством побочных эффектов 20. .Однодозовая терапия не так эффективна, как более длительные схемы лечения, и ее не следует использовать. Другое рандомизированное контролируемое исследование по оценке оптимальной продолжительности антибактериальной терапии неосложненных ИМП у женщин в возрасте 65 лет и старше пришло к выводу, что трехдневный режим был столь же эффективен, но лучше переносился, чем семидневный курс 21.
Терапия по инициативе пациента
Многие женщины с рецидивирующими ИМП знают о появлении симптомов. Поскольку стоимость посещения отделения неотложной помощи в офисе и больнице продолжает расти, терапия по инициативе пациента стала жизнеспособным вариантом лечения.Женщинам выписывают рецепт на один из трехдневных режимов дозирования, перечисленных в таблице 1, и их следует проинструктировать о начале терапии при появлении симптомов. Некоторые врачи также будут давать женщинам тест-полоски мочи и использовать пиурию, а также симптомы в качестве показания для начала лечения. Если симптомы не улучшаются в течение 48 часов, следует провести клиническую оценку. Было установлено, что терапия, инициированная пациентом, является безопасной, эффективной и экономичной 22 23 24.
Клинические соображения и рекомендации
Уместно ли эмпирическое лечение инфекции мочевыводящих путей без проведения анализа мочи?
Среди врачей первичного звена обычной практикой является эмпирическое лечение женщин с симптомами ИМП нижних отделов без проведения лабораторных анализов.Это считается рентабельной стратегией, сокращающей количество диагностических тестов и посещений кабинета 25 26. Однако многие женщины, особенно женщины в постменопаузе, без лабораторно подтвержденных ИМП, имеют симптомы перемежающейся дизурии или срочного или частого мочеиспускания. Эмпирическое лечение этих женщин приводит к ненужному использованию антибиотиков и развитию устойчивости к противомикробным препаратам. Тестирование на пиурию с помощью анализа мочи или тест-полоски мочи повышает вероятность выявления инфекции на 25% или более 1 27 28 29.Таким образом, женщинам, у которых в анамнезе не было лабораторно подтвержденных ИМП, уместно посещение врача для анализа мочи или тест-полоски. Женщины с частыми рецидивами и предшествующим подтверждением диагностическими тестами, которые знают о своих симптомах, могут получать эмпирическое лечение без повторных тестов на пиурию.
Когда необходим посев мочи?
Первоначальное лечение симптоматической ИМП нижних отделов мочевого пузыря с пиурией или бактериурией не требует посева мочи. Однако, если клиническое улучшение не наступает в течение 48 часов или в случае рецидива, полезен посев мочи для подбора лечения.Посев мочи следует проводить во всех случаях ИМП верхних отделов.
В каких ситуациях пациенты требуют дальнейшего обследования?
Визуализация мочевыводящих путей редко требуется женщинам — это нерентабельно и не дает полезной информации при неосложненных нижних или верхних ИМП. Женщины с инфекциями, которые не реагируют на соответствующую противомикробную терапию или у которых ухудшается клинический статус, требуют дальнейшего обследования. Ультразвуковое исследование почек — лучший неинвазивный метод оценки обструкции собирательной системы почек.В этой ситуации также может быть полезна внутривенная пиелография. Компьютерная томография с контрастным усилением или магнитно-резонансная томография полезны для получения изображения почечной паренхимы, чтобы исключить перинефральный абсцесс или флегмону.
Как следует лечить неосложненный острый бактериальный цистит у женщин?
Трехдневный курс лечения противомикробными препаратами в настоящее время является рекомендуемым лечением неосложненного острого бактериального цистита у женщин, при этом уровень бактериальной эрадикации постоянно превышает 90%.В таблице 1 перечислены текущие рекомендуемые схемы лечения, как 3-дневные, так и 7-дневные курсы. Использование триметоприма-сульфаметоксазола в течение 3 дней считается предпочтительной терапией с 94% степенью бактериальной эрадикации. Однако в регионах, где устойчивость к этому противомикробному препарату превышает 15–20%, следует выбрать другую из перечисленных схем. К другим лекарствам, которые продемонстрировали эквивалентность, относятся только триметоприм, ципрофлоксацин, левофлоксацин, норфлоксацин и гатифлоксацин. Фторхинолоны, хотя и являются высокоэффективными, не должны использоваться в качестве препаратов первого ряда в областях, где распространенность резистентности к триметоприму-сульфаметоксазолу низкая — в настоящее время устойчивость к фторхинолонам встречается редко, и чрезмерное использование, вероятно, затруднит возможность эффективного использования этого класса препаратов. противомикробные препараты у пациентов с осложненными ИМП и у пациентов с респираторными и другими инфекциями, не связанными с мочевыводящими путями.Большинство экспертов теперь согласны с тем, что использование сульфаниламидов, ампициллина и амоксициллина менее эффективно, чем использование триметоприма-сульфаметоксазола и фторхинолонов (см. Предыдущий раздел), и не должно использоваться в качестве терапии первой линии.
Применение нитрофурантоина, препарата, часто применяемого у беременных, недостаточно изучено у небеременных женщин с острым циститом. Его не рекомендуется использовать в 3-дневном режиме, но было обнаружено, что он эффективен в 7-дневном режиме антимикробных препаратов и перечислен в таблице 1.Устойчивость к нитрофурантоину остается низкой (менее 5%). 1. Низкая распространенность резистентности и ее способность концентрироваться в моче по-прежнему делают нитрофурантоин полезным лекарством при лечении неосложненного цистита, особенно в регионах, где показатели устойчивости к препаратам первой линии лекарства высокие. Неэффективен против Proteus mirabilis . Следует отметить, что нитрофурантоин редко может вызывать гемолитическую анемию у пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы, поэтому таких пациентов следует избегать 30.По сравнению с препаратом макрокристаллов нитрофурантоина, который требует частого приема (четыре раза в день) и имеет высокую вероятность побочных эффектов со стороны желудочно-кишечного тракта, препарат макрокристаллов моногидрата назначается дважды в день, поэтому побочные эффекты возникают реже.
Как лечить неосложненный острый пиелонефрит?
Женщины с острым пиелонефритом должны пройти первичный посев мочи и провести тестирование на чувствительность до начала противомикробной терапии.Внутривенное введение жидкости следует начинать во время клинической оценки. Женщины, которые тяжело больны, имеют осложнения, не могут переносить пероральные препараты или жидкости или которые, по подозрению клинициста, не соблюдают амбулаторное лечение, должны быть госпитализированы и получать эмпирические парентеральные антибиотики широкого спектра действия. Знание специфической устойчивости к противомикробным препаратам в сообществе должно влиять на выбор исходного противомикробного агента. После получения результатов посева мочи и чувствительности терапию при необходимости изменяют.Большинство женщин можно лечить в амбулаторных условиях или вводить внутривенные жидкости и одну парентеральную дозу антибиотика перед выпиской и назначать режим пероральной терапии.
Начальный курс антимикробного лечения является эмпирическим. Если грамположительный организм идентифицируется при окраске по Граму, приемлемыми вариантами лечения являются амоксициллин или ампициллин. Грамположительные организмы в скоплениях (вероятно, стафилококки) можно сначала лечить цефалоспорином. Во всех остальных случаях применение β-лактамных препаратов больше не рекомендуется 14.Сейчас терапия первой линии — это прием фторхинолона в течение 14 дней. В регионах с низким уровнем резистентности использование триметоприма-сульфаметоксазола является приемлемой альтернативой 31. Для женщин с тяжелым заболеванием или уросепсисом, которым требуется госпитализация, доступные парентеральные антибиотики широкого спектра действия включают аминогликозиды плюс ампициллин, пиперациллин или цефалоспорины первого поколения, азтреонам, цефалоспорины третьего поколения, пиперациллин тазобактам или парентеральные фторхинолоны, используемые отдельно или в комбинации, в зависимости от конкретного случая.Во всех случаях острого пиелонефрита, независимо от того, лечится ли пациент в стационаре или амбулаторно, необходимо пройти 14 дней общей антимикробной терапии. Лечение тяжелых осложнений, связанных с пиелонефритом, таких как септический шок, острый респираторный дистресс-синдром и полиорганная недостаточность, выходит за рамки этого бюллетеня.
Заметный клинический ответ должен проявиться через 48–72 часа. Если улучшения не отмечается или если состояние пациента ухудшается, может потребоваться изменить терапию на основе результатов имеющихся тестов на чувствительность исходного изолята.Рутинные визуальные исследования не рекомендуются женщинам с неосложненным острым пиелонефритом.
Является ли однократная терапия столь же эффективной по сравнению с более продолжительной терапией неосложненного острого бактериального цистита?
Противомикробные препараты, рекомендованные для однократной терапии, вызывают ингибирующие концентрации антибиотиков в течение 12–24 часов. Преимущества однократного курса включают стоимость, терапию под непосредственным наблюдением, поэтому соблюдение режима лечения не является проблемой, меньшее количество побочных эффектов и потенциально сниженный шанс резистентности.В случае применения однократную терапию следует назначать молодым, сексуально активным женщинам с нормальными мочевыводящими путями, у которых симптомы проявляются не более 1 недели. Однако однократная терапия обычно считается менее эффективной, чем те же противомикробные препараты, используемые в трехдневном курсе лечения, в отношении бактериальной эрадикации и показателей клинического излечения 14 20 32 33. В нескольких недавних испытаниях, которые оценивали использование однократной терапии. доза гатифлоксацина, фосфомицина трометамина, руфлоксацина и пефлоксацина была показана на раннем этапе с использованием показателей клинического излечения в качестве критерия исхода, но вопросы о побочных эффектах и более высокой частоте рецидивов требуют дальнейшего изучения 14 34 35.
Насколько эффективны вмешательства для предотвращения рецидива цистита?
Вмешательство первой линии для предотвращения рецидива цистита — это профилактическая или периодическая антимикробная терапия, как обсуждалось ранее. Рецидивы предотвращаются в 95% случаев. 4. Однако было предложено множество других немедицинских и медицинских вмешательств. Существует мало доказательств того, что агрессивная гидратация для предотвращения рецидивов имеет какой-либо значительный эффект, и эта практика теоретически может ухудшить проблемы с задержкой мочи, снизить pH мочи, влияя на антибактериальную активность самой мочи, и снизить концентрацию антимикробных препаратов в мочевыводящих путях.В настоящее время не рекомендуется для предотвращения рецидивов ИМП. Аналогичным образом, посткоитальное мочеиспускание не было доказано эффективным 1 36, равно как и методы спринцевания или протирания 1. Польза от вагинального применения лактобактерий также остается недоказанной 37.
Было показано, что употребление клюквенного сока снижает симптоматические ИМП. Это происходит из-за ингибирующего проантоцианидин прикрепления мочевых патогенов к эпителиальным клеткам мочевыводящих путей 38 39. В недавнем метаанализе, посвященном эффективности употребления клюквенного сока и приема других составов, сообщалось, что прием составов клюквы был более эффективным по сравнению с с приемом плацебо 40.В одном из исследований в метаанализе сообщалось, что употребление клюквенного сока и прием клюквенных таблеток значительно снизили количество женщин с хотя бы одной симптоматической ИМП в год до 18% и 20% соответственно по сравнению с 32%. для тех, кто принимает плацебо 41. Однако данных для определения продолжительности терапии и концентрации, необходимой для предотвращения рецидива в долгосрочной перспективе, недостаточно.
Соли метенамина (гиппурат метенамина и манделат метенамина) давно используются для профилактики ИМП.Они вырабатывают формальдегид, который действует как бактериостатический агент 42. В метаанализе, посвященном 11 исследованиям с использованием гиппурата метенамина, было обнаружено, что, несмотря на хорошую переносимость, не было достаточно доказательств, чтобы окончательно поддержать такое использование для профилактики мочеиспускания 43.
Частота рецидивов высока среди женщин в постменопаузе. Гипоэстрогенное состояние с ассоциированной атрофией мочеполовой системы, вероятно, способствует увеличению распространенности. Экзогенные эстрогены, вводимые перорально и вагинально, изучались с разными результатами.Пессарии и кольца, высвобождающие эстроген, имели некоторый успех в уменьшении рецидивов ИМП 44 45, как и кремы с эстрогеном для местного применения 46. Хотя в одном исследовании была обнаружена польза от пероральной эстрогеновой терапии 47, в других более крупных исследованиях не было снижения частоты ИМП у женщин в постменопаузе прием эстрогенов перорально был показан 48 49. Прежде чем будет окончательно рекомендована терапия экзогенными эстрогенами для профилактики рецидивов ИМП, необходимы крупные рандомизированные испытания.
Вакцины для слизистой оболочки влагалища были предложены для улучшения долговременной устойчивости к рецидивирующим ИМП.Мишени вакцины включают пили типа I и типа II. Одно исследование показало некоторые перспективы 50, но в настоящее время вакцины для клинического применения отсутствуют.
Когда следует лечить бессимптомную бактериурию?
Скрининг и лечение бессимптомной бактериурии не рекомендуется беременным женщинам в пременопаузе. Бессимптомная бактериурия не является вредной для этой популяции, и лечение бессимптомной бактериурии не снижает частоту симптоматических инфекций 51.В текущих рекомендациях Американского общества инфекционистов по диагностике и лечению бессимптомной бактериурии у взрослых, выпущенных в 2005 г., перечислены конкретные группы, которым рекомендуется лечение бессимптомной бактериурии. К ним относятся все беременные женщины, женщины, перенесшие урологическую процедуру, при которой ожидается кровотечение слизистой оболочки, и женщины, у которых катетерная бактериурия сохраняется через 48 часов после удаления катетера. Они не рекомендуют лечение бессимптомной бактериурии у женщин с сахарным диабетом, пожилых пациентов, проживающих в стационарах, пожилых пациентов, живущих в общественных местах, пациентов с травмами спинного мозга или пациентов с постоянными катетерами 51.
Бактериальные инфекции мочевыводящих путей — заболевания мочеполовой системы
Микроскопическое исследование мочи полезно, но не окончательно. Пиурия определяется как ≥ 8 лейкоцитов / мкл нецентрифугированной мочи, что соответствует от 2 до 5 лейкоцитов / поле сильного увеличения в центрифугированном осадке. У большинства действительно инфицированных пациентов> 10 лейкоцитов / мкл. Присутствие бактерий при отсутствии пиурии, особенно при обнаружении нескольких штаммов, обычно связано с контаминацией во время отбора проб.Микрогематурия встречается почти у 50% пациентов, но макрогематурия встречается редко. Цилиндры лейкоцитов, которые могут потребовать специальной окраски для отличия от цилиндров почечных канальцев, указывают только на воспалительную реакцию; они могут присутствовать при пиелонефрите, гломерулонефрите и неинфекционном тубулоинтерстициальном нефрите.
Пиурия при отсутствии бактериурии и инфекции мочевыводящих путей (ИМП) возможна, например, если пациенты страдают нефролитиазом, уроэпителиальной опухолью, аппендицитом, воспалительным заболеванием кишечника или если образец загрязнен вагинальными лейкоцитами.У женщин с дизурией и пиурией, но без значительной бактериурии, наблюдается уретральный синдром или синдром дизурии-пиурии.
Испытания щупом также широко используются. Положительный результат нитритного теста на только что опорожненном образце (размножение бактерий в контейнере делает результаты недостоверными, если образец не тестируется быстро) высокоспецифичен для ИМП, но тест не очень чувствителен. Тест на лейкоцитарную эстеразу очень специфичен при наличии> 10 лейкоцитов / мкл и достаточно чувствителен.У взрослых женщин с неосложненной ИМП с типичными симптомами большинство клиницистов считают достаточным положительный микроскопический анализ и тест с помощью тест-полоски; в этих случаях, учитывая вероятные патогены, посевы вряд ли изменят лечение, но потребуют значительных затрат.
Культуры рекомендуются пациентам, характеристики и симптомы которых указывают на осложнения ИМП или показания для лечения бактериурии. Общие примеры включают следующее:
Пациенты с аномалиями мочевыводящих путей или недавними инструментами
Пациенты с иммуносупрессией или тяжелыми сопутствующими заболеваниями
Пациенты с рецидивирующими ИМП (≥ 3 / год)
Образцы, содержащие большое количество эпителиальных клеток, загрязнены и вряд ли будут полезны.Для посева необходимо получить незагрязненный образец. Посев утреннего образца с наибольшей вероятностью обнаружит ИМП. Образцы, оставленные при комнатной температуре более чем на 2 часа, могут дать ложно высокое количество колоний из-за продолжающегося размножения бактерий. Критерии положительного результата посева включают изоляцию одного вида бактерий из среднего потока, чистого улова или катетеризованного образца мочи.
Два последовательных выловленных и опорожненных образца (для мужчин, один образец), из которых выделен один и тот же бактериальный штамм при количестве колоний> 10 5 / мл
Среди женщин или мужчин в образце, полученном через катетер, выделяется один вид бактерий при количестве колоний> 10 2 / мл
Для пациентов с симптомами , критерии посева
Неосложненный цистит у женщин:> 10 3 / мл
Неосложненный цистит у женщин:> 10 2 / мл (Эта количественная оценка может рассматриваться как улучшение чувствительности к E.coli.)
Острый неосложненный пиелонефрит у женщин:> 10 4 / мл
Осложненные ИМП:> 10 5 / мл у женщин; или> 10 4 / мл у мужчин или из образца, полученного через катетер, у женщин
Острый уретральный синдром:> 10 2 / мл одного вида бактерий
Любой положительный результат посева, независимо от количества колоний, в образце, полученном при надлобковой пункции мочевого пузыря, следует рассматривать как истинно положительный.
В среднем потоке мочи E. coli смешанной флоры может быть истинным патогеном (1).
Иногда ИМП присутствует, несмотря на более низкое количество колоний, возможно, из-за предшествующей антибиотикотерапии, очень разбавленной мочи (удельный вес <1,003) или препятствия оттоку сильно инфицированной мочи. Повторение посева повышает диагностическую точность положительного результата, т. Е. Может различать контаминант и истинно положительный результат.
Интерстициальный цистит — Урологические состояния и методы лечения взрослых — Урологическое отделение — Рочестер, Нью-Йорк
URMC / Урология / Взрослые пациенты / Интерстициальный циститИнтерстициальный цистит
Интерстициальный цистит (ИК) — это хроническое заболевание, которое вызывает повторяющийся дискомфорт или боль в мочевом пузыре и окружающей тазовой области.Это также вызывает частое, неотложное и болезненное мочеиспускание.
При ИЦ стенка мочевого пузыря воспаляется или раздражается. Это влияет на количество мочи, которое может удерживать мочевой пузырь, а также вызывает рубцы, жесткость и кровотечение в мочевом пузыре.
IC не следует путать с обычным циститом, бактериальной инфекцией мочевого пузыря, которая является наиболее распространенным типом инфекции мочевыводящих путей (ИМП). В отличие от обычного цистита, интерстициальный цистит не вызывается бактериями и не поддается лечению антибиотиками.
Факты об интерстициальном цистите
По оценкам, от 700 000 до одного миллиона американцев имеют IC. 90% пациентов с ИЦ — женщины, средний возраст дебюта — 40 лет.
Интерстициальный цистит не заразен. Он не распространяется по организму и, кажется, не ухудшается со временем. Это не причина рака мочевого пузыря.
Хотя необходимы дополнительные исследования, IC не влияет на фертильность или здоровье плода.У некоторых женщин симптомы ИК улучшаются или исчезают во время беременности; для других женщин им становится хуже.
Подробнее об интерстициальном цистите.
Симптомы
Симптомы интерстициального цистита (ИК) варьируются от человека к человеку. У одного и того же человека в разное время могут быть разные симптомы. Иногда симптомы проходят сами по себе, но могут неожиданно вернуться.
Симптомы часто ухудшаются во время менструации.Общие симптомы варьируются от легкого дискомфорта, давления и болезненности до сильной боли в мочевом пузыре и окружающей области таза.
Другие общие симптомы включают:
- Срочная потребность в мочеиспускании
- Частое мочеиспускание
- Изменение интенсивности боли при наполнении или опорожнении мочевого пузыря
- Раздраженная, поцарапанная или жесткая стенка мочевого пузыря
- Гломеруляции (точечное кровотечение, вызванное повторяющимся раздражением) на стенке мочевого пузыря
- Язвы на стенке мочевого пузыря
- Боль во время полового акта или других сексуальных действий
К более редким симптомам относятся следующие:
- Боль в мышцах и суставах
- Мигрень
- Аллергические реакции
- Проблемы с желудочно-кишечным трактом
ИК может быть связан со следующими хроническими заболеваниями и болевыми синдромами:
- Фибромиалгия
- Вульварный вестибулит
- Синдром раздраженного кишечника
Диагностика
Диагностика интерстициального цистита может быть трудной, так как с этим заболеванием связано множество симптомов.Прежде чем ставить диагноз ИЦ, необходимо исключить многие состояния и расстройства, в том числе следующие:
- Инфекции мочевыводящих путей
- Вагинальные инфекции (у женщин)
- Хронический бактериальный и небактериальный простатит (у мужчин)
- Рак мочевого пузыря
- Воспаление или инфекция мочевого пузыря
- Лучевой цистит
- Камни в почках
- Эндометриоз
- Неврологические расстройства
- Болезни, передающиеся половым путем
- Бактерии с низким содержанием в моче
- Туберкулез
У вашего врача есть ряд диагностических инструментов, которые помогут исключить другие состояния и выявить интерстициальный цистит.
Общий анализ мочи. Образец мочи изучается под микроскопом, чтобы проверить наличие крови или бактерий в моче, которые могут указывать на инфекцию мочевыводящих путей, камни в мочевыводящих путях или другие проблемы.
Посев мочи. Образец мочи исследуется, чтобы определить, растут ли в нем какие-либо бактерии. Затем бактерии проверяются, чтобы определить, какие лекарства будут наиболее эффективно лечить бактерии.
Цитология мочи. Исследование клеток слизистой оболочки мочевого пузыря, находящихся в моче. Чтобы проверить простатит у мужчин, можно исследовать жидкость простаты на наличие признаков инфекции.
Цистоскопия с гидродистенцией. Это основной инструмент диагностики интерстициального цистита. Поскольку эта процедура может быть болезненной для человека, страдающего интерстициальным циститом, обычно ее проводят под общей анестезией.
- Цистоскопия — это процедура, которая позволяет урологу заглянуть прямо в мочевой пузырь.Тонкая гибкая трубка, называемая цистоскопом, аккуратно вводится в мочевой пузырь через уретру. Ваш врач может использовать цитоскоп для поиска камней, язв и других заболеваний, а также для выполнения биопсии для выявления рака мочевого пузыря и других заболеваний. Интерстициальный цистит обычно не связан с раком мочевого пузыря.
- Hydrodistention — это процедура, при которой врач растягивает или растягивает мочевой пузырь, наполняя его водой. Затем с помощью цистоскопа врач ищет на стенке мочевого пузыря крошечные кровоточащие кровоизлияния, называемые клубочками.Гломеруляции являются основным симптомом ИЦ у 95% пациентов.
Причины и профилактика
Причины интерстициального цистита до сих пор неизвестны. В настоящее время исследователи изучают множество теорий причин IC. Результаты этого исследования могут привести к потенциальному лечению.
IC не вызывается стрессом, хотя снижение стресса может быть полезным и, возможно, уменьшить симптомы. ИК также не является психосоматическим расстройством. Хотя вредные бактерии могут вызывать общий цистит, ни бактерии, ни вирусы не вызывают ИЦ.
Поскольку причина IC все еще не установлена, никаких определенных профилактических мер не существует. Мы знаем, что курение раздражает мочевой пузырь и является причиной номер один рака мочевого пузыря, поэтому отказ от курения может быть лучшей профилактической мерой, которую вы можете предпринять против ИЦ.
Лечение
Интерстициальный цистит трудно поддается лечению. Лекарства от IC пока не существует, но существуют различные методы лечения, облегчающие его симптомы. Лечение варьируется от изменения диеты до приема лекарств и хирургического вмешательства.Хирургия рекомендуется только после того, как менее инвазивные подходы оказались безуспешными.
Инстилляция мочевого пузыря, или промывание мочевого пузыря, доставляет лекарство в мочевой пузырь с раствором, который удерживается в мочевом пузыре в течение короткого периода времени, а затем дренируется с помощью катетера.
Лекарство используется для лечения различных симптомов IC.
Чрескожная электрическая стимуляция нервов, или TENS, подает мягкие электрические импульсы на тело, которые помогают блокировать боль.



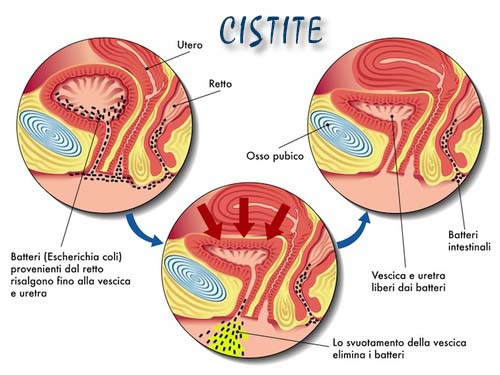 При рецидивирующем цистите показано выполнение анализа отделяемого половых органов на инфекции, передающиеся половым путем, посев из влагалища для определения дисбиоза.
При рецидивирующем цистите показано выполнение анализа отделяемого половых органов на инфекции, передающиеся половым путем, посев из влагалища для определения дисбиоза. Продолжительность антибактериальной терапии при неосложненном цистите составляет от 1 до 7 дней в зависимости от препарата, который подбирается с учетом возраста, сопутствующих состояний, наличия сахарного диабета. Терапия проводится в амбулаторных условиях.При тяжелом цистите, наличие крови в моче, лихорадке больному показана госпитализация и внутривенное введение антибактериальных препаратов.
Продолжительность антибактериальной терапии при неосложненном цистите составляет от 1 до 7 дней в зависимости от препарата, который подбирается с учетом возраста, сопутствующих состояний, наличия сахарного диабета. Терапия проводится в амбулаторных условиях.При тяжелом цистите, наличие крови в моче, лихорадке больному показана госпитализация и внутривенное введение антибактериальных препаратов. Антигистаминные препараты помогают уменьшить воспаление.
Антигистаминные препараты помогают уменьшить воспаление.


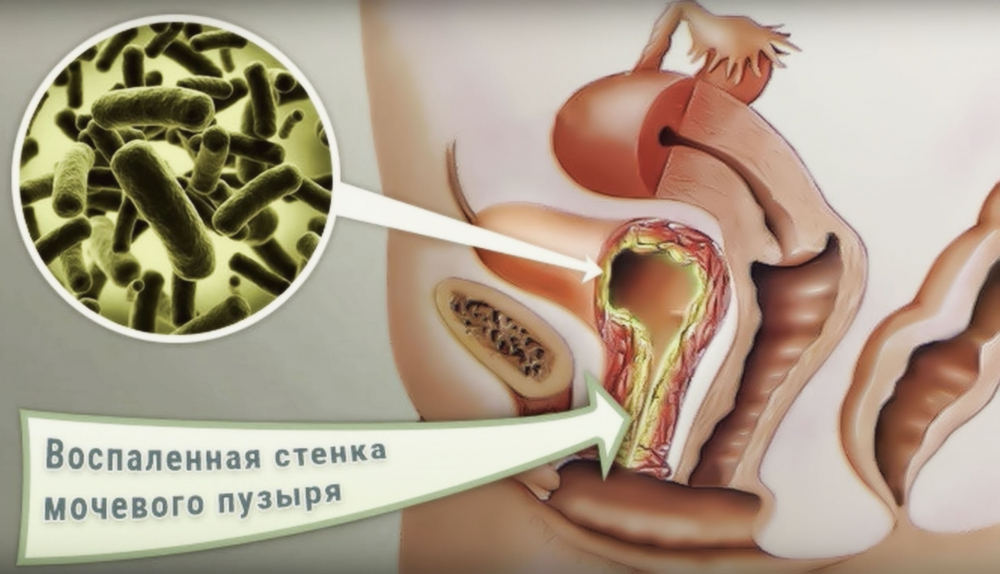
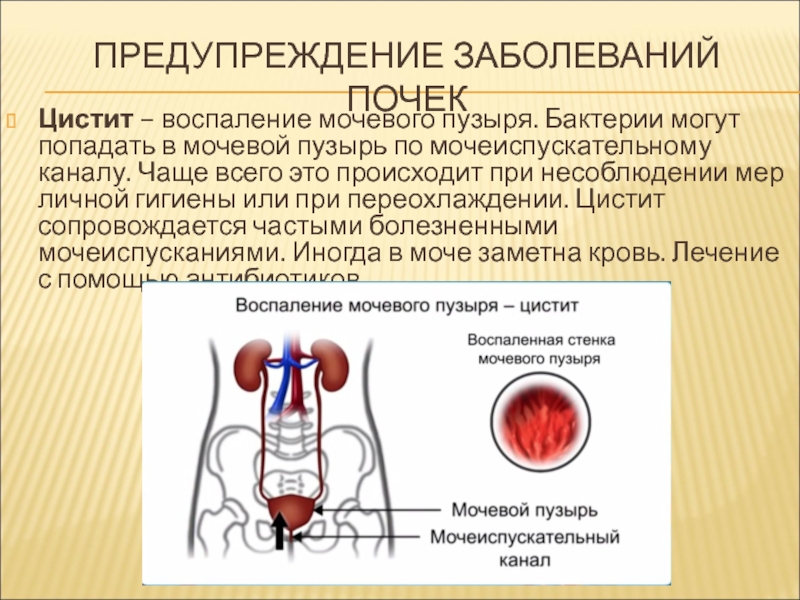
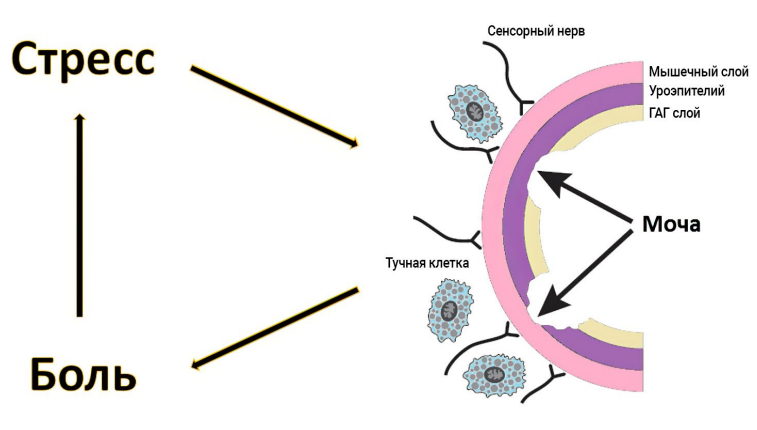

 , Narama I. Polypoid Eosinophilic Cystitis with Pseudosarcomatous Proliferative Tissue in a Dog. J Vet Med Sci, 2008.
, Narama I. Polypoid Eosinophilic Cystitis with Pseudosarcomatous Proliferative Tissue in a Dog. J Vet Med Sci, 2008.