Атрофический кольпит: симптомы, лечение, фото
Атрофический кольпит (сенильный) — это гинекологическое заболевание, связанное с воспалительным процессом влагалища, которое возникает вследствие дефицита эстрогена. Практически каждая третья-четвертая женщина старшей возрастной группы сталкивается с такой проблемой.В процессе заболевания влагалищный эпителий перестает вырабатываться и обновляться, что приводит к истончению и сухости слизистой. Влагалище становится сверхчувствительным к различным механическим повреждениям и нарушениям, а также восприимчивым к поражению болезнетворными микроорганизмами.

Что это такое?
Атрофический кольпит — это воспалительный процесс, активно протекающий в слизистой оболочке влагалища, который является результатом истончения эпителия и снижения концентрации эстрогена в крови. Чаще всего заболевание можно встретить у пожилых женщин, но иногда он встречается и у женщин детородного возраста. Частота встречаемости такого заболевания составляет 35–40%.
Причин возникновения
Основной причиной кольпита является недостаток женских половых гормонов – эстрогенов. Их дефицит приводит к следующим явлениям:
- нарушается микрофлора, что выражается в повышении уровня рН;
- повышается ранимость влагалищных стенок;
- наблюдается значительная сухость влагалища;
- замедляется, а затем и прекращается пролиферация (разрастание) эпителия влагалища;
- истончается слизистая оболочка;
- сокращается секреция расположенных во влагалище желез;
- уменьшается количество лактобактерий;
- активизируется внутренняя условно-патогенная флора;
- создаются условия для проникновения болезнетворных бактерий извне.
Наиболее подвержены заболеванию следующие категории женщин:
- прошедшие лучевую терапию каких-либо органов, расположенных в области таза;
- носительницы вируса иммунодефицита человека;
- достигшие климактерического возраста или с ранним климаксом;
- перенесшие хирургическую операцию по удалению яичников;
- страдающие гипотиреозом (пониженной функцией щитовидной железы), сахарным диабетом, другими заболеваниями эндокринной системы;
- имеющие слабый иммунитет.
Травмы слизистой оболочки, которые могут случаться во время гинекологического осмотра, других медицинских манипуляций, при интимном контакте, создают условия для беспрепятственного проникновения инфекции. Ослабление защитных сил организма, а также экстрагенитальные заболевания с хроническим течением приводят к развитию неспецифической воспалительной реакции слизистой оболочки влагалища. При этом сенильный кольпит переходит в рецидивирующую форму.

Симптомы атрофического кольпита у женщин
Первые признаки атрофического вагинита возникают примерно через 5 лет после наступления последних месячных. Как правило, заболевание протекает вяло, симптомы слабовыражены (см. фото).
Усиление клинических проявлений связано с присоединением вторичной инфекции и активизацией условно-патогенных бактерий, чему способствуют микротравмы слизистой ввиду ее легкой ранимости (например, после гинекологического осмотра, коитуса или подмывания/спринцевания).
К основной симптоматике относится такие клинические проявления:
Диспареуния:
- Боль при половой близости и после нее обусловлена истощением многослойного плоского влагалищного эпителия, оголением нервных окончаний и снижением выработки секрета влагалищными железами, так называемой смазки.
Влагалищный дискомфорт:
- Проявляется как ощущение сухости, стянутости влагалища, в некоторых случаях болезненные ощущения. При присоединении патогенной микрофлоры появляются значительный зуд и жжение.
Учащенное мочеиспускание:
- Старческий вагинит всегда сопровождается истончением стенки мочевого пузыря и ослаблением тонуса мышц тазового дна. Эти процессы сопровождаются учащением мочеиспускания, хотя количество выделяемой мочи в сутки не изменяется (не увеличивается). Кроме того, ослабленные мышцы тазового дна способствуют развитию недержания мочи (при кашле, смехе, чихании).
Влагалищные выделения:
- Они носят умеренный характер, слизистые или ближе к водянистым. В случае инфицирования бели приобретают качества, характерные для определенного вида бактерий (творожистые, зеленоватые, пенистые) и обладают неприятным запахом. Также для атрофического вагинита характерны кровянистые выделения. Как правило, они незначительные, в виде нескольких капель крови и обусловлены травматизацией слизистой (половой контакт, врачебный осмотр, спринцевание). Появление любых кровянистых выделений (как незначительных, так и обильных) в постменопаузе служит поводом для немедленного обращения к врачу.
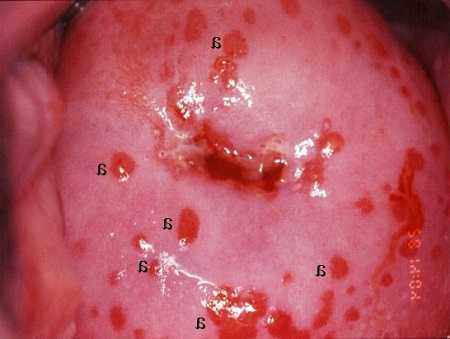
Слизистая влагалища бледно-розовая, с многочисленными точечными кровоизлияниями. При контакте с медицинскими инструментами слизистая легко кровоточит. В случае присоединения вторичной инфекции наблюдаются отек и покраснение влагалища, сероватые или гнойные выделения.
Диагностика
Для того, чтобы диагностировать кольпит наверняка, необходимы:
- традиционный осмотр у гинеколога с использованием зеркала;
- кольпоскопия;
- микроскопическое исследование;
- цитология;
- оценка кислотно-щелочного баланса среды влагалища.
Даже во время обычного профилактического осмотра врач может заметить неестественную бледность и чрезмерное истончение слизистой. С помощью гинекологического зеркала легко разглядеть участки слизистой, покрытые микротрещинами и лишенные эпителия. Для повторного инфицирования характерен сероватый налет и выделения, содержащие гной.
Микроскопический анализ во время кольпита показывает:
- микроскопический анализпревышающий норму уровень лейкоцитов;
- наличие или отсутствие потенциально опасных микроорганизмов;
- недостаточное количество влагалищной палочки.
При кольпоцитологическом исследовании выявляется изменение pH-уровня в большую сторону, при пробе Шиллера – слабое окрашивание, в большинстве случаев неравномерное. Чтобы исключить онкологию, дополнительно назначается ПЦР, биопсия и проводится исследование выделений. Назначить врач может еще и цитограмму.
Как лечить атрофический кольпит
У женщин лечение воспалительного процесса имеет несколько целей, среди которых:
- Восстановление процессов питания влагалищных тканей для обеспечения сохранности их структуры;
- Устранение имеющегося воспалительного процесса и, при необходимости, присоединившейся бактериальной инфекции;
- Недопущение возможных рецидивов кольпита.
Чаще всего, женщинам с атрофической формой кольпита назначают заместительную гормонотерапию.
Для терапии болезни местно во влагалище вводят свечи и мази, среди которых эстриол и овестин. Также назначают гормонотерапию тиболон, эстрадиол, клиогест, анжелик, которая используется системно в таблетированной форме или в виде пластырей. Стоит учесть, что гормональные препараты придется принимать продолжительный временной отрезок, до 5 лет, без перерыва.
Если воспалительный процесс сопровождается присоединением бактериальной флоры, то пациентке назначают антибактериальные препараты. Когда кольпит атрофической формы вызывает недержание мочи, то врачи рекомендуют приём уросептиков.
Чтобы оценить эффективность проведенной терапии, женщине нужно будет регулярно проходить исследования, которые были реализованы на диагностическом этапе.
Если женщине противопоказано лечение с использованием препаратов, содержащих эстроген, то с терапевтической целью назначают местные спринцевания с антисептическими свойствами. Это позволяет несколько облегчить состояние женщины и снизить выраженность симптомов.
Что касается прогноза, то относительно жизни пациентки он благоприятный. Однако даже при условии прохождения полноценного терапевтического курса болезнь может рецидивировать и доставлять женщине определенный дискомфорт, снижая качество её жизни.
Меры профилактики
Главными профилактическими мерами для предупреждения развития атрофического кольпита являются регулярное наблюдение у врача-гинеколога и своевременное назначение гормональной терапии. Такие препараты способны не только уменьшить климактерические проявления и повлиять на состояние эпителия влагалища, предотвратить возникновение некоторых сердечно-сосудистых заболеваний, остеопороза и т.д.
Неспецифическая профилактика атрофического кольпита сводится к соблюдению следующих рекомендаций:
- заниматься дозированными физическими нагрузками;
- отказаться от курения;
- стараться избегать стрессовых ситуаций;
- придерживаться правил здорового питания;
- тщательно следить за личной гигиеной;
- носить хлопчатобумажное нижнее белье;
- укреплять иммунную систему.
Что касается прогноза, то течение атрофического кольпита является благоприятным, за исключением периодически возникающих рецидивов, которые ухудшают качество жизни.
medsimptom.org
Атрофический кольпит — что это и как лечить
Диагноз возрастной атрофический кольпит, который гинекологи еще называют старческим или синельным, часто ставится женщинам, перешагнувшим 50-ти или 60-ти-летний рубеж. То есть тем, у кого уже наступил климакс.
Это период в жизни каждой женщины, который требует особого внимания и бережного отношения. Естественный процесс угасания женской половой системы, тех анатомических образований, которые делают женщину женщиной.
Что происходит в организме при климаксе
В репродуктивный период яичники женщины выделяют половые гормоны – эстрогены. Именно они отвечают за формирование молочных желез, наружных половых органов и женственность фигуры в период полового созревания. Рецепторы для этих веществ есть практически во всем женском организме. Благодаря этому женщина до наступления климакса защищена от ишемической болезни сердца, инфаркта и инсульта.
Постепенно в яичниках истощаются запасы яйцеклеток (прекращаются менструации), и прекращается образование гормонов. Недостаток эстрогенов вызывает все характерные изменения для климакса. Возникают дистрофические процессы не только в матке и влагалище, но и в других слизистых оболочках, мочевом пузыре, мышцах тазового дна, коже, костях и сосудах. Поэтому нередок манифест различных заболеваний именно в период климакса.
Следует различать понятия климактерического периода и менопаузы. Менопауза – это последняя естественная менструация в жизни женщины. Это понятие может применяться в том случае, если менструаций нет на протяжении 12 месяцев. Менопауза приходится на возраст 45-55 лет, однако встречаются ранние и поздние ее варианты. Период до менопаузы называется пременопауза и характеризуется нерегулярными менструациями и их изменениями (скудные или обильные). Период после менопаузы называют постменопаузой. Он продолжается всю оставшуюся жизнь женщины. Понятие климакса характеризует все перечисленные периоды вместе.
К содержанию
Симптомы атрофического (синельного) кольпита или вагинита
С возрастом появляются такие симптомы, как ощущение сухости во влагалище, нестерпимый зуд и жгучие боли, которые возникают после полового акта или самостоятельно.
Возникновение жалоб наблюдается через 3-5 лет после менопаузы. Обусловлены они снижением синтеза гликогена в слизистой, снижением числа молочнокислых бактерий и изменением pH среды влагалища с естественной кислой в щелочную. В этих условиях часто присоединятся микробные агенты, что вызывает воспалительный процесс во влагалище. При частом воспалении формируются рубцы и спайки. В таком случае развивается уретральный синдром.
Если эти явления сопровождаются атрофическими изменениями малых половых губ и склерозированием вульвы, возникает крауроз вульвы. Это состояние проявляется устойчивостью симптомов к гормональной терапии.
В условиях сниженной резистентности микробы (стрепто- и стафилококки, бактерии группы кишечной палочки) колонизируют слизистую и формируется неспецифический кольпит – микробное воспаление влагалища. Кроме микробов, кольпит вызывают различные механические и химические факторы.
Старческий кольпит в острую стадию характеризуется выраженностью жалоб (чувство зуда и жжения, диспареуния — боли при половом акте), а также отделяемым из влагалища серозного или гнойного характера.
Часто поражению влагалища сопутствует поражение слизистых шейки матки или уретры. При осмотре врачом слизистая влагалища отечная, ярко-красного цвета. Отмечается кровоточивость при легком прикосновении. На стенках влагалища имеются гнойные скопления. При тяжелых формах образуются дефекты слизистой – эрозии и язвы. Они обусловлены слущиванием эпителия и обнажением глубжележащих тканей.
Хроническая стадия подразумевает некоторое стихание воспалительного процесса. Основная жалоба в эту фазу – гноетечение из половых путей. Покраснение и отечность так же уменьшаются, а на месте эрозий образуется нежная рубцовая ткань. Формируется грануляционный кольпит.
К содержанию
Какие методы позволяют уточнить диагноз?
Для диагностики данной патологии кроме осмотра влагалища используется ряд методов. Для точного определения возбудителя используются методы посева отделяемого из влагалища, мочеиспускательного и цервикального каналов. Важным этапом осмотра является микроскопия мазков из влагалища. Применяется кольпоскопия — осмотр слизистой через систему линз. Благодаря увеличению картинки в несколько раз врач сможет выявить слабые признаки воспаления и дисплазию, что важно в ранней диагностике опухолей. Атрофия покровного эпителия шейки матки после 40 лет — нормальной кольпоскопической картиной.
Проводится цитологическое исследование. Оно основано на определении морфологии клеток влагалища. При климаксе часто встречается атрофический тип мазка. Он подразумевает наличие клеток эпителия из различных его слоев с признаками атрофии. В результатах цитограммы может встретиться и такое понятие как псевдокератоз. Воспалительная инфильтрация свидетельствует об активности процесса. Такие типы мазка не встречаются у женщин репродуктивного возраста, но могут обнаруживаться в возрасте менее 16 и более 55 лет.
К содержанию
Чем и как лечить воспаление влагалища от инфекций
Лечение атрофического кольпита должно быть всесторонним, проводиться под контролем врача-гинеколога. Терапия направлена на борьбу с инфекционными агентами и сопутствующими заболеваниями, повышение сопротивляемости организма.
Для уменьшения микробной флоры местно назначаются спринцевания растворами антисептиков (Диоксидин, Мирамистин, Бетадин, Хлорфиллипт) 1-2 раза в день. Длительное (более 4 дней) спринцевание мешает восстановлению естественной флоры и кислой среды влагалища, поэтому не рекомендуется.
Антибактериальные средства могут назначаться местно и внутрь. Местно применяются препараты комбинированного действия. Они имеют форму геля, свечей, вагинальных таблеток. Широко применяются препараты: Тержинан, Гиналгин, Неопенотран, Полижинакс. Это самые эффективные вагинальные свечи. Если выявлена кишечная флора, используют Метронидазол, Орнидазол, Бетадин. Внутрь антибиотики назначаются при выраженном процессе и строго по выявленной в посеве чувствительности выявленных бактерий к антибиотикам.
Применяются эубиотики: Лактобактерин, Биовестин, Вагилак, Бифидумбактерин. Они восстанавливают естественную флору и pH влагалища. Назначают их после курса антибиотиков.
В качестве негормональной профилактики рецидивов назначают периодическое использование свечей с противовоспалительным и регенеративным действием — Депантол и Метилурацил. Интересно, что метилурациловые свечи используются не только в гинекологической практике, но и для лечения геморроя, трещин прямой кишки. В этом случае их используют ректально.
Для заживления трещинок на иссушенных слизисты оболочках половых губ и влагалища используют мазь Пантодерм. В ее состав входит вещество декспантенол, известное многим мамочкам грудным детей с кожными проблемами. Оно входит в популярный крем «Бепантен».
Перечисленные мероприятия облегчат симптомы в любом возрасте. Однако в период климакса основным механизмом развития заболеваний является эстрогенная недостаточность. Именно этот компонент является мишенью для основного лечения – заместительной гормональной терапии (ЗГТ).
Без гормонов надолго избавиться от воспаления половых органов (а нередко они переходят и дальше, на мочевыделительную систему, вызывают циститы и пиелонефриты) не получится. А это уже опасно.
К содержанию
Заместительная гормональная терапия
Многие пациентки на приеме у врача задают такой вопрос: «Меня долгое время мучает сухость во влагалище, из-за которой половой акт стал невозможным. Можно ли восстановить слизистую и возобновить половую жизнь, что это означает? Или уже поздно и надо смириться?»
Ответ прост: бороться с этим недугом можно и нужно. Фармацевтические компании предлагают большой выбор препаратов для лечения эстрогенной недостаточности. Они способствуют восстановлению нормального эпителия и микрофлоры влагалища, повышают резистентность тканей к инфекции. Но нужно принять тот факт, что излечения за 1 день не произойдет. Потребуется не менее 2-3 месяцев, прежде чем вы ощутите первые улучшения в своем состоянии.
Следует знать, что заместительная гормональная терапия назначается строго по рекомендации врача и только после всестороннего обследования. Необходимо проведение онкоцитологического исследования шейки матки, УЗИ малого таза, маммографии. Это направлено на выявление новообразований в указанных органах. Назначение гормональных препаратов в случае обнаружения опухоли может привести к ее усиленному росту. Кроме опухолей исключаются патологии свертывающей системы крови, иначе назначение заместительной терапии чревато развитием тромбозов.
Заместительная гормональная терапия подразделяется на местную и общую. Общая подразумевает под собой назначение гормональных препаратов для принятия внутрь по определенным схемам. Они сразу попадают в кровь, оказывая системный эффект во всем организме. Однако эти средства назначаются строго по показаниям, и необходимость их назначения решается врачом-гинекологом в каждом конкретном случае.
Местная гормональная терапия является единственно верной и наиболее предпочтительной в лечении атрофического кольпита. Применяются препараты натуральных эстрогенов. Они имеют форму крема или свечей. Это Овестин, Эстриол, Эльвагин, Эстрокад. Лечение эстрогенами проводится на протяжении многих лет, поскольку отмена в течение 2-3 недель приведет к возврату всех имеющихся до лечения симптомов.
Поскольку препараты достаточно дорогие, а лечение имеет неопределенно долгий срок, терапия проводится по соответствующим схемам. Выделяют фазу интенсивного лечения эстрогенами и фазу поддерживающих доз.
К содержанию
Лечение атрофического кольпита на примере препарата Овестин
- Системное лечение (прием внутрь таблеток). Интенсивная фаза: 4 мг/сут 2 недели, 2 мг/сут 1 неделю, 1 мг/сут 1 неделю. В поддерживающую фазу применение Овестина сокращается до 0,5 мг/сут через день неопределенно долго.
- Местное лечение. Кроме таблеток, Овестин имеет форму крема или свечей. Интенсивная фаза: 1 доза крема/свеча в сутки 3 недели, затем 1 доза крема/свеча раз в 3 дня 3 недели. Поддерживающая фаза: 1 доза крема/свеча на ночь раз в неделю неопределенно долго.
Важно отметить, что применение Овестина местно наиболее эффективно. Препарат не всасывается в кровь, а действует на рядом расположенные ткани (слизистую влагалища, уретру, мочевой пузырь). Он лишен многих побочных эффектов, возникающих при приеме гормональных таблеток внутрь. Лечение тем эффективнее, чем раньше начато, и может продолжаться неопределенно долго без ущерба для здоровья. Препарат вводится во влагалище на ночь. Кроме этого, крем Овестин используют во время полового акта. Важно использовать специальный дозатор для крема во избежание передозировки.
К содержанию
Народные средства для использования в домашних условиях
Они не помогут восстановить нормальную микрофлору влагалища, только немного смягчить симптоматику. Проблема останется, если не провести медикаментозное лечение. Народное подходит только в качестве дополнения или временной меры до посещения гинеколога и получения от него схемы лечения.
Сидячие ванночки с ромашкой
Ванночки с добавлением ромашки — традиционное средство для лечения местного раздражения половых органов. Их практикуют даже при снятии воспаления у младенцев. Ромашка крайне редко вызывает аллергические реакции. Но может привести к сухости слизистой, то есть ухудшить течение атрофического кольпита, если принимать ромашковые ванночки слишком часто и подолгу.
Ромашковые ванны доступны в домашних условиях и просты в приготовлении. 3-4 процедуры достаточно для того, чтобы жжение и отеки стали менее ощутимы. Цветы лекарственной ромашки положительно влияют на нежную микрофлору половых губ, бережно устраняют неприятные ощущения, благодаря антисептическим свойствам.
10 граммов (2 ст. ложки) сухих цветов этого растения необходимо залить 1 литром кипяченой воды и подогревать на пару не менее 10 минут, после чего остудить до 35-38 градусов. Сидячие ванны принимать в течение 20-30 минут. Данный отвар также эффективен в виде спринцевания.
Свечи и тампоны с облепихой
Чтобы приготовить его самостоятельно, нужно 200 граммов (1 стакан) вымытых ягод облепихи передавить в густую кашицу. Получившуюся смесь залить рафинированным подсолнечным маслом и оставить на неделю. В работе использовать стеклянную посуду с плотной крышкой.
Готовым маслом пропитывается марлевый тампон и помещается во влагалище на ночь. Курс лечения — 14 дней.
Альтернативой является использование облепиховых свечей вагинально. Они продаются в аптеках.
Грязевые тампоны и аппликации
Эту процедуру обязательно нужно согласовать с гинекологом, поскольку она имеет ряд противопоказаний. Грязевые тампоны или тубу предварительно слегка подогреть до 38-42 градусов и медленно вводить во влагалище на 30-40 минут. Тампоны советуют сочетать с грязевой аппликацией на поясницу. По истечению времени нужно извлечь грязевые тампоны, а влагалище хорошо промыть минеральной водой.
В качестве лечебного средства обычно используют грязь озера Тамбукан, находящегося в Ставропольском крае. Но возможны и иные варианты. Грязелечение в гинекологии — нетрадиционный способ лечения и профилактики женских болезней.
Ванночки с мать-и-мачехой
100 граммов сушеной травы залить 1 литром кипятка, настоять около часа и принимать сидячие ванны. Ежедневно использовать лишь свежезаваренный настой. Проводить лечение не меньше месяца.
Спринцевания травяным сбором
Ромашка ободранная — 25 г, сухие цветы лесной мальвы — 10 г, высушенная дубовая кора — 10 г, листья шалфея — 15 г. Все ингредиенты смешать, залить 1 литром кипятка и дать настоятся. Готовый настой процедить и использовать в виде ванночек и для спринцевания.
Подводя итоги, хочется отметить, что климакс – это неизбежность, определенный период в жизни женщины. И только от вас зависит, каким он будет. С помощью грамотного врача и специальных средств можно избежать многих неприятностей и продолжать радоваться жизни как раньше.
К содержанию
А на закуску предлагаем вашему внимание видео от уважаемой Елены Малышевой на тему атрофического вагинита.
Это тоже интересно

Добавить комментарий
viskablivanie.ru
Атрофический кольпит у женщин менопаузального периода: лечение, симптомы
Сенильный или атрофический кольпит довольно распространенное гинекологическое заболевание, связанное с истончением стенки вагинального эпителия. Им болеет до 40% женщин, у которых начался климакс, и гораздо реже встречается у представительниц прекрасного пола репродуктивного возраста. Он возникает вследствие снижения в организме уровня главного женского полового гормона эстрогена.
Диагностировав атрофический кольпит у женщин менопаузального периода, гинеколог назначает лечение, которое позволяет полностью избавиться от недуга и сопровождающих его проявлений: воспалительных процессов в слизистых влагалища, зуда и неприятных ощущений в интимной зоне.
Почему возникает эта болезнь
Атрофический кольпит развивается на фоне снижения уровня половых гормонов: эстрогена и прогестерона. В большей мере на состояние клеток эпителия влагалища влияют эстрогены. Они определяют кислотность влагалищной среды. Если во влагалище нормальный уровень кислотности, то в нем живут только полезные бактерии, и нет условий для развития других микроорганизмов, способных спровоцировать патологические процессы.
Также эстрогены влияют на кровообращение в эпителиальном слое. Нормальный уровень эстрогенов обеспечивает стабильное кровообращение. При снижении их количества влагалищный эпителий истончается, а на фоне измененной кислотной среды микробы, относящиеся к условно-патогенной микрофлоре, получают благоприятные условия для развития.
С наступлением климактерического периода влагалищная среда будет претерпевать некоторые изменения. На этапе пременопаузы происходит гормональный дисбаланс, при котором наблюдаются скачки уровня половых гормонов, но их количества еще достаточно для обеспечения во влагалище нормальной кислотности и стабильного кровотока.
На этапе менопаузы, которая в норме начинается примерно в 50 лет, снижение уровня эстрогена вызывает развитие кольпита у 10 % женщин. На этапе постменопаузы в организме низкий уровень половых гормонов, что способствует появлению патологии примерно у каждой второй женщины.
Немаловажную роль в развитии сенильного кольпита играют внешние факторы. Вероятность появления кольпита увеличивается у женщин болеющих сахарным диабетом, патологиями щитовидной железы, а также страдающих лишним весом. Спровоцировать болезнь может длительный прием гормональных препаратов.
Усугубить течение заболевания способны следующие факторы:
- ослабленный иммунитет;
- переохлаждение органов малого таза;
- перенесенные в репродуктивном возрасте гинекологические инфекционные заболевания;
- хирургическое удаление яичников;
- перенесенная ранее лучевая терапия.
Атрофический кольпит имеет две формы – острую и хроническую.
Субъективные признаки кольпита
Чаще всего, женщины сталкиваются со следующими субъективными признаками развивающегося атрофического кольпита:
- ощущением сухости в интимной зоне;
- болезненными ощущениями и дискомфортом во время сексуального контакта;
- мочеиспускание сопровождается чувством жжения;
- зуд во влагалище.
Не следует игнорировать появление субъективных признаков патологии. Они самостоятельно не исчезнут. Необходимо сразу записаться на прием к гинекологу, пройти диагностику и начать лечение. Чем раньше женщина это сделает, тем проще ей будет вылечиться.
Первые симптомы кольпита
Сенильный кольпит развивается довольно медленно. Первые симптомы, как правило, появляются примерно через 5 лет после наступления менопаузы – последних самостоятельных месячных.
На начальном этапе развития болезни, симптомы выражаются слабо. Появление ярко выраженной симптоматики указывает на развитие инфекционного процесса, спровоцированного появлением микротрещин на слизистой влагалища, при увеличенном количестве условно-патогенной флоры.
К первым симптомам атрофического кольпита относятся:
- Слизистые или водянистые выделения из влагалища, которые называются бели, имеющие примесь крови, являются отличительной чертой кольпита. В случае присоединения инфекции они могут изменить цвет на желтоватый или зеленоватый, а консистенцию на пенистую либо творожную. Изменения будут зависеть от разновидности патологической микрофлоры. При запущенной форме болезни начинает выделяться гной с примесью крови.
- Болезненные ощущения во время сексуального контакта и дискомфорт после него – появляются из-за сухости истонченных слизистых влагалища.
- Дискомфорт в интимной зоне, ощущение стянутости слизистой оболочки. При проникновении во влагалище инфекции появляется зуд и жжение.
- После половой близости появляются кровянистые выделения. Они указывают на то, что во время близости сухая и истонченная слизистая получила микротравмы, которые становятся открытыми воротами для патологической микрофлоры, населяющей влагалище. После присоединения инфекции начнется воспалительный процесс.
- Частое мочеиспускание, но при этом суточное объем мочи не изменился. Такие изменения указывают на истончение стенок мочевого пузыря, спровоцированных снижением уровня эстрогенов. Поскольку, уровень эстрогена влияет на все слизистые, то слизистая влагалища тоже истончена.
Многие женщины, у которых наступил климактерический возраст, воспринимают симптомы атрофического кольпита менопаузального периода, как неизбежные проявления приближающейся старости и ничего не предпринимают. Это в корне неправильная позиция.
При отсутствии лечения болезнь будет прогрессировать и перейдет в хроническую форму с периодическими обострениями.
Как норма переходит в патологию
В репродуктивном возрасте нормальный уровень кислотности влагалища находится в пределах от 3,5 до 5,5 рН. Его обеспечивает метаболизм лактобацилл, которые превращают глюкозу в молочную кислоту и другие вещества. Питательной средой для жизнедеятельности лактобацилл является слущенный эпителий, в котором находится много гликогена.
На нормальное состояние микрофлоры слизистой оболочки влагалища влияют:
- Количество гликогена. В зависимости от того сколько его находится в слущенных клетках, столько лактобацилл будет способно выжить.
- Уровень кислотности. При нормальном уровне рН развивается только полезная флора, а для размножения условно-патологической микрофлоры она создает преграду.
- Концентрация в организме эстрогена. Под его влиянием эпителий запасается глюкозой, что способствует образованию гликогена.
- Активная половая жизнь. При половом контакте, закончившимся оргазмом, во влагалище увеличивается транссудация жидкости, что способствует слущиванию эпителия. Кроме того, при достаточной влажности лактобациллы чувствуют себя лучше.
При снижении уровня эстрогена, начинает снижаться количество гликогена в клетках эпителия. Это приводит к уменьшению питательной среды для лактобацилл. Их количество начинает постепенно снижаться до тех пор, пока они не исчезнут совсем. Уменьшение количества лактобацилл приводит к меньшей выработке молочной кислоты и изменению рН в щелочную сторону. В результате таких изменений, создаются благоприятные условия для размножения патогенной микрофлоры и развития атрофического кольпита.
Диагностика патологии
Диагностика атрофического кольпита начинается с проведения стандартного гинекологического осмотра с зеркалами. На его основании гинеколог ставит предварительный диагноз. Окончательный диагноз ставят на основании результатов проведенных анализов и исследований.
Методы диагностики
Диагностика сенильного кольпита включает следующие анализы и инструментальные исследования:
- Колькоскопию – осмотр влагалища специальным аппаратом колькоскопом, оснащенным видеокамерой. Все изображения, зафиксированные камерой, сразу выводятся на экран монитора.
- Измерение уровня кислотности во влагалище с помощью тест-полосок.
- Мазок на наличие инфекций на слизистой влагалища.
- Цитологический мазок, позволяющий определить клетки, провоцирующие развитие онкологических процессов.
- УЗИ органов малого таза.
Во время колькоскопии делается проба Шиллера, которая позволяет определять количество гликогена на эпителии влагалища и шейке матки. Методика основана на том, что гликоген вступает в реакцию с йодом. Если его нет, то реакция не произойдет. Шейку очищают ватным шариком от выделений и слизи и вводят йодный раствор. Через минуту раствор промакивают тампоном. При атрофическом кольпите слизистая влагалища прокрашивается слабо и неравномерно.
Кольпит глазами специалиста
Во время стандартного осмотра с зеркалами пациентки с атрофическим кольпитом гинеколог увидит следующие изменения:
- Видна выраженная сухость слизистой влагалища и утонченность её поверхности.
- Слизистая выглядит натянутой – слабо выражен влагалищный свод и отсутствуют складочки на стенках.
- У слизистой будет бледный цвет, а в некоторых местах могут находиться зоны с воспалительными процессами.
- Возможно наличие рыхловатых спаечных зон и участков без эпителия.
- Слизистая начинает кровоточить даже при взятии мазка на исследование.
Если во влагалище активно развиваются патогенные микроорганизмы, то появляются участи, на которых видны гнойные выделения.
Лечение атрофического кольпита
Если у женщины диагностируют сенильный кольпит в постменопаузе, то лечение назначают сразу, чтобы болезнь не перешла в хроническую форму. Лечение проводят гормональными и негормональными препаратами, одновременно с применением местных средств и рецептов народной медицины. На время лечения следует полностью отказаться от половой жизни, а также исключить употребление алкоголя и острых блюд.
Медикаментозная терапия
Основной схемой лечения атрофического кольпита в менопаузальном периоде считают сочетание заместительной гормональной терапии с приемом антибактериальных препаратов, как перорально, так местно. Мы на них остановимся дальше.
Когда во время диагностики были выявлены возбудители вторичной инфекции, назначают курс антибиотиков, борющихся с видом патогенных микроорганизмов, обнаруженным в ходе проведения анализа на резистентность штаммов. Чаще всего, назначают препараты с Метронидазолом.
После окончания курсов антибактериальной терапии женщине назначают прием пробиотиков, действие которых направлено на восстановление баланса влагалищной микрофлоры. Пользуются популярностью такие препараты: Бифидумбактерин и Лактобактерин.
Гормонотерапия
Заместительная гормонотерапия позволяет повысить уровень половых гормонов, а это приведет к обновлению слизистой оболочки влагалища. Гормонотерапия должна проводиться достаточно длинный период времени – от 1 года до 3 лет. Её преревать не рекомендуется. Даже недельная пауза в лечении способна вызвать рецедив недуга и повысить риск присоединения вторичной инфекции. Чаще всего назначают такие препараты для внутреннего применения: Дивина, Клиогест и Климодиен, Тиболон и Анжелик. Хорошо себя зарекомендовали влагалищные таблетки Гинофлор Э.
Негормональное лечение
Для борьбы с патогенной микрофлорой назначают антибактериальные препараты для местного использования. пользуются популярностью следующие вагинальные суппозитории комбинированного действия: Полижинакс и Тержинан. Также назначаются спринцевания антесептическими растворами на основе Диоксидина или Мирамистина. Процудуру проводят не дольше 4 дней по 2 раза – утром и вечеров. При более длительном спринцевании можно нарушить баланс влагалищной микрофлоры.
Местные препараты
Во время лечения атрофического кольпита часто назначают свечи Эстриол или Овестин, содержащие гормон эстриол, который нормализует микрофлору влагалища и восстанавливает уровень кислотности до нормального уровня. В начале лечения женщина на протяжении 2 недель применяет по 2-3 свечи в день, а затем переходят на поддерживающую терапию – применяет 2 свечи на протяжении недели.
Фитоэстрогены
При противопоказаниях к гормональной терапии либо нежелании женщины их принимать, из-за страха развития осложнений, назначают препараты, в состав которых входят фитоэстрогены – вещества растительного происхождения, которые по своему составу похожие на человеческие гормоны. Их прием поможет нормализовать гормональный фон и улучшить состояние слизистых влагалища. Хорошо себя зарекомендовали такие средства: Ременс, Климаксан, Климадинон, Иноклим и Ци-клим.
Народная медицина
При лечении атрофического кольпита рецепты народной медицины используются в качестве вспомогательного лечения. Их используют для того, чтобы быстрее проходило заживление микротрещин на слизистой влагалища, а также снижения интенсивности симптомов, существенно ухудшающих качество жизни женщины: ощущение сухости и стянутости во влагалище, зуд и жжение. Далее мы остановимся на эффективных рецептах народной медицины.
Образ жизни
Чтобы вылечить кольпит в постменопаузе следует внести некоторые коррективы в образ жизни:
- Фактором риска развития заболевания, а также рецедива патологии является ожирение. Поэтому, при наличии лишнего веса, от него необходимо избавиться. С этой целью следует перейти на низкокалорийную диету, которая предусматривает ежедневное употребление кисломолочных продуктов, овощей и фруктов. Кроме пересмотра рациона питания, важно увеличить физическую активность, которая поможет снизить вес. Вы можете заняться посильными видами спорта, заняться скандинавской хотьбой, ездой на велосепеде, пробежками либо пешими прогулками. Хорошо помогает похудеть плавание.
- Необходимо более тщательно относится к гигиене половых органов. Категорически не рекомендуется пользоваться средствами гигиены, имеющими красители и ароматические добавки.
- Следует перейти на нижнее белье из хлопка, которое обеспечивает хорошую циркуляцию воздуха в области гениталий.
Кроме того, женщине важно контролировать свой гормональный фон, чтобы не допускать сильного снижения уровня прогестерона. С этой целью нужно сдавать анализ крови на гормоны.
Рецепты народных методов
При появлении симптомов атрофического кольпита в период климакса следует сразу обратиться к квалифицированному гинекологу, чтобы начать лечение. Но в некоторых ситуациях нет возможности прибегнуть к помощи гинеколога. Именно в таких случаях на помощь придут средства народной медецины. Мы подобрали самые популярные народные рецепты.
Сидячие ванночки с ромашкой
Ромашка славится своими болеутоляющими, противовоспалительными и седативными свойствами. Эффективным средством, при лечении атрофического кольпита, являются сидячие ванночки с ромашкой. Для её приготовления необходимо приготовить следующий настой: 5 ст. ложки сухих цветков ромашки залить 1 литром кипятка и протомить на водяной бане 10 минут. Затем дать настояться 30 минут. Влить в тазик с водой, подогретой до 37-38 градусов. Принимать сидячую ванну 15-20 минут. Ванночки делают ежедневно до устранения симптомов заболевания.
Свечи и тампоны с облепихой
Облепиха за счет состава богатого на антиоксиданты и витамины имеет не только иммуночстимулирующее и противовоспалительное, но и регенерирующее действие. Вагинальные свечи с облепихой продают в аптеке. Курс лечения 1 месяц, при применении свечей 2 раза в день – утром и вечером.
Чтобы лечится тампонами необходимо приобрести в аптеке готовое облепиховое масло. Тампон смачивается маслом и вставляется перед сном во влагалище. Курс лечения 1 месяц, при ежедневном использовании тампонов. Такое лечение противопоказано женщинам, имеющим аллергию на облепиху.
Грязевые тампоны и аппликации
В состав грязей входит большое количество металлов, микроэлементов, органических соединений растительного и животного происхождения, а также фолликулинов – вещест, которые имеют большое сходство с женскими половыми гормонами. Поэтому в гинекологии активно используют грязевые тампоны и аппликации. Они помогают нормализовать гормональный фон и лечат многие женские недуги, в том числе атрофический кольпит.
Вагинальные тампоны изготавливают из иловых и торфяных сортов грязи, а морские грязи для них не подходят. Во многих санаториях, в которых проводят лечение гинекологических заболеваний, делают грязевые тампоны и апликации. Для изготовления тампона грязь на водяной бане нагревают до 45-50 градусов, а затем пропитывают ею подготовленный тампон и вводят во влагалище на 30-45 минут. После того, как тампон вынут, остатки грязи из влагалища вымывают теплой водой. Курс лечения 10 дней по 1 тампону в день.
Чтобы провести грязевые апликации необходимо подготовить суконное или байковое одеяло, на которое постелить клиенку и тканевую подстилку. Грязь на водяной бане подогревают до 38-40 градусов. Её накладывают на область таза и укутывают женщину в одеяло на 15-30 минут. Затем смывают грязь душем с температурой воды 36-37 градусов. После процедуры необходимо 30 минут отдохнуть. Процедуры делают через день. Курс лечения 10-15 процедур.
Ванночки с мать и мачехой
Мать-и-мачеха имеет противовоспалительное и тонизирующее свойство и активно применяется при лечении атрофического кольпита. Для приготовления ванночки готовят такой настой: 2 ст. ложки сухой травы заливают 2 литрами кипятка и томят на водяной бане 15 минут. Настаивают 15-20 минут и процеживают. Вылевают настой в тазик с теплой водой и принимают сидячую ванночку в течение 15-20 минут. Процедуру делают ежедневно перед сном до полного исчезновения симптомом заболевания.
Спринцевания травяным сбором
При атрофическом кольпите эффективно проводить спринцевание настоем сбора из сухих цветков ромашки и травы гусиной лапчатки. Для приготовления настоя необходимо взять по 1 ст. ложке каждого растения и залить стаканом кипятка. Дать настаяться 20 минут и процедить. Для спринцевания берут шприц без иглы. В него набирают теплый настой и вводят его во влагалище.
Прогноз лечения и возможные осложнения
Атрофический кольпит можно вылечить полностью. Для этого необходимо своевременно обратиться к квалифицированному гинекологу, который проведет полную диагностику и назначит правильное лечение. Придерживаясь назначенной схемы лечения, и внеся коррективы в свой образ жизни, женщина полностью избавится от недуга.
Если заболевание перешло в хроническую форму, при которой будут постоянные редивы, то вылечиться полностью будет гораздо сложнее. Поэтому важно не игнорировать первые симптомы болезни и сразу обращаться к врачу.
При развитии на слизистой влагалища оппортунистических инфекций понадобится более интенсивное и продолжительное лечение. Но строго выполняя все предписания врача вполне реально вылечиться, и значительно улучшить свое общее самочувствие.
Профилактика
С целью профилактики заболевания следует внести коррективы в свой образ жизни:
- Перейти на нижнее белье из натуральных тканей.
- Уделять должное внимание выбору средств интимной гигиены и тщательно проводить процедуры.
- Вести активную половую жизнь с одним партнером. Сексуальные контакты улучшают кровообращение в малом тазу.
- Регулярно заниматься спортом, йогой и другими видами физической активности, которые повышают иммунитет и усиливают кровообращение.
- Придерживаться здорового сбалансированного питания, обеспечивающего организм всеми необходимыми витаминами и микроэлементами. Важно ежедневно включать в свой рацион продукты богатые на витамин А, благоприятно воздействующий на все слизистые оболочки организма, в том числе, слизистую влагалища. Витамин А в большом количестве содержится в таких подуктах: тыкве, моркови, помидорах, болгарском пеорце, шпинате, зелени петрушки, говяжей печени, жирных сортах рыбы, сливочном масле.
Снизить вероятность развитие атрофического кольпита, как и других климактерических симптомов, вызываемых нарушением гормонального баланса, поможет прием эстрогенов либо фитоэстрогенов. Но не следует заниматься самолечением. Препарат, дозу, схему и продолжительность лечения должен подбирать исключительно доктор, основываясь на результаты анализов крови на гормоны и обследования женщины.

Что провоцирует болезнь
Основной причиной развития атрофического кольпита является снижение уровня эстрогена. Именно этот гормон влияет на упругость стенок влагалища и уровень кислотности. Снижение уровня эстрогена приводит к увеличению уровня кислотности во влагалище, делая его восприимчивым к различным инфекциям, и снижению упрогости стенок.
Поэтому, все факторы, которые приводят к уменьшению количества эстрогенов, могут спровоцировать развитие заболевания:
- Климактерический период, особенно пременопауза, характеризирующаяся гормональным дисбалансом.
- Удаление яичников в ходе хирургической операции.
- Лучевая терапия и химиотерапия, применяемая во время лечения онкологических заболеваний.
- Прием лекарств, действие которых направлено на снижение гормональнного уровня, во время лечения какого-то заболевания. Например, миомы матки, бесплодия и др.
Следует знать, что сильный стресс либо длительное пребывание в депрессивном состоянии провоцирует гормональный дисбаланс, при котором снижается уровень эстрогена.
Осложнения заболевания
Существуют следующие осложнения атрофического кольпита, развившегося после наступления менопакузы:
- Заболевание переходит в хроническую форму, которая трудно поддается лечению, а рецедивы сопровождаются яркой симптоматикой.
- Высокая вероятность распространения инфекции на органы мочевыделительной системы, что спровоцирует развитие таких заболеваний, как цистит или уретрит.
- Может воспалиться слизистая матки или яичника, что в сложных ситуациях приводит к перетониту.
Чтобы избежать появления осложнений необходимо начинать лечение кольпита после появления первых симптомов.
Противопоказания
Основным видом лечения атрофического перетонита считают заместительную гормонотерапию, но она противопоказана женщинам в таких случаях:
- Есть злокачественные новообразования в молочных железах.
- Диагностирован рак эндометрия.
- При тромбоэмдолии сосудов.
- Был перенесен инфаркт миокарда или есть паталогия органов сердечно-сосудистой системы.
- Женщина имеет серьезные заболевания печени.
В таком случае назначается прием негормональных средств.
Таким образом, ни в коем случае нельзя игнорировать первые симптомы атрофического кольпита, появившегося после наступления менопаузы, в надежде, что они пройдут самостоятельно. Необходимо сразу обратиться к гинекологу и пройти диагностику. Придерживаясь назначенной схемы лечения и всех рекомендачий врача можно навсегда избавиться от неприятного недуга. Иначе, болезнь перейдет в хроническую форму, и могут появиться опасные для здоровья и жизни осложнения.
Источники:
https://med.vesti.ru/articles/zabolevaniya/kolpit-simptomy-i-lechenie/
https://womanadvice.ru/atroficheskiy-kolpit-lechenie
stopclimax.ru
Атрофический кольпит: причины, симптомы и лечение
Атрофический кольпит – это воспалительно-дистрофические изменения тканей оболочки влагалища. Наиболее часто подобные деформации связаны с физиологическим наступлением менопаузы, однако недуг также может быть диагностирован у представительниц женского пола детородного возраста.
Наиболее часто развитие подобной формы кольпита связано с наступлением физиологической менопаузы, однако существует довольно много причин, почему воспаление во влагалище развивается у женщин молодой возрастной категории.
Для недуга характерно яркое выражение специфических признаков, среди которых сухость слизистой влагалища, появление зуда и жжения в проблемной области, а также кровавые выделениями из половых путей.
Для выявления болезни, прежде всего, необходима консультация гинеколога, проведение гинекологического осмотра и ряд специфических инструментально-лабораторных диагностических процедур.
Терапия патологии не подразумевает проведения хирургического вмешательства, отчего лечить её можно при помощи консервативных методик, среди которых применение местных лекарственных препаратов и народные средства.
Международная классификация заболеваний выделяет для подобной болезни отдельное значение, отчего код по МКБ-10 будет N 95.2.
Этиология
В подавляющем большинстве случаев развитие воспалительного процесса в тканях влагалища обуславливается вполне нормальными для женского организма изменениями, а именно развитием менопаузы.
В постменопаузный период происходит снижение выделения женских половых гормонов (гипоэстрогения) – дефицит эстрогенов приводит к прекращению деления клеток влагалищного эпителия, снижению секреции желез, истончению слизистой оболочки, повышению ранимости и сухости.
У представительниц слабой половины человечества детородного возраста привести к гипоэстрогении и, как следствие, атрофии могут такие предрасполагающие факторы:
- рождение ребёнка – для послеродового периода характерно постепенное восстановление гормонального баланса. Медленнее такой процесс протекает у тех женщин, которые предпочитают вскармливать малыша грудью. Совокупность таких предпосылок не только приводит к нарушению выделения гормона эстрогена, но и нередко чревато формированием воспаления во влагалище;
- нарушение функционирования яичников;
- дисфункция органов эндокринной системы, в частности щитовидной железы;
- перенесённое ранее хирургическое вмешательство, направленное на удаление яичников, синтезирующих эстрогены, следовательно, при их отсутствии секреция женских гормонов прекращается на автоматическом уровне;
- облучение органов области малого таза – это нередко становится причиной гормональных нарушений;
- носительство ВИЧ.
Раннее возникновение воспалительно-деструктивных изменений в тканях влагалища также может быть обусловлено:
- сильными или длительными психоэмоциональными переживаниями;
- протеканием сахарного диабета;
- некорректным осуществлением или полным отсутствием интимной гигиены;
- частыми сексуальными контактами, в частности незащищенными или с разными половыми партнёрами;
- наличием любых хронических воспалительных процессов в организме;
- неправильным питанием, а именно недостаточным потреблением кисломолочной продукции, приёмом внутрь немытых овощей и фруктов, а также употреблением некачественной воды;
- патологиями надпочечников;
- ношением тесного или синтетического нижнего белья;
- частыми гигиеническими манипуляциями с использованием ароматизированных гелей или мыла;
- частыми и беспричинными спринцеваниями;
- лишней массой тела или ожирением.
Как было указано выше при постменопаузе происходит резкое снижение выработки эстрогенов, однако это не единственное изменение, приводящее к появлению воспаления в тканях влагалища. Среди иных нарушений стоит выделить:
- полное прекращение образования новых эпителиальных клеток;
- истончение слизистой оболочки;
- снижение выработки секрета влагалищными железами;
- сокращение числа лактобактерий;
- нарушение микрофлоры и кислотно-щелочного баланса;
- сухость влагалища;
- активацию внутренней факультативной флоры;
- попадание болезнетворных микроорганизмов из внешней среды.
Симптоматика
Первые клинические проявления атрофического кольпита проявляются в среднем через пять лет после наступления естественной менопаузы, однако в случаях развития недуга на фоне иных этиологических факторов, время появления симптомов будет индивидуальным.
Зачастую заболеванию характерно вялое течение и слабая выраженность симптоматики. На интенсивность клинической картины влияет присоединение вторичного инфекционного процесса или активизация условно-патогенных бактерий на фоне влияния неблагоприятных факторов.
Основой симптоматической картины принято считать:
- сухость и жжение во влагалище;
- боли, рези и зуд в процессе опорожнения мочевого пузыря;
- раздражение оболочки влагалища и её покраснение – именно на эти признаки обращает внимание клиницист во время проведения гинекологического осмотра;
- формирование микротрещин на слизистом слое влагалища;
- болезненность и дискомфорт во время полового контакта – подобное расстройство также носит название диспареуния;
- выделения из влагалища – при такой патологии они имеют умеренный характер, а по консистенции слизистые или водянистые. На присоединение инфекции указывает изменение консистенции (творожистые или пенистые) и оттенка (зеленоватые или желтоватые), а также сопровождаются неприятным запахом. Помимо этого, для атрофического кольпита у женщин свойственно появление кровавых выделений. Они могут быть как незначительными, так и сильными. В любом случае в постменопаузальном периоде это повод обратиться к врачу;
- частые позывы к испусканию урины, что является следствием ослабления или несостоятельности мышц тазового дна;
- недержание мочи – крайне редкий симптом.
Стоит отметить, что у каждой представительницы женского пола вышеуказанная симптоматика может проявляться совершенно индивидуально – как один признак, так и все сразу.

Атрофический кольпит
Диагностика
Чтобы поставить диагноз атрофический кольпит, необходим целый комплекс лабораторных и инструментальных обследований пациентки, которому предшествуют мероприятия первичной диагностики. К ним стоит отнести:
- ознакомление клинициста с историей болезни – для установления факта присутствия этиологического фактора патологической природы;
- сбор и анализ жизненного анамнеза больной – необходимо в тех случаях, если причины недуга связаны с физиологическими источниками;
- тщательный гинекологический осмотр с применением специального инструментария, в том числе зеркал – для оценивания состояния влагалищного эпителия;
- детальный опрос пациентки – для выяснения первого времени появления и степени выраженности клинических признаков.
Лабораторно-инструментальные диагностические мероприятия предполагают проведение:
- микроскопии и цитологии мазка из влагалища;
- тестов, для изучения рН влагалища;
- ПЦР-исследование влагалищных соскобов;
- пробы Шиллера;
- анализа крови на гормоны;
- расширенной кольпоскопии;
- биопсии – для исключения наличия раковых клеток;
- УЗИ брюшной полости;
- бактериального посева влагалищного отделяемого.
В некоторых ситуациях может понадобиться дополнительная консультация эндокринолога и венеролога, в частности при выявлении во время диагностики заболеваний, требующих помощи соответствующих клиницистов.
Лечение
При атрофическом кольпите у представительниц женского пола как постменопаузальной, так и репродуктивной возрастной категории, лечение в первую очередь направлено на осуществление заместительной гормональной терапии.
Именно применение гормональных веществ вводит в заблуждение слизистую влагалища, заставляя её эпителий циклически обновляться. Это улучшает питание оболочки, понижает уровень её атрофии и не допускает появление микротравм во время полового контакта.
Заместительное гормональное лечение выполняется несколькими способами:
- пероральный приём таблеток;
- инъекционное введение препаратов;
- применение гормональных пластырей;
- использование местных медикаментов, например, суппозиториев, мазей и кремов.
Длительность гормонального лечения должна составлять не менее 1.5 лет и не более трёхлетнего срока, однако положительное действие наблюдается примерно через шесть месяцев, после начала терапии. Тем не менее, прекращение приёма гормонов приводит к рецидиву недуга, при этом не исключается осложнённое течение, т. е. одновременно со вторичным инфекционным процессом.
Среди наиболее эффективных местных медикаментов стоит выделить:
- «Эстриол» — такие свечи избавляют от сухости и жжения, а также неприятных ощущений во время занятия сексом и нарушения процесса мочеиспускания;
- «Овестин» — лекарство имеет вид крема, суппозиториев и таблеток. Обладает аналогичными свойствами, что и предыдущее вещество;
- «Эстрокард» — выпускается в виде свечей и мази;
- «Гинофлор Э» — это таблетки для интравагинального введения, которые направлены на поддержание роста и развития собственных молочнокислых бактерий во влагалище;
- «Эстровагин»;
- «Орто-гинест» — крем, свечи или таблетки;
- «Эльвагин» — существует в виде суппозиториев и крема;
- «Овипол Клио».
Свечи Овипол Клио
Лекарства для системной терапии представлены:
- «Климодиеном»;
- «Клиогестом»;
- «Активелем»;
- «Паузогестом»;
- «Эвианой»;
- «Климадиноном»;
- «Ревмелидом»;
- «Климаксаном»;
- «Бонисаном»;
- «Феминалом»;
- «Ременсом»;
- «Иноклимом» и другими медикаментами.
Помимо этого, допускается лечение атрофического кольпита народными средствами, но ни в коем случае в качестве единственного способа терапии. Отвары и настои из целебных растений можно принимать внутрь, выполнять сидячие ванночки или же использовать для спринцевания. Среди них стоит выделить:
- ромашку и плоды можжевельника;
- календулу и шалфей;
- розовую радиолу и сок алоэ;
- мяту и крапиву;
- донник и шиповник;
- листья ивы и малины;
- чистотел и солодку;
- кору дуба и лепестки роз;
- зверобой и цветки пиона.
Также стоит отметить, что на весь период лечения пациенткам показан половой покой.
Профилактика и прогноз
Во избежание проблем с формированием такого заболевания, как атрофический кольпит, рекомендуется придерживаться следующих несложных профилактических мероприятий:
- отказ от пагубных пристрастий;
- сведение к минимуму спринцеваний;
- рациональное выполнение правил личной гигиены;
- нормализация массы тела;
- ношение нижнего белья, изготовленного из натуральных тканей;
- поддержание уровня эстрогенов при помощи заместительной терапии – прежде всего, это касается женщин в постменопаузальном периоде;
- укрепление иммунной системы;
- исключение стрессовых ситуаций и беспорядочных сексуальных контактов;
- не реже двух раз в год посещать гинеколога.
Атрофический кольпит имеет благоприятный прогноз для жизни. Однако необходимо учитывать, что заболевание склонно к рецидивам, которые в значительной мере снижают качество жизни женщин.
Игнорирование симптомов и несвоевременно начатая терапия может привести к распространению инфекции или воспаления на ткани близлежащих внутренних органов.
simptomer.ru
симптомы и неприятные последствия, чем опасен, способы лечения + отзывы
Содержание статьи
К болезням эстрогенного дефицита относятся нейроэндокринные расстройства, остеопороз, урогенитальные проблемы и патология сердечно-сосудистой системы. Все объясняется наличием рецепторов к эстрогенам во многих тканях: костной, эпителиальной, жировой. Дефицит эстрогенов может возникнуть естественным путем — при старении. Существует и искусственная менопауза, когда лекарственным или хирургическим путем останавливается работа яичников. В этом случае симптомы климакса проявляются так же, как и при его естественном наступлении.
Дела гормональные: что происходит с организмом после 50
Эстрогены в крови представлены несколькими фракциями с разной степенью активности. Их исчезновение с возрастом происходит в определенном порядке. Старение организма — это естественный запрограммированный процесс. Приблизительно за пять лет до наступления менопаузы включаются механизмы, которые приводят к снижению эстрадиола. С наступлением менопаузы его концентрация практически равна нулю. В постменопаузе в крови остается циркулировать другая фракция — эстрон, но его влияние на рецепторы минимально, а значит, необходимые эффекты недостижимы.
Гипоталамус пытается стимулировать яичники искусственным повышением фолликулостимулирующего и лютеинизирующего гормонов, которые в период менопаузы превышают норму репродуктивного возраста. Но функция яичников угасает, они не отвечают на стимуляцию гипоталамуса. Образование основного эстрогенного гормона происходит за счет коры надпочечников или путем превращения в него андрогенов в тканях яичников. Также на его количество могут повлиять ожирение, нарушение работы печени и опухоли яичников.
Дефицит эстрогенов сказывается на всем организме. При этом наблюдаются следующие патологии:
- невротические расстройства;
- урогенитальные проблемы;
- высокий риск развития атеросклероза;
- дистрофические процессы в коже;
- остеопороз;
- психологические изменения.
Но все эти симптомы появляются не одновременно. Прослеживается четкая последовательность. Первыми недостаток эстрогенов ощущают половые органы. Поэтому развивается атрофический вагинит у женщин примерно после 50 лет. Следом появляются проблемы с кожей, мучает недержание мочи. Ближе к 60 годам возникает проблема остеопороза, а после — атеросклероза.
Атрофический кольпит у женщин менопаузального периода: почему возникает проблема
Для периода менопаузы характерно возникновение комплекса урогенитальных расстройств, к которым относятся следующие состояния:
- атрофия слизистой влагалища;
- недержание мочи;
- опущение органов малого таза.
Причины появления этих состояний — атрофические изменения в тканях, которые чувствительны к эстрогенам:
- эпителий влагалища;
- нижняя треть мочевыводящего тракта;
- мышцы тазового дна;
- связочный аппарат.
Редко изменения возникают изолированно, обычно это сочетание нескольких проблем. Причем частота их появления связана с возрастом. Если в 50 урогенитальные расстройства возникают в 10% случаев, то после 55 лет — в 50%. Для женщин 75 лет этот показатель доходит до 80%.
По МКБ-10 код атрофического кольпита N59.2, но если климакс вызван хирургическим путем, то ему присвоен код N59.3.
Как норма переходит в патологию
У женщин репродуктивного возраста рН влагалища поддерживается на уровне 3,5-5,5 за счет метаболизма лактобацилл. Они превращают глюкозу в молочную кислоту. Питательная среда для их жизнедеятельности образуется из слущенного эпителия, в котором накоплено большое количество гликогена. Кроме молочной кислоты, лактобациллы производят много других полезных веществ, среди которых даже перекись водорода. Нормальная микрофлора слизистой поддерживается следующими механизмами.
- Гликоген. Его количество в слущенных клетках определяет, сколько микроорганизмов способны выжить.
- Кислотность. Нормальное рН влияет не только на полезную флору, но и не позволяет размножаться условно-патогенной.
- Эстрогены. Их концентрация является определяющим фактором. Под влиянием гормонов эпителий усиленно запасается глюкозой, происходит образование гликогена.
- Половая жизнь. Полноценный секс увеличивает транссудацию жидкости во влагалище, если женщина возбуждена, и способствует слущиванию эпителия. Достаточная влажность позволяет хорошо себя чувствовать лактобактериям.
Но стоит развиться дефициту эстрогенов, значительно уменьшится количество гликогена в клетках эпителия. Это значит, что лактобактерии не получат для себя питательную среду. Их количество постепенно снижается, пока не исчезнет совсем. Исчезновение лактобактерий приводит к уменьшению продукции молочной кислоты, изменению рН в щелочную сторону. При этом создаются благоприятные условия для условно-патогенной и патогенной флоры. Защитные свойства влагалища значительно уменьшены.
Затем появляются такие симптомы атрофического кольпита, как сухость, истончение эпителия.
Основные проявления состояния: жалобы и диагностика
Первые признаки снижения пролиферативных процессов во влагалище — это появление чувства дискомфорта, которое переходит в зуд и жжение. Также женщины жалуются на следующие симптомы:
- диспареуния — болезненный половой акт из-за сухости во влагалище;
- выделения — могут быть связаны с воспалением;
- кровотечения — контактные, часто после полового акта, связаны с истончением слизистой;
- опущение стенок влагалища — следствие эстрогенного дефицита.
Атрофический кольпит редко протекает как самостоятельное заболевание, в 78% случаев он сочетается с расстройствами мочеиспускания:
- цисталгией — болью в мочевом пузыре;
- никтурией — частыми ночными походами в туалет;
- поллакиурией — учащенным дневным мочеиспусканием;
- недержанием мочи — стрессовой и нестрессовой формы;
- императивными позывами — требующими немедленного опорожнения.
Осложнения при отсутствии лечения могут проявиться в виде микротравм слизистой оболочки, присоединения воспалительного процесса и его распространения на другие отделы мочеполового тракта, может развиться цистит, уретрит.

Постановка диагноза
Для диагностики необходим осмотр на кресле. Врач отмечает, что слизистая оболочка вульвы и влагалища истончена, она легко кровоточит при касании. Для анализа берется мазок из влагалища. Цитограмма отражает следующие показатели.
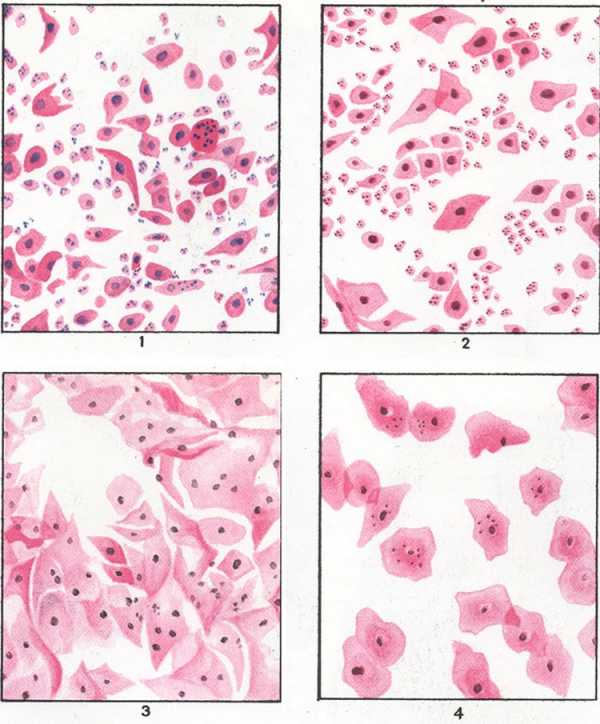
- КПИ. Кариопикнотический индекс — это соотношение числа поверхностных клеток с пикнотичными ядрами к общему числу всех клеток. При развитии атрофических изменений КПИ снижается менее 15-20.
- Индекс созревания. Определяется по соотношению парабазальных, промежуточных и поверхностных клеток на 100 посчитанных. Изменения определяют по сдвигу формулы. Если появляется больше парабазальных клеток, то это служит признаком атрофии.
Выявление клеток с признаками атипии говорит о возможном предраковом процессе. Такое состояние требует дополнительной диагностики.
Также берется отделяемое влагалища для исследования на флору. Большое количество лейкоцитов в мазке одновременно с микробной флорой говорят в пользу воспаления.
Для подтверждения этого проводится кольпоскопия. Это специальный метод осмотра влагалища и шейки матки с помощью увеличительного прибора — кольпоскопа. Во время исследования врач проводит небольшие дополнительные пробы.
Проба Шиллера позволяет определить состояние эпителия влагалища и шейки матки. Методика основывается на том, что в нормальном эпителии большое количество гликогена, который может вступать в реакции с йодом. Если гликогена нет — реакция не произойдет. Методика проведения пробы состоит из пяти шагов.
- В зеркалах обнажается шейка.
- Шейку очищают ватным шариком от слизи и выделений.
- Вводят 10-15 мл раствора «Люголя».
- Через минуту раствор промакивают тампоном.
- Проводят осмотр.
При атрофическом кольпите стенки влагалища, шейка прокрашиваются очень слабо и неравномерно. Но иногда отрицательный результат может быть признаком лейкоплакии. Также с помощью тест-полосок проверяется рН влагалища. При атрофических изменениях он может достигать показателя шесть-семь.
Как исправить ситуацию
Лечение возрастного атрофического кольпита должно проводиться после осмотра гинеколога. Основу составляет заместительная гормональная терапия. Только этот способ поможет при атрофическом кольпите у женщин, потому что является единственным, направленным на причину возникновения патологии.
При отсутствии других признаков приближающегося климакса можно использовать препараты для местного применения. При атрофическом кольпите принимают свечи «Овестин». Также он выпускается в виде геля и таблеток.
В состав препарата входит эстриол — гормон, который исчезает из организма при ослаблении функции яичников. Эстриол нормализует микрофлору влагалища, восстанавливает рН. Гормон оказывает положительное влияние на проблемы мочеиспускания, устраняет диспареунию, делает возможной половую жизнь.
Противопоказания для использования гормональных свечей:
- беременность;
- эстрогензависимая опухоль;
- кровотечение неясного происхождения;
- аллергия;
- нарушение функции печени.
Использовать «Овестин» начинают с большой дозы — 0,5 г ежедневно два-три раза в день. Такое лечение длится две недели. Потом переходят на поддерживающие дозы по 0,5 г два раза в неделю. Свечи выпускаются в указанной дозировке.
Негормональное лечение при атрофическом кольпите неэффективно. Несмотря на отзывы в сети, народные средства, гомеопатия, спринцевания травами, использование облепихового масла могут лишь уменьшить выраженность воспаления, немного смягчив сухую слизистую.
Народное лечение атрофического кольпита приводит к длительному отсутствию патогенетического и этиологического лечения. Поэтому признаки недержания мочи, никтурии, поллакиурии, а также опущение стенок влагалища станут последствиями пренебрежения качественной терапией.
Лечить атрофический кольпит нужно только после посещения гинеколога, хотя препараты для местного гормонального лечения можно приобрести без рецепта. Опасен атрофический вагинит тем, что может быть фоном для развития онкологических патологий. А опущение органов малого таза может привести к их выпадению и необходимости хирургической помощи в дальнейшем.

Отзывы
С первыми и главными симптомами климакса, мне помог справится овестин, плюс витамины для женщин. Овестин свечи, вставляла на ночь, 2 недели. и сухость ,жжение,зуд,все прошло. побочек не было.
Надюша, https://prozdo.ru/ovestin/
Я тоже применяла Овестин, именно свечи, но только я затянула, долго пыталась бороться с симптомами сама и не шла к врачу, поэтому мне пришлось не две недели принимать, а 20 дней. Доктор сказал, что нужно обращаться чем раньше, тем лучше. Я задавала вопросы по поводу того, что он гормональный — все объяснили, что в ситуации климакса без гормонов никак — не хватает своих, нужно помогать медикаментозно. После приема никаких изменений типа увеличения веса или еще каких-то из описанных побочных эффектов не заметила, всем рекомендую.
Влада, https://prozdo.ru/ovestin/
Всегда отрицательно относилась к гормональным лекарствам, но иногда нет другого выхода, кроме как лечиться именно такими. Когда начался климакс, я думала, что готова к нему. Но оказалось, что нет. Приливы выматывали, бессонница, раздражительность. Пыталась я всякие травки пить, но как говорится с ними мароки много, завари, процеди, дай настояться, и т.д. Облегчения сильного не было. А вот когда появилась сухость и жжение в интимном месте, то тут я уже стала задумываться. Пошла к врачу, он порекомендовал Оветсин крем, сказал гормональный, но быстро действует. Решила попробовать. Помог быстро, даже не верилось. Конечно у этого препарата есть противопоказания, и надо об этом помнить. Но если здоровье позволяет, то стоит воспользоваться.
Жанночка, http://morehealthy.ru/material/otzyvy-o-svechakh-ovestin-plyusy-i-minusy-1257.html
doktor365.ru
Атрофический кольпит — лечение, симптомы, причины
Атрофический кольпит – это структурные и функциональные изменения влагалищного эпителия дисгормонального происхождения. Атрофические изменения слизистых влагалища чаще ассоциированы с продолжительной физиологической гипоэстрогенией у женщин в постменопаузальном периоде. Постменопаузальный атрофический кольпит проявляется клинически через несколько лет после физиологического завершения гормональной деятельности яичников у пожилых женщин. Поскольку в его основе присутствуют физиологические причины, в качестве патологии он рассматривается только в случае выраженных клинических проявлений, требующих медикаментозной коррекции.
Еще одна форма атрофического кольпита – атрофический кольпит репродуктивного периода. Она связана не с физиологическими возрастными гормональными переменами в тканях влагалища, а с искусственно созданной менопаузой. Атрофический кольпит у молодых женщин диагностируется на фоне удаления яичников, лучевого лечения или гормональной терапии, подразумевающей исключение синтеза эстрогенов.
Нормальная слизистая влагалища выполняет множество полезных функций, связанных с защитой гениталий от негативного воздействия инфекции. Влагалищный эпителий сформирован несколькими слоями клеток плоской формы, за что получил название «многослойного плоского». Чтобы нежелательные микроорганизмы не проникли в толщу слизистой, ее наружный слой постоянно обновляется в циклическом режиме: старые клетки отмирают и слущиваются вместе с накопившимися в них нежелательными микробами и токсинами, заменяясь на новые.
Еще одним механизмом защиты влагалищного эпителия является его способность поддерживать постоянство микросреды. У здорового влагалища всегда один уровень кислотности — его pH всегда в пределах 3,8 – 4,5. Также постоянно количественное микробное содержимое: около 98% его представляют лактобактерии, а оставшееся место занимают условно-патогенные микроорганизмы. Благодаря слизистой влагалища лактобактерии поддерживают постоянство среды и предотвращают воспалительные изменения. Слущенные клетки поверхностного эпителиального слоя содержат много гликогена, которым «питаются» лактобациллы, извлекая из него молочную кислоту и регулируя кислотность.
Все структурные изменения влагалищного эпителия контролируются эстрогенами и тесно связаны с менструальной функцией. Дефицит эстрогенов влияет на состояние слизистой влагалища и состав микрофлоры.
Состояние гипоэстрогении периодически возникает у каждой здоровой женщины, однако атрофический кольпит у них не наблюдается. Чтобы во влагалище произошли необратимые атрофические перемены, необходима длительная нарастающая гипоэстрогения, завершающаяся полным отсутствием синтеза эстрогенов, что и происходит в период постменопаузы.
Клиника атрофического кольпита неоднозначна. У большинства женщин он протекает достаточно вяло и диагностируется случайно при визуальном осмотре слизистой влагалища. В случае появления симптомов, женщин беспокоит сухость, зуд и дискомфорт в зоне влагалища, при присоединении воспалительных изменений появляются бели.
Первоначальный диагноз атрофического кольпита ставится при обычном гинекологическом осмотре, а подтверждают его с помощью кольпоскопии и лабораторных исследований.
Подобно большинству заболеваний, атрофический кольпит можно ликвидировать только одним способом – устранив его причину. Если удается восполнить дефицит эстрогенного влияния на влагалищный эпителий, заболевание исчезает.
Термин «кольпит» указывает на локализацию воспалительных изменений во влагалище, поэтому употреблять формулировки вроде «атрофический кольпит шейки матки» или «атрофический кольпит влагалища» некорректно. Вместо «атрофический кольпит влагалища» и «атрофический кольпит шейки матки» следует употреблять правильную формулировку диагноза – «атрофический кольпит».
Причины атрофического кольпита
Единственной причиной развития атрофических процессов в слизистой влагалища является естественный или искусственный дефицит эстрогенов.
В отсутствии эстрогенного влияния после наступления менопаузы эпителий влагалища истончается, становится хрупким и недостаточно увлажняется. Количество слущенных клеток на поверхности слизистой резко снижается, а это приводит к дефициту гликогена и, как следствие, количественному уменьшению популяции лактофлоры. Освободившееся после гибели лактобактерий место занимает условно-патогенная микрофлора.
Атрофичная слизистая влагалища не способна справиться с усиленным размножением нежелательных микроорганизмов, поэтому они продолжают вегетировать, становятся патогенными и провоцируют местный воспалительный процесс.
Механизм развития атрофического кольпита на фоне искусственной менопаузы не соотносится с физиологическим старением организма, однако он также связан с исключением эстрогенного влияния на влагалищный эпителий.
Состояние гипоэстрогении присуще не только вступившим в постменопаузальный период женщинам. Непродолжительное снижение количества эстрогенов наблюдается:
— В п
vlanamed.com
Атрофический кольпит: причины, симптомы, диагностика и лечение
Менопауза — сложный физиологический период, который проходит каждая женщина. Этап непрерывно связан с процессом старения корковых нервных центров и гипоталамических структур, регулирующих деятельность гипофиза и яичников. Угасание функций яичников часто сопровождается различными патологиями. Некоторые из них возникают практически одновременно с менопаузой, другие – спустя какое-то время. Атрофический кольпит обнаруживается через 5-6 лет примерно у 40 % женщин. Заболевание воспалительного характера с выраженным симптомокомплексом, что сильно пугает слабый пол. Патология не инфекционной природы и поддается терапии, главное – как можно раньше обратиться за медицинской помощью.
Что такое атрофический кольпит?
Сенильный вагинит (еще одно название заболевания) – инволютивные (необратимые) разрушительные воспалительные изменения слизистой влагалища. Патология характеризуется снижением уровня женских половых гормонов эстрогенов и истончением стенок влагалища.
Что такое атрофический кольпит? У женщин в период постменопаузы или с искусственно вызванной менопаузой функции яичников постепенно угасают. Уменьшается секреция гормонов, в частности, эстрадиола, увеличивается выработка фолликулостимулирующего и пептидного гормона, секретируемого передней долей гипофиза. Вследствие гормональных изменений нарастают гипертрофические процессы женских половых органов. Прогрессируют дистрофические изменения, сужение сосудов, что негативно отражается на коже и слизистой.
Механизм развития патологии

Атрофический кольпит у женщин менопаузального периода наблюдается довольно часто. Причем вероятность возникновения патологии с годами увеличивается. По статистике, число пациенток с кольпитом, развившимся через 5-6 лет после последней менструации, составляет около 40 %, а тех, у кого патология обнаруживается через 10 лет, – 75 %.
Влагалище, помимо копулятивной и родовой функции, выполняет и защитную. Орган покрыт многослойным плоским эпителием. Он поддерживается во влажном состоянии за счет секрета желез и слизи канала нижнего сегмента матки. Слой слизистой влагалища преграждает путь патогенным микроорганизмам в прилежащие ткани.
Орган имеет способность к самоочищению – данный процесс регулируется яичниками. Под воздействием эстрогенов в клетках плоского эпителия вырабатывается гликоген. В результате синтеза и распада полисахарид образует молочную кислоту. Непосредственное участие в процессе преобразования принимают молочнокислые бактерии. Они же поддерживают среду влагалища в кислом состоянии (нормальный рН влагалища 3,8-4,5).
С наступлением менопаузы яичники перестают вырабатывать эстрадиол. Утрачивается самоочистительная способность влагалища, нарушается рН, что приводит к развитию атрофического кольпита. Гипоэстрогения – основная причина развития патологии, но не единственная.
Причины развития сенильного кольпита
Развитие заболевания тесно связано с прекращением функциональности яичников. Причин тому может быть несколько:
- Основной фактор, влияющий на формирование атрофического кольпита у женщин менопаузального периода, – дисфункция яичников.
- Лапаротомная оофорэктомия. Показаниями к хирургическому удалению яичников являются крупные кисты, сомнительные опухоли, гнойные процессы в женских половых железах.
- Удаление яичника и фаллопиевой трубы хирургическим методом. Аднэксэктомию как метод терапии рассматривают при доброкачественных опухолях, перитоните, при котором гнойный процесс распространяется за пределы яичника.
- Облучение яичника.
Причины атрофического кольпита:
- В подавляющем большинстве случаев развитие патологии обусловлено дефицитом эстрогена. Гипоэстрогения сопровождается прекращением разрастания эпителия влагалища, истончением слизистой, повышением ее уязвимостью, сухостью.
- Изменение биозеноза женского полового органа, связанное с прекращением выработки гликогена, снижением молочной кислоты и увеличением рН.
- Ослабленный иммунитет. Вследствие серьезных гормональных изменений все системы организма перестраиваются, в том числе и защитная. Организм хуже противостоит воздействию болезнетворных микроорганизмов.
- Эндокринопатии. Любые заболевания, вызванные нарушением функциональности эндокринной системы (сахарный диабет, гипотиреоз), могут способствовать развитию дисфункции яичников.
Факторы риска
Повлиять на формирование атрофического кольпита влагалища может ряд факторов, напрямую не связанных с функцией яичников:
- Частая смена половых партнеров. У мужчин, как и у женщин, на слизистой половых органов поддерживается постоянная нормальная кислая среда. Для каждого она индивидуальна и обусловлена работой различных желез организма. Контакт с разной микрофлорой нарушает естественную нормальную среду влагалища.
- Плохая интимная гигиена. В постменопаузном периоде женщина должна еще больше уделять внимания гигиене наружных половых органов.
- Использование нижнего белья из синтетических тканей. Натуральные ткани впитывают секрет, выделяемый потовыми железами, уменьшая влажность. Синтетическое белье препятствует доступу воздуха, что создает благоприятные условия для роста патогенных микроорганизмов.
- Неправильное питание. Некоторые продукты способствуют увеличению роста определенных бактерий, которые в малом количестве составляют естественную флору влагалища. К ним относятся внетаксономические одноклеточные грибы (дрожжи) кандида. Превышение их численности способствует развитию кандидоза (молочница).
- Использование мыла, гелей с ароматическими отдушками маслами. Некоторые ароматизаторы могут вызывать аллергические реакции, которые характеризуются раздражением слизистой.
- Хронические патологии нижних отделов половых путей воспалительного характера (вульвит, бартолинит).
Симптомы атрофического кольпита
Заболевание отличается довольно неприятными проявлениями. Некоторые из них такие же, как при любом воспалительном процессе, и многие женщины связывают недуг с инфекцией. Ввиду того, что практически у половины женщин климактерического периода диагностируется сенильный вагинит, каждая должна знать, как он проявляется, чтобы начать терапию как можно раньше.
Первые клинические признаки атрофического кольпита наблюдаются в среднем через 5-7 лет после последней менструации. Поначалу симптоматика слабовыраженная и не доставляет неудобств. Нарастанию клинических признаков способствуют различные факторы риска (некорректная гигиена, обострение хронических патологий и прочее). Симптомы кольпита в основном местные:
- Влагалищные выделения. Периодически появляются скудные бели в малом количестве. Появление неприятного запаха, изменение консистенции выделений говорит о присутствии на слизистой влагалища болезнетворных бактерий. Появление сукровичных выделений, которые наблюдаются после полового акта, взятия мазка связано с уязвимостью слизистой.
- Дискомфорт. Воспалительный процесс постепенно нагнетается, появляется жжение, зуд. Периодические жгучие боли быстро приобретают постоянный характер. В острой стадии слизистая гиперемирована, отечна, что усиливает неприятные ощущения.
- Дистрофические изменения. При выраженном воспалении наблюдается деструкция и чешуйчатое шелушение (десквамация) эпителия слизистой, особенно в области участков сосочкового слоя. Иногда наблюдается диффузное расширение сосудов.
- Нарушение мочеиспускания. Атрофический процесс распространяется на мышцы мочевика и тазового дна, нарушая иннервацию. При физическом напряжении возникает инконтиненция (непроизвольное мочеиспускание). Такая симптоматика служит поводом для дифференциальной диагностики кольпита от цистита.
- Диспареуния. Сухость влагалища вызывает болезненные ощущения и дискомфорт во время полового акта. Это приводит к сексуальной неудовлетворенности, нарушению взаимоотношений с половым партнером, депрессивным состояниям.
Чем опасен сенильный кольпит
При первых симптомах следует обратиться к гинекологу. Своевременная терапия поможет избежать осложнений. Врачи знают, чем опасен атрофический кольпит, и призывают серьезнее относиться ко всем необычным проявлениям, в особенности в период менопаузы:
- При игнорировании симптоматики патология из острой формы быстро переходит в хроническую. Для данной формы характерна слабовыраженная симптоматика или вовсе ее отсутствие, но дистрофические изменения гораздо более серьезные.
- Склонность к рецидивированию. Хронические формы или неадекватная терапия способствуют постоянному возникновению патологии. Неприятные симптомы сказываются на нормальной жизни женщины негативным образом, особенно если они начинают носить постоянный характер.
- Нарушение работы других систем организма. Патогенная микрофлора быстро распространяется на соседние ткани и органы и разрушает их. В первую очередь под удар попадает мочевой пузырь. Микробы могут вызвать воспалительные процессы, такие как цистит или уретрит.
- Депрессия. На фоне неприятных и болезненных ощущений формировании сопутствующих заболеваний женщина может впасть в депрессию. Такое состояние отражается на окружающих ее близких людях, что еще больше усугубляет положение.
Как проводится диагностика

Обследование проводится комплексное. Его основная задача – понять, какую распространенность имеет патология, не перешло ли заболевание в хроническую форму и не возникли ли другие патологии. Диагноз «атрофический кольпит» ставится на основании анамнеза, гинекологического осмотра общих и специфических лабораторных анализов и кольпоскопии.
При сборе анамнеза гинеколог выясняет, когда у женщины начался климактерический период, были ли патологии яичников, расспрашивает о характере и интенсивности симптомов, а также о давности их возникновения.
Важным методом диагностики атрофического кольпита является гинекологический осмотр. Во время комплекса специальных исследований врач выявляет следующее:
- Эпителий слизистой бледный с признаками уменьшения размеров, наличием микротрещин.
- На некоторых участках слизистой отсутствует эпителий, при прикосновении данные участки кровоточат.
- Диффузная гиперемия с налетом серого цвета или гноем свидетельствует о вторичном инфицировании.
- Шейка и тело матки приобретают размеры, характерные для детского возраста.
- В некоторых случаях наблюдается частичное или полное сращивание сводов влагалища.
Микроскопическое исследование мазка выявляет снижение титра палочек Додерлейна, увеличение лейкоцитов, наличие кокков и другой патогенной микрофлоры.
Для цитологического исследования биоматериал берется с боковой стенки влагалища. С помощью анализа определяют отношение клеток со смещенным ядром к общему числу.
При исследовании степени кислотности влагалища чаще определяется индекс 5,5-7.
Расширенная кольпоскопия позволяет выявить патологические изменения слизистой, шейки матки, предраковые и раковые состояния.
Методы терапии
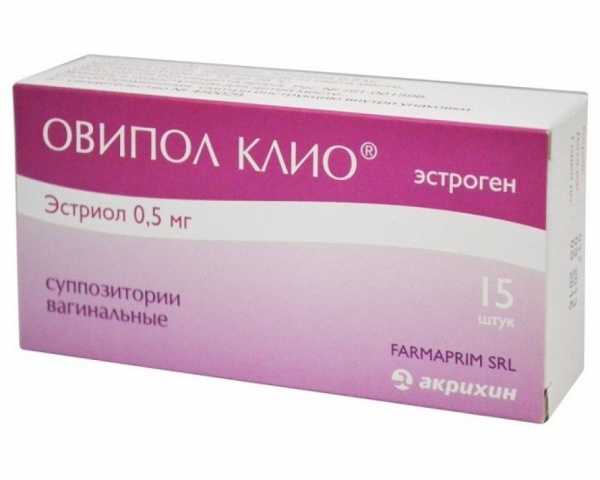
Лечение атрофического кольпита определяет врач на основании результатов обследования. Основная задача терапии – восстановление эпителиального слоя слизистой и предотвращение рецидива заболевания.
В большинстве случаев назначается заместительная местная или системная (определяется индивидуально) гормонотерапия. Эстрогены, гестагены вызывают пролиферацию эндометрия, устраняют атрофию кожи, слизистой. Гормоны участвуют в поддержании прочности ткани, снижают процесс ее деградации. Препараты применяют местно (свечи, мази) или системно в виде таблеток, пластырей и прочего.
При выявлении у женщин венерических заболеваний параллельно назначают антибактериальные препараты.
Локальная терапия
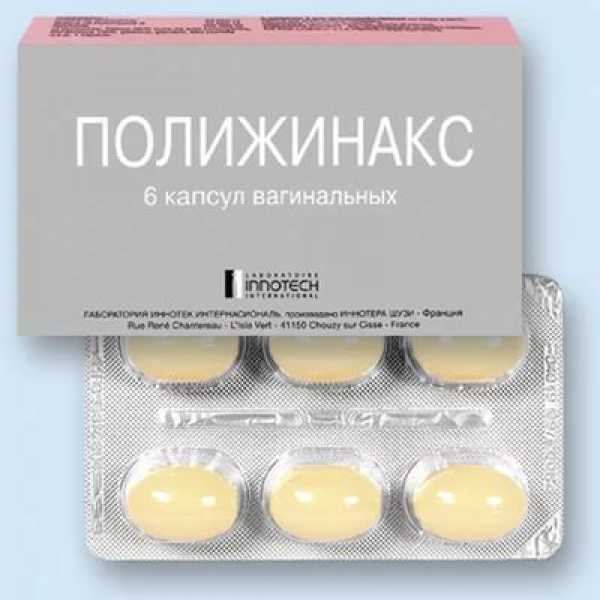
Эффективным считается применение гормональных свечей для лечения атрофического кольпита:
- «Эстриол» – эстрогенный препарат, выпускаемый в таблетках, суппозиториях и в виде крема. По мнению врачей, наиболее эффективно применение суппозиториев. Препарат способствует восстановлению влагалищного эпителия, нормализации микрофлоры и рН-среды женского полового органа. Суппозитории используют интравагинально по одному в день, в течение 21 дня.
- «Гинофлор Э» – вагинальные таблетки, в состав которых входит эстриол и ацидофильные лактобактерии. Препарат ослабляет симптомы кольпита, восстанавливает микрофлору влагалища, оказывает защитное действие на ее эпителий. По одной таблетке вставляют глубоко во влагалище перед сном на протяжении 7-12 дней.
- «Овипол Клио» восполняет дефицит эстрогенов у женщин. Восстанавливает эпителий влагалища и мочеполового тракта. Уменьшает сухость слизистой болезненность и зуд во влагалище, нормализует мочеиспускание, предотвращает диспареунию.
- «Триожиналь» – вагинальные капсулы, обладающие эстроген-гестагенным действием. Препарат восстанавливает биоценоз влагалища, оказывает селективное действие на шейку матки, стимулирует кровоснабжение и усиливает пролиферацию эпителия влагалища. Капсулу применяют интравагинально, предварительно смочив в воде. Длительность терапии устанавливается гинекологом, но она не должна превышать 3 месяца.
Капсулы «Полижинакс» при атрофическом кольпите применяют в качестве местного противогрибкового и антибактериального средства. Препарат способствует улучшению трофики в слизистой. Капсулы применяют интравагинально по 1 шт. перед сном. Длительность курса определяется доктором, обычно составляет 10-12 дней.
Системное лечение

Системная заместительная гормонотерапия рассчитана на продолжительную курсовую терапию, в среднем 5 лет. Причем лечение не должно прерываться. При лечении атрофического кольпита препаратами системного действия регулярно отслеживается эффективность терапии при помощи лабораторных анализов и кольпоскопии:
- «Эстримакс – таблетки, применяемые для устранения симптомов, связанных с дефицитом эстрогенов у женщин. Препарат имеет много побочных эффектов, поэтому употреблять его следует осторожно. Пьют по одной таблетке в день в течение полугода. После чего сдают анализы и решают вопрос о целесообразности продолжении терапии.
- «Клиогест – препарат, обладающий эстроген-гестагенным действием. Восполняет нехватку эстрогена, облегчает менопаузные симптомы. Принимают по 1 таблетки в день, длительность курса определяет гинеколог.
- «Паузогест» – противоклимактерическое средство, устраняющее психоэмоциональные, эстрогензависимые, вегетососудистые клинические проявления в период постменопаузы.
Профилактика сенильного вагинита

Чтобы не возникла необходимость повторного лечения атрофического кольпита, следует проводить профилактические мероприятия. Она заключается в регулярном посещении гинеколога и назначении заместительной гормонотерапии после наступления менопаузы.
Также для предупреждения заболевания следует выполнять следующие действия:
- Тщательное соблюдение интимной гигиены.
- Нижнее белье должно быть только из натуральных тканей, свободным.
- Физическая активность должна быть дозированной.
- Отказ от вредных привычек, в частности, курения.
- Избегать стрессовых ситуаций.
- Женщинам, имеющим склонность к развитию кольпита, следить за рационом.
sammedic.ru
