симптомы, лечение атрофического женского гастрита в Ижевске
Содержание:Причины атрофического гастрита у женщин
Атрофический гастрит — предраковое заболевание воспалительного характера, при котором существенно уменьшается число правильно функционирующих клеток в желудке. У женщин болезнь диагностируется реже, чем у мужчин.
Спровоцировать развитие атрофического гастрита способны внутренние и внешние факторы: аутоиммунные реакции, пищевые отравления, частые стрессы, неконтролируемый прием лекарств, злоупотребление алкогольными напитками, курение. Но у женщин основной причиной патологических изменений служит чрезмерное увлечение диетами. Нередко атрофический гастрит развивается во время беременности и в период менопаузы, вследствие изменения гормонального уровня.
Под воздействием вышеперечисленных факторов изменяется строение клеток желудка, и они начинают отмирать. Слизистая оболочка истончается, складки выравниваются, эпителий перерождается. В результате замедляется синтез ферментов, ухудшается переработка и всасывание пищи, из-за чего организм не получает питательных веществ в нужном количестве.
Симптомы атрофического гастрита у женщин
На начальной стадии проявляется тяжесть в желудке после еды, на что большинство женщин не обращает особого внимания. А напрасно! Ведь если обратиться к врачу при появлении первых симптомов атрофического гастрита, то лечение болезни у женщин займет гораздо меньше времени и позволит предотвратить развитие опасных последствий.
Со временем появляются и другие признаки:
- тянущие боли в области живота;
- отрыжка;
- изжога;
- неприятный запах изо рта;
- ослабление аппетита;
- быстрая потеря веса;
- общая слабость.
Из-за нарушения всасывания железа развивается анемия. Организм испытывает недостаток витамина В12, участвующего в синтезе фолиевой кислоты, особенно важной для женского организма. При ее дефиците кожа становится сухой, волосы начинают выпадать, повышается ломкость ногтей.
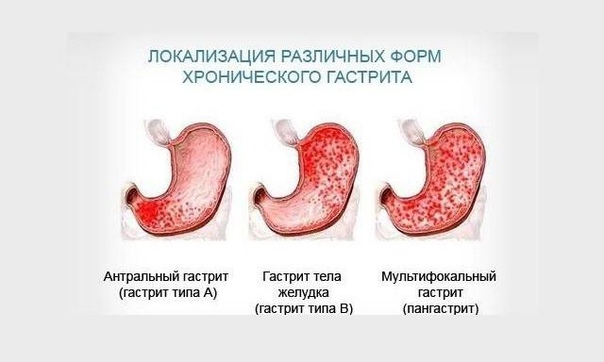
Атрофический гастрит встречается в двух формах: острой и хронической. В острой форме симптомы ярко выражены: сильные боли, рвота, высокая температура, иногда даже потеря сознания. При хронической форме патологические изменения затрагивают не только желудок, но и пищевод, некоторые отделы кишечника, печень. Боли становятся тупыми, диарея чередуется с запорами. Именно эта форма чаще всего встречается у женщин.
Диагностирование
На первом приеме гастроэнтеролог внимательно выслушает жалобы женщины, изучит анамнез болезни, проведет пальпацию. Затем он может дать направление на лабораторное и инструментальное обследование:
- гастроскопию;
- рентгенографию;
- ультразвуковое исследование;
- анализ желудочного секрета;
- определение кислотности желудка;
- исследование крови на анемию;
- анализ на наличие Helicobacter pylori;
- исследование кала на гельминтов;
- биопсию слизистой оболочки.

На основании результатов диагностики врач определит подберет эффективную терапию.
Лечение атрофического гастрита у женщин
Полностью вылечить атрофический гастрит невозможно. Но при строгом соблюдении врачебных рекомендаций удастся затормозить патологические процессы и остановить прогрессирование болезни. Лечащий врач для каждой женщины в индивидуальном порядке назначит лекарственные препараты и подберет диету.
Преимущества лечения в клинике Елены Малышевой В медицинском центре Елены Малышевой есть все необходимое для качественного лечения:
- современное оборудование, обеспечивающее точную диагностику;
- высококвалифицированные специалисты, обладающие многолетним опытом;
- передовые методики лечения, соответствующие европейским стандартам;
- индивидуальный и комплексный подход к каждому пациенту;
- доброжелательное заботливое отношение;
- дружественная атмосфера.
Чтобы записаться на прием к гастроэнтерологу, позвоните по телефону (3412) 52-50-50. Также вы можете оформить заявку онлайн, воспользовавшись обратной формой, либо заказать обратный звонок. Наш администраторы перезвонят и подберут удобное время для визита к врачу.
Также вы можете оформить заявку онлайн, воспользовавшись обратной формой, либо заказать обратный звонок. Наш администраторы перезвонят и подберут удобное время для визита к врачу.
Атрофический гастрит: прогнозы и перспективы
Авторы: О.Я. Бабак, д.м.н., профессор, директор Института терапии им. Л.Т. Малой АМН Украины, г. Харьков
Под атрофическим гастритом понимают прогрессирующий воспалительный процесс слизистой оболочки желудка, характеризующийся утратой желудочных желез. Клинико-морфологической особенностью атрофического гастрита являются уменьшение числа специализированных гландулоцитов, обеспечивающих секреторную функцию желудка, и замещение их клетками более простыми, в том числе вырабатывающими слизь. Обширная атрофия слизистой оболочки тела желудка, как правило, ассоциируется
с гипосекрецией соляной кислоты и нарушением выработки пепсиногена.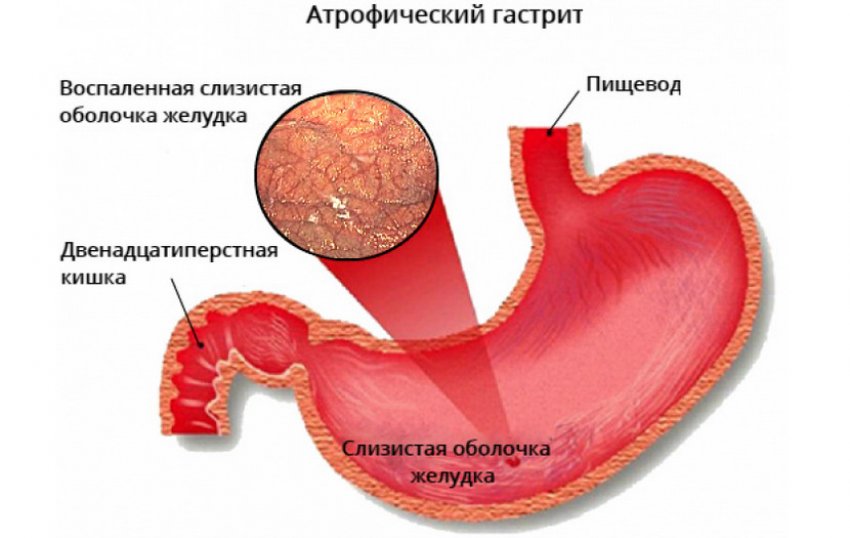
Что сегодня известно об атрофическом гастрите?
Наиболее частыми этиологическими факторами, вызывающими атрофический гастрит, признаны инфекция Helicobacter pylori (Н. pylori) и аутоиммунный гастрит. Причем, с Н. pylori связывают возникновение подавляющего большинства атрофических гастритов.
Бактерии Н. рylori, персистируя на желудочном эпителии, вызывают хронический хеликобактерный поверхностный гастрит. Длительно существующий поверхностный хеликобактерный гастрит без соответствующего лечения трансформируется в атрофический.
Атрофический гастрит клинически, как правило, в течение длительного времени ничем себя не проявляет, поэтому диагноз хронического гастрита, скорее, морфологический, нежели клинический. Основным методом диагностики атрофического гастрита является эндоскопическое исследование. При эндоскопии производят осмотр пищевода, желудка, двенадцатиперстной кишки. При выраженной атрофии слизистая оболочка желудка имеет характерные отличия в сравнении с таковой при, например, поверхностном гастрите.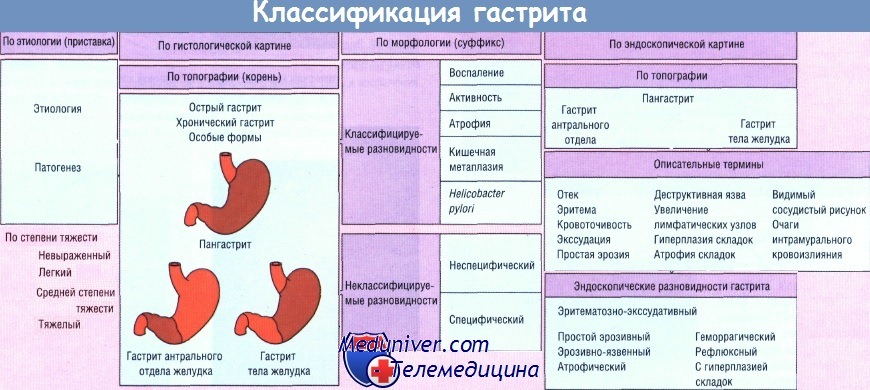
Окончательный диагноз позволяет установить морфологический анализ биоптатов слизистой оболочки желудка, взятых во время эндоскопии. Морфологически атрофия определяется уменьшением числа функционирующих специализированных клеток желудка. Доказано, что при Н. pylori-ассоциированном гастрите процессы атрофии чаще возникают при инфицировании определенными штаммами (Cag A+ и Vac A+) Н. pylori. Одним из морфологических признаков атрофического гастрита является кишечная метаплазия, которая традиционно рассматривалась как предраковое изменение слизистой оболочки желудка.
Чего нужно опасаться при атрофическом гастрите? Каков прогноз болезни?
 Второй вариант – в результате длительного хронического персистирующего воспаления в слизистой оболочке желудка, характерного для Н. pylori-ассоциированного гастрита, происходит нарушение клеточного обновления в желудке, что способствует появлению клеток-мишеней для влияния на них канцерогенных веществ, в дальнейшем – к клеточным мутациям. В результате нормальный клеточный эпителий желудка замещается метапластическим, диспластическим и неопластическим.
Второй вариант – в результате длительного хронического персистирующего воспаления в слизистой оболочке желудка, характерного для Н. pylori-ассоциированного гастрита, происходит нарушение клеточного обновления в желудке, что способствует появлению клеток-мишеней для влияния на них канцерогенных веществ, в дальнейшем – к клеточным мутациям. В результате нормальный клеточный эпителий желудка замещается метапластическим, диспластическим и неопластическим.Итак, атрофический гастрит может трансформироваться в рак желудка. Наибольшую опасность в плане развития рака представляет атрофический гастрит с пониженной кислотообразующей функцией желудка (частота возникновения рака – до 13%). Среди известных в настоящее время молекулярных механизмов, лежащих в основе наследственной предрасположенности к раку желудка, выделены: индукция экспрессии TGF-β1, частичный полиморфизм кластера гена IL-1 (IL-1β).
В результате развития атрофии слизистой оболочки желудка снижается ее противоопухолевая защита, создаются условия для активного воздействия канцерогенов. При возникновении тяжелой атрофии эпителия тела желудка риск развития рака желудка повышается в 5 раз в сравнении с таковым при неатрофическом гастрите.
Бактерии Н. pylori относят к биологическим канцерогенам в отношении рака желудка. Большинство исследователей считают, что Н. pylori – это основной этиологический фактор развития хронического гастрита, который является обязательным звеном в каскаде процессов, приводящих к раку желудка. На основании анализа результатов многоцентровых исследований Международное агенство по изучению рака при ВОЗ еще в 1994 году рекомендовало считать инфекцию Н. pylori абсолютным канцерогеном для человека.
В настоящее время рак желудка рассматривается как конечный результат длительного многоступенчатого и многофакторного процесса, в котором клеточные изменения слизистой оболочки желудка обусловлены нарушениями микроокружения.
 Этот процесс называют именем описавшего его автора – каскадом Корреа (1995). Он включает хронический гастрит, кишечную метаплазию, дисплазию и рак. Н. рylori-ассоциированный желудочный канцерогенез – многоэтапный процесс, характеризующийся развитием хронического гастрита – первой ступени в эволюционном каскаде. Последующие изменения приводят к формированию атрофии, тонкокишечной (I и II типы) и толстокишечной (III тип) метаплазий и дисплазии желудочного эпителия, в итоге – к аденокарциноме желудка. Именно атрофический гастрит занимает срединное положение в цепи вышеперечисленных изменений на пути к раку желудка.
Этот процесс называют именем описавшего его автора – каскадом Корреа (1995). Он включает хронический гастрит, кишечную метаплазию, дисплазию и рак. Н. рylori-ассоциированный желудочный канцерогенез – многоэтапный процесс, характеризующийся развитием хронического гастрита – первой ступени в эволюционном каскаде. Последующие изменения приводят к формированию атрофии, тонкокишечной (I и II типы) и толстокишечной (III тип) метаплазий и дисплазии желудочного эпителия, в итоге – к аденокарциноме желудка. Именно атрофический гастрит занимает срединное положение в цепи вышеперечисленных изменений на пути к раку желудка.Как избежать трансформации атрофического гастрита в рак желудка?
Ответ на данный вопрос состоит из равных по значимости частей: как можно раннее выявление предраковых изменений, их адекватное лечение и предупреждение (профилактика) проявления последних.
При наблюдении больных хроническим гастритом важно уловить тот момент, когда возникает и начинает прогрессировать атрофия слизистой оболочки желудка, причем желательно это проводить простым информативным и неинвазивным способом.
Своевременное выявление атрофии слизистой оболочки желудка – первый диагностический этап выявления риска по раку желудка.
Многочисленные исследования последних лет показали, что очаги полной и неполной кишечной метаплазии слизистой оболочки желудка нельзя расценивать в качестве достоверного маркера повышенного риска развития рака желудка. Исследования свидетельствуют, что значительно важнее оценка не типа метаплазии, а ее объема. Так, при большом объеме метаплазии, превышающем 20% поверхности желудочного эпителия, создаются реальные условия для развития дисплазии с последующим образованием аденокарциномы желудка. Следовательно, риск развития рака желудка повышается при тяжелой атрофии желудочного эпителия, характеризующейся обширными очагами кишечной метаплазии.
Как же на практике определить площадь такого поражения? Следует помнить, что данные изменения происходят на клеточном уровне, и при обычной эндоскопии их распознать невозможно. Доступным и эффективным способом диагностики метапластических изменений в слизистой оболочке желудка является метод хромогастроскопии – прижизненная окраска слизистой желудка красителем (чаще метиленовым синим), проводимая во время эндоскопического исследования.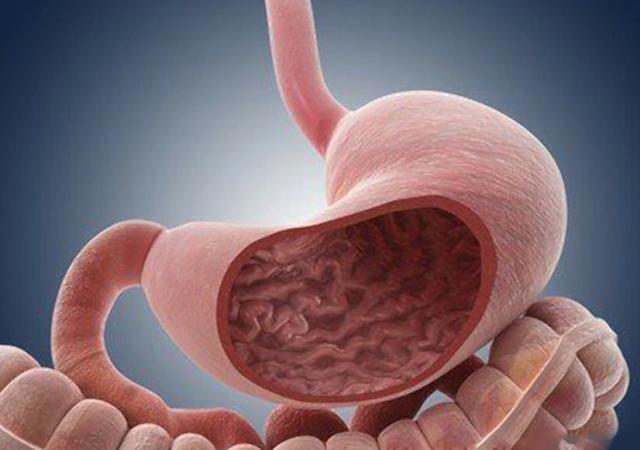 Данная методика основана на поглощении красителя очагами кишечной метаплазии, что позволяет оценить их размеры, выполнить прицельную биопсию для гистологического анализа биоптата слизистой и выявить возможную дисплазию или метаплазию.
Данная методика основана на поглощении красителя очагами кишечной метаплазии, что позволяет оценить их размеры, выполнить прицельную биопсию для гистологического анализа биоптата слизистой и выявить возможную дисплазию или метаплазию.
Вместе с тем морфологическая диагностика атрофического гастрита сопряжена с рядом трудностей. Сложность постановки диагноза атрофии морфологическим методом обусловлена тем, что на ранних стадиях процесс никогда не бывает диффузным, следовательно, результаты гастробиопсии могут способствовать гипер- и гиподиагностике. При воспалении может изменяться микроскопическая картина и неадекватно оцениваться проявления атрофического гастрита из-за ложного вывода о потере желез. Высока и субъективность методики. Все это заставляет искать другие надежные пути тестирования атрофических изменений слизистой оболочки желудка.
Разработан ряд малоинвазивных гематологических тестов (тестовая панель Biohit), позволяющих избежать ошибок диагностики, дать совокупную оценку состояния слизистой оболочки желудка, степени ее атрофии и потери нормальных желез и клеток в антральном отделе и теле желудка.
Во время проведения эндоскопического исследования обязательно должна проводиться детекция на наличие Н. pylori. При этом наиболее целесообразным следует признать уреазный или гистологический методы (из гастробиоптатов) исследования.
Определение уровня сывороточного пепсиногена (S-PGІ) или соотношения содержания пепсиногена I к пепсиногену II (PGI/PGII) – неэндоскопический метод диагностики атрофического гастрита с поражением тела желудка. С увеличением степени атрофии слизистой оболочки тела желудка (потеря нормальных кислотообразующих желез) уровни S-PGI и PGI/PGII постепенно снижаются. Определение уровня гастрина в сыворотке крови, преимущественно гастрита-17 (S-G-17), может быть использовано в качестве индикатора морфологического состояния слизистой оболочки антрального отдела желудка. То есть снижение S-G-17 является биохимическим маркером атрофического гастрита с поражением антрального отдела желудка (потеря антральных G-клеток).
Снижение уровней S-G-17 и S-PGI можно рассматривать как результат прогрессирующего атрофического гастрита с потерей нормальных желез и клеток слизитой оболочки тела и антрального отдела желудка. G-17 практически полностью синтезируются и секретируются G-клетками антрального отдела желудка. Эти клетки являются компонентами нормальных антральных желез, в случае прогрессирования атрофического гастрита их количество уменьшается на фоне поражения антральных желез и появления кишечной метаплазии. При Н. pylori-ассоциированном гастрите имеется тенденция к возрастанию серологических уровней G-17 и PGI. Низкая внутрижелудочная кислотность способствует увеличению серологического уровня G-17, и наоборот.
G-17 практически полностью синтезируются и секретируются G-клетками антрального отдела желудка. Эти клетки являются компонентами нормальных антральных желез, в случае прогрессирования атрофического гастрита их количество уменьшается на фоне поражения антральных желез и появления кишечной метаплазии. При Н. pylori-ассоциированном гастрите имеется тенденция к возрастанию серологических уровней G-17 и PGI. Низкая внутрижелудочная кислотность способствует увеличению серологического уровня G-17, и наоборот.
Перманентная длительная гипо- или ахлоргидрия приводят к чрезвычайно высоким уровням G-17 в крови. Особенно часто это наблюдается при пониженной кислотности (атрофический гастрит с поражением тела желудка) в сочетании с сохраненной слизистой оболочкой антрального отдела. Такая клиническая картина наиболее характерна для аутоиммунного атрофического гастрита. Если в антральном отделе имеются сопутствующие признаки атрофии слизистой оболочки (мультифокальный атрофический гастрит), тогда содержание S-G-17 не возрастает, и тестовая панель показывает низкие значения уровней S-PGI и S-G-17.
Совокупная точность тестовой панели в диагностике атрофического гастрита – около 80% (при сопоставлении с результатами эндоскопии и биопсии). Данная тестовая панель является малоинвазивной альтернативой первоначального обследования пациентов с подозрением на желудочную атрофию и дисплазию. Она позволяет надежно выявлять пациентов с различными формами гастрита, определять локализацию и этиологию патологического процесса, оценивать вероятность развития рака желудка и выстраивать дальнейшую тактику ведения больного.
Учитывая связь возникновения атрофии желудочного эпителия и кишечной метаплазии с инфекцией Н. pylori, становится очевидным выбор метода лечения и профилактики дальнейшего прогрессирования процесса. Методом выбора является антихеликобактерная терапия.
В 2002 году японские исследователи убедительно доказали возможность регрессии метапластических изменений слизистой оболочки желудка после успешного уничтожения бактерий Н. pylori. С помощью хромоскопии им удалось установить, что в течение пяти лет после проведения успешной антихеликобактерной терапии размеры очагов кишечной метаплазии уменьшились почти в 2 раза в сравнении с исходными. В последующих исследованиях подтвердилась целесообразность такого терапевтического подхода.
В последующих исследованиях подтвердилась целесообразность такого терапевтического подхода.
В настоящее время не вызывает сомнений необходимость проведения антихеликобактерной терапии пациентам с атрофическим гастритом. Предварительные данные нескольких многоцентровых исследований по мониторингу Н. pylori-ассоциированного предрака и рака желудка свидетельствуют в пользу реверсии воспаления слизистой оболочки желудка и связанных с ней атрофии, кишечной метаплазии и генетической нестабильности. В связи с этим в идеале пациентам с Н. pylori-позитивным хроническим атрофическим гастритом необходимо проводить эрадикационную терапию, а при отсутствии эффекта – исследование с целью выявления маркеров генетической нестабильности и тщательный мониторинг.
Данная рекомендация нашла отражение в международных рекомендациях по диагностике и лечению заболеваний, ассоциированных с Н. pylori – Маастрихтском консенсусе 3 (2005). Для уничтожения бактерий Н. pylori, как и в Маастрихтском консенсусе 2 (2000), рекомендованы трех- и четырехкомпонентные схемы антибактериальных препаратов в сочетании с ингибиторами протонной помпы (ИПП) в стандартных дозах: ИПП + кларитромицин + амоксициллин и ИПП + тетрациклин + метронидазол (фуразолидон) + коллоидный висмут.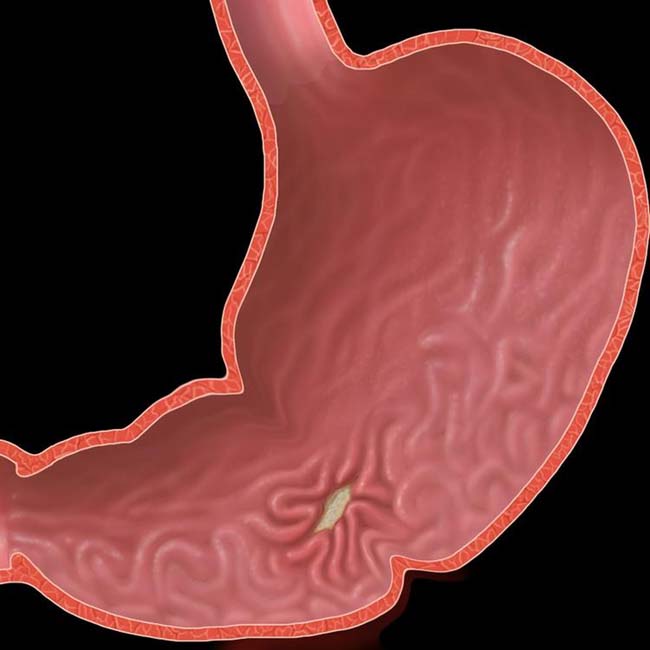
Вместе с тем следует помнить, что полное восстановление структуры слизистой оболочки при тяжелой атрофии до нормы требует длительного времени, и в ряде случаев, по всей видимости, это не возможно. В случаях, когда предопухолевые процессы не подвергаются обратному развитию либо прогрессируют, необходимо применять более радикальные методы лечения, используя арсенал современных эндоскопических операций, вплоть до резекции слизистой оболочки желудка.
Главная цель первичной профилактики атрофического гастрита – своевременное и эффективное лечение поверхностного хеликобактерного гастрита. Для этого используют стандартные схемы антихеликобактерной терапии, в соответствии с рекомендациями Маастрихтских консенсусов 2 (2000) и 3 (2005). Важным моментом является последующий контроль за успешностью этой терапии. Контроль необходимо проводить с использованием неинвазивных методов (дыхательного уреазного или стул-теста). При неудачной эрадикации проводить повторные курсы лечения.
Кроме того, доказано, что, придерживаясь здорового режима питания, можно снизить онкологический риск (прогрессирование атрофии), что подтверждено в исследованиях, проведенных в ряде стран. Рекомендуется избегать употребления консервированных, маринованных и копченых продуктов, отказаться от курения и употребления крепких спиртных напитков (особенно в сочетании с жирной, жареной, копченой и соленой пищей), исключить переедание. Необходимо контролировать массу тела, выполнять активные физические нагрузки, употреблять больше свежих овощей (в том числе лук и чеснок), фруктов и натуральных соков, витаминов А, С, b-каротина, зелени, круп грубого помола, молочных продуктов. В некоторых развитых странах Европы и США внедрение здорового образа жизни привело к снижению заболеваемости раком желудка в несколько раз, сегодня это заболевание в этих странах считается редким, составляя лишь 3% среди злокачественных новообразований.
Мониторирование – постоянное наблюдение с периодическим повторным обследованием – абсолютно обязательно для пациентов с атрофическим гастритом
Итак, в настоящее время очевидна необходимость особого внимания к атрофическому гастриту. Комплексное применение современных методов исследования – эндоскопического, морфологического, гематологического (тестовой панели) и других – способствует его точной диагностике.
Комплексное применение современных методов исследования – эндоскопического, морфологического, гематологического (тестовой панели) и других – способствует его точной диагностике.
Использование эффективных методов лечения и профилактики атрофического гастрита, устранение условий, которые способствуют его развитию, представляют сегодня реальную возможность улучшить прогноз этого заболевания, устранить риск развития рака желудка.
Литература
1. Е.Г. Бурдина, Е.М. Майорова, Е.В. Григорьева, И.И.Тимофеева, О.Н. Минушкин // Гастрин-17 и пепсиноген І в оценке состояния слизистой оболочки желудка // Российский медицинский журнал, 2006, №2, с. 9-11.
2. Х. Ваананен, М. Ваухконен, Т. Хэлске, И. Каариянен, М. Расмуссен, Х. Тунтури-Хихнала, Дж. Коскенпато, М. Сотка, М. Турунен, Р. Сандстрем, М.Ристиканкаре, А. Юссила, П. Сиппонен // Неэндоскопическая диагностика атрофического гастрита на основании анализа крови: корреляция между результатами гистологического исследования желудка и уровнями гастрина-17 и пепсиногена І в сыворотке // Клинические перспективы гастроэнтерологии, гепатологии, 2003, № 4, с. 26-32.
26-32.
3. В.Д. Пасечников, С.З. Чуков, С.М. Котелевец / Профилактика рака желудка на основе эрадикационной терапии предопухолевых заболеваний // Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 2003, № 4, с. 11-19.
4. А.А. Шептулин, В.А. Киприанис / Диагностика и лечение инфекции Helicobacter pylori: основные положения согласительного совещания «Маастрихт – 3» // Российский журнал гастроэнтерологии гепатологии колопроктологии, 2006, № 2, с. 88-91.
5. Kim N., Lim S. H., Lee K.H. et al. Long-term effects of Helicobacter pylori eradication on intestinal metaplasia in patients with duodenal and behign gastric ulcers Dig. Dis. Sci. – 2000. – Vol. 45. – 1754-1762.
6. Malfertheiner P., Megraud F., O’Morain C. еt al. Current concepts in the management of Helicobacter pylori infection – The Maastricht 2 Concensus Report // Aliment. Pharmacol. Ther. – 2002. – Vol. 16. – P. 167-180.
СТАТТІ ЗА ТЕМОЮ
26. 02.2021
Ендокринологія Автоімунний тиреоїдит у практиці сімейного лікаря: поради ендокринолога
02.2021
Ендокринологія Автоімунний тиреоїдит у практиці сімейного лікаря: поради ендокринологаЗа останні 20 років поширеність патології щитоподібної залози (ЩЗ) в Україні зросла більш ніж у 2,5 раза. Як свідчить офіційна статистика, під спостереженням ендокринологів перебувають 4,7 млн пацієнтів, які страждають на захворювання ЩЗ. Однак експерти вважають, що ці дані не є об’єктивними через гіподіагностику (Вернигородський В.С.). Водночас у лікарів первинної ланки чимало питань щодо раннього виявлення та лікування гіпо- й гіпертиреозу, автоімунного тиреоїдиту (АІТ), ведення вагітності за наявності патології ЩЗ, необхідності терапії в разі субклінічних порушень тиреоїдної функції….
25. 02.2021
Хірургія, ортопедія та анестезіологія Наблюдение ущемленной запирательной грыжи – «грыжа маленькой пожилой женщины»
02.2021
Хірургія, ортопедія та анестезіологія Наблюдение ущемленной запирательной грыжи – «грыжа маленькой пожилой женщины»В статье описан клинический опыт украинских хирургов ГУ «Институт общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины» по ведению пациентки с ущемленной запирательной грыжей – редкой патологией области таза, которая составляет 0,05% грыж брюшной стенки. …
Гастрит: лечение заболевания | Клиника Рассвет
Быстрый переходЧто такое гастрит
Гастрит — это общий термин, объединяющий несколько патологических состояний, для которых характерны воспаление и дистрофия слизистой оболочки желудка.
Слизистая оболочка покрывает всю поверхность желудка и выполняет важную роль в пищеварении. Ее железы вырабатывают желудочный сок, фермент пепсин, соляную кислоту, липазу, гормоноподобные компоненты, слизь и бикарбонат. Эти вещества отвечают за расщепление белков и жиров, защищают организм от болезнетворных бактерий, активируют обменные процессы.
Воспаляясь, слизистая вырабатывает меньше кислоты, ферментов, слизи и других веществ, которые необходимы для правильной работы ЖКТ. Возникает риск развития гастрита.
Гастрит может протекать в острой и хронической форме. Важно вовремя обратиться к врачу, чтобы получить диагноз и лечение, не допустить осложнений.
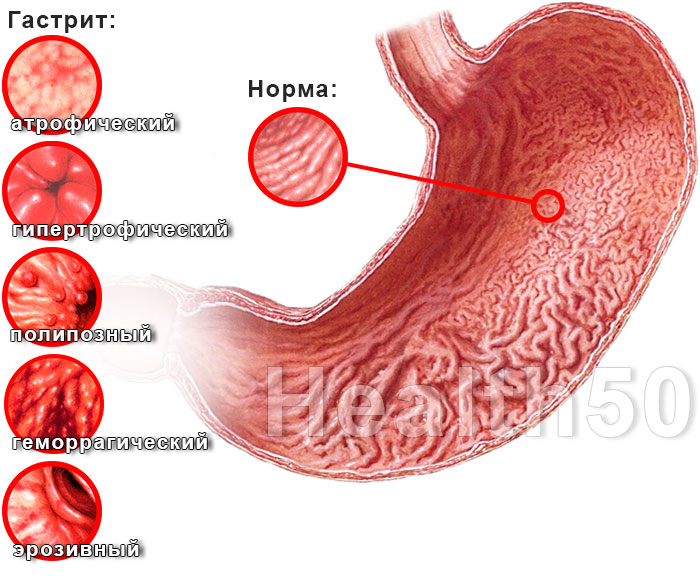
Формы и осложнения гастрита
При отсутствии адекватного и своевременного лечения гастрит может вызвать осложнения. К ним относятся:
- Язва желудка. Пептические язвы, поражающие слизистую оболочку желудка или двенадцатиперстной кишки.
 Язвенную болезнь провоцирует чрезмерное употребление обезболивающих препаратов (НПВП), и гастрит, вызванный H. pylori. Трудно сказать, где заканчивается гастрит, особенно с эрозими, и начинается язвенная болезнь. Видимо, это разные формы одного процесса.
Язвенную болезнь провоцирует чрезмерное употребление обезболивающих препаратов (НПВП), и гастрит, вызванный H. pylori. Трудно сказать, где заканчивается гастрит, особенно с эрозими, и начинается язвенная болезнь. Видимо, это разные формы одного процесса. - Атрофия слизистой оболочки желудка — атрофический гастрит. Возникает вследствие истончения слизистой , формирования фиброза (микрорубцов) оболочки при хроническом гастрите. При атрофии уменьшается количество активных клеток слизистой желудка, производящих ферменты и кислоту. Нарушается всасывание некоторых витаминов. Атрофический гастрит – фактор риска онкологической трансформации, поэтому требует особого внимания.
- Желудочное кровотечение при эрозивном гастрите и язве. Для него характерны сбивчивое дыхание, слабость, головокружение, кровь в рвоте и стуле, стул черного цвета, бледность кожных покровов. При проявлении этих симптомов необходимо немедленно обратиться за медицинской помощью.
- Анемия.
 Чаще всего возникает вследствие острой (как описано выше) или хронической кровопотери, например, при множественных повторяющийся эрозиях желудка. Исследования показывают, что гастрит, ассоциированный с H. pylori, и аутоиммунный гастрит могут влиять на усваивание организмом железа и витамина В12 из пищи, что также может вызывать анемию.
Чаще всего возникает вследствие острой (как описано выше) или хронической кровопотери, например, при множественных повторяющийся эрозиях желудка. Исследования показывают, что гастрит, ассоциированный с H. pylori, и аутоиммунный гастрит могут влиять на усваивание организмом железа и витамина В12 из пищи, что также может вызывать анемию. - Дефицит витамина B12 и пернициозная анемия (злокачественное малокровие). При аутоиммунном гастрите не вырабатывается определенный белок, который помогает усваивать витамин B12, необходимый для выработки эритроцитов и нервных клеток. Недостаточная усвояемость витамина B12 может привести к развитию пернициозной анемии. Такие же изменения, происходят в продвинутой стадии атрофического гастрита любого происхождения.
- Рак желудка. Хронический гастрит увеличивает вероятность развития доброкачественных или злокачественных новообразований в слизистой желудка. Например, гастрит, ассоциированный с H. pylory, увеличивает риск аденокарциномы и лимфомы слизистой оболочки желудка.

Причины и факторы риска гастрита
- Бактериальная инфекция Helicobacter pylori. Является одним из самых распространенных видов инфекций, передается инфекция фекально-оральным путем, например, через загрязненную пищу и воду. Для развития гастрита наличия одной лишь инфицированности Helicobacter pylori недостаточно. Считается, что уязвимость к бактерии наследуется или возникает из-за неправильного образа жизни (курение, плохое питание), лекарства.
- Обезболивающие препараты (нестероидные противовоспалительные, НПВП). Регулярный и чрезмерный прием аспирина, ибупрофена или напроксена может вызвать как острый, так и хронический гастрит, их токсическое воздействие снижает выработку основных протекторов слизистой оболочки желудка. Чтобы отличить эту ситуацию от других видов гастрита, ее называют НПВП-гастропатией.
- Алкоголь. Раздражает и постепенно разрушает слизистую оболочку желудка, подвергая ее агрессивному воздействию желудочного сока.
 Алкоголь чаще всего провоцирует острый гастрит.
Алкоголь чаще всего провоцирует острый гастрит. - Возраст. У пожилых людей повышенный риск развития гастрита, поскольку с возрастом слизистая оболочка желудка истончается. Пожилые люди также наиболее уязвимы в отношении инфекций (H. pylori) или аутоиммунных расстройств.
- Стресс. Сильный стресс, связанный с травмами, ожогами, тяжелыми операциями и инфекциями, может спровоцировать острый гастрит.
- Воздействие радиации или лучевая терапия (в связи с другим заболеванием).
- Желчный рефлюкс после резекции желудка.
- Аллергия на продукты питания, такие как коровье молоко и соя (особенно у детей).
- Аутоиммунные заболевания. В результате аутоиммунных процессов в организме вырабатываются антитела, которые атакуют клетки, образующие слизистую оболочку желудка. Возникает аутоиммунное воспаление, снижаются функции защитного барьера слизистой. Гастрит, связанный с аутоиммунными нарушениями, называют аутоиммунный гастрит.
 Он чаще встречается у людей с другими аутоиммунными расстройствами, включая болезнь Хашимото и диабет 1 типа. Аутоиммунный гастрит также может быть связан с дефицитом витамина B12.
Он чаще встречается у людей с другими аутоиммунными расстройствами, включая болезнь Хашимото и диабет 1 типа. Аутоиммунный гастрит также может быть связан с дефицитом витамина B12. - Другие заболевания. Риск гастрита может увеличиваться из-за других патологических состояний, включая болезнь Крона, саркоидоз, паразитарные инфекции, ВИЧ/СПИД.
Симптомы гастрита
- Тяжесть в желудке
- Изжога
- Вздутие живота
- Тошнота
- Рвота
Эти симптомы могут появляться или усиливаться во время приема пищи или вскоре после него. Но чаще всего гастрит протекает бессимптомно.
Иногда термин «гастрит» ошибочно используется для описания любых симптомов боли или дискомфорта в верхней части живота, в большинстве случаев – это проявления функциональной диспепсии.
Стадии протекания гастрита
- Гиперемия. На первом этапе развития гастрита наблюдается гиперемия (покраснение) слизистой оболочки желудка.
 Это защитная вегетососудистая реакция — расширение сосудов и усиление притока крови в ответ на негативное воздействие на слизистую. Гиперемия сопровождается отеком, это признак развития воспаления.
Это защитная вегетососудистая реакция — расширение сосудов и усиление притока крови в ответ на негативное воздействие на слизистую. Гиперемия сопровождается отеком, это признак развития воспаления. - Хроническое воспаление, метаплазия, дисплазия. Снижается выработка соляной кислоты, оболочка слизистой утолщается. Гипертрофия характерна для людей, злоупотребляющих алкоголем. Воспаление характеризуется накоплением в стенке желудка лейкоцитов, длительное воспаление может изменить структуру эпителия желудка, он может стать похож на кишечный, такое явление называется метаплазией и может быть связано с повышением онкологического риска. Но особенно риск высок, если при биопсии находят нарушение строение ткани и клеток желудка – дисплазию.
- Атрофия. Длительное воспаление вызывает истончение слизистой желудка, восстановительные процессы замедляются, наблюдаются атрофические изменения слизистой — клетки эпителия отмирают и заменяются рубцовой тканью.
- Эрозии и язвы – частый спутник гастрита.
 Очаговые и глубокие изменения развиваются из-за снижения работоспособности слизистых желез, истончения защитного слоя, в большинстве случаев это следствие воздействия H.pylori.
Очаговые и глубокие изменения развиваются из-за снижения работоспособности слизистых желез, истончения защитного слоя, в большинстве случаев это следствие воздействия H.pylori.
Лечение гастрита
Лечение гастрита зависит от причины. Острый гастрит, вызванный приемом НПВП или злоупотреблением алкоголем, не требует медикаментозной терапии, достаточно исключить эти триггеры.
В других случаях врач может порекомендовать:
- Аантибиотикотерапию против H. pylori.
- Препараты, блокирующие выработку соляной кислоты (компонента желудочного сока) и способствующие заживлению слизистой (ингибиторы* протонной помпы — омепразол, лансопразол, рабепразол, эзомепразол, дексланзопразол, пантопразол.
- Антациды** (нейтрализуют желудочную кислоту, обезболивают).
* — Длительное использование ингибиторов протонной помпы, особенно в высоких дозах, может увеличить риск переломов бедра, запястья и позвоночника, возможно, потребуется программа профилактики остеопороза.
** — Побочные эффекты — запор, диарея.
Особенности и преимущества методики лечения гастрита в клинике Рассвет
Диагностика и лечение гастрита в клинике «Рассвет» проводится в отделении гастроэнтерологии. Мы используем доказательные методики, основанные на международных клинических рекомендациях. Ваше основное лечение начнется только после физикального осмотра и проведения всех необходимых анализов и диагностических тестов.
Важно. Влияние определенных продуктов или систем питания на риск возникновения гастрита не доказано исследованиями.
В клинике Рассвет мы в первую очередь отличим гастрит от функциональной диспепсии. Гастрит часто бессимптомный, но лечить его необходимо, поскольку он – медленная, но верная дорога к раку желудка. Функциональная диспепсия, напротив, сопровождается множеством жалоб, но эндоскопическое исследование и биопсия патологии не выявляют.
Как происходит лечение гастрита в клинике Рассвет
Для уточнения диагноза мы используем самое современное и точное оборудование и логистические методы.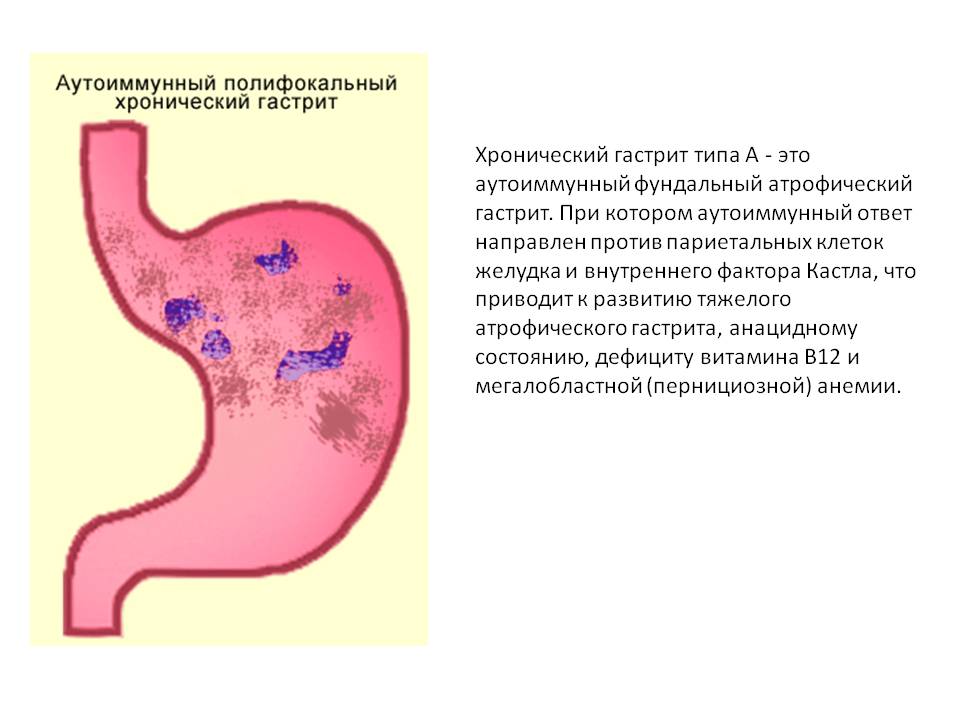 Например, нами выстроена система диагностики гастрита и определения онкологического риска по классификации OLGA. Наши эндоскопы позволяют провести гастроскопию с многократным увеличением и рассмотреть слизистую через светофильтры, брать биопсию из наиболее подозрительных участков. Сами биоптаты оцениваются гистологом также по шкале OLGA и в результате мы получаем цифру, которая отражает риск онкологической трансформации на ближайшие годы. От величины этой цифры зависит дальнейшая лечебная тактика.
Например, нами выстроена система диагностики гастрита и определения онкологического риска по классификации OLGA. Наши эндоскопы позволяют провести гастроскопию с многократным увеличением и рассмотреть слизистую через светофильтры, брать биопсию из наиболее подозрительных участков. Сами биоптаты оцениваются гистологом также по шкале OLGA и в результате мы получаем цифру, которая отражает риск онкологической трансформации на ближайшие годы. От величины этой цифры зависит дальнейшая лечебная тактика.
Мы ценим комфорт пациентов, поэтому в Рассвете вы можете пройти обследование под наркозом и в кратчайшие сроки.
Рекомендации врача-гастроэнтеролога клиники Рассвет пациентам с гастритом
Своевременное обращение к врачу и правильное лечение помогут держать болезнь под контролем. Жесткая диета не нужна. Однако правила здорового питания следует соблюдать — не переедайте, избегайте продуктов, раздражающих слизистую (копченого, жареного, жирного), откажитесь от алкоголя. Если вы вынуждены принимать обезболивающие препараты, повышающие риск гастрита, уточните, можно ли их заменить на препарат, который менее агрессивно воздействует на слизистую желудка (ацетаминофен, парацетамол).
Если вы вынуждены принимать обезболивающие препараты, повышающие риск гастрита, уточните, можно ли их заменить на препарат, который менее агрессивно воздействует на слизистую желудка (ацетаминофен, парацетамол).
Хронический гастрит и риск развития рака желудка
Рак желудка является одним из заболеваний, возникающих из-за хронического гастрита – воспаления слизистой оболочки желудка. Наиболее частой причиной хронического гастрита считается инфицирование бактериями Helicobacter pylori (далее, H. pylori). В свою очередь, заболеваемость раком слизистой желудка, который не поражен хеликобактер пилори, составляет всего 1% и менее. Следовательно, если уничтожить эти вредные бактерии, то заболеваемость раком желудка снизится. Именно поэтому с февраля 2013 года в рамках страховой медицинской помощи в Японии началась программа эрадикационной терапии (т.е. лечения, направленного на уничтожение вредных бактерий), которая стала применяться у людей с хроническим гастритом, вызванным инфекцией H. pylori. До введения этой программы эрадикационная терапия в рамках медицинского страхования проводилась только у пациентов с раком желудка, язвой желудка и двенадцатиперстной кишки, а также у людей с заболеванием крови, связанным с инфекцией хэликобактер пилори.
pylori. До введения этой программы эрадикационная терапия в рамках медицинского страхования проводилась только у пациентов с раком желудка, язвой желудка и двенадцатиперстной кишки, а также у людей с заболеванием крови, связанным с инфекцией хэликобактер пилори.
Поэтому тем людям, кто проходил медосмотр или просто ФГДС в прошлом, особенно тем, у кого был диагностирован атрофический или хронический гастрит, рекомендуется провериться на предмет наличия Helicobacter pylori, так как возможно в то время диагностика данной инфекции еще не входила в программу обследования.
Хронический гастрит, вызванный Helicobacter pylori, еще называют атрофическим гастритом. Атрофия (истончение) слизистой желудка может начаться в 20-летнем возрасте и за несколько лет распространится на всю слизистую оболочку. Примерно у 10% людей с атрофией через 10 лет появляется риск развития рака желудка, который с годами увеличивается. Именно поэтому такое обследование как ФГДС является чрезвычайно важным методом диагностики, который позволяет не просто выявить рак, а спрогнозировать риск развития рака исходя из степени атрофии слизистой желудка. При высокой степени атрофии слизистой желудка важно наблюдаться с помощью ФГДС 1 раз в год, чтобы была возможность выявить рак на самой ранней стадии.
При высокой степени атрофии слизистой желудка важно наблюдаться с помощью ФГДС 1 раз в год, чтобы была возможность выявить рак на самой ранней стадии.
К тому же, с помощью эрадикационной терапии H. pylori есть возможность снизить риск развития рака желудка. В докладах сообщается, что «у пациентов, у которых после лечения рака желудка на ранней стадии проводилась эрадикационная терапия, по сравнению с пациентами, у которых данная терапия не проводилась, рецидив рака желудка в течение 3-х лет появился только у 1/3 пациентов». К сожалению, только лишь с помощью уничтожения бактерий пилори невозможно свести риск развития рака желудка до 0%, однако можно предупредить заболевание, поэтому мы призываем активно применять данный вид лечения в качестве профилактической меры.
Источник: Raffles Japanese Clinic
Лечение атрофического гастрита в Израиле
Существующие на сегодняшний день методы лечения атрофического гастрита в Израиле направлены на поиск и устранение причины патологии и терапию сопутствующих ей осложнений. Атрофический гастрит и интестинальная метаплазия являются основными причинами рака желудка, который возникает в результате длительного воспаления и атрофии его слизистой оболочки.
Атрофический гастрит и интестинальная метаплазия являются основными причинами рака желудка, который возникает в результате длительного воспаления и атрофии его слизистой оболочки.
Лечение атрофического гастрита в Израиле позволяет предотвратить развитие такого серьезного осложнения.
Рассчитать стоимость леченияМетоды эффективного лечения атрофического гастрита в Израиле
Первая линия терапии в большинстве случаев направлена на эрадикацию бактерии вида Helicobacter pylori, ответственную за разрушение слизистой оболочки. Даже в случаях, когда гастрит имеет аутоиммунную этиологию, уничтожение данных бактерий позволяет с высокой вероятностью предотвратить осложнения заболевания. Особенно важным аспектом терапии атрофического гастрита является предупреждение развития рака желудка. В мире этот вид онкологических заболеваний является четвертым по распространенности, а присутствие бактерии Helicobacter pylori выступает одним из факторов риска, связанных с возникновением злокачественных неоплазий желудка.
- Стандартной методикой эрадикации Helicobacter pylori является терапия препаратами из группы ингибиторов протонной помпы. Обычно наиболее эффективных результатов удается добиваться, сочетая такие препараты с антибиотиками. За последние годы в Израиле создано несколько вариантов этой комбинированной лекарственной методики. В случае наличия резистентности к стандартным антибиотикам в схему добавляются препараты висмута.
- Пациентам с аутоиммунной формой атрофического гастрита показано симптоматическое лечение, направленное на устранение осложнений заболевания, в число которых входят: авитаминоз, в частности дефицит витамина В12, связанная с недостаточной усваиваемостью железа анемия, нарушения функций щитовидной железы, ахлоргидрия.
- Больные должны проходить периодическое обследование, направленное на раннюю диагностику злокачественных неоплазий желудка. В случае раннего обнаружения рака прогноз лечения хороший, для терапии применяются хирургические методы, в частности эндоскопическая подслизистая резекция или диссекция опухоли.
 Для закрепления лечебного эффекта может применяться постоперационная радиотерапия, направленная на предупреждение рецидива и метастазирования.
Для закрепления лечебного эффекта может применяться постоперационная радиотерапия, направленная на предупреждение рецидива и метастазирования.
Запрос цены
- Удаление полипов
Оперативная диагностика атрофического гастрита в Израиле
Основная цель, которую преследует диагностика атрофического гастрита в Израиле, – быстрое и точное установление причин заболевания и мониторинг, направленный на раннюю диагностику злокачественных образований. Весь цикл обследования пациента здесь занимает порядка 3 дней.
Первый день – консультация
Встретившись в аэропорту с представителем клиники, который выделяется персонально для каждого больного и обеспечивает ему полную поддержку, пациент едет в центр Топ Ассута, где проходит первичную консультацию у ведущего гастроэнтеролога.
Второй день – полный комплекс исследований
- Эндоскопия с использованием оптической аппаратуры, позволяющей изучить микроструктуру желудочно-кишечного тракта, подробнейшим образом исследовать состояние слизистой оболочки и ее васкуляризацию.

- Исследование биомаркеров, выделяемых клетками желудка (пепсиноген I и II). Низкое содержание таких маркеров указывает на атрофические изменения слизистой желудка. Также на атрофию может указывать снижение концентрации гастрина-17.
- Тесты на присутствие бактерии Helicobacter pylori (на это указывают специфические антитела).
- Биопсия и гистопатологические исследования применяются при диагностике вызванного заболеванием рака желудка.
Третий день – программа терапии
Завершающий день диагностики посвящается изучению результатов исследований и подбору индивидуальной программы терапии.
Лечение атрофического гастрита в Израиле – стоимость медицинских услуг
Гости страны, которые уже прошли курс лечения атрофического гастрита в Израиле, отзывы оставляют, в которых прекрасно отражается современное состояние израильской медицины. Так, бывшие пациенты клиники Топ Ассута в своих отзывах неизменно подчеркивают профессионализм гастроэнтерологов и прекрасную оснащенность клиники современной аппаратурой. Также не остается без внимания и тот факт, что лечение атрофического гастрита в Израиле (цены приемлемые для каждого) обходится значительно дешевле, чем в больницах Канады, Германии, Соединенных Штатов: экономия в среднем может составлять до 45%.
Также не остается без внимания и тот факт, что лечение атрофического гастрита в Израиле (цены приемлемые для каждого) обходится значительно дешевле, чем в больницах Канады, Германии, Соединенных Штатов: экономия в среднем может составлять до 45%.
Преимущества центра Топ Ассута
- В клинике трудятся гастроэнтерологи и онкологи с колоссальным клиническим опытом, многие наши специалисты занимаются научными исследованиями и хорошо известны за пределами страны.
- Центр оборудован современной диагностической техникой, позволяющей определить первопричину гастрита и своевременно выявить связанные с ним неопластические процессы.
- Терапия гастрита в Топ Ассута проводится с применением полного комплекса современных методик, начиная от средств, подавляющих развитие бактерии Helicobacter pylori, и заканчивая эндоскопическими вмешательствами.
- Каждый пациент, поступающий на лечение в Топ Ассута, получает персональную программу терапии и пользуется услугами личного куратора-переводчика.
 Условия проживания в палатах стационара соответствуют гостиничному классу люкс.
Условия проживания в палатах стационара соответствуют гостиничному классу люкс.
- 5
- 4
- 3
- 2
- 1
Атрофический гастрит: симптомы, диагностика, лечение
Симптомы атрофического гастрита
Выявить основные симптомы болезни несложно. В частности, пациенты жалуются на переполненность желудка после еды, ощущение тяжести в нем. Боль практически полностью отсутствует. Прием пищи неизбежно вызывает отрыжку воздухом, которая со временем приобретает довольно неприятный привкус, вслед за которым начинается изжога. Одновременно страдающий атрофическим гастритом теряет аппетит, секреторная функция желудка работает с заметными нарушениями, из-за чего пациент может сильно похудеть. Также среди симптомов атрофического гастрита выделяют бульканье и урчание в животе, походы в туалет оборачиваются запорами и поносом. Иногда после еды пациентов беспокоит излишняя потливость, слабость в теле, головокружение.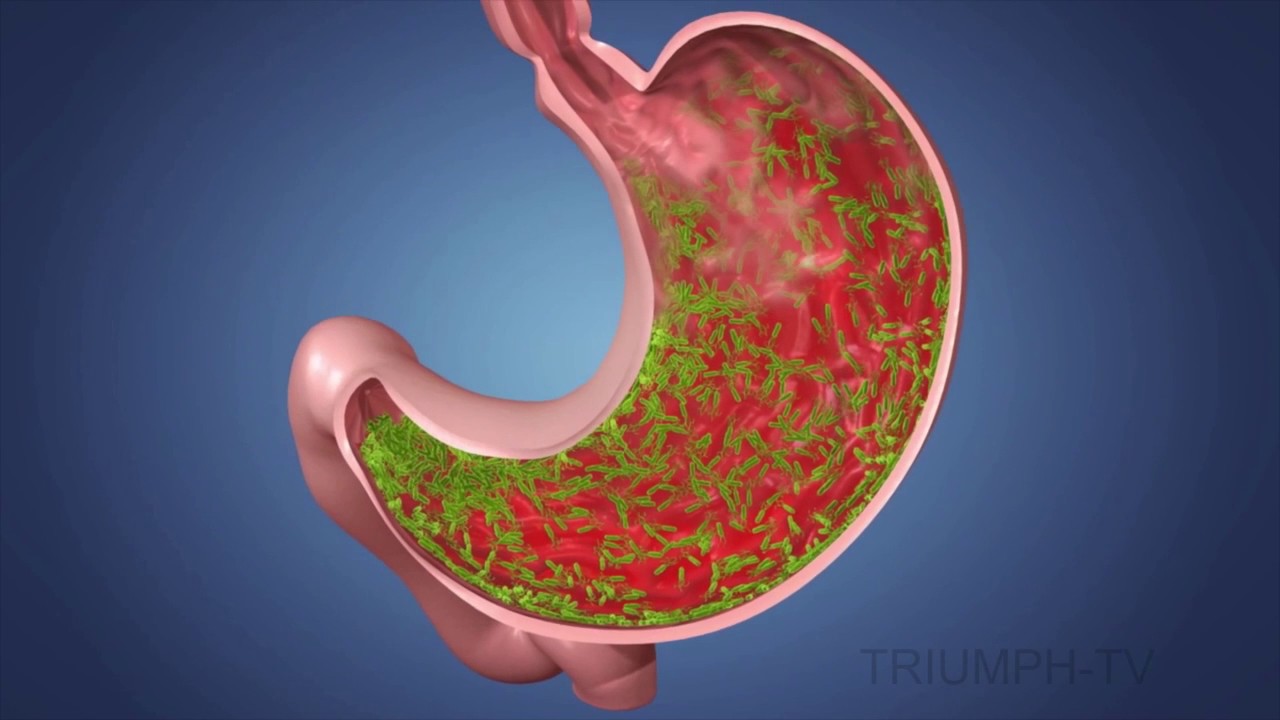
Рано или поздно возникают проблемы со всасыванием в кишечнике и желудке важных для организма веществ. Ввиду недостатка витамина A ухудшается зрение, кожа становится сухой, пациент бледнеет. Дефицит витамина C может привести к кровоточивости десен, выпадению волос, ломающимся ногтям.
Диагностика атрофического гастрита
Если пациент заметил у себя хотя бы некоторые из вышеперечисленных симптомов, необходимо пройти диагностику в зарекомендовавшей себя клинике, в которой работают высококвалифицированные специалисты. Главным методом диагностики атрофического гастрита является эндоскопическое исследование. Оно представляет собой внимательный осмотр внутренних органов — желудка, двенадцатиперстной кишки, пищевода. Атрофический гастрит, так или иначе, проявляет себя, и слизистая оболочка является поврежденной, бледно-серой, истонченной. При этом сосудистый рисунок становится более выраженным, а размер складок слизистой оболочки уменьшается. Тем не менее, подводить итоги можно лишь после того, как будут проанализированы кусочки ткани слизистой оболочки желудка, которые врач берет во время эндоскопии.
В медицинском центре «Евромедпрестиж» диагностикой атрофического гастрита занимаются профессиональные врачи, имеющие большой медицинский опыт и, оборудованную согласно всем современным требованиям, лабораторию. Результаты анализов обрабатываются максимально быстро и точно.
Лечение атрофического гастрита
Лечение атрофического гастрита подразумевает комплексный подход. Медикаменты, безусловно, оказывают благотворное влияние, однако, принимать их стоит лишь в период обострения атрофического гастрита. Ни в коем случае нельзя забывать о специальных физиотерапевтических процедурах, лечебно-физкультурном комплексе, отдых на курортах и в санаториях.
Для лечения и избавления от боли врачи советуют принимать холинолитики периферического действия. В частности, речь идет о метацине, атропине, платиллине. Помимо этого, очень помогают антациды: гастал, фосфалюгель, алмагель, маалокса.
Нужно вовремя озаботиться поиском ответа на вопрос, как вылечить атрофический гастрит, потому что болезнь в запущенном состоянии создает все предпосылки для возникновения рака желудка.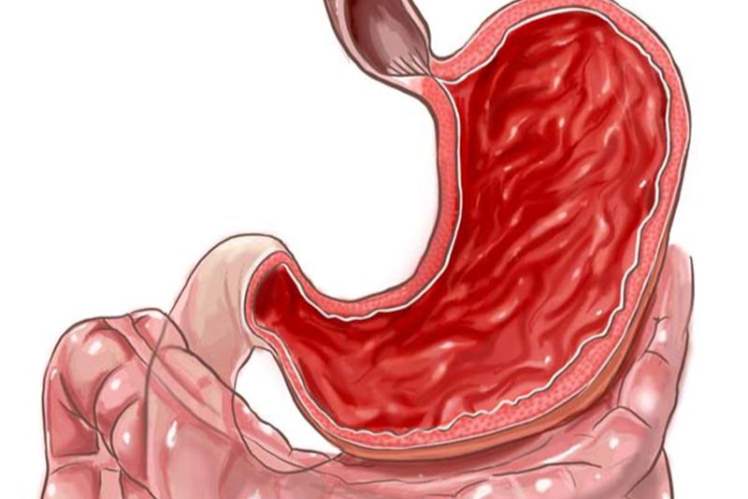 Сейчас, в двадцать первом веке, существует множество эффективных методов лечения атрофического гастрита.
Сейчас, в двадцать первом веке, существует множество эффективных методов лечения атрофического гастрита.
Полноценное и правильное питание поможет снизить риск образования опухоли в желудке. В первую очередь, надо забыть о маринованных, копченых и консервированных продуктов. Обязателен полный отказ от табака и крепкого алкоголя (особенно когда в качестве закуски подаются соленые, жирные, жареные и копченые блюда). Нельзя переедать. Стоит добавить в рацион как можно больше свежих овощей и фруктов, качественных соков, зелени, витаминов A и C, молочных продуктов.
Также важно следить за своим весом, по возможности делать физические упражнения, избегать стресса, выстроить режим дня, при котором время на отдых и на работу будет сбалансировано.
Зачастую лечение атрофического гастрита занимает достаточно продолжительное время, но под контролем опытного врача этот процесс происходит быстрее.
Профилактика атрофического гастрита
Медики считают основным фактором в успешной профилактике атрофического гастрита своевременное лечение хеликобактерной инфекции. Все, что для этого нужно — пройти специальный курс лечения, который в среднем длится от семи до четырнадцати дней. Обычно пациентам выписываю три препарата, в большинстве своем антибиотики. Категорически запрещается лично заниматься выбором правильных лекарств, так как это может быть чревато осложнениями. Только профессиональный врач является компетентным в подобных вопросах.
Все, что для этого нужно — пройти специальный курс лечения, который в среднем длится от семи до четырнадцати дней. Обычно пациентам выписываю три препарата, в большинстве своем антибиотики. Категорически запрещается лично заниматься выбором правильных лекарств, так как это может быть чревато осложнениями. Только профессиональный врач является компетентным в подобных вопросах.
Диета при атрофическом гастрите
Для выбора наиболее оптимальной диеты важно определить, с каким именно типом атрофического гастрита столкнулся пациент.
Если гастрит имеет пониженную кислотность, нужно полностью исключить из рациона изделия из сдобы, свежий хлеб, молоко. Гастрит с повышенной кислотностью запрещает употребление творога и других кисломолочных продуктов, томатов, соленых и копченых блюд, мясных и наваристых супов, острой и кислой пищи.
Подходящую диету при атрофическом гастрите поможет подобрать врач, исходя от стадии заболевания, возраста пациента, особенной его организма.
В медицинском центре «Евромедпрестиж» вам помогут выявить атрофический гастрит даже на ранней стадии развития. Вы можете пройти полную диагностику и сдать все необходимые анализы в лаборатории, оснащенной медицинским оборудованием согласно всем современным требованиям. Высококвалифицированные врачи с большим медицинским опытом помогут подобрать подходящую именно вам схему лечения, которая даст положительные результаты и вернет вам здоровье и отличное самочувствие.
Медицинский центр «Евромедпрестиж»: мы знаем, как вылечить атрофический гастрит.
Лечение атрофического гастрита в Израиле, сравнить цены
Лечение атрофического гастрита желудка в Израиле, Германии и США проводится с использованием современных протоколов, позволяющих добиваться длительной ремиссии.
Получить цены в клиникеВажно как можно раньше обратиться к врачу, поскольку атрофический гастрит может стать причиной развития опухолевого процесса в пищеварительном тракте.
Как правильно выбрать клинику?
Считается, что лучшие клиники для терапии атрофического гастрита находятся в США, Германии и Израиле. В последнее время заметно улучшил свои позиции Китай, предлагая пациентам качественное лечение.
Ведущие медицинские учреждения в вышеупомянутых странах располагают самым современным оборудованием, высококвалифицированными кадрами и многолетними медицинскими традициями, позволяющими им достигать внушительного успеха в лечении заболеваний.
Лучшие клиники Израиля
Лучшие клиники Турции
Лучшие клиники Испании
Лучшие клиники Германии
Клиники Австрии
Лучшие клиники Швейцарии
Лучшие клиники США
Лучшие клиники Китая
Лучшие клиники Кореи
Атрофический гастрит: лечение
Атрофический гастрит представляет собой воспалительное заболевание слизистой оболочки желудка. Чаще всего болезнь развивается на фоне заражения бактерией Helicobacter pylori, а также аутоиммунного процесса (когда собственные клетки иммунной системы начинают поражать клетки пищеварительного тракта).
Атрофический гастрит: как его лечат в Германии
В Германии успешно функционирует несколько десятков больших профильных учреждений, где пациенту с диагнозом «атрофический гастрит» окажут квалифицированную помощь.
Поскольку атрофический гастрит вызывается бактерией Helicobacter pylori, то основой медикаментозного лечения данной патологии является антибактериальная терапия, направленная на эрадикацию инфекционного возбудителя. Немецкие специалисты для устранения патогенной флоры руководствуются протоколами, рекомендованными Европейской группой по изучению H. pylori (European Helicobacter Pylori Study Group). Лекарственное лечение включает в себя следующие мероприятия:
- Тройная терапия – использование двух антибиотиков и ингибитора протонной помпы на протяжении недели. Эффективность лечения проверяется через 6-8 недель. Пациенту проводится гастроскопия и дыхательный тест на наличие хеликобактера. По статистике, повторное заражение возможно в 1% случаев.

- Ферменты поджелудочной железы и препараты соляной кислоты в качестве заместительной терапии.
- Гормональные глюкокортикоидные препараты – назначаются в случаях, когда атрофический гастрит сопровождается аутоиммунными нарушениями.
Если в ходе обследования обнаруживается, что атрофический гастрит сопровождается метаплазией клеток, полипами и иными новообразованиями, то принимается решение о выполнении хирургического вмешательства. Стоит учитывать, что атрофический гастрит врачами рассматривается в качестве предракового состояния, поэтому данная патология нуждается в полной диагностике для исключения серьезных осложнений, требующих более сложных лечебных действий.
Атрофический гастрит: лечение в США
Если атрофический гастрит вызван бактериями, то в США изначально назначается трехкомпонентное лечение, включающее в себя комбинацию из двух антимикробных препаратов и антисекреторное средство (ингибиторы протонной помпы, ранитидин висмута цитрат или висмута салицилат).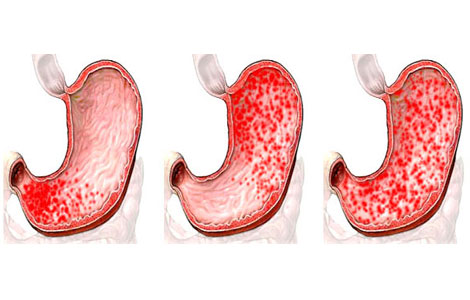 Несмотря на доказанную эффективность такой комбинированной терапии, лечение от инфекции возможно только в 80-95% случаев.
Несмотря на доказанную эффективность такой комбинированной терапии, лечение от инфекции возможно только в 80-95% случаев.
Американские врачи отмечают, что основная причина неудач в лечении атрофического гастрита – это недисциплинированность больного и резистентность бактерий к антимикробным препаратам. Если атрофический гастрит не поддается устранению трехкомпонентной терапией, то используется четытехкомпонентное лечение: ингибитор протонной помпы, лансопразол (или омепразол), салицилат висмута и метронидазол.
При необходимости лекарственное лечение дополняется физиотерапией. А если атрофический гастрит сопровождается опухолевыми (или предопухолевыми) осложнениями, то применяется хирургическое лечение.
Лечение атрофического гастрита в Израиле
Лечение атрофического гастрита желудка в Израиле выполняется по самым передовым методикам в мире. Врачи Земли обетованной используют в своей практике самые лучшие мировые достижения и свои собственные разработки для достижения наилучшего результата.
Сегодня в Израиле атрофический гастрит лечится с помощью следующих терапевтических методик:
- Антибактериальная терапия. Атрофический гастрит в Израиле в первую очередь лечится антибактериальными препаратами (при обнаружении бактериальной природы болезни). Исходя из диагностических данных, пациенту подбирается комбинированная антибактериальная терапия, предусматривающая, как правило, прием 3-х антибактериальных препаратов. В клиниках Израиля используются антибиотики последнего поколения, которые отличаются высоким уровнем безопасности и эффективности. Чаще всего пациенты избавляются от инфекции уже на первом этапе трехкомпонентной терапии. А если такое лечение не помогает, то эрадикация инфекционного агента происходит на последующих этапах приема антибактериальных средств. После антибиотиков больному проводятся контрольные дыхательные тесты на наличие инфекционного агента. И если результаты теста указывают на наличие бактерии в желудке, то проводятся дополнительные курсы по приему антибиотиков.
 В Израиле антибиотикотерапия от хеликобактерной инфекции позволяет полностью избавиться от инфекции более чем в 95% случаях, что является самым высоким показателем в мире!
В Израиле антибиотикотерапия от хеликобактерной инфекции позволяет полностью избавиться от инфекции более чем в 95% случаях, что является самым высоким показателем в мире! - Другие лекарственные средства. Помимо антибиотиков, атрофический гастрит требует использования других лекарственных средств. В израильских больницах пациентам с диагнозом «атрофический гастрит» назначают антисекреторные препараты на основе ингибиторов протонной помпы париетальных клеток (которые вырабатывают желудочный сок). Эти средства подавляют секрецию соляной кислоты, снижая негативное ее воздействие на ткани.
Если атрофический гастрит протекает с аутоиммунными нарушениями, то целесообразно использование гормональных кортикостероидных гормонов. Эти препараты обладают выраженным противовоспалительным эффектом, поэтому их назначают только в периоды обострения.
Еще одним компонентом лекарственной терапии являются препараты заместительной терапии. К ним относятся пищеварительные ферменты и препараты соляной кислоты (при сниженной кислотности желудочного сока), позволяющие привести в норму процесс пищеварения. А для защиты желудочных клеток используются гастроцитопротекторы. Если нарушена моторика пищеварительного тракта, то больному выписывают прокинетики.
А для защиты желудочных клеток используются гастроцитопротекторы. Если нарушена моторика пищеварительного тракта, то больному выписывают прокинетики.
- Хирургическое лечение. При диагнозе «атрофический гастрит» лечение может предусматривать и хирургическое вмешательство. К оперативному вмешательству израильские врачи прибегают в случаях, когда в ходе обследования обнаруживается, что атрофический гастрит сопровождается метаплазией, дисплазией или неоплазией желудочных тканей. Операция показана и в случае, когда атрофический гастрит сопровождается появлением полипов (доброкачественных новообразований, которые в любой момент могут переродиться в злокачественные опухоли).
В израильских медицинских учреждениях хирургические операции при атрофическом гастрите выполняются с использованием малоинвазивной техники и компьютерного моделирования. Ведущие клиники страны располагают ультрасовременным оборудованием, позволяющим проводить операции с максимальной точностью. С помощью новейшего эндоскопического оборудования пациенту безболезненно удаляют полипы и иные новообразования, а затем прижигают кровоточащие сосуды. После проведения хирургического, а затем и лекарственного лечения слизистая восстанавливается на протяжении нескольких недель.
С помощью новейшего эндоскопического оборудования пациенту безболезненно удаляют полипы и иные новообразования, а затем прижигают кровоточащие сосуды. После проведения хирургического, а затем и лекарственного лечения слизистая восстанавливается на протяжении нескольких недель.
С такой проблемой как атрофический гастрит в Израиле справляются комплексной терапией, которая подбирается каждому больному в индивидуальном порядке. Чаще всего врачам удается ограничиться консервативной терапией (диета, лекарства, физиотерапия), однако в ряде случаев применяется и хирургия. Подавляющее большинство пациентов с диагнозом «атрофический гастрит» достигают выздоровления или продолжительной ремиссии. Впредь мы рекомендуем пациентам регулярно обследоваться у врача, поскольку атрофический гастрит может рецидивировать.
Современные методы лечения
- Комбинированная антибиотикотерапия
- Малоинвазивные эндоскопические операции
Рассчитать стоимость лечения
Атрофический гастрит: диагностика
В немецких лечебных учреждениях атрофический гастрит диагностируется с помощью следующих методов:
- Первичный осмотр пациента, сбор анамнеза и физикальное обследование.

- Анализы крови (общий и биохимия).
- Серологические исследования – обнаружение специфических антител.
- Методы визуализации (гастроскопия, эзофагогастродуоденоскопия) – позволяют установить ряд особенностей, с которыми может протекать атрофический гастрит (эрозии, полипы, геморрагии, рефлюкс желчи в желудок и другие).
- Тест на наличие инфекции.
- Биопсия – взятие небольшого образца ткани для проведения гистологического анализа.
Атрофический гастрит: обследование в США
В Америке атрофический гастрит диагностируется серией лабораторных и инструментальных исследований. Первые, как правило, включают в себя анализы крови на такие показатели как: уровень пепсиногена, гастрина, витамина В-12 и другие параметры. Кроме того, проводится анализ крови на антитела, которые могут оказывать повреждающее действие на слизистую (аутоиммунный атрофический гастрит).
Для установления точного диагноза выполняется инструментальная диагностика: гастроскопия, эзофагогастродуоденоскопия и другие. При выполнении эндоскопических визуализационных методов диагностики врач отбирает небольшое количество ткани (биопсия) для проведения гистологического анализа на предмет наличия опухолевого процесса в желудке.
Атрофический гастрит: точная диагностика в Израиле
К диагностике заболеваний в Израиле подходят с особой скрупулезностью. Перед тем, как начать лечение, израильские врачи должны быть на 100% уверены в правильности поставленного диагноза. Обычно, при подозрении на атрофический гастрит диагностика занимает 3-4 рабочих дня. Этого времени хватает для выяснения полной картины заболевания и принятия правильного решения относительно дальнейших лечебных процедур.
День первый – консультация врача
Первый день пребывания пациента в медицинском учреждении – это консультация у ведущего гастроэнтеролога клиники. На первой встрече врач внимательно выслушивает пациента, знакомится с историей болезни и особенностями ранее проведенного лечения.
Как правило, на Земле обетованной проводят полное обследование пациента, невзирая на проведенную диагностику в других медицинских учреждениях. Все дело в том, что более 40% диагнозов, поставленных в странах бывшего СССР, в Израиле не подтверждается. Поэтому после первичной консультации врач направляет больного на проведение лабораторной и инструментальной диагностики.
День второй и третий – диагностика
Во второй и третий дня пребывания в клинике пациент проходит консультации у врачей других специальностей (при необходимости) и следующие лабораторные и инструментальные обследования:
- Лабораторные анализы крови (общий и биохимия; определение гастрина, пепсиногена, уровня В-12 и других биохимических показателей).
- Серологические методы исследования – обнаружение специфических антител в крови, которые поражают клетки слизистой пищеварительного тракта.
- рН-метрия – определение уровня кислотности желудочного сока.

- УЗИ внутренних органов.
- Рентгенологическое исследование желудка.
- Зондирование желудка – позволяет исследовать секрецию желудочного сока. С помощью зондирования врачи определяют уровень желудочного сока и кислотность, с которой протекает атрофический гастрит.
- Дыхательный тест на наличие Helicobacter pylori.
- Гастродуоденоскопия – достаточно информативный метод исследования слизистой оболочки желудка. В Израиле гастродуоденоскопию выполняют с помощью тонкого и гибкого зонда, снабженного видеокамерой и источником света. По мере продвижения зонда вглубь пищеварительного тракта регистрируются все изменения слизистой оболочки. Как правило, атрофический гастрит отличается бледноватой слизистой оболочкой с просвечивающими сосудами. В Израиле процедура гастродуоденоскопии проходит с минимальным дискомфортом для пациента.
- Биопсия. При проведении эндоскопического исследования врач выполняет и биопсию.
 Забор образца ткани выполняется с помощью специального инструмента. Микроскопическое исследование полученных образцов показывает атрофию и метаплазию клеток. Если пациенту ранее делалась биопсия, то имеющиеся стекла биопсии в Израиле отправляются на ревизию.
Забор образца ткани выполняется с помощью специального инструмента. Микроскопическое исследование полученных образцов показывает атрофию и метаплазию клеток. Если пациенту ранее делалась биопсия, то имеющиеся стекла биопсии в Израиле отправляются на ревизию. - МРТ и КТ.
- Другие методы исследования (на усмотрение команды врачей).
День четвертый – постановка диагноза и назначение лечения
В последний день диагностических процедур на руках у врачей будет вся нужная информация о заболевании и состоянии здоровья пациента. Консилиум врачей тщательно анализирует информацию и ставит диагноз, на основании которого подбирает подходящее лечение. При обнаружении опухолевых процессов к лечению обязательно подключается команда онкологов, которые совместно с гастроэнтерологами устраняют атрофический гастрит и его последствия.
Инновационные методы диагностики
- Гастродуоденоскопия
- МРТ
- КТ
- Серологические методы исследования на антитела
Получить цены
Атрофический гастрит: лечение в Израиле по доступным ценам
В отличие от Германии и США, в Израиле вам предложат лечение атрофического гастрита по приемлемой цене. Так, цены за лечение в Израиле в среднем ниже на 30-50%, чем в Европе и Америке. Мощное финансирование клиник со стороны государства позволяет Израилю предоставлять медицинские услуги самого высокого качества по вполне демократичным ценам.
Так, цены за лечение в Израиле в среднем ниже на 30-50%, чем в Европе и Америке. Мощное финансирование клиник со стороны государства позволяет Израилю предоставлять медицинские услуги самого высокого качества по вполне демократичным ценам.
- 5
- 4
- 3
- 2
- 1
Гастрит / дуоденит: типы, причины и симптомы
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое гастрит и дуоденит?
Гастрит — это воспаление слизистой оболочки желудка. Дуоденит — воспаление двенадцатиперстной кишки. Это первая часть тонкой кишки, которая расположена чуть ниже желудка. И гастрит, и дуоденит имеют одни и те же причины и методы лечения.
Оба состояния могут встречаться у мужчин и женщин любого возраста. Состояния могут быть острыми или хроническими. Острые формы возникают внезапно и длится непродолжительное время. Хроническая форма может прогрессировать медленно и длиться месяцами или годами. Заболевания часто излечимы и обычно не вызывают каких-либо долгосрочных осложнений.
Острые формы возникают внезапно и длится непродолжительное время. Хроническая форма может прогрессировать медленно и длиться месяцами или годами. Заболевания часто излечимы и обычно не вызывают каких-либо долгосрочных осложнений.
Наиболее частой причиной гастрита и дуоденита является бактерия под названием Helicobacter pylori . Большое количество бактерий, попадающих в желудок или тонкий кишечник, может вызвать воспаление.
H. pylori может передаваться от человека к человеку, но как именно, неясно. Считается, что он передается через зараженную пищу и воду, хотя в Соединенных Штатах это встречается реже. По данным Национального центра обмена информацией о болезнях пищеварения, примерно от 20 до 50 процентов людей в США могут быть инфицированы H. pylori . Для сравнения: до 80 процентов людей в некоторых развивающихся странах инфицированы бактериями.
Другие частые причины гастрита и дуоденита включают длительный прием определенных лекарств, таких как аспирин, ибупрофен или напроксен, или чрезмерное употребление алкоголя.
Менее распространенные причины включают:
Воспалительное заболевание кишечника (ВЗК) — хроническое воспаление части или всего пищеварительного тракта. Точная причина неизвестна, но врачи считают, что ВЗК может быть результатом иммунного нарушения. Сочетание факторов окружающей среды и генетического состава человека также играет роль.Примеры ВЗК включают язвенный колит и болезнь Крона. Болезнь Крона может поражать любую часть пищеварительного тракта и часто распространяется за пределы слизистой оболочки кишечника в другие ткани.
Исследование, опубликованное в «Воспалительных заболеваниях кишечника», показало, что у людей с ВЗК больше шансов заболеть гастритом или дуоденитом, не вызванным H. pylori , чем у людей, которые не болеют этим заболеванием.
Гастрит и дуоденит не всегда проявляются признаками или симптомами.Когда это происходит, общие симптомы включают:
В некоторых случаях ваш стул может иметь черный цвет, а рвота может выглядеть как использованная кофейная гуща. Эти симптомы могут указывать на внутреннее кровотечение. Немедленно позвоните своему врачу, если у вас возникнут какие-либо из этих симптомов.
Эти симптомы могут указывать на внутреннее кровотечение. Немедленно позвоните своему врачу, если у вас возникнут какие-либо из этих симптомов.
Ваш врач может использовать несколько тестов для диагностики гастрита и дуоденита. H. pylori часто можно обнаружить с помощью анализов крови, стула или дыхания. Для проверки дыхания вам будет предложено выпить прозрачную безвкусную жидкость, а затем подышать в мешок.Это поможет вашему врачу обнаружить в вашем дыхании избыток углекислого газа, если вы инфицированы H. pylori .
Ваш врач может также выполнить верхнюю эндоскопию с биопсией. Во время этой процедуры небольшая камера, прикрепленная к длинной тонкой гибкой трубке, перемещается по горлу, чтобы заглянуть в желудок и тонкий кишечник. Этот тест позволит вашему врачу проверить наличие воспаления, кровотечения и любых аномальных тканей. Ваш врач может взять несколько небольших образцов ткани для дальнейшего тестирования, чтобы помочь в постановке диагноза.
Тип рекомендуемого лечения и время восстановления будут зависеть от причины вашего состояния. Гастрит и дуоденит часто проходят без осложнений, особенно если они вызваны приемом лекарств или образом жизни.
Антибиотики
Если причиной является H. pylori , эти инфекции лечат антибиотиками. Ваш врач может порекомендовать комбинацию лекарств, чтобы убить инфекцию. Скорее всего, вам нужно будет принимать антибиотики в течение двух недель или дольше.
Редукторы кислоты
Снижение производства кислоты в желудке — важный шаг в лечении. Могут быть рекомендованы безрецептурные блокаторы кислоты — препараты, снижающие количество кислоты, выделяемой в пищеварительный тракт. К ним относятся:
Ингибиторы протонной помпы, которые блокируют клетки, вырабатывающие кислоту, чаще всего необходимы для лечения этих состояний. Также может потребоваться длительный прием. Вот некоторые из них:
Покупайте ингибиторы протонной помпы в Интернете.
Антациды
Для временного облегчения симптомов ваш врач может порекомендовать антациды для нейтрализации желудочного сока и облегчения боли. Это лекарства, отпускаемые без рецепта, и их не нужно прописывать. Варианты антацидов включают:
- карбонат кальция (Tums)
- гидроксид магния (молоко магнезии)
- карбонат кальция и гидроксид магния (Rolaids)
Антациды могут препятствовать усвоению вашим организмом других лекарств, поэтому рекомендуется принимать антациды как минимум за час до приема других лекарств, чтобы избежать этого побочного эффекта.Однако антациды рекомендуются только для эпизодического использования. Если у вас наблюдаются симптомы изжоги, несварения желудка или гастрита более двух раз в неделю в течение более двух недель, обратитесь к врачу. Они могут поставить правильный диагноз вместе с другими лекарствами для лечения вашего состояния.
Интернет-магазин антацидов.
Изменение образа жизни
Курение, регулярное употребление алкоголя и прием лекарств, таких как аспирин и НПВП, усиливают воспаление пищеварительного тракта. Как курение, так и употребление алкоголя (более пяти порций в день) также увеличивают риск рака желудка.Часто рекомендуется полностью отказаться от курения и употребления алкоголя. Прекращение приема болеутоляющих средств, таких как аспирин, напроксен и ибупрофен, также может потребоваться, если причиной являются эти лекарства.
Как курение, так и употребление алкоголя (более пяти порций в день) также увеличивают риск рака желудка.Часто рекомендуется полностью отказаться от курения и употребления алкоголя. Прекращение приема болеутоляющих средств, таких как аспирин, напроксен и ибупрофен, также может потребоваться, если причиной являются эти лекарства.
Если у вас диагностирована глютеновая болезнь, вам необходимо исключить глютен из своего рациона.
Запишитесь на прием к врачу, если ваши симптомы не исчезнут в течение двух недель после лечения. Немедленно позвоните своему врачу, если:
- у вас температура 100,4 ° F (38 ° C) или выше
- ваша рвота выглядит как использованная кофейная гуща
- ваш стул черный или смолистый
- у вас сильная боль в животе
При отсутствии лечения гастрит и дуоденит могут перейти в хроническую форму.Это может привести к язве желудка и желудочному кровотечению. В некоторых случаях хроническое воспаление слизистой оболочки желудка может со временем изменить клетки и повысить риск развития рака желудка.
Поговорите со своим врачом, если симптомы гастрита или дуоденита возникают чаще двух раз в неделю. Они могут помочь определить причину и назначить необходимое лечение.
Медицинское обслуживание, профилактика, долгосрочный мониторинг
Crafa P, Russo M, Miraglia C, et al. От Сидни до Ольги: обзор атрофического гастрита. Акта Биомед . 2018 17 декабря. 89 (8-S): 93-9. [Медлайн].
Родригес-Кастро К.И., Франчески М., Миралья С. и др. Аутоиммунные заболевания при аутоиммунном атрофическом гастрите. Акта Биомед . 2018 17 декабря. 89 (8-S): 100-3. [Медлайн].
Янаока К., Ока М, Охата Х и др. Искоренение Helicobacter pylori предотвращает развитие рака у субъектов с легкой атрофией желудка, определяемой по уровням пепсиногена в сыворотке крови. Инт Дж. Рак .2009 г. 1. 125 (11): 2697-703. [Медлайн].
[Медлайн].
Vannella L, Lahner E, Annibale B. Риск неоплазий желудка у пациентов с хроническим атрофическим гастритом: критическая переоценка. Мир Дж. Гастроэнтерол . 2012 28 марта. 18 (12): 1279-85. [Медлайн]. [Полный текст].
Век М.Н., Гао Л., Бреннер Х. Инфекция Helicobacter pylori и хронический атрофический гастрит: ассоциации в зависимости от тяжести заболевания. Эпидемиология . 2009 июл.20 (4): 569-74. [Медлайн].
Тахара Т., Шибата Т., Ван Ф.Й. и др. Аллель маннан-связывающего лектина B связан с риском развития более тяжелой атрофии слизистой оболочки желудка у японских пациентов, инфицированных Helicobacter pylori. Eur J Гастроэнтерол Hepatol . 2009 21 июля (7): 781-6. [Медлайн].
Gao L, Weck MN, Nieters A, Brenner H. Обратная связь между провоспалительным генетическим профилем и серопозитивностью Helicobacter pylori среди пациентов с хроническим атрофическим гастритом: усиленное устранение инфекции во время прогрессирования заболевания ?. евро J Рак . 2009 ноябрь 45 (16): 2860-6. [Медлайн].
Обратная связь между провоспалительным генетическим профилем и серопозитивностью Helicobacter pylori среди пациентов с хроническим атрофическим гастритом: усиленное устранение инфекции во время прогрессирования заболевания ?. евро J Рак . 2009 ноябрь 45 (16): 2860-6. [Медлайн].
Родригес-Кастро К.И., Франчески М., Ното А. и др. Клинические проявления хронического атрофического гастрита. Акта Биомед . 2018 17 декабря. 89 (8-S): 88-92. [Медлайн].
Gao L, Weck MN, Stegmaier C, Rothenbacher D, Brenner H. Употребление алкоголя и хронический атрофический гастрит: популяционное исследование среди 9 444 пожилых людей из Германии. Инт Дж. Рак .2 июня 2009 г. 125 (12): 2918-22. [Медлайн]. [Полный текст].
Палладино М., Кьюзоло П., Реддиконто Г. и др. Полиморфизм MTHFR, связанный с дефицитом витамина B12, связанным с атрофическим гастритом. Биохимия Генет . 2009 окт.47 (9-10): 645-50. [Медлайн].
Биохимия Генет . 2009 окт.47 (9-10): 645-50. [Медлайн].
Ланер Э, Норман Г.Л., Севери С. и др. Переоценка внутреннего фактора и аутоантител к париетальным клеткам при атрофическом гастрите в отношении дефицита кобаламина. Ам Дж. Гастроэнтерол .2009 август 104 (8): 2071-9. [Медлайн].
Stummvoll GH, DiPaolo RJ, Huter EN, et al. Аутоиммунный гастрит, индуцированный эффекторными Т-клетками Th2, Th3 и Th27, различается по патологической картине и чувствительности к подавлению регуляторными Т-клетками. Дж Иммунол . 2008 г. 1. 181 (3): 1908-16. [Медлайн]. [Полный текст].
Huter EN, Stummvoll GH, DiPaolo RJ, Glass DD, Shevach EM. Предварительно дифференцированные эффекторные Т-клетки Th2 и Th27 при аутоиммунном гастрите: Ag-специфические регуляторные Т-клетки являются более мощными супрессорами, чем поликлональные регуляторные Т-клетки. Инт Иммунофармакол . 2009 Май. 9 (5): 540-5. [Медлайн].
Инт Иммунофармакол . 2009 Май. 9 (5): 540-5. [Медлайн].
Яги К., Накамура А., Секин А., Грэм Д. Особенности атрофической слизистой оболочки в трех случаях аутоиммунного гастрита, выявленных при увеличительной эндоскопии. Отчет о болезни Med . 2012. 2012: 368160. [Медлайн]. [Полный текст].
Zhang Y, Weck MN, Schottker B, et al. Антитела к париетальным клеткам желудка, инфекция Helicobacter pylori и хронический атрофический гастрит: данные крупного популяционного исследования в Германии. Биомаркеры эпидемиологии рака Предыдущая . 2013 май. 22 (5): 821-6. [Медлайн].
Чен WC, Warner RRP, Harpaz N, Zhu H, Roayaie S, Kim MK. Нейроэндокринная опухоль желудка и гастринома двенадцатиперстной кишки с хроническим аутоиммунным атрофическим гастритом. Поджелудочная железа . 2019 января 48 (1): 131-4. [Медлайн].
[Медлайн].
Massironi S, Cavalcoli F, Rossi RE, et al. Хронический аутоиммунный атрофический гастрит, связанный с первичным гиперпаратиреозом: трансверсальное проспективное исследование. евро J Эндокринол . 2013 май. 168 (5): 755-61. [Медлайн].
[Рекомендации] Early DS, Lightdale JR, Vargo JJ 2nd, et al, для Комитета по стандартам практики ASGE. Рекомендации по седации и анестезии при эндоскопии ЖКТ. Гастроинтест Эндоск . 2018 Февраль 87 (2): 327-37. [Медлайн].
Зоалфагари А., Алетаха Н., Рушан Н., Таслими Р., Фороутан Х., Фаридния Б. Точность пепсиногенов для ранней диагностики атрофического гастрита и рака желудка у населения Ирана. Med J Islam Repub Iran . 2014. 28: 150. [Медлайн].
Zagari RM, Rabitti S, Greenwood DC, Eusebi LH, Vestito A, Bazzoli F. Систематический обзор с метаанализом: диагностическая эффективность комбинации сывороточных анализов пепсиногена, гастрина-17 и анти-Helicobacter pylori для диагностики атрофический гастрит. Алимент Фармакол Тер . 2017 Октябрь 46 (7): 657-67. [Медлайн].
Систематический обзор с метаанализом: диагностическая эффективность комбинации сывороточных анализов пепсиногена, гастрина-17 и анти-Helicobacter pylori для диагностики атрофический гастрит. Алимент Фармакол Тер . 2017 Октябрь 46 (7): 657-67. [Медлайн].
Питтман ME, Voltaggio L, Bhaijee F, Robertson SA, Montgomery EA.Аутоиммунный метапластический атрофический гастрит: выявление предшественников поражений для соответствующей оценки пациента. Am J Surg Pathol . 2015 Декабрь 39 (12): 1611-20. [Медлайн].
Capella C, Fiocca R, Cornaggia M. Аутоиммунный гастрит. Грэм Д.Ю., Гента Р.М., Диксон М.Ф., ред. Гастрит . Филадельфия, Пенсильвания: Липпинкотт Уильямс; 1999. 79-96.
Корреа П. Канцерогенез желудочного сока человека: многоэтапный и многофакторный процесс — Лекция первой премии Американского онкологического общества по эпидемиологии и профилактике рака. Рак Res . 1992 15 декабря. 52 (24): 6735-40. [Медлайн].
Рак Res . 1992 15 декабря. 52 (24): 6735-40. [Медлайн].
Диксон М.Ф., Джента Р.М., Ярдли Дж. Х. Классификация и градация гастрита. Обновленная Сиднейская система. Международный семинар по гистопатологии гастрита, Хьюстон, 1994. Am J Surg Pathol . 1996 20 октября (10): 1161-81. [Медлайн].
Депутат Доре, Леандро Дж., Реалди Дж., Сепульведа А.Р., Грэм Д. Влияние устойчивости антибиотиков к метронидазолу и кларитромицину до лечения на исход терапии Helicobacter pylori: метааналитический подход. Dig Dis Sci . 2000, январь, 45 (1): 68-76. [Медлайн].
Franceschi F, Genta RM, Sepulveda AR. Слизистая оболочка желудка: отдаленные результаты после излечения от инфекции Helicobacter pylori. Дж Гастроэнтерол . 2002. 37 Suppl 13: 17-23. [Медлайн].
Грэм Д.Ю. Терапия Helicobacter pylori: современное состояние и проблемы. Гастроэнтерология . 2000, февраль 118 (2 приложение 1): S2-8. [Медлайн].
Грэм Д.Ю., Белсон Г., Абудайе С. и др. Дважды в день (в середине дня и вечером) четырехкратная терапия инфекции H. pylori в США. Добыча печени . 2004 июн. 36 (6): 384-7. [Медлайн].
Хершко С., Хоффбранд А.В., Керет Д. и др.Роль аутоиммунного гастрита, Helicobacter pylori и целиакии в рефрактерной или необъяснимой железодефицитной анемии. Haematologica . 2005 Май. 90 (5): 585-95. [Медлайн].
[Медлайн].
Иноуэ Т., Уэдо Н., Исихара Р. и др. Автофлуоресцентная видеоэндоскопия в диагностике хронического атрофического фундального гастрита. Дж Гастроэнтерол . 2010 Январь 45 (1): 45-51. [Медлайн].
Konturek PC, Konturek SJ, Brzozowski T. Инфекция Helicobacter pylori в канцерогенезе желудка. Дж. Физиол Фармакол . 2009 Сентябрь 60 (3): 3-21. [Медлайн].
Красинскас AM, Abraham SC, Metz DC, et al. Псевдополипы Oxyntic слизистой оболочки: проявление атрофического аутоиммунного гастрита. Am J Surg Pathol . 2003 27 февраля (2): 236-41. [Медлайн].
Лайемо А.О., Камангар Ф., Маркус П.М. и др. Атрофический гастрит и риск возникновения колоректального рака. Контроль причин рака . 2010 21 января (1): 163-70. [Медлайн].
Леунг В.К., Ким Дж. Дж., Ким Дж. Дж. Микросателлитная нестабильность при кишечной метаплазии желудка у пациентов с раком желудка и без него. Ам Дж. Патол . 2000 Февраль 156 (2): 537-43. [Медлайн].
Malfertheiner P, Megraud F, O’Morain C и др. Современные концепции управления инфекцией Helicobacter pylori — Консенсусный отчет Маастрихт 2-2000. Алимент Фармакол Тер . 2002 16 февраля (2): 167-80. [Медлайн].
Rugge M, Genta RM.Стадия и классификация хронического гастрита. Хум Патол . 2005 марта, 36 (3): 228-33. [Медлайн].
Шин С.М., Ким Н., Ли Х.С. и др. Валидация диагностических тестов на Helicobacter pylori в отношении степени атрофического гастрита и / или кишечной метаплазии. Хеликобактер . 2009 14 (6): 512-9.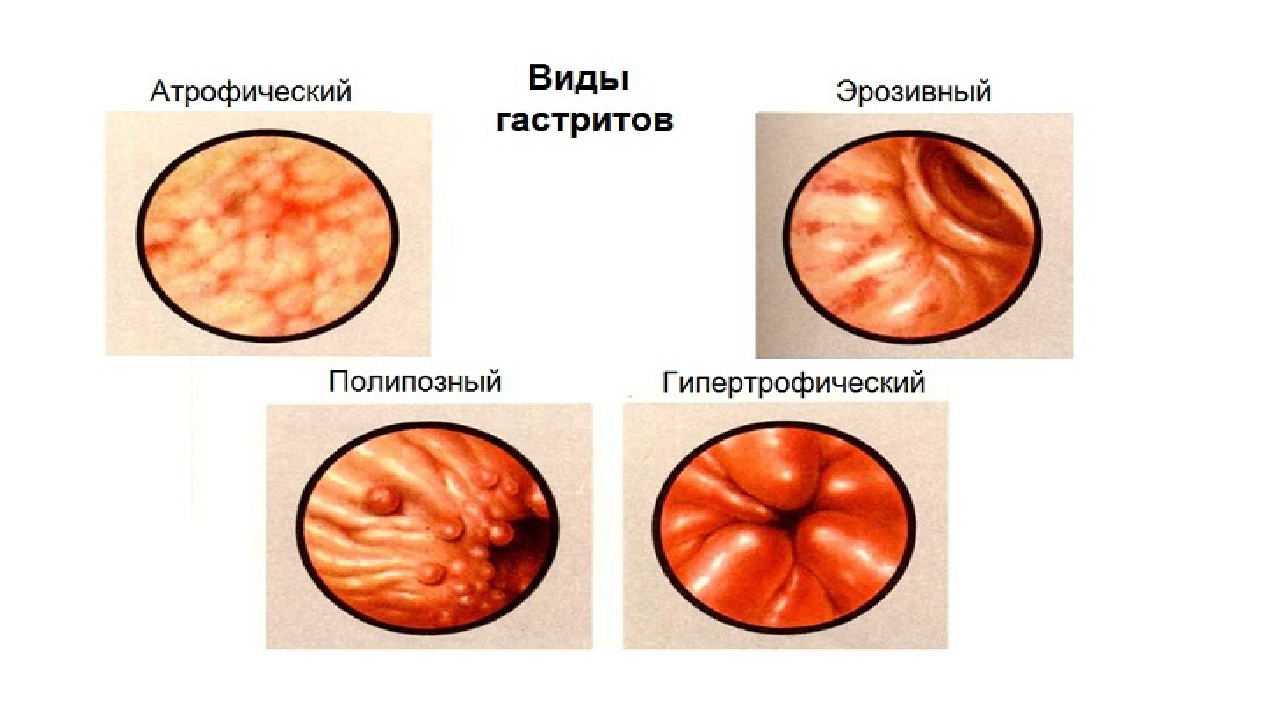 [Медлайн].
[Медлайн].
Сиппонен П., Харконен М., Аланко А. и др. Диагностика атрофического гастрита по образцу сыворотки крови. Клиническая лаборатория .2002. 48 (9-10): 505-15. [Медлайн].
Vaananen H, Vauhkonen M, Helske T. и др. Неэндоскопическая диагностика атрофического гастрита с помощью анализа крови. Корреляция между гистологией желудка и уровнями гастрина-17 и пепсиногена I в сыворотке крови: многоцентровое исследование. Eur J Гастроэнтерол Hepatol . 2003 15 августа (8): 885-91. [Медлайн].
Whittingham S, Mackay IR. Аутоиммунный гастрит: исторические предшественники, выдающиеся открытия и нерешенные проблемы. Инт Рев Иммунол . 2005 янв-апр. 24 (1-2): 1-29. [Медлайн].
Парсонс Б.Н., Иджаз У.З., Д’Амор Р. и др. Сравнение микробиоты желудка человека при гипохлоргидных состояниях, возникающих в результате атрофического гастрита, вызванного Helicobacter pylori, аутоиммунного атрофического гастрита и применения ингибиторов протонной помпы. ПЛоС Патог . 2017 13 ноября (11): e1006653. [Медлайн].
ПЛоС Патог . 2017 13 ноября (11): e1006653. [Медлайн].
Мосс SF. Клинические доказательства связи Helicobacter pylori с раком желудка. Клетка Мол Гастроэнтерол Гепатол . 2017 3 марта (2): 183-91. [Медлайн].
Икеда Ф., Шиката К., Хата Дж. И др. Комбинация антител Helicobacter pylori и сывороточного пепсиногена как хороший инструмент прогнозирования заболеваемости раком желудка: 20-летние проспективные данные исследования Hisayama. J Эпидемиол . 2016 5 декабря. 26 (12): 629-36. [Медлайн].
Kono S, Gotoda T, Yoshida S, et al. Может ли эндоскопическая атрофия предсказать гистологическую атрофию? Историческое исследование в Великобритании и Японии. Мир Дж. Гастроэнтерол . 2015 14 декабря. 21 (46): 13113-23. [Медлайн].
Лечение дуоденита в Николаеве — диагностика и медосмотр в ОН Клиник
Дуоденит — гастроэнтерологическое заболевание, при котором воспаляется слизистая оболочка двенадцатиперстной кишки. Следствием такого воспаления является нарушение пищеварения и всасывания пищи, синтеза гормонов и гармоничного обмена веществ. Это распространенное воспалительное заболевание пищеварительного тракта (94% случаев), которое успешно лечится своевременной диагностикой и грамотной терапией.Игнорирование его признаков может привести к серьезным осложнениям, включая перфорацию стенки кишечника, внутреннее кровотечение и острый панкреатит.
Следствием такого воспаления является нарушение пищеварения и всасывания пищи, синтеза гормонов и гармоничного обмена веществ. Это распространенное воспалительное заболевание пищеварительного тракта (94% случаев), которое успешно лечится своевременной диагностикой и грамотной терапией.Игнорирование его признаков может привести к серьезным осложнениям, включая перфорацию стенки кишечника, внутреннее кровотечение и острый панкреатит.
В зависимости от течения дуоденита различают острую и хроническую форму заболевания. Острый дуоденит хорошо поддается лечению и редко вызывает осложнения, но хроническая форма может привести к атрофии и структурным изменениям в органе. По характеру изменений слизистой оболочки кишечника выделяют следующие виды:
- катаральный или поверхностный дуоденит — воспаление верхних слоев слизистой оболочки, приводящее к недостаточности их питания и истончению;
- атрофический дуоденит — сокращение ворсинок слизистой оболочки и истончение ткани, вызывающее нарушение секреторной функции кишечника;
- дуоденит гипертрофический — утолщение и разрастание слизистой оболочки;
- эрозивный дуоденит — глубокое поражение слизистой оболочки с появлением язвы.

Причины и симптомы дуоденита
Причиной дуоденита может быть раздражение слизистой оболочки кишечника агрессивными химическими агентами (токсинами, некоторыми лекарствами), активность гельминтов, а также другие заболевания пищеварительного тракта (гастрит, колит, гастроэнтерит , так далее.).
Симптомы хронического дуоденита зависят не только от формы патологии, но и от сопутствующих заболеваний. Однако первичным признаком развития болезни является боль. Его локализация и характер в сочетании с расстройствами пищеварения (вздутие живота, расстройства кишечника, рвота и др.)) указывают на срочную необходимость консультации гастроэнтеролога.
Как лечится дуоденит в «ОН Клиник»?
Терапия хронических форм заболевания комплексная и зависит от клинической картины. В схему лечения входят мероприятия по устранению причины патологии, ее последствий, а также лекарственные препараты для улучшения пищеварения и усиления защиты эпителия слизистой оболочки от воздействия факторов раздражения.
Лечение дуоденита, проводимое специалистами «ОН Клиник», помогает не только восстановить здоровье кишечника, но и предотвратить рецидив заболевания.Продолжительность курса терапии и приема лекарств подбирается индивидуально, исходя из диагностических данных о текущем состоянии организма. Наши лаборатории организованы в соответствии с мировыми стандартами; Вы можете пройти обследование и получить его результаты в кратчайшие сроки.
Профилактика заболевания и его осложнений всегда происходит на фоне изменения образа жизни, режима питания и пищевых привычек. Диета при дуодените предусматривает дробное питание (до 6 раз) за исключением острых, жареных и жирных блюд.Регулярный осмотр у врача и соблюдение его рекомендаций дает благоприятный прогноз даже в сложных медицинских случаях.
По вопросам диагностики и лечения заболеваний в области гастроэнтерологии Вы можете проконсультироваться в кабинете врача нашей клиники в Николаеве.
Позвоните или оставьте заявку на сайте, чтобы записаться на прием к врачу, и мы обязательно с Вами свяжемся.
Журнал педиатрических исследований
Введение
Хронический гастрит (ХГ), являющийся одним из наиболее распространенных заболеваний пищеварительной системы, часто недооценивается как пациентами, так и врачами (1-3).Однако ХГ, развившийся уже в детстве, часто сопровождающийся заражением антральной слизи Helicobacter pylori, имеет стойкое рецидивирующее течение у взрослых пациентов, осложненное трансформациями слизистой оболочки в виде атрофии, метаплазии и дисплазии. ХГ может появиться на ранней стадии морфогенеза опухолевого роста (4,5). С этой точки зрения стоит обратить внимание на CG (6,7).
По мнению большинства экспертов в области кишечной метаплазии (IM), которая может выступать в качестве предшественника неопластических процессов, нарушение дифференцировки эпителиальных клеток происходит после повреждения эпителиального слоя (8,9).Это подтверждается исследованиями, проведенными в последние годы. По их данным, недифференцированные клетки, ранее существовавшие в эпителии желудка, при определенных неблагоприятных условиях могут быть дифференцированы по нехарактерному типу кишечника. Кроме того, нарушения дифференцировки клеток не связаны с резкими изменениями генома, а определяются физико-химическими факторами, которые на них влияют (10-12). А формирование дальнейших трансформаций на фоне ИМ связано с его разрастанием и характером муцинов, продуцируемых эпителием (13-15).
Кроме того, нарушения дифференцировки клеток не связаны с резкими изменениями генома, а определяются физико-химическими факторами, которые на них влияют (10-12). А формирование дальнейших трансформаций на фоне ИМ связано с его разрастанием и характером муцинов, продуцируемых эпителием (13-15).
Однако в современной литературе причины и механизмы формирования желудочного эпителиального ИМ (16-18) все еще остаются недостаточно изученными, и они в основном представлены исследованиями клеточной кинетики, активности и интенсивности воспалительных изменений у взрослого населения ( 19-21).
Настоящее исследование направлено на изучение структурного каркасного происхождения компетенции процессов регенерации в слизистой оболочке антрального отдела (AM) с помощью IM для ранней оптимизации управления и предотвращения формирования дальнейших неопластических процессов, а также реализации возможность регрессии эпителия с метаплазией и его нормального состояния.Поэтому изучение биопсийного материала у детей представляется наиболее актуальной задачей (22-25).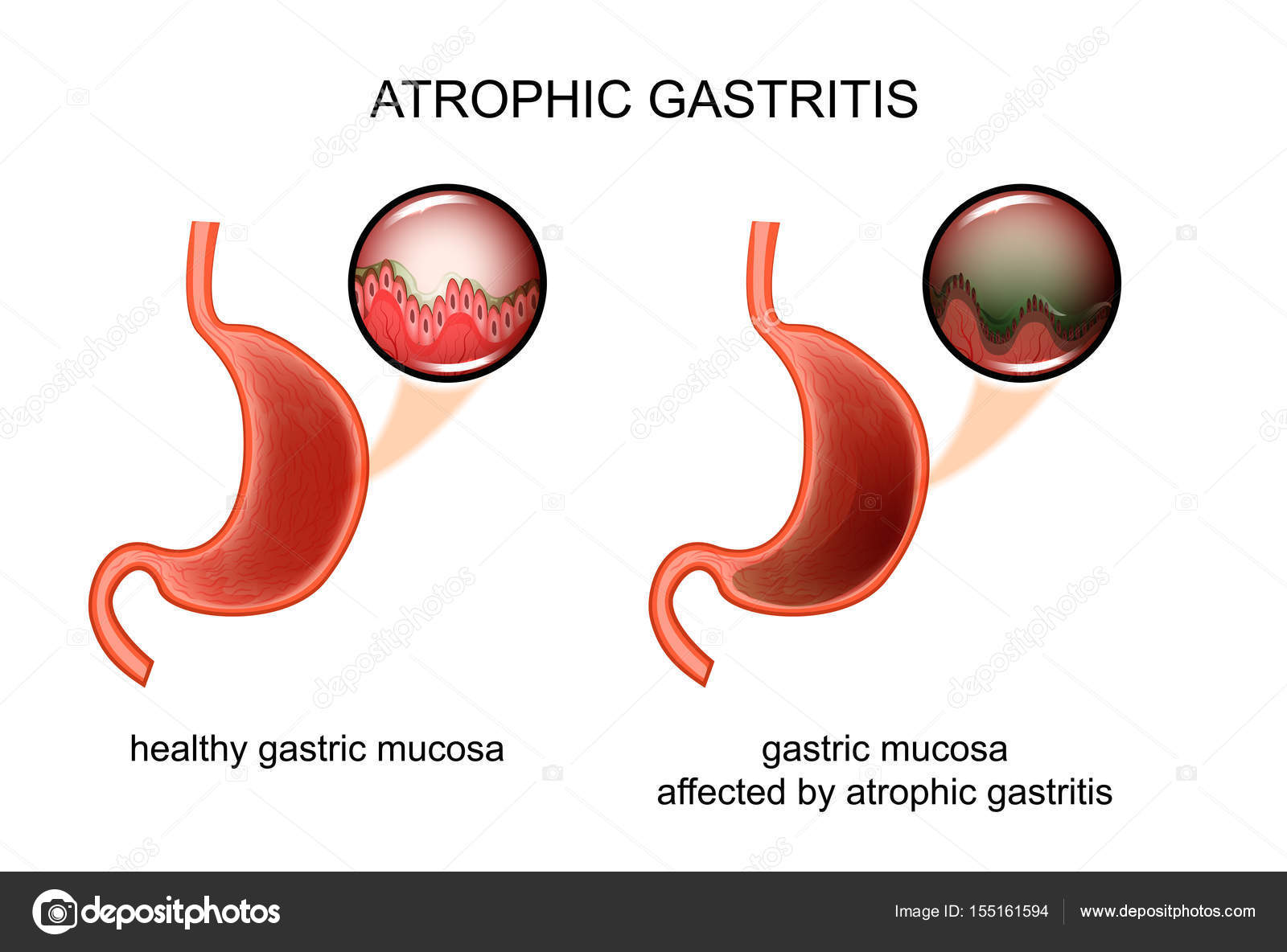
Целью исследования было определение нарушений эпителиально-стромальных отношений, способствующих формированию совершенно нового эпителия в виде очагов ИМ при АМ у детей.
Материалы и методы
Настоящее исследование представляет собой наблюдательное, ретроспективное, аналитическое исследование случай-контроль. Материалом послужили биопсии антрального отдела у 1367 детей в возрасте от 7 до 16 лет с хроническим гастродуоденитом, проходивших лечение в клинике Нижегородского НИИ детской гастроэнтерологии в период 2001-2012 гг.Пациентам проведено эндоскопическое и морфологическое обследование в строгом соответствии с алгоритмом ведения желудочно-кишечного пациента. Все пациенты дали свое информированное согласие на прохождение медицинских процедур и соответствовали требованиям Местного этического комитета Нижегородского научно-исследовательского института, разработанным в соответствии с Хельсинкской декларацией Всемирной медицинской ассоциации (2000 г.) (номер разрешения: 2007/28). Морфологическая и функциональная оценка биопсий слизистой оболочки желудка, характер заражения Helicobacter pylori были выполнены в соответствии с классификацией системы Сиднея, а степень тяжести — в соответствии с классификацией и классификацией гастрита, Хьюстон (26-28).
Морфологическая и функциональная оценка биопсий слизистой оболочки желудка, характер заражения Helicobacter pylori были выполнены в соответствии с классификацией системы Сиднея, а степень тяжести — в соответствии с классификацией и классификацией гастрита, Хьюстон (26-28).
Ретроспективный анализ гистологических исследований AM за период 2001-2012 гг. Позволил выделить детей с гастродуоденитом из группы детей (n = 42), прошедших многократные (не менее 4) курсов лечения в поликлинике. и в последние годы диагностирован неатрофический гастрит, ассоциированный с Helicobacter pylori, со степенью инвазии +, ++, а при последних госпитализациях — атрофический гастрит. Морфологическое исследование АМ у 42 больных атрофическим гастритом выявило ИМ в 11 случаях.
В зависимости от характера изменений АМ пациенты были разделены на следующие группы:
Группа 1 (группа сравнения). Пациенты с неатропным гастритом, ассоциированным с Helicobacter pylori, со степенью заражения +, ++ (n = 30),
Группа 2. Пациенты с атрофическим антральным гастритом без IM (n = 31),
Пациенты с атрофическим антральным гастритом без IM (n = 31),
Группа 3. Атрофический антральный гастрит пациенты с ИМ (n = 11).
Биопсийный материал, полученный при гастроэзофагеальной эндоскопии, залили 10% забуференным формалином (pH: 7.2-7.4), подвергнутые стандартной гистологической обработке (обезвоживание, удаление залитий), были получены парафиновые срезы толщиной 5 мкм. Подготовленные микрошлифы окрашивали гематоксилином и эозином. Гистохимическую идентификацию муцинов, продуцируемых эпителиальными клетками AM, проводили с использованием периодического окрашивания кислотно-шиффовым (PAS) -альциановым синим при pH 2,5. Интенсивность окрашивания муцина оценивали полуколичественным методом в баллах: (+) — слабая; (++) — умеренный; (+++) — высокий. Одновременно мы провели иммуногистохимическую реакцию с использованием маркеров Muc2, Muc5AC и Muc6 («Новокастра»).Тучные клетки определяли с использованием основного коричневого цвета и классифицировали в соответствии с созреванием, степенью грануляции и расположением в слизистой оболочке.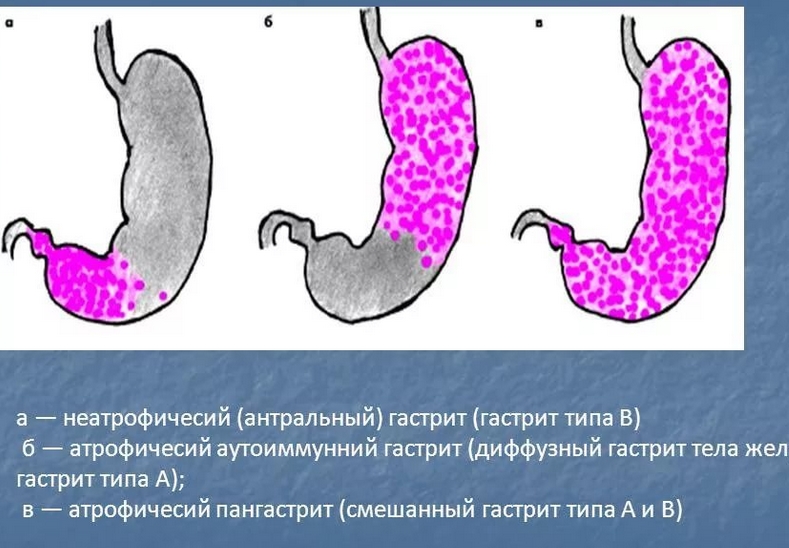 Иммуногистохимия была проведена для оценки интенсивности процессов обновления эпителия слизистой желудка с использованием антител к антигену Кi-67 (MIB-1, «Новокастра»), экспрессируемым во всех фазах клеточного цикла. Экранирование антигена проводили в цитратном буфере (pH 6,0) на кипящей водяной бане в течение 1 часа. Для выявления экспрессии маркеров использовалась система обнаружения полимеров NovoLink (29,30).В качестве хромогена использовали 3,3-диаминобензидинтетрахлорид. Ядра клеток контрастировали гемалом в течение 2 мин. Индекс пролиферации (ядерная метка Кi-67) определяли с помощью 400-кратного увеличения микроскопа как процент положительно окрашенных ядер эпителиальных клеток AM в 10 случайно выбранных полях зрения. Гистологические препараты исследовали и фотографировали с помощью микроскопа Nikon Eclipse E400 с камерой Nikon DS-Fi2 и программным обеспечением NIS-Elements Basic Research. Для объективного исследования строение слизистой оболочки желудка исследовали морфометрически.
Иммуногистохимия была проведена для оценки интенсивности процессов обновления эпителия слизистой желудка с использованием антител к антигену Кi-67 (MIB-1, «Новокастра»), экспрессируемым во всех фазах клеточного цикла. Экранирование антигена проводили в цитратном буфере (pH 6,0) на кипящей водяной бане в течение 1 часа. Для выявления экспрессии маркеров использовалась система обнаружения полимеров NovoLink (29,30).В качестве хромогена использовали 3,3-диаминобензидинтетрахлорид. Ядра клеток контрастировали гемалом в течение 2 мин. Индекс пролиферации (ядерная метка Кi-67) определяли с помощью 400-кратного увеличения микроскопа как процент положительно окрашенных ядер эпителиальных клеток AM в 10 случайно выбранных полях зрения. Гистологические препараты исследовали и фотографировали с помощью микроскопа Nikon Eclipse E400 с камерой Nikon DS-Fi2 и программным обеспечением NIS-Elements Basic Research. Для объективного исследования строение слизистой оболочки желудка исследовали морфометрически. Клетки подсчитывали в 10 F. v., Полевой линзе 90 и окулярной линзе 10, а затем вычисляли абсолютное количество клеток на 1 мм2.
Клетки подсчитывали в 10 F. v., Полевой линзе 90 и окулярной линзе 10, а затем вычисляли абсолютное количество клеток на 1 мм2.
Результаты исследования обработаны статистически. Определялись показатели описательной статистики, нормальность распределения проверялась с помощью критерия Колмогорова-Смирнова. Поскольку распределение данных не соответствовало критериям нормального распределения, при статистической обработке данных использовался непараметрический U-критерий Манна-Уитни. P = 0,05 был принят как критический уровень при проверке статистических гипотез.
Результаты
AM при неатрофическом антральном гастрите (группа 1) характеризовался структурными изменениями, указывающими на развитие хронического катарального поражения. Диффузная воспалительная инфильтрация обнаружена в 67% случаев, поверхностная инфильтрация — в 33%. Поверхностно-фовеолярный эпителий на большей части слизистой был уплощен, умеренно инфильтрирован межэпителиальными лимфоцитами с незначительным содержанием эозинофилов и нейтрофилов. Слизистые клетки демонстрировали низкую степень дистрофии с нерегулярным образованием слизи в клетках.Нейтральное и кислое окрашивание мукополисахаридов на поверхности эпителия выявило в основном небольшое и умеренное количество слизи, расположенной между складками. PAS-положительное окрашивание слизистых клеток занимало от 1/4 до 1/2 площади клеток против 2/3 нормы, что указывало на их низкую функциональную активность.
Слизистые клетки демонстрировали низкую степень дистрофии с нерегулярным образованием слизи в клетках.Нейтральное и кислое окрашивание мукополисахаридов на поверхности эпителия выявило в основном небольшое и умеренное количество слизи, расположенной между складками. PAS-положительное окрашивание слизистых клеток занимало от 1/4 до 1/2 площади клеток против 2/3 нормы, что указывало на их низкую функциональную активность.
В стромальном компартменте AM отек и полные кровеносные сосуды микрососудов были связаны с инфильтрацией высокой плотности клеток. По всей субэпителиальной зоне и собственно слизистой пластине (PMP) наблюдалось повышенное образование сосудов (микрососудистая сеть), большинство сосудов имели расширенный просвет, утолщенную стенку с растянутыми ядрами эндотелиоцитов, некоторые из которых имели феномен осадка красных кровяных телец.
Во всех случаях в воспалительных клеточных инфильтратах преобладали лимфоциты, среди которых были плазматические клетки с разной степенью зрелости. Определено умеренное количество эозинофилов и нейтрофилов. Количество фибробластических клеток имело тенденцию к уменьшению (Таблица I). Такая морфологическая картина с длительным сохранением мононуклеарного инфильтрата с преобладанием воспалительного компонента приводит к накоплению токсинов, повреждающих эпителиальный цитоскелет, с ослаблением межклеточной структуры, что приводит к ограничению функциональных возможностей клеток по качеству и количеству продуцирования слизи. .
Определено умеренное количество эозинофилов и нейтрофилов. Количество фибробластических клеток имело тенденцию к уменьшению (Таблица I). Такая морфологическая картина с длительным сохранением мононуклеарного инфильтрата с преобладанием воспалительного компонента приводит к накоплению токсинов, повреждающих эпителиальный цитоскелет, с ослаблением межклеточной структуры, что приводит к ограничению функциональных возможностей клеток по качеству и количеству продуцирования слизи. .
При атрофических изменениях AM в 98% случаев микробная инвазия Helicobacter pylori отсутствовала. Лимфоидные фолликулы без очищенных зародышевых центров формировались в 16% наблюдений. Очаговая пролиферация соединительной ткани при PMP была обнаружена во всех случаях, при этом волокна коллагена располагались преимущественно между железами, не изменяя их контура. На поверхности эпителия было небольшое количество слизи, содержащей в основном нейтральные мукополисахариды.
Воспалительные и дистрофические изменения в группах больных атрофическим гастритом с кишечной метаплазией и без нее достоверно не различались. В отличие от группы сравнения, в воспалительных инфильтратах в этих группах преобладали лимфоциты, в то время как плазматические клетки были минимальными, а нейтрофилы и эозинофилы были представлены одиночными клетками. При этом наблюдалась умеренная дистрофия как поверхностно-фовеолярных эпителиоцитов, так и слизистых клеток с расширенными ядрами.
В отличие от группы сравнения, в воспалительных инфильтратах в этих группах преобладали лимфоциты, в то время как плазматические клетки были минимальными, а нейтрофилы и эозинофилы были представлены одиночными клетками. При этом наблюдалась умеренная дистрофия как поверхностно-фовеолярных эпителиоцитов, так и слизистых клеток с расширенными ядрами.
Детальное изучение биоптатов AM у детей 2 группы (атрофический гастрит без ИМ) выявило сформированные структурные изменения. Слизистая оболочка характеризовалась уменьшенной высотой поверхностного эпителия, уплощенными эпителиоцитами как в поверхностном, так и в фовеолярном эпителии со смещением ядер в центральных частях клеток и сохранением четких границ клеток.При этом функциональные возможности эпителия остались неизменными, что подтверждалось достаточным синтезом поверхностно-фовеолярного и железистого эпителия соответствующих муцинов.
Базальная мембрана на некоторых участках разрыхлялась, а степень интенсивности ее PAS-положительного окрашивания варьировала от слегка интенсивного (+) до максимально интенсивного (+++).
На общем фоне PAS-положительной секреции, продуцируемой эпителиоцитами поверхностно-фовеолярного эпителия, появление секреции альцианофилов, перекрывающих слизистую оболочку в промежутках между одиночными ямками в 3.3% гистологических препаратов группы 2 привлекли внимание (рис. 1).
Наблюдалось полное уменьшение количества желудочных ямок и тенденция слизистой оболочки к сохранению и поддержанию цитоархитектуры, сопровождаемая образованием углубленных, извилистых и сужающихся (двухкамерных) ямок. Пролиферативная активность поверхностно-фовеолярной области была выше по сравнению с таковой в группе сравнения (p = 0,04) (рис.2), и не было значительного изменения этого параметра по сравнению с группой 3 (p = 0.091).
Плотность инфильтратных клеток в межфовеолярном пространстве в антральном ПМП у детей 2-й группы была достоверно ниже (p = 0,013), чем в группе сравнения (1-я группа). В PMP фибробластные клетки и лимфоциты преобладали над всеми другими клеточными формами, запрограммированная дифференцировка характеризовалась незрелыми фибробластными клетками (p = 0,018) со слабой функцией синтеза белка (Таблица I).
Уменьшение общего количества тучных клеток также было значительным (p = 0,026), при этом количество зрелых форм уменьшалось, что наблюдалось в эпителиальной локализации, хотя небольшое количество незрелых форм также присутствовало вокруг сосудов.Среди зрелых тучных клеток определялись преимущественно частично дегранулированные клетки, расположенные во внеклеточном матриксе.
При атрофических проявлениях в собственной пластинке АМ отмечалось уменьшение количества сосудов микроциркуляции по сравнению с группой 1 (p = 0,027). Сосуды обычно определялись в субэпителиальной зоне и между ямками, а в области желез — единичные. Наблюдаемые сосуды были расширены, без застоя и изменения сосудистой стенки и ядер эндотелиоцитов.
Морфологическое исследование АМ у детей 3-й группы показало нарушение процессов регенерации, сопровождающееся истончением генеративного слоя — уменьшением общего количества желудочных ямок и появлением ямок кишечного типа (рис. 3).
Кроме того, кишечные ямки определялись в виде единичных очаговых пятен в 8 из 11 случаев у 8-летних детей, у которых на 14 нормальных ямок приходилось 1-3 кишечных ямки. В 3 из 11 случаев (у детей старше 13 лет) ямки кишечного типа занимали большую часть слизистой оболочки, а на 10 желудочных ямок приходилось 4-6 кишечных ямок, что свидетельствовало о мультифокальном ИМ.Эпителий ямок содержал очень мало бокаловидных клеток среднего размера и единичные клетки Панета. Просвет большинства клеток был расширен, и определяемый фовеолярный эпителий имел дистрофические признаки и нерегулярное образование слизи в клетках. Гистохимический анализ гистологических препаратов детей 3 группы показал общую уменьшенную зону PAS-положительного окрашивания гранулоцитов и поверхностно-фовеолярных слизистых клеток со сниженной интенсивностью по сравнению с группой 1 (p = 0,039) и группой 2 (p = 0). .048). Немногочисленные бокаловидные экзокриноциты метапластического эпителия содержали преимущественно PAS-положительную секрецию, в некоторых из них определялись кислые муцины. При наличии таких характеристик наблюдались более выраженные структурные изменения как в самом эпителиальном слое, так и в ПМП в виде деформированных ямок с уплощенным эпителием и апикально расположенными ядрами эпителиоцитов.
Наблюдаемая PAS-положительная однородность в участках цитоплазмы всех типов эпителия, включая метапластический (PAS-положительная секреция бокаловидных клеток), является положительным признаком, поскольку свидетельствует о сохранении функциональных свойств, характерных для интактного поверхностно-фовеолярного эпителия. .
Изучение пролиферативной активности поверхностно-фовеолярного эпителия в очагах ИМ показало, что выявленный уровень пролиферации достоверно выше, чем в группе сравнения (p = 0,019). Сравнение экспрессии Ki-67 в неметапластическом и метапластическом эпителии желудка в пределах одной биопсии не показало значимых изменений (p = 0,071).
Морфометрическое исследование биоптатов AM у пациентов 3-й группы (таблица I) выявило значительно более низкие показатели плотности инфильтратных клеток по сравнению с таковыми в 1-й и 2-й группе (p = 0.016 и p = 0,035 соответственно). Особенностью клеточного состава AM при наличии участков IM было повышенное количество фибробластных клеток, в большей степени за счет незрелых форм (p = 0,014). Количество зрелых фибробластов было значительно увеличено по сравнению только с группой сравнения (p = 0,032). В межфовеолярном пространстве слизистой оболочки наблюдалось увеличение количества фиброцитов по сравнению с группой сравнения (p = 0,027), а также группой 2 (p = 0,034). Следует отметить, что локализованные параэпителиально фибробласты и фиброциты определялись поодиночке, поэтому их влияние на сохранение структуры базальной мембраны эпителия ямок и желез оказалось минимальным.Также наблюдалось отсутствие взаимодействия макрофагов и фибробластов и значительное снижение количества макрофагов при AM у пациентов с атрофическим гастритом с IM по сравнению с группой сравнения (p = 0,019) и группой 1 (p = 0,028), что указывало на их недостаточная продукция компонентов внеклеточного матрикса. Отдельно определяли клетки с литическим действием в виде эозинофилов и нейтрофилов.
Анализ популяции тучных клеток показал достоверное снижение общего количества тучных клеток в собственной пластинке AM у детей 2 группы (p = 0.038). Более того, количество максимально дегранулированных и деградирующих форм тучных клеток было минимальным (8,5%), а отсутствие тех, которые расположены в параэпители, указывало на их недостаточную функциональную активность в продуцировании компонентов базальной мембраны, в частности, протеогликана гепаринсульфата.
Обсуждение
Атрофический антральный гастрит у детей характеризовался не только изменением цитоархитектуры слизистой оболочки (уменьшение объема ямок и желез), но и уменьшением количества функционально зрелых форм клеток, ответственных за выработку внеклеточного матрикса. компонентов и базальных мембран, отсутствие которых в параэпителиальной локализации приводит к изменению специфических свойств базальных мембран и, как следствие, снижению экологической устойчивости эпителия.Появление эпителиальных зон с нехарактерными признаками: синтез сульфомуцинов и смещение компартмента пролиферации в зону дна желез при атрофическом гастрите может указывать на дальнейшее возможное появление очагов метапластической трансформации именно в этих зонах. При атрофическом гастрите с ИМ происходит прогрессирование нарушений межклеточных и тканеподобных взаимодействий при АМ. Другие выявленные условия в среде эпителиоцитов, по-видимому, вызывают дальнейший рост изменений в алгоритме межклеточного существования, переключая синтетический потенциал клетки на производство белков, нехарактерных для этого типа эпителия, что в конечном итоге приводит к формированию фенотипа клетки. дифференцируются в другом направлении, усиливая образование кишечной метаплазии и меняя ее очаговый характер на мультифокальный.
Заключение
Морфологические изменения AM, прослеженные в течение нескольких лет у одних и тех же пациентов в детском и подростковом возрасте, позволяют сделать вывод о том, что наличие часто рецидивирующего воспалительного процесса может приводить к стойким структурным изменениям до наступления атрофии. Однако увеличение общего количества фибробластных клеток с преобладанием незрелых форм и адекватное состояние микрососудов свидетельствует о необратимом атрофическом процессе в детском возрасте.
Этика
Одобрение комитета по этике: Исследование было одобрено Комитетом по этике нашего научно-исследовательского института (номер одобрения: 2007/28). Информированное согласие: форма согласия была заполнена всеми участниками.
Рецензирование: Проведено внешнее рецензирование.
Авторский вклад
Концепция: Наталья Юрьевна Широкова, Дизайн: Диана Анатольевна Давыдова, Сбор или обработка данных: Наталья Юрьевна Орлинская, Анализ или интерпретация: Наталья Юрьевна Широкова, Диана Анатольевна Давыдова, Литература: Наталья Анатольевна Давыдова. Наталья Юрьевна Широкова.
Конфликт интересов : Авторы не заявляли о конфликте интересов.
Раскрытие финансовой информации: Авторы заявили, что это исследование не получало финансовой поддержки.
Гастрит: симптомы и лечение
Содержание
В этой статье мы рассмотрим:
Вы можете щелкнуть любую из приведенных выше ссылок, чтобы перейти к интересующему вас разделу.
Что такое гастрит?Гастрит — это воспаление и эрозия слизистой оболочки желудка, вызванная различными причинами, такими как бактериальная инфекция (вызванная бактериями Helicobacter pylori), регулярное употребление определенных обезболивающих, употребление слишком большого количества алкоголя, регулярное употребление очень острой пищи и т. Д. .
Гастрит обычно протекает в легкой форме и проходит без какого-либо лечения. Обычно достаточно некоторых изменений в питании и образе жизни с помощью безрецептурных антацидных препаратов.
Однако тяжелый или рецидивирующий гастрит может быть проблемой и требует немедленного лечения. Если его не лечить, это может привести к язве желудка и анемии.
Как возникает гастрит? Пища, которую мы едим, проходит по пищеводу в желудок. В желудке вырабатывается кислота, которая необходима для переваривания пищи и уничтожения микробов.Пища смешивается с кислотой в желудке, а затем попадает в первую часть тонкой кишки.
Поскольку кислота является разъедающей, некоторые клетки внутренней оболочки желудка образуют слизь как естественный барьер для защиты оболочки желудка и первой части тонкой кишки. В нормальных условиях существует идеальный баланс между количеством вырабатываемой кислоты и количеством слизи, которая защищает слизистую оболочку желудка.
Гастрит возникает, когда существует дисбаланс между кислотой и производимой слизью, и кислота успевает разрушить и повредить слизистую оболочку желудка.
Дисбаланс может возникать по многим причинам, таким как бактериальная инфекция, особенно вызванная бактериями Helicobacter pylori, чрезмерное употребление алкоголя и курение, употребление очень острой пищи и т. Д.
Иногда гастрит также может быть вызван аутоиммунной реакцией, то есть когда иммунная система организма вместо защиты организма по ошибке атакует собственные клетки и ткани организма, в данном случае слизистую оболочку желудка, и вызывает гастрит. Это особенно часто встречается у людей с аутоиммунным заболеванием, таким как заболевание щитовидной железы Хашимото или диабет 1 типа.
В зависимости от различных причин существуют различные типы гастрита, такие как:
- Острый гастрит : возникает при воспалении слизистой оболочки желудка. Это происходит из-за чрезмерного употребления нестероидных противовоспалительных (НПВП) препаратов, злоупотребления алкоголем, кортикостероидами, химиотерапии, инфаркта миокарда и даже стресса. Больной при остром гастрите может жаловаться на несварение желудка и раздражение желудка. В более серьезных случаях может произойти отмирание тканей или некроз желудочных желез.
- Хронический гастрит : возникает, когда слизистая оболочка желудка воспаляется повторно или в течение длительного периода времени. При хроническом гастрите слизистая оболочка желудка разрушается. Симптомы хронического гастрита включают боль в верхней части живота, вздутие живота, рвоту, потерю аппетита и несварение желудка. Существуют разные типы хронического гастрита:
-
- Хронический гастрит типа A вызывается умирающими клетками желудка и может повышать риск рака, анемии и дефицита витаминов.
- Хронический гастрит типа B вызывается бактериями Helicobacter pylori и является наиболее распространенным из трех.
- Хронический гастрит типа C вызывается химическими раздражителями, такими как противовоспалительные препараты, алкоголь или желчь, и может привести к эрозии слизистой оболочки желудка.
- Атрофический гастрит : это подтип хронического гастрита. В этом состоянии происходит отмирание желудочных желез, что останавливает производство основных химических веществ, таких как соляная кислота и пепсин, которые помогают в переваривании пищи.Это состояние может привести к дефициту витамина B12 и железа.
- Антральный гастрит : Антральный гастрит может быть вызван вирусом, бактериями, травмой желудка или эрозивными препаратами. Пациенты, страдающие этим заболеванием, жалуются на несварение желудка и чувство жжения, вздутие живота, метеоризм и изменение цвета стула. Этот тип гастрита возникает в нижней части желудка и очень часто встречается у пожилых людей.
- Эрозивный гастрит : менее распространенная форма гастрита, это состояние приводит к образованию язв и кровотечению в слизистой оболочке желудка вместо воспаления.Эрозивный гастрит возникает из-за употребления определенных лекарств, таких как стероиды, или из-за заболеваний, таких как болезнь Крона, инфекций, вызванных бактериями, такими как кишечная палочка, и пищевой аллергией. Чтобы диагностировать эту форму гастрита, врачу, возможно, придется сделать рентген желудка.
- Аутоиммунный гастрит : Это происходит, когда иммунная система организма вместо защиты организма по ошибке атакует собственные клетки и ткани организма, в данном случае слизистую оболочку желудка, и вызывает гастрит.Это особенно часто встречается у людей с аутоиммунным заболеванием, таким как заболевание щитовидной железы Хашимото или диабет 1 типа. Основными симптомами аутоиммунного гастрита являются тошнота, рвота, чувство «переполнения» в верхней части живота после еды и / или боль в животе. ; Это состояние также может привести к более серьезным осложнениям, таким как дефицит фолиевой кислоты, железа и / или B12 и рак желудка.
- Алкогольный гастрит : вызывается чрезмерным употреблением алкоголя, который может ограничивать способность желудка вырабатывать кислоты, что приводит к воспалению слизистой оболочки желудка.
- Дуоденит : Это состояние возникает, когда воспаление возникает в первом отделе тонкой кишки. Основными причинами этого состояния являются бактерии Helicobacter pylori и некоторые лекарства, такие как ибупрофен. Пациенты, страдающие дуоденитом, жалуются на боли в животе, вздутие живота, обесцвечивание стула и тошноту.
Некоторые люди более подвержены гастриту, чем другие. В их число входят:
- человека, злоупотребляющего алкоголем
- человека, страдающего любой бактериальной инфекцией, такой как Helicobacter pylori
- человека, проходящего курс химиотерапии
- человека, принимающего добавки железа и калия
- человека, принимающего нестероидные противовоспалительные препараты
- человек, принимающих стероиды
- пожилых людей, у которых истончение слизистой оболочки желудка из-за старения
- человек, страдающих высоким уровнем стресса
К причинам гастрита относятся:
- Бактериальная инфекция, например, заражение Helicobacter pylori.
- Регулярное использование обезболивающих, которые могут разрушить защитную оболочку желудка.
- Старение: у пожилых людей слизистая оболочка желудка с возрастом истончается, а пожилые люди также страдают аутоиммунным заболеванием.
- Чрезмерное употребление алкоголя, которое может раздражать слизистую оболочку желудка,
- Сильный стресс может вызвать острый гастрит.
- Вирусные инфекции, такие как вирус простого герпеса (наблюдается у людей с низким уровнем иммунитета)
- грибковые инфекции
- Аллергические реакции
- Определенные пищевые отравления
- Аутоиммунная реакция, т.е.е., когда иммунная система по ошибке атакует собственные клетки и ткани организма, в данном случае слизистую оболочку желудка. (Это распространено среди пациентов, страдающих аутоиммунными заболеваниями, такими как заболевание щитовидной железы Хашимото или диабет 1 типа.)
- Стрессовое событие, такое как тяжелая травма или критическое заболевание, или серьезная операция, которая может привести к снижению притока крови к желудок
Симптомы гастрита включают:
- жгучую боль или боль в верхней части живота непосредственно перед едой
- тошноту
- рвоту
- потеря аппетита
- боль в животе и вздутие живота
- непрерывная икота
- рвота с кровью
- потеря аппетита, быстрое чувство сытости и, возможно, изменение веса
- икота и отрыжка
- изменения в испражнениях и появление стула, например, более темный стул или стул кровавого цвета
Если вы Наблюдать за любыми симптомами гастрита вы можете у терапевта.Он спросит вас о ваших симптомах, истории болезни и предыдущем диагнозе и лечении гастрита, употреблении алкоголя, а также о том, регулярно ли вы принимаете какие-либо лекарства.
Он также может порекомендовать сделать анализ дыхания, крови или кала на наличие бактерий Helicobacter pylori.
Он также может попросить вас пройти эндоскопию, чтобы осмотреть пищевод и желудок и проверить, нет ли воспалений. Если он обнаружит что-нибудь необычное, он может взять небольшой образец слизистой оболочки вашего желудка для биопсии.
Каковы осложнения гастрита?Осложнения гастрита включают:
- Анемию, которая может возникнуть в результате хронического кровотечения из-за эрозивного гастрита
- Атрофический гастрит, который возникает из-за потери как слизистой оболочки желудка, так и желез
- Язвы желудка или пептической язвы, образующиеся в слизистой оболочке желудка и двенадцатиперстной кишки
- Новообразования в слизистой оболочке желудка, которые могут быть доброкачественными или злокачественными. Если гастрит вызван бактериями Helicobacter pylori, это также увеличивает риск рака желудка.
Первая линия лечения, в зависимости от тяжести и продолжительности ваших симптомов, — это различные типы и комбинации лекарств. Врач также внесет изменения в рацион и образ жизни.
Коллагеновый дуоденит у пациента с коллагенозным колитом: …: Официальный журнал Американского колледжа гастроэнтерологии
Тезисы: КЛИНИЧЕСКИЕ ВИГНЕТТЫ / ОТЧЕТЫ О ПРАКТИКАХ ЖЕЛУДКА
Ким, Юн Цзюй MD 1 ; Satapathy, Sanjaya MD 2 ; Икбал, Шахзад, MD 2 ; Cerulli, Maurice MD 2
Информация об авторе1.Отделение внутренней медицины, Еврейский медицинский центр Лонг-Айленда, Нью-Гайд-парк, штат Нью-Йорк; 2. Отделение гастроэнтерологии, Еврейский медицинский центр Университета Норт-Шор — Лонг-Айленд, Нью-Гайд-парк, штат Нью-Йорк.
Цель: Женщина 55 лет с перемежающейся диареей в течение 6 месяцев поступила с ухудшением симптомов в течение 1 недели, связанным с тошнотой и рвотой. Она сообщила о многочисленных (> 10) некровавых, слизистых жидких испражнениях и описала потерю веса на 12 фунтов за 2 недели до госпитализации.Количество лейкоцитов 8 200 / мкл. Гемограмма показала 66% нейтрофилов, 23% лимфоцитов, 10% моноцитов, 0,4% эозинофилов и 0,5% базофилов, 0,1% незрелых гранулоцитов. Исследования кала на инфекционную этиологию без особенностей. Исследование целиакии показало нормальный уровень трансглутаминазы в тканях. Первоначально пациентка эмпирически лечилась антибиотиками (метронидазол), противовоспалительным средством (Асакол®), имодиумом® и ИПП без каких-либо преимуществ. При эзофагогастродуоденоскопии выявлены признаки гастрита, выраженная атрофия двенадцатиперстной кишки с гребешком, при колоноскопии колит с эрозивно-язвенными поражениями.Гистопатологическое исследование показало реактивный гастрит без признаков Helicobacter pylori , диффузный обширный дуоденит вдоль заметно притупленной структуры ворсинок, в то время как слизистая оболочка толстой кишки показала диффузные воспалительные изменения с более обширными воспалительными изменениями в прямой кишке. Кроме того, как в двенадцатиперстной кишке, так и во всем образце биопсии толстой кишки были отмечены плотные субэпителиальные отложения коллагеновых волокон, что указывает на коллагеновый энтероколит. Ее лечили будесонидом в дозе 9 мг / день вместе с клизмой с мезаламином, что привело к значительному снижению частоты диареи и диареи, и ее выписали из больницы для последующего наблюдения в амбулаторных условиях.Коллагенозный дуоденит — заболевание редкое. Коллагенозный колит и коллагенозный дуоденит представляют собой спектр проявлений одного заболевания.
© Американский колледж гастроэнтерологии 2010. Все права защищены.Обучение по МКБ-10: Кодирование расстройств пищеварения
В МКБ-10 представлены категории язвы желудка (K25), язвы двенадцатиперстной кишки (K26), язвенной болезни с неустановленным участком (K27) и язвы желудка (K28), очень похожие на эквивалентные категории. в МКБ-9. В обеих системах указаны конкретные коды для острых, хронических, неуказанных как острых или хронических (применяется только к язвам без осложнений), а также с кровотечением и / или перфорацией и без них.
Различие в кодировании язв заключается в необходимости дополнительной пятой цифры на всех кодах язв в МКБ-9, чтобы обозначить, возникла ли язва с обструкцией или без нее. Это больше не считается осью кодирования язв желудочно-кишечного тракта в МКБ-10, и никакие описания кодов не обеспечивают специфичности в отношении обструкции.
Как и в МКБ-9, заявление о «гастродуоденальной язве», которое не определено иным образом, должно кодироваться как пептическая язва, локализация не указана. Документация, в которой указывается только «язва желудочно-кишечного тракта» или эрозия, кодируется как язва желудочно-кишечного тракта.Обе системы также включают маргинальную, язвенную болезнь и язву анастомоза, например гастроеюнальную.
Гастрит и дуоденит
Коды гастрита и дуоденита в МКБ-10 также включают полное описание кода как без кровотечения или с кровотечением. В МКБ-9 требуется добавить пятую цифру, чтобы указать наличие и отсутствие кровотечения.
Прочтите: Задержка по МКБ-10 будет стоить практике больше денег
В МКБ-10 для кодирования определенных типов гастрита и дуоденита предусмотрены следующие подкатегории:
K29.0: Острый гастрит
K29.2: Алкогольный гастрит
K29.3: Хронический поверхностный гастрит
K29.4: Хронический атрофический гастрит
K29.5: U хронический антральный и хронический фундальный
K29.6: Другой гастрит — включает гигантский гипертрофический, гранулематозный и болезнь Менетрие
K29.7: Гастрит неуточненный
K29.8: Дуоденит
K29.9: Гастродуоденит неуточненный
МКБ-9 предоставляет подкатегории для гипертрофии слизистой оболочки желудка и эозинофильного гастрита и одну объединенную подкатегорию только для неуточненного гастрита и гастродуоденита. В МКБ-9 нет положений о хронических поверхностных типах. Алфавитный указатель указывает на 535,1x атрофический гастрит для хронических случаев, как фолликулярных, так и железистых, и на 535,4x другие уточненные гастриты для поверхностных случаев.В МКБ-10 гипертрофия слизистой оболочки желудка кодируется как другой гастрит, в то время как эозинофильный гастрит кодируется как K52.81, эозинофильный гастрит или гастроэнтерит в совершенно другом разделе, посвященном неинфекционному энтериту и колиту.
Далее: [Диаграмма] Кодирование язв желудка по МКБ-10
Далее: Язвенный колит
Язвенный колит
Коды язвенного колита значительно расширились в МКБ-10.Все коды язвенного колита теперь представляют собой комбинированные коды, которые требуют выбора кода, который указывает тип колита вместе с связанным с ним осложнением. Например: K51.012, код язвенного (хронического) панколита с кишечной непроходимостью.
Несмотря на то, что в проекте МКБ-10 нет конкретных указаний по главе 11 «Заболевания пищеварительной системы», было бы целесообразно следовать рекомендациям по комбинированным кодам при сообщении о язвенном колите. Множественное кодирование не следует использовать, если система классификации предоставляет комбинированный код, который четко идентифицирует все элементы, задокументированные в диагностике.Когда в комбинированном коде отсутствует необходимая специфичность для описания проявления или осложнения, следует использовать дополнительный код.
Также обратите внимание: в МКБ-9 предусмотрены отдельные подкатегории язвенного (хронического) энтероколита (556,0), язвенного (хронического) илеоколита (556,1) и универсального язвенного (хронического) колита.


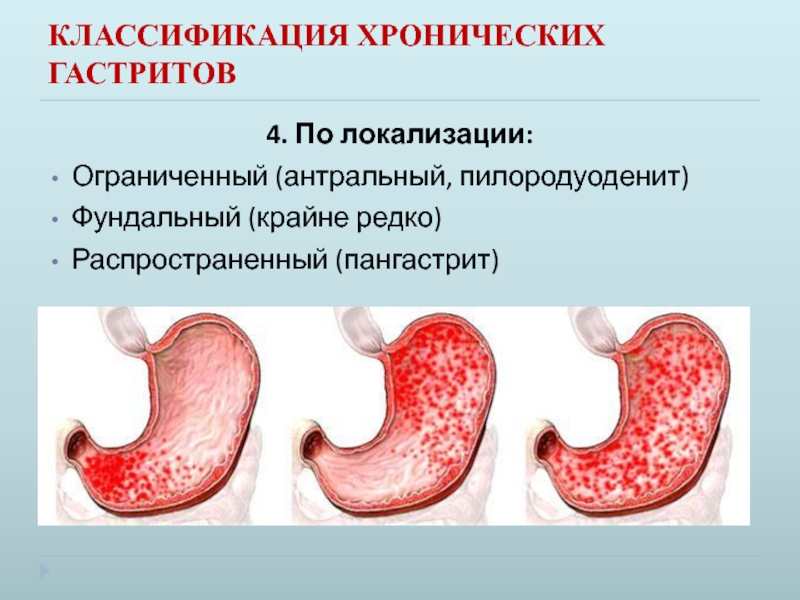
 Язвенную болезнь провоцирует чрезмерное употребление обезболивающих препаратов (НПВП), и гастрит, вызванный H. pylori. Трудно сказать, где заканчивается гастрит, особенно с эрозими, и начинается язвенная болезнь. Видимо, это разные формы одного процесса.
Язвенную болезнь провоцирует чрезмерное употребление обезболивающих препаратов (НПВП), и гастрит, вызванный H. pylori. Трудно сказать, где заканчивается гастрит, особенно с эрозими, и начинается язвенная болезнь. Видимо, это разные формы одного процесса. Чаще всего возникает вследствие острой (как описано выше) или хронической кровопотери, например, при множественных повторяющийся эрозиях желудка. Исследования показывают, что гастрит, ассоциированный с H. pylori, и аутоиммунный гастрит могут влиять на усваивание организмом железа и витамина В12 из пищи, что также может вызывать анемию.
Чаще всего возникает вследствие острой (как описано выше) или хронической кровопотери, например, при множественных повторяющийся эрозиях желудка. Исследования показывают, что гастрит, ассоциированный с H. pylori, и аутоиммунный гастрит могут влиять на усваивание организмом железа и витамина В12 из пищи, что также может вызывать анемию.
 Алкоголь чаще всего провоцирует острый гастрит.
Алкоголь чаще всего провоцирует острый гастрит. Он чаще встречается у людей с другими аутоиммунными расстройствами, включая болезнь Хашимото и диабет 1 типа. Аутоиммунный гастрит также может быть связан с дефицитом витамина B12.
Он чаще встречается у людей с другими аутоиммунными расстройствами, включая болезнь Хашимото и диабет 1 типа. Аутоиммунный гастрит также может быть связан с дефицитом витамина B12. Очаговые и глубокие изменения развиваются из-за снижения работоспособности слизистых желез, истончения защитного слоя, в большинстве случаев это следствие воздействия H.pylori.
Очаговые и глубокие изменения развиваются из-за снижения работоспособности слизистых желез, истончения защитного слоя, в большинстве случаев это следствие воздействия H.pylori. Для закрепления лечебного эффекта может применяться постоперационная радиотерапия, направленная на предупреждение рецидива и метастазирования.
Для закрепления лечебного эффекта может применяться постоперационная радиотерапия, направленная на предупреждение рецидива и метастазирования.
 Условия проживания в палатах стационара соответствуют гостиничному классу люкс.
Условия проживания в палатах стационара соответствуют гостиничному классу люкс.
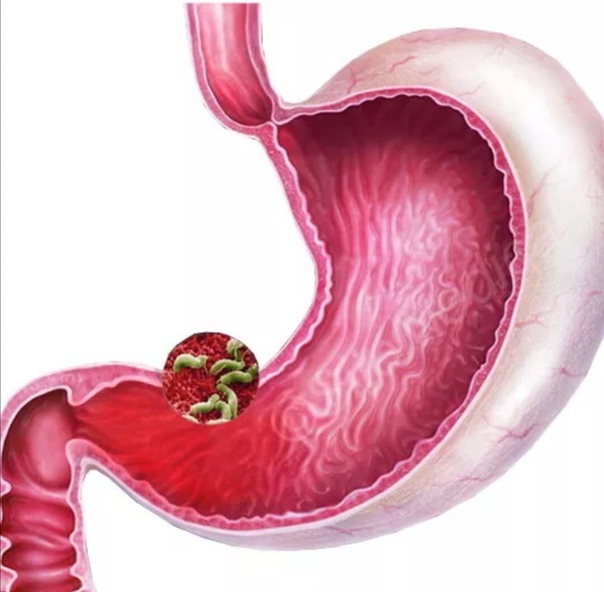 В Израиле антибиотикотерапия от хеликобактерной инфекции позволяет полностью избавиться от инфекции более чем в 95% случаях, что является самым высоким показателем в мире!
В Израиле антибиотикотерапия от хеликобактерной инфекции позволяет полностью избавиться от инфекции более чем в 95% случаях, что является самым высоким показателем в мире!

 Забор образца ткани выполняется с помощью специального инструмента. Микроскопическое исследование полученных образцов показывает атрофию и метаплазию клеток. Если пациенту ранее делалась биопсия, то имеющиеся стекла биопсии в Израиле отправляются на ревизию.
Забор образца ткани выполняется с помощью специального инструмента. Микроскопическое исследование полученных образцов показывает атрофию и метаплазию клеток. Если пациенту ранее делалась биопсия, то имеющиеся стекла биопсии в Израиле отправляются на ревизию.