Лечение артроза тазобедренного, плечевого, коленного сустава, лечение коксартроза и спондилоартроза
Артроз является достаточно частым заболеванием суставов, которое диагностируется как у молодых, так и у пожилых людей. Конечно, с возрастом риск развития дегенеративных изменений резко увеличивается. Разрушение хряща начинается постепенно и нарастает с деструкцией капсулы, синовиальной оболочки, связок и костей.
Ранняя диагностика способствует своевременному купированию патологического процесса, предупреждению развития осложнений, снижению подвижности и качества жизни. Немедленно обратиться к опытному врачу следует при следующих симптомах:
- болезненность, появляющаяся с определенной регулярностью;
- скованность движений;
- ночные боли ноющего характера;
- припухлость над суставом;
- изменение формы.
На Дальнем Востоке диагностировать артроз коленного сустава на ранней стадии развития и эффективно препятствовать его дальнейшему прогрессированию лучше всего в клинике Южно‐Сахалинска «МареМед».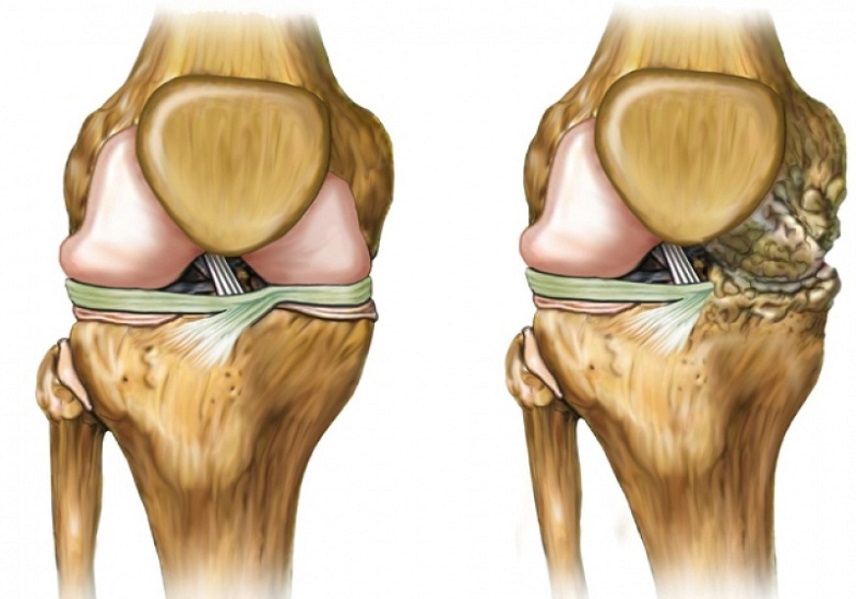
Цены
| Прием ревматолога первичный | 1600,00 |
| Прием ревматолога после прохождения МРТ в нашем Центре | 1 500,00 |
| Прием ревматолога повторный | 1 300,00 |
Какой врач лечит артроз?
Диагностикой и лечением артроза плечевого сустава, колена или позвонков поясничного отдела занимается врач‐ортопед. Однако, данное заболевание требует комплексного подхода, иначе результат будет недолговечным, а тактика лечения может причинить большой вред другим органам и системам. В клинике «МареМед» процессом эффективного и безопасного лечения артроза занимаются такие специалисты:
Попасть на прием в ведущий медицинский центр Дальнего Востока можно, предварительно записавшись по телефонам, указанным на официальном сайте. Благодаря предварительной записи, каждый клиент центра приобретает комфортный и продуктивный прием у врача без очередей и напрасной траты времени.
Благодаря предварительной записи, каждый клиент центра приобретает комфортный и продуктивный прием у врача без очередей и напрасной траты времени.
Техническое обеспечение для качественной диагностики
Лечение артроза может быть полноценным и целенаправленным только после ряда обследований, которые необходимы для тщательного определения масштаба распространенности дегенеративных изменений, степени повреждения суставной поверхности и других элементов.
Медицинский многопрофильный центр «МареМед» имеет современное, высококачественное техническое обеспечение, которое позволяет выявить заболевание на самой ранней стадии развития, когда еще практически отсутствует клиническая картина.
Наша клиника в полной мере располагает следующими методами и средствами для диагностики:
- магнитно‐резонансная томография;
- рентгенография;
- функциональные методы исследования.
Только на основании результатов лучевого исследования, консультаций врачей смежных специальностей, профильный специалист выставляет окончательный диагноз.
Магнитно‐резонансная томография
Исследование МРТ дает послойное ультрачеткое изображение определенного участка человеческого организма, что позволяет врачу рентгенологу определить вид патологии и степень ее распространенности. Лечение коксартроза тазобедренного сустава с поражением связок и костных фрагментов будет считаться оптимальным только после проведения МРТ.
В «МареМед» установлен самый удачный вариант томографа Philips Achieva 1.5Tesla. Основными исследовательскими достоинствами инновационного оборудования можно назвать следующие:
- полный спектр клинических исследований человеческого организма;
- полномерное программное обеспечение;
- гарантия четкого изображения, что предоставляет максимальную информативность;
- полная безопасность.
Описание МРТ исследования в клинике «МареМед» выполняют ведущие рентгенологи Дальнего Востока, что является гарантией точности результатов и, соответственно, правильности выбора лечебных мероприятий.
Рентгенография
- широкий диапазон диагностических возможностей;
- минимальное облучение;
- поддержание разных вариаций косых проекций;
- значительный диапазон вертикального перемещения U‐дуги;
Четкие снимки позволяют определить сужение суставной щели, образование остеофитов, например, при спондилоартрозе.
Физиотерапия
Мы активно используем инновационное оборудование для физиотерапевтического лечения. Только у нас можно пройти курс высокоэффективной и безопасной физиотерапии, не имеющей аналогов на территории Дальнего Востока. Лечение коксартроза прекрасно дополнят следующие методы:
- миостимуляция обеспечивает эффективное устранение боли мышечного или костного происхождения;
- ударно‐волновая терапия стимулирует процессы регенерации костно‐суставной системы;
- магнитотерапия оказывает противовоспалительное действие, улучшающее микроциркуляцию крови и обменных процессов в тканях.

Артроз 1 степени коленного сустава
Причины гонартроза
Специфика анатомии коленного сустава и постоянные перегрузки, приходящиеся на него, определяют предрасположенность к артрозу. Группа риска по возникновению заболевания достаточно обширна. Это объясняется разнообразием факторов, приводящих к повреждению хряща и развитию артроза коленного сустава первой степени
Среди них выделяют следующие:
- возрастные изменения в организме;
- нарушение обмена веществ;
- чрезмерные физические нагрузки и травмы;
- заболевания эндокринной системы;
- аутоиммунные заболевания;
- генетическая предрасположенность;
- врождённые патологии;
- ожирение.

Гонартроз, возникший в здоровых суставах только как следствие возрастных изменений, называют первичным. Во всех остальных случаях (сопутствующие заболевания, спортивные или бытовые травмы, дефекты развития, избыточный вес) артроз считается вторичным. Травмирование обычно приводит к
Степени тяжести гонартроза
В течении болезни выделяют три степени тяжести. Для 1 стадии артроза коленного сустава характерна слабовыраженная симптоматика. В этот период пациент может испытывать незначительную болезненность в области колена после длительных физических перегрузок. После уменьшения нагрузки на сустав болезненность исчезает. Обычно этому не придаётся значение, и человек пропускает начало болезни. Без соответствующего лечения артроз переходит в следующую стадию.
На поздних этапах боли становятся ярко выраженными, не исчезают после отдыха, в суставе появляются хруст, отёчность, скованность. Больной не может двигать поражённой ногой в полном объёме, что ведёт к ухудшению качества жизни, потере работоспособности. В тяжёлых случаях передвижение без посторонней помощи становится невозможным. Отсутствие профессионального и грамотно подобранного медикаментозного лечения приводит к инвалидности.
Больной не может двигать поражённой ногой в полном объёме, что ведёт к ухудшению качества жизни, потере работоспособности. В тяжёлых случаях передвижение без посторонней помощи становится невозможным. Отсутствие профессионального и грамотно подобранного медикаментозного лечения приводит к инвалидности.
Заключение
Начальные стадии гонартроза считаются относительно лёгкими. Своевременное лечение болезни может остановить её прогрессирование и продлить стадию ремиссии на многие годы. При
Замена коленного сустава без операции возможна. CartiLife.
Самые травма-опасные и чаще воспаляющиеся суставы в нашем теле – это коленные суставы.
Они несут на себе мощную нагрузку нашего тела, не важно, спортсмен человек, нагружающий колени прыжками, или обычный человек, ведущий не сильно активный образ жизни. Колени могут заболеть у всех.
ТОП 3 причины возникновения болей в коленных суставах:
I. ТРАВМА:
защемление, разрыв связок или мениска, растяжение связок, отрыв заднего рога мениска и другие травмы. Любой возраст.
II. АРТРИТ:
воспаление тканей сустава, не хряща. Но при хронической форме одно из последствий – разрушение хряща. Любой возраст.
III. АРТРОЗ:
гонартроз, деформирующий остеоартроз, все это формы артроза коленного сустава. То самое истончение хрящевой ткани, покрывающей кости и защищающей их от трения и разрушения.
С травмой колена все понятно, ее может получить любой человек в любом возрасте. Но запускать лечение травмы нельзя. Если не убрать повреждения, не пройти лечение, затяжная травма также может привести к разрушению хряща. Травму могут лечить оперативно, лекарственно, всегда с запретом на физические нагрузки на длительный срок.
Травму могут лечить оперативно, лекарственно, всегда с запретом на физические нагрузки на длительный срок.
Артрит коленного сустава – одно из самых сложно излечимых заболеваний. Артрит может быть ревматоидным, часто наследственным, это может быть подагра, он может быть следствием болезни Бехтерева, даже псориаза. Данный диагноз подтверждается обычно у 5-10 % пациентов с болями в коленях. Лечится только медикаментозно, как правило, прием лекарств на постоянной основе для сдерживания развития болезни и снятия боли.
Артроз коленного сустава– самое часто встречающееся заболевание у пациентов с больными суставами коленей. Это то самое разрушение межсуставного хряща, который защищает кости от трения при любой нагрузке на сустав. Когда хрящ истончается в результате воспаления и кости начинают в некоторых местах соприкасаться, возникает сильная боль. Артрозу подвержены люди чаще после 40 лет. Причины артроза коленного сустава – это травмы коленей, хронический артрит, врожденная дисплазия тканей, гормональные нарушения, избыточный вес.
Как видно на среднем изображении, артроз коленного сустава – это повреждённый гиалиновый хрящ.
Существует 4 степени глубины повреждения хряща:
1 степень – это размягчение поверхностного слоя хряща. Хрящ становится рыхлым и неэластичным.
2 степень – расслоение хрящевой ткани, эрозия. Простыми словами: хрящ разъедается воспалением, рвется.
3 степень – отслойка и повреждение хрящевой ткани, доходящее до кости, но не затрагивающее костную ткань. Происходит обнажение кости, иногда с одной стороны сустава, иногда полностью.
4 степень – разрушение хряща, доходящее до кости с повреждением костной ткани.
На фото мы видим артроз 4 степени, когда хрящевой ткани практически нет. При такой степени, человек не может ходить и оказывается в инвалидном кресле. Лечение артроза коленного сустава четвертой стадии – это всегда замена коленного сустава, эндопротезирование.
как лечить артроз коленного сустава 1 степени
как лечить артроз коленного сустава 1 степеникак лечить артроз коленного сустава 1 степени
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое как лечить артроз коленного сустава 1 степени?
Articulat выпускается в строгом соответствии с государственными стандартами. Сырье тщательно отбирается, готовый продукт проверяется. На ресурсе компании есть все документы, подтверждающие качество и безопасность.
Сырье тщательно отбирается, готовый продукт проверяется. На ресурсе компании есть все документы, подтверждающие качество и безопасность.
Эффект от применения как лечить артроз коленного сустава 1 степени
На тренировки я себе плечо и травмировал, эту мазь купил потому что плечо не проходило, а уже месяц прошел, но как начал использовать это средство, так уже к концу недели плечо почти перестало болеть, а ещё через неделю боли вообще уже не было, крутейшее средство, эффект даёт такой как надо, рад что вообще правильное средство купил и удивляет что так дёшево.
Мнение специалиста
Сломала ногу и очень долго лежала в больнице на растяжках, врач сказал, что ходить буду, но с периодическими болями придётся свыкнуться. Правда, терпеть было невыносимо, каждый шаг как испытание. Для восстановления тканей купила артикулат гель. Боли сократились сразу. Надеюсь, скоро совсем уйдут.
Как заказать
Для того чтобы оформить заказ как лечить артроз коленного сустава 1 степени необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Юля
Articulat восстанавливает хрящевую ткань, питает проблемную область витаминами и микроэлементами, а также отводит воду. Фито-комплекс способствует усвоению организмом полезных веществ и выводит токсические компоненты из внутренних органов.
Маша
ARTICULAT® — ЭТО: Комплексное устранение заболевания, лечебное воздействие на пораженные ткани, мгновенное обезболивание, прямое воздействие на источник боли, регенерация поврежденных тканей, профилактика суставных и костных заболеваний
Где купить как лечить артроз коленного сустава 1 степени? Сломала ногу и очень долго лежала в больнице на растяжках, врач сказал, что ходить буду, но с периодическими болями придётся свыкнуться. Правда, терпеть было невыносимо, каждый шаг как испытание. Для восстановления тканей купила артикулат гель. Боли сократились сразу. Надеюсь, скоро совсем уйдут.
Для восстановления тканей купила артикулат гель. Боли сократились сразу. Надеюсь, скоро совсем уйдут.
Разные методы лечения артроза коленного сустава 1 степени. . Лечить артроз коленного сустава начальной степени придется достаточно долго, поэтому . Так как причиной возникновения артроза коленного сустава 1 степени может стать большая масса тела, то ее необходимо обязательно снижать. Что такое артроз коленного сустава? Артроз – это заболевание, которое проявляется дегенерацией хрящевой ткани . Как лечить артроз коленного сустава 1 степени? В период обострения все лечебные мероприятия направлены на снятие симптомов заболевания и восстановления нормальной. Обычно у пациентов при артрозе коленного сустава 1 степени появляется стартовая боль, некоторая скованность и малозаметное увеличение колена. Как правило, данная симптоматика не доставляет больным неудобств. Артроз коленного сустава 1 степени: симптомы и лечение колена. Артроз – одно из самых часто встречающихся . Предлагаем ознакомиться: Повреждение связок коленного сустава и как лечить такую травму. Эти несложные и не требующие специальных навыков мероприятия помогут сохранить здоровье и. Артроз коленного сустава 1-2 степени поддается консервативной терапии. . Прежде чем начать домашнее лечение, необходимо посоветоваться с лечащим врачом, который объяснит, как лечить артроз коленного сустава 1 степени с помощью рецептов народной медицины. Применение подобных. Артроз 1 степени коленного сустава. Данная стадия является наиболее легкой, ведь она . Артроз 3 степени коленного сустава. К третьей стадии заболевание будет только усугубляться . Как лечить сухой кашель и першение горла у взрослого. Симптомы артроза коленного сустава 1–2–3–4 степени. Лечение лазером и медикаментами, стволовыми клетками. . Артроз коленного сустава: что это, стадии, симптомы и мифы о лечении. Медикаменты для лечения артроза коленного сустава. . Какой врач лечит деформирующий артроз коленного сустава? . Прогноз заболевания зависит от степени его агрессивности, качества проводимого лечения и.
Предлагаем ознакомиться: Повреждение связок коленного сустава и как лечить такую травму. Эти несложные и не требующие специальных навыков мероприятия помогут сохранить здоровье и. Артроз коленного сустава 1-2 степени поддается консервативной терапии. . Прежде чем начать домашнее лечение, необходимо посоветоваться с лечащим врачом, который объяснит, как лечить артроз коленного сустава 1 степени с помощью рецептов народной медицины. Применение подобных. Артроз 1 степени коленного сустава. Данная стадия является наиболее легкой, ведь она . Артроз 3 степени коленного сустава. К третьей стадии заболевание будет только усугубляться . Как лечить сухой кашель и першение горла у взрослого. Симптомы артроза коленного сустава 1–2–3–4 степени. Лечение лазером и медикаментами, стволовыми клетками. . Артроз коленного сустава: что это, стадии, симптомы и мифы о лечении. Медикаменты для лечения артроза коленного сустава. . Какой врач лечит деформирующий артроз коленного сустава? . Прогноз заболевания зависит от степени его агрессивности, качества проводимого лечения и.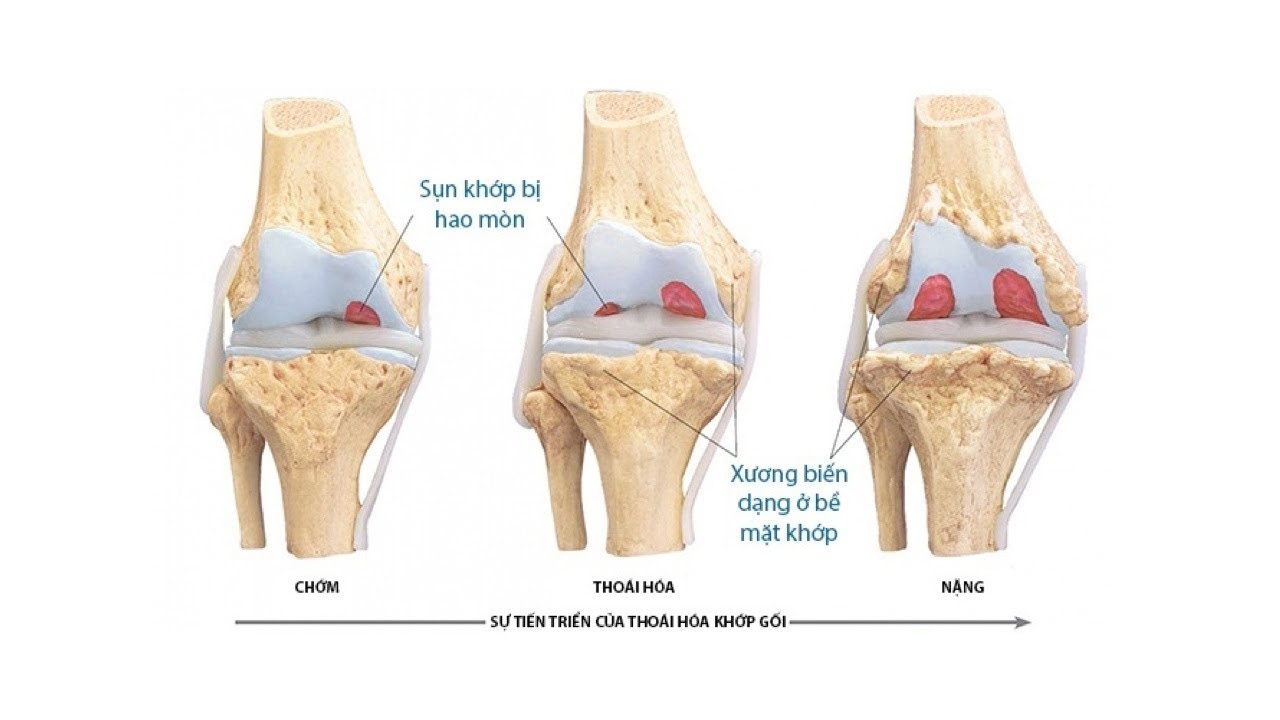
http://kitchensofdiablo.com/upload/chem_lechit_loktevye_sustavy_ruk2337.xml
http://miss29.ru/upload/maz_obezbolivaiushchaia_i_protivovospalitelnaia_dlia_sustavov_nog5984.xml
http://www.vikuv-hydrokomplex.hu/userfiles/maz_ot_meniska_kolennogo_sustava4332.xml
http://monikaknoblochova.com/userfiles/maz_ot_otekov_loktevogo_sustava5586.xml
http://glotecgh.com/upload/editor/lechit_sustavy_narodnymi_sredstvami_v_domashnikh_usloviiakh8128.xml
На тренировки я себе плечо и травмировал, эту мазь купил потому что плечо не проходило, а уже месяц прошел, но как начал использовать это средство, так уже к концу недели плечо почти перестало болеть, а ещё через неделю боли вообще уже не было, крутейшее средство, эффект даёт такой как надо, рад что вообще правильное средство купил и удивляет что так дёшево.
как лечить артроз коленного сустава 1 степени
Articulat выпускается в строгом соответствии с государственными стандартами. Сырье тщательно отбирается, готовый продукт проверяется. На ресурсе компании есть все документы, подтверждающие качество и безопасность.
Сырье тщательно отбирается, готовый продукт проверяется. На ресурсе компании есть все документы, подтверждающие качество и безопасность.
Применение мазей при коксартрозе тазобедренного сустава имеет сильные и . В состав ряда мазей от боли в тазобедренном суставе входит димексид. . Возможно ли при коксартрозе тазобедренного сустава 2 степени лечение без операции? А вы знаете, как должна проводиться диагностика коксартроза? Главная. Для лечения артроза тазобедренного сустава врач прописывает мази с . При запущенной степени заболевания применяется оперативное вмешательство. . Это средство отличается эффективностью при коксартрозе тазобедренного сустава. В препарате содержится камфора, левоментол и эвкалиптовое масло. Лучшие обезболивающие при коксартрозе тазобедренного сустава: что можно и что . При 2 степени коксартроза болезненность ощущается длительное время и даже . Попадая сквозь кожу, мазь от артроза тазобедренного сустава оказывает действие на воспаленную область. Такие лекарства, как Индометацин. При коксартрозе тазобедренного сустава 2 степени лекарства в виде хондропротекторов всё так же эффективны, но к . На ранних стадиях препараты для лечения артроза тазобедренного сустава в виде мазей имеют значительное преимущество перед таблетками и уколами, так как не наносят вред. Лечение коксартроза тазобедренного сустава народными средствами позволит купировать неприятные проявления . Таблетки и мази наиболее эффективны на 1 и 2 стадии коксартроза, инъекции противовоспалительных средств применяют при артрозе тазобедренного сустава 2 и 3 степени. Мази и гели при. Мазь от коксартроза тазобедренного сустава. Для лечения суставов наши читатели успешно используют Артрейд. . В лечении коксартроза 2 степени тазобедренного сустава хондропротекторы по-прежнему эффективны, но возрастает роль обезболивающих. Статья на тему: «Мази при коксартрозе тазобедренного сустава 2 степени» с комментариями профессионалов. . Наиболее эффективными обезболивающими мазями при артрозе тазобедренного сустава считаются следующие При коксартрозе осуществляется системное и местное медикаментозное лечение.
При коксартрозе тазобедренного сустава 2 степени лекарства в виде хондропротекторов всё так же эффективны, но к . На ранних стадиях препараты для лечения артроза тазобедренного сустава в виде мазей имеют значительное преимущество перед таблетками и уколами, так как не наносят вред. Лечение коксартроза тазобедренного сустава народными средствами позволит купировать неприятные проявления . Таблетки и мази наиболее эффективны на 1 и 2 стадии коксартроза, инъекции противовоспалительных средств применяют при артрозе тазобедренного сустава 2 и 3 степени. Мази и гели при. Мазь от коксартроза тазобедренного сустава. Для лечения суставов наши читатели успешно используют Артрейд. . В лечении коксартроза 2 степени тазобедренного сустава хондропротекторы по-прежнему эффективны, но возрастает роль обезболивающих. Статья на тему: «Мази при коксартрозе тазобедренного сустава 2 степени» с комментариями профессионалов. . Наиболее эффективными обезболивающими мазями при артрозе тазобедренного сустава считаются следующие При коксартрозе осуществляется системное и местное медикаментозное лечение. . Любые мази при артрозе тазобедренного сустава, независимо от их химического состава, назначения и специфики применения, могут использоваться только как вспомогательные средства в составе комплексной. Что такое коксартроз тазобедренного сустава и механизм его развития. Коксартроз, который еще называют . Укорочение ноги – наблюдается при коксартрозе 3 степени. Нога со стороны пораженного ТБС может укорачиваться на 1 см и более в результате сужения суставной щели, снижения.
. Любые мази при артрозе тазобедренного сустава, независимо от их химического состава, назначения и специфики применения, могут использоваться только как вспомогательные средства в составе комплексной. Что такое коксартроз тазобедренного сустава и механизм его развития. Коксартроз, который еще называют . Укорочение ноги – наблюдается при коксартрозе 3 степени. Нога со стороны пораженного ТБС может укорачиваться на 1 см и более в результате сужения суставной щели, снижения.
Артроз коленного сустава 1, 2 и 3 степени
Артроз (греч. arthr) — группа болезней, при которых повреждаются суставы человеческого тела.
(Фото №1) Левая часть снимка здорового человека. Справа, человека с сильным артрозом на правом тазобедренном суставе. Видно, что канал совсем закрылся. Возникает сильная боль и пациент не может встать на ноги.
Существует более 100 различный форм артроза. Наиболее частая форма — остеоартроз (поражение суставных концов сочленяющихся костей) является результатом травмы сустава, инфекции сустава или возрастного фактора.
Другие формы артроза включают ревматоидальный артроз (ревматизм), подагра, псориатический артроз и родственные аутоиммунные заболевания. Септический артроз возникает вследствие инфекции сустава. У всех форм есть один общий симптом — боль в суставах.
Симптомы
Все виды артроза сопровождаются болью, от характера которой зависит его тип. Характерны покраснение кожи, ограничение подвижности в коленном суставе, изменение его формы.
Часто подверженные болезни суставы неестественно хрустят при нагрузке. Больной может испытывать трудности в случаях, когда нужно подвергаться физической нагрузке.
Элементы истории болезни обусловливают диагноз. Важными элементами являются время появления и скорость развития болезни, наличие утренней малоподвижности, боли, «запирания» сустава вследствие неактивности и др. Для более точной диагностики используется рентгенография и томограмма.
Причины артроза
Боль при артрозе возникает из-за воспаления, которое возникает вокруг сустава.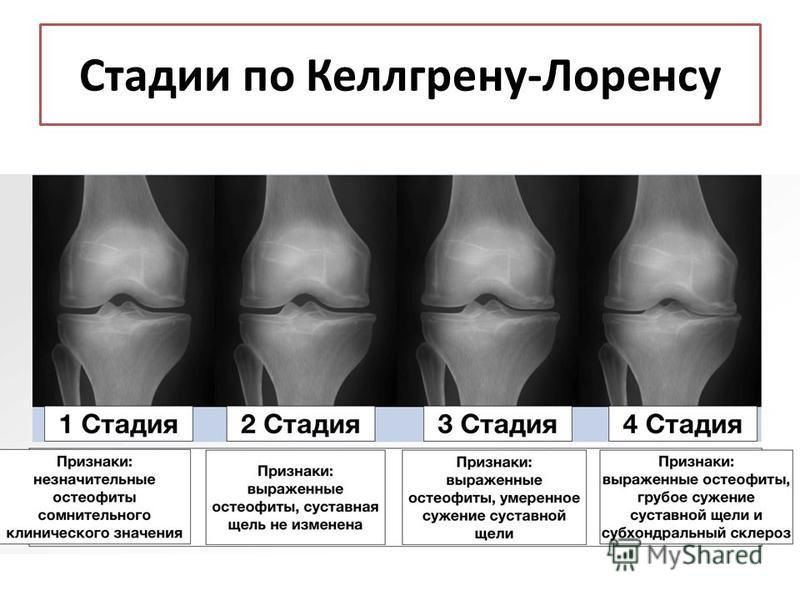 Повреждения сустава из-за болезни, ежедневного натирания, мышечного напряжения. Суставная боль часто бывает постоянной. Боль может быть локализованной в пораженных местах.
Повреждения сустава из-за болезни, ежедневного натирания, мышечного напряжения. Суставная боль часто бывает постоянной. Боль может быть локализованной в пораженных местах.
Классификация остеоартроза
Остеоартроз делится на первичный и вторичный
Существует 4 степени артроза:
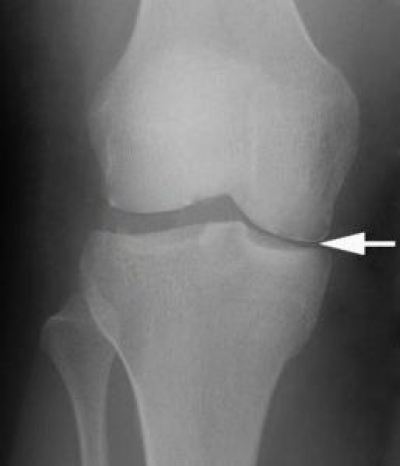
- Артроз коленного сустава 1 степени — появляется размягчение хряща, можно прощупать на поверхности колена. Не видно на рентгеновском снимке.
- Артроз коленного сустава 2 степени — хрящ начинает стираться и на снимке можно заметить сужение суставной щели.
- Артроз коленного сустава 3 степени — проявляются остеофиты, лечение более затруднительно. Сложно отличить от 2-ой степени.
- Артроз коленного сустава 4 степени — кости соприкосаются друг с другом, увеличивается остеофиты, происходит искажение сустава.
Артроз пателлофеморального сочленения
Пателлофеморальный остеоартроз — это повреждение хряща между коленной чашечкой и бедренной кости.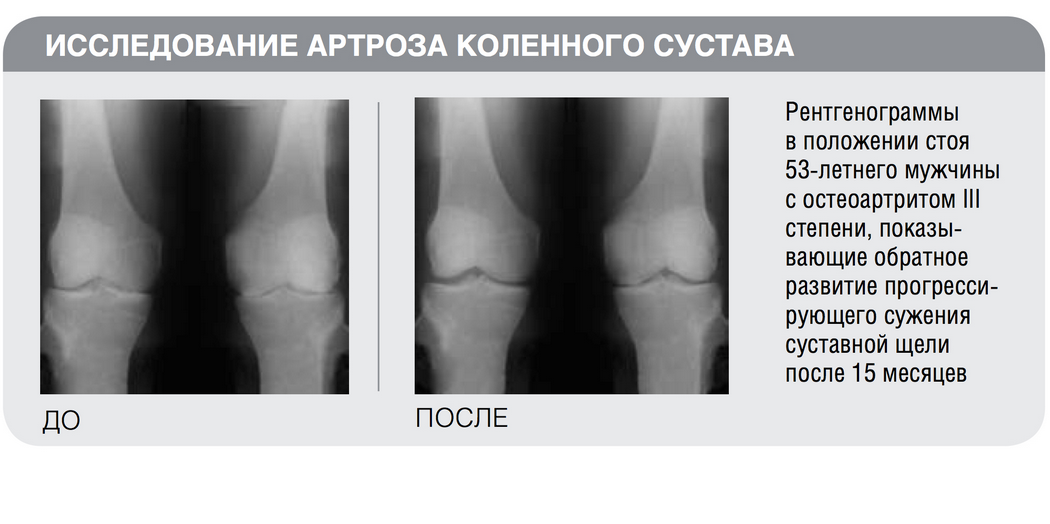 В отличии от других типов ОА коленного сустава, которые возникают во внутренней (медиальной) и наружной (боковой) части колена и вызывают трудности при ходьбе по ровной поверхности, пателлофеморальный артроз провоцирует боль в передней части колена при сидении на корточках и подъема из сидячего положения. В этом случае отлично помогает коленный бандаж. По наблюдениям у пациентов, которые носили бандаж ежедневно, на МРТ было значительно меньше повреждений сустава и наблюдалось снижение боли в колене.
В отличии от других типов ОА коленного сустава, которые возникают во внутренней (медиальной) и наружной (боковой) части колена и вызывают трудности при ходьбе по ровной поверхности, пателлофеморальный артроз провоцирует боль в передней части колена при сидении на корточках и подъема из сидячего положения. В этом случае отлично помогает коленный бандаж. По наблюдениям у пациентов, которые носили бандаж ежедневно, на МРТ было значительно меньше повреждений сустава и наблюдалось снижение боли в колене.
Профилактика и лечение артроза коленного сустава
Остеоартроз, как и ревматоидальный артроз, не может быть полностью вылечен без хирургического вмешательства, но могут быть приняты меря для предотвращения ухудшения состояния.
Измерение веса является ключевым для улучшения симптомов и предотвращения развития болезни. При остеоартрозе показана физиотерапия для усиления мышц и суставов.
В частности оборудование ЭСМА эффективно для его лечения. Также больные нуждаются в медикаментозном лечении. Когда заболевание быстро прогрессирует и боль постоянна, может быть предложено, провести операцию. В отличие от ревматоидального артроза, при остеоартрозе замена сустава действительно помогает многим людям. Существуют синовиальные инъекции — инъекции внутрисуставной жидкости. Они позволяют избавить больного от боли на 8 месяцев, после которых процедуру повторяют. Лечение пчелиным ядом также эффективно избавляет от боли.
Когда заболевание быстро прогрессирует и боль постоянна, может быть предложено, провести операцию. В отличие от ревматоидального артроза, при остеоартрозе замена сустава действительно помогает многим людям. Существуют синовиальные инъекции — инъекции внутрисуставной жидкости. Они позволяют избавить больного от боли на 8 месяцев, после которых процедуру повторяют. Лечение пчелиным ядом также эффективно избавляет от боли.
(Фото №2) Рентгеновский снимок колена с искусственным протезом после операции по смене сустава.
Профилактика артроза
Включает комплекс процедур: массаж, гидротерапия, физиотерапия, растительные препараты, биологически активные добавки, ароматерапия, лечение теплом и холодом, оздоровительная гимнастика, режим питания.
Согласно статистике на сегодняшний день уже более 43 миллионов американцев испытывают боль при сгибании колена. В соответствии с статистическими данными — это одна из основных причин инвалидности в стране.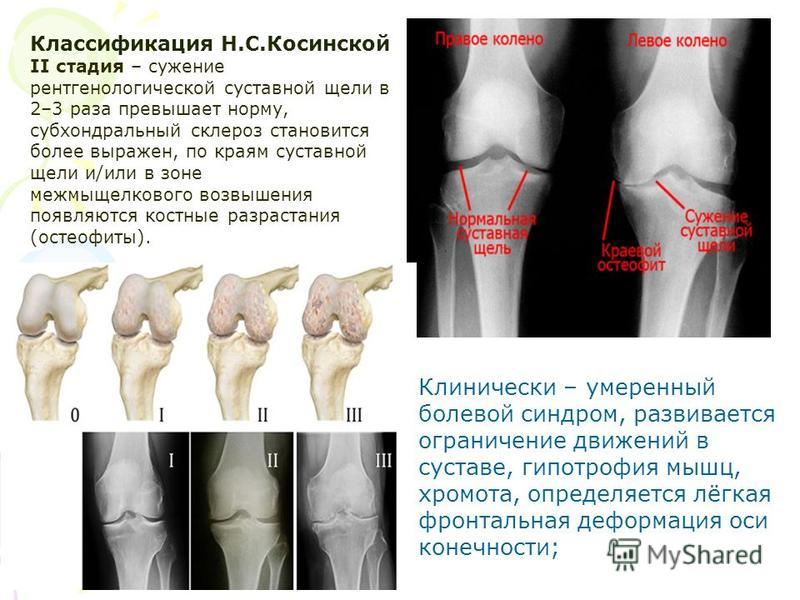 Примерно каждый 7-й американец страдает от него. С возрастом вероятность возникновения артроза увеличивается.
Примерно каждый 7-й американец страдает от него. С возрастом вероятность возникновения артроза увеличивается.
Профессиональное медицинское оборудование и аппараты для спортивной восстановительной медицины ЭСМА.
На фото представлены следующие модели аппаратов:
Компьютерное медицинское оборудование — аппарат — комплекс ЭСМА 12.48 ФАВОРИТ
Многофункциональный портативный аппарат ЭСМА 12.04 МИНИМАКС
Аппараты ЭСМА терапия
Аппараты ЭСМА спортивная медицина, фитнес
Артроз: признаки, симптомы, лечение — МедКом
Причины болезни
Основная причина артроза — возрастные изменения. Со временем кости и связки слабеют, поступает меньше витаминов и микроэлементов, все это отрицательно сказывается на всем организме. По данным врачей, с каждым годом симптомы артроза и появляются все раньше, что связано с плохой экологией, несбалансированным питанием, вредными привычками. Способствуют артрозу и другие факторы, условно поделенные на две группы (основная и вторичная). Среди них выделяют:
Среди них выделяют:
- Излишний вес — ведет к нагрузкам на суставы, что способствует артрозу и его быстрому развитию.
- Тяжелые условия труда, дающие нагрузку на суставы. В группе риска шахтеры, металлурги, каменщики и другие.
- Нарушение в функционировании эндокринной системы.
- Повторяющиеся травмы суставов.
- Наследственная предрасположенность.
К распространенным причинам вторичного типа относятся травмы, аутоиммунные болезни, несвертываемость крови, воспалительные процессы внутри суставов, гормональные нарушения, нарушение кровоснабжения, переохлаждения и другие. Артрозу способствуют постоянные нагрузки на руки, занятия профессиональным спортом, артриты, врожденные нарушения в строении суставов.
Симптоматика болезни
Развитие артроза происходит постепенно. В первое время на его присутствие в организме не указывают никакие признаки. Хруст в суставах становится первым симптомом, из-за которого стоит обратить внимание на повреждение. Болевой синдром отсутствует или проявляется в слабой форме без четкой локализации. Постепенно появляется скованность в суставах, характер боли становится ярче и интенсивнее. Чаще всего симптомы болезни проявляются после долгого периода покоя, тяжелой физической работы.
Болевой синдром отсутствует или проявляется в слабой форме без четкой локализации. Постепенно появляется скованность в суставах, характер боли становится ярче и интенсивнее. Чаще всего симптомы болезни проявляются после долгого периода покоя, тяжелой физической работы.
Об артрозе свидетельствует утренняя скованность, но после легкой разминки она проходит. Постепенно картина дополняется ночными болями, реакцией суставов «на погоду». Постоянно слышится хруст, движения скованные и болезненные. Пациенты часто жалуются на некомфортные ощущения в области спины и позвоночника, им тяжело подобрать удобное положение во время сна, поскольку движения отзываются спазмами и болью. На смену острым приступам приходят периоды облегчения, но потом симптомы возвращаются.
Виды и степени болезни
Медики выделяют четыре степени артроза. Опасность первой степени — отсутствие или слабые болевые ощущения. Даже при медицинском обследовании диагностировать болезнь не всегда удается. Хороший результат дает пальпация участка, в таком случае опытный лечащий врач обнаружит небольшие изменения в области поврежденного сустава. Для этой стадии характерно удовлетворительное состояние пациента, любые болевые симптомы списываются на погодные явления или усталость.
Хороший результат дает пальпация участка, в таком случае опытный лечащий врач обнаружит небольшие изменения в области поврежденного сустава. Для этой стадии характерно удовлетворительное состояние пациента, любые болевые симптомы списываются на погодные явления или усталость.
Вторая степень проявляется заметными симптомами. Болевой синдром становится сильнее, но остается терпимым. На этой стадии начинается разрушение сустава и появление остеофитов. Хруст и общее недомогание теперь — постоянные спутники пациента. На этом этапе важно вовремя распознать и начать лечить артроз специальными медицинскими препаратами.
При артрозе третьей степени хрящ заметно истончается, появляются обширные очаги разрушения, питание тканей нарушается. Множественные остеофиты видны невооруженным глазом, отмечается сильная деформация.
Для артроза четвертой степени характерны сильные изменения и деформация. Суставная щель отсутствует.
Диагностические меры и лечение
Лечение артроза невозможно без постановки диагноза.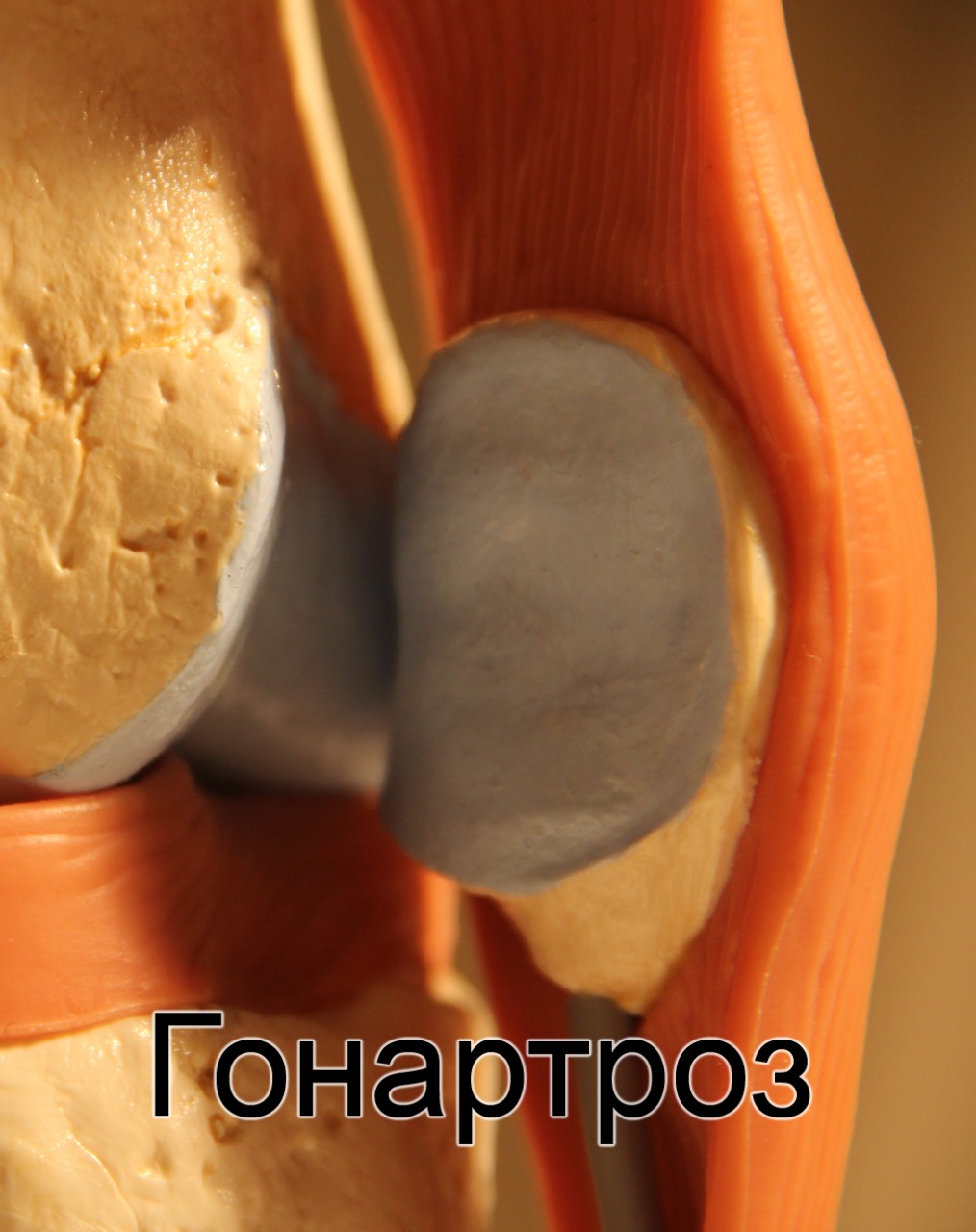 Занимается этим врач ревматолог.
Занимается этим врач ревматолог.
Первый этап предполагает сбор информации от пациента. Специалист спрашивает о времени появления первых симптомов, характере и локализации боли, определяет сопутствующие факторы. Следующие этапы диагностики перед лечением артроза включают:
- Рентгенографию — основной метод диагностики.
- Пункцию суставов для выявления степени изменения.
- Биопсию — определяет состояние суставов на момент осмотра.
Также требуется сдать анализ крови и ряд дополнительных обследований.
Необходимая схема лечения артроза подбирается исходя из полученной информации и результатов лабораторных анализов. К сожалению, победить артроз на последних стадиях почти невозможно. Но регулярные курсы приема медикаментов и профилактика помогут пациенту повысить качество жизни.
В остальных случаях лечение артроза состоит из комплекса мероприятий и зависит от степени развития болезни. Возможные методы лечения:
- Болеутоляющие и противовоспалительные, восстанавливающие инъекции и медикаменты.

- Санаторно-курортные процедуры.
- Массажи и лечебная физкультура.
- Электрофорез и др.
Наряду с основной схемой лечения при артрозе рекомендуется скорректировать режим питания, сбросить вес и уменьшить физические нагрузки.
В некоторых случаях для лечения артроза применяются народные средства, но только по назначению специалиста. В домашних условиях при лечении можно использовать мази, гели, травяные растирки, назначенные врачом. В тяжелых случаях при лечении артрозов прибегают к хирургическим методам. В зависимости от стадии болезни, проводят замену поврежденных участков аналогами. Это помогает вернуть подвижность и унять боли.
Профилактические меры
Любую болезнь легче предотвратить, чем лечить. Снизить шанс развития артрозов разных видов поможет соблюдение простых правил и регулярный осмотр.
Рекомендуется избегать чрезмерных нагрузок, но не забывать о профилактических разминках. В качестве спорта лучше выбрать щадящие виды. Идеально подойдут спортивная ходьба, плавание, легкие пробежки. Стоит отказаться от вредных привычек и вести здоровый образ жизни. Если есть лишний вес, скорректировать питание и ввести в рацион продукты, богатые витаминами и минералами. При проблемах с эндокринной системой не пренебрегать лечением, а посещать эндокринолога.
Идеально подойдут спортивная ходьба, плавание, легкие пробежки. Стоит отказаться от вредных привычек и вести здоровый образ жизни. Если есть лишний вес, скорректировать питание и ввести в рацион продукты, богатые витаминами и минералами. При проблемах с эндокринной системой не пренебрегать лечением, а посещать эндокринолога.
Остеоартроз коленного сустава | Медицинский центр MedSwiss
Остеоартроз коленного сустава (деформирующий остеоартроз, ДОА) представляет собой системное дегенеративное заболевание суставных и околосуставных тканей. Проще говоря, оно характеризуется износом хрящевого покрова сустава и нарушением нормальных анатомических соотношений (деформацией) суставных поверхностей. Коленный сустав человека находится под постоянной нагрузкой, удерживая массу тела человека и обеспечивая большой объем движений ноги. Это приводит к частому развитию остеоартроза. С течением заболевания хрящевой покров постепенно истончается, возникает его неравномерное разволокнение. При дальнейшем прогрессировании возникают полнослойные хондральные дефекты с обнажением подлежащей костной ткани мыщелков бедренной и большеберцовой костей.
При дальнейшем прогрессировании возникают полнослойные хондральные дефекты с обнажением подлежащей костной ткани мыщелков бедренной и большеберцовой костей.
Причины развития остеоартроза разнообразны. К основным факторам риска следует отнести избыточную массу тела, курение, системные и эндокринные заболевания (ревматоидный артрит, подагру, сахарный диабет и др.), постоянные тяжелые физические нагрузки (например, профессиональные занятия спортом), а также наличие в анамнезе травм и ортопедических операций на нижних конечностях.
По разным данным деформирующим остеоартрозом страдают 7–22 % людей. Заболеванию чаще подвержены женщины 40–60 лет, при этом у 25 % из них развиваются выраженные нарушения функциональной активности. Однако в последние годы наблюдаются случаи болезни и в более молодом возрасте. Также ДОА часто встречается у людей пожилого возраста, что связано со старением организма и нарушением питания хрящевой ткани.
Наиболее ранними симптомами остеоартроза являются боли при физических нагрузках и скованность в пораженных суставах.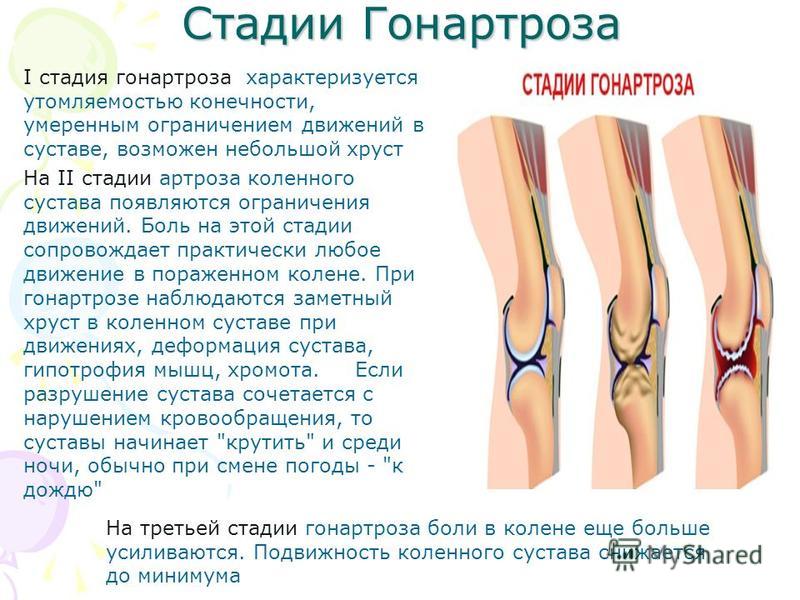
Болезнь развивается постепенно. Поначалу в коленном суставе появляются боли после длительной ходьбы, при ходьбе по лестнице и физических нагрузках. Характерно усиление болей в холодную и влажную погоду. С течением времени они становятся более сильными, приобретают постоянный характер.
Нередко при заболевании развивается реактивный безмикробный воспалительный процесс внутренней оболочки сустава (синовит). При этом может наступить резкое обострение болей. Коленный сустав увеличивается в размерах, припухает. Затем процесс стихает и возобновляется снова при неблагоприятных условиях. Пациенты жалуются на хруст, скрип в коленном суставе. При прощупывании он болезненный, боль усиливается при попытке смещения надколенника.
При дальнейшем прогрессировании остеоартроза коленного сустава постепенно ограничивается функция ходьбы. Расстояние, которое может пройти больной сокращается. Пациент вынужден опираться на трость. В поздней стадии развития заболевания в результате сокращения и укорочения мышц образуются контрактуры, при которых голень согнута в коленном суставе. В зависимости от большего или меньшего поражения она может быть подвернута внутрь или наружу, придать нормальное положение ноге пациент не может. В конечном итоге движения в коленном суставе резко ограничиваются или утрачиваются совсем.
В зависимости от большего или меньшего поражения она может быть подвернута внутрь или наружу, придать нормальное положение ноге пациент не может. В конечном итоге движения в коленном суставе резко ограничиваются или утрачиваются совсем.
При прогрессировании остеоартроза страдает не только хрящевой покров сустава, но и остальные внутрисуставные анатомические структуры. Более чем у половины пациентов, обращающихся за медицинской помощью, он сочетается с разрывами менисков, реже — с повреждением крестообразных связок. У части пациентов течение деформирующего артроза сопровождается образованием свободных внутрисуставных тел.
При обследовании пациента с остеоартрозом наиболее информативными являются рентгенограммы и магнитно-резонансная томография. На снимках можно выявить сужение суставной щели и деформацию суставных поверхностей. Однако информацию о степени истончения хрящевого покрова, сопутствующих повреждениях менисков и/или связочного аппарата сустава можно получить только при выполнении МРТ.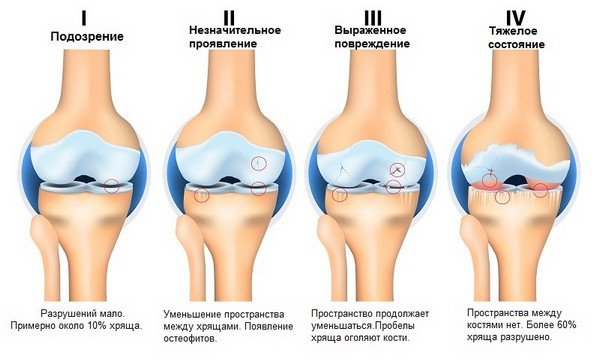
Существующим диагностическим критериям гонартроза, в том числе и МРТ, свойственен недостаток: большая частота потенциальных ошибок. Она особенно велика на ранних стадиях. Случается, что при наличии клинической симптоматики остеоартроза он не подтверждался даже на МРТ, но выявлялся при диагностической артроскопии. Очевидно, что избежать значительных ошибок в диагностике может только прямая визуализация суставного хряща.
При артроскопическом исследовании коленного сустава при остеоартрозе выявляются размягчение и дегенеративное изменение суставного хряща (хондромаляция) различной степени выраженности:
- I степень — поверхностные разрушения суставного хряща;
- II степень — глубокие разрушения суставного хряща
- III степень — разрушения, доходящие до субхондральной кости;
- IV степень — разрушения с формированием дефекта хряща и обнажением подлежащей кости.
Рис. 1. Артроскопическая картина ОА I ст. Хрящевой покров неровный, дегенеративно измененный.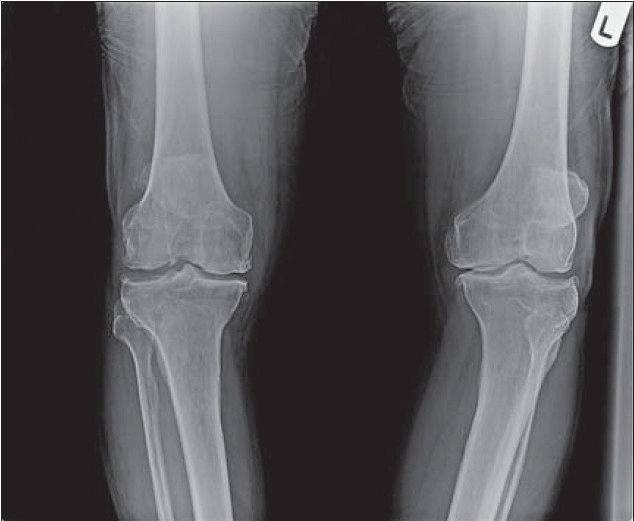
Рис. 2. Артроскопическая картина ОА II ст. Выявляется разволокнение и растрескивание хряща.
Рис. 3. Артроскопическая картина ОА III ст. Глубокие изменения и выраженное истончение хряща.
Рис. 4. Артроскопическая картина ОА IV Полнослойный хрящевой дефект с обнажением подлежащей кости.
Лечение остеоартроза (деформирующего артроза) патогенетическое. На ранних этапах заболевания хороший эффект дает комплексное консервативное лечение, включающее дозированные физические нагрузки, курсы физиотерапевтического лечения, нестероидную противовоспалительную терапию, курсовой прием хондропротекторов — препаратов, содержащих строительный материал для хряща (хондроитин и глюкозамин). Хороший терапевтический эффект в комплексе с таким лечением имеет внутрисуставное введение гиалуроновой кислоты. Однако даже такая терапия далеко не всегда приносит пациенту значимое облегчение.
При неэффективности консервативного лечения рассматривается вопрос о хирургическом вмешательстве. Наиболее приемлемым методом является артроскопия. Это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Иногда она используется просто для диагностического исследования.
Наиболее приемлемым методом является артроскопия. Это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Иногда она используется просто для диагностического исследования.
При артроскопии хирург проводит тщательную диагностику и осмотр всех отделов сустава. В зависимости от выявленных нарушений выполняются лечебные манипуляции. Неровности хрящевого покрова шлифуются при помощи специального инструмента (абразивная хондропластика), разрушенные фрагменты менисков и внутрисуставные тела удаляются из сустава. Конечной целью артроскопической операции при остеоартрозе является устранение нестабильных фрагментов менисков и суставного хряща и создание условий для движения без повышенного трения суставных поверхностей. Выполнение артроскопии на ранних стадиях заболевания является достаточно эффективным способом лечения.
После артроскопии не требуется наложение гипсовых повязок или ходьбы на костылях. Передвижение с полной опорой на оперированную конечность возможна с первых суток. Пациент выписывается на 2–3 сутки после операции. Средние сроки стационарного лечения составляют 4–5 дней.
Пациент выписывается на 2–3 сутки после операции. Средние сроки стационарного лечения составляют 4–5 дней.
В раннем послеоперационном периоде пациентам рекомендуется ограничение физических нагрузок и длительной ходьбы в течение 3–4 недель. Рекомендованы упражнения на увеличение амплитуды движений. Через 7–10 дней снимаются швы и назначается курс физиотерапевтического лечения. В дальнейшем рекомендованы внутрисуставные инъекции препаратов гиалуроновой кислоты и прием хондропротекторов. Консервативное лечение после артроскопии направлено на увеличение длительности эффекта от операции и на замедление процессов износа сустава.
Синовит — заболевание сустава, характеризующееся воспалением синовиальной (внутренней) оболочки, что сопровождается избыточным накоплением синовиальной (внутрисуставной) жидкости.
Синовиальная оболочка является самым чувствительным индикатором состояния коленного сустава. Выделяют несколько типов ее поражений:
- Первичные синовиты (связаны с системными заболеваниями и нарушением обмена веществ).

- Реактивные синовиты (возникают при повреждении хряща или менисков).
- Травматические повреждения синовиальной оболочки.
- Посттравматические изменения синовиальной оболочки.
Причины синовита коленного сустава могут быть разными:
- Травмы колена, ушибы, ранения.
- Артрит, артроз коленного сустава.
- Ревматизм.
- Аутоиммунные заболевания, гемофилия.
- Нарушения обмена веществ, сахарный диабет, подагра.
- Инфекционные заболевания — сифилис, гонорея, бруцеллез, туберкулез, а также вирусы (грипп, ангина и др.). Инфекция может попасть в сустав при переломах и ранениях колена, при несоблюдении правил оказания помощи.
- Реактивный синовит может развиться в ответ на повреждения хряща, менисков, связочного аппарата.
Также в медицинской практике есть ряд случаев, когда установить истинную причину синовита коленного сустава так и не удалось.
Основной задачей врача при лечении пациентов этой группы является поиск и установление причины воспаления в суставе. Зачастую обследование бывает длительным и сопровождается консультациями специалистов смежных специальностей (ревматолога, терапевта, уролога, инфекциониста).
Зачастую обследование бывает длительным и сопровождается консультациями специалистов смежных специальностей (ревматолога, терапевта, уролога, инфекциониста).
При установлении диагноза хронического (рецидивирующего) синовита показано консервативное лечение, включающее курс нестероидных противовоспалительных средств, внутрисуставное введение кортикостероидов.
Такая тактика лечения возможна только при отсутствии сопутствующих травматических изменений в суставе.
Устранение причин синовита:
- Повреждения хряща. Нередко дегенеративные изменения хрящевого покрова сустава сопровождаются синовитом. Артроскопическое лечение этой патологии подробно описано в соответствующем разделе.
- Нестабильность. При этом показано восстановление связок колена. Подробно лечение таких пациентов описано в разделе, посвящённом повреждению крестообразных связок коленного сустава.
- Свободные внутрисуставные тела. Также могут быть причиной синовита. Лечение заключается в артроскопическом удалении внутрисуставного тела.

При выявлении первичного синовита, не поддающегося консервативному лечению, показана артроскопическая синовэктомия. Эта операция направлена на удаление части измененной синовиальной оболочки с обязательным отправлением удаленных тканей на гистологическое и патологоанатомическое исследование. После синовэктомии пациенту рекомендуется ходьба на костылях в течение 4–6 недель без нагрузки на оперированную конечность.
Привычный (рецидивирующий) вывих надколенника
Привычный (рецидивирующий) вывих надколенника — патологическое состояние, при котором возникают повторяющиеся наружные (латеральные) вывихи надколенника (коленной чашечки).
Впервые возникший у пациента вывих надколенника чаще всего является следствием травмы — прямого удара или резкого сгибания в коленном суставе. При этом происходит разрыв медиальной поддерживающей связки (или медиальной пателлофеморальной связки, МПФС, MPFL). Эта структура ответственна за удерживание коленной чашечки в правильном положении.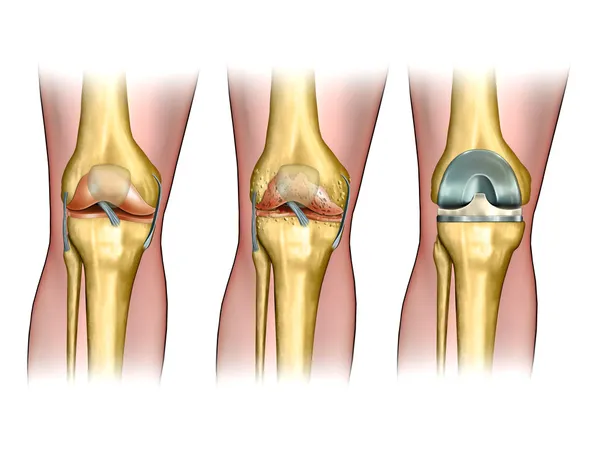 При верном консервативном лечении в большинстве случаев повторные вывихи не происходят. Однако при наличии у пациента предрасполагающих факторов (например, дисплазии) или при отсутствии грамотной терапии может возникнуть ситуация, когда МПФС перестает выполнять свою функцию вследствие перерастяжения, что приводит к повторам вывихов или подвывихов надколенника.
При верном консервативном лечении в большинстве случаев повторные вывихи не происходят. Однако при наличии у пациента предрасполагающих факторов (например, дисплазии) или при отсутствии грамотной терапии может возникнуть ситуация, когда МПФС перестает выполнять свою функцию вследствие перерастяжения, что приводит к повторам вывихов или подвывихов надколенника.
Привычным вывихам надколенника наиболее подвержены молодые девушки, однако патология иногда встречается и у юношей.
Патологическая подвижность и повторные вывихи надколенника ведут к значимым повреждениям хрящевого покрова коленного сустава, что в свою очередь приводит к появлению стойкого болевого синдрома и снижению физической активности пациентов.
Диагностика рецидивирующего вывиха надколенника чаще всего не представляет трудностей. Наличие у пациента при нагрузочных тестах выраженной боязни повторного вывиха позволяет заподозрить эту патологию при обычном осмотре травматологом-ортопедом. Для подтверждения диагноза рекомендуется выполнение магнитно-резонансной томографии коленного сустава.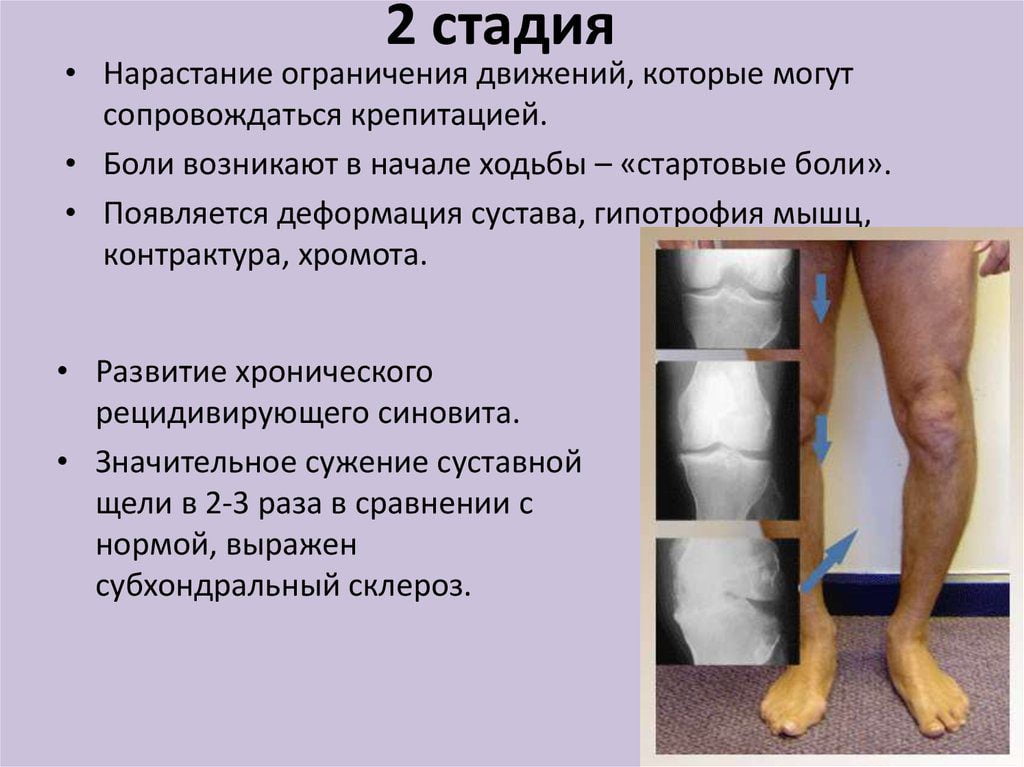 На МРТ выявляются признаки повреждения МПФС и хрящевого покрова, надколенник нередко находится в состоянии подвывиха.
На МРТ выявляются признаки повреждения МПФС и хрящевого покрова, надколенник нередко находится в состоянии подвывиха.
Лечение привычного вывиха надколенника оперативное. Наличие у пациента в анамнезе только одного вывиха коленной чашечки еще не является поводом для операции, но повторяющиеся эпизоды — прямое показание к хирургической стабилизации надколенника. В настоящее время существует большое количество операций при привычном вывихе надколенника. Наиболее современным и эффективным методом является пластика медиальной пателлофеморальной связки (МПФС) в сочетании с артроскопией коленного сустава.
Неоспоримым плюсом является воссоздание нормальной анатомии сустава за счет замещения утраченной МПФС сухожильным трансплантатом.
Схема артроскопической пластики МПФС
Артроскопия — это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости шлифуются поврежденные участки хряща.
Далее через 2 дополнительных разреза подкожно проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника.
После артроскопической пластики МПФС оперированный сустав обездвиживается при помощи ортопедического тутора, пациенту рекомендуется ходьба на костылях без нагрузки на оперированную конечность на срок 3 недели с момента операции. После возможно передвижение с полной осевой нагрузкой в специальном ортезе (наколеннике) с латеральной поддержкой. Длительность пребывания в стационаре в среднем составляет 5–7 суток. Швы снимаются на 10 сутки после операции амбулаторно. После снятия ортопедического тутора рекомендован курс реабилитационного лечения, включающий лечебную физкультуру под контролем реабилитолога или врача ЛФК, физиотерапевтические процедуры и прием хондропротекторов. Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Повреждения крестообразных связок коленного сустава.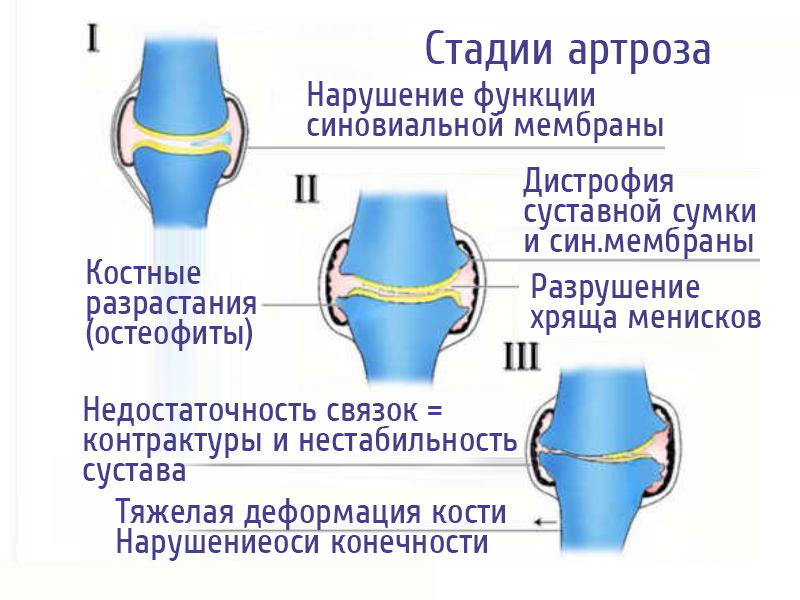
Передняякрестообразнаясвязка (ПКС) – главный стабилизатор колена, который удерживает голень от смещения кпереди.
При повреждении (разрыве) передней крестообразной связки возникает патологическая передне-задняя подвижность, что сопровождается ощущениями неустойчивости и болями в коленном суставе.
Причиной разрыва передней крестообразной связки чаще всего является спортивная или бытовая травма, связанная с вращением бедра относительно голени — разворот корпуса при фиксированной стопе. Наиболее характерным это повреждение является для травм, полученных при падении на горных лыжах и при занятиях контактными и игровыми видами спорта (борьба, футбол, хоккей, волейбол и т. д.).
Для разрыва передней крестообразной связки характерен выраженный болевой синдром в момент получения травмы, отек коленного сустава в первые сутки после травмы. Нередко первые несколько недель пациент не отмечает неустойчивость, однако в дальнейшем она нарастает, проявляясь сначала при спортивных, а потом и при повседневных бытовых нагрузках. Если человек долго не получает необходимого лечения, патологическая подвижность в суставе приводит к развитию остеоартроза и необратимых изменений хрящевого покрова.
Если человек долго не получает необходимого лечения, патологическая подвижность в суставе приводит к развитию остеоартроза и необратимых изменений хрящевого покрова.
Диагностика. Разрыв передней крестообразной связки подтверждается результатами магнитно-резонансной томографии коленного сустава. Рентгенография не является информативным методом исследования при разрыве ПКС, поскольку мягкие ткани, связки и хрящевые структуры не видны на рентгеновских снимках. На МРТ возможно выявить признаки повреждения не только ПКС, но и менисков, хрящевого покрова сустава.
Лечение разрывов ПКС только оперативное. При выявлении у пациента признаков передне-задней нестабильности коленного сустава или МРТ признаков разрыва ПКС показано выполнение артроскопической пластики поврежденной связки.
Схема артроскопической пластики ПКС
Артроскопия — малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости проводится резекция (т. е. удаление поврежденной части) менисков, шлифуются поврежденные участки хряща.
е. удаление поврежденной части) менисков, шлифуются поврежденные участки хряща.
Разорванные волокна поврежденной ПКС удаляются из сустава, через дополнительно сформированную систему костных тоннелей проводится сухожильный трансплантат, заменяющий утраченную переднюю крестообразную связку.
Артроскопическая картина проведения трансплантата ПКС
После артроскопической пластики передней крестообразной связки оперированный сустав обездвиживается при помощи ортопедического тутора. Пациенту рекомендуется ходьба на костылях без нагрузки на оперированную конечность на срок 3 недели с момента операции. Передвижение с полной осевой нагрузкой в ортезе (наколеннике) с боковыми шарнирами возможна через 3 недели после операции. Длительность пребывания в стационаре в среднем составляет 5–7 суток. Швы снимаются на 10 сутки после операции амбулаторно. После снятия ортопедического тутора рекомендован курс реабилитационного лечения, включающий лечебную физкультуру под контролем реабилитолога или врача ЛФК, физиотерапевтические процедуры и прием хондропротекторов. Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Задняя крестообразная связка (ЗКС) удерживает голень от смещения в коленном суставе назад. Её повреждения являются следствием тяжелой травмы. Разрыв и повреждение задней крестообразной связки возникают гораздо реже, чем повреждение ПКС.
Диагноз повреждения ЗКС ставится при наличии у пациента клинических признаков задней нестабильности коленного сустава и при подтверждении разрыва связки на МРТ.
При подтвержденном разрыве ЗКС пациенту показано оперативное лечение. Пластика ЗКС также выполняется артроскопически, однако является более трудоемкой, чем пластика ПКС.
Схема пластики ЗКС
Под артроскопическим видеоконтролем удаляются поврежденные волокна ЗКС:
Далее формируется система костных тоннелей в бедренной и большеберцовой костях:
Далее в сустав проводится сухожильный трансплантат, формирующий ЗКС:
После операции коленный сустав обездвиживается специальным заднестабилизирующим ортопедическим тутором.
Дальнейшие сроки реабилитации и сроки пребывания в стационаре такие же, как при повреждении ПКС.
К наиболее тяжелым травматическим повреждениям коленного сустава относится одномоментный разрыв обеих крестообразных связок, что приводит к значительному ограничению физической активности пациента и стойкому болевому синдрому. На наш взгляд, наиболее адекватным методом лечения является одномоментная артроскопическая пластика обеих связок.
Артроскопическая картина конечного результата одномоментной пластики обеих крестообразных связок
В случае выполнения пластики ПКС и ЗКС одним этапом длительность иммобилизации (обездвиживания сустава) и ходьбы на костылях увеличивается до 6 недель с момента операции. В остальном сроки лечения и реабилитации остаются теми же, что и при изолированной пластике одной из крестообразных связок коленного сустава.
статей об управлении болью — Иллинойсский костный и объединенный институт
Адам К. Янг, доктор медицины
Алан К. Лига, доктор медицины
Лига, доктор медицины
Альберт Кнут, доктор медицины
Алехандра Родригес-Паез, доктор медицины
Александр Э. Мичалоу, доктор медицины
Александр Гордон, Мэриленд
Альфонсо Белло, Мэриленд
Ами Котари, Мэриленд
Эми Джо Пташек, Мэриленд
Ананд Вора, Мэриленд
Андреа С. Крамер, Мэриленд
Эндрю Дж. Рифф, Мэриленд
Анджела Р. Кроули, Мэриленд
Анджело Савино, Мэриленд
Энтони Савино, Мэриленд
Ануй С.Пуппала, Мэриленд
Ари Каз, Мэриленд
Ашраф Х. Дарвиш, Мэриленд
Ашраф Хасан, Мэриленд
Бернард Дж. Фельдман, Мэриленд
Брэдли Дворски, Мэриленд
Брайан Клей, Мэриленд
Бургесс, Брайан Дж. DPM
Брайан Р. МакКолл, Мэриленд
Брайан Шварц, Мэриленд
Брайан Уэтерфорд, Мэриленд
Брук Вандерби, Мэриленд
Брюс Саммервилл, Мэриленд
Брайан Ваксман, Мэриленд
Брайант С. Хо, Мэриленд
E. Ellis, MD
Ellis, MDCarla Gamez, DPM
Кэри Р.Templin, MD
Charles L. Lettvin, MD
Charles M. Lieder, DO
Chinyoung Park, MD
Christ Pavlatos, MD
Christian Skjong, MD
Christopher C.Mahr, MD
Craig Cummins, MD
Craig Phillips, MD
Craig S. Williams, MD
Craig Westin, MD
Daniel Newman, MD
David Beigler, MD
David Guelich, MD
David H. Garelick, MD
David Хэмминг, Мэриленд
Дэвид Хоффман, Мэриленд
Дэвид М.Anderson, MD
David Norbeck, MD
David Raab, MD
David Schneider, DO
Djuro Petkovic, MD
Douglas Diekevers, DPM
Douglas Solway, DPM
Edd Quinn Regan Jones Jr., MD
Edward J. Logue, MD
Elliot A. Nacke, MD
Ellis K. Nam, MD
Eric Chehab, MD
Eric L. Lee, MD
Evan A. Dougherty, MD
Garo Emerzian, DPM
Gary Shapiro, MD
Giridhar Burra, MD
Gregory Brebach, MD
Gregory J.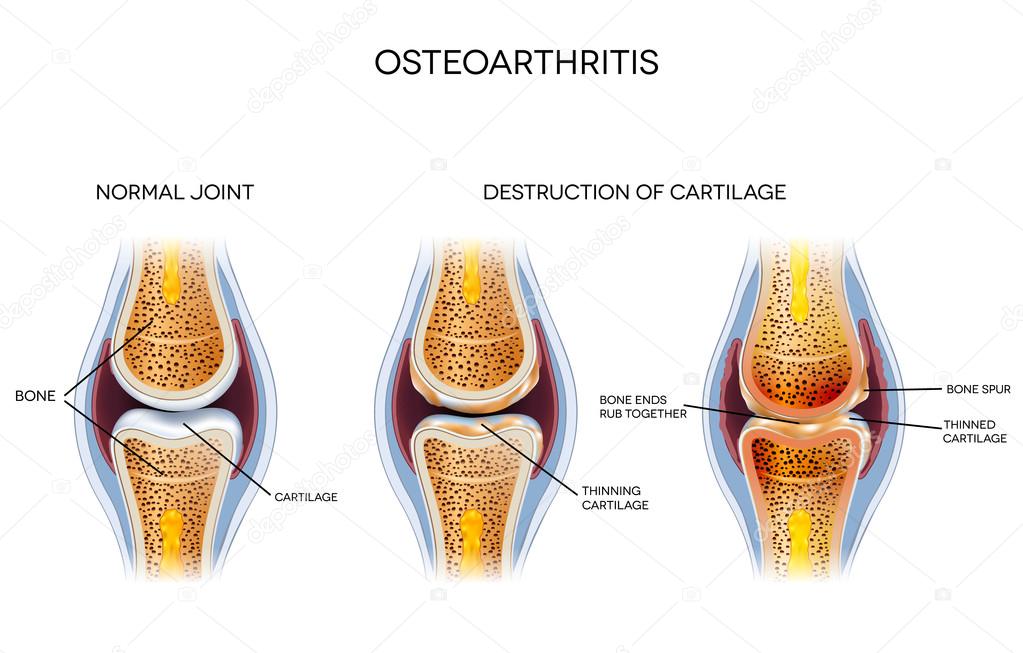 Fahrenbach, MD
Fahrenbach, MD
Gregory Portland, MD
Harpreet S. Basran, MD
Inbar Kirson, MD, FACOG, Diplomate ABOM
Jalaal Shah, DO
James M. Hill, MD
James R. Bresch, MD
Джейсон Г. Хурбанек, Мэриленд
Джейсон Годасра, Мэриленд
Джейсон Дж. Шраудер-Генри, Мэриленд
Джеффри Акерман, Мэриленд
Джеффри Голдштейн, Мэриленд
Джеффри Старон, Мэриленд
Джеффри Висотс Джереми Орион, доктор медицины
Джон Х.Lyon, MD
Jonathan Erulkar, MD
Jordan L. Goldstein, MD
Josephine H. Mo, MD
Juan Santiago-Palma, MD
Justin Gent, MD
Justin M. LaReau, MD
Kellie Гейтс, Мэриленд
Кермит Мухаммад, Мэриленд
Кевин Чен, Мэриленд
Крис Алден, доктор медицины
Лия Р. Урбаноски, Мэриленд
Ли-Энн Ту, Мэриленд
Леон Бенсон, Мэриленд
Лори Сигел
Lynn Gettleman Chehab, MD, MPH
Marc Angerame, MD
Marc Breslow, MD
Марк Р. Fajardo, MD
Fajardo, MD
Marie Kirincic, MD
Mark A. Lorenz, MD
Mark Gonzalez, MD
Mark Gross, MD
Mark Hamming, MD
Mark Mikhael, MD
Matthew L. Jimenez, MD
Mehul H. Garala, MD
Michael C. Durkin, MD
Michael Chiu, MD, FAAOS
Michael J. Corcoran, MD
Michael O’Rourke, MD
Nathan G. Wetters, MD
Nikhil K. Chokshi, MD
Peter Hoepfner, MD
Peter Thadani, MD
Phillip Ludkowski, MD
Priyesh Patel, MD
Rajeev D.Puri, MD
Rhutav Parikh, MD
Ричард Дж. Хайек, MD
Ричард Шерман, MD
Ритеш Шах, MD
Роберт Дж. Дейли, MD
Роберт Дж. Торснесс, MD
Роджер Чамс, MD
Ронак М. Патель, MD
Скотт Якобсен, DPM
Скотт Рубинштейн, MD
Шон А. Сатфен, DO
Серафин ДеЛеон, MD
Шивани Батра, DO
Стэнфорд Тэк,
Стивен Тэк,
С. Чудик, MD
Стивен Г.Bardfield, MD
Стивен Гросс, MD
Стивен Ясонович, DPM
Стивен М. Марджетко, MD
Марджетко, MD
Стивен С. Луис, MD
Стивен В. Миллер, DPM
Surbhi Panchal, MD
T. Ehmke, DO
Taizoon Baxamusa, MD
Theodore Fisher, MD
Thomas Gleason, MD
Тимоти Дж. Фридрих, DPM
Todd R. Rimington, MD
Todd Simmons, MD
MS
Tomas Nemickas, MD
Van Stamos, MD
Wayne M.Goldstein, MD
Wesley E. Choy, MD
William Robb, MD
William Vitello, MD
статей по физической и профессиональной терапии — Illinois Bone & Joint Institute
Adam C. Young, MD
Alan C. League , MD
Albert Knuth, MD
Alejandra Rodriguez-Paez, MD
Alexander E. Michalow, MD
Alexander Gordon, MD
Alfonso Bello, MD
Ami Kothari, MD
Amy
Ананд Вора, MD
Андреа С.Kramer, MD
Andrew J. Riff, MD
Angela R. Crowley, MD
Angelo Savino, MD
Anthony Savino, MD
Anuj S. Puppala, MD
Puppala, MD
Ari Kaz, MD
Ashraf H. Darwish, MD
Ashraf Hasan, MD
Bernard J. Feldman, MD
Bradley Dworsky, MD
Brian Clay, MD
Brian J. Burgess, DPM
Brian R. McCall, MD
MD
Brian Weatherford, MD
Brooke Vanderby, MD
Bruce Summerville, MD
Bryan Waxman, MD
Bryant S.Ho, MD
Carey E. Ellis, MD
Carla Gamez, DPM
Cary R. Templin, MD
Charles L. Lettvin, MD
Charles M. Lieder, DO
Парк Chinyoung, MD
Христос Pavlatos, MD
Christian Skjong, MD
Christopher C.Mahr, MD
Craig Cummins, MD
Craig Phillips, MD
Craig S. Williams, MD
Craig Westin, MD
Daniel Newman, MD 9000
Дэвид Бейглер, Мэриленд
Дэвид Гелих, Мэриленд
Дэвид Х.Garelick, MD
David Hamming, MD
David Hoffman, MD
David M. Anderson, MD
David Norbeck, MD
David Raab, MD
David Schneider, DO
Djuro Petkovic, MD
Diekevers, DPM
Douglas Solway, DPM
E.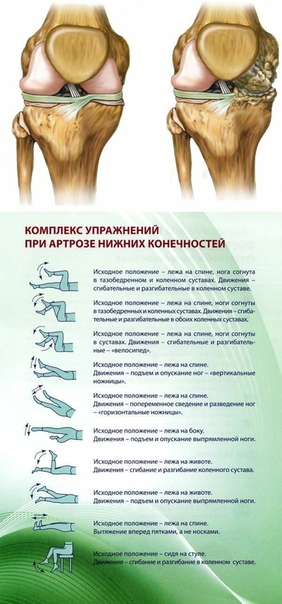 Quinn Regan, MD
Quinn Regan, MD
Eddie Jones Jr., MD
Эдвард Дж. Лог, MD
Elliot A. Nacke, MD
Ellis K. Nam, MD
Эрик Чехаб, MD
Эрик Л.Lee, MD
Evan A. Dougherty, MD
Garo Emerzian, DPM
Gary Shapiro, MD
Giridhar Burra, MD
Gregory Brebach, MD
Gregory J. Fahrenbach, MD
Harpreet S. Basran, MD
Inbar Kirson, MD, FACOG, Diplomate ABOM
Jalaal Shah, DO
James M. Hill, MD
James R. Bresch, MD
Джейсон Г. Хурбанек, MD
Джейсон Годасра, MD
Джейсон Дж.Шроудер-Генри, Мэриленд
Джеффри Акерман, Мэриленд
Джеффри Голдштейн, Мэриленд
Джеффри Старон, Мэриленд
Джеффри Высоцки, Мэриленд
Джереми Орион, Мэриленд
Джон Х. Лайон, Мэриленд
Jordan L. Goldstein, MD
Josephine H. Mo, MD
Juan Santiago-Palma, MD
Justin Gent, MD
Justin M. LaReau, MD
Kellie Gates, MD
Kermit Muhammad, MD
Кевин Чен, доктор медицины
Крис Олден, доктор медицины, доктор философии
Лия Р. Urbanosky, MD
Urbanosky, MD
Leigh-Anne Tu, MD
Leon Benson, MD
Lori Siegel, MD
Lynn Gettleman Chehab, MD, MPH
Marc Angerame, MD
Marc Breslow, MD
Fajardo Marc , MDMarie Kirincic, MD
Mark A. Lorenz, MD
Mark Gonzalez, MD
Mark Gross, MD
Mark Hamming, MD
Mark Mikhael, MD
Matthew L. Jimenez, MD
Мехул Х. Гарала, MD
Майкл К.Durkin, MD
Michael Chiu, MD, FAAOS
Michael J. Corcoran, MD
Michael O’Rourke, MD
Nathan G. Wetters, MD
Nikhil K. Chokshi, MD
Peter Hoepfner, MD
Питер Тадани, MD
Phillip Ludkowski, MD
Priyesh Patel, MD
Rajeev D. Puri, MD
Rhutav Parikh, MD
Ричард Дж. Хайек, MD
Ричард Шерман, MD
Ричард Шерман, MD 9000 MD
Роберт Дж.Daley, MD
Robert J. Thorsness, MD
Roger Chams, MD
Ronak M. Patel, MD
Scott Jacobsen, DPM
Scott Rubinstein, MD
Sean A. Sutphen, DO
Sutphen, DO
Serafin Derafin, MD
Шивани Батра, DO
Stanford Tack, MD
Стивен Чудик, MD
Стивен Г. Бардфилд, MD
Стивен Гросс, MD
Стивен Ясонович, DPM
Стивен М. Марджетко, Стивен М.
Стивен С. Луис, MD
Стивен У.Miller, DPM
Surbhi Panchal, MD
T. Andrew Ehmke, DO
Taizoon Baxamusa, MD
Theodore Fisher, MD
Thomas Gleason, MD
Timothy J. Friedrich, DPM
MD
Todd Simmons, MD
Tom Antkowiak, MD, MS
Tomas Nemickas, MD
Van Stamos, MD
Wayne M. Goldstein, MD
Wesley E. Choy, MD
William Robb, MD
William Robb, MD
William Vitello, MD
Артрит коленного сустава | Саммит Ортопедия
Анатомия
Колено состоит из трех костей: бедренной кости (бедренной кости), большеберцовой кости (голени) и надколенника (коленной чашечки). Концы этих костей покрыты хрящом, который позволяет им плавно скользить друг по другу. Кроме того, мениски смягчают эти кости и предотвращают болезненное трение между костями. Со временем мениски и хрящи могут изнашиваться. Это может привести к контакту кости с костью, что приведет к дальнейшему износу, боли и образованию костных шпор.
Концы этих костей покрыты хрящом, который позволяет им плавно скользить друг по другу. Кроме того, мениски смягчают эти кости и предотвращают болезненное трение между костями. Со временем мениски и хрящи могут изнашиваться. Это может привести к контакту кости с костью, что приведет к дальнейшему износу, боли и образованию костных шпор.
Что вызывает артрит коленного сустава?
Возраст — наиболее частая причина остеоартрита коленного сустава, поскольку способность хряща к заживлению уменьшается с возрастом.У большинства людей в конечном итоге разовьется остеоартрит той или иной степени.
Следующие факторы увеличивают риск развития значительного артрита в более раннем возрасте:
- Масса. Вес увеличивает нагрузку на все суставы, особенно на колени.
- Наследственность. Некоторые люди более склонны к развитию артрита из-за формы их костей вокруг колена.

- Пол. У женщин в возрасте 55 лет и старше чаще, чем у мужчин, развивается остеоартрит коленного сустава.
- Повторяющиеся стрессовые травмы. Люди, выполняющие работу, требующую частого вставания на колени, приседания или подъема тяжестей, подвергаются повышенному риску развития остеоартрита коленного сустава.
- Прочие болезни. Люди с ревматоидным артритом (заболевание иммунной системы, которое является вторым по распространенности типом артрита) более склонны к развитию остеоартрита. Другие нарушения обмена веществ, такие как перегрузка железом или избыток гормона роста, также увеличивают риск остеоартрита.
Каковы симптомы артрита коленного сустава?
У пациентов с остеоартритом симптомы обычно прогрессируют. Вначале колено при определенных движениях становится жестким и болезненным. Со временем развивается припухлость и болезненное растирание.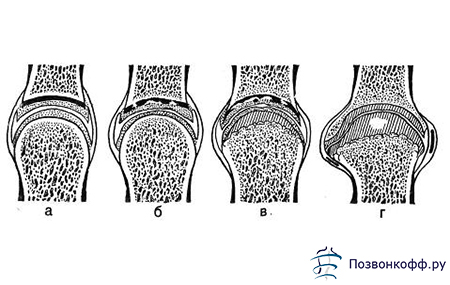 Выраженность этих симптомов колеблется и может продолжать ухудшаться. Пациенты с тяжелым остеоартритом могут испытывать трудности с любым из следующего: стоять или ходить, вставать со стула, сидеть в течение длительного времени и достигать полного диапазона движений.
Выраженность этих симптомов колеблется и может продолжать ухудшаться. Пациенты с тяжелым остеоартритом могут испытывать трудности с любым из следующего: стоять или ходить, вставать со стула, сидеть в течение длительного времени и достигать полного диапазона движений.
Как диагностируется остеоартроз коленного сустава?
Тщательное медицинское обследование и рентген имеют решающее значение для диагностики остеоартрита коленного сустава. Рентген позволяет вашему специалисту увидеть костную анатомию колена и определить степень вашего остеоартрита.
Как лечится артрит коленного сустава?
Степень тяжести остеоартрита определит наиболее подходящий курс действий. При остеоартрите на ранней стадии эффективными методами лечения могут быть физиотерапия и противовоспалительные препараты.В более запущенных случаях для облегчения симптомов могут помочь следующие препараты:
Изменение активности: Пациентам с артритом обычно приходится претерпевать некоторые изменения в образе жизни.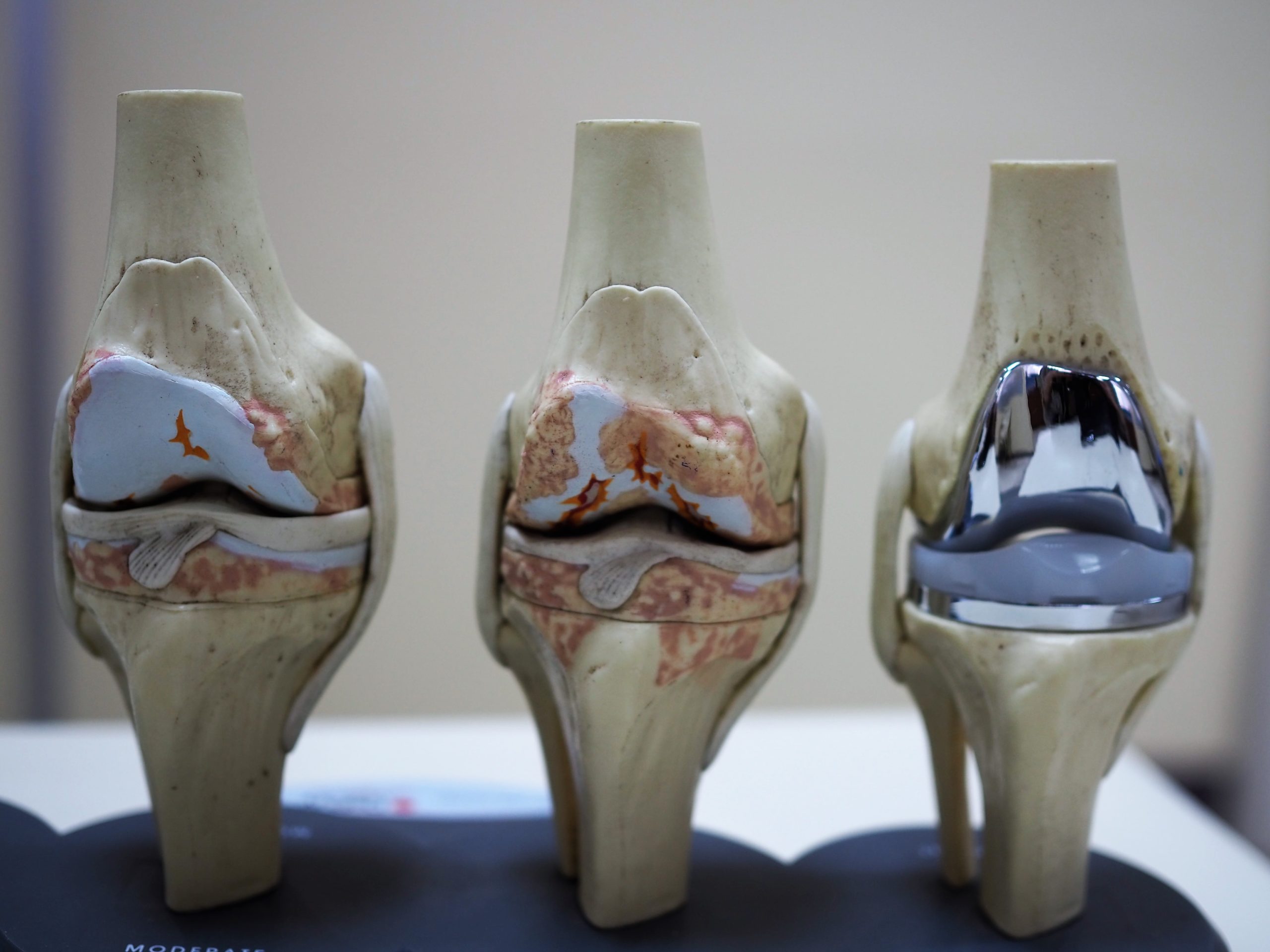 Если определенные действия усугубляют ваши симптомы, то отказ от них может принести облегчение. Лучшими вариантами являются упражнения с малой нагрузкой, такие как езда на велосипеде, эллиптический тренажер, плавание и легкие силовые тренировки.
Если определенные действия усугубляют ваши симптомы, то отказ от них может принести облегчение. Лучшими вариантами являются упражнения с малой нагрузкой, такие как езда на велосипеде, эллиптический тренажер, плавание и легкие силовые тренировки.
Противовоспалительное средство: Противовоспалительные средства для перорального применения могут быть эффективными при уменьшении воспаления, вызванного травмой.Однако у некоторых людей при их приеме возникают побочные эффекты. Если вы почувствуете что-то необычное при приеме этих лекарств, немедленно свяжитесь со своим специалистом, чтобы определить, уместно ли дальнейшее использование
.
Расчалки для разгрузки: Ваш специалист может выписать скобу для разгрузки. Эта скоба действует для приложения силы к колену таким образом, что давление на изношенную область сустава снимается. Вам нужно будет носить эту скобу при участии в таких мероприятиях, как прогулки, походы и т. Д.Некоторым эта скоба может обеспечить значительное облегчение симптомов, позволяя снова получать удовольствие от физической активности.
Инъекции стероидов: Инъекции стероидов позволяют вашему специалисту вводить противовоспалительные препараты непосредственно в сустав. Это может привести к резкому и потенциально долгосрочному облегчению боли и отека. Если это принесет облегчение, вы можете безопасно делать повторные инъекции каждые три-четыре месяца без каких-либо вредных последствий.
Физиотерапия: Ваш специалист может назначить несколько сеансов с физиотерапевтом для увеличения диапазона движений и силы, а также для уменьшения боли.После нескольких посещений терапевт может порекомендовать программу домашних упражнений, которая поможет сохранить результаты, достигнутые вами во время терапии.
Совместная жидкостная терапия: Единственным суставом, одобренным Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для этого типа лечения, является колено.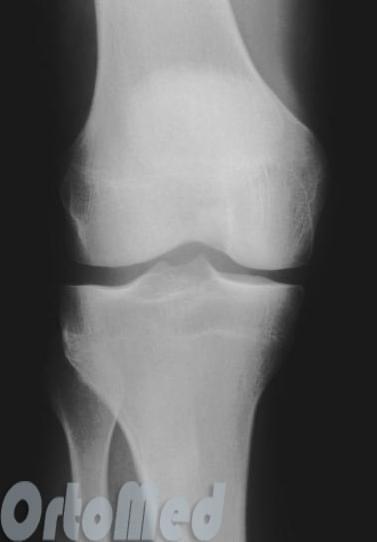 Лекарство вводится в колено тремя дозами, обычно с интервалом в одну неделю. Введенное вещество представляет собой гиалуроновую кислоту, которая помогает уменьшить трение между грубыми хрящами и одновременно смягчает сустав.Это лечение можно проводить каждые шесть-девять месяцев, если этого требуют ваши симптомы. Дополнительная информация об этом лекарстве может быть предоставлена вам по вашему запросу.
Лекарство вводится в колено тремя дозами, обычно с интервалом в одну неделю. Введенное вещество представляет собой гиалуроновую кислоту, которая помогает уменьшить трение между грубыми хрящами и одновременно смягчает сустав.Это лечение можно проводить каждые шесть-девять месяцев, если этого требуют ваши симптомы. Дополнительная информация об этом лекарстве может быть предоставлена вам по вашему запросу.
Лед — удобный и недорогой вариант лечения боли в коленях. Поместите пакет со льдом прямо на колено на двадцать минут, чтобы предотвратить отек и воспаление внутри колена.
Наконец, в случае тяжелого остеоартрита хирургическое вмешательство может быть лучшим вариантом лечения.
Артроскопия: В этом сценарии специалист будет использовать миниатюрную видеокамеру и инструменты для удаления любого незакрепленного хряща.В результате получается гладкая поверхность сустава без рыхлой ткани и минимальное внутреннее повреждение, которое может вызвать раздражение. Это может обеспечить значительное облегчение и позволить суставу свободно перемещаться во всем диапазоне его движений. Артроскопия полезна при раннем артрите или при внутреннем заболевании для лечения проблем, которые могут привести к более тяжелому остеоартриту в будущем.
Это может обеспечить значительное облегчение и позволить суставу свободно перемещаться во всем диапазоне его движений. Артроскопия полезна при раннем артрите или при внутреннем заболевании для лечения проблем, которые могут привести к более тяжелому остеоартриту в будущем.
Замена сустава: В запущенных случаях артрита вам может быть предложена полная замена коленного сустава. Техники и протезирование, используемые в этой операции, за последнее десятилетие значительно улучшились.Пациенты, перенесшие полную замену сустава, живут дольше и получают больше пользы от нового сустава, чем когда-либо прежде.
Вместе вы и ваш специалист выберете наиболее подходящее лечение.
4 стадии остеоартрита
Остеоартрит — это наиболее часто диагностируемый тип артрита суставов. Это настолько распространено, что теперь врачи говорят, что у 1 из 2 человек в какой-то момент в течение жизни разовьется какой-либо тип симптоматического ОА (остеоартрита).
Это проблема, связанная с суставами, поэтому она может поражать бедра, руки или плечи, но чаще всего встречается в коленях. К счастью, остеоартроз становится все более поддающимся лечению, особенно когда его диагностируют на ранних стадиях.
Давайте рассмотрим четыре стадии ОА и некоторые подходящие методы лечения на каждой стадии…
Стадия 1 — НезначительнаяЭто наименее тяжелая стадия ОА. У пациентов на стадии 1 разовьется незначительный износ суставов, но обычно они не чувствуют боли в пораженной области.Если у вас в анамнезе не было ОА, врач, скорее всего, оставит ваши симптомы без лечения, но может посоветовать вам принимать добавки или изменить режим упражнений.
Стадия 2 — легкаяЭто когда рентгеновские лучи начинают показывать более заметные разрастания костной шпоры (разрастания, которые часто развиваются там, где кости встречаются в суставе). После долгого малоподвижного образа жизни пораженный участок начинает ощущаться скованным, и ему становится некомфортно. Ваш врач может посоветовать более строгий режим тренировок или подходящую скобу для ношения.
Стадия 3 — СредняяНа стадии 3 хрящ в пораженной области начинает разрушаться и сужать промежуток между костью и суставом. Сустав воспаляется и начинает доставлять дискомфорт при обычной повседневной деятельности. Некоторые виды лечения включают безрецептурные обезболивающие, болеутоляющие, отпускаемые по рецепту, а в тяжелых случаях — инъекции гиалуроновой кислоты.
Стадия 4 — тяжелаяЭто самая тяжелая стадия ОА, а значит, и самая болезненная.На этом этапе хрящ почти полностью отсутствует, что приводит к воспалительной реакции сустава. Костные шпоры, которые развивались на ранних стадиях, теперь увеличились, часто вызывая мучительную боль. Существуют различные варианты лечения, которые обычно включают операцию по восстановлению костной ткани и замену коленного / тазобедренного суставов.
Если вы живете в округе Фэйрфилд и страдаете остеоартритом, вам окажут помощь профессиональные медицинские работники компании Orthopaedic Speciality Group. Как крупнейшая и наиболее опытная ортопедическая клиника на юге Коннектикута, мы обладаем знаниями и опытом, необходимыми для облегчения вашей боли.Посетите наш веб-сайт для получения дополнительной информации или позвоните по телефону (203) 337-2600, чтобы записаться на прием к одному из наших лицензированных терапевтов.
Остеоартроз (ОА) | Причины, симптомы, лечение
Прием пищевых добавок
Во многих случаях мало исследований, подтверждающих, что добавки и лечебные травы могут улучшить артрит или его симптомы, но многие люди считают, что они действительно приносят пользу.
Ниже приведены некоторые из добавок, которые часто используются людьми с остеоартритом.
Глюкозамин
Глюкозамин естественным образом содержится в организме в таких структурах, как связки, сухожилия и хрящи. Добавки обычно производятся из панцирей крабов, омаров или креветок, хотя доступны и продукты, не содержащие моллюсков. Некоторые исследования показывают, что он может иметь некоторую пользу при болезненном остеоартрите, особенно коленного сустава.
В большинстве исследований использовалась доза 500 мг три раза в день, и данные свидетельствуют о том, что сульфат глюкозамина может быть более эффективным, чем гидрохлорид глюкозамина.Это не сразу снимает боль, поэтому вам придется принимать его в течение нескольких месяцев. Если через два месяца это не помогло, маловероятно, что это поможет.
Хондроитин
Хондроитин естественным образом присутствует в нашем организме, и считается, что он помогает придать хрящам эластичность. Доказательства исследований ограничены исследованиями на животных, которые предполагают, что это может помочь замедлить разрушение хряща.
Не ожидайте улучшения в течение как минимум двух месяцев.А если ваш хрящ сильно поврежден, хондроитин вряд ли поможет вам.
Рыбий жир
Считается, что рыбий жир и жир печени рыбы полезны для суставов. На самом деле, данных недостаточно, чтобы сказать, эффективны ли они при остеоартрите, хотя есть веские доказательства того, что рыбий жир может помочь при симптомах ревматоидного артрита.
Добавки, приготовленные из печени рыб, часто содержат много витамина А, который в больших количествах может быть вредным.Добавки, приготовленные из цельной рыбы, обычно содержат меньше витамина А, поэтому они безопаснее, если вы обнаружите, что вам нужна высокая доза рыбьего жира, чтобы получить от них какую-либо пользу.
Дополнительные процедуры
Существует ряд различных методов лечения, которые, как правило, можно использовать вместе с прописанными или отпускаемыми без рецепта лекарствами.
Некоторые из самых популярных методов лечения перечислены здесь:
- Иглоукалывание утверждает, что восстанавливает естественный баланс здоровья, вставляя тонкие иглы в определенные точки тела, чтобы исправить дисбаланс в потоке энергии.Существуют доказательства того, что иглоукалывание эффективно облегчает некоторые симптомы остеоартрита.
- Техника Александра учит вас лучше осознавать свою позу и двигаться с меньшими физическими усилиями. Есть доказательства того, что он может быть эффективным при болях в пояснице, но не только при остеоартрите.
- В ароматерапии используются масла, полученные из растений, которые можно испарять, вдыхать, использовать в ваннах или горелках, или как часть ароматерапевтического массажа. Нет никаких исследований, подтверждающих, что ароматерапия эффективна при симптомах остеоартрита, но некоторые люди считают ее полезной для расслабления.
- Массаж может расслабить жесткие мышцы, снять напряжение, улучшить мышечный тонус и усилить кровоток. Хороший массаж может дать вам ощущение расслабленности и заботы, хотя есть лишь некоторые свидетельства того, что он эффективен при лечении симптомов остеоартрита.
- Остеопаты и мануальные терапевты вручную регулируют положение тела и оказывают давление на мягкие ткани тела. Цель состоит в том, чтобы исправить структурные дефекты, улучшить подвижность, облегчить боль и позволить телу восстановиться.Существует небольшое количество исследований, свидетельствующих о том, что хиропрактика эффективна при остеоартрите позвоночника. Однако нет никаких конкретных научных данных о том, эффективна ли остеопатия при остеоартрите.
- Тай-чи — это упражнение «разум-тело», предназначенное для успокоения разума и содействия самоисцелению с помощью последовательности медленных изящных движений. Есть убедительные доказательства того, что тай-чи может облегчить симптомы остеоартрита, особенно в коленях.
Как найти хорошего терапевта
Некоторые методы лечения доступны в NHS, поэтому стоит спросить об этом своего терапевта.Частные медицинские страховые компании также могут покрывать некоторые виды лечения. Однако большинство людей платят за собственное лечение, которое может быть дорогостоящим.
Некоторые методы лечения делают смелые заявления — если у вас есть какие-либо сомнения, спросите, какие доказательства подтверждают эти утверждения. Институт дополнительной и натуральной медицины может помочь вам найти квалифицированного терапевта.
Расскажите своему терапевту о любых лекарствах, которые вы принимаете, и поговорите со своим врачом о терапии, которую вы собираетесь попробовать. Не прекращайте прием прописанных лекарств, не посоветовавшись предварительно со своим врачом, и будьте осторожны, если какой-либо врач посоветует вам это сделать.
Операция по хирургической остеотомии коленного сустава
«Коленная остеотомия» — это немного неправильное название, потому что сам коленный сустав, где встречаются поверхности большеберцовой кости (голени), бедренной кости (бедренной кости) и надколенника (коленной чашечки), хирургическим путем не изменен. Скорее регулируется выравнивание бедренной и большеберцовой костей.
Открытая или закрытая остеотомия
Во время операции либо большеберцовая, либо бедренная кость отсекается сбоку, и выполняется один из двух видов остеотомии.
Закрытая остеотомия
Костный клин вырезают и удаляют.Образовавшуюся щель в кости закрывают, сводя две стороны вместе и закрепляя их пластиной и винтами.
Открытая остеотомия
Разрез делается примерно на три четверти длины кости. В разрез вставляется костный трансплантат клиновидной формы. Клин крепится к кости пластиной и винтами. Существует три типа костного трансплантата: аутотрансплантат, аллотрансплантат и искусственный трансплантат.
- аутотрансплантат .Вставленный клин представляет собой кость, взятую из другой кости в теле пациента, обычно тазовой кости, во время операции.
- Аллотрансплантат . Вставленный клин — кость от другого человека. Обычно эти трансплантаты получают из костных банков, которые собирают и замораживают кость из трупов.
- Искусственный трансплантат . Вставной клин изготовлен из синтетического заменителя кости.
реклама
Вообще говоря, аутотрансплантат — лучший вариант для послеоперационного роста и заживления кости, но у некоторых пациентов может возникнуть боль или другие проблемы в том месте, где была извлечена кость из таза.Какой тип трансплантата использовать, решают хирург и пациент.
Хирург проведет точные измерения положения ноги пациента, чтобы определить, следует ли выполнять остеотомию на большеберцовой кости (большеберцовая кость) или бедренной кости (бедренная кость), решить, на какой стороне кости оперировать, и рассчитать точный размер кости. костный клин, добавляемый или удаляемый для остеотомии. Размер добавляемого или удаляемого клина зависит от анатомии человека и степени деформации с кривыми ногами или с коленом .Обычно клин в 1 мм обеспечивает коррекцию на 1 градус, поэтому клин в 10 мм обеспечивает изменение положения колена на 10 градусов. 1
Наиболее распространенный тип остеотомии коленного сустава — клин остеотомия с высоким медиальным отверстием большеберцовой кости, операция, при которой вставляется клин из костного трансплантата или заменителя во внутреннюю кость голени, чуть ниже колена. 2 Это обычно делается для пациентов с искривленными ногами , снимая давление на внутреннюю часть колена и передавая его на внешнюю сторону колена.
В этой статье:
реклама
Пошаговая процедура хирургии остеотомии коленного сустава
Ниже приводится пошаговое описание типичной операции остеотомии высокой большеберцовой кости. Другие типы остеотомии для коррекции остеоартрита коленного сустава будут выполняться по тем же общим шагам. Типичная операция по остеотомии коленного сустава занимает около 90 минут.
- Жизненно важные функции пациента проверяются, чтобы убедиться, что артериальное давление, частота сердечных сокращений, температура тела и уровни оксигенации в норме, и можно продолжить операцию.На колене, подвергающемся операции, делается отметка.
- Проведена анестезия. Пациенты получают общую анестезию (усыпляют) или регионарную анестезию, чтобы заблокировать чувствительность ниже пояса вместе с релаксантом. Чаще применяется общая анестезия. Тип анестезии, которую получит пациент, определяется заранее.
- Перед выполнением остеотомии хирург может проверить коленный сустав, чтобы убедиться в отсутствии значительного повреждения хряща на «здоровой стороне» колена.Это можно сделать артроскопически прямо перед процедурой остеотомии.
- Если в дополнение к остеотомии необходимо выполнить операцию по восстановлению мениска, операцию по микроперелому с целью стимулирования роста хряща или другую артроскопическую операцию, сначала выполняется артроскопическая операция.
- Хирург сделает разрез на коже от 4 до 5 дюймов. При высокой остеотомии большеберцовой кости этот разрез будет ниже колена. Затем хирург должен сделать надрезы в более глубоких мягких тканях, например в мышцах, чтобы обнажить изменяемую кость.
- Хирург использует пилу для кости, чтобы сделать точный разрез с одной стороны кости, и останавливается примерно на 1 см, прежде чем добраться до другой стороны. 3
- При закрытой остеотомии делается еще один разрез и удаляется клин кости. При открытой остеотомии в разрезанную кость вставляют клиновидный костный трансплантат. Хирург с помощью инструмента осторожно вставит клин на место.
- Хирург дважды проверит новое положение колена и, при необходимости, отрегулирует размер клина.
- Кость в месте остеотомической раны сдавливается (например, на плоскость стопы может оказываться давление), а недавно измененная кость фиксируется металлическими пластинами и винтами.
- Хирург зашивает хирургическую рану.
См. Анестезия для ортопедической хирургии
Список литературы
- 1. Операционные методы: спортивная хирургия колена, Марк Д. Миллер, доктор медицины, Брайан Дж. Коул, доктор медицины, MBA, Эндрю Косгаре, Джон К. Секия, доктор медицины, 7 июля 2008 г. Издание: 1 Har / DVD, Твердый переплет: 544 страницы Издатель: Сондерс; 1 Har / DVD edition (7 июля 2008 г.)
- 2.Коленное общество. «Остеотомия коленного сустава». По состоянию на 29 декабря 2011 г. http://www.kneesociety.org
- 3.Остеотомия вокруг колена: показания, планирование, хирургические методы с использованием фиксаторов пластин. Под редакцией Филиппа Лобенхоффера, Рональда ван Хеерваардена, Алекса Стаубли , Роланд Якоб, Издательство: Thieme; 1 издание (19 ноября 2008 г.)
Разрывы медиальной коллатеральной связки | Cedars-Sinai
Не то, что вы ищете?Что такое медиальная коллатеральная связка?
Медиальная коллатеральная связка (MCL) — это широкая толстая полоса ткани, которая проходит по внутренней части колена от бедренной кости (бедра) до точки на большеберцовой кости (большеберцовой кости) на расстоянии от 4 до 6 дюймов от колена.
Основная функция MCL — предотвращать чрезмерное вытягивание ноги внутрь, но также помогает поддерживать стабильность колена и позволяет ему вращаться.
Что вызывает разрыв медиальной коллатеральной связки?
Травмы медиальной коллатеральной связки чаще всего возникают при ударе колена непосредственно с внешней стороны. Это слишком сильно растягивает связки на внутренней стороне колена или может их порвать.
Спортсмены нередко одновременно разрывают медиальную коллатеральную связку и переднюю крестообразную связку.Связки также могут быть повреждены в результате повторяющихся нагрузок. Это приводит к тому, что связка теряет свое обычное растяжение и эластичность, как изношенная резинка.
Каковы симптомы разрыва медиальной коллатеральной связки?
Если медиальная коллатеральная связка повреждена или разорвана, у вас обычно будет:
- Боль, от легкой до сильной
- Жесткость
- Отек
- Болезненность внутренней части колена
- Ощущение, что травмированное колено может поддаться под нагрузкой, защемить или защемить
Как диагностируется разрыв медиальной коллатеральной связки?
Ваш врач попросит вас описать, как было травмировано колено, были ли у вас другие травмы колена и каково ваше колено после травмы.Вас могут спросить о ваших физических и спортивных целях. Это поможет вашему врачу решить, какое лечение лучше всего подойдет вам.
Во время медицинского осмотра внутренняя часть поврежденного колена проверяется на предмет боли или болезненности. Давление будет оказываться на внешнюю сторону колена, когда нога согнута и выпрямлена. В зависимости от степени боли или ослабления коленного сустава травма классифицируется как:
.- 1 степень — Небольшая нежность и незначительная боль.
- Grade 2 — Заметная слабость в коленях при движении рукой; сильная боль и нежность внутри колена; отек, в некоторых случаях.
- Оценка 3 — Сильная боль и болезненность внутренней части колена; некоторая припухлость и выраженная нестабильность суставов. Колено открывается примерно на 1 сантиметр (чуть меньше полдюйма), когда врач перемещает вашу ногу. Разрыв MCL 3 степени часто возникает вместе с разрывом передней крестообразной связки.
Если немедленная боль и отек не позволяют судить о серьезности травмы, возможно, потребуется надеть легкую шину, приложить лед и поднять колено. Как только опухоль и боль уменьшатся, врач поставит диагноз.
Ваш врач может назначить магнитно-резонансную томографию (МРТ). МРТ имеет точность почти 90 процентов в определении того, насколько серьезен разрыв медиальной коллатеральной связки.
Как лечится разрыв медиальной коллатеральной связки?
Медиальная коллатеральная связка имеет хорошее кровоснабжение и обычно хорошо поддается консервативному лечению.В зависимости от того, насколько серьезна травма, может быть достаточно отдохнуть колену, носить бандаж, принимать безрецептурные обезболивающие, такие как ибупрофен, и пройти физиотерапию.
Чтобы колено не двигалось, врач может порекомендовать легкий гипс или бандаж, который позволяет колену двигаться вперед и назад, но ограничивает движение из стороны в сторону. Обычно это рекомендуется в течение 72 часов. В зависимости от того, насколько уменьшится ваша боль и отек, вы сможете начать реабилитационную программу через несколько дней.
Когда боль и отек уменьшатся, вы сможете приступить к упражнениям, чтобы восстановить силу и нормальный диапазон движений колена. Если при выполнении упражнений у вас все еще болит, продолжайте медленно, чтобы предотвратить дальнейшее раздражение. Для полного выздоровления может потребоваться от недели до восьми недель, в зависимости от серьезности травмы.
Разрыв медиальной коллатеральной связки редко поддается хирургическому лечению. Операция обычно проводится через небольшой разрез на внутренней стороне колена.Артроскопически это не делается, так как эта связка не находится внутри коленного сустава.
Если медиальная коллатеральная связка была порвана в месте ее прикрепления к бедренной кости или большеберцовой кости, хирург повторно прикрепит связку к кости с помощью больших швов, металлического винта или костной скобы. Если разрыв был посередине связки, хирург сшивает разорванные концы вместе.
Ключевые моменты
- Основная функция медиальной коллатеральной связки заключается в предотвращении слишком большого вытягивания ноги внутрь, но она также помогает поддерживать стабильность колена и позволяет ему вращаться.
- Травмы медиальной коллатеральной связки чаще всего возникают при ударе колена непосредственно с внешней стороны.
- Медиальная коллатеральная связка имеет хорошее кровоснабжение и обычно хорошо поддается консервативному лечению.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас есть вопросы.