Вульвовагиноз симптомы и лечение у девочек — Все о детях
Вульвовагинит у девочек может быть следствием нарушения правил гигиенического ухода за наружными половыми органами. В тяжелых случаях возможно образование рубцовой ткани в области гнойного расплавления слизистых оболочек. Это в будущем создаст серьезные проблемы для реализации репродуктивной функции девушки. Это воспаление слизистой влагалища и наружных половых органов.Перед тем, как лечить вульвовагинит у девочки врач должен провести ряд клинических анализов, чтобы выявить потенциального возбудителя инфекции. На гнойную инфекцию могут косвенно указывать клинические симптомы заболевания – это выделения белого и зеленоватого цвета, повышение температуры тела и т.д.
Без своевременного лечения возможно генерализованное распространение инфекции. Частыми осложнениями становятся аднексит, цистит, пиелонефрит, гломерулонефрит и другие серьезные патологии мочеполовой сферы. При появлении первых признаков следует немедленно обратиться к педиатру. Этот доктор после осмотра даст направление на консультацию к гинекологу.
Причины бактериального вульвовагинита у девочки
К возникновению этого заболевания предрасполагают возрастные особенности гениталий и ослабление иммунитета. Реакция среды во влагалище у маленьких девочек щелочная, в то время как у взрослых — кислая. Микроорганизмы предпочитают как раз щелочную среду, очень немногие переносят кислую реакцию. Когда противомикробная защита ослабевает, воспалительные изменения могут вызвать даже те микробы, которые присутствуют обычно во влагалище. В нормальных условиях местный иммунитет не дает им проявить болезнетворные свойства.
Причиной бактериального вульвовагинита у девочки могут стать живущие на коже стафилококк или стрептококк, попавшая из желудочно-кишечного тракта кишечная палочка и др.
Острицы, паразитирующие в кишечнике, выползают ночью и откладывают яйца вокруг анального отверстия. Они могут заползать и в область преддверия влагалища.

В последнее время все чаще при вульвовагините обнаруживаются такие микроорганизмы, как хламидии, микоплазмы, уреаплазмы, вирус простого герпеса. Источником заражения нередко становятся родители. Заражение происходит при пользовании общей постелью и предметами гигиены. Описаны случаи вспышек такой инфекции, как гонорея, при пользовании общим туалетом в детских садах.
Ребенок может заболеть, если во влагалище попало инородное тело (мелкие предметы, острицы). Микроорганизмы, которые находятся на этих предметах, нарушают нормальные соотношения между популяциями микроорганизмов во влагалище, что поддерживает воспаление.
Как ни странно, вульвовагинит может вызвать и чрезмерная забота о гигиене. Некоторые мыла и средства для купания нарушают естественные защитные барьеры и нормальное соотношение микроорганизмов.
Симптомы вульвовагинита у маленьких девочек
Симптомы вульвовагинита у девочек проявляются в виде покраснения слизистой оболочки наружных половых органов, зуда, болезненных ощущений, которые усиливаются при мочеиспускании.
При наличии инородных тел во влагалище появляются обильные гноевидные выделения. Иногда они бывают с примесью крови.
Вульвовагинит у маленьких девочек, вызванный хламидиями или микоплазмами, может протекать в хронической форме без заметных проявлений и обнаруживается случайно при обследовании.
Посмотрите, как проявляется вульвовагинит у девочек — на фото показаны общие признаки:
Для диагностики обязательно обратитесь к детскому гинекологу. Врач осмотрит наружные половые органы, возьмет мазки и посевы для выявления возбудителя.
Врач может провести осмотр с помощью вагиноскопа. Это специальный аппарат, который позволяет осмотреть влагалище, не нарушая целостность девственной плевы. Таким образом можно обнаружить инородные тела. Процедура проходит безболезненно.
Лечение вульвовагинита у девочек
Чтобы снять воспаление, рекомендуют теплые сидячие ванночки с раствором марганцевокислого калия, отварами лекарственных трав.

Когда будет обнаружен возбудитель инфекции (на это может потребоваться несколько дней), врач назначит противомикробную терапию:
- системное лечение вульвовагинита у девочек — прием антибиотиков через рот, реже в инъекциях;
- местное лечение с помощью присыпок и мазей;
- возможно сочетание указанных способов лечения, если этого требуют характер возбудителя и течение заболевания.
Если причина заболевания
Детский гинеколог назначит лечение для нормализации микрофлоры влагалища.
Осложнения.

Вульвовагинит может привести к образованию сращений между малыми половыми губами (синехий), рубцовым изменениям во влагалище.
Возможно развитие восходящей инфекции: воспаляются матка и маточные трубы. Это может отразиться на репродуктивном здоровье девочки и стать причиной бесплодия.
Восходящая инфекция половых путей у девочек нередко становится причиной возникновения так называемого первичного перитонита. Девочка жалуется на боли в животе. На осмотре хирург выявляет симптомы раздражения брюшины. При оперативном лечении выясняется, что причиной перитонита стал не аппендицит, а воспаление придатков.
Source: LechimDetok.ruЧитайте также
Вульвовагиноз у женщин и маленьких девочек
Автор Мария Закопко На чтение 5 мин. Опубликовано
Вульвовагиноз представляет собой заболевание, сопровожденное воспалительным процессом женских половых органов. Чаще всего диагностируется у маленьких девочек, и взрослых дам, а женщины репродуктивного возраста страдают им редко.
Что такое вульвовагиноз?
Как отмечалось ранее, вульвовагиноз представляет собой воспалительной природы процесс, поражающий половые органы женщины. Встречается у всех женщин, тем не менее, чаще всего его диагностируют у маленьких девочек, и зрелых женщин.
Классификация заболевания и особенности каждого вида
В зависимости от причины возникновения патологического процесса, врачи выделяют следующие формы вульвовагиноза.
- Бактериальный. В природе существует немало патогенных микроорганизмов, которые попадают во влагалище, провоцируя течение заболевания, чаще всего в момент интимной близости.
- Ирритативный. В этом случае причиной его появления врачи называют механические повреждения и травмы, влияющие на наружные половые органы.
- Вульвовазиноз, спровоцированный жизнедеятельностью паразитарных аскарид. В ночное время суток, выходя из прямой кишки, а последние откладывают яйца, которые могут проникать внутрь влагалища, провоцируя патологическое воспаление.
- Патология, развивающаяся при ослаблении иммунитета. Чаще всего развивается при течении простудного заболевания, СПИДа и ВИЧ, хронических стрессах и недосыпаниях, физическом перенапряжении.
- Патология, развивающаяся как следствие приема антибиотиков. Именно в этом случае побочным эффектом курса терапии становится уничтожение полезной во влагалище микрофлоры, и активация роста и развития патогенных организмов.
- Аллергическая форма — причиной становятся аллергены, на которые в организме и проявляется вульвовагиноз.
- Специфическая форма — чаще всего возникает как следствие ряда инфекционных заболеваний, таких как молочница, гонорея или сифилис.
- Диабетическая форма — развивается при несвоевременно диагностированном диабете и не проведенном вовремя лечении.
Симптомы
Симптоматика патологического процесса весьма характерна:
- Неприятный запах и зуд в области гениталий.
- Обильные из влагалища выделения.
- Набухание, отечность малых губ.
- Боль во время полового акта или же посещения туалета.
 При гонорейной форме заболевания — выделения идут густые и желтые, с зеленоватыми примесями, если воспаление спровоцировали бактерии трихомониаза — выделения будут обильные, белесо-желтые, если спровоцировал воспаление бактерии Кандида — выделения будут творожистые.
При гонорейной форме заболевания — выделения идут густые и желтые, с зеленоватыми примесями, если воспаление спровоцировали бактерии трихомониаза — выделения будут обильные, белесо-желтые, если спровоцировал воспаление бактерии Кандида — выделения будут творожистые.
Причины вульвовагиноза
В отношении первопричин, провоцирующих развитие патологического процесса, то такими врачи называют следующие:
- Недостаточно тщательное или полное отсутствие гигиены половых у женщины органов.
- Инфекции, которые передаются половым путем.
- Сбой в работе эндокринной системы.
- Как следствие травмы половых органов, либо перенесенной в детстве инфекции.
- Беременность, как и курс приема антибиотиков/гормональных препаратов.
- Курс лучевой терапии, авитаминоз и сниженный иммунитет.
- Аллергия на продукты питания, медикаменты или иные раздражители, как и заболевания желудочно-кишечного тракта.
- Перенесенный аборт или выскабливание.
Вульвовагиноз у маленьких девочек — особенности протекания
У маленьких девочек вульвовагиноз может быть следствием того, что родители недостаточно следят за их гигиеной, как и перенесенных детских заболеваний, таких как корь и так далее. Причин развития воспаления может быть много, но родителям стоит помнить, что вылечить патологию удается не всем. Главное учесть и то, что жалобы у ребенка на негативную симптоматику могут разниться, в зависимости от причины патологии.
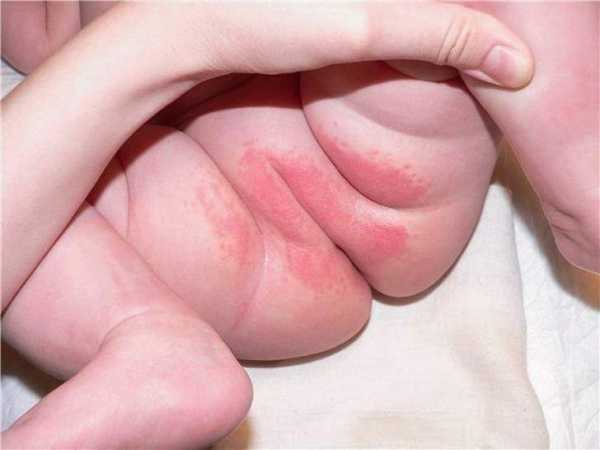 Так следствием течения бактериальной формы вульвовагиноза может быть гиперемия кожных покровов вокруг наружных половых органов и анального отверстия.
Так следствием течения бактериальной формы вульвовагиноза может быть гиперемия кожных покровов вокруг наружных половых органов и анального отверстия.
Выделения из влагалища с вкраплениями гноя.
Если причиной патологии стал грибок Кандида — появляется отечность наружных половых органов, зуд и жжение, покраснение, творожистые выделения. И как следствие такого недуга — цистит и развитие у девочек цистита. Такие же симптомы показывает себя и трихомонадная форма вульвовагиноз.
Лечение заболевания у женщин
Курс лечения зависит от того, какая причина спровоцировала появление и течение вульвовагиноза. Сам курс терапии в большинстве своем состоит в таких действиях.
Прием медикаментов, которые прямо влияют на возбудителя — антибиотики и противогрибковые составы, например, Амоксиклав и Флюкостат, Пимафуцин.
Использование местно антисептических препаратов — раствор соды или марганцовки, применение вагинального антисептика.
Рекомендуем прочитать: что происходит с организмом при антипаразитарной программе Гельмостоп — состав, инструкция, отзывы.
100% растительный препарат Стопразит 9-ка — отзывы, стоимость, инструкция по применению. Информацию смотрите здесь.
Как лечить саркоптоз у кошек и собак (подкожный клещ) — parazity-gribok.ru/parasites/disease/sarkoptoz.html
В случае развития детских болезней и диагностировании диабета, ожирения — проводится лечение сопутствующих патологий.
В период вынашивания плода — прием антибиотиков врачами категорически запрещен, потому курс лечения состоит из применения местных, наружных антисептиков, средств и рецептов из арсенала народной медицины. В любом случае нужна обязательная консультация врача-гинеколога.
Как лечить вульвовагиноз у детей
Прежде всего, курс терапии назначается после визуального осмотра и получения врачом результатов лабораторных анализов. Для укрепления иммунитета, врач прописывает иммуностимуляторы и витамины, хотя при острой форме течения воспаления у девочек — назначают антибиотики и противогрибковые препараты, как и антигельминтные и антигистаминные составы.
 Для ускорения заживления и регенерации кожи, слизистых покровов наружных половых органов и вульвы — врачи чаще всего их обработку тетрациклиновой мазью, показаны и ванночки с добавлением отваров лекарственных трав.
Для ускорения заживления и регенерации кожи, слизистых покровов наружных половых органов и вульвы — врачи чаще всего их обработку тетрациклиновой мазью, показаны и ванночки с добавлением отваров лекарственных трав.
Профилактические меры
Своевременно принимать меры для предупреждения развития воспаления наружных половых органов и соблюдение правил личной гигиены.
Соблюдение принципа верности одному половому партнеру, а со случайным половым партнером — применение презерватива во избежание заражения.
Обязательное соблюдать принцип применения в период менструации прокладок — использование тампонов не рекомендовано.
Исключите практику применения ежедневных, гигиенических прокладок, которые служат идеальной средой для развития бактерий.
Стоит выбирать и носить удобное, из натуральных тканей нательное белье.
Соблюдение принципа здорового образа жизни, витамины и полноценное питание, исключение курения и злоупотребления алкоголем.
Также важно следить и за собственным весом, не злоупотреблять процедурами спринцевания в ежедневной гигиене, что может нарушить естественную защиту и микрофлору влагалища.
Видео: как лечить вульвовагиноз?
parazity-gribok.ru
Вульвовагинит у детей, симптомы и методы лечения
Вульвовагинит у детей может иметь много причин. Воспаление слизистой оболочки влагалища и вульвы могут быть как неинфекционного, так и инфекционного характера. Вульвовагинит у девочек встречается довольно часто, что доказывает статистика у врачей гинекологов. Это объясняется частыми заболеваниями вирусной этиологии, которые делают организм девочки более уязвимым к различным патогенным организмам. В группу риска также входят дети, склонные к аллергическим реакциям, даже самым незначительным. Какие есть основные симптомы и как проводят лечение вульвовагинита у детей, мы поговорим в этой статье.
Как уже говорилось, заболевание вульвовагинит у девочек представлено в виде воспаления стенок влагалища и непосредственно самой вульвы. Согласно статистике в возрасте до 8 лет, вульвовагиниты встречаются в 60-70%. Существуют различные причины возникновения этого заболевания у девочек в возрасте до 10 лет. Как правило, это объясняется особенностями анатомического строения слизистого шара влагалища и вульвы. Все дело в том, что влагалище новорожденной покрыто несколькими слоями зрелого плоского эпителия, который имеет в себе гликоген, обладая при этом кислой реакцией. Уже к 4-й неделе жизни происходит слущивание эпителия, что связано с прекращением эстрогенного влияния от организма матери. Слизистый шар влагалища критически истончается, в составе которого преобладают незрелые эпителиальные клетки. Все это приводит к исчезновению влагалищной палочки, которая как раз и выступает в качестве защиты от различных микробных проникновений.
Симптомы вульвовагинита у детей
Вульвовагинит у детей выражен определенными характерными симптомами, на основе которых мама приводит девочку к врачу. Основными симптомами является жжение и зуд в области наружных половых органов. Более того, эти симптомы значительно усиливаются при ходьбе и мочеиспускании. Девочка также предъявляет жалобы на существенный дискомфорт в области гениталий. Могут появляться незначительные выделения гнойного характера. Очень редко, но случаются кровяные выделения, сопровождающиеся неприятным запахом. В основном это означает, что болезнь очень запущена и требует немедленного вмешательства врачей. Хуже всего это может говорить о переходе болезни в хроническую форму, что очень плохо заканчивается в детском возрасте.
Бактериальный вульвовагинит
К группе бактериальных вульвовагинитов относятся те, который вызываются кишечной палочкой. Зачастую причиной этому становится жизнедеятельность остриц. В данном случае девочки жалуются на зуд и боли в области наружных половых органов. Также отмечается гиперемия кожи половых губ, вульвы и вокруг анального отверстия. Дополнительно прослеживается утолщение анальных складок. Выделения приобретают желтовато-зеленую окраску. Основное лечение направлено на уничтожение самих остриц. Дополнительно проводят туалет внешних половых органов при помощи раствора бикарбоната натрия на ночь, а также спринцевания влагалища с использованием слабого раствора риванола. В дальнейшем придерживаются общеукрепляющей терапии.
Трихомонадный вульвовагинит
Трихомонадный вульвовагинит чаще всего отмечается у новорожденных детей и у девочек старше 12 лет (в период, когда во влагалище появляется уже зрелый эпителий с гликогеном, который и создает все уязика для паразитирования влагалищной трихомонады). Из симптомов можно выделить зуд в области внешних половых органов, гиперемию слизистого шара вульвы, отек малых половых губ и девственной плевы, а также обильные желтые бели пенистые, которые имеют очень неприятный запах. Лечение проводят в данном случае при помощи метронидазола, который назначается по 2 таблетки 2 раза в день, детям до 5 лет. Что касается девочек 10-15 лет, то в первые 2 дня им дают по 2 таблетки, следующие 5 дней по 1 таб. Обязательно проводят спринцевания влагалища для снятия раздражения собственными белями.
Микотический вульвовагинит
Как правило, микотический вульвовагинит наблюдается у новорожденных детей или у девочек в период полового созревания. Для этого состояния характерно жжение и зуд в области наружных половых органов. Также отмечается гиперемия влагалища и вульвы. На стенках влагалища обнаруживаются белые творожистые налеты, которые легко снимаются обычными гинекологическими инструментами. Под налетами могут быть эрозии и обязательная гиперемия слизистой. Что касается лечения, то нужно обязательно проводить спринцевания при помощи раствора бикарбоната натрия и тщательно обрабатывать вульву и влагалище 3% раствором метиленового синего. Дополнительно врач может назначить леворин в таблетках от 7 до 10 дней.
Слипчивый вульвит (синехии) — это слипание малых половых губ, которое чаще всего наблюдается у детей от рождения до 5 лет. Причины этого диагноза пока что неизвестные. Большинство случаев сопровождается нарушением обмена веществ. Появляется так называемый эпителиальный «мостик» между правой и левой половыми губами, которые закрывают вульву. В редких случаях может быть замедленное мочеиспускание. Лечение проводят с использованием мази с эстрогенами. Смазывания проводят 2 раза в сутки в течение двух недель. Если есть грубые спайки, которые значительно затрудняют акт мочеиспускания, то проводят оперативное рассечение малых половых губ.
Лечение вульвовагинита у детей
Хочется обобщить все методы, которые обеспечивают эффективное лечение вульвовагинита у детей. Средства от вульвовагинита для детей используют самые разнообразные, под обязательным контролем детского врача. В комплекс лечения всегда включают спринцевания слабым раствором бикарбоната натрия, введение масляных растворов (рекомендуется рыбий жир непосредственно во влагалище. Это обеспечивает механическое удаление всех выделений и облегчает общее состояние ребенка, снижая зуд и жжение. Вульвовагинит у детей лечится в зависимости от причины. Если это бактериальная этиология например, трихомонадный вульвовагинит то обязательно применяют антибиотики, которые непосредственно убирают причину заболевания и обеспечивают дальнейшее эффективное лечение. Ни в коем случае нельзя запускать заболевание в детском возрасте, поскольку все оно может запросто вернуться при беременности и усложнить процесс родов. При первых же симптомах необходимо сразу пойти на прием к детскому гинекологу, который поставит точный диагноз и назначит соответствующее лечение.
diagnoz.info
Вульвовагиниты у девочек | Богданова Е.А.
Для цитирования: Богданова Е.А. Вульвовагиниты у девочек // РМЖ. 1999. №3. С. 5
Воспалительный процесс в области вульвы и влагалища (вульвовагинит — ВВ) чаще наблюдается у девочек дошкольного возраста. Заболевания составляют 60 — 70% в структуре гинекологической заболеваемости девочек.
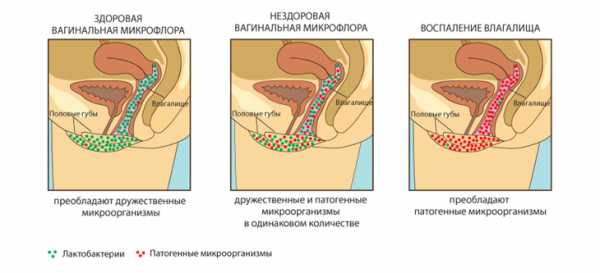
Это обусловлено некоторыми физиологическими особенностями слизистой оболочки детского влагалища и вульвы, связанными с низким уровнем эстрогенов в крови. Плоский эпителий слизистой оболочки этих органов состоит из небольшого количества слоев, клетки его не достигают полной зрелости, не ороговевают, не содержат гликогена, поэтому во влагалищном отделяемом у девочки нет условий для существования палочки молочно-кислого брожения, создающей кислую среду во влагалище взрослой женщины. Влагалище девочки допубертатного возраста имеет щелочную реакцию и чаще всего кокковую флору, состояющую из условно-патогенных микроорганизмов.
Снижение защитных сил организма ребенка после перенесенного заболевания или при недостаточности иммунной системы может привести к нарушению равновесия между микрофлорой влагалища и организмом. В случае значительного снижения защитных сил организма условно-патогенная флора проявляет патогенные свойства. Может активизироваться и проникать во влагалище патогенная флора из рото- и носоглотки, кишечника, кожи. С другой стороны, при детских вирусных инфекциях высыпания могут наблюдаться не только на коже, но и на слизистой вульвы и влагалища, вызывая жжение, зуд и появление выделений из влагалища, особенно во время шелушения.
Клиническая картина ВВ у девочек: влагалищные выделения, гиперемия кожи промежности, слизистой вульвы, могут быть высыпания на слизистой и коже половых губ, следы расчесов, утолщение анальных складок. Во влагалищных мазках количество лейкоцитов превышает 30 в поле зрения, отмечается обилие флоры.
Бактериальный ВВ
Бактериальный (неспецифический) ВВ может начинаться остро или иметь торпидное течение с периодами обострения или без. При бактериальном ВВ отмечаются гиперемия вульвы, кожи промежности, половых губ, умеренные выделения из влагалища желтоватого цвета. На коже бедер и вокруг половых губ могут быть элементы пиодермии, на стенках влагалища — очаги гиперемии.
После вагиноскопии и взятия мазков целесообразно промыть влагалище слабодезинфицирующим раствором (калия пермангоната, риванола, хлоргексидина и т.п.) или просто физиологическим раствором, ввести свечу с сульфаниламидом или антибиотиком широкого спектра действия, а кожу половых губ и промежности смазать цинковой мазью или (при пиодермии) ртутной мазью. Такое лечение можно проводить ежедневно до получения результатов микробиологического и иммунологического исследования. Еще до получения окончательных результатов исследования терапия может дать положительный эффект. Одновременно необходимо проводить санацию очагов хронической инфекции, лечение заболеваний кожи и антиаллергическую терапию. После получения лабораторных данных уточняют диагноз и схему лечения. Влагалищные процедуры проводят ежедневно в течение 7 — 10 дней, затем переходят на гигиенические ванночки. Общеукрепляющая терапия должна быть более длительной и сочетаться с закаливающими мероприятиями и занятиями физкультурой.
ВВ на почве энтеробиоза
Речь идет о воспалительном процессе, вызываемом, как правило, занесением кишечной флоры во влагалище. Возбудитель ВВ — кишечная палочка или энтерококк. Часто наблюдается симбиоз этих двух микроорганизмов.
Тщательный опрос родителей помогает уточнить диагноз. Родители отмечают беспокойный сон ребенка, его жалобы на зуд кожи промежности и наружных половых органов. Иногда ребенок просыпается с плачем и криком от боли в области наружных половых органов. Внимательные родители могут увидеть острицу на коже или в испражнениях ребенка.
При осмотре половых органов обращают на себя внимание утолщение анальных складок, их гиперемия, следы расчесов вокруг ануса. В посевах отделяемого из влагалища обнаруживают кишечную палочку, энтерококк и другие разновидности кишечной флоры. В таких случаях целесообразно взять соскоб с перианальных складок на яйца остриц.
Лечение. Ежедневное промывание влагалища в течение 7 дней, туалет наружных половых органов и области ануса и введение свечей с канамицином или другим антибиотиком, к которому чувствительна патогенная флора. Одновременно необходимо провести терапию энтеробиоза. С этой целью назначают пирантел или другие препараты, уничтожающие остриц. Эффект этих препаратов основан на блокировании нервных окончаний паразита, на организм человека они не влияют. Эти лекарства назначают из расчета 10 мг на 1 кг массы тела ребенка, т.е. однократный прием таблетки в 250 мг достаточен для лечения девочки с массой тела до 25 кг включительно. Лечение необходимо повторить через 1 мес. Следует обратить внимание родителей на дефекты гигиены ребенка, на возможность поражения энтеробиозом всей семьи (в связи с чем настойчиво рекомендовать лечение энтеробиоза всем членам семьи), а также на ежедневный туалет наружных половых органов ребенка.
ВВ на почве инородного тела
С жалобами на кровянисто-гнойные обильные выделения обращаются родители девочек с ВВ на почве инородного тела влагалища. Обильные выделения приводят к мацерации кожи промежности и пиодермии. Ректоабдоминальное исследование и вагиноскопия позволяют обнаружить инор одное тело влагалища, обычно окруженное распадающимися грануляциями. Характерно усиление выделений во время исследования в связи с нарушением целостности грануляций и травмы их плотным инородным телом при его пальпации. Очень важна вагиноскопия или осмотр в детских влагалищных зеркалах для уточнения диагноза и проведения дифференциальной диагностики с гроздевидной саркомой влагалища, которая обычно наблюдается у девочек 2 — 4 лет и может проявляться кровянисто-гнойными выделениями. Однако при этом тяжелом злокачественном заболевании во влагалище видны виноградоподобные разрастания, распад которых вызывает сукровичные выделения.
Лечение — удаление инородного тела. Во многих случаях удалить инородное тело можно пальцем, введенным в ампулу прямой кишки. Осторожное подталкивание кончиком пальца предмета, пальпируемого во влагалище, нередко позволяет пододвинуть инородное тело к входу во влагалище, где оно становится более доступным и его удается захватить зажимом, раздробить или согнуть (если оно велико) и извлечь. Следует помнить, что такие предметы, как заколки и булавки, могут глубоко внедряться в стенку влагалища и извлечь их бывает довольно трудно. Песчинки, кусочки ваты и ткань можно вымыть током жидкости под давлением. Во влагалище вводят резиновый катетер, на конец которого надевают шприц объемом 20 мм3. Слабодезинфицирующую жидкость или физиологический раствор вливают в шприц и давлением шприца вводят во влагалище. При этом полезно слегка двигать кончик катетера, введенный во влагалище, чтобы ток жидкости попадал во все его отделы. С током жидкости может быть вынесено инородное тело.
После извлечения инородного тела влагалище промывают дезинфицирующим раствором (например, раствором перманганата калия). Туалет влагалища в течение 2 — 3 дней обычно приводит к излечению воспалительного процесса.
Атопические ВВ
Атопические ВВ наблюдаются у девочек с экссудативным диатезом, с аллергическими проявлениями. У них может наблюдаться вялотекущий, то стихающий, то обостряющийся воспалительный процесс. При осмотре половых органов отмечаются скудные бели, истончение слизистой, «сухость», очаговость гиперемии вульвы. Во влагалище определяется разнообразная флора, чаще условно-патогенная. Для оценки наличия анафилактической реакции Ионов и К.М. Глухова определяют спонтанную дегрануляцию базофилов периферической крови и число тучных клеток в вагинальном смыве. Обнаружение спонтанной дегрануляции базофилов периферической крови свыше 14% и двух тучных клеток и более в мазках из промывных вод влагалища подтверждает наличие атопического ВВ.
Лечение. В первую очередь необходимо устранить контакт с аллергеном, скорректировать питание, исключить продукты, вызывающие диатез. Назначают антигистаминные препараты ( например, диазолин по 1 таблетке 2 — 3 раза в день, клемастин по 1 таблетке 2 раза в день, кетопрофен по 0,5 таблетки 3 раза в день). Местное лечение включает ванночки из лечебных трав (ромашка, кора дуба и т.п.), нанесение на область наружных половых органов мазей (с цинком, висмутом) с добавлением антигистаминных препаратов и небольших количеств эстрогенов.
Клинические проявления и терапия микотических и трихомонадных ВВ у девочек сходны с таковыми у взрослых женщин.
В последние годы выявлены новые возбудители воспалительных процессов вульвы и влагалища у девочек. Это хламидии, мико- и уреаплазмы, вирус генитального герпеса I и II типов. Все эти возбудители передаются половым путем или от матери во время родов.
Хламидиозный ВВ отличается длительным течением, нередко одновременно у девочек выявляют воспаление слизистой глаз и суставов. Возбудитель обнаруживают иммунологическими методами и посредством исследования клеток влагалищных мазков на наличие хламидий. Назначают антибиотики (макролиды), интерферон в свечах, эубиотики.
Генитальный герпес проявляется язвенными высыпаниями на слизистой и коже половых губ. Больные жалуются на жжение и боли в области половых органов. Язвы заживают в течение 2 — 4 нед. Заболевание отличается упорным течением с повторными язвенными высыпаниями. Лечение — ацикловир.
Другой вид вирусной инфекции половых органов — папилломавирусная инфекция. Она вызывает образование папиллом на коже и слизистой. Лечение — удаление папиллом электроножом, лазером или посредством вымораживания (криодеструкция).
Очень важны личная гигиена девочки и гигиена в семье, а также своевременное и полноценное лечение воспалительных заболеваний половых органов у супругов. Все это является действенной мерой, позволяющей сохранить здоровье детей.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Предыдущая статья
Следующая статья
www.rmj.ru
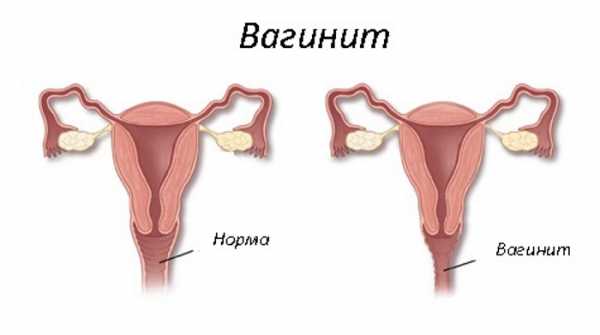
Вагинит у девочек: симптомы и лечение
По статистике, среди детских гинекологических заболеваний одним из часто возникающих можно назвать вагинит у детей. Он проявляется в виде воспалительного процесса слизистой оболочки влагалища и внешних половых губ. В отличие от вагинита девушек и женщин, у девочек до 10-12 лет пораженные участки находятся с внешней стороны половых органов. Это обусловлено особым строением половой системы детей.

Современные педиатры уже с первого года жизни рекомендуют периодически посещать детского гинеколога для контроля нормального развития половых органов малышки. Мама также должна проводить осмотры и при возникновении воспаления сразу обращаться к доктору.
Виды патологии и причины возникновения
Само понятие вагинита достаточно широкое. Если помимо воспаления слизистых оболочек влагалища поражена сама вульва, то это вагинит или вульвовагинит.
Вагинит бывает 2 видов:
- Неинфекционный. Наблюдается непродолжительное время. При отсутствии своевременного лечения переходит в инфекционный.
- Инфекционный. Возникает, когда микрофлора влагалища становится условно-патогенной. Количество микроорганизмов остается в норме, но при определенных условиях, например, при снижении иммунитета, микрофлора нарушается.
Медики выделяют следующие причины, при которых начинается воспаление слизистых оболочек половых органов:
- Возраст. Чаще всего это девочки младше 10-12 лет. В этот период начинается переходный возраст, защитные функции влагалища снижаются, иммунитет падает.
- Респираторные заболевания, на фоне которых принималось много антибиотиков: ангина, дисбактериоз, сложные инфекции.
- Отсутствие грамотных гигиенических процедур.
- Механическое повреждение, попадание инородных тел.
- Заражение через инфицированных членов семьи посредством использования зараженных предметов.
- Заражение при прохождении через родовые пути, когда носителем инфекции является мать.
В группе риска находятся абсолютно все девочки независимо от состояния их иммунитета и здоровья в целом.
В возрасте 3-4 лет родители должны как можно подробнее рассказать о важности гигиенических процедур половых органов и показать, как самостоятельно правильно ухаживать за ними.
Если объяснить не получается или девочка не воспринимает информацию от родителей, то можно обратиться за помощью к детскому гинекологу. Он осмотрит малышку и грамотно расскажет о таком часто возникающем заболевании, как вагинит у девочек, и других инфекционных болезнях половой системы.
Как проявляется патология
Симптоматические проявления вагинита и вульвита очень схожи:
- специфические выделения из половых органов;
- неприятный запах;
- покраснение;
- постоянный зуд в области внешних половых губ;
- при мочеиспускании может возникать жжение;
- постоянное желание сходить в туалет;
- возможно повышение температуры тела.
Симптомы в разное время могут проявляться по-разному. Если причиной развития вагинита являются глисты, то ребенок может испытывать сильные боли внизу живота, во сне сильно скрипеть зубами.
Есть случаи, когда ребенок в процессе игры ввел во влагалище инородное тело. Через короткий промежуток времени появляются такие признаки: выделения с резким запахом и кровью, сильное покраснение внешних губ.
Все вышеперечисленные симптомы могут проявиться одновременно. Это будет острая форма проявления заболевания. Не заметить ее будет невозможно. Однако бывают случаи, когда воспаление не проявляет себя длительное время, это уже хроническая форма.
Методы лечения заболевания
При первых признаках воспаления половых органов необходимо срочно обращаться к детскому гинекологу. Пытаться провести лечение самостоятельно может быть опасно для здоровья девочки.
При посещении в первую очередь доктор подробно опрашивает маму и осматривает ребенка. Проводится осмотр внешних половых губ. Если есть подозрение на наличие внутри влагалища инородного тела, то применяется специальный аппарат – вагиноскоп. При необходимости сразу проводятся обеззараживающие процедуры.
При любом подозрении на заболевание обязательно берутся анализы:
- мазок;
- посев на патогенную флору, определение чувствительности на антибиотики;
- анализы на наличие инфекций: гонорея, хламидиоз, трихомониаз.
Грамотное и правильное лечение назначается гинекологом только после получения результатов анализов. Оно напрямую связано со степенью развития нарушения. Вульвовагинит развивается достаточно долго и в некоторых случаях бессимптомно.
Если заболевание в начальной стадии, то будет достаточно щадящих методов лечения:
- ванночки;
- специальные присыпки для девочек старшего возраста;
- мази на основе лечебных трав;
- влагалищные свечи.
Когда был выявлен возбудитель вагинита, в первую очередь необходимо его обезвредить. Для этого рекомендуется пропить курс поливитаминов, иммуномодуляторов. В некоторых случаях для лечения вульвита прописываются антибиотики в строго определенных дозировках.
После эффективно проведенного лечения рекомендуется некоторое время восстанавливать здоровую микрофлору влагалища с помощью эубиотиков.
Некоторые из женщин в детском возрасте перенесли вагинит. При правильном и грамотном подходе болезнь отступает и больше не возвращается, детородная функция не страдает.
Есть категория родителей, которые против применения медицинских препаратов в лечении их ребенка. В такой ситуации подойдет нетрадиционное лечение при помощи целебных трав. Но перед применением стоит обязательно проконсультироваться с лечащим врачом.
Такие народные рецепты можно использовать для лечения:
- Несколько ложек зверобоя заливают чистой водой, в течение 20 минут доводят до кипения. Процедить, применять при процедуре спринцевания.
- Взять кору дуба, тысячелистник, листья шалфея и розмарина. Залить кипятком и томить 5-8 минут на тихом огне при закрытой крышке. Очистить отвар и использовать его при спринцевании.
- Немного веток сосны залить большим количеством кипятка. Всю смесь нужно томить 30-35 минут на тихом огне, после чего лекарственный отвар настоять час-полтора. Он применяется для горячих ванночек.
- Приблизительно в равных пропорциях взять и измельчить чабрец, кору дуба и цветы ромашки. Полученный состав залить горячей водой и настоять в течение 20 минут. Данный настой подходит для ирригации и лечения с помощью тампонов.
- Листья грецкого ореха залить водой. Прокипятить в течение 20-25 минут, процедить. Применять для спринцевания 2 раза в день. Можно заменить листья грецкого ореха шалфеем, календулой, крапивой, горцем птичьим и мальвой.
Возможные осложнения и профилактика заболевания
Бывают случаи, когда заболевание долгое время остается незамеченным. Это может привести к серьезным осложнениям. Долгий период присутствия воспаления причиняет ребенку большие неудобства, возможно развитие синехий, то есть частичного или полного сращения внешних или внутренних половых губ. Могут образоваться полипы, кондиломы.
При тяжелых формах развития вагинита постепенно происходит деформация половой системы, возникают аномалии, которые могут привести к нарушению детородной функции. Самым серьезным является возникновение новообразований, которые могут быть предшественниками раковой опухоли.
В первые 2-3 года жизни маленькой девочки ответственность за ее здоровье полностью лежит на родителях. Мама должна следить за чистотой всего тела малышки, помогать и направлять в некоторых моментах гигиены. В более старшем возрасте у девочек уже должно быть определенное представление и понимание важности гигиенических процедур. Но родители должны и дальше контролировать жизнедеятельность девочки: здоровый и активный образ жизни, правильное питание, четко отлаженный режим дня, умеренные и правильно распределенные физические нагрузки, соблюдение правил гигиены.
Не стоит забывать о ежегодном профилактическом обследовании, в который обязательно должно быть включено посещение детского врача-гинеколога.
nailsgid.ru
у девочек и взрослых, симптомы, причины, лечение, кандидозный, атрофический, хронический, острый
На чтение 10 мин.
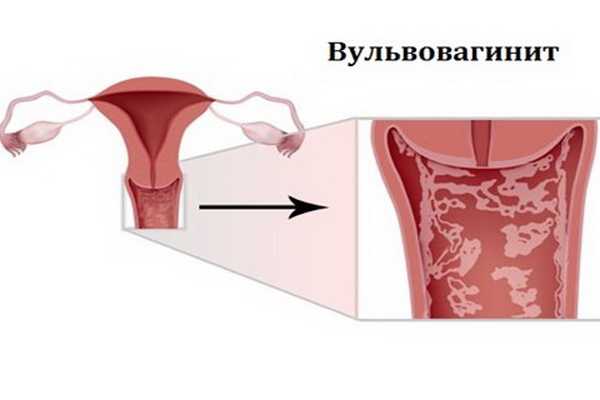
Вульвовагинит – заболевание воспалительного характера, чаще всего встречающееся у девочек и пожилых женщин. Ему характерно поражение стенок влагалища и наружных половых органов.
Описание болезни
Вульвовагинит – воспаление влагалища, его преддверия и малых половых губ. Согласно МКБ-10 код болезни – N76.0.
Характеризируется типичными для воспаления изменениями эпителия. Отмечается гиперемия, отек, локальное повышение температуры. На фоне этих изменений появляется болезненность, зуд, жжение.
Зачастую ткани воспаляются из-за заражения микробной инфекцией. Она раздражает слизистую оболочку, а продукты ее жизнедеятельности активируют иммунную реакцию, которая вызывает воспаление. Чаще всего возбудителями являются: кишечная палочка, стафилококки, стрептококки, гонококки, протея, грибок Кандида.
Патология достаточно распространенная в гинекологии. Чаще болеют в детском возрасте и пожилые женщины. Половая система у детей еще формируется, слизистая оболочка слишком нежная и уязвимая. Микрофлора не обеспечивает органы необходимым количеством молочной кислоты.
В пожилом возрасте из-за возрастных изменений снижается сопротивляемость организма. Гормональный дисбаланс, опущение и выпадение матки, геморрой и другие хронические заболевания способствуют развитию вульвовагинита.
Опасность этого состояния зависит от особенностей его возбудителя. Зачастую, вульвовагинит не опасен, но в редких случаях возможно его тяжелое течение с развитием осложнений.
Причина патологии
Учитывая, что диагноз развивается из-за заражения инфекцией, основная причина вульвовагаинита – несоблюдения личной гигиены и отсутствие профилактики ИППП. Можно выделить распространенные факторы воспалительной реакции:
- нарушение правил интимной гигиены;
- незащищенный секс;
- хронические патологии: сахарный диабет, гипотериоз;
- снижение иммунитета;
- детские инфекции: скарлатина, корь;
- травмы;
- беременность, роды, аборты;
- заболевания органов ЖКТ;
- гиповитаминоз.
Важно! С младенческого возраста девочек необходимо подмывать в направлении от лобка к анусу. Это предотвратит распространение микрофлоры ЖКТ на слизистую половой системы.
Слишком частое посещение душа пагубно воздействуют на микрофлору. Снижение количества лакто- и бифидобактерий способствуют чрезмерному росту болезнетворных микроорганизмов.
Классификация
В зависимости от течения и длительности вульвовагинита, его возбудителя, гинекологи выделяют несколько его форм. Это позволяет им подобрать эффективные препараты для его купирования и предупредить рецидив. Выделяют три варианта течения заболевания:
- Острое течение – продолжительность до 1 месяца. Характеризируется ярко выраженной симптоматикой. Возможно полное выздоровление.
- Подострое – от 1 до 3 месяцев. Происходит угасание симптомов и стойкие изменения на поверхности тканей, рубцевание эпителия.
- Хроническая – длительность более 3 месяцев. Возможно угасание симптомов, но воспалительный процесс не останавливается, приводя к развитию стойких структурных изменений. Волнообразное течение с периодами ремиссий и обострений. Может осложниться краурозом вульвы – рубцеванием и образованием фиброза. Эпителий теряет свою эластичность и способность растягиваться.
Возбудителей заболевания делят на:
- неспецифические – стрептококки, стафилококки и другие кокково-бациллярные агенты;
- специфические – герпес-вирусная инфекция, трихомонады, хламидии, Кандида, уреоплазма, микоплазма, гонорея, дифтерия, паразиты и другие.
От типа инфекционного агента зависит течение, клиническая картина и дальнейшие терапевтические мероприятия.
Среди множества форм и вариантов диагноза, наиболее распространенными являются кандидозный вульвовагинит, атрофический, аллергический и трихомонадный.
Кандидозный
Из-за чрезмерного роста условно-патогенного грибка возникает кандидоз, либо молочница. Она часто встречается у детей. В норме, небольшое число Кандиды присутствует в нормальной микрофлоре. Ее чрезмерному росту препятствуют лактобактерии. При снижении числа полезной флоры, например из-за приема антибиотиков, возникает молочница. Она проявляется творожистыми выделениями, гиперемией и отеком эпителия. При отсутствии лечении либо на фоне ослабленного иммунитета эпителий покрывается небольшими язвами.
Атрофический
В климактерический период и в менопаузу происходит угасание работы женских репродуктивных органов. Снижается количество вырабатываемого эстрогена. Железы, секретируемые слизь, функционируют неактивно, выделяя недостаточный объем жидкости. Эпителий истончается, становится сухим, на нем появляются микротрещины и язвы. Недостаточное количество секрета и повреждения – благоприятный фон для заражения инфекцией.
Аллергический
При попадании аллергена на слизистые покровы влагалища возникает гиперреакция иммунной системы. Она посылает в пораженный участок специфические клетки – медиаторы воспаления. Именно они вызывают отек, гиперемию, локальное повышение температуры и боль.
Аллергия может развиться на любой компонент средств личной гигиены, стиральный порошок, лекарство. Зачастую аллерген попадает непосредственно на половые органы, но патологическая реакция может развиться и при употреблении аллергена в пищу.
Трихомонадный
Вагинальная трихомонада – простейшее жгутиковое одноклеточное животное. Вызывает трихомониаз, который практически всегда осложняется вульвовагинитом. Инфицирование происходит во время незащищенного полового акта с носителем трихомонады. В редких случаях возможен контактно-бытовой путь заражения.
Важно! Особое внимание трихомониазу уделяется из-за его осложнений. Если не пройти этиотропную терапию у женщин развивается бесплодие.
Симптомы
Клинические симптомы во многом зависят от возбудителя. Жалобы, которые встречаются почти у всех больных, следующие:
- отек;
- зуд;
- жжение;
- боль во время секса;
- тянущие боли в животе;
- дискомфорт;
- изменение характера секрета.
Пациентки с молочницей жалуются на появление творожистых густых выделений в виде хлопьев. Они покрывают кожные покровы и стенки влагалища. При этом отмечается сильное жжение, зуд и боль.
При атрофии основными жалобами является сухость, разглаживание и истончение слизистой. Больные отмечают повышенную чувствительность эпителия.
Если вульвовагинит вызван аллергическим агентом, быстро развиваются симптомы, увеличивается объем выделений. Они приобретают более жидкую консистенцию, прозрачные. Выраженный отек и зуд – основные жалобы больных.
Причиной обращения к врачу при трихомониазе обильные, гнойного характера выделения. Пенистые, зеленого, желтоватого или коричневого цвета, они сопровождаются гиперемией и отеком, дискомфортом во время полового акта. Также многие больные жалуются на тянущие боли внизу живота.
Основная причина обращения к детскому гинекологу – сильный зуд. Дети младшего возраста еще не умеют терпеть его, и могут расчесывать кожные покровы до ран. Родители замечают белесоватый налет на половых органах, покраснение кожи вокруг. При вовлечении в воспалительный процесс мочевыводящих путей возникают режущие боли во время мочеиспускания.
Важно! Иногда родители принимают действие ребенка за раннюю мастурбацию. Пытаясь найти этому психологическую причину, либо не уделяя особого внимания, диагноз прогрессирует. Важно при появлении любых изменений показать ребенка детскому гинекологу.
Симптомы хронического вульвовагинита
Хроническая форма обычно протекает бессимптомно либо не выражено. Больные жалуются на появление неприятного запаха, тянущие и ноющие боли в животе, дискомфорт во время секса. Объем выделений может уменьшиться. Они становятся желтоватыми либо коричневыми.
Хронический процесс в детском возрасте приводит к срастанию либо слипанию половых губ.
Во взрослом возрасте теряется эластичность стенок влагалища и его преддверия, из-за чего секс сопровождается болью и дискомфортом. Это происходит из-за рубцевания микротрещин и язв, в результате нормальный эпителий замещается рубцовой тканью.
Диагностика
Диагноз устанавливает врач гинеколог либо детский гинеколог. Диагностика включает в себя осмотр пораженных структур. Основной метод диагностики – бактериологическое и микроскопическое исследование выделений. Они позволяют определить возбудителя и признаки воспаления: увеличение числа лейкоцитов и лимфоцитов.
Детей обязательно обследуют на наличие в организме паразитов.
УЗИ органов малого таза позволяет оценить состояние и функционирование яичников. Этот метод особенно значим при атрофическом вульвовагините.
Иммунологические методы позволяют выявить аллерген. При необходимости, проводят кольпоскопию либо вагиноскопию.
Лечение
Как вылечить заболевание? Препараты и процедуры назначают только после диагностики и определения причины возникновения диагноза. Выбор медикаментов зависит от типа инфекции, возраста пациентки, симптомов.
Зачастую используют следующие группы препаратов:
- антибактериальные – подавляют бактерии и микробную инфекцию. Назначают Трихопол, Мирамистин, Метранидозол и другие антибиотики. Они эффективны при трихомониазе;
- антисептики – подавляют неспецифическую микрофлору. Применяют растворы на основе целебных трав, например ромашку лекарственную, чабрец и другие. Хлоргексидин используют для спринцевания;
- противогрибковые – для подавления Кандиды используют Флюконазол, Клотримазол, Нистатин. Препараты выпускаются в виде таблеток, капсул и вагинальных свечей;
- противогельминтные препараты – показаны при воспалении, вызванном гельминтами. Используют медикаменты общего действия, таблетки, капсулы либо сиропы. Используют Пирантел или другие противопаразитарные средства.
Помимо этиотропной терапии, назначают средства для подавления неприятных симптомов. Нестероидные противовоспалительные лекарства снимают отек и боль. Для этого зачастую используют вагинальные свечи, например Диклофенак, Индометацин.
Сильную аллергию купируют антигистаминными вагинальными свечами, в состав которых входит Преднизолон.
Для восстановления слизистой используют медикаменты с регенерирующим действием, например облепиховые свечи.
Применение комбинированных препаратов позволяет устранить сразу несколько возбудителей и купировать воспаление. Например, свечи Тержинан обладают антибактериальным, противогрибковым и противовоспалительным действием.
Для санации больным назначают спринцевание с антисептическими растворами. Также используют тампоны с заживляющими мазями.
Пациенткам, у которых определяются возрастные и гормональные изменения, назначают заместительную гормональную терапию.
На весь период лечения необходим половой покой. Партнер также должен пройти лечение.
Народное лечение зачастую не берет во внимание особенности возбудителя. Они могут подавить патологический процесс, что принимают за выздоровление. Из-за этого заболевание приобретает хроническое течение.
Важно! Лечить вульвовагинит может только врач после проведения диагностических процедур. Самолечение может стать причиной осложнений.
Лечение у девочек
В детском возрасте болезнь возникает из-за нарушения правил личной гигиены и снижения иммунитета.
Зачастую, у девочек диагностируют неспецифическую микрофлору, которую удается подавить без антибиотиков. Для подавления патогенной флоры назначаются антисептические ванночки на травяной основе. Используют ромашку, чабрец, крапиву, дуб, календулу. Родители обязательно тщательно следят за гигиеной ребенка.
При необходимости врач назначает антигистамины. Для нормализации микрофлоры используют пробиотики. С помощью витаминных и минеральных комплексов, иммуномодуляторов и стимуляторов повышают иммунитет ребенка.
Физиотерапевтические процедуры ускоряют выздоровление девочки, укрепляют организм, препятствуя повторное заболевание.
Обратите внимание! Во время обследования и лечения девочки необходимо уделять внимание ее психическому состоянию. Родителям важно морально подготовить ее к посещению специалиста и объяснить о необходимости лечебных процедур.
Осложнения
При своевременном обращении за медицинской помощью зачастую удается добиться полного выздоровления без развития осложнений. Они развиваются только, если процесс перешел в хроническую стадию. Вульвовагинит может стать причиной следующих опасных и тяжелых состояний:
- сращение влагалища у взрослых пациенток;
- синехии у ребенка;
- распространение инфекции на другие органы: матку, яичники, мочевой пузырь, почки и другие;
- сальпингит, эндометрит;
- нарушение функционирования желез;
- образование кист;
- бесплодие.
Особую опасность патология несет беременным женщинам. Беременность может прерваться на любом сроке, возможны преждевременные роды. Проникновение инфекции в полость матки приводит к заражению плода. В таком случае может родиться ребенок с пороками, в тяжелом состоянии, вплоть до мертворождения.
Во время родовой деятельность повышен риск травматизации родовых путей, разрывы.
Профилактика
Соблюдение правил интимной гигиены, включающие в себя применение специальных гигиенических средств, поможет предотвратить рост болезнетворной флоры. Нижнее белье следует выбирать из натуральных тканей, свободного кроя.
Справка! Гинекологи не рекомендуют носить стринги. Такой вариант белья является причиной распространения бактерий из органов ЖКТ во влагалище.
Профилактика ИППП позволит избежать венерических инфекций, которые также способствуют развитию заболевания.
Для профилактики раннего вульвовагинита родителям необходимо научить ребенка правилам интимной гигиены. Стирать детские вещи следует отдельно от взрослых с использованием гипоаллергенного порошка. Соблюдение режима дня, правильное питание, содержащее в себе кисломолочные продукты, ежедневные прогулки на свежем воздухе, физические упражнение и закалывание укрепят детский организм.
Женщинам любого возраста рекомендуется регулярно посещать гинеколога не менее 1 раза в год. Это позволит своевременно установить диагноз и предотвратить развитие осложнений.
Что нужно запомнить?
- Вульвовагинит – воспаление стенок влагалища и наружных половых органов.
- Чаще всего болезнь возникает из-за несоблюдения правил гигиены и ослабленного иммунитета.
- Зуд, жжение, боль, изменение характера выделений – основные симптомы.
- Диагноз устанавливается после бактериологического изучения мазков.
- Основное лечение направлено на устранение возбудителя.
- Чаще всего осложнения возникают при длительном течении болезни.
- Соблюдение гигиены – основной метод профилактики.
Источники
- Анкирская А.С. Неспецифические вагиниты. // Клин, микробиол. и антимикроб, тер. 2000. — 2(17).
- Богданова Е.А. Воспалительные заболевания вульвы и влагалища у девочек.//Гинекология. 1999. — Т. 1. — №3.
- Гуркин Ю.А., Гоготадзе И.Н. Расширение терапевтических возможностей при лечении вульвовагинитов у девушек. //Гинекология. 2000. -Т.2. — № 1.
- Кира К.Ф. Инфекции и репродуктивное здоровье. // Журн. акуш. и женск. болезней. 1999. — №3.
- Уварова Е.В., Султанова Ф.Ш. Влагалище как микроэкосистема в норме и при воспалительных процессах гениталий различной этиологии. // Гинекология. 2002. -Т.4. — №4.
- Гаспарян Н.Д Эффективность лечения острого кандидозного вульвовагинита у женщин репродуктивного возраста / Н.Д. Гаспарян и др. // Мать и дитя: материалы IX Рос. науч. форухма. 2007.
ovulyacia.ru

 Рекомендуем прочитать: что происходит с организмом при антипаразитарной программе Гельмостоп — состав, инструкция, отзывы.
Рекомендуем прочитать: что происходит с организмом при антипаразитарной программе Гельмостоп — состав, инструкция, отзывы.