Лечение и профилактика рубцовой деформации шейки матки в Северо-Западном Центре лазерной медицины
Шейка матки представляет собой полый мышечный цилиндр, внутри которого находится цервикальный (шеечный) канал. В первом периоде родов постепенно происходит укорочение этого «цилиндра», его длина сходит на нет, образуется маточный зев (круг), который начинает расширяться диаметре, достигая 10—12 см.
Во втором периоде родов плод из матки через маточный зев начинает свое движение по родовому каналу. Разрывы шейки матки чаще всего происходят при крупном плоде, стремительных родах, рубцовой деформации шейки матки, цервицитах (воспалениях шейки матки), при ранних потугах, когда маточный зев недостаточно раскрыт, а женщина начинает тужиться. Поэтому при появлении потуг обязательно нужно сказать об этом доктору, чтобы тот оценил, можно ли вам тужиться.
Степени разрывов шейки матки:
- I степень – длина разрыва до 2 см;
- III степень – длина разрыва более 2 см, но разрыв не доходит до свода влагалища;
- IIII степень – разрыв доходит до свода влагалища или переходит на него.

III степень разрыва шейки матки относится к тяжелому виду акушерского травматизма в родах.
Нельзя исключить переход разрыва шейки матки на нижний сегмент матки, поэтому проводится ручное обследование полости матки.
Лечение.
Для диагностики разрыва шейки матки во время осмотра шейки матки в зеркалах, который проводят всем женщинам после родов, тщательно осматривают весь маточный зев по кругу. Зашиваются все разрывы более 1 см в длину. Швы не снимаются.
Возможные осложнения:
- Эктропион — выворот шейки матки, если разрыв остался незашитым.
- Рубцовая деформация шейки матки.
- Истмико-цервикальная недостаточность во время последующей беременности, что приводит к выкидышам, преждевременным родам из-за того, что поврежденная шейка матки не удерживает плодное яйцо в полости матки.
Профилактика:
- применение спазмолитических препаратов в родах (НО-ШПА), способствующих раскрытию шейки матки;
- недопущение преждевременных потуг в конце первого периода родов, когда маточный зев еще недостаточно раскрыт;
- своевременная диагностика ущемления шейки матки;
- обезболивание родов при необходимости и т.
 д.
д.
Старые разрывы шейки матки и энтропион лечат оперативно (пластика шейки матки) или с помощью лазера в случае небольшого энтропиона.
Лечение разрыва шейки матки в Израиле
Патология представляет собой повреждение тканей, которое в большинстве случаев возникает вследствие родовой деятельности, а иногда — как результат ошибочных действий хирурга при проведении процедур, не связанных с родами. Обратившись в наш медицинский центр, вы проходите оперативную диагностику на современном оборудовании. Определив степень и характер травматического повреждения, врачи планируют ход операции.
В Топ Ихилов работают врачи, обладающие высокой квалификацией в области гинекологической хирургии. Они зашивают подобные разрывы, используя новейшие образцы шовного материала по малотравматичным реконструктивным методикам. После таких операций вероятность образования рубцов минимальна, это позволяет исключить такие осложнения, как нарушения фертильности, присоединение инфекций.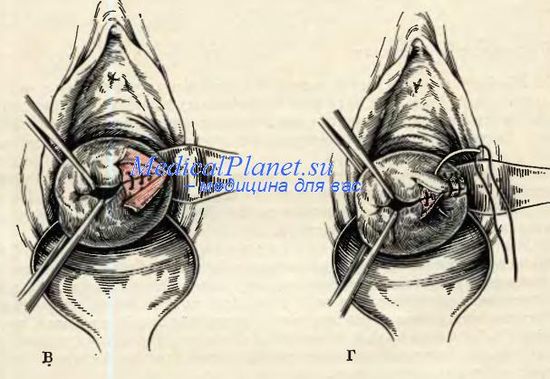
Лечение разрыва шейки матки в клиниках Израиля — актуальные методы
Оперативное лечение травматических повреждений подобного рода может потребоваться в нескольких случаях. Обычно травма возникает вследствие родовой деятельности, при крупных размерах плода и других несоответствиях степени эластичности тканей шейки с оказываемым на них давлением. По статистике, искусственная стимуляция родовой деятельности ассоциирована с трехкратным увеличением риска разрыва шейки, а бандажирование шейки — с 11-кратным увеличением риска ее травматизации.
Хирургическое лечение требуется не всегда — если протяженность разрыва невелика, это не считается осложнением родов. Но в большинстве случаев, протяженность разрыва превышает 2 см. Также травма может распространяться на другие органы, сопровождаться интенсивным кровотечением, осложняться присоединением различного рода инфекций. В таких случаях проводится хирургическое зашивание раны — если края разрыва более-менее однородные, они сшиваются друг с другом. Если края рваные, хирург может удалить часть тканей, чтобы выровнять края, сделать процесс заживления более гладким.
Если края рваные, хирург может удалить часть тканей, чтобы выровнять края, сделать процесс заживления более гладким.
Как правило, используется малоинвазивный трансвагинальный доступ — все инструменты вводятся через влагалище. Разрыв зашивается, начиная с верхнего угла раны. Швы накладываются в два уровня, чтобы обеспечить тесное соединение тканей слизистой оболочки и мышечных структур. В качестве шовного материала применяется кетгут — этот материал полностью рассасывается через одну-две недели после вмешательства.
При необходимости проводится переливание крови, больной прописывают курсы антибиотиков или проводят другие процедуры для минимизации риска осложнений.
Если относительно крупный разрыв остается нетронутым, либо ушивается с использованием неправильной хирургической техники, впоследствии на его месте может возникнуть рубцовая деформация шейки, что способно приводить к ряду негативных последствий, в частности — проблемам с фертильностью, нарушению барьерной функции слизистой шейки и инфекциям родовых путей.
Лечение рубцов шейки матки в Израиле проводится несколькими методами — с использованием эксцизионных и деструктивных подходов. Это может быть резекция патологически измененного участка тканей с удалением наружного зева. Такие операции включают в себя петлевую, ножевую, электрохирургическую или лазерную конизацию. Деструктивные методы опираются на различные виды электрокоагуляции или лазерной абляции. Как показывает практика, наиболее оптимальный эффект с меньшим риском осложнений отмечается при применении углекислотного лазера.
Диагностика
Обследование в израильских клиниках проводится в сжатые сроки. Как правило, в случаях, не требующих высокой оперативности, оно занимает три-четыре дня. Если имеет место выраженное кровотечение, диагностика проводится максимально оперативно, и пациентке проводят операцию в срочном порядке.
Консультация
В первый день пациентка, которой не требуется срочная госпитализация, проходит первую консультацию у гинеколога. Врач изучает анамнез и направляет женщину на ряд диагностических процедур.
Врач изучает анамнез и направляет женщину на ряд диагностических процедур.
Исследования
Как правило, данный тип травматических повреждений выявляется в ходе кольпоскопии. Во влагалище вводится оптический прибор с источником освещения, позволяющий осмотреть вход во влагалище и поврежденные участки шейки матки. Также может проводиться эндоскопическая диагностика. Эндоскоп представляет собой длинную гибкую трубку и позволяет рассмотреть внутренние структуры более подробно. Если необходимо, могут применяться методы визуалиционной диагностики — ультразвуковое исследование, компьютерная томография.
Консилиум
Медицинский консилиум собирается на заключительный день диагностики, входящие в его состав акушеры, гинекологи, хирурги и врачи других специальностей сообща подбирают оптимальный метод лечения. Каждый пациент израильских клиник обладает комплексом прав и одно из таких прав — полная прозрачность информации о поставленном диагнозе и подобранных видах лечения.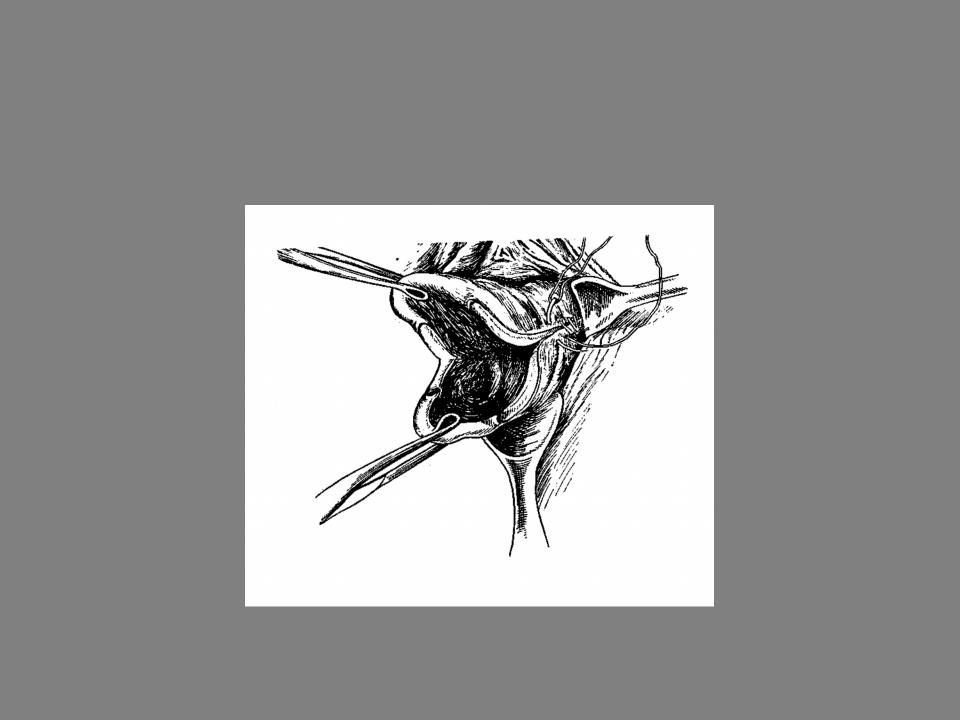 Поэтому женщина тоже может присутствовать при заседании консилиума.
Поэтому женщина тоже может присутствовать при заседании консилиума.
Цена лечения разрыва шейки матки в Израиле
Стоимость процедур в израильских клиниках существенно ниже, чем в медицинских центрах Соединенных Штатов или государств Западной Европы. В целом ряде случаев европейскому пациенту в израильских поликлиниках удается сэкономить до 40-45% личного бюджета.
Запрос ценыПреимущества лечения в клинике Топ Ихилов
- В клинике трудятся врачи, обладающие колоссальным опытом проведения любых видов операций на органах женской репродуктивной системы. В среднем, стаж специалиста составляет от 10 лет клинической практики и более. Многие гинекологи из Топ Ихилов хорошо известны в Европе и Соединенных Штатах.
- Обследование проводится в сжатые сроки с применением самого современного и высокоточного оборудования. Если это необходимо, пациентке проводят экстренную диагностику и направляют на лечение в день обращения в клинику.
- При лечении разрывов выполняются эффективные виды хирургических операций, позволяющие остановить кровотечение, восстановить целостность органа и предотвратить образование рубцов.
 Если в клинику обращается пациентка с рубцами шейки матки, их удаляют с помощью широкого спектра деструктивных и аблативных методик (конизация, лазерная абляция).
Если в клинику обращается пациентка с рубцами шейки матки, их удаляют с помощью широкого спектра деструктивных и аблативных методик (конизация, лазерная абляция). - На время обследования и лечения женщина получает персонального куратора — сотрудника международного отдела больницы, отвечающего за координацию врачей, перевод медицинских документов, помощь в решении вопросов бытового плана.
Укажите свою контактную информацию — наши специалисты перезвонят вам и помогут попасть в клинику.
- 5
- 4
- 3
- 2
- 1
Лечение разрыва шейки матки в Израиле
Израильские клиники, как магнит, притягивают пациентов со всего мира. И женщины с различными родовыми травмами составляют существенную часть таких пациентов. Здесь проводятся точнейшие вмешательства по восстановлению целостности разрывов шейки матки.
Уже через несколько дней диагностики в Топ Ассута пациентке назначают время операции по трахелопластике.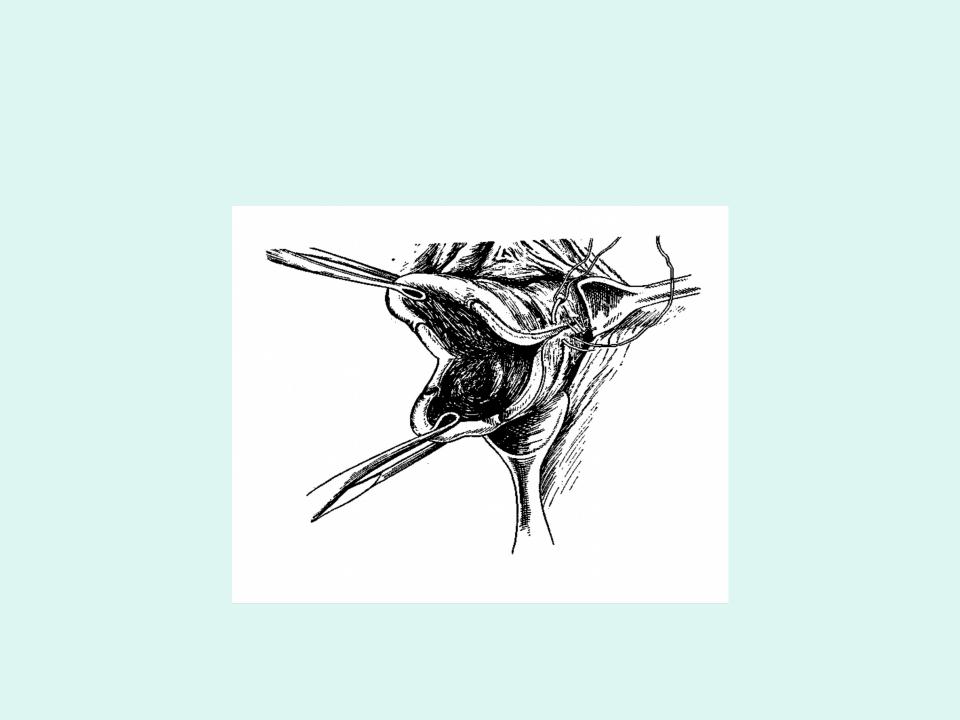 Ее проводят опытные хирурги. Применяемые ими техники сшивания позволяют избежать последующего рубцевания и других осложнений и полностью сохранить репродуктивную функцию.
Ее проводят опытные хирурги. Применяемые ими техники сшивания позволяют избежать последующего рубцевания и других осложнений и полностью сохранить репродуктивную функцию.
Методы лечения разрыва шейки матки в Израиле
Разрыв шейки матки может происходить при родах, как правило, причиной такой травмы служит несоответствие размеров плода и шейки матки либо невнимательность принимающего роды специалиста.
Первая медицинская помощь при такого рода травме заключается в остановке кровотечения при помощи компрессии и ватных тампонов. Дальнейшие действия по трахелопластике проводятся только при стабильном состоянии роженицы и остановленном кровотечении, исключение делается лишь в том случае, когда кровопотерю остановить не удается. На поверхность влагалища и шейки наносится антисептик, а затем ход вмешательства определяется характеристиками травмы (общая анестезия при таких процедурах, как правило, не требуется, но если разрыв большой, могут вводиться наркотические анальгетики).
Если присутствуют дополнительные травмы за пределами сводов влагалища, применяется лапароскопическая операция — через брюшную стенку вводятся длинные эндоскопические инструменты и разрыв зашивается примерно таким же образом, как описано выше. Единственное отличие лапароскопической операции от обычной состоит в том, что здесь отсутствует открытый доступ — все манипуляции производятся при помощи особого инструментария, а за ходом процедуры врач наблюдает через монитор (на него передается картинка с введенной через один из лапароскопических портов небольшой видеокамеры).
На протяжении месяца после вмешательства запрещаются сексуальные контакты и прием горячей ванны (аналогично запрещены баня и сауна).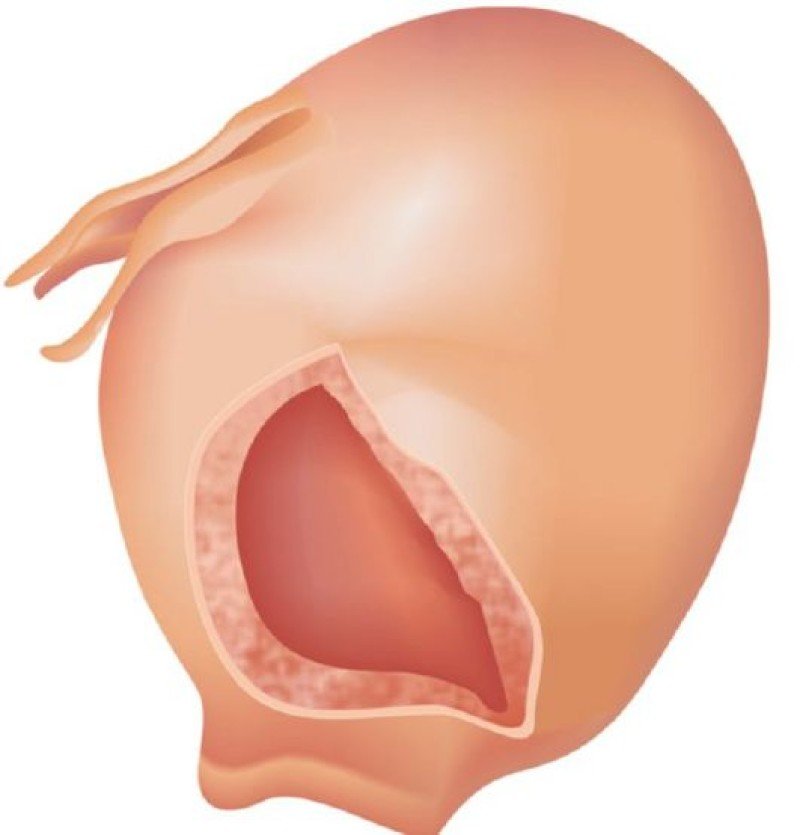
У женщин, которые прошли лечение разрыва шейки матки в Израиле, отзывы свидетельствуют о высоком уровне подготовки израильских специалистов — в частности, гинекологи клиники Топ Ассута применяют такие техники хирургического сшивания разрывов, которые позволяют обеспечить скорейшее заживление раны, предотвратить рубцевание и стеноз шейки.
Диагностика разрыва шейки матки в Израиле
Специалисты израильских медицинских центров обладают уникальным опытом диагностики и используют при обследовании пациенток передовые виды диагностической аппаратуры — это позволяет выявить все имеющиеся разрывы в предельно сжатый промежуток времени.
Врачи клиники Топ Ассута могут начать работать с пациентом еще на предварительном этапе — когда женщина находится у себя дома, на родине. Для этого проводится видео-консультация. При помощи программы Скайп врач и пациент общаются друг с другом, врач отвечает на вопросы по поводу обследования и выбора метода трахелопластики. Получив такую консультацию, вы приедете в страну уже обладая запасом необходимых знаний (и при этом получите бонус — бесплатную первую очную консультацию у гинеколога клиники).
Для этого проводится видео-консультация. При помощи программы Скайп врач и пациент общаются друг с другом, врач отвечает на вопросы по поводу обследования и выбора метода трахелопластики. Получив такую консультацию, вы приедете в страну уже обладая запасом необходимых знаний (и при этом получите бонус — бесплатную первую очную консультацию у гинеколога клиники).
Первый день — консультация
Неизменная традиция — встреча пациента в аэропорту. Вас встретит персональный кейс-менеджер — представитель клиники, отвечающий за вопросы трансфера, перевода и другие технические моменты (координация врачей, бытовые условия, экскурсии и др.). Этот сотрудник будет сопровождать вас на всем протяжении терапии и осуществлять посильную помощь в решении любых вопросов.
Второй день — исследования
- Кольпоскопия и другие эндоскопические виды исследований.
- Лучевые методы (УЗИ и МРТ малого таза) при подозрении на множественные разрывы.
Третий день — консилиум
 В работе комиссии обязательно участвует и сама женщина — ее мнение по поводу оптимального метода лечения всегда учитывается. Если у пациентки имеются малейшие сомнения по поводу точности диагностики или оптимальности подобранного вида терапии, она имеет право обратиться к независимому врачу за оценкой результатов работы консилиума (в Израиле это называется правом второго мнения).
В работе комиссии обязательно участвует и сама женщина — ее мнение по поводу оптимального метода лечения всегда учитывается. Если у пациентки имеются малейшие сомнения по поводу точности диагностики или оптимальности подобранного вида терапии, она имеет право обратиться к независимому врачу за оценкой результатов работы консилиума (в Израиле это называется правом второго мнения).Лечение разрыва шейки матки в Израиле – цены
Невысокая стоимость лечения разрыва шейки матки в Израиле является дополнительным преимуществом. Многие пациентки отмечают, что у них дома аналогичные виды процедур обошлись бы дороже на 30-40% (особенно это характерно для немецких и американских больниц).
Преимущества нашего центра
- Акушеры-гинекологи и хирурги Топ Ассута — признанные специалисты, их мастерство и уникальный опыт высоко ценят как израильские, так и иностранные пациентки, которым посчастливилось хотя бы раз воспользоваться их помощью.
- Обследование проводится максимально быстро, лечебные процедуры начинаются уже через несколько дней после обращения в Топ Ассута.

- Современные операционные нашей клиники оснащены по последнему слову техники — в них трудятся хирурги с уникальным опытом проведения различных видов трахелопластики.
- Каждая женщина получает персонального куратора, который помогает в решении любых вопросов, начиная от перевода документов и заканчивая общением с врачами.
- 5
- 4
- 3
- 2
- 1
Разрывы шейки матки при родах
Цены Акции Скидки
Укорочение круглых связок матки (при опущении матки)
50 000
Вентрофиксация (при опущении матки)
50 000
Пластика капюшона клитора 1 категории сложности
15 000
Пластика капюшона клитора 2 категории сложности
25 000
Пластика капюшона клитора 3 категории сложности
35 000
Пластическая операция по коррекции разрывов шейки матки — жизненная необходимость
В процессе рождения плод проходит по так называемым родовым путям, растягивая их. При нормальной эластичности тканей тазового дна, шейки матки и влагалища плод выходит легко и без осложнений. В других ситуациях по различным причинам происходят внутренние разрывы половых органов. Разрыв шейки матки при родах может быть поверхностным и глубоким. Первый заживает самостоятельно после родов. Во втором случае необходимо хирургическое вмешательство и ушивание разрыва шейки матки, иначе это грозит сильными кровопотерями, появлением грубой рубцовой ткани, деформацией шейки и тела матки.
При нормальной эластичности тканей тазового дна, шейки матки и влагалища плод выходит легко и без осложнений. В других ситуациях по различным причинам происходят внутренние разрывы половых органов. Разрыв шейки матки при родах может быть поверхностным и глубоким. Первый заживает самостоятельно после родов. Во втором случае необходимо хирургическое вмешательство и ушивание разрыва шейки матки, иначе это грозит сильными кровопотерями, появлением грубой рубцовой ткани, деформацией шейки и тела матки.
Причины возникновения внутренних разрывов при родах:
- плод крупных размеров, особенно с большой головкой;
- узкий таз роженицы;
- стремительные роды;
- неверная тактика родов, когда женщина тужится еще до раскрытия шейки матки;
- грубое вмешательство акушера;
- воспалительные процессы до родов;
- невысокая эластичность тканей.
Ушивание разрывов шейки матки после родов – обязательная процедура
В процессе родов внутренние разрывы могут быть не видны, поэтому после рождения ребенка врач должен произвести визуальный осмотр шейки матки. В случае обнаружения глубоких разрывов немедленно проводится операция на шейке матки после родов. Хирург накладывает швы под общим наркозом, используя саморассасывающиеся нитки. Они максимально близки по структуре к человеческим тканям и рассасываются в течение 10 дней под воздействием ферментов организма. Лечение разрывов шейки матки после ушивания не требуется, необходимо лишь выполнять рекомендации врача по гигиене послеродового периода. В течение 2-5 дней после родов необходимо соблюдение постельного режима. Сидение в обычном положении противопоказано, разрешается сидеть в полулежачем положении или с опорой на одну из ягодиц. Половые сношения допускаются не ранее чем через два месяца после родов. Все эти меры необходимы для нормального заживления швов и предотвращения осложнений.
В случае обнаружения глубоких разрывов немедленно проводится операция на шейке матки после родов. Хирург накладывает швы под общим наркозом, используя саморассасывающиеся нитки. Они максимально близки по структуре к человеческим тканям и рассасываются в течение 10 дней под воздействием ферментов организма. Лечение разрывов шейки матки после ушивания не требуется, необходимо лишь выполнять рекомендации врача по гигиене послеродового периода. В течение 2-5 дней после родов необходимо соблюдение постельного режима. Сидение в обычном положении противопоказано, разрешается сидеть в полулежачем положении или с опорой на одну из ягодиц. Половые сношения допускаются не ранее чем через два месяца после родов. Все эти меры необходимы для нормального заживления швов и предотвращения осложнений.
Каковы могут быть последствия от разрывов шейки матки
При неоказании должной медицинской помощи при разрывах или несоблюдении рекомендаций врача могут возникнуть различные неприятные последствия: деформация шейки матки, тела матки, развитие эндоцервикальных нарушений, эрозии, дисплазии, воспалительные процессы матки и придатков, приводящие к дальнейшему бесплодию. Неблагоприятные последствия разрыва шейки матки можно предотвратить, если вовремя выполнить операцию, а затем – все рекомендации врача.
Неблагоприятные последствия разрыва шейки матки можно предотвратить, если вовремя выполнить операцию, а затем – все рекомендации врача.
Старые разрывы шейки матки — лечатся новыми методами хирургии
Деформация шейки матки после родов часто обнаруживается через некоторое время после заживления швов и возвращения женщины к нормальной жизни. При этом возникают различные неприятные ощущения внизу живота, выделения из влагалища, боли при половых контактах и другие симптомы нарушений строения органов малого таза. Тем не менее, лечение деформации шейки матки даже после длительного промежутка времени способно успешно вернуть внутренним органам женщины их природную анатомическую форму. Сегодня во многих гинекологических клиниках производится пластика шейки матки после родов. Она подразумевает хирургическую коррекцию формы и положения шейки и тела матки трансвагинально или абдоминально, т.е. через влагалище или брюшную полость под общим наркозом. Пластика шейки после беременности и родов необходима для репродуктивного здоровья женщины, особенно если она планирует последующие беременности.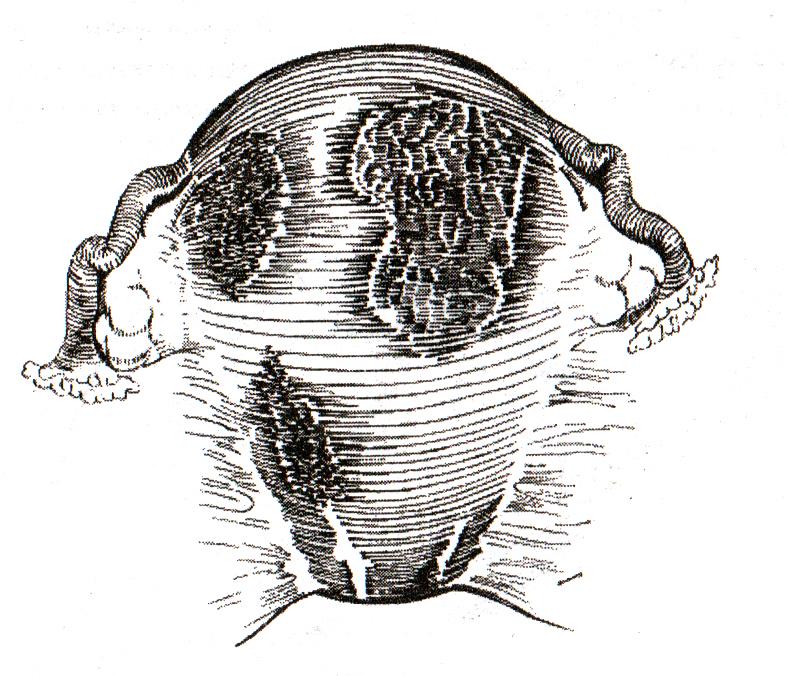 Современными хирургическими методами можно лечить старый разрыв после родов.
Современными хирургическими методами можно лечить старый разрыв после родов.
Оставить свой отзыв
причины, симптомы, лечение и профилактика, МедОбоз, последние новости здоровья, Обозреватель Здоровье 23 августа
Патология, полученная в результате родов, при которой происходит нарушение целостности шейки матки в результате разного рода повреждений.
Причины разрыва шейки матки
Спровоцировать разрыв матки может воздействие таких причин как: воспалительные заболевания шейки матки, эрозия шейки матки, травмы шейки матки, полученные во время родов, дисплазия шейки матки, оперативные вмешательства, растяжение краев маточного зева, крупный плод, гидроцефалия у плода, длительные роды, быстрые роды, ригидность шейки матки, родоразрешающие влагалищные операции.
Симптомы разрыва шейки маткиРазрывы шейки матки небольших размеров до 1 см в диаметре, чаще всего имеют бессимптомное течение. При разрыве шейки матки, у женщины возникают такие симптомы как: кровянистые выделения ярко-алого цвета из влагалища, иногда в выделениях присутствует большое количество сгустков крови, интенсивность и длительность кровотечения зависит степени поражения и тяжести состояния больной, отмечается бледность кожи и слизистых оболочек, холодный пот, озноб.
Проводится анализ акушерско-гинекологического анамнеза, анамнеза заболевания, сбор жалоб больной, выполняется полный осмотр беременной, проводится наружное акушерское исследование, осмотр шейки матки в широких зеркалах, применяется также ручное обследование стенок и полости матки.
Лечение разрыва шейки маткиОсновной метод лечения — хирургическая коррекция разрывов, полученных в ходе родов, выполняется устранение дефектов шейки матки. При необходимости, в более тяжелых случаях, при осложненном разрыве шейки матки, применяется хирургическая методика чревосечение.
Профилактика разрыва шейки маткиСемейной паре следует планировать беременность и тщательно готовится к ней, исключить нежелательную беременность. Планировать беременность следует не ранее, чем через 2 года после выполненных на матке операций. Беременной следует стать на учет в женскую консультацию, не позднее12 недели беременности. Следует обеспечить беременной сбалансированное питание, полноценный сон, прием витаминов, необходимо контролировать показатели веса и не превышать допустимые переделы.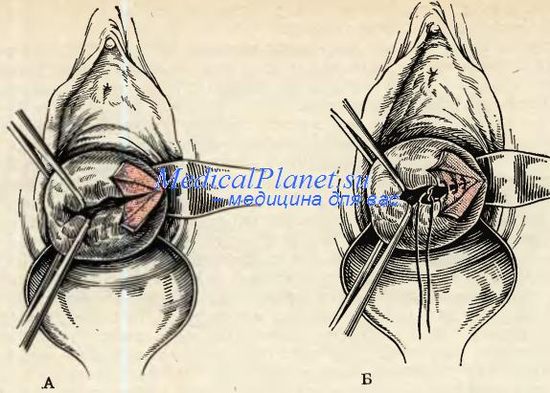
Разрывы шейки матки при родах. Три степени разрыва. Кровотечение как симптом
Разрывы шейки матки возникают во время родов, причем чаще всего это роды, которые сопровождаются теми или иными осложнениями.
Разрыв шейки матки во время родов возможен, если рождается крупный плод, или если роды происходят очень быстро.
Кроме того, спровоцировать разрыв шейки матки во время родов могут воспалительные и дистрофические процессы, влекущие за собой ригидность шейки матки.
Разрыв шейки матки возможен при оперативных родах, когда используются акушерские щипцы, вакуум-экстракция плода, извлечение плода за тазовый конец, ручное отделение и выделение последа.
Повышен риск разрыва шейки матки у возрастных первородящих с ригидностью шейки матки.
Наконец, опасны с точки зрения разрыва шейки матки длительные роды при преждевременном излитии околоплодных вод, а также длительное ущемление шейки матки между головкой плода и костями таза.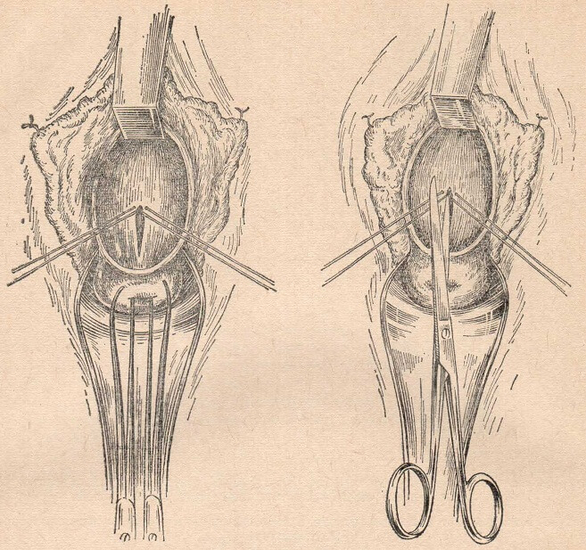
Говоря о насильственных разрывах шейки матки, можно отметить, что вероятность разрыва шейки матки возрастает при неправильном ведении второго этапа родов — при преждевременном начале потужного периода.
Нужно отметить, что в большинстве случаев разрывы шейки матки происходят не по одной какой-либо из перечисленных причин, а в результате их сочетания.
Как и при разрывах промежности, при разрывах шейки матки различают три степени в зависимости от их глубины.
- При I степени разрывы шейки матки с одной или двух сторон не превышают 2 см.
- Разрывы шейки матки II степени превышают 2 см, но не достигают сводов влагалища.
- Наконец, разрывы III степени доходят до боковых сводов влагалища и переходят на них.
Основной симптом разрыва шейки матки, как и других разрывов при родах — это кровотечение, начинающееся после рождения ребенка и продолжающееся после рождения плаценты, несмотря на хорошее сокращение матки.
Интенсивность кровотечения может быть различной. В одних случаях, оно может быть незначительным, практически незаметным, а в других случаях — быть чрезвычайно интенсивным, приводить к образованию гематом в парацервикальной и параметральной клетчатке, геморрагическому шоку. Вытекающая кровь при разрыве шейки матки имеет алый цвет.
В одних случаях, оно может быть незначительным, практически незаметным, а в других случаях — быть чрезвычайно интенсивным, приводить к образованию гематом в парацервикальной и параметральной клетчатке, геморрагическому шоку. Вытекающая кровь при разрыве шейки матки имеет алый цвет.
В этом случае шейка матки должна быть тщательно осмотрена с помощью влагалищных зеркал. Так как кровотечения при разрыве шейки матки может не быть, то осмотр шейки матки практикуют при послеродовом обследовании всех родильниц.
Обнаруженный разрыв шейки матки немедленно зашивают кетгутом. Это важно и для остановки кровотечения, и для профилактики осложнений, к которым может привести разрыв шейки матки. Незашитые разрывы могут проявить себя и в дальнейшей жизни женщины, приводя к истмикоцервикальной недостаточности и недонашиванию беременности, развитию воспалительных и предраковых заболеваний шейки матки.
В медицинском центре Евромедпрестиж»акушеры-гинекологи настоятельно рекомендуют будущей маме в ходе ведения беременности пройти курсы подготовки к родам. Это поможет избежать осложнений, как во время родов, так и в послеродовой период.
Это поможет избежать осложнений, как во время родов, так и в послеродовой период.
Пластика шейки матки
Есть определенная группа женских заболеваний, которые незаметно и быстро, без боли, кровотечения, патологических выделений из половых путей оказывают вредное влияние на половые органы. Практически все заболевания шейки матки протекают без клинических проявлений, патология обычно выявляется на приеме гинеколога. Гормональные нарушения, урогенитальные инфекции, травмы шейки матки при родах и абортах, эрозии, полипы, кондиломы – это только небольшая часть заболеваний, приводящих в последующем к патологии шейки матки. Часть из вышеперечисленных заболеваний являются фоном предраковых и раковых изменений на шейке матки. Шейка матки является очень уязвимым и чувствительным органом. Она довольно сильно подвержена травмам во время родов, абортов, половых сношений, механических повреждений, гормональной дисфункции и т.п. В некоторых случаях для коррекции выявленной патологии на шейке матки приходится прибегать к диагностическим или реконструктивно-пластическим операциям.
Диагностические операции на шейке матки выполняются с целью исключения/подтверждения патологического процесса, выявленного на шейке матки при осмотре, расширенной кольпоскопии или цитологическом исследовании мазков с шейки матки. В основном это биопсия шейки матки с диагностическим выскабливанием цервикального канала.
Реконструктивно-пластические операции на шейке матки в основном выполняются после родов, абортов или диагностических манипуляций, сопровождающихся образованием грубых анатомических изменений. При этом на шейке матки формируются грубые рубцы, и она теряет способность выполнять свою функцию. Беременность, протекающая с угрозой прерывания, выкидыши и преждевременные роды – это финал истмико-цервикальной недостаточности при деформированной шейке матки.
Показания к выполнению пластики шейки матки:
- Рубцовая деформация шейки матки в сочетании с эктропионом.
- Старый разрыв шейки матки после разрывов или хирургического вмешательства.
- Истмико-цервикальная недостаточность, сопровождающаяся потерей беременности.

- Хронические рецидивирующие воспалительные заболевания шейки матки, резистентные к проводимой антибактериальной и противовоспалительной терапии.
Список основных обследований, которые необходимо выполнить перед пластикой шейки матки:
- Общий анализ крови (срок годности 14 дней).
- Биохимический анализ крови: глюкоза крови, АСТ, АЛТ, мочевина, креатинин, общий и прямой билирубин, общий белок, сывороточное железо (срок годности 14 дней).
- Коагулограмма, гемостазиограмма — оценка системы свертывания крови: ВСК, протромбиновый индекс, АЧТВ, фибриноген, антитромбин III (срок годности 14 дней).
- Госпитальный комплекс: кровь на сифилис, ВИЧ, гепатит В и С (срок годности – 3 месяца).
- Группа крови и резус-фактор (если Вы планируете оперироваться не в нашем медицинском учреждении) – принимается только бланк с печатями (срок годности — пожизненно).
- Общий анализ мочи (срок годности 14 дней).
- Мазки с шейки матки на онкоцитологию (срок годности 6 месяцев).
 Данный анализ берется строго при отсутствии кровянистых выделений из половых путей.
Данный анализ берется строго при отсутствии кровянистых выделений из половых путей. - Мазки с шейки матки и слизистой влагалища на флору и степень чистоты (срок годности 14 дней). Данный анализ берется строго при отсутствии кровянистых выделений из половых путей.
- Электрокардиограмма (срок годности 10 дней).
- Рентгенография органов грудной клетки или флюорография (срок годности 12 месяцев).
- УЗИ почек и мочевого пузыря (срок годности 1 месяц).
- УЗИ брюшной полости (срок годности 1 месяц).
- Консультация терапевта (срок годности 14 дней).
Предоперационная подготовка перед пластикой шейки матки:
- Пластика шейки матки выполняется вне дней менструации, при отсутствии кровянистых выделений из половых путей, желательно сразу после окончания менструации (для того, чтобы имелся максимальный период до следующей менструации для комфортного заживления ран на шейке матки).
- Брить область лобка и половые губы в домашних условиях не надо.
 Гигиеническая обработка промежности производится в день операции в условиях стационара, чтобы минимизировать риск развития воспаления волосяных фолликулов и излишней травматизации кожных покровов. При подготовке к реконструктивно-пластической операции на шейке матки гигиеническая подготовка промежности и стенок влагалища осуществляется строго медицинским персоналом. На промежности должны отсутствовать волосы и воспалительные элементы. Оптимально проводить бритье волос в день операции медицинским персоналом с обязательной обработкой зоны раствором антисептика (хлоргексидин, мирамистин).
Гигиеническая обработка промежности производится в день операции в условиях стационара, чтобы минимизировать риск развития воспаления волосяных фолликулов и излишней травматизации кожных покровов. При подготовке к реконструктивно-пластической операции на шейке матки гигиеническая подготовка промежности и стенок влагалища осуществляется строго медицинским персоналом. На промежности должны отсутствовать волосы и воспалительные элементы. Оптимально проводить бритье волос в день операции медицинским персоналом с обязательной обработкой зоны раствором антисептика (хлоргексидин, мирамистин). - При наличии аллергических реакций необходимо принимать антиаллергические препараты и не отменять их в день операции. Обязательно предупредить о наличии аллергии не только на лекарственные препараты.
- За сутки до пластики шейки матки следует отменить прием алкоголя, антиагрегантных и антикоагулянтных препаратов. Прием препаратов от артериального давления, сердечно-сосудистых препаратов, а также гормонов не следует.
 Прием определенных групп гипотензивных и противодиабетических препаратов может быть заменен на период госпитализации по согласованию с лечащим врачом и анестезиологом.
Прием определенных групп гипотензивных и противодиабетических препаратов может быть заменен на период госпитализации по согласованию с лечащим врачом и анестезиологом. - Перед пластикой шейки матки требуется соблюдение специальной диеты и подготовка кишечника.
За 2-3 дня до оперативного лечения я рекомендую бесшлаковую диету (исключить неочищенные овощи и фрукты, хлеб грубого помола, жирные сорта мяса, рыбы и птицы, капусту). В зависимости от объема оперативного лечения делаются 1-2 очистительные клизмы перед операцией: вечером накануне и утром в день операции. В случае госпитализации в стационар в день операции можно подготовить кишечник дома препаратом «Флит».
Продукты, рекомендованные к употреблению перед оперативным лечением:
- Белый хлеб, мучные изделия из очищенных злаков, крекеры.
- Белый рис.
- Овощи без кожуры или семян, желательно обработанные паром.
- Фрукты без кожуры или семян.
- Молоко и йогурты в ограниченном количестве.

- Отварная нежирная говядина, птица, рыба.
- Бульоны.
- Желе, мед, сироп.
- Яйца.
- Нежирный творог.
Пить можно без ограничений до последних 8 часов перед операцией.
Если у Вас поступление в день операции, то в клинику надо приехать строго натощак. Нельзя принимать пищу и пить за 8 часов до операции.
При приеме жизненно важных препаратов необходимо положить их под язык и рассасывать или запить 1 глотком воды.
В жаркое время суток при наличии сильной жажды можно полоскать рот обычной кипяченой водой.
- Оперативное лечение выполняется натощак. Большая часть операций проводится под спинномозговой или эпидуральной анестезией. Выполнение операций под местным обезболиванием, внутривенным и эндотрахеальным наркозом проводится крайне редко.
- При наличии варикозной болезни нижних конечностей я порекомендую Вам ношение компрессионного трикотажа.
Госпитальный компрессионный противоэмболический трикотаж — современное и достаточно эффективное средство профилактики образования тромбов и закупорки ими глубоких вен нижних конечностей и легочной артерии в периоперационный период.
Оперативное вмешательство является провоцирующим фактором на свертывающую систему крови в сторону гиперкоагуляции, а вынужденное неподвижное положение во время и после операции замедляет движение крови в венах. Все вместе это увеличивает вероятность тромбозов. Использование чулок снижает вероятность тромбоза в несколько раз, в связи с этим является обязательным при проведении большинства оперативных вмешательств не только гинекологического профиля. По этой же причине во время операции я использую в необходимых случаях специальную аппаратную компрессионную систему «Kendell» (Швейцария), которая стимулирует кровоток в ногах, имитируя ходьбу. Также я прошу Вас активизироваться после операции как можно раньше: поворачиваться в кровати, осуществлять сгибательные и разгибательные движения, вставать (как только Ваше состояние будет это позволять). Всё вместе это существенно снижает риски тромбозов и тромбоэмболий.
Применение госпитального трикотажа обеспечивает сужение просвета вен, нормализацию работы клапанов вен нижних конечностей, ускорение венозного кровотока по направлению к сердцу за счет градуированного давления (компрессии) 18-21 мм рт. cт. на мягкие ткани и стенки вен ног. Градуированная компрессия – физиологически распределенное давление по ноге, максимально в области лодыжки и постепенно уменьшаясь к бедру, задается при изготовлении трикотажа.
cт. на мягкие ткани и стенки вен ног. Градуированная компрессия – физиологически распределенное давление по ноге, максимально в области лодыжки и постепенно уменьшаясь к бедру, задается при изготовлении трикотажа.
У каждого производителя есть своя таблица для подбора госпитального компрессионного трикотажа. Кто-то использует соотношение роста и веса, кто-то – окружность голени и бедра. Необходимо сделать следующие замеры (лучше утром, когда нет отечности нижних конечностей):
- Окружность щиколотки.
- Окружность голени.
- Окружность середины бедра.
- Окружность бедра на 5 см ниже промежности.
- Рост.
- Вес.
- Длина ноги от пола до колена/ до середины бедра.
Имея эти данные под рукой, можно будет точно подобрать именно тот размер, который нужно. А точность подбора очень важна, так как компрессия госпитальных чулок распределяется не равномерно, а градуировано — 100% приходится на область над лодыжками, 70% на область голени и 40% на область бедра.
Использование компрессионных бинтов я не приветствую в связи с тем, что они неудобны для пациенток и дают непостоянный уровень компрессии.
Производители чулок заботятся и об антимикробных и антиаллергенных свойствах своей продукции, используя особую пористую структуру вязки, пропитывание нитей антимикробными составами, избегая использования латекса. Держатся такие чулки за счет силиконовой ленты в верхней части (как в обычных женских чулках), а степень компрессии постоянна.
Важно: создаваемая компрессия должна быть 15–23 мм рт. ст. (производители называют это профилактической компрессией или компрессией 1 класса), желательно, чтобы носок был открытым и правильно был подобран именно размер чулок.
Если у Вас все-таки имеется варикозная болезнь нижних конечностей, то обязательно пройдите консультацию флеболога (сосудистого хирурга) для более детальной степени компрессии. Уровень компрессии № 1 Вам просто может быть недостаточен.
Теперь, сделав все замеры, можете отправляться в аптеку или ортопедический салон.
Таблица производителей
таблица
С собой необходимо взять гигиенические прокладки, которые Вы используете при менструации.
Противопоказания к выполнению пластики шейки матки:
- нарушение системы свертывания крови;
- острые воспалительные заболевания в области половых органов;
- заболевания любых органов и систем в стадии декомпенсации;
- наличие онкологических заболеваний мочеполовой сферы;
- венерические заболевания.
Выполнение пластики шейки матки
Суть пластики заключается в иссечении рубцовой ткани на шейке матки в области старых разрывов и деформаций. После освежения разрывов выполняется сшивание лоскутов шейки матки рассасывающим шовным материалом в два слоя с формированием нового цервикального канала и погружением слизистой цервикального канала внутрь. При выполнении оперативного лечения используется только рассасывающий шовный материал. Процесс рассасывания шовного материала длится примерно 28 дней. Длительность операции составляет около 30 минут. Длительность пребывания в стационаре после пластики шейки матки составляет 1 сутки. Выписка из стационара производится на следующий день.
Длительность операции составляет около 30 минут. Длительность пребывания в стационаре после пластики шейки матки составляет 1 сутки. Выписка из стационара производится на следующий день.
Послеоперационный реабилитационный период
Период восстановления после пластики шейки матки занимает около 14 дней.
Первый день после пластики рекомендуется провести в стационаре. В первые 5-7 дней требуется применение обезболивающих, противовоспалительных, антибактериальных таблеток и вагинальных свечей. Особое внимание следует уделять обработке послеоперационной раны на шейке матки растворами антисептиков (мирамистин или водный хлоргексидин) в первые 2 дня. Во влагалище необходимо вводить санационные и ранозаживляющие свечи на протяжении 14 дней после операции.
Акт опорожнения кишечника происходит на 3 день, каловые массы должны быть полужидкими. Желательно опорожнение кишечника проводить без натуживания, оно может вызвать кровотечение из раны на шейке матки. Регулировать работу кишечника помогает специальная диета, препятствующая запорам, а также добавление в рацион растительных масел. На протяжении 28 дней исключены физические нагрузки и половая жизнь, а также прием ванн, посещение бань, саун, бассейнов, открытых водоемов. Гигиенические процедуры можно осуществлять только под душем.
На протяжении 28 дней исключены физические нагрузки и половая жизнь, а также прием ванн, посещение бань, саун, бассейнов, открытых водоемов. Гигиенические процедуры можно осуществлять только под душем.
Примерно 3-4 раза за 14 дней после пластики шейки матки я приглашаю Вас на послеоперационный осмотр и обработку раны. Заключительный осмотр проводится на 28 день послеоперационного периода с целью оценки процессов заживления раны и снятия ограничений. Снятия послеоперационных швов не требуется.
В раннем послеоперационном периоде, на протяжении первых 7 дней после пластики шейки матки, могут отмечаться скудные кровянистые выделения из половых путей, тянущие или ноющие боли внизу живота и в поясничной области, повышение температуры тела до +37°С в вечерние часы. Все перечисленное является нормальным для раннего послеоперационного периода. Поводом для обращения к врачу является отклонение от вышеперечисленных симптомов или появление гноевидных желтых выделений с неприятным запахом.
Планирование беременности после пластики шейки матки можно осуществлять через 6 месяцев.
Переломы и вывихи шейного отдела позвоночника — Центр лечения позвоночника USC
Обзор
Перелом шейки матки означает, что кость сломана в шейной (шейной) части позвоночника. Вывих шейного отдела позвоночника означает, что произошло повреждение связки на шее, и две (или более) соседние кости позвоночника аномально отделились друг от друга, что привело к нестабильности. Пациенты могут иметь перелом или вывих шейки матки, либо и то, и другое. Переломы и вывихи шейного отдела позвоночника не редкость и составляют почти половину всех травм позвоночника, которые происходят ежегодно.Согласно исследованию, опубликованному Lasfargues в 1995 году, в Соединенных Штатах ежегодно происходит более 25 000 переломов шейки матки. Большинство переломов и вывихов позвоночного столба происходит в шейном отделе позвоночника, потому что это наиболее подвижная часть позвоночника и, по понятным причинам, наиболее уязвимая для травм. Хотя поясничная область (поясница) чаще всего травмируется во время ежедневных утомительных и низкоэнергетических действий, шея, скорее всего, получит травму во время высокоэнергетической травмы, такой как автомобильные аварии.
Хотя поясничная область (поясница) чаще всего травмируется во время ежедневных утомительных и низкоэнергетических действий, шея, скорее всего, получит травму во время высокоэнергетической травмы, такой как автомобильные аварии.
Переломы и вывихи шейки матки обычно классифицируются в зависимости от их региона / расположения и характера травмы / перелома. Из-за уникальной анатомии позвоночника в области, близкой к голове, травмы шейного отдела классифицируются как затылочно-шейные (C2 затылка) и субаксиальные повреждения шейного отдела позвоночника (C3-C7). Внутри каждой из этих категорий травмы далее стратифицируются в зависимости от конкретного места травмы и характера травмы / перелома.
Затылочно-шейный отдел позвоночника (Occiput-C2)
- Атланто-затылочный вывих (AOD)
- Перелом затылочного мыщелка
- Атланто-аксиальная нестабильность
- Атантоаксиальный вращательный подвывих
- Atlas Fractures (C1)
- Переломы одонтоида (C2 dens)
- Травматический спондилолистез оси (C2)
- Переломы оси (тело C2 позвонка)
Субаксиальный шейный отдел позвоночника (C3-C7)
- Дистракция-сгибание (перелом / вывих фасетки)
- Вертикальное сжатие (разрывное разрушение)
- Сжатие-сгибание (каплевидный перелом)
- Сжатие-удлинение
- Отвлечение и расширение
- Боковое сгибание
Причины
Наиболее частыми причинами переломов и вывихов шейки матки являются автомобильные аварии, падения, насилие и занятия спортом. Резкий удар и / или скручивание шеи, которое происходит за миллисекунду во время травмы, может вызвать трещину костей позвоночника или разрыв связок, или и то, и другое. Первоначальная травма или событие могут вызвать перелом шейки матки и / или нестабильность, что также может вызвать повреждение спинного мозга и неврологических структур. Возникающее в результате травма спинного мозга и неврологический дефицит, если он возникает, являются наиболее разрушительным аспектом травмы шейки матки, прежде всего потому, что она часто бывает необратимой и постоянной. Большинство травм позвоночника и спинного мозга происходит у мужчин в возрасте от 15 до 24 лет.
Резкий удар и / или скручивание шеи, которое происходит за миллисекунду во время травмы, может вызвать трещину костей позвоночника или разрыв связок, или и то, и другое. Первоначальная травма или событие могут вызвать перелом шейки матки и / или нестабильность, что также может вызвать повреждение спинного мозга и неврологических структур. Возникающее в результате травма спинного мозга и неврологический дефицит, если он возникает, являются наиболее разрушительным аспектом травмы шейки матки, прежде всего потому, что она часто бывает необратимой и постоянной. Большинство травм позвоночника и спинного мозга происходит у мужчин в возрасте от 15 до 24 лет.
Симптомы
Пациенты с переломами шейки матки обычно имеют сильную локализованную боль в шее и скованность. Однако пациенты с другими травмами могут жаловаться на боли в других областях и не замечать выраженности боли в шее. У пациентов с неврологическим сдавлением или раздражением может наблюдаться онемение или слабость в руках и / или ногах. Симптомы боли могут быть связаны, а могут и не быть. Переломы верхнего шейного отдела позвоночника и травмы спинного мозга могут влиять на неврологический контроль дыхания, и пациенты могут жаловаться на затрудненное дыхание или неспособность сделать глубокий вдох.
Симптомы боли могут быть связаны, а могут и не быть. Переломы верхнего шейного отдела позвоночника и травмы спинного мозга могут влиять на неврологический контроль дыхания, и пациенты могут жаловаться на затрудненное дыхание или неспособность сделать глубокий вдох.
Физические данные
Медицинские данные пациентов с переломами шейки матки различны. Пациенты обычно демонстрируют сильную болезненность и спазм со значительным уменьшением объема движений шеи. Часто наблюдается видимая припухлость и экхимоз (синяк) над местом перелома в задней части шеи. Если перелом / вывих серьезный, будет видимая и ощутимая «ступенька», означающая, что кости не выровнены должным образом, что может увидеть и почувствовать исследователь.Если спинномозговые нервы сильно сдавлены, могут возникнуть значительная слабость и онемение в руках и / или ногах. У пациентов будет полная потеря силы и чувствительности на фоне полного повреждения спинного мозга. Рефлексы глубоких сухожилий могут быть снижены или отсутствовать. Пульс и кровоснабжение рук и ног должны быть в норме.
Пульс и кровоснабжение рук и ног должны быть в норме.
Исследования изображений
Обычные рентгеновские снимки шейного отдела позвоночника необходимы для адекватной оценки перелома и вывиха шейки матки. Иногда бывает трудно увидеть несмещенный или минимально смещенный перелом или нестабильность, поэтому обычно заказывают компьютерную томографию (КТ).КТ — лучший тест для проверки наличия или отсутствия перелома. Если перелом не обнаружен, но у пациента болит шея и он был вовлечен в серьезную травму или несчастный случай, часто проводят рентгеновские снимки сгибания / разгибания, чтобы убедиться в отсутствии признаков нестабильности связок. Тест магнитно-резонансной томографии (МРТ) полезен для оценки степени компрессии нерва или повреждения спинного мозга, но он менее точен при обнаружении перелома, чем компьютерная томография. Как правило, МРТ всегда следует выполнять перед проведением процедуры репозиции (закрытой или оперативной) у неврологически здоровых пациентов с переломом / вывихом шейки матки.
Лабораторные испытания
Не существует лабораторных тестов, используемых для диагностики перелома шейки матки. Иногда назначаются специальные тесты, чтобы исключить инфекцию или другие метаболические нарушения, которые могут считаться основной причиной.
Диагностика
Переломы и вывихи шейного отдела позвоночника всегда следует подозревать, если пациент был вовлечен в травму или несчастный случай, особенно пациенты с болью в шее. Диагноз может быть затруднен, если симптомы или физические данные нетипичны.Некоторые пациенты с другими переломами или травмами будут жаловаться на боль в других местах, но не на боль в шее.
Иногда пациенты могут преуменьшать тяжесть автомобильной аварии или травмы. Эти сценарии могут заставить врача отказаться от назначения рентгена шейки матки и визуализационных исследований, которые имеют решающее значение при диагностике травм шейки матки. Клиницисту важно провести тщательный сбор анамнеза и клиническое обследование (особенно осмотр и пальпацию позвоночника) до постановки диагноза, чтобы не поставить ошибочный диагноз. Любой пациент, попавший в тяжелую аварию или травму, особенно пациенты с болью в шее, должен быть тщательно обследован с помощью рентгена (и дополнительных визуальных исследований, если необходимо) для точной диагностики травмы шейки матки.
Любой пациент, попавший в тяжелую аварию или травму, особенно пациенты с болью в шее, должен быть тщательно обследован с помощью рентгена (и дополнительных визуальных исследований, если необходимо) для точной диагностики травмы шейки матки.
Варианты лечения
Варианты лечения пациентов с переломом и / или вывихом шейки матки ограничены и могут быть разделены на консервативные (неоперационные) и хирургические (оперативные). Первоначальное лечение тяжелых переломов и вывихов шейки матки может включать в себя скелетное вытяжение и закрытое вправление с металлическими штифтами, помещенными в череп, соединенными со шкивом, веревкой и грузами.Неоперационное лечение включает в себя ортопедическое лечение и прием лекарств. Существует широкий спектр шейных ортезов, от мягких воротников до жестких пластмассовых шейно-грудных ортезов и иммобилизации жилета-ореола (с использованием штифтов, закрепленных в черепе, стабилизированных мягким пластиковым жилетом). Хирургические методы лечения часто включают задний (задний разрез шеи) шейный спондилодез (сращивание костей позвоночника) и инструменты (небольшие металлические винты и стержни, стабилизирующие позвоночник). Другие варианты включают переднюю (переднюю часть разреза шеи) декомпрессию и спондилодез с инструментами (металлическая пластина и винты) или без них.При очень нестабильных переломах может потребоваться операция на передней и задней части шеи. Общие цели лечения — сохранить или улучшить неврологическую функцию, обеспечить стабильность и уменьшить боль. Если эти цели могут быть достигнуты консервативными (неоперативными) средствами, то это обычно предпочтительнее. Однако, поскольку многие переломы и вывихи шейки матки очень нестабильны и не могут полностью зажить самостоятельно, обычно выполняется хирургическая стабилизация. Хирургическая декомпрессия (удаление костных фрагментов спинного мозга) также может быть необходима, чтобы максимизировать шансы пациента на улучшение состояния неврологии и восстановление после травмы спинного мозга.
Другие варианты включают переднюю (переднюю часть разреза шеи) декомпрессию и спондилодез с инструментами (металлическая пластина и винты) или без них.При очень нестабильных переломах может потребоваться операция на передней и задней части шеи. Общие цели лечения — сохранить или улучшить неврологическую функцию, обеспечить стабильность и уменьшить боль. Если эти цели могут быть достигнуты консервативными (неоперативными) средствами, то это обычно предпочтительнее. Однако, поскольку многие переломы и вывихи шейки матки очень нестабильны и не могут полностью зажить самостоятельно, обычно выполняется хирургическая стабилизация. Хирургическая декомпрессия (удаление костных фрагментов спинного мозга) также может быть необходима, чтобы максимизировать шансы пациента на улучшение состояния неврологии и восстановление после травмы спинного мозга.
Общие рекомендации и рекомендации по лечению различных типов травм шейки матки перечислены ниже.
Атланто-затылочный вывих (AOD)
- Вначале все должно быть аккуратно уменьшено с позиционированием halo жилета.
 Почти все требуют Occ-C2 PSF.
Почти все требуют Occ-C2 PSF.
Переломы затылочного мыщелка
- Ортез шейки матки I и II типа или ортез CT на 6-8 недель Если затылочный мыщелок отделен от затылка, используйте жилет halo в течение 8-12 недель
- Тип III Нет нестабильности АО, используйте шейный ортез или КТ в течение 6-8 недель Минимальное смещение, используйте жилет-ореол Если нестабильность АО (двусторонние переломы), требуется Occ-C2 PSF
Атланто-аксиальная (C1-C2) нестабильность (недостаточность TAL)
- Шнур в опасности, если нестабильность> 5 мм
- Если> 3 ослаблено,> 5 разорвано,> 7 мм требуется операция
- Если C1 fx с поперечным смещением> 7 мм, TAL недостаточно.Можно использовать жилет-ореол в течение 10-12 недель, пока лечит С1, затем выполнить С1-С2 PSF.
- Можно попробовать нимб у детей.
Атлантоаксиальный ротационный подвывих
- Редуктор с гало тягой. Лечите в соответствии с рекомендациями TAL при недостаточности.
 C1-C2 PSF, если боль с фиксированной деформацией.
C1-C2 PSF, если боль с фиксированной деформацией.
Атлас (C1) Разрыв
* В основном не работает *
- Двусторонняя задняя дуга, прямая и широкая дуга со смещением <2 мм Цервикальный ортез 10-12 недель
- Разрыв или поперечная масса FX с перемещением 2-7 мм. Halo тяга 5-10 фунтов.7 дней, затем жилет Halo на 3 месяца
- Разрыв или поперечная масса fx при смещении> 7 мм Рама тяги Halo Stryker 4-6 недель, затем жилет Halo в течение 6-8 недель
- * Случайное слияние C1-C2 для нестабильности АА
Одонтоид (C2) Перелом
- Тип I — Ортез
- Тип II — смещение менее 5 мм и угол наклона 10 градусов Жилет немедленного ореола
- Смещение 5 мм / изгиб 10 градусов Редукция с помощью halo traction, затем C1-C2 PSF или фиксация переднего зубовидного отростка, PSF с техникой Magerl или Occ-C2 PSF.
- Тип III — Менее 5 мм смещение / 10 угл.
 жилет с непосредственным ореолом> 5 мм dsipl / с уменьшением угла на 10 градусов с натяжением ореола, затем жилет с ореолом
жилет с непосредственным ореолом> 5 мм dsipl / с уменьшением угла на 10 градусов с натяжением ореола, затем жилет с ореолом
Травматический спондилолистез оси (C2)
- Тип I — шейный ортез 3 месяца (жилет halo не ограничивает клевант)
- Тип II — восстановление с помощью halo traction 4-6 недель, затем жилет halo. Иногда стягивающие винты на ножке C2 из-за риска постельного режима, неспособного поддерживать репозицию
- Тип IIA — жилет немедленного действия с ореолом при усилении изображения, с использованием жилета для достижения растяжения и сжатия, срок службы 3 месяца.
- Тип III — Открытая репозиция C2, затем C2-3 PSF с транспедикулярным винтом C2. Перед открытой редукцией проверьте МРТ ACDF, затем PCF, если HNP большой.
Субаксиальные переломы (C3-C7)
- DF — Закрытый редуктор, затем PCF. ACDF, затем PCF, если HNP. Проверяйте МРТ перед открытой репозицией и перед закрытой репозицией у интактных пациентов.

- CF — Стабильный при минимальном кифозе, стабильных задних связках Цервикальный ортез 6-10 недель Нестабильный при значительном кифозе, нарушении канала ACVF +/- PCF
- VC — Стабильный при минимальном кифозе, отсутствие каналов Ортез шейки матки 6-8 недель Неустойчивый при кифозе / канальном соединении ACVF
- CE — проверьте, нет ли повреждений диска, может потребоваться ACDF, если он нестабилен.
- DE — ACDF, если он нестабилен.
- LF — ACDF против PCF, если он нестабилен.
Несмотря на то, что существуют рекомендации по лечению переломов и вывихов шейки матки, конкретное лечение перелома и / или вывиха шейки матки в конечном итоге зависит от ряда факторов.
- вид и расположение трещины
- Степень перелома и величина смещения
- Наличие сдавления спинного мозга / нерва
- Наличие неврологической дисфункции или повреждения спинного мозга
- Возраст пациента, состояние здоровья и связанные с ним травмы
Клиницист должен тщательно оценить травмы пациента и с учетом общих рекомендаций по лечению переломов шейки матки индивидуализировать лечение с учетом всех вышеупомянутых факторов.
Избранная библиография
Aebi M, Zuber K, Marchesi D: Лечение травм шейного отдела позвоночника с помощью переднего покрытия. Показания, методы и результаты. Позвоночник 1991; 16С: 38.
Аллен Б.Л., Фергюсон Р.Л., Леманн Т.Р. и др.: Механистическая классификация закрытых непрямых переломов и вывихов нижнего шейного отдела позвоночника. Позвоночник 1982; 7: 1.
Андерсон Л.Д., Д’Алонсо RT. Переломы зубовидного отростка оси. J Bone Joint Surg 1974; 56А (8): 1663.
Anderson PA, Bohlman HH: Передняя декомпрессия и артродез шейного отдела позвоночника: долгосрочное улучшение.Часть II. Улучшение полной травматической квадриплегии. J Bone Joint Surg Am1992; 74: 683.
Андерсон П.А., Монтесано П.Х .: Морфология и лечение переломов затылочного мыщелка. Позвоночник 1988; 13: 731.
Bohlman HH: Острые переломы и вывихи шейного отдела позвоночника. анализ трехсот госпитализированных пациентов и обзор литературы. J Bone Joint Surg Am 1979; 61: 1119.
Ботте MJ, Бирн Т.П., Абрамс Р.А., Гарфин С.Р. Фиксатор скелета halo: современные концепции применения и обслуживания.Ортопедия 1995; 18: 463.
Bucholz RW, Burkhead WZ: Патологическая анатомия фатальных атланто-затылочных вывихов. J Bone Joint Surg Am 1979; 61: 248.
Clark CR, белый AA III. Переломы логова. Многоцентровое исследование. J Bone Joint Surg [Am] 1985; 67: 1340.
Эффенди Б., Рой Д., Корниш Б. и др.: Переломы кольца оси. Классификация основана на анализе 131 случая. J Bone Joint Surg Br 1981; 63: 319.
Eismont FJ, Arena MJ, Green BA.Экструзия внутрипозвоночного диска, связанная с травматическим подвывихом и вывихом шейных фасеток. J Bone Joint Surg [Am] 1991; 73: 1555.
Hadley MN, Dickman CA, Browner CM, Sonntag VKH. Острые травматические переломы атласа: лечение и отдаленные исходы. Нейрохирургия 1988; 23: 31.
Хан SY, Виттен DM, Mussleman JP. Джефферсон перелом атласа. J. Neurosurg 1976; 44: 368.
Жаннере Б. , Магерл Ф. Первичный задний спондилодез Переломы зубовидного отростка C1-C2: показания, техника и результаты трансартикулярной винтовой фиксации.Дж. Спинальное расстройство 1992; 5: 464.
, Магерл Ф. Первичный задний спондилодез Переломы зубовидного отростка C1-C2: показания, техника и результаты трансартикулярной винтовой фиксации.Дж. Спинальное расстройство 1992; 5: 464.
Джефферсон Г. Переломы атлантического позвонка. Br J Surg 1920; 7: 407.
Левин AM, Эдвардс CC: Ведение травматического спондилолистеза оси. J Bone Joint Surg Am 1985; 67: 217.
Риццоло С.Дж., Вакарро А.Р., Котлер Дж.М.: Травма шейного отдела позвоночника. Спайн 1994; 19: 2288.
Спенс К.Ф., Декер С., Селл К. Разрывной перелом атланта, связанный с разрывом поперечной связки. J Bone Joint Surg [Am] 1970; 52: 543-9.
Traynelis VC, Marano GD, et al: Травматический атланто-затылочный вывих.Журнал Neurosurg 1986; 65: 863.
Циммерман Э., Грант Дж., Визе В.М., Яшон Д., Хант В.Е. Лечение перелома Джефферсона гало-аппаратом. J. Neurosurg 1976; 44: 372.
Варианты лечения и восстановления перелома шеи
Перелом шеи может произойти в результате падения, автомобильной аварии или насилия. Если вы старше или у вас слабые кости из-за болезни, даже резкий поворот может сломать вам шею. Как бы то ни было, травма такого рода серьезная и страшная. Перелом шеи может парализовать вас или даже привести к смерти.
Если вы старше или у вас слабые кости из-за болезни, даже резкий поворот может сломать вам шею. Как бы то ни было, травма такого рода серьезная и страшная. Перелом шеи может парализовать вас или даже привести к смерти.
Если вы сломаете шею, вы почувствуете сильную боль, отек и потерю чувствительности в руках и ногах. Тебя нельзя переезжать, и тебе следует немедленно обратиться в больницу.
Первый шаг после перелома шеи
Мы хотим, чтобы травма не ухудшилась после травмы шеи. Чтобы предотвратить травму спинного мозга, нам сначала понадобится:
- Не двигайся (неподвижно)
- Стабилизируйте свое тело
Если перелом вызвал шок или заблокировал дыхательные пути, нам нужно будет дать вам жидкости или дыхательную трубку.
Мы на месте: Наша опытная бригада сразу же приступит к лечению.
Диагностика и оценка травм
Серия сканирований изображений поможет вашей медицинской бригаде узнать:
- Насколько серьезен перелом
- Какие кости шеи сломаны (у вас их 7)
- Какая часть костей сломана
- Имеется ли временное или постоянное повреждение спинного мозга или нерва
В UVA вы получите быструю и квалифицированную помощь в нашем травматологическом центре 1 уровня.
Варианты лечения перелома шеи
Вы можете получить различные повреждения от перелома шеи. Как вы будете лечиться, зависит от деталей вашей травмы.
Шейный бандаж или воротник
Если у вас небольшой перерыв, ношение шейного бандажа или воротника на срок до 8 недель поможет вам выздороветь.Эти устройства удерживают вашу шею на одном уровне, пока она заживает.
Тяга
Если у вас тяжелый или нестабильный перелом, вам может потребоваться вытяжение. Тяга позволяет очень мало двигаться. Вам придется носить жесткие подтяжки или жилет-нимб, чтобы поддерживать позвоночник. В это время вы не сможете водить машину или заниматься другими делами. Это лечение может занять до 12 недель, пока перелом не заживает.
Хирургия
При сильном повреждении шеи, позвоночника и позвонков может потребоваться операция.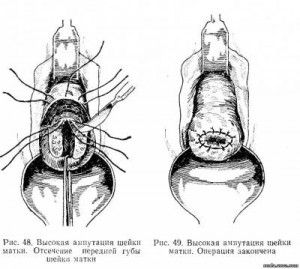 Операционных банок:
Операционных банок:
- Соедините кусочки кости и удерживайте их на месте
- Ремонт позвонков на позвоночнике
- Снимите давление на спинной мозг
- Удалить диски поврежденных позвонков
Некоторые операции могут включать использование пластин, винтов или проволоки. Наши хирурги имеют опыт поиска наименее болезненных и рискованных решений.
Причины, лечение и время восстановления
Сломанная шея может быть простым переломом, как и любая другая кость в вашем теле, или может быть очень серьезной и привести к параличу или смерти.Когда кости шеи ломаются, нервы спинного мозга также могут быть повреждены. Когда это происходит, это называется травмой спинного мозга. Сломанная шея — очень серьезная травма, и к ней следует обращаться как с неотложной медицинской помощью, требующей немедленной помощи.
Сломанная шея часто очень болезненна и может затруднить или сделать невозможным движение головы.
В зависимости от уровня повреждения спинного мозга это может также повлиять на другие части вашего тела, например затруднение или неспособность двигать руками и ногами. Паралич может быть временным или постоянным.
Паралич может быть временным или постоянным.
Человек может также чувствовать покалывание в руках и ногах и трудности с равновесием и ходьбой.
Причиной перелома шеи обычно являются травмы, например, падение или автомобильная авария. Очень редко стрессовый перелом — разрыв, вызванный постоянным или повторяющимся напряжением — происходит в шее.
Сломанную шею можно диагностировать с помощью рентгена. Переломы шеи находятся очень высоко в спинном мозге, но если разрыв также повредит и спинной мозг, он может повлиять на всю нижнюю часть тела — все, что находится ниже места разрыва.Повреждения спинного мозга в результате перелома шеи можно диагностировать с помощью:
- КТ
- МРТ
- Соматосенсорный вызванный потенциал (SSEP), также называемый магнитной стимуляцией
Лечение перелома шеи зависит от степени тяжести break:
- Для перерыва, не затрагивающего спинной мозг, предпочтительнее простой шейный бандаж и отдых с некоторым обезболиванием.

- Если перелом более серьезный, может потребоваться операция, чтобы исправить кости и вернуть их на правильное место.Будет использоваться более сильный шейный бандаж.
- При переломах, которые также повреждают спинной мозг, варианты сильно ограничены. Ваш спинной мозг не может излечить себя, и пока нет доступных методов лечения спинного мозга.
Простой перелом, который не влияет на спинной мозг, можно лечить с помощью шейного бандажа, который носят в течение шести-восьми недель, пока кость не заживет.
Более сложные переломы могут потребовать хирургического вмешательства и других процедур, таких как жесткая шейная скоба, на срок до трех месяцев.
При переломах, которые также повреждают спинной мозг, восстановление может быть невозможно. Кость может зажить, но нервы в спинном мозге могут быть необратимо повреждены и вызывать длительные последствия, такие как паралич. В настоящее время не существует лечения для восстановления спинного мозга, но, согласно фонду endParalysis, «… похоже, что мы могли немного приблизиться к достижению определенного уровня восстановления».
Сломанные шеи могут быть простыми переломами, которые можно зажить всего за несколько недель, или же они могут быть травмами, изменяющими жизнь.По этой причине все переломы шеи следует рассматривать как неотложную медицинскую помощь.
Перелом шеи (шейного отдела позвоночника) после травмы
Что такое перелом шейного отдела позвоночника?
Ваш позвоночник состоит из 33 отдельных костей (позвонков), а также множества дисков, связок и мышц, которые вместе образуют ваш позвоночник. Это окружает и защищает ваш спинной мозг. Перелом одной из этих костей в верхней части колонны называется переломом шейки матки или шеи. Разрывы могут произойти в теле позвонков или в одном из отростков .Когда происходит перелом, он также может повредить спинной мозг и привести к параличу (потере чувствительности и движения) ниже уровня травмы, снижению мышечной силы (слабости), изменению ощущений и мышечного тонуса. Информация здесь относится к переломам позвоночника без повреждения спинного мозга.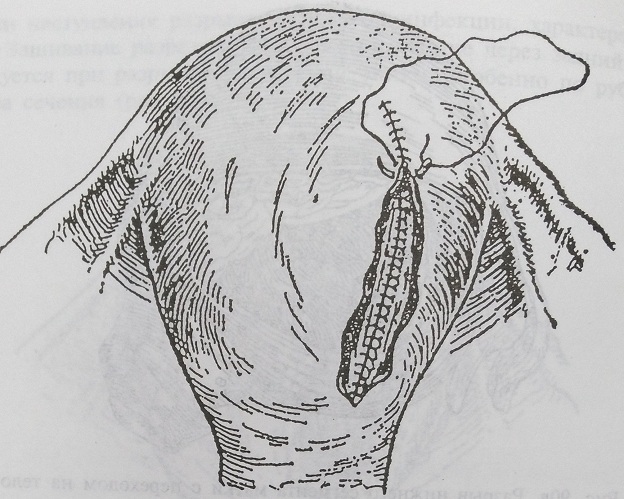
Переломы позвоночника могут быть вызваны прямой травмой, например падением или автомобильной аварией, когда сила, воздействующая на позвоночник, вызывает перелом кости. Они также могут быть вызваны движением с низкой силой у людей с остеопорозом (истончение костей, делающее их более хрупкими), когда кость легче ломается.
Признаки и симптомы
Каждый человек с переломом шейного отдела позвоночника испытывает несколько разные симптомы в зависимости от того, какая часть позвонка сломана, где произошел перелом, а также от любых других связанных травм, например, окружающих мышц или связок. Общие симптомы включают:
- Боль в месте перелома — при движении и при надавливании
- уменьшенный диапазон движений в шее и прилегающих областях
- Снижение силы мышц шеи
- с ограниченной подвижностью
- уменьшенный остаток
- Проблемы с передвижением в постели или вставанием из положения сидя
Лечение
Переломы лечат по-разному в зависимости от того, где они находятся и какие симптомы вы испытываете.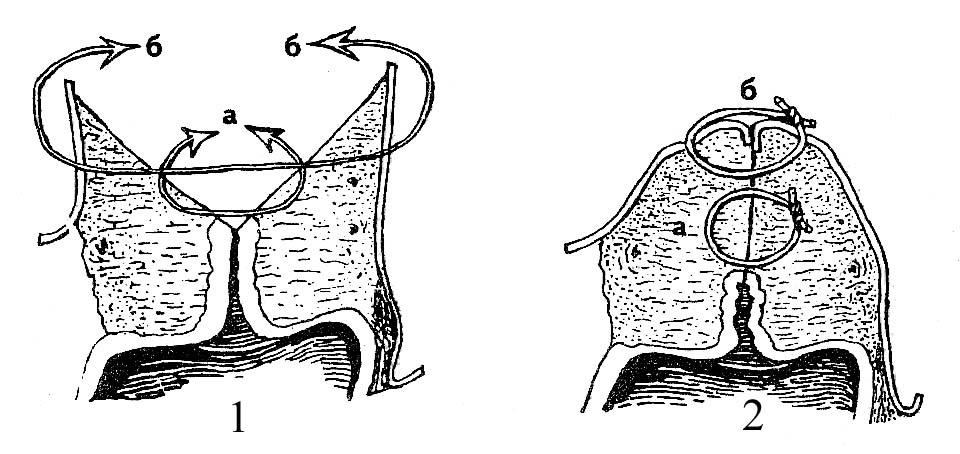 Это может включать операцию или шейный ошейник / бандаж, но некоторым людям это не требуется. Вам следует принимать обезболивающие, чтобы контролировать боль и позволять двигаться и возобновлять нормальную деятельность.
Это может включать операцию или шейный ошейник / бандаж, но некоторым людям это не требуется. Вам следует принимать обезболивающие, чтобы контролировать боль и позволять двигаться и возобновлять нормальную деятельность.
Возможные осложнения
После перелома позвоночника у вас может развиться скованность и боль в шее из-за ограниченного движения. Вы можете испытывать мышечный спазм в окружающих тканях, который также может способствовать возникновению этой боли. Некоторые люди могут страдать от мышечной слабости или онемения / покалывания, если у них есть повреждения нервов.
Что я могу сделать, чтобы помочь своему выздоровлению?
После перелома у некоторых людей появляется боль и скованность в шее. Во время вашей госпитализации вам будут предоставлены советы и ведомость упражнений. Вы должны выполнять упражнения ежедневно, чтобы восстановить полный диапазон движений. Ваш физиотерапевт / эрготерапевт посоветует, как управлять повседневной деятельностью, поскольку вам может потребоваться временно изменить их.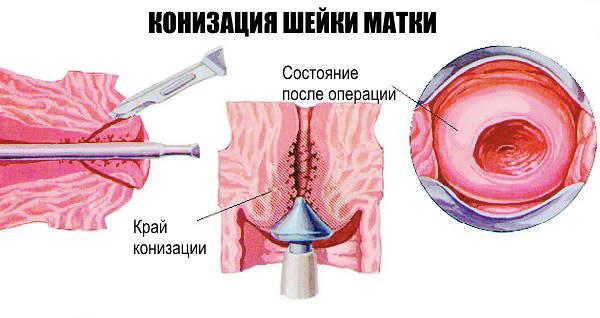 Регулярно принимайте обезболивающие, чтобы контролировать боль.
Регулярно принимайте обезболивающие, чтобы контролировать боль.
Что происходит после выписки из больницы?
За вами следует наблюдать в клинике переломов и осмотр, обычно через 6-8 недель после травмы.
Если вам трудно достичь полного диапазона движений шеи, у вас не проходит боль или вам трудно вернуться к полноценной работе или хобби, вам может потребоваться направление на амбулаторную физиотерапию. Это можно сделать в клинике переломов или у вашего терапевта.
Травма шеи, связанная со спортом — статистика, симптомы и лечение
| Травма шеи, связанная со спортом | Американская ассоциация неврологических хирургов |
Занятия спортом могут способствовать травмам шеи разной степени тяжести, от относительно легких травм, таких как растяжение мышц, до тяжелых опасных для жизни состояний, таких как переломы шеи и травмы шейного отдела спинного мозга.Перелом (сломанная) шея — очень серьезное заболевание, но во многих случаях пациент может полностью выздороветь и восстановить все неврологические функции. Перелом шеи иногда может привести к полному повреждению спинного мозга, что может привести к параличу или даже смерти.
Перелом шеи иногда может привести к полному повреждению спинного мозга, что может привести к параличу или даже смерти.
Хотя катастрофические травмы шейки матки действительно случаются в спорте, частота смертельных случаев снизилась за последние несколько десятилетий благодаря лучшему защитному снаряжению, повышению осведомленности, лучшему коучингу и изменениям правил. Тем не менее, эти травмы могут возникать у спортсменов, занимающихся контактными видами спорта, такими как американский футбол, футбол и регби, а также бесконтактными видами спорта, такими как гимнастика и велоспорт.
Травмы шейки матки в результате занятий спортом можно разделить на следующие клинические синдромы:
- Переломы и вывихи шейки матки
- Травмы нервного корешка или плечевого сплетения
- Поражения межпозвонкового диска
- Стеноз шейки матки
- Острое растяжение / растяжение шейного отдела, включая хлыстовую травму
- Преходящая квадриплегия
Позвоночный столб или позвоночник является частью осевого скелета и обеспечивает первостепенную структурную поддержку нашего тела. В области шеи находится шейная часть позвоночника, состоящая из семи костей (позвонки С1-С7), отделенных друг от друга межпозвоночными дисками. Эти диски позволяют позвоночнику свободно двигаться и действуют как амортизаторы во время активности. Помимо сильных мышц, гибких сухожилий и связок, позвоночник позволяет нам стоять, сгибаться и скручиваться. Спинной мозг, очень уязвимая нервная ткань, соединяющая мозг с телом, расположен в середине шейного отдела позвоночника и защищен костными структурами позвонков.
В области шеи находится шейная часть позвоночника, состоящая из семи костей (позвонки С1-С7), отделенных друг от друга межпозвоночными дисками. Эти диски позволяют позвоночнику свободно двигаться и действуют как амортизаторы во время активности. Помимо сильных мышц, гибких сухожилий и связок, позвоночник позволяет нам стоять, сгибаться и скручиваться. Спинной мозг, очень уязвимая нервная ткань, соединяющая мозг с телом, расположен в середине шейного отдела позвоночника и защищен костными структурами позвонков.
Шейный отдел позвоночника поддерживает вес головы и обеспечивает гибкость для выполнения широкого диапазона движений головой. Движение головы возможно благодаря специализации первых двух позвонков (C1 и C2), которые непосредственно соединяются с черепом. Первый позвонок (C1) или «атлас» — это самый верхний позвонок, который позволяет кивать или «да» движение за счет сочленения вдоль атланто-затылочного сустава, в то время как второй позвонок (C2) или «ось» допускает движение из стороны в сторону или без движения. путем поворота вдоль атлантоаксиального сустава.
путем поворота вдоль атлантоаксиального сустава.
Переломы и вывихи шейки матки
Перелом шейки матки — это перелом одной или нескольких шейных костей или позвонков шеи. Вывих шейки матки относится к травме связки шеи, в результате которой два или более шейных позвонка ненормально отделились друг от друга.
Сильный внезапный поворот шеи или сильный удар по голове или области шеи могут вызвать перелом шеи. Виды спорта, связанные с жестоким физическим контактом, несут больший риск перелома шеи, в том числе футбол, хоккей, регби и борьба.Столкновение с противником в футболе или регби может вызвать перелом шеи, как и неконтактные занятия, такие как гимнастика, если гимнастка не попадает в перекладину во время выпуска и падает. Шейный отдел позвоночника обычно поглощает энергию столкновения, рассеивая силы через мышцы, межпозвоночные диски и кости вдоль изгиба шейного отдела позвоночника. Однако, когда шея сгибается, например, при захвате копьем, силы создают аномальную осевую нагрузку на опорные конструкции, что может привести к разрыву связок или кости. Травмы шейного отдела позвоночника могут варьироваться от подвывихов и вывихов с неврологическими симптомами или без них до переломов с неврологическими симптомами или без них.
Травмы шейного отдела позвоночника могут варьироваться от подвывихов и вывихов с неврологическими симптомами или без них до переломов с неврологическими симптомами или без них.
Человека с травмой шеи нельзя перемещать без квалифицированной медицинской помощи, которую следует немедленно вызвать. Это чрезвычайно важно, потому что правильная стабильность шейного отдела позвоночника имеет решающее значение, чтобы избежать дальнейшего повреждения. В ситуациях, когда произошла травма головы или шеи, важно распознавать возможность перелома шеи.
Признаки и симптомы
- Локальная боль в шее, которая может быть или не быть сильной
- Жесткость шеи
- Боль, распространяющаяся от шеи до плеч и / или рук
- Отеки и синяки
- Нежность
- Снижение чувствительности в руках, ногах или теле
- Мышечная слабость или паралич рук или ног
- Затрудненное дыхание
Заболеваемость
The U. Комиссия по безопасности потребительских товаров (CPSC) отслеживает травмы, связанные с товарами, с помощью своей Национальной электронной системы наблюдения за травмами (NEISS). По данным CPSC, в 2018 году в отделениях неотложной помощи больниц США было оказано лечение примерно 23720 переломов шеи. Из них примерно 3194 перелома были связаны со спортом. Фактическая частота травм шеи потенциально может быть намного выше по двум основным причинам. Во-первых, в отчете за 2018 год CPSC исключает данные по видам деятельности или спорту, которые приводят к 1200 травмам или меньше, из очень небольших выборок или из мест, которые ограничены небольшой географической областью страны.Кроме того, с помощью этой системы также не отслеживаются менее серьезные травмы шеи, которые лечат в кабинете врача, центрах неотложной помощи или самостоятельно. Спортивная статистика включает не только травмы, полученные в результате самой спортивной / рекреационной деятельности, но также любые травмы, полученные от оборудования и одежды, используемых в этих занятиях.
Комиссия по безопасности потребительских товаров (CPSC) отслеживает травмы, связанные с товарами, с помощью своей Национальной электронной системы наблюдения за травмами (NEISS). По данным CPSC, в 2018 году в отделениях неотложной помощи больниц США было оказано лечение примерно 23720 переломов шеи. Из них примерно 3194 перелома были связаны со спортом. Фактическая частота травм шеи потенциально может быть намного выше по двум основным причинам. Во-первых, в отчете за 2018 год CPSC исключает данные по видам деятельности или спорту, которые приводят к 1200 травмам или меньше, из очень небольших выборок или из мест, которые ограничены небольшой географической областью страны.Кроме того, с помощью этой системы также не отслеживаются менее серьезные травмы шеи, которые лечат в кабинете врача, центрах неотложной помощи или самостоятельно. Спортивная статистика включает не только травмы, полученные в результате самой спортивной / рекреационной деятельности, но также любые травмы, полученные от оборудования и одежды, используемых в этих занятиях.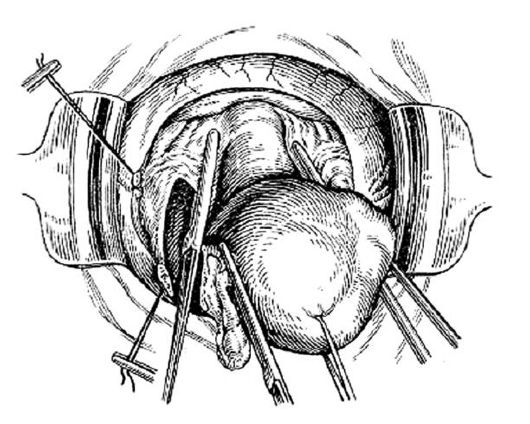 Например, травмы, связанные с плаванием, включают занятия, а также доски для прыжков в воду, оборудование, плавсредства, бассейны и водные горки. В период с 2000 по 2015 год количество переломов шейки матки, связанных со спортом, увеличилось на 30%, главным образом за счет 300% -ного увеличения травм, связанных с ездой на велосипеде.Частота травм у мужчин была в 1,7 раза выше для растяжения связок шеи и в 3,6 раза для переломов по сравнению с женщинами. Езда на велосипеде была наиболее частой причиной переломов шейки матки у мужчин, а верховая езда — у женщин.
Например, травмы, связанные с плаванием, включают занятия, а также доски для прыжков в воду, оборудование, плавсредства, бассейны и водные горки. В период с 2000 по 2015 год количество переломов шейки матки, связанных со спортом, увеличилось на 30%, главным образом за счет 300% -ного увеличения травм, связанных с ездой на велосипеде.Частота травм у мужчин была в 1,7 раза выше для растяжения связок шеи и в 3,6 раза для переломов по сравнению с женщинами. Езда на велосипеде была наиболее частой причиной переломов шейки матки у мужчин, а верховая езда — у женщин.
Источник: Комиссия по безопасности потребительских товаров США, Национальная электронная система наблюдения за травмами (NEISS), 2018 г.
Травма шейного отдела спинного мозга
Тяжелая травма шеи может привести к повреждению части или всего спинного мозга.Степень симптомов травмы спинного мозга зависит от пораженной части спинного мозга. Чем выше травма на позвоночнике или чем ближе к мозгу, тем большее влияние она оказывает на движения тела и чувство чувств. Травмы шейного отдела спинного мозга, как правило, являются наиболее тяжелым типом повреждений спинного мозга. Они могут привести к квадриплегии или тетраплегии с потерей мышечной силы всех четырех конечностей. В зависимости от степени травмы травмы шейного отдела спинного мозга могут быть полными или неполными.
Травмы шейного отдела спинного мозга, как правило, являются наиболее тяжелым типом повреждений спинного мозга. Они могут привести к квадриплегии или тетраплегии с потерей мышечной силы всех четырех конечностей. В зависимости от степени травмы травмы шейного отдела спинного мозга могут быть полными или неполными.
Полный SCI
Полная ТСМ приводит к полной потере всех моторных и сенсорных функций ниже уровня травмы. Примерно 50% всех травм спинного мозга являются полными и одинаково затрагивают обе стороны тела. В случае полной травмы спинного мозга спинной мозг редко перерезают или полностью перерезают. Это более распространено, чем потеря функции, вызванная ушибом или ушибом спинного мозга или нарушением кровотока в травмированной части спинного мозга.
Неполный SCI
При неполной травме некоторая остаточная функция остается ниже первичного уровня травмы. Человек с неполной травмой может двигать одной рукой или ногой больше, чем другой, может или может иметь больше функций с одной стороны тела, чем с другой.
Сотрясение позвоночника
Может произойти сотрясение мозга, которое также может быть полным или неполным. В таких случаях дисфункция спинного мозга носит временный характер и обычно разрешается в течение одного или двух дней.Футболисты особенно подвержены сотрясениям и ушибам спинного мозга. Последний может вызывать неврологические симптомы, включая онемение, покалывание, ощущения, похожие на электрошок, и жжение в конечностях.
Признаки и симптомы
- Сильная боль или давление в шее, голове или спине
- Покалывание или потеря чувствительности в руке, пальцах, стопах или пальцах ног
- Частичная или полная потеря контроля над любой частью тела
- Срочное мочеиспускание, недержание или задержка кишечника
- Затруднения с равновесием и ходьбой
- Аномальные ленточноподобные ощущения в грудной клетке: боль, давление
- Нарушение дыхания после травмы
- Необычные уплотнения на голове или позвоночнике
Заболеваемость
Национальный статистический центр травм спинного мозга при Университете Алабамы отслеживает исчерпывающую информацию о SCI, включая подробные данные о SCI, связанных со спортом.
Основные виды спорта, способствующие развитию SCI
- Дайвинг: 1772 мужчин, 160 женщин = 1932
- Велосипед: 496 мужчин, 68 женщин = 564
- Вездеход / вездеход (ATV / ATC): 218 мужчин, 37 женщин = 255
- Футбол: 153 мужчины = 153
- Катание на лыжах: 170 мужчин, 19 женщин = 189
- Верховая езда: 76 мужчин, 77 женщин = 153
- Зимние виды спорта: 135 мужчин, 30 женщин = 165
- Другие виды спорта: 126 мужчин, 29 женщин = 155
- Серфинг (включая бодибилдинг): 140 мужчин, 6 женщин = 146
- Борьба: 94 мужчины, 2 женщины = 96
- Батут: 68 мужчин, 8 женщин = 76
- Гимнастика: 38 мужчин, 21 женщина = 59
- Снегоходы: 48 мужчин, 9 женщин = 57
- Полевые виды спорта: 44 мужчины, 2 женщины = 46
- Дельтапланеризм: 40 кобелей, 2 суки = 42
- Бейсбол: 23 мужчины, 1 женщина = 24
- Баскетбол: 15 мужчин = 15
- Скейтборд = 8 кобелей, 1 девочка = 9
- Легкая атлетика: 6 кобелей = 6
Демография SCI
- Примерно 10.
 1% всех SCI связаны со спортом
1% всех SCI связаны со спортом - Из 33 406 зарегистрированных случаев травмы спинного мозга в общей сложности 3367 были связаны со спортом
- 3 003 случая произошли у мужчин, 364 случая — у женщин
- 84,9% всех спортивных травм закончились тетраплегией.
ТСМ, связанная со спортом, по возрасту на момент травмы
- Возраст 0–15: 24,1%
- В возрасте 16–30 лет: 14,2%
- 31–45 лет: 7,3%
- Возраст 46-60: 4.5%
- Возраст 61–75: 2,8%
- Возраст 76–98: 0,9%
Источник: Национальный статистический центр по травмам спинного мозга, Университет Алабамы в Бирмингеме, NSCISC, 2018. Годовой статистический отчет и краткий обзор фактов, январь 2019 г.
Тестирование и диагностика
Любая травма шеи, связанная со спортом, должна лечиться с высокой степенью подозрения на тяжелые состояния, такие как переломы шеи. Перелом шеи или травма спинного мозга требует неотложной медицинской помощи. Спортсмен не должен возвращаться к спорту или деятельности до тех пор, пока его сила не будет достигнута с медицинской точки зрения, и его сила не вернется к уровню до травмы. Пациенту следует как можно быстрее пройти полное неврологическое обследование для выявления нестабильности и / или травмы спинного мозга. Диагноз специализированного врача, основанный на происшествии, симптомах, физическом осмотре и результатах радиологических тестов, включает одно или несколько из следующего:
Спортсмен не должен возвращаться к спорту или деятельности до тех пор, пока его сила не будет достигнута с медицинской точки зрения, и его сила не вернется к уровню до травмы. Пациенту следует как можно быстрее пройти полное неврологическое обследование для выявления нестабильности и / или травмы спинного мозга. Диагноз специализированного врача, основанный на происшествии, симптомах, физическом осмотре и результатах радиологических тестов, включает одно или несколько из следующего:
- Компьютерная томография (компьютерная томография или компьютерная томография) : диагностическое изображение, созданное после того, как компьютер считывает рентгеновские снимки; может показать форму и размер позвоночного канала, его содержимое и структуры вокруг него.
- Магнитно-резонансная томография (МРТ) : диагностический тест, позволяющий получать трехмерные изображения структур тела с использованием мощных магнитов и компьютерных технологий; может показать спинной мозг, нервные корешки и прилегающие участки, а также увеличение, дегенерацию и опухоли.

- Рентгеновский снимок : Применение излучения для получения пленки или изображения части тела может показать структуру и расположение позвонков и очертания суставов.
Лечение
Варианты лечения зависят от следующих факторов:
- Степень тяжести перелома
- Если имеется связанный вывих или нестабильность
- Какие шейные кости сломаны
- Есть ли повреждение спинного мозга или нервов, мышечная слабость или паралич
Незначительный (компрессионный) перелом часто лечат с помощью шейного воротника или корсета, которые носят в течение шести-восьми недель, пока кость не заживет сама по себе.Более тяжелый или сложный перелом может потребовать вытяжения или хирургического вмешательства, в том числе спинномозговой фиксации или сращивания с хирургической декомпрессией или без нее.
Хирургическая декомпрессия спинного мозга выполняется после травмы, хотя сроки этого вмешательства сильно различаются. Во время операции удаляются различные ткани или костные фрагменты, которые сжимают и повреждают спинной мозг. В зависимости от уникальных обстоятельств травмы, декомпрессия выполняется с помощью различных хирургических подходов, включая, например, доступ к сжатому пуповине спереди (спереди) или сзади (сзади).Становится все более очевидным, что декомпрессия и стабилизация у пациентов с ТСМ должны выполняться немедленно, как можно быстрее и безопаснее с медицинской точки зрения.
Во время операции удаляются различные ткани или костные фрагменты, которые сжимают и повреждают спинной мозг. В зависимости от уникальных обстоятельств травмы, декомпрессия выполняется с помощью различных хирургических подходов, включая, например, доступ к сжатому пуповине спереди (спереди) или сзади (сзади).Становится все более очевидным, что декомпрессия и стабилизация у пациентов с ТСМ должны выполняться немедленно, как можно быстрее и безопаснее с медицинской точки зрения.
Специальные виды спорта
Велосипед
Травмы головы, связанные с ездой на велосипеде, встречаются гораздо чаще, чем переломы шеи, но нередко пациенты получают травмы головы и шеи во время аварии. Из 2692 связанных со спортом переломов шеи, леченных в отделениях неотложной помощи больниц США в 2009 году, 536 были связаны с ездой на велосипеде.
По оценкам, 80% дорожно-транспортных происшествий со смертельным исходом с участием автотранспортных средств среди детей в возрасте 14 лет и младше происходит из-за поведения велосипедиста, например, выезда на улицу без остановки, поворота в транспортном потоке, движения по знакам остановки или езды против транспортного потока.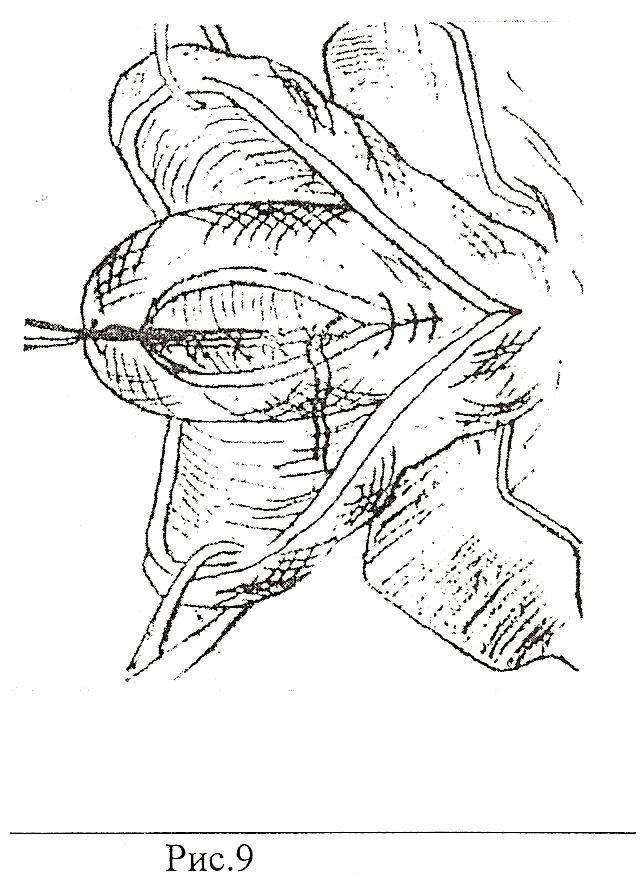
Источник: Комиссия по безопасности потребительских товаров США, Национальная электронная система наблюдения за травмами (NEISS), 2009 г.
Футбол
Связанные с футболом травмы головы, в частности сотрясения мозга, встречаются чаще, чем переломы шеи; но нередки случаи, когда игрок получает травму головы и шеи во время инцидента.Из примерно 2692 связанных со спортом переломов шеи, леченных в отделениях неотложной помощи больниц США в 2009 году, 268 были связаны с футболом.
Травмы шеи обычно связаны с столкновениями между игроками на высокой скорости, вызывающими ускорение или замедление движения головы о шею. Ускорение часто вызывает силу разгибания шеи хлыстового типа, в то время как замедление часто приводит к усилиям сгибания. Спаринг, запрещенный в американском футболе с 1976 года, происходит, когда игрок использует шлем / голову в качестве первой точки контакта с другим игроком.Спаринг — важная причина травм шейного отдела позвоночника и квадриплегии.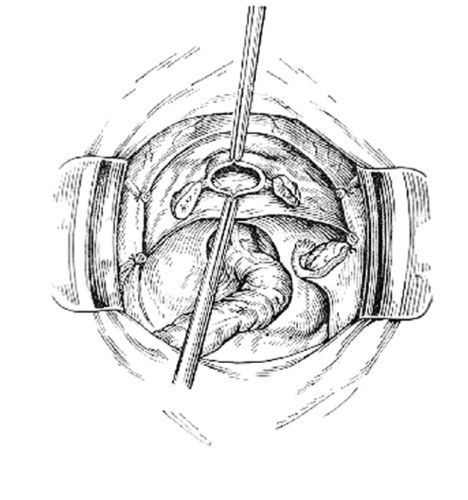
- Травмы шейного отдела позвоночника, по оценкам, встречаются у 10-15% всех футболистов, чаще всего у линейных игроков и защитников.
- Как прошлые, так и настоящие данные показывают, что футбольный шлем не вызывает травм шейного отдела позвоночника; довольно плохо выполненные техники захвата и блокировки, которые являются основной проблемой.
- За последние 33 года 307 футболистов с неполным неврологическим восстановлением в связи с шейной травмой спинного мозга: 253 школьника; 34 игрока колледжа; 14 профессионалов; и 6 игроков в песочницу.Данные указывают на сокращение числа повреждений шейного отдела спинного мозга с неполным неврологическим восстановлением по сравнению с данными, опубликованными в начале 1970-х годов.
- В течение 33 лет с 1977 по 2009 год 216 из 307 игроков с шейной травмой спинного мозга играли в защите.
- В течение футбольного сезона 2009 года произошло девять травм шейного отдела спинного мозга с неполным неврологическим восстановлением.
 Это уменьшение по сравнению с 14 повреждениями шейного отдела спинного мозга с неполным неврологическим восстановлением в 2008 году.Семь травм произошли в средней школе, одна на уровне колледжа и одна на профессиональном уровне.
Это уменьшение по сравнению с 14 повреждениями шейного отдела спинного мозга с неполным неврологическим восстановлением в 2008 году.Семь травм произошли в средней школе, одна на уровне колледжа и одна на профессиональном уровне. - Большинство катастрофических SCI происходит в играх. В сезоне 2009 года пять травм было получено в играх, две на тренировке и две в играх по схватке.
- Почти 10% катастрофических травм шейного отдела позвоночника имели место во время лечения.
Водные виды спорта
- 47-летний мужчина занимался серфингом, упал и, возможно, ударился головой о песчаную отмель, получив компрессионный перелом в точке C-1 и компрессионный перелом грудной клетки в точке T-1.
- 11-летний мальчик ехал на внутренней трубе в аквапарке и получил удар, получив перелом шеи со смертельным исходом.
- Шестилетний мальчик нырнул во встроенный бассейн на заднем дворе своего дома, ударился головой о бетонное дно и сломал шею у C-2 и C-3.

- 32-летний мужчина плавал дома, ударился головой о борт бассейна и сломал шею.
Источник: Комиссия по безопасности потребительских товаров США, Национальная электронная система наблюдения за травмами (NEISS), 2009 г.
Советы по профилактике
Велосипед
Хотя многие велосипедные травмы связаны с травмами головы, правильное использование шлемов, одобренных SNELL, Американским национальным институтом стандартов (ANSI) или Американским обществом испытаний и материалов (ASTM), также может помочь предотвратить травмы SCI. Шлем должен подходить по размеру, а ремешок шлема должен быть закрыт и затянут, чтобы он не соскочил во время езды или падения. Другие советы по профилактике SCI на велосипеде включают:
- Не позволяйте детям младше года садиться на велосипед.
- Прокатитесь на велосипеде на расстоянии не менее трех футов от припаркованных автомобилей.
- Не надевайте наушники.

- Всегда соблюдайте местные правила дорожного движения.
- Никогда не держитесь за движущийся автомобиль.
- Используйте «ручные указатели», чтобы указать направление поворотов.
Футбол
- Футболисты получают соответствующую подготовку и укрепление мышц головы и шеи.
- Тренеры и официальные лица не рекомендуют игрокам использовать верх футбольных шлемов в качестве тарана при блокировании, ударе, захвате и переноске мяча.
- Тренеры, врачи и инструкторы следят за тем, чтобы оборудование игроков было правильно подогнано, особенно шлем, и что ремни зафиксированы.
- Тренеры подготовлены к возможной катастрофе SCI. Весь персонал должен знать, что делать в таком случае. Подготовленность и хорошая информация могут иметь решающее значение в предотвращении стойкой инвалидности.
- Обеспечение соблюдения правил, запрещающих использование копья на тренировках и играх.

- Владельцам мяча предписано не опускать голову при контакте с игроком, выполняющим захват, во избежание столкновения шлема с шлемом.
Скейтбординг и роликовые коньки
- Осмотрите скейтборд или коньки на предмет повреждения деталей.
- Всегда надевайте шлем, надежно закрепленный на голове.
- Проверьте зону на наличие камней, мусора, трещин на тротуаре или неровных поверхностей.
- Носите хорошо сидящую одежду, наколенники и налокотники, скобы для запястий и перчатки.
Плавание / дайвинг
- Не ныряйте в воду глубиной менее 12 футов или в надземных бассейнах.Перед погружением проверьте глубину и проверьте, нет ли в воде мусора.
- Соблюдайте все правила и предупреждающие знаки в аквапарках, бассейнах и общественных пляжах.
- Первый раз в водоеме войти в воду.
- Никогда не толкайте и не толкайте кого-либо в воду и не позволяйте детям делать это.

Общий спорт
- Постоянно присматривайте за детьми младшего возраста; и не позволяйте использовать спортивное снаряжение или заниматься спортом, не подходящим для их возраста.Не допускайте использования детских площадок с твердым покрытием.
- Не занимайтесь спортом в случае болезни или сильной усталости.
- Выбросить и заменить поврежденное спортивное снаряжение или защитное снаряжение.
- Никогда не скользите головой вперед при краже базы.
Ресурсы для получения дополнительной информации
Национальный статистический центр травм спинного мозга
Информация об авторе
Nitin Agarwal, MD
Rut Thakkar
Khoi Than, MD
AANS не одобряет какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях о пациентах.Предоставленная информация носит образовательный характер и не предназначена для использования в качестве медицинских рекомендаций.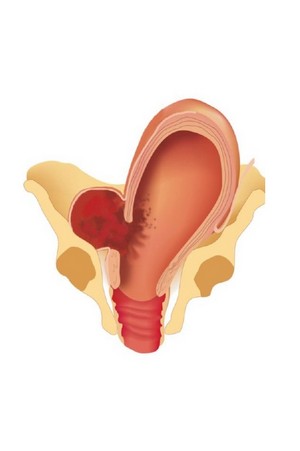 Любой, кто хочет получить конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS ’Find a Board-Certified Neurosurgeon.
Любой, кто хочет получить конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS ’Find a Board-Certified Neurosurgeon.
Грыжа межпозвоночного диска, разрыв межпозвоночного диска, выпуклый диск
Обзор
Грыжа межпозвоночного диска возникает, когда гелеобразный центр позвоночного диска прорывается через слабый участок жесткой внешней стенки, подобно тому, как начинка выдавливается из пончика с желе.Боль в шее или руке, онемение или покалывание могут возникнуть, когда материал диска касается или сдавливает спинномозговой нерв. Отдых, обезболивающие, инъекции в позвоночник и физиотерапия — это первый шаг к выздоровлению. Большинство людей улучшается через 6 недель и возвращаются к нормальной активности. Если симптомы не исчезнут, может быть рекомендовано хирургическое вмешательство.
Анатомия дисков
Ваш позвоночник состоит из 24 подвижных костей, называемых позвонками. Шейный отдел позвоночника поддерживает вес вашей головы (примерно 10 фунтов) и позволяет наклонять голову вперед и назад, из стороны в сторону и поворачиваться на 180 градусов.Имеется 7 шейных позвонков, пронумерованных от С1 до С7. Позвонки разделены дисками, которые действуют как амортизаторы, предотвращая трение позвонков друг о друга. Наружное кольцо диска называется кольцом. Он имеет фиброзные связки, которые прикрепляются между телами каждого позвонка. Каждый диск имеет заполненный гелем центр, называемый ядром. На каждом уровне диска пара спинномозговых нервов выходит из спинного мозга и разветвляется к вашему телу. Спинной мозг и спинномозговые нервы действуют как «телефон», позволяя сообщениям или импульсам перемещаться между мозгом и телом, передавая ощущения и контролируя движения (см. «Анатомия позвоночника»).
Шейный отдел позвоночника поддерживает вес вашей головы (примерно 10 фунтов) и позволяет наклонять голову вперед и назад, из стороны в сторону и поворачиваться на 180 градусов.Имеется 7 шейных позвонков, пронумерованных от С1 до С7. Позвонки разделены дисками, которые действуют как амортизаторы, предотвращая трение позвонков друг о друга. Наружное кольцо диска называется кольцом. Он имеет фиброзные связки, которые прикрепляются между телами каждого позвонка. Каждый диск имеет заполненный гелем центр, называемый ядром. На каждом уровне диска пара спинномозговых нервов выходит из спинного мозга и разветвляется к вашему телу. Спинной мозг и спинномозговые нервы действуют как «телефон», позволяя сообщениям или импульсам перемещаться между мозгом и телом, передавая ощущения и контролируя движения (см. «Анатомия позвоночника»).
Что такое грыжа шейного диска?
Грыжа межпозвоночного диска возникает, когда гелеобразный центр диска разрывается через разрыв в жесткой стенке диска (фиброзное кольцо) (рис.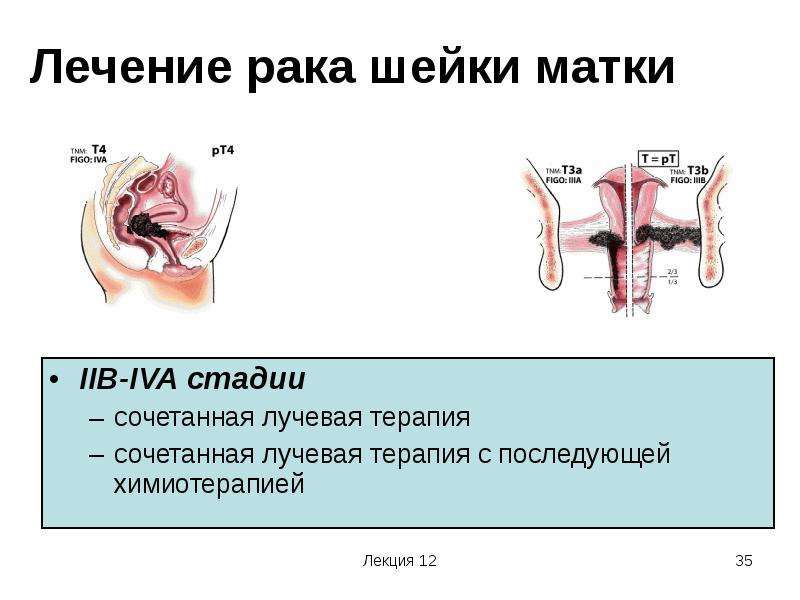 1). Гелевый материал раздражает спинномозговые нервы, вызывая нечто вроде химического раздражения. Боль возникает в результате воспаления спинномозгового нерва и отека, вызванного давлением грыжи межпозвоночного диска. Со временем грыжа имеет тенденцию уменьшаться, и вы можете почувствовать частичное или полное облегчение боли.В большинстве случаев, если боль в шее и / или руке пройдет, это пройдет примерно через 6 недель.
1). Гелевый материал раздражает спинномозговые нервы, вызывая нечто вроде химического раздражения. Боль возникает в результате воспаления спинномозгового нерва и отека, вызванного давлением грыжи межпозвоночного диска. Со временем грыжа имеет тенденцию уменьшаться, и вы можете почувствовать частичное или полное облегчение боли.В большинстве случаев, если боль в шее и / или руке пройдет, это пройдет примерно через 6 недель.
Для описания грыжи межпозвоночного диска можно использовать разные термины. Выпячивание диска (выпячивание) возникает, когда кольцо диска остается неповрежденным, но образует выпуклость, которая может давить на нервы. Истинная грыжа межпозвоночного диска (также заполненного жидкостью или смещенного диска) возникает, когда кольцо диска трескается или разрывается, позволяя выдавить заполненный гелем центр. Иногда грыжа настолько серьезна, что образуется свободный фрагмент, то есть кусок полностью откололся от диска и попадает в позвоночный канал.
Иногда грыжа настолько серьезна, что образуется свободный фрагмент, то есть кусок полностью откололся от диска и попадает в позвоночный канал.
Какие симптомы?
Симптомы грыжи межпозвоночного диска сильно различаются в зависимости от локализации грыжи и вашей собственной реакции на боль. Если у вас грыжа шейного диска, вы можете почувствовать боль, которая распространяется вниз по руке и, возможно, в руку. Вы также можете почувствовать боль в области лопатки или рядом с ней и боль в шее при повороте головы или сгибании шеи.Иногда у вас могут быть мышечные спазмы (это означает, что мышцы бесконтрольно напрягаются). Иногда боль сопровождается онемением и покалыванием в руке. У вас также может быть мышечная слабость бицепсов, трицепсов и рук.
Возможно, вы впервые заметили боль, когда проснулись, без каких-либо травм, которые могли бы привести к травме. Некоторые пациенты находят облегчение, удерживая руку в приподнятом положении за головой, потому что это положение снижает давление на нерв.
Каковы причины?
Диски могут вздуться или образоваться грыжи из-за травмы и неправильного подъема или могут возникнуть спонтанно. Старение играет важную роль. По мере того, как вы становитесь старше, ваши диски высыхают и становятся тверже. Жесткая волокнистая внешняя стенка диска может ослабнуть. Гелеобразное ядро может выпирать или разрываться через разрыв в стенке диска, вызывая боль при прикосновении к нерву. Генетика, курение и ряд занятий и развлечений приводят к ранней дегенерации диска.
Кто пострадал?
Грыжа межпозвоночного диска чаще всего встречается у людей в возрасте от 30 до 40 лет, хотя люди среднего и пожилого возраста подвергаются несколько большему риску, если они вовлечены в тяжелую физическую активность. Только около 8% грыж межпозвоночных дисков возникают в области шеи.
Как ставится диагноз?
Если вы впервые почувствуете боль, обратитесь к семейному врачу. Ваш врач соберет полную историю болезни, чтобы понять ваши симптомы, любые предшествующие травмы или состояния, а также определить, не вызывают ли боли какие-либо привычки в образе жизни.Затем проводится медицинский осмотр, чтобы определить источник боли и проверить мышечную слабость или онемение.
Ваш врач соберет полную историю болезни, чтобы понять ваши симптомы, любые предшествующие травмы или состояния, а также определить, не вызывают ли боли какие-либо привычки в образе жизни.Затем проводится медицинский осмотр, чтобы определить источник боли и проверить мышечную слабость или онемение.
Ваш врач может назначить одно или несколько из следующих исследований изображений:
Магнитно-резонансная томография (МРТ) — это неинвазивный тест, который использует магнитное поле и радиочастотные волны для получения подробного изображения мягких тканей позвоночника (рис. 2). В отличие от рентгена нервы и диски хорошо видны.Это может или не может быть выполнено с красителем (контрастным веществом), введенным в ваш кровоток. МРТ может определить, какой диск поврежден и есть ли компрессия нерва. Он также может обнаруживать чрезмерный рост костей, опухоли спинного мозга или абсцессы.
Рис.2. МРТ (вид сбоку) показывает грыжу диска между позвонками C4 и C5. Также показаны признаки стеноза позвоночного канала, сужения позвоночного канала, из-за которого спинной мозг выглядит изогнутым.
Миелограмма — это специальный рентгеновский снимок, на котором краситель вводится в позвоночный канал через спинномозговую пункцию.Затем рентгеновский флюороскоп записывает изображения, сформированные красителем. Краситель, используемый в миелограмме, отображается на рентгеновском снимке белым цветом, что позволяет врачу детально рассмотреть спинной мозг и канал. Миелограммы могут показывать защемление нерва грыжей межпозвоночного диска, разрастание костной ткани, опухоли спинного мозга и спинальные абсцессы. КТ может последовать за этим тестом.
Компьютерная томография (КТ) — это неинвазивный тест, который использует рентгеновский луч и компьютер для создания двухмерных изображений позвоночника.Это может или не может быть выполнено с красителем (контрастным веществом), введенным в ваш кровоток.
Этот тест особенно полезен для подтверждения того, какой диск поврежден.
Электромиография (ЭМГ) и исследования нервной проводимости (NCS) : Тесты ЭМГ и NCS измеряют электрическую активность нервов и мышц. Маленькие иглы или электроды вставляются в мышцы, а результаты записываются на специальном аппарате. Поскольку грыжа межпозвоночного диска вызывает давление на нервный корешок, нерв не может нормально чувствовать и двигать мышцу.Эти тесты могут обнаружить повреждение нервов и мышечную слабость.
Рентген позволяет осмотреть костные позвонки в позвоночнике и сообщить врачу, если какие-либо из них расположены слишком близко друг к другу, есть ли у вас артритические изменения, костные шпоры или переломы. Только с помощью этого теста невозможно диагностировать грыжу межпозвоночного диска.
Какие методы лечения доступны?
Консервативное нехирургическое лечение является первым шагом к выздоровлению и может включать прием лекарств, отдых, массаж, физиотерапию, домашние упражнения, гидротерапию, хиропрактику и обезболивание. Более 95% людей с болью в руке из-за грыжи межпозвоночного диска выздоравливают примерно через шесть недель и возвращаются к нормальной активности. Если вы не отвечаете на консервативное лечение или симптомы ухудшаются, врач может порекомендовать операцию.
Более 95% людей с болью в руке из-за грыжи межпозвоночного диска выздоравливают примерно через шесть недель и возвращаются к нормальной активности. Если вы не отвечаете на консервативное лечение или симптомы ухудшаются, врач может порекомендовать операцию.
Нехирургические методы лечения
Самостоятельный уход : В большинстве случаев боль от грыжи межпозвоночного диска проходит через пару дней и полностью проходит через 4-6 недель. Ограничение активности, лечение льдом / теплом и прием безрецептурных лекарств помогут вашему выздоровлению
Лекарство : Ваш врач может назначить болеутоляющие, нестероидные противовоспалительные препараты (НПВП) и стероиды.Иногда при мышечных спазмах назначают миорелаксанты.
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, напроксен (Аллев, Напросин), ибупрофен (Мотрин, Нуприн, Адвил) и целекоксиб (Целебрекс), являются примерами нестероидных противовоспалительных средств, используемых для уменьшения воспаления и ослабить боль.
- Анальгетики, такие как ацетаминофен (тайленол), могут облегчить боль, но не обладают противовоспалительным действием НПВП. Длительный прием анальгетиков и НПВП может вызвать язву желудка, а также проблемы с почками и печенью.
- Миорелаксанты, такие как метокарбамол (Робаксин), каризопродол (Сома) и циклобензаприн (Флексерил), могут быть назначены для контроля мышечных спазмов.
- Стероиды могут быть назначены для уменьшения отека и воспаления нервов. Их принимают перорально (в виде дозированной упаковки Medrol) постепенно постепенно в течение пяти дней. Его преимущество заключается в том, что он обеспечивает почти немедленное облегчение боли в течение 24 часов.
Инъекции стероидов: Процедура проводится под рентгеноскопией и включает инъекцию стероидов и анестетика в эпидуральное пространство позвоночника.Лекарство доставляется рядом с болезненным участком, чтобы уменьшить отек и воспаление нервов.
Около 50% пациентов заметят облегчение после эпидуральной инъекции, хотя результаты, как правило, временные. Для достижения полного эффекта можно делать повторные инъекции. Продолжительность обезболивания варьируется от недель до лет. Инъекции делают в сочетании с программой физиотерапии и / или домашних упражнений.
Физиотерапия : Цель физиотерапии — помочь вам вернуться к полной активности как можно скорее и предотвратить повторные травмы.Физиотерапевты могут проинструктировать вас о правильной осанке, технике подъема и ходьбы, и они будут работать с вами, чтобы укрепить и растянуть мышцы шеи, плеч и рук. Они также побудят вас растянуть и увеличить гибкость позвоночника и рук. Упражнения и укрепляющие упражнения являются ключевыми элементами вашего лечения и должны стать частью вашей физической формы на всю жизнь.
Холистическая терапия : Некоторые пациенты считают, что иглоукалывание, точечный массаж, йога, изменение питания / диеты, медитация и биологическая обратная связь помогают справиться с болью, а также улучшить общее состояние здоровья.
Хирургические процедуры
Когда симптомы прогрессируют или не разрешаются консервативным лечением, хирургическое вмешательство может быть вариантом. При планировании операции учитываются такие факторы, как возраст пациента, продолжительность сохранения проблемы, другие медицинские проблемы, предыдущие операции на шее и ожидаемый результат.
Самый распространенный доступ к хирургии шейного диска — передний (передняя часть шеи). Задний доступ (сзади) может быть выполнен, если вам требуется декомпрессия по поводу других состояний, таких как стеноз.
- Дискэктомия и спондилодез передней шейки матки (ACDF): Хирург делает небольшой разрез на передней части шеи. Мышцы, сосуды и нервы шеи отводятся в сторону, обнажая костный позвонок и диск. Часть разорванного диска, которая давит на нерв, удаляется. После удаления грыжи дисковое пространство может быть заполнено костным трансплантатом или кейджем для создания сращения (рис. 3). Слияние — это процесс соединения двух или более костей.Со временем трансплантат срастается с позвонком сверху и снизу, образуя цельный кусок кости. Металлические пластины и винты могут использоваться для обеспечения стабильности во время плавления и, возможно, более высокой скорости плавления.
Рис. 3. При спондилодезе металлическая пластина и винты используются для фиксации костного трансплантата между позвонками. Через 3-6 месяцев новая кость заполняет пространство, образуя цельный кусок кости.- Замена искусственного диска: Во время передней дискэктомии подвижное устройство, которое имитирует естественное движение диска, вставляется в поврежденную суставную щель.Искусственный диск сохраняет движение, а слияние исключает движение. Изготовленные из металла и пластика, они похожи на имплантаты тазобедренного и коленного суставов. Результаты для искусственного диска по сравнению с ACDF (золотой стандарт) аналогичны, но замена шейного диска сохраняет движение и, возможно, позволяет избежать заболевания соседнего уровня, но это все еще остается гипотезой и еще не доказано.
- Минимально инвазивная микроэндоскопическая дискэктомия: Хирург делает крошечный разрез на задней части шеи.Маленькие трубки, называемые расширителями, используются с увеличивающимся диаметром, чтобы увеличить канал к позвонку. Часть кости удаляется, чтобы обнажить нервный корешок и диск. Хирург использует либо эндоскоп, либо микроскоп, чтобы удалить разрыв диска. Этот метод вызывает меньше мышечных травм, чем традиционная дискэктомия.
- Задняя цервикальная дискэктомия: Хирург делает 1-2-дюймовый разрез на задней части шеи. Чтобы добраться до поврежденного диска, мышцы позвоночника рассекаются и отводятся в сторону, обнажая костный позвонок.Часть костной дуги удаляется, чтобы достичь нервного корешка и дискового пространства. Часть разорванного диска, сдавливающая спинной нерв, осторожно удаляется. Пространства, через которые нервные корешки выходят из позвоночника, обычно увеличиваются, чтобы предотвратить защемление в будущем.
Клинические испытания
Клинические испытания — это научные исследования, в ходе которых новые методы лечения — лекарства, средства диагностики, процедуры и другие методы лечения — тестируются на людях, чтобы убедиться, что они безопасны и эффективны.Постоянно проводятся исследования по улучшению качества медицинского обслуживания. Информация о текущих клинических испытаниях, включая право на участие, протокол и места проведения, находится в Интернете. Исследования могут спонсироваться Национальными институтами здравоохранения (см. Clinicaltrials.gov), а также частными промышленными и фармацевтическими компаниями (см. Centerwatch.com).
Восстановление и профилактика
Боль в спине затрагивает 8 из 10 человек в какой-то момент жизни и обычно проходит в течение 6 недель.Положительный психологический настрой, регулярная активность и быстрое возвращение к работе — все это очень важные элементы выздоровления. Если ваша обычная работа изначально не может быть выполнена, в интересах пациента вернуться к каким-либо измененным (облегченным или ограниченным) обязанностям. Ваш врач может выписать рецепты на такую деятельность на ограниченный период времени.
Ключом к предотвращению рецидива является профилактика:
- Хорошая осанка во время сидения, стояния, движения и сна
- Соответствующая программа упражнений для укрепления слабых мышц живота и предотвращения повторных травм
Эргономичная рабочая зона
Здоровый вес и безжировая масса тела
Позитивный настрой и управление стрессом
Не курить
Источники и ссылки
Если у вас есть другие вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Spine-health.com
Spineuniverse.com
Глоссарий
кольцо (фиброз кольца): жесткая фиброзная внешняя стенка межпозвонкового диска.
диск (межпозвоночный диск): волокнистая подушка, разделяющая позвонки. Состоит из двух частей: мягкого гелеобразного центра, называемого ядром, и жесткой волокнистой внешней стенки, называемой кольцом.
дискэктомия: вид операции, при которой удаляется материал грыжи диска, чтобы он больше не раздражал и не давил на нервный корешок.
ядро (пульпозное ядро): мягкий гелеобразный центр межпозвонкового диска.
радикулопатия: относится к любому заболеванию, поражающему корешки спинномозговых нервов. Также используется для описания боли вдоль седалищного нерва, идущей вниз по ноге.
позвонок: (множественное число позвонков): одна из 33 костей, образующих позвоночный столб, они делятся на 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 4 копчиковых.Только верхние 24 кости подвижны.
обновлено> 9.2018
рассмотрено> Роберт Бохински, доктор медицины, доктор философии, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Переломы и вывихи шейного отдела позвоночника
Перелом шейки матки означает перелом костей в шейной (шейной) части позвоночника.Вывих шейного отдела позвоночника означает, что произошло повреждение связки на шее, и две (или более) соседние кости позвоночника аномально отделились друг от друга, что привело к нестабильности. Пациенты могут иметь перелом или вывих шейки матки, либо и то, и другое. Переломы и вывихи шейного отдела позвоночника не редкость и составляют почти половину всех ежегодных повреждений позвоночника. Большинство переломов и вывихов позвоночного столба происходит в шейном отделе позвоночника, потому что это наиболее подвижная часть позвоночника и, по понятным причинам, наиболее уязвимая для травм.Хотя поясничный отдел (поясничный отдел) чаще всего травмируется во время ежедневных тяжелых и низкоэнергетических нагрузок, шея, скорее всего, получит травму во время высокоэнергетической травмы, такой как автомобильные аварии.
Переломы и вывихи шейки матки обычно классифицируются в зависимости от их региона / расположения и характера травмы / перелома.
Как диагностируется?
Переломы и вывихи шейного отдела позвоночника всегда следует подозревать, если пациент был вовлечен в травму или несчастный случай, особенно пациенты с болью в шее.Диагноз может быть затруднен, если симптомы или физические данные нетипичны. Некоторые пациенты с другими переломами или травмами будут жаловаться на боль в других местах, но не на боль в шее.
Иногда пациенты могут преуменьшать тяжесть автомобильной аварии или травмы. Эти сценарии могут заставить врача отказаться от назначения рентгена шейки матки и визуализационных исследований, которые имеют решающее значение при диагностике травм шейки матки. Перед постановкой диагноза клиницисту важно провести тщательный сбор анамнеза и клиническое обследование, особенно осмотр и пальпацию позвоночника, чтобы не поставить неправильный диагноз.Любой пациент, попавший в тяжелую аварию или травму, особенно пациенты с болью в шее, должен быть тщательно обследован с помощью рентгеновских лучей и дополнительных исследований изображений, если необходимо, для точной диагностики травмы шейки матки.
Какие варианты лечения?
Варианты лечения пациентов с переломом и / или вывихом шейки матки ограничены и могут быть разделены на консервативные или неоперационные, хирургические или оперативные.Первоначальное лечение тяжелых переломов и вывихов шейки матки может включать в себя скелетное вытяжение и закрытое вправление с металлическими штифтами, помещенными в череп, соединенными со шкивом, веревкой и грузами. Неоперационное лечение включает в себя ортопедическое лечение и прием лекарств. Существует широкий спектр шейных ортезов, от мягких воротников до жестких пластмассовых шейно-грудных ортезов и иммобилизации на жилете-ореоле, в котором используются штифты, которые закрепляются в черепе и стабилизируются мягким пластиковым жилетом.Хирургическое лечение часто включает в себя задний спондилодез и инструменты, которые включают в себя установку небольших металлических винтов и стержней для стабилизации позвоночника. Другие варианты включают переднюю декомпрессию и спондилодез с инструментами или без них. При очень нестабильных переломах может потребоваться операция на передней и задней части шеи. Общие цели лечения — сохранить или улучшить неврологическую функцию, обеспечить стабильность и уменьшить боль. Если эти цели могут быть достигнуты консервативными или неоперативными средствами, то это обычно предпочтительнее.Однако, поскольку многие переломы и вывихи шейки матки очень нестабильны и не могут полностью зажить самостоятельно, обычно выполняется хирургическая стабилизация.


 д.
д. Если в клинику обращается пациентка с рубцами шейки матки, их удаляют с помощью широкого спектра деструктивных и аблативных методик (конизация, лазерная абляция).
Если в клинику обращается пациентка с рубцами шейки матки, их удаляют с помощью широкого спектра деструктивных и аблативных методик (конизация, лазерная абляция).

 Данный анализ берется строго при отсутствии кровянистых выделений из половых путей.
Данный анализ берется строго при отсутствии кровянистых выделений из половых путей. Гигиеническая обработка промежности производится в день операции в условиях стационара, чтобы минимизировать риск развития воспаления волосяных фолликулов и излишней травматизации кожных покровов. При подготовке к реконструктивно-пластической операции на шейке матки гигиеническая подготовка промежности и стенок влагалища осуществляется строго медицинским персоналом. На промежности должны отсутствовать волосы и воспалительные элементы. Оптимально проводить бритье волос в день операции медицинским персоналом с обязательной обработкой зоны раствором антисептика (хлоргексидин, мирамистин).
Гигиеническая обработка промежности производится в день операции в условиях стационара, чтобы минимизировать риск развития воспаления волосяных фолликулов и излишней травматизации кожных покровов. При подготовке к реконструктивно-пластической операции на шейке матки гигиеническая подготовка промежности и стенок влагалища осуществляется строго медицинским персоналом. На промежности должны отсутствовать волосы и воспалительные элементы. Оптимально проводить бритье волос в день операции медицинским персоналом с обязательной обработкой зоны раствором антисептика (хлоргексидин, мирамистин). Прием определенных групп гипотензивных и противодиабетических препаратов может быть заменен на период госпитализации по согласованию с лечащим врачом и анестезиологом.
Прием определенных групп гипотензивных и противодиабетических препаратов может быть заменен на период госпитализации по согласованию с лечащим врачом и анестезиологом.
 Почти все требуют Occ-C2 PSF.
Почти все требуют Occ-C2 PSF. C1-C2 PSF, если боль с фиксированной деформацией.
C1-C2 PSF, если боль с фиксированной деформацией. жилет с непосредственным ореолом> 5 мм dsipl / с уменьшением угла на 10 градусов с натяжением ореола, затем жилет с ореолом
жилет с непосредственным ореолом> 5 мм dsipl / с уменьшением угла на 10 градусов с натяжением ореола, затем жилет с ореолом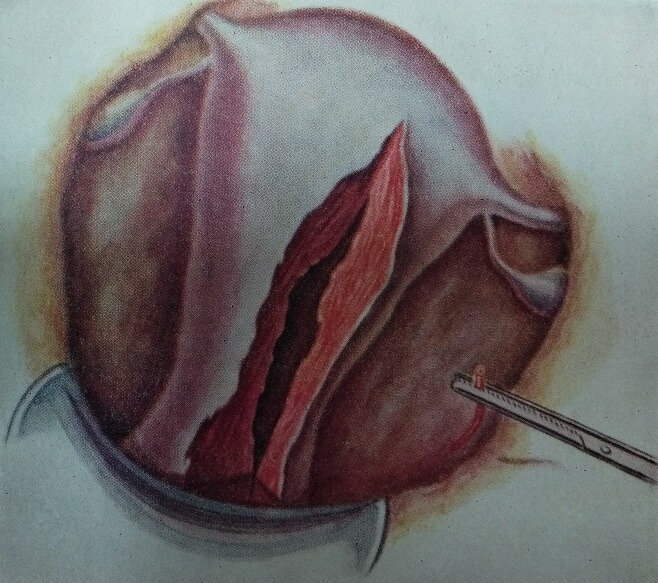

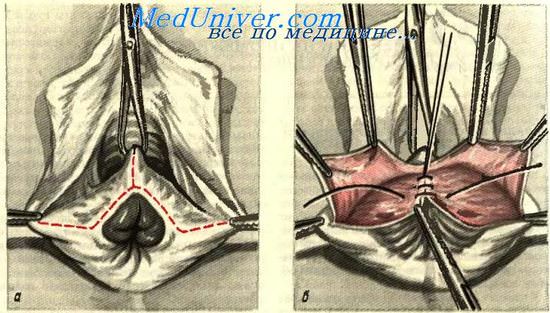 1% всех SCI связаны со спортом
1% всех SCI связаны со спортом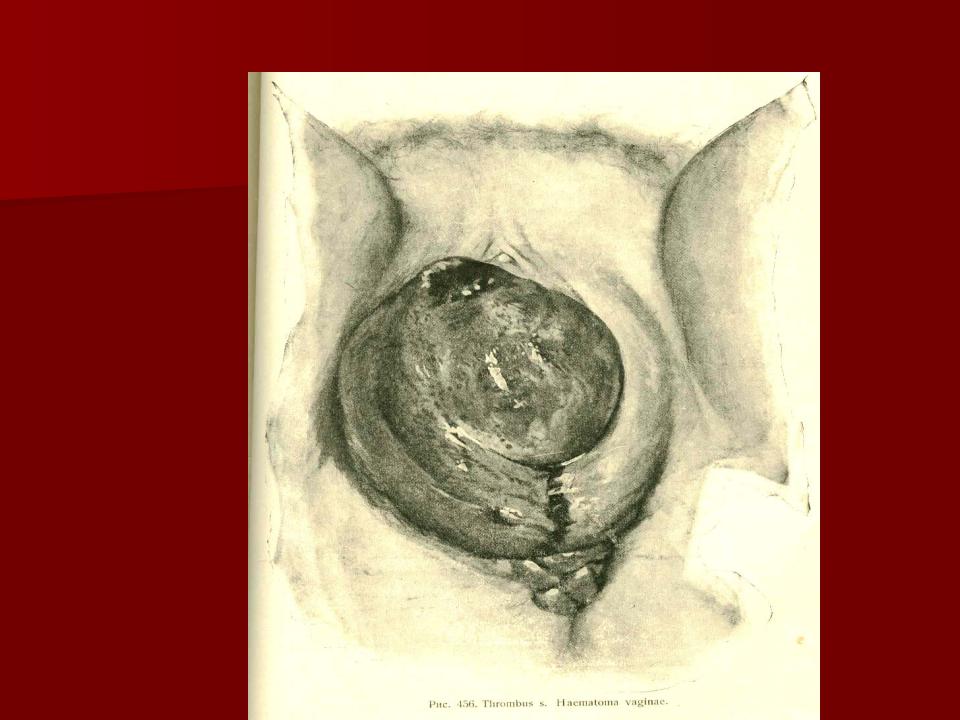
 Это уменьшение по сравнению с 14 повреждениями шейного отдела спинного мозга с неполным неврологическим восстановлением в 2008 году.Семь травм произошли в средней школе, одна на уровне колледжа и одна на профессиональном уровне.
Это уменьшение по сравнению с 14 повреждениями шейного отдела спинного мозга с неполным неврологическим восстановлением в 2008 году.Семь травм произошли в средней школе, одна на уровне колледжа и одна на профессиональном уровне.
 2. МРТ (вид сбоку) показывает грыжу диска между позвонками C4 и C5. Также показаны признаки стеноза позвоночного канала, сужения позвоночного канала, из-за которого спинной мозг выглядит изогнутым.
2. МРТ (вид сбоку) показывает грыжу диска между позвонками C4 и C5. Также показаны признаки стеноза позвоночного канала, сужения позвоночного канала, из-за которого спинной мозг выглядит изогнутым. Этот тест особенно полезен для подтверждения того, какой диск поврежден.
Этот тест особенно полезен для подтверждения того, какой диск поврежден.
 Около 50% пациентов заметят облегчение после эпидуральной инъекции, хотя результаты, как правило, временные. Для достижения полного эффекта можно делать повторные инъекции. Продолжительность обезболивания варьируется от недель до лет. Инъекции делают в сочетании с программой физиотерапии и / или домашних упражнений.
Около 50% пациентов заметят облегчение после эпидуральной инъекции, хотя результаты, как правило, временные. Для достижения полного эффекта можно делать повторные инъекции. Продолжительность обезболивания варьируется от недель до лет. Инъекции делают в сочетании с программой физиотерапии и / или домашних упражнений.