Лечение нервной анорексии в Минске, цены
Нервная анорексия относится к нарушениям питания. Это состояние сопровождается постоянной обеспокоенностью по поводу мнимого увеличения веса, которая сохраняется даже при явном истощении; постоянной неудовлетворенностью пациента своей фигурой; пациент уделяет чрезмерное внимание изучению различных диет и постоянно подсчитывает калорийность потребляемой пищи.
При нервной анорексии некоторые пациенты, на первый взгляд, имеют вполне нормальный аппетит, но сразу после еды вызывают у себя рвоту; некоторые применяют слабительные средства после приема пищи; другая категория больных делает и то и другое; наблюдались случаи, когда пациенты прятали и выбрасывали пищу.
Люди с этим заболеванием заставляют себя игнорировать чувство голода.
Неврогенная анорексия очень типична для пубертатного периода. В 95% случаев этим заболеванием страдают женщины.
Симптомы.
Возможны выраженная потеря массы тела, чрезмерная слабость, головокружения, нарушения менструальной функции, эрозивно-язвенные поражения пищевода, эрозии эмали внутренней поверхности зубов вследствие повторных рвот, повреждение кровеносных сосудов на лице, уменьшение пульса и артериального давления.
Иногда наблюдаются нарушения функции щитовидной железы, секреции гормона роста, а также кортизола, гонадотропина и вазопрессина.
При длительном течении нервной анорексии возможны нарушения электролитного баланса, обусловленные дефицитом калия и натрия вследствие дегидратации, мышечные спазмы и даже остановка сердца.
Если используются слабительные средства, то эти нарушения еще больше усугубляются вследствие потери калия.
Нервная булимия представляет собой заболевание, характеризующееся эпизодами неконтролируемого обильного потребления пищи, часто чрезмерного количества высококалорийных продуктов.
После этого больной, страдающий нервной булимией, старается вызвать у себя рвоту и/или применяет слабительные средства для «очищения» организма от съеденной пищи. И потребление пищи, и последующее очищение обычно проводятся в секрете.
И потребление пищи, и последующее очищение обычно проводятся в секрете.
Нервная булимия — серьезная медицинская и психологическая проблема с потенциально опасными осложнениями, при первых признаках которой следует обратиться к психологу.
Булимия может привести к серьезным заболеваниям и угрожающим жизни состояниям, таким как язвенные поражения желудочно-кишечного тракта, внутреннее кровотечение, гипогликемия, перфорация желудка, нарушения функции и заболевания почек, аритмия, аменорея, замедление пульса и снижение артериального давления.
В большинстве случаев булимия носит психогенный характер. Эпизоды чрезмерного потребления пищи часто обусловлены стрессом.
Обжорство может быть способом, с помощью которого человек пытается справиться со своими эмоциями; этот способ позволяет пациенту отвлечься от неприятных проблем и избавиться от эмоционального дискомфорта.
При булимии также нередко наблюдается повышенная увлеченность физическими упражнениями для снижения массы тела.
Нервной булимией чаще страдают женщины, чем мужчины, особенно если их профессия связана со стрессовыми ситуациями и необходимостью поддерживать себя в постоянной форме. Повышенное внимание к своему весу может также быть результатом воздействия социальных факторов.
Сегодня в нашем обществе бытует мнение, что человек должен быть худым, чем худее — тем лучше.
Многие пациенты, страдающие нервной булимией, имели опыт физического или сексуального насилия в своей семье. Нередко у женщин первый приступ нервной булимии связан с эпизодом реального или мнимого непризнания их противоположным полом. В других случаях предпосылкой заболевания является низкая самооценка, притом, что реально личность человека соответствует самым высоким стандартам.
Это особенно касается девочек, женские эмоции которых не находили понимания в детстве; это приводит к появлению у пациентки уверенности, что ее проблемы могут быть решены только в том случае, если она будет достаточно привлекательной, то есть, в ее понимании, худой, стройной.
В отличие от анорексии, при которой самоистощение, в конечном счете, становится заметным, люди, страдающие булимией, могут скрывать это заболевание в течение длительного времени, даже многих лет, так как их вес обычно сохраняется в нормальных пределах (иногда может наблюдаться небольшое превышение массы тела), а периоды обжорства с последующим очищением организма держатся в секрете.
Клиническими симптомами булимии может быть припухание желез на лице и на шее, эрозия эмали задней поверхности зубов, кровоизлияния на лице, припухлость слюнных желез (вид «бурундука»), постоянная болезненность в горле, эзофагит, грыжа пищеводного отверстия диафрагмы.
Все эти признаки являются последствием искусственно вызываемой рвоты.
Бесконтрольное применение слабительных средств часто вызывает нарушения со стороны желудочно-кишечного тракта, в том числе ректальное кровотечение, постоянную диарею.
При этом может произойти вымывание калия и натрия из организма, что приводит к нарушению баланса электролитов вплоть до развития дегидратации, мышечных спазмов и, в конечном счете, может привести к остановке сердца.
Другими симптомами булимии являются выпадение волос, желтушная окраска кожи, преждевременное образование морщин, нарушения дыхания, выраженная слабость, мышечная усталость, головокружение.
Нервная анорексия у детей и подростков (клиника, диагностика, патогенез, терапия)
1. Авруцкий Г.Я. Современные психотропные средства и их применение при лечении шизофрении. М., 1964.
2. Авруцкий Г.Я., Недува А.А. Лечение психически больных. М., Медицина, 1988, 496 с.
3. Азеркович Н.Н. Anorexia nervosa (mentalis) (развитие учения и современное состояние проблемы). Журнал невропат, и психиат. им. Корсакова, 1962, в.7, 1105-1109.
4. Азеркович Н.Н. Анорексия нервоза как одна из форм патологических реакций пубертатного возраста. В кн.: Проблемы общей и судебной психиатрии, М., 1963, 85-93.
5. Азеркович Н. Н. Об одной из форм патологических реакций у подростков. Дисс. канд. мед. наук. М., 1962.
Н. Об одной из форм патологических реакций у подростков. Дисс. канд. мед. наук. М., 1962.
6. Аптер И.В. В кн.: Пограничные состояния, М., 1965, 209-217.
7. Баженова Г.И. Эффективность различных способов выявления хронических заболеваний у школьников. Советское здравоохранение, 1987, №5.
8. Балаболкин М.И., Герасимов Г.А. Нервная анорексия и гормональные расстройства (обзор). Журн. невр. и психиат. им. Корсакова, в.4, 1984, 605-606.
9. Баринов A.M. Диагностические и прогностические критерии динамики синдрома нервной анорексии (корреляция сомато-эндокринных и психических расстройств). Дисс. Докт. Мед. наук, М., 1982, 183 с.
10. Ю.Баринов A.M., Коркина М.В., Цивилько М.А. Карева М.А. Роль показателей динамики сомато-эндокринных расстройств в диагностике и лечении больных с синдромом нервной анорексии. Журн. невропат, и психиатрии им. С.С. Корсакова, 1982, №11, 1688-1691.
11. П.Батурина Э.В. К вопросу об особенностях клиники и течения вялотекущей шизофрении с эндокринными нарушениями. В кн.: Вопросы неврологии и психиатрии (шизофрения и органические заболевания ЦНС). Караганда, 1974, 205-208.
12. Бацан С.В. О диссимуляции при паранойяльных состояниях., Актуальные вопросы общей и судебной психиатрии, М., 1990, 3-5.
13. З.Белова А.П. Случай нервной анорексии у ребенка 11 лет. Труды Ле-нингр. Педиатр. Медицинского института, Л., 1971, т.57, 106 с.
14. Бендлер Р., Гриндер Д. Семейная терапия. Воронеж, 1993, 128 с.
15. Березин Ф.Б., Соколова Е.Д. Инициальные проявления пограничных состояний и факторы, определяющие специфичность синдрома. В кн.: Четвертый всероссийский съезд невропатологов и психиатров, М., 1980, т. 1,455-458.
16. Богданова Е.А., Мороз М.Г., Котлярская Е.И. О вторичной аменорее при нервной анорексии. Вопросы охраны материнства и детства, 1979, т.24,№7, 61-64.
17. П.Богданова Е.А., Соколова З.П., Бергмане Е.А. Нервная анорексия и потеря массы как причины вторичной аменореи. Акушерство и гинекология, 1978, №10, 38-41.
18. Большаков А.Г. Влияние ускоренного полового созревания на формирование психопатоподобных состояний при шизофрении у подростков. В кн.: Четвертая всероссийская конференция по неврологии и психиатрии детского возраста, М., 1978, 116-118.
19. Бондарева В.В., Коркина М.В., Карева М.А., Крутикова-Львова Л.П., Марилов В.В., Баринов A.M. О применении новых отечественных препаратов в комплексном лечении больных нервной анорексией в стадии кахексии.
20. Братусь Б.С. Аномалии личности. М. 1988.
21. Бройтгам В., Кристиан П., Рад М. Психосоматическая медицина. «КЗОТАР Медицина». 1999.
22. Брюхин А.Е. Реабилитация больных нервной анорексией с тяжелыми вторичными сомато-эндокринными расстройствами. Дисс. канд. мед. наук. М., 1995.
23. Брюхин А.Е., Цивилько М.А, Цымбал К.В. К вопросу об аффективной патологии у больных нервной анорексией. XII съезд психиатров России, Материалы съезда, 2000, М., 73-74.
24. Бухарова Э.А., Мепдлевич В.Д. Особенности самооценки «образа «Я» у детей с нарушениями пищевого поведения. Конгресс по детской психиатрии 25-28 септ. 2001 г., 173-174.
25. Вагина Г.С. Синдром дисморфофобии в клинике шизофрении. Журн. невропат, ипсихиат. им. С.С. Корсакова, 1966, в.8, 1228-1233.
26. Василенко JI.M. Психические нарушения у лиц с транссексуализмом, принципы лечения и реабилитации. Автореф. Дисс. канд. мед. наук. М„ 1995.
27. Вейн A.M. Нарушения сна и бодрствования. М.: Медицина, 1974, 383 с.
28. Вейн A.M. Неврозы. Журн. невр. и психат., №11, 1998, 38-41.
29. Вейн A.M. Нейро-соматические взаимоотношения (состояние вопроса и перспективы изучения). В кн.: Клиника, диагностика, лечение ней-рогенных соматических заболеваний. Тезисы докладов межобластной научно-практической конференции. Пермь, 1981, 31-32.
30. Вейн A.M., Яхно Н.Н. Функционально-неврологический анализ при патологии центральной нервной системы. В кн.: Материалы 2 съезда невропатологов и психиатров Белоруссии. Минск, 1980, 157-158.
31. Вертоградова О.П. Материалы IV советско-фипляпдского симпозиума по проблеме депрессии. М., 1983, 109-113.
32. Воловик В.М. Семейные исследования в психиатрии и их значение для реабилитации больных. Клинические и организационные основы реабилитации психически больных. М., 1980, 207-266.
33. Вольперт И.Е. Психотерапия. JI., 1972.
34. Воронков Б.В. О функциональном состоянии гипофизарно-надпочечниковой системы при непроцессуальной нервной анорексии. В кн.: Четвертый симпозиум детских психиатров социалистических стран. Тезисы докладов. М., 1976, 36-38.
35. Вроно М.Ш. Возрастные особенности течения шизофрении у детей. Дисс. докт. мед. наук., 1969.
36. Вроно М.Ш. Шизофрения в детском возрасте. В кн. : Шизофрения. Под ред. Снежневского А.В., М., 1972, 77-107.
37. Вроно М.Ш., Полякова Н.Е., Семеновская Э.И. О малопрогредиентной шизофрении у детей и подростков. В кн.: Труды Московского НИИ психиатрии МЗ РСФСР. М., 1976, т.75, 115-121.
38. Ганнушкип П.Б. Клиника психопатий. Их статика, динамика, систематика М., Север, 1933, с. 143; БМК НГМА, 2000, 120 с.
39. Гончарик Т.А. Изменения сердечно-сосудистой системы у больных нервной анорексией. Дисс. канд. мед. наук., М., 1994.
40. Гурьева В.А. К разграничению психогенных развитий личности у подростков и шизофрении. В кн.: Практика судебно-психиатрической экспертизы (сборник научных работ №25). М., 1975, 66-74.
41. Дементьева И.И., Чазова Т.Е. Нарушения водно-электролитного, кислородного и кислотно-основного гомеостаза у больных нервной анорексией. Анестезиология и реаниматология, 1988, №4, 66-70.
42. Демин В.Ф., Ключникова С.О. Лекции по педиатрии (патологии новорожденных и детей раннего возраста). Том 1. М., РГМУ, 2001, 268 с.
43. Дмитриева Т.Н., Занозин А.Н. Астенический синдром в структуре психических нарушений при нервной анорексии. Конгресс по детской психиатрии. Материалы конгресса. М., 2001, 180-181.
44. Добржанская А.К. Психические и нейрофизиологические нарушения при эндокринных заболеваниях. М.: Медицина, 1973, 192 с.
М.: Медицина, 1973, 192 с.
45. Дробышев Л.Н. О синдроме дисморфофобии в психиатрической клинике. В сб.: Вопросы клиники, патогенеза, лечения шизофрении и эпилепсии. Материалы научной конференции Московского НИИ психиатрии, т.48, М., 1966, 18-21.
46. Дрожевец А.Н. Искажение образа физического «Я» у больных ожирением и нервной анорексией. Дисс. Канд. Психол. Наук, М., 1986.
47. Егорова И.С. Электроэнцефалография. М.: Медицина, 1973, 296 с.
48. Жариков Н.М. Эпидемиологические исследования в психиатрии. М., Медицина, 1977.
49. Жигалова Н.Д. Коррекционная тактика в семьях больных нервной анорексией с выраженными соматическими расстройствами. Дисс. канд. мед. наук. М., 1991.
50. Жирмунская Е.А. Об электроэнцефалограмме как системном феномене. Физиология человека, 1975, т.1, №6, 959-966.
51. Захаров А.И. Особенности семейных отношений и семейной психотерапии при неврозах детского возраста. Дисс. канд. мед. наук. Л., 1976.
52. Исаев Д.И. Психосоматические расстройства у детей и подростков и психосоматический подход. Конгресс по детской психиатрии 23-28 сент. 2001 г., 222-224.
53. Исаев Д.И. Психосоматические расстройства у детей: руководство для врачей. СП б., Питер, 2000, 512 с.
54. Исаев Д.Н. Психосоматическая медицина детского возраста. СП б., Спец. Литература, 1996, 454 с.
55. Кабанов М.М., Личко А.Е., Смирнов В.М. Методы психологической диагностики и коррекции в клинике. Л., Медицина, 1983.
56. Карапетян Э.Э. Катамнез больных нервной анорексией (к вопросу о нозологической спецификации синдрома нервной анорексии). Дисс. канд. мед. наук. М., 1975.
57. Карвасарский В.Д. Неврозы: руководство для врачей. М., Медицина, 1980, 448 с.
58. Карвасарский В.Д. Психотерапия. М., Медицина, 1985, 303 с.
59. Карева М.Л. Об одном виде формирования патологического мотива в подростковом возрасте. Дисс. канд. психол. наук. М., 1975.
60. Карева М.А., Брюхин А.Е., Кирсанова Г.Ф., Артемьева М.С., Линева Т. Ю. Особенности невербальных признаков эмоциональных состояний у больных нервной анорексией. 13 съезд психиатров России. Материалы съезда. М., 2000, 81 с.
Ю. Особенности невербальных признаков эмоциональных состояний у больных нервной анорексией. 13 съезд психиатров России. Материалы съезда. М., 2000, 81 с.
61. Кербиков О.В. Динамика психопатий и патологических развитий. В кн.: Пограничные состояния. М., 1965, 10-11.
62. Кербиков О.В. Динамика психопатий и патологических развитий. Пограничные состояния. М., 1965, 27-31.
63. Кербиков О.В. Клиническая динамика психопатий и неврозов. Избр. Труды. М„ 1971, 188-206.
64. Кербиков О.В., Гиндикин В.Я. Психопатии как клиническая проблема. Журн. невропат, и психиат. им. С.С. Корсакова, 1960, в.1, 61-76.
65. Киселева A.M. Биоэлектрическая активности головного мозга при заболеваниях вегетативной нервной системы. Л.: Медицина, 1971, 216 с.
66. Кисель А.А. Случай тяжелой истерической анорексии (anorexia hys-terique) у девочки 11 лет. Мед. Обозрение, 1984, т.12, №17, 410-416.
67. Кислова Е.К. Особенности булимического этапа нервной анорексии у больных шизофренией. Журн. невропат, и психиат., 1991, 16 с.
68. Клиорин А.И. Ожирение в детском возрасте. Л.: Медицина, 1978, 176 с.
69. Ковалев В.В. Проблема взаимоотношений биологического и социального в псхииатрии детского возраста. Журн. невропат, и психиат. им. С.С. Корсакова, 1973, в. 10, 1508-1516.
70. Ковалев В.В. Психиатрия детского возраста. Руководство для врачей. Из-е 2-е, М., Медицина, 1995, 6-10.
71. Ковалев В.В. Роль возрастного фактора в клинике и патогенезе пограничных состояний у детей и подростков. Материалы 5 Всесоюзного съезда невропатологов и психиатров. М., 1969, т.2, 291-293.
72. Ковалев С.В. Психология семейных отношений. М. Педагогика, 1987.
73. Ковалева М.К. О соотношении возрастных и индивидуальных особенностей в электроэнцефалограмме детей и подростков. В кн.: Психосоматическое развитие и норма реакции. М., 1975, 138-145.
74. Козодой О.Е. Особенности ипохондрических и сенестопатических расстройств у больных нервной анорексией в пубертатном и юношеском возрасте. Конгресс по детской психиатрии, 2001, М., 227-228.
Конгресс по детской психиатрии, 2001, М., 227-228.
75. Козлова И.А. Клинические особенности шизофрении раннего детского возраста (начало заболевания до 5 лет). Автореф. Дисс. Канд. Мед. наук. М., 1967, 19 с.
76. Козлова И.А. Клиническая генетика детской шизофрении. Автореф. Дисс. Докт. мед. наук. М., 1987. 43 с.
77. Козлова И.А. Современный подход к проблемам систематики и патогенеза детской шизофрении. Материалы научно-практической конференции «Актуальные вопросы психиатрии». М., 2001, 37-44.
78. Кон И.С. Введение в сексологию. М., 1989.
79. Коркина М.В. О клиническом значении синдрома дисморфофобии. Сообщение 1. О феноменологической принадлежности синдрома дисморфофобии. Журн. невропат, и психиат. им. С.С. Корсакова, 1959, в.8, 994-1000.
80. Коркина М.В. О клиническом значении синдрома дисморфофобии. Сообщение 2. Об одном из вариантов начальной стадии шизофрении. Журн. невропат, и психиат. им. С.С. Корсакова, 1961, №1, 109-113.
81. Коркина М.В. О прогностическом значении синдрома дисморфофобии. Проблемы шизофрении, неврозов, реактивных состояний и организации психиатрической помощи. М., 1961, 27-31.
82. Коркина М.В. О прогностическом значении синдрома дисморфофобии. Сб.: Проблемы шизофрении, неврозов, реактивных состояний и организации психиатрической помощи. М., 1961, 27-31.
83. Коркина М.В. К вопросу о нервной анорексии. Проблемы общей и судебной психиатрии. Вып. 14, М., 1963, 77-84.
84. Коркина М.В. К вопросу о нервной анорексии (об одной из причин вторичной анорексии). Ж. невропат, и психиат. им. С.С. Корсакова, 1963, №1, 124-129.
85. Коркина М.В. К вопросу о лечении анорексии психотропными средствами. 2 Всероссийский съезд невропатологов и психиатров (материалы к съезду). Лен-М-ва, 1967, 503-505.
86. Коркина М.В. Нервная анорексия непроцессуальной природы (к вопросу о ее нозологической принадлежности и взаимоотношениях с синдромом дисморфомании). Клиническая динамика неврозов и психопатий.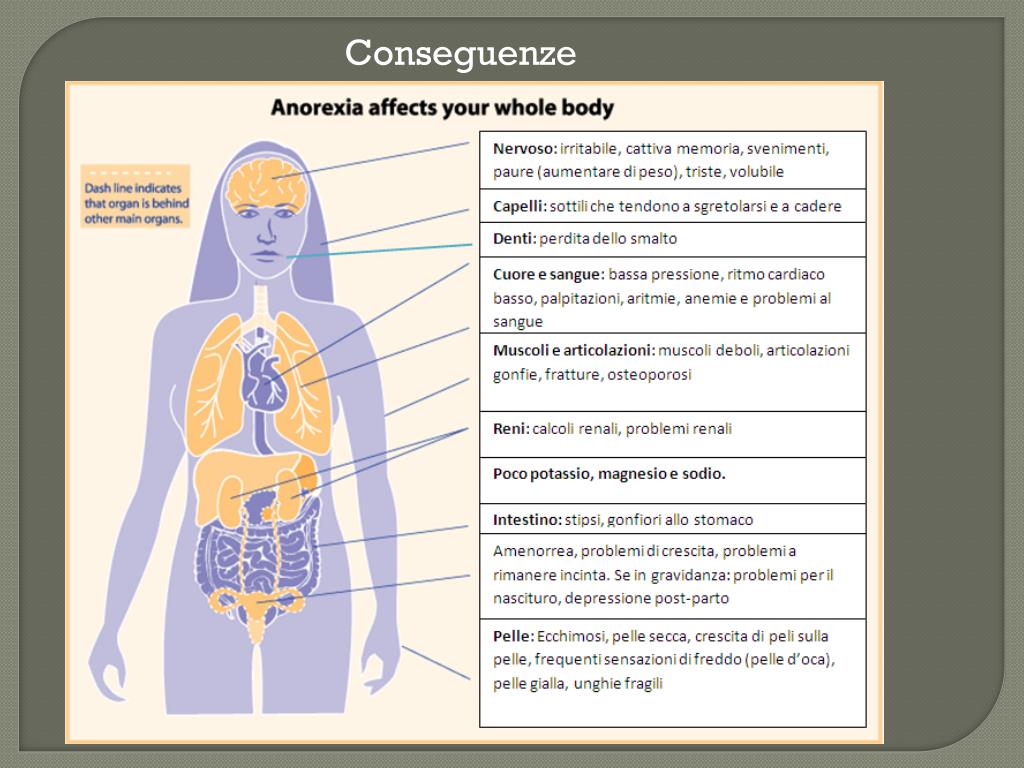 М., 1967, 128-151.
М., 1967, 128-151.
87. Коркина М.В. К вопросу о нервной анорексии (anorexia nervosa) шизофренической природы. Материалы 1 научной конференции медицинского факультета УДН им. П.Лулумбы, М., 1967, 110-111.
88. Коркина М.В. Клиника дисморфофобических расстройств (синдромо-логический и нозологический анализ). Дисс. докт. мед. наук. М., 1968, 368 с.
89. Коркина М.В. Дисморфомания в подростковом и юношеском возрасте. М., Медицина, 1984, 224 с.
90. Коркина М.В., Карева М.А., Цивилько М.А. О некоторых личностных особенностях больных нервной анорексией. Материалы к 3 Всероссийской научной конференции по неврологии и психиатрии детского возраста. М., 1971, №10, 152-153.
91. Коркина М.В., Карева М.А., Цивилько М.А. О некоторых личностных особенностях больных нервной анорексией. Материалы к 3 Всероссийской научной конференции по неврологии и психиатрии детского возраста, М., 1971, 152-153.
92. Коркина М.В., Маратов В.В. Современное состояние проблемы нервной анорексии (по данным советской и зарубежной литературы). Журн. невропат, и психиат. им. С.С. Корсакова, 1974, №10, 1574-1583.
93. Коркина М.В., Цивилько М.А., Карева М.А., Марилов В.В., Кара-петян Э.Э. Особенности синдрома нервной анорексии при пограничных психических заболеваниях. Журн. невропат, и психиат. им. С.С. Корсакова, 1974, №11, 1703-1710.
94. Коркина М.В., Цивилько М.А. и др. Лечение больных нервной анорексией. Журн. невропат, и психиат. им. С.С. Корсакова, 1975, №5, 742-745.
95. Коркина М.В., Цивилько М.А., Карева М.А., Марилов В.В., Кара-петян Э.Э. Особенности синдрома нервной анорексии при шизофрении. Журн. невропат, и психиат. им. С.С. Корсакова, 1975, №12, 18701874.
96. Коркина М.В., Цивилько М.А., Марилов В.В. К вопросу об атипичных формах нервной анорексии. Журн. невропат, и психиат. им. С.С. Корсакова, 1977, №3, 429-432.
97. Коркина М.В., Цивилько М.А., Карева М.А., Марилов В.В. Клиника и лечение нервной анорексии. Учебное пособие для студентов. М., Изд-во УДН, 1978, 30 с.
М., Изд-во УДН, 1978, 30 с.
98. Коркина М.В., Морозов П.В. Дисморфофобические расстройства (обзор литературы). Журнал невропат, и психиат. им. С.С. Корсакова,1979, №1, 92 с.
99. Коркина М.В. Цивилько М.А., Карева М.А., Марилов В.В., Баринов A.M. К вопросу о ранней диагностике нервной анорексии. 4 Всероссийский съезд невропатологов и психиатров (тезисы докладов). М.,1980, т. 1,302-305.
100. Коркина М.В., Марилов В.В. О некоторых корреляциях между особенностями клиники и расстройствами обмена при нервной апорексии. Жури, невропат, и психиат. им. С. С. Корсакова, 1980, №11, 16661668.
101. Коркина М.В., Марилов В.В. Препубертатная нервная анорексия (раннее начало). Журн. невропат, и психиат. им. С.С. Корсакова, 1981, №10, 1536-1540.
102. Коркина М.В., Марилов В.В. Некоторые функциональные психосоматические заболевания ЖКТ. Журн. невропат, и психиат. им. С.С. Корсакова, 1984, №9, 1339-1345.
103. Коркина М.В., Цивилько М.А. и др. Алкоголизм у больных с синдромом нервной анорексии. Материалы 2 съезда невропатологов и психиатров Армении, 1987, Ереван, изд-во «Айастан», 205-206.
104. Коркина М.В., Цивилько М.А. и др. Булимический вариант нервной анорексии. Вопросы диагностики и лечения психических заболеваний. 1987, М., Изд-во УДН, 173-180
105. Коркина М.В., Цивилько М.А. и др. К вопросу о психотерапии в семьях больных нервной анорексией с учетом особенностей семейного микроклимата. Вопросы диагностики и лечения психических заболеваний. 1987, М., Изд-во УДН, 133-139.
106. Коркина М.В., Цивилько М.А. и др. Основные принципы лечения больных с синдромом нервной анорексии. Современные проблемы нейропсихофармакологии, принципы патогенетического лечения больных нервными и психическими заболеваниями. М., ч.2, 1984, 4547.
107. Коркина М.В., Цивилько М.А. и др. Система реабилитации больных нервной анорексией. Актуальные вопросы реабилитации психически больных и профилактики их инвалидизации. Тезисы докладов Всесоюзной конференции, 1986, Томск, 25-27.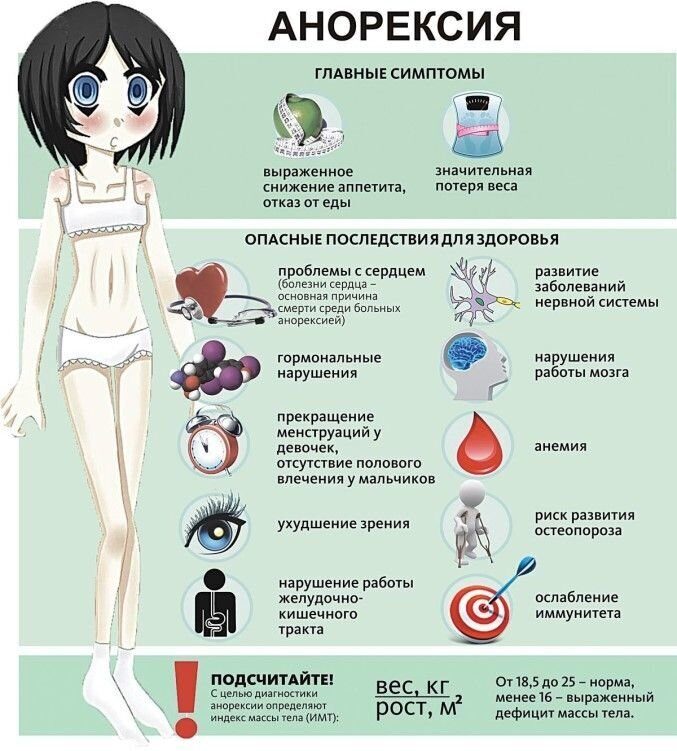
108. Коркина М.В., Цивилько М.А., Арсеньев А.Р. и др. Об особом варианте патологии влечений при шизофрении с синдромом нервной анорексии. Журн. невропат, и психиат. им. С.С. Корсакова, 1986, №11, 1689-1694.
109. Коркина М.В., Цивилько М.А., Марилов В.В. Нервная анорексия. М., Медицина, 1986, 176 с.
110. Коркина М.В., Корчак Г.М., Медведев Д.И. Клинико-экспериментальное обоснование применения карнитина и кобамамида для лечения нервной анорексии. Ж. Невропат. И психиат. Им. С.С. Корсакова, 1989, №2, 82-87.
111. Коркина М.В., Цивилько М.А., Марилов В.В. и др. Булимические расстройства при нервной анорексии. Журн. невропат, и психиат. им. С.С. Корсакова, 1991, №5, 43-48.
112. Коркина М.В., Цивилько М.А., Марилов В.В. и др. Семьи больных нервной анорексией. Журн. невропат, и психиат. им. С.С. Корсакова, 1991, №10, 43-47.
113. Коркина М.В., Цивилько М.А., Марилов В.В. и др. Характеристика семей больных нервной анорексией (психокоррекционные мероприятия). Журн. невропат, и психиат. им. С.С. Корсакова, 1991, №12, 6368.
114. Коркина М.В., Цивилько М.А., Карева М.А, Брюхин А.Е. Этапы реабилитации больных нервной анорексией. Социальная и клиническая психиатрия, 1993, №1, 84-96.
115. Коркина М.В., Лакосина Н.Д., Личко А.Е. Психиатрия (учебник для вузов). М., Медицина, 1995.
116. Коркина М.В., Темирова А.Р., Цивилько М.А. К некоторым особенностям неврологических расстройств при нервной анорексии. 13 съезд психиатров России. Материалы съезда. М., 2000, с. 83.
117. Королев В.В., Лакосина Н.Д., Саркисов С.А., Чахкиева Л.О. Клинические аспекты аномалий развития личности. В кн.: Закономерные тенденции формирования личности. Под ред. Проф. Ушакова Г.К., М., 1972, 166-178.
118. Корчак Г.М. Применение карнитина и кобамамида при экспериментальной алиментарной депривации и лечении больных нервной анорексией (морфологическое и клиническое исследование). Автореф. Дисс. канд. мед. наук., М., 1990.
119. Кошавцев А.Г. Психосоматические (функциональные) нарушения пищевого поведения у детей первого года жизни. Автореф. Дисс. канд. мед. наук. С-Пб., 1996, 22 с.
Автореф. Дисс. канд. мед. наук. С-Пб., 1996, 22 с.
120. Кругликова-Львова Л.П., Коркина М.В., Марилов В.В., Бодарева В.В., Карева М.А. Применение коферментной формы витамина В12-кобамамида при нервной анорексии. Теоретические и практические аспекты изучения питания человека. М., 1980, т.1, 163-164.
121. Крылов В.И. Аффективные нарушения у больных с патологией пищевого поведения. Журн. Социальная и клиническая психиатрия, 1994, №1, 19-23.
122. Крылов В.И. Сердечно-сосудистые нарушения у больных нервной анорексией и нервной булимией. Психические расстройства и сердечно-сосудистая патология. М., Либрис, 1994, 67-69.
123. Кючуков М., Овчарова Н., Миланов Ст., Бозаджиева Е. Anorexia и cachexia (Върху невралните фатори при кахексия с принос на един случай). Неврол., психиат., неврохир., София, 1974, т.1, 43-48.
124. Лакосина Н.Д. Клинические варианты невротического развития. М., Медицина, 1970, 222 с.
125. Лакосина Н.Д. Сравнительно-возрастной подход к оценке пограничных состояний. Материалы научно-практической конференции «Актуальные вопросы психиатрии». М., 2001, 22-26.
126. Латаш Л.П. О нейрофизиологической интерпретации электроэнцефалограммы. В кн.: Параклинические методы исследования в неврологической клинике. М., 1969, вып. 1, 63-87.
127. Лебединская К.С. Нервная анорексия. Симпозиум 24-25 апр. 1965 г., Геттинген, Штутгарт. Журн. невропат, и психиат. им. С.С. Корсакова, 1967, в.5, М., Медицина, 1967.
128. Лебединская К.С., Ротинян Н.С., Немировская С.В. Роль фактора ускоренного полового созревания в клинике психозов детей. Журн. невропат, и психиат. им. С.С. Корсакова, 1970, в.10, 1517-1520.
129. Лебединская К.С., Немировская С.В. Клинические варианты дис-морфофобического синдрома при шизофрении у подростков. Актуальные проблемы психоневрологии детского возраста. М., 1973, 83-88.
130. Лебединский М.С., Бортник Т.Л. О значении психотерапии для реадаптации больных невротическими состояниями. Социальная реадаптация психически больных. М., 1965, 242 с.
М., 1965, 242 с.
131. Лебединский М. С. Очерки психотерапии. М., 1971.
132. Леонгард К. Акцентуированные личности. Киев, Вшца школа, 1981, 317 с.
133. Леонтьева И.В. Роль L-карнитина в метаболизме миокарда и возможности его применения для лечения заболеваний сердца. Научный обзор. М., МНИИ педиатрии и детской хирургии, 2002, 31 с.
134. Линева Т.Ю. Обсессивно-фобические расстройства при нервной анорексии. Конгресс по детской психиатрии, 2001 г., 193 с.
135. Личко А.Е. Подростковая психиатрия. Л., 1985, 416 с.
136. Личко А.Е. Психопатии и акцентуализации характера у подростков. Л., Медицина, 1983, 256 с.
137. Личко А.Е. Шизофрения у подростков. Л., Медицина, 1989.
138. Лукомская М.И. К вопросу о паранойяльном развитии при различных формах психопатий. В кн.: Актуальные вопросы организации психиатрической помощи, лечения и социальной реабилитации психически больных. М., 1978, 206-208.
139. Максимова М.В. Состояние здоровья школьников и его взаимосвязь с соматическим развитием. Автореф. канд. Дисс. М., 1972.
140. Максимова М.В., Эристави В.Г., Сальникова Г.П., Тумилович Л.Г. Физическое развитие современных школьников. Под ред. Сальниковой Г.П. М.: Педагогика, 1977, 120 с.
141. Марилов В.В. Значение психотерапии в комплексном лечении больных нервной анорексией. Практика судсбно-психиатрической экспертизы (сборник трудов НИИ судебной психиатрии им. Сербского №23), М„ 1974, 76-79.
142. Марилов В.В. Клиника и лечение больных нервной анорексией. Дисс. канд. мед. наук. М., 1974.
143. Марилов В.В., Карапетян Э.Э. Дифференциально-диагностические критерии нервной анорексии шизофренического и непроцессуального генеза. Проблемы теоретической и клинической медицины развивающихся стран. М., 1975, 96-97.
144. Марилов В.В., Баринов A.M., Бодарева В.В. О неспецифическом лечении больных нервной анорексией в стадии кахексии. 7 Всесоюзный съезд невропатологов и психиатров (тезисы докладов). М., 1981, т.З, 413-415.
145. Марилов В.В., Коркина М.В., Цивилько М.А. и др. К вопросу о лечении больных нервной анорексией. Вопросы диагностики и лечения психических заболеваний. 1987, М., Изд-во УДН, 124-128.
146. Марилов В.В., Крисп А.Х., Бентовим Д.И. Особенности личностного реагирования и психического состояния при нервной анорексии. Всероссийская научная конференция «Научный сервис в сети Интернет». 16.07.2002.
147. Машковский М.Д. Лекарственные средства. М., 1993, т. 1-2.
148. Международная классификация болезней (10 пересмотр). Классификация психических и поведенческих расстройств. С-Пб., «Овер-лайд», 1994.
149. Микиртумов Б.Е., Кошавцев А.Г., Гречаный С.В. Клиническая психиатрия раннего детского возраста, 2001, С-Пб., Питер, 252 с.
150. Мишина Т.М. Семейная психотерапия: задачи и методика. Групповая психотерапия при неврозах и психозах. Л., 1975, 94-97.
151. Мнухин С.С., Богданова Е.И., Сахно Г.Н. К вопросу о психогенных реакциях у детей. Сб.: Вопросы детской психоневрологии. Труды Гос. Института психоневрологии им. Бехтерева, т.25, Л., 1961.
152. Морозов Г.В. Особенности клиники шизофренического процесса в подростковом периоде. Дисс. Канд. Мед. наук, М., 1949.
153. Морозов Г.В., Лебединский М.С. Соотношение психического и соматического в соматической болезни и наши задачи. Сб.: Роль психического фактора в происхождении, течении и лечении соматических болезней. М., 1972, 5-22.
154. Морозов П.В. Юношеская шизофрения с дисморфофобическими расстройствами. Автореф. Дисс. Канд. Мед. наук, М., 1977.
155. Мягер В.К. К вопросу о патогенезе невротической рвоты. Сб.: Неврозы и соматические расстройства. Л., 1966, 204-207.
156. Мягер В.К. Критерии эффективности семейной психотерапии при неврозах. Международный симпозиум по реабилитации психически больных. Материалы. Л., 1974, 289-291.
157. Мягер В.К. Семейная психотерапия. Руководство по психотерапии. Л., Медицина, 1979, 297-310.
158. Наталевич Э.С. К вопросу о так называемой психической анорексии. В кн.: Вопросы психиатрии. М., 1959, 397-406.
В кн.: Вопросы психиатрии. М., 1959, 397-406.
159. Немеринский О.В. Сочетанпое применение психотерапии и фармакологии. Журн. Социальная и клиническая психиатрия, 1994, №1, 119127.
160. Немировская С.В. Клинические особенности дисморфофобии при шизофрении в пубертатном возрасте. Автореф. Дисс. Канд. Мед. наук. Л., 1977.
161. Новляпская К.А. Об одной из форм затяжных патологических реакций в пубертатном возрасте. Журн. невропат, и психиат. им. С.С. Корсакова, 1958, №7, 861-866.
162. Новлянская Н.А. Об одной из форм затяжных патологических реакций в пубертатном возрасте (синдром дисморфофобии). Жури, невропат. и психиат. им. С.С. Корсакова, 1960, в.7, 891.
163. Новлянская Н.А. Клинические особенности синдрома страха при детской и подростковой шизофрении. В кн.: Проблемы психоневрологии детского возраста. М., 1964, 29-34.
164. Олейников А.Н. Особенности сексуального поведения у больных нервной анорексией. Дисс. канд. мед. наук., М., 2000, 167 с.
165. Пекунова Л.Г. Доманифестные состояния больных юношеской шизофренией и дальнейшее течение шизофренического процесса. В кн.: Клинические и организационные аспекты психиатрии. Ульяновск, 1974, 92-96.
166. Пырков П.П. Лечение подростков с нервной анорексией в многопрофильной больнице скорой помощи. Конгресс по детской психиатрии. М., 2001, 254-255.
167. Ремштидт X. Детская и подростковая психиатрия. ЭКСМО-Пресс, 2001,614 с.
168. Ротинян Н С. О нозологической принадлежности синдрома нервной анорексии. Материалы 3 Всероссийской научной конференции по неврологии и психиатрии детского возраста. М., 1971, 153-155.
169. Рубинштейн С.Я. Экспериментальные методики патопсихологии и опыт их применения в клинике. Практическое руководство. М., 1970, 216 с.
170. Свядощ A.M. Неврозы. М., Медицина, 1982, 386 е.
171. Семке В.Я. Истерические состояния. М., Медицина, 1988.
172. Симеон Т.П. Неврозы у детей, их предупреждение и лечение. М., 1958.
173. Симеон Т. П., Кудрявцева В.П. Клиника, этиология и патогенез шизофрении у детей и подростков. В кн.: Шизофрения у детей и подростков. М., 1959, 11-52.
П., Кудрявцева В.П. Клиника, этиология и патогенез шизофрении у детей и подростков. В кн.: Шизофрения у детей и подростков. М., 1959, 11-52.
174. Сиряченко Т.М. О сочетании признаков вялого непрерывного и приступообразного процессов в течении юношеской шизофрении. Дисс. Канд. Мед. наук. М., 1967.
175. Смулевич А.Б. Малопрогредиентная шизофрения. М., Медицина, 1987, 240 с.
176. Смулевич А.Б., Щирина М.Г. Проблема паранойи. М., Медицина, 1972, 184 с.
177. Снесарев П.Е. Иерпеимческие основы патологической анатомии психических болезней. М., Медицина, 1950.
178. Снежневский А.В. Шизофрения. БМЭ, т.31, М., 1963, 871 с.
179. Снежневский А.В. Nosos et pathos schizophreniae. В кн.: Шизофрения. М., Медицина, 1972, 5-15.
180. Соколова Е.Т. Базовые принципы и методы психотерапии пограничных личностных расстройств: психология терапевтических отношений. В кн.: Особенности личности при пограничных личностных расстройствах и соматических заболевания. «Аргус», М., 1995.
181. Соколова ЕюТ., Дрожевец А.Н. Исследование образа физического «Я»: некоторые результаты и размышления. Междисциплинарные исследования телесности человека. М., 1991.
182. Сосюкало О., Калашникова А.А. О влиянии фактора акселерации на формирование бредовых симптомов при шизофрении у подростков. В кн.: Вопросы общей психопатологии. М., Изд-во Московского НИИ психиатрии МЗ РСФСР, вып. 2, 140-147.
183. Стамболова С.И., Бояджиева С.Т., Терзиев Д.С. Социальная и клиническая психиатрия. М., 1991, №1, 38-40.
184. Студеникин М.Я., Ю.Кюльц, Г.Эггерс. Перинатальная патология. М., Медицина. 272 с.
185. Сухарева Г.Е. Влияние возрастных особенностей на клиническую картину шизофрении у детей и подростков. В кн.: Вопросы психиатрии детского возраста. М., 1962, 67-75.
186. Сухарева Г.Е. Роль возрастного фактора в клинике детской психиатрии. Материалы 5 Всесоюзного съезда невропатологов и психиатров. М., 1969, т.2, 350-353.
187. Сухарева Г.Е. Лекции по психиатрии детского возраста. М., Медицина, 1974, 287-320.
М., Медицина, 1974, 287-320.
188. Титанов А.С. К вопросу об инициальных проявлениях шизофрении. В кн.: Вопросы ранней диагностики и лечения нервных и психических заболеваний. Тезисы 6 научной конференции невропатологов и психиатров Литовской ССР. Каунас, 1979, 267-268.
189. Тищенко Б.Ф. Клинико-экспериментальное исследование форм неврогенной рвоты. Журн. невропат, и психиат. им. С.С. Корсакова, 1971, в.9, 1380-1385.
190. Тищенко Б.Ф. Рвоты при неврозах (клинико-экспериментальное исследование). Автореф. Дисс. Канд. Мед. наук. Л., 1972, 17 с.
191. Ухтомский А.А. Доминанта как фактор поведения. В кн.: Собр. Соч., Л., 1950, т. 1,293-315.
192. Ушаков Г.К. Актуальность и пути исследования онтогенеза индивидуальности. В сб.: Закономерные тенденции формирования личности. М„ 1972, 5-26.
193. Ушаков Г.К. Детская психиатрия. М., Медицина,. 1973, 392 с.
194. Ушаков Г.К. Пограничные нервно-психические расстройства. М., Медицина, 1987, 2-е изд., 304 с.
195. Ушаков Г.К. Систематика пограничных нервно-психических расстройств. В сб.: Неврозы и пограничные состояния. Л., 1972, 9-18.
196. Фрейд 3. Три очерка по теории сексуальности. Психология бессознательного. М., 1990.
197. Фрейд 3. О клиническом психоанализе. М., Медицина, 1991, 288 с.
198. Френкель Г.М. Роль ЭЭГ в диагностике межуточно-гипофизарного истощения и anorexia nervosa. В кн.: Физиология и патология эндокринной системы. Харьков, 1964, 259-264.
199. Христозов Хр. К клинике неврозов в детском возрасте. Журн. невропат. и психиат. им. С.С. Корсакова, 1962, в.7, 1044-1046.
200. Цивилько М.А. Неврозоподобное начало шизофрении. Автореф. Дисс. канд. мед. наук., М., 1967.
201. Цивилько М.А., Коркина М.В., Марилов В.В. Психотерапия при лечении больных нервной анорексией. 6 Всероссийский съезд невропатологов и психиатров. М., 1975, т.1, 532-534.
202. Цивилько М.А., Коркина М.В. Новые данные, полученные в результате многолетнего исследования больных нервной анорексией. 13 съезд психиатров России. Материалы съезда. М., 2000, с. 96.
13 съезд психиатров России. Материалы съезда. М., 2000, с. 96.
203. Цивилько М.А., Коркина М.В. Условия формирования и общая характеристика психических нарушений при некоторых хронических соматических заболеваниях в процессе лечения. 13 съезд психиатров России. Материалы съезда, 2000, с. 95.
204. Цивилько М.А., Коркина М.В. Нервная анорексия. Конгресс по детской психиатрии, М., 2001, 235-236.
205. Цуцульковская М.Я., Пекунова Л.Г. Клинико-катамнсстичсскос изучение юношеской медленно текущей шизофрении. Журн. невропат. и психиат. им. С.С. Корсакова, 1978, №1, 86-94.
206. Цуцульковская М.Я. и др. Гебоидные проявления шизофрении в подростковом и юношеском возрасте и их отграничения от пубертатных кризов // Нарушение поведения у детей и подростков. М., 1981, 41-51.
207. Чазова Т.Е. Эндокринологические и метаболические нарушения у больных нервной анорексией. Дисс. канд. мед. наук. М., 1988.
208. Шерешевский Н.А. Клиническая эндокринология. При участии А.А. Атабека и др. М., Медгиз, 1957, 308 с.
209. Шефер Д.Г. Гипоталамические синдромы. М., 1971.
210. Школьники с избыточным весом (физиологический, гигиенический и педагогический аспекты). По ред. Корниенко И.А., М., Педагогика, 1979, 88 с.
211. Шмаонова Л.М. Психопатии. В кн.: Справочник по психиатрии. М.: Медицина, 1974, 240-249.
212. Юрьева О.И. Клиника вялотекущей шизофрении у детей и подростков. Дисс. докт. мед. наук. М., 1970.
213. Ясперс К. Общая психопатология. М., 1997.
214. Agras W.S., Barlow D.H., Chapin H.N., Abel G.G., Leitenberg H. Behavior modification of anorexia nervosa. Arch. Gen. Psychiatry, 1973, 30, 3, 279-286.
215. Agras W.S., MaCann U. The efficacy and role of antidepressants in the treatment of bulimia nervosa. Ann. Behav. Med., 1987, vol. 9, N4, 18-21.
216. Anand B.K., Lamberg B.A., Pelkonen R. Hypothalamic endocrinc dysfunction in anorexia nervosa. Acta Endocr., 1977, 85, 673-675.
217. Anderson A.E. Atypical anorexia nervosa. A monograph of the National Institute of Child Health and Human Development. New York: Raven Press, 1977, 11-19.
A monograph of the National Institute of Child Health and Human Development. New York: Raven Press, 1977, 11-19.
218. Anker-Nilssen E. Eating disorders fear of intimacy. Tidsskr-Sykepl. 1997 Apr. 22, 85(7), 59-62.
219. Archinard M. Les troubles du comportement alimentaire: quels prob-lemes de prise en charge pour les internistes et les psychiatres? Rev. Med. Suisse Romande, 1992, 11, 112(11), 951-953.
220. Bailey W.T., Hamilton T.L. Feminism and anorectic tendencies in college women. Psychol. Rep., 1992, 12, 71(3 Pt 1): 957-958.
221. Bailly D. Recherche epidemiologique, troubles du comportement alimentaire et conduites de dependance. Encephale, 1993, 7-8, 19(4): 285-292.
222. Bastiani A.M., Rao R., Weltzin Т., Kaye W.H. Perfectionism in anorexia nervosa. Int. J. Eat. Disord., 1995 Mar., 17(2): 147-152.
223. Ben-Tovim D., Marilov V.V., Crisp A H. Personality and mental state within anorexia nervosa. J. Psychosom. Res., 1979, 23, 321-325.
224. Beresin E.V. Anorexia nervosa. Compr-Ther. 1997 Oct., 23(10): 664671.
225. Berkman J.M. Anorexia nervosa, anorexia, inanition and low basal metabolic rate. Amer. J. Med. Sci., 1930, 180, 411-424.
226. Binswanger R. Childhood masturbation-a genetic viewpoint, especially in anorexia and bulimia nervosa. Psyche-Stuttg. 1996 Jul., 50(7): 644-670.
227. Bliss E.L., Branch C.H.H. Anorexia nervosa, its history, psychology and biology. New York: Hoeber, 1960, 326 p.
228. Blouin J.H., Carter J., Blouin A.G. et al Prognostic indicators in bulimia nervosa treated with cognitive-behavioral group therapy. Int. J. Eat. Disord., 1994, 3, 15(2): 113-123.
229. Boiadzhieva S., Achkova M. Anorexia stress — amenorrhea. Akush-Ginecol-Sofia. 1997, 36(2): 37-40.
230. Boothe B. Limits of psychotherapeutic effectiveness in anorectic patients. Z. Psychosom. Med. Psychoanal., 1991, 37(3): 249-258.
231. Boyar R.M. Endocrine changes in anorexia nervosa. Med. Clin. N. Amer., 1978, 62, 297-299.
232. Brewerton T.D., Stellefson E.J., Hibbs N., Hodges E.L., Cochrane C.E. Comparison of eating disorder patients with and without compulsive exercising. Int. J. Eat. Disord. 1995 May, 17(4): 413-416.
233. Broberg A. The anorectic family-an old fashioned concept. Lakartidnin-gen, 1993, 12, 90(50): 4550-4553.
234. Brown N.W. Anorexia nervosa visited and revisited: weight is the issue. J. Am. Med. Worn. Assoc., 1993, 1-2, 48(1): 23-26.
235. Browning C.H., Miller S.I. Anorexia nervosa: a study in prognosis and management. Amer. J. Psychiatry, 1968, 124, 8, 1128-1132.
236. Bruch H. Anorexia nervosa. Ed. R.A. Vigerski. N.Y., 1977, p. 1-10.
237. Bruch H. Changing approaches to anorexia nervosa. In: Anorexia and obesity. Boston: Little, Brown and со., 1970, 3-24.
238. Bruch H. Eating disorders: obesity, anorexia nervosa, and the person within. New York: Basic books, 1973, 396 p.
239. Bruch H. The golden cage. The enigma of anorexia nervosa. Cambridge (Mass.): Harvard univ. Press, 1978, 150 p.
240. Bruch H. The psychiatric differential diagnosis of anorexia nervosa. In: Anorexia nervosa (Symposium in GYtingen). Stuttgart: Thieme, 1965, 7086.
241. Bucci L., Cabras A. Anorexia nervosa. Riv. Eur. Sci. Med. Farmacol. 1993 Sep.-Dec., 15(5-6): 223-226.
242. Bulik C.M., Sullivan P.F., Weltzin Т.Е., Kaye W.H. Temperament in eating disorders. Int. J. Eat. Disord. 1995 Apr., 17(3): 251-261.
243. Caille Ph., Abrahamsen P., Girolami Ch., sYbye B. Utilisation de la theorie des systemes dans le traitement de l’anorexie mentale. L’Evolution psychiatrique, 1978, 43, 3, 563-581.
244. Cantwell D.P., Sturrenberger S., Burroughs J., Salkin В., Green J.K. Anorexia nervosa: an affective disorder. Arch. Gen. Psychiatry, 1977, 34, 9, 1087-1094.
245. Carlat D.J., Camango C.A. Jr., Herzog D.B. Eating disorders in males: a report on 135 patients. Am-J-Psychiatry. 1997 Aug., 154(8): 1127-1132.
246. Castro J.M., Goldstein S. J. Eating attitudes and behaviors of pre- and postpubertal females: clues to the etiology of eating disorders. Physiol-Behav. 1995 Jul., 58(1): 15-23.
J. Eating attitudes and behaviors of pre- and postpubertal females: clues to the etiology of eating disorders. Physiol-Behav. 1995 Jul., 58(1): 15-23.
247. Chaklay S., Berry E.M. Anorexia nervosa: a culture-bound syndrome? Harefiiah. 1998 Aug., 135(3-4): 120-124.
248. Chinchilla-Moreno A., Padin-Calo J.J., Linares Zaragoza C, et al Psy-chopharmalogic treatment of bulimia nervosa. Actas Luso Esp. Neurol. Psiquiatr. Cienc. Afines, 1993, 11-12, 21(6): 211-220.
249. Crago M., Shisslak C.M., Estes L.S. Eating disturbances among American minority groups: a review. Int. J. Eat. Disord., 1996 Apr., 19(3): 239248.
250. Crisp A.H. Anorexia nervosa: let me be. London: Acad. Press, 1980, 200 p.
251. Crisp A.H. some aspects of the evolution, presentation and follow-up of anorexia nervosa. Pross. Roy. Soc. Med., 1965, 58, 814-820.
252. Crisp A.H. some psychobiological aspects of adolescent growth and their relevance for the fat/thin syndrome (anorexia nervosa). International Journal of Obesity, 1977, 1, 231-238.
253. Crisp A.H. The possible significance of some behavioral correlates of weight and carbohydrate intake. J. Psychosom. Res., 1967, 11, 117-131.
254. Crisp A.H., Fenton G.W., Scotton L. A controlled study of the EEG in anorexia nervosa. Br. J. Psychiat., 1968, 114, 1149-1160.
255. Crisp A.H., Mackinnon P.C.B., Chen C., Corker C.S. Observations of gonadotrophs and ovarian hormone activity during recovery from anorexia nervosa. Postgrad. Med. J., 1973, 49, 584-590.
256. Crisp A.H., Norton K., Gowers S. Et al Acontrolled study of the effect of therapies aimed at adolescent and family psychopathology in anorexia nervosa. Br. J. Psychiatry, 1991, 9, 159: 325-333.
257. Crisp A.H., Stonehill E. Relation between aspects of nutritional disturbance and menstrual activity in primary anorexia nervosa. Br. Med. J., 1971, 3, 149-151.
258. Daini S., Making real. Minerva-Psychiatr., 1995 Jun., 36(2): 91-98.
259. Dally P. Anorexia nervosa. New York: Grune and Stratton, 1969, 137 p.
Dally P. Anorexia nervosa. New York: Grune and Stratton, 1969, 137 p.
260. Dally P., Gomez J. Obesity and anorexia nervosa: a question of shape. London, Boston: Faber and Faber, 1980, 121 p.
261. Dally P., Sargant W. A new treatment of anorexia nervosa. Brit. Med. J., 1960, 1, 1770-1772.
262. Dally P., Sargant W. Treatment and outcome of anorexia nervosa. Brit. Med. J., 1966, 2, 793-795.
263. Davis C. Eating disorders and hyperactivity: a psychobiological perspective. Can. J. Psychiatry, 1997 Mar., 42(2): 168-175.
264. De Azevedo M.H., Ferreira C.P. Anorexia nervosa and bulimia: a prevalence study. Acta Psychiatr. Scand., 1992, 12, 86(6): 432-436.
265. Deep A.L., Nagy L.M., Weltzin Т.Е., Rao R., Kaye W.H. Premorbid onset of psychopathology in long-term recovered anorexia nervosa. Ont. J. Eat. Disord., 1995 Apr., 17(3): 291-297.
266. Drew F.L. The epidemiology of secondary amenorrhoes. J. Chron. Dis., 1961, 14, 396-407.
267. Dubois F. Compulsion neurosis with cachexia (anorexia nervosa). Am. J. Psychiatry, 1949, 106, 107-115.
268. Duddle M. An increase of anorexia nervosa in a university population. Br. J. Psychiat., 1973, 123, 711-712.
269. Fahlbeck S. Nurses are important in treatment of anorexia. Vardfackct.,1991, 8, 15(13): 28-29.
270. Fahy Т., Eisler I. Impulsivity and eating disorders. Br. J. Psychiatry, 1993, 2, 162: 192-197.
271. Fairburn C.G., Peveler R.C. Bulimia nervosa and stepped care approach to management. Gut., 1990, 11, 31(11): 1220-1222.
272. Fairburn C.G., Shafran R., Cooper Z. A cognitive behavioral theory of anorexia nervosa. Bhav. Res. Ther. 1999 Jan., 37(1): 1-13.
273. Farrow J.A. The adolescent male with an eating disorder. Pediatr. Ann.,1992, 11,21(11): 769-774.
274. Fclkcr K.R., Stivers C. The relationship of gender and family environment to eating disorders risk in adolescents. Adolescence, 1994 Winter, 29(116): 821-834.
275. Fichter M.M. Anorectic and bulimic eating disorders new developments. 1: Definitions, clinical manifestations and etiopathogenesis. Fortschr. Med. 1998 Mar. 20, 116(8): 22-26.
1: Definitions, clinical manifestations and etiopathogenesis. Fortschr. Med. 1998 Mar. 20, 116(8): 22-26.
276. Fisman S., Steele M., Shart J. Et al Anorexia nervosa and autistic disorder in an adolescent girl. J. Am. Child adolesc. Psychiatry, vol. 35. 1996, 7, 937-940.
277. Foulon C., Samuel-Lajeunesse B. Particularites evolutives des shizo-phrenes presentant des conduites alimentaires. Ann. Med. Psychol., Paris, 1992, 6-7, 150(6): 436-439.
278. Frayn D.H. The incidence and significance of perceptual qualities in the reported dreams of patients with anorexia nervosa. Can. J. Psychiatry, 1991, 9, 36(7): 517-520.
279. Garfinkel P.E., Brown G.M., Stancer H.C., Moldofsky H. Hypotha-lamic-pituitary function in anorexia nervosa. Arch. Gen. Psych., 1976, 32, 6, 739-744.
280. Gartner A.F., Marcus R.N., Halmi K., Loranger A.W. DSM-3-R personality disorder in patients with eating disorders. Am. J. Psychiatry, 1989, vol. 146, 12, 1585-1591.
281. Gerner R.H., Gwirtsman H.E. Abnormalities of dexamethasone suppression test and urinary MNPG in anorexia nervosa. Am. J. Psychiatry, 1981, 138, 5, 650-653.
282. Gibbs F., Gibbs E. Atlas of electroencephalography. London: Addison-Wesley, 1964, v.3, p. 538.
283. Gidwani G.P., Rome E.S. Eating disorders. Clin. Obstet. Gynecol. 1997 Sep., 40(3): 601-615.
284. Gilchrist P.N., Ben-Tovim D.T., Hay P.J., Kalucy R.S., Walker M.K. Eating disorders revisited. In: Anorexia nervosa. Med. J. Aust. 1998 Oct. 19, 169(8): 438-441.
285. Goor C. EEG in anorexia nervosa. Electroenceph. Clin. Neurophysiol., 1954, 6, 349-351.
286. Gray J.J., Hoage C.M. Bulimia nervosa: group behavior therapy with exposure plus response prevention. Psychol. Rep. 1990, 4, 66(2): 667-674.
287. Gull W.W. Address in medicine delivered before Annual meeting of the British Medical Association at Oxford. Lancet, 1868, 2, 171.
288. Gupta M.A., Gupta A.K., Schork N.J., Watteel G.N. Perceived touch deprivation and body image: some observations among eating disordered and non-clinical subjects. J. Psychosom. Res. 1995 May, 39(4): 459-464.
J. Psychosom. Res. 1995 May, 39(4): 459-464.
289. Heebink D.M., Sunday S.R., Halmi K.A. Anorexia nervosa and bulimia nervosa in adolescence: effects of age and menstrual status on psychological variables. J. Am. Acad. Child. Adolesc. Psychiatry, 1995 Mar., 34(3): 378-382.
290. Higuchi S., Suzuki K., Yamada K. Et al Alcoholics with eating disorders: prevalence and clinical course. A study from Japan. Br. J. Psychiatry, 1993, 3, 162: 403-406.
291. Hobbs W.L., Johnson C.A. Anorexia nervosa: an overview. Am. Fam. Physician. 1996 Sep. 15, 54(4): 1273-1279, 1284-1286.
292. Hsu George L.K. The treatment of anorexia nervosa. Am. J. Psychiatry 143: 1986, 5, 575-581.
293. Irwin E.G. A focused overview of anorexia nervosa and bulimia: Part 2. Challenges to the practice of psychiatric nursing. Arch. Psychiatr. Nurs., 1993, 12, 7(6): 347-352.
294. Jeejeebhoy K.N. Nutritional management of anorexia. Semin. Gastroin-test. Dis., 1998 Oct., 9(4): 183-188.
295. Kassett J.A., Gwirtsman H.E., Kaye W.H., Brandt H.A., Jimerson D.S. Pattern of onset of bulimic symptoms in anorexia nervosa. Am. J. Psychiatry, 1988, 145, 10, 1287-1288.
296. Kennedy S.H., Goldbloom D.S., Ralcvski E. et al Is there a role for selective monoamine oxidase inhibitor therapy in bulimia nervosa? A placebo-controlled trial of brofaromine. J. Clin. Psycopharmacol., 1993, 12, 13(6): 415-422.
297. King M. The epidemiology of eating disorders (editorial). Epidemiol. Psychiatr. Soc., 1998 Jan.-Apr., 7(1): 32-41.
298. Kiriike N., Nishiwaki S., Nagata T. et al Ventricular enlargment in normal weight bulimia. Acta Psychiatr. Scand., 1990, 9, 82(3): 264-266.
299. Laseque E.Ch. De l’anorexie hysterique. Arch. Gen. Med., 1873, 21, 385.
300. Leonhard K. «Therapie der Anorexia nervosa». Internist, pract. 1965, 5, s. 259-265.
301. Lorenzi P., Ardito M. «body psychosis»: an interpretative hypothesis about some psychiatric disorders. Minerva Psychiatr., 1996 Mar. , 37(1): 2128.
, 37(1): 2128.
302. Lucas A.R., Duncan J.W., Piens V. The treatment of anorexia nervosa. Am. J. Psychiatry, 1976, 133, 9, 1034-1038.
303. Marshall N.B., Barrnett R., Mayer J. Hypothalamic lesions in goldthio-glucose injected mice. Proc. Soc. Exp. Biol., 1955, 90, 240-244.
304. Martin F. Pathologic des aspects neurologiques et psychiartiques dans quelques manifestations carentillis avec troubles digestifs et neuro-endocrimens. Helv. Med. Acta, 1955, 22, 522-529.
305. McCullagh E.P., Tupper W.R. Anorexia nervosa. Ann. Intern. Med., 1940, 14,817-838.
306. Mester H. Die Anorexia nervosa. Berlin: Springer, 1981, 349 s.
307. Mills I.H., Medlicott L. Anorexia nervosa is a compulsive behavior de-sease. Q. J. Med., 1992, 7, 83(303): 507-522.
308. Mitchell J.E., Crow S., Peterson C.B., Wonderlich S., Crosby R.D. Feeding laboratory studies in patients with eating disorders: a review. Int. J. Eat. Disord., 1998 Sep., 24(2): 115-124.
309. Morgan J.F., Lacey J.H. HIV-1 seropositivity and eating disorders: a case report. Int. J. Eat. Disord., 1998 Jan., 23(1): 103-106.
310. Morton R.R. Phtisiologia or a treatise of consuption. London: Smith, 1689.
311. Muscari M.E. Thin line: managing care for adolescents with anorexia and bulimia. MCN Am. J. Matern. Child. Nurs., 1998 May-Jun., 23(3): 130-140, quiz 141.
312. Neumark-Sztainer D., Story M., Dixon L.B., Murray D.M. Adolescents engaging in unhealthily weight control behaviors: are they at risk for other health-compromising behaviors? Am. J. Public Health, 1998 Jun., 88(6): 952-955.
313. Nielsen S., Moller-Madsen S., Isager Т., Jorgensen J., Pagsberg K., Theander S. Standardized morality in eating disorders a quantitative summary of previously published and new evidence. J. Psychosom. Res., 1998 Mar.-Apr., 44(3-4): 423-434.
314. Niskanen P., J™™skel™inen J., Achte K. Anorexia nervosa, treatment, results and prognosis. Psychiatria fennica, 1974, 257-263.
315. Noma S. Body-related psychotherapy for anorexia nervosa treatment at the psychosomatic hospital in Germany. Seishin. Shinkeigaku. Zasshi, 1997, 99(2): 68-78.
Noma S. Body-related psychotherapy for anorexia nervosa treatment at the psychosomatic hospital in Germany. Seishin. Shinkeigaku. Zasshi, 1997, 99(2): 68-78.
316. Palmer H.D., Jones M.S. Anorexia nervosa as a manifestation of compulsion neurosis. A study of psychogenic factors. Arch. Neurol. Psychiat., 1939, 41, 856-858.
317. Palmer R.L. Anorexia nervosa. A guide for sufferers and their families. Harmondsworth (MDDX): Penguin books, 1981, 156 p.
318. Porty M., Yager J., Rossoto E. Why and how do women recover from bulimia nervosa? The subjective appraisals of forty women recovered for a year or more. Int. J. Eat. Disord., 1993, 11, 14(3): 249-260.
319. Pyle R.L., Mitchell J.E., Eckert E.D. et al Maintenance treatment and 6-month outcome for bulimic patients who respond to initial treatment. Am. J. Psychiatry, 1990, 7, 147(7): 871-875.
320. Rabe-Jablonska J., Dunajska A. Opinions regarding the importance of body image disorders in the development and in the course of eating disorders. Psychiatr. Pol., 1997 Nov.-Dec., 31(6): 723-738.
321. Rahamimoff, Appetite and lock of appetite in infancy and early childhood. Huntsville, Alabama, USA, The Strode Publishers RS Inc., 1979, 179 p. (Аппетит и его отсутствие в младенческом и раннем детском возрасте.).
322. Rastam М., Gillberg Ch. Anorexia nervosa. European Child and Adolescent Psychiatry, 1992, 1.
323. Ressler A. «A body to die for»: eating disorders and body-image distortion in women. Int. J. Fertil. Women’s Med., 1998 May-Jun., 43(3): 133138.
324. Ringskog S. Somatic complications in anorexia and bulimia nervosa. Lakartidningen, 1999 Feb 24, 96(8): 882-886.
325. Romeo F. Adolcsccnt boys and anorexia nervosa. Adolescence, 1994 Fall, 29(115): 643-647.
326. Rowland C.V. Anorexia nervosa. A survey of literature and review of 30 cases. In: Anorexia and obesity. Boston: Little, Brown and со., 1970, 37137.
327. Russel G.F.M. Metabolic aspects of anorexia nervosa. ttingen). Stuttgart: Thime, 1965, 96-103.
ttingen). Stuttgart: Thime, 1965, 96-103.
333. Selvini M.P. L’anoressiamentale. 3 ed. Milano: Feltrinelli, 1973, 245 p.
334. Sharp C. W., Clark S.A., Dunan J.R. et al. Clinical presentation of anorexia nervosa in males: 24 new cases. Int. J. Eat. Disord., 1994, 3, 15(2): 125-134.
335. Sheldon J.H. Anorexia nervosa with especial reference to physical constitution. Lancet, 1937, 1, 369-371.
336. Simmonds M. Uber Hypophysisschwund mit TVlichem Ausgang. Deutsch. Med. Wschr., \9\4, 40, 322-323.
337. Sloan G. Anorexia nervosa: a cognitive-behavioral approach. Nurs. Stand., 1999 Jan. 27-Feb. 2, 13(19): 43-47.
338. Steiner H., Lock J. Anorexia nervosa and bulimia nervosa in children and adolescents: a review of the past 10 years. J. Am. Acad. Child. Ado-lesc. Psychiatry, 1998 Apr., 37(4): 352-359.
339. Steinhausen H.C. Outcome of anorexia nervosa in the younger patient. J. Child. Psychol. Psychiatry, 1997 Mar., 38(3): 271-276.
340. Steinhausen H.C., Seidel R. The Berlin follow-up study of eating disorders in adolescence. Part 2: Intermediate-term catamnesis after 4 years. Nervenarzt., 1994, 1, 65(1): 26-34.
341. Stoving R.K., Hangaard J., Hansen-Nord M., Hagen C.A. Review of endocrine changes in anorexia nervosa. J. Psychiatr. Res., 1999 Mar.-Apr., 33(2): 139-152.
342. Sunday S.R., Levey C.M., Halmi K.A. Effects of depression and borderline personality traits on psychological state and eating disorder symptomatology. Compr. Psychiatry, 1993, 1-2, 34(1): 70-74.
343. Theander S. Anorexia nervosa. A psychiatric investigation of 94 female patients. Copenhagen: Munksgaard, 1970, 194 p.
344. Thoma H. Anorexia nervosa. (Transl. From Germ.). New York: International Universities press, 1967, 342 p.
345. Touyz S.W., Liew V.P., Tseng P. et al Oral and dental complications in dieting disorders. Int. J. Eat. Disord., 1993, 11, 14(3): 341-347.
346. Ushakov G.K. Anorexia nervosa. In: Modern perspectives in adolescent psychiartry. Ed. By J. Nowells. Edinburgh: England, 1971, v.4, 274-289.
Ed. By J. Nowells. Edinburgh: England, 1971, v.4, 274-289.
347. Van-den-Broucke S., Vandereycken W., Vertommen H. Marital communications in eating disorder patients: a controlled observational study. Int. J. Eat. Disord., 1995 Jan., 17(1): 1-21.
348. Van-dcn-Brouckc S., Vandereycken W., Vertommen H. Marital intimacy in patients with an eating disorder: a controlled self-report study. Br. J. Clin. Psychol., 1995 Feb., 34(Pt 1): 67-78.
349. Vandereycken V., Meerman R Anorexia nervosa, Inician’s guide to treatment, Berlin-New-York, 1984, 241 p.
350. Van-der-Ham Т., Meulman J.J., Van-Strien D.C., Van-Engeland H. Empirically based subgrouping of eating disorders in adolescents: a longitudinal perspective. Br. J. Psychiatry, 1997 Apr., 170: 363-368.
351. Van-Riij C.A. Anorexia nervosa en boullimia nervosa. III. Somatische gevolgen van purgeren. Ned. Tijdschr. Genceskd., 1998 Aug. 15, 142(33): 1867-1869.
352. Wakcling A. Epidemiology of anorexia nervosa. Psychiatry Res., 1996 Apr. 16, 62(1): 3-9.
353. Walsh B.T., Devlin M.J. Eating disorders: progress and problems. Science, 1998 May 29, 280(5368): 1387-1390.
354. Walsh B.T., Kahn C.B. Diagnostic criteria for eating disorders: current concerns and future directions. Psychopharmacol. Bull., 1997, 33(3): 369372.
355. Wiederman M.W., Pryor T. Substance use and impulsive behaviors among adolescents with eating disorders. Addict. Behav., 1996 Mar.-Apr., 21(2): 269-272.
356. Wiseman C.V., Harris W.A., Halmi K.A., Eating disorders. Med. Clin. North. Am., 1998 Jan., 82(1): 145-159.
357. Wright W.S., Manwell M.K.S., Merrett J.D. Anorexia nervosa: a discriminate function analysis. Brit. J. Psychiat., 1969, 115, 827-831.71 1
Лечение нервной анорексии в Санкт-Петербурге
Нервная анорексия зачастую не воспринимаются всерьёз. Истощённые модели смотрят на нас с подиумов и обложек журналов. Худоба – это модно, и мало кто задумывается, насколько физиологичны пресловутые 90/60/90.
Все знают, что избыточный вес – это вредно, но что делать, если речь заходит о недостаточном весе? Казалось бы, решение лежит на поверхности: просто возьми и поешь, набрать вес легче, чем похудеть, не надо ставить себе ограничения. Однако, убеждения помогают слабо, поскольку страдающий анорексией не осознаёт наличие заболевания.
Признаки анорексии (симптомы анорексии)
Болезнь анорексия фактически является разновидностью аутоагрессивного, саморазрушающего поведения. Основой заболевания является осознание собственной неполноценности, патологическая убеждённость в наличии избыточного веса. Явно отталкивающий вид собственного истощённого тела воспринимается как нечто положительное, эстетичное. Пациенты любуются собственными выступающими рёбрами, провалившимся животом, тонкими ногами, на которых бусинами выступают колени.
Причины нервной анорексии кроются в сочетании биологических факторов, таких и психологических.
У больного анорексией нет конечной цели, определённого веса, который он хочет достичь. Важен сам процесс похудания. Что для этого предпринимают пациенты (или «как заболеть анорексией»)
- избегают определённых видов пищи;
- изменяют кратность и образ питания, отказываются питаться вместе с семьёй;
- вызывают рвоту;
- принимают различные средства «для похудания»,
- подолгу и чрезмерно занимаются физическими нагрузками;
- в случае «срывов» компенсируют «лишние» калории ужесточением диеты, дополнительными упражнениями, приёмом рвотных или слабительных средств.
Индекс массы тела составляет менее 17,5, либо, если речь идёт о подростковом возрасте, не происходит физиологический набор массы соответственно росту.
На поздних этапах поражаются все органы и системы, возникают нарушения сердечного ритма, возникают мышечные спазмы. развивается крайняя степень истощения – кахексия, приводящая к смерти.
Как лечить анорексию?
Борьба с анорексией требует помощи нескольких специалистов: психотерапевта, эндокринолога, гастроэнтеролога, у женщин – гинеколога. В зависимости от стадии заболевания вначале зачастую необходима стабилизация соматического состояния, восстановление обмена веществ. Незаменимо назначение лечебного питания с постепенным увеличением его калорийности.
Воздействие на причину заболевания осуществляется путём психотерапевтического вмешательства. Основные направления психотерапии для лечения нервной анорексии:
- когнитивно-поведенческое, направленное на формирование реалистичного образа собственного тела, работу с когнитивными искажениями;
- семейная терапия, наиболее эффективная при лечении детей и подростков путём коррекции семейных отношений, приведших к развитию заболевания.
Медикаментозное лечение анорексии применяется не всегда. Обычно это препараты из группы антидепрессантов, а также средства, повышающие усвояемость питательных веществ.
Крайне важно! Не затягивать и обращаться к профессионалам. На поздних этапах можно не успеть помочь. После анорексии и ее лечения вы вновь почувствуете вкус жизни.
В нашем центре проводится профессиональное лечение анорексии в Санкт-Петербурге.
В нашей команде собраны ведущие специалисты по этому направлению. Для правильной постановки диагноза необходимо записаться на консультацию к психиатру,
Мы будем рады Вам помочь!
Лечение нервной анорексии в Симферополе в современной клинике
Анорексия относится к психическим расстройствам, в основе которых лежит нарушения в восприятии употребления пищи. При анорексии человек имеет патологическое желание снизить свой вес, для этого прибегая к самым радикальным методам. У представительниц слабого пола часто встречается такое заболевание, как нервная анорексия.
При анорексии человек имеет патологическое желание снизить свой вес, для этого прибегая к самым радикальным методам. У представительниц слабого пола часто встречается такое заболевание, как нервная анорексия.
Женщины в таком состоянии очень переживают набрать лишний вес. В силу искажённого видения собственного тела у них не получается правильно оценивать своё состояние и очень часто бывает, что больной худеет очень сильно, вызывая этим огромную опасность для жизни.
Лечение нервной анорексии в Симферополе предлагает провести частная клиника «ДоброЗдрав». В нашем учреждении есть всё необходимое для быстрого и эффективного лечения данного недуга. Для лечения анорексии необходимо:
- Пребывание в условиях стационара, который имеет все условия для комфорта и уюта;
- Современное оборудование для проведения качественной диагностики анорексии;
- Опытные психиатры, имеющие высокий уровень квалификации;
- Круглосуточный контроль состояния и чуткая забота персонала.
Лечение нервной анорексии в клинике
Лечение нервной анорексии в условиях медицинского учреждения позволяет врачам оперативно и правильно диагностировать заболевание и подобрать индивидуальную терапию для пациента. Кроме того, в стационаре больной находится под круглосуточным присмотром, что тоже играет немалую роль в процессе эффективного лечения.
Благодаря временной изоляции человека в медицинском учреждении получается предотвратить возникновение рецидивов (в большинстве случаев, пациенты с анорексией стараются избавиться от съеденной пищи с помощью приёма слабительных препаратов или прибегая к провоцированию рвотного рефлекса).
Во время диагностики, для установки диагноза, врач обращает внимание на такие симптомы анорексии:
- Отрицание пациентом наличия у него проблем;
- Увлечение различными диетами;
- Отказ от общественных приёмов пищи;
- Желание изолироваться;
- Самостоятельное вызывание рвотного рефлекса после употребления еды;
- Слишком маленькие порции;
- Чувство вины после приёма пищи;
- Бессонница;
- Паническая боязнь лишнего веса.

Кроме того, есть ряд физических симптомов, которые так же могут свидетельствовать о наличии анорексии: нарушения менструального цикла или полное отсутствие менструации, судорожный синдром в мышцах, аритмия. Развитие сердечной аритмии может стать причиной смерти человека. Лечением булимии и анорексии занимаются специалисты клиники «ДоброЗдрав».
Люди, страдающие анорексией, не могут адекватно оценивать свои пропорции. У них есть постоянное и непреодолимое желание похудеть любой ценой, для этого уменьшаются порции, проводятся изнуряющие тренировки, вызывается рвота и т.д. при резком и значительном похудении развивается сбой в работе всего организма, появляются проблемы с почками, сердцем и прочими внутренними органами.
Для подтверждения диагноза нервной анорексии пациенту необходимо пройти следующие медицинские исследования: ЭКГ, гастроскопия, анализ крови на определение уровня серотонина.
Лечение нервной анорексии в больнице. Показания
Определить точные случаи для проведения лечения нервной анорексии в клинике невозможно. Однако, во время обострений в заболевании, больного могут принудительно отправить на лечение в больницу его близкие или родственники. Такие действия весьма оправданы, так как существует очень много случаев летального исхода в результате анорексии. Также, как и при одновременном лечении наркомании и алкоголизма, пациенту необходимо соблюдать все рекомендации.
Качественная терапия для лечения анорексии в условиях клиники даст возможность пациенту полностью избавиться от заболевания, и вернуться к нормальной жизни.
Нервная анорексия в практике педиатра
Состояние психического здоровья подрастающего поколения имеет исключительное значение для общества, поскольку подростковый возраст является кризисным периодом развития личности в отношении возникновения пограничной психической патологии, когда формируется целый ряд личностных свойств, оказывающих выраженное влияние на особенности адаптации личности в зрелом возрасте. К пограничной психической патологии относятся неврозы, психопатии и психические нарушения при соматической патологии. Их объединяет промежуточное положение, которое они занимают, с одной стороны, между нормой и психической патологией или, с другой стороны, между психической и соматической патологией, границы между которыми часто трудно провести. К пограничным нервно-психическим расстройствам относятся и «Расстройства приема пищи», а именно «Нервная анорексия».
К пограничной психической патологии относятся неврозы, психопатии и психические нарушения при соматической патологии. Их объединяет промежуточное положение, которое они занимают, с одной стороны, между нормой и психической патологией или, с другой стороны, между психической и соматической патологией, границы между которыми часто трудно провести. К пограничным нервно-психическим расстройствам относятся и «Расстройства приема пищи», а именно «Нервная анорексия».
Нервная анорексия — сознательное ограничение в приеме пищи или полный отказ от еды с целью коррекции мнимой или резко переоцениваемой избыточной массы тела.
Точных статистических данных по распространенности нервной анорексии нет, считается, что ей страдают 1–5% девочек-подростков, соотношение мальчиков и девочек 1 к 10. Средний возраст дебюта расстройств пищевого поведения 11–13 лет, около 50% девушек в возрасте между 13-ю и 15-ю годами считают, что у них есть лишний вес, а 80% девочек 13 лет уже хотя бы раз сидели на диете или пытались сбросить вес другими способами. Среди больных нервной анорексией без своевременного лечения отмечается самый высокий показатель смертности 20%, при этом известно, что только 1 из 10 человек, имеющих то ли иное расстройство приема пищи, получает адекватное лечение.
Дебютный возраст этого расстройства — 11–13 лет, поэтому многие авторы рассматривают его как педиатрическое заболевание.
Причины подобного состояния изучены недостаточно. Наследственная отягощенность аналогичным заболеванием бывает редко. Лишь в 2–5% мать в пубертатном возрасте перенесла то же заболевание. Однако частота других психических заболеваний среди кровных родственников достигает 17%. И к факторам риска можно отнести: наличие булимии, анорексии, парарексии, патологии инстинкта самосохранения (суицидальные мысли и поступки, депрессия, акты самоистязания, членовредительства, бродяжничество), наркоманических синдромов, в том числе алкоголизма, клептомании, пиромании, алкоголизма у близких родственников.
Большое значение придают эмоциональным конфликтам, гиперопеке со стороны матери. Дисгармоничный пубертатный период.
К общим чертам подростков, страдающих нервной анорексией можно отнести: пунктуальность, педантизм, упорство в достижении цели, прилежность, аккуратность, болезненное самолюбие, косность, ригидность, бескомпромиссность, склонность к сверхценным и паранойяльным образованиям. В детстве они чрезмерно привязаны к матери, тяжело переживают разлуку с ней. Возможны и истерические черты.
Заболевание часто провоцируют травмирующие замечания окружающих относительно полноты подростка или разговоры об уродливости тучной фигуры.
Согласно концепции поисковой активности, главным побудительным мотивом к отказу от пищи является активная борьба с препятствиями, с тем вызовом, который бросает девушкам их собственный аппетит и все, кто хочет заставить их нормально есть. Анорексия является процессом повседневного преодоления, активной борьбы с чувством голода и аппетитом, своеобразного поискового поведения и именно этим она ценна больным. Этот процесс находится в их руках и особенно значим, поскольку они не капитулируют и остаются активными, борьба способствует восстановлению сниженной самооценки. Поэтому страх вернуться к нормальному приему пищи — это не страх утраты контроля над весом, это страх утраты вызова, делающего жизнь полноценной.
Каждый несъеденный кусок пищи это победа, и она тем ценнее, чем в более напряженной борьбе одержана.
В основе развития анорексии лежит дисморфофобия — болезненный синдром, состоящий в обостренном переживании человеком своего физического несовершенства, навязчивых идеях собственного уродства, основанных на реальных, а чаще мнимых телесных недостатках. Дисморфомания — патологическая убежденность в наличии мнимого физического недостатка, представляет собой дисморфофобию, развившуюся до уровня бреда. Идея физического недостатка чаще бывает сверхценной или бредовой, может развиваться медленно, постепенно или возникнуть внезапно, по типу «озарения». Степень переживания своего «уродства», «дефекта» не соответствует ни реально имеющимся особенностям внешности, ни интенсивности возможно нанесенной психической травмы (шутки сверстников, неосторожные замечания со стороны родителей).
Степень переживания своего «уродства», «дефекта» не соответствует ни реально имеющимся особенностям внешности, ни интенсивности возможно нанесенной психической травмы (шутки сверстников, неосторожные замечания со стороны родителей).
Важно помнить и родителям, и педиатрам, что дисморфофобия является неотъемлемым признаком пубертатного периода и касается лица, видимых участков тела, фигуры и половых органов. Согласно опросам, до 80% подростков недовольны своей внешностью, причем это недовольство окрашивает в минорные тона все их мироощущение, нарушает полноценность жизни. В основе переживаний могут лежать действительные физические недостатки: крупный нос, полноватая фигура, а также несоответствие собственному выбранному «идеалу».
Болезнь чаще протекает волнообразно, рецидивируя на протяжении всего подросткового периода.
Прогноз обычно благоприятный, хотя описаны единичные случаи со смертельным исходом. У лиц мужского пола прогноз менее благоприятный.
Этапы развития нервной анорексии
I этап — первичный, инициальный, длится от 2 до 4 лет, может начаться, соответственно, уже в начальном школьном возрасте. Родители обычно пропускают этот этап, хотя дети в это время не скрывают своих изменившихся интересов и увлечений. Следует быть особенно внимательным к увлечению девочек героинями сериалов, актрисами, исполнительницами музыки, имеющими миниатюрное телосложение или похудевшими с демонстрацией своих достижений на публике и в интернете. В этот период ребенок затаивается, но уже принимает решение, появляется сверхценная идея дисморфомании. Депрессивные расстройства в целом менее выражены и на более отдаленных этапах тесно связаны со степенью эффективности коррекции внешности, проводимой больными.
II аноректический этап начинается с активного стремления к коррекции внешности и условно заканчивается похуданием на 20–50% исходной массы, развитием вторичных соматоэндокринных сдвигов, олигоаменореи (уменьшении менструации у девушек) или аменореи (полным ее прекращением). Мысль об излишней полноте и стремление похудеть больные тщательно скрывают. Вначале ограничения в еде бывают эпизодическими. Подростки исключают лишь те пищевые продукты, которые кажутся им наиболее питательными, и проявляют необычный интерес к калорийности пищи. В дальнейшем коррекция «излишней полноты» становится все более упорной. Аппетит не утрачен, воздержание от еды сопровождается мучительной борьбой с голодом. Принуждаемые родителями есть, подростки прячут, выбрасывают пищу или тайком вызывают у себя рвоту после еды, делают промывание желудка, принимают слабительные.
Мысль об излишней полноте и стремление похудеть больные тщательно скрывают. Вначале ограничения в еде бывают эпизодическими. Подростки исключают лишь те пищевые продукты, которые кажутся им наиболее питательными, и проявляют необычный интерес к калорийности пищи. В дальнейшем коррекция «излишней полноты» становится все более упорной. Аппетит не утрачен, воздержание от еды сопровождается мучительной борьбой с голодом. Принуждаемые родителями есть, подростки прячут, выбрасывают пищу или тайком вызывают у себя рвоту после еды, делают промывание желудка, принимают слабительные.
Кроме этого, больные стремятся к безостановочной физической активности. Они занимаются гимнастикой, бегом, очень охотно выполняют домашнюю работу, требующую физической нагрузки, стараются меньше лежать и даже сидеть, могут делать уроки, прохаживаясь по комнате. Девушки иногда стягивают талию, носят тугой бандаж, предпочитают одежду, которая «не толстит» (не носят нижнего белья). Чувство голода может отсутствовать в первые дни ограничения в еде, но чаще достаточно выражено уже на ранних этапах, что существенно препятствует собственно отказу от еды и требует от больных поисков способов похудания: пассивных и активных. Существует множество сайтов, посвященных анорексии, на которых общаются подростки, обмениваются опытом, вся информация имеется в открытом доступе.
К пассивным способам похудания относятся интенсивное курение, употребление в больших количествах черного кофе вместо любой еды. Использование медикаментозных средств, снижающих аппетит, мочегонных, слабительных в очень больших дозах, реже применение клизм. Эти препараты можно купить в интернет-аптеках, подростки настолько тщательно прячут их в доме, что родители при сборе анамнеза отрицают вообще их наличие или саму возможность использования.
Поскольку на этом этапе происходит резкое сокращение объемов поступления пищи, то неминуемо появляются клинические симптомы поражения пищеварительной системы, такие как спастические абдоминалгии, запор, слабость сфинктера и выпадение прямой кишки вследствие постоянных очистительных клизм, а также симптомы нарушения моторики верхних отделов пищеварительного тракта: тошнота, постпрандиальная диспепсия, изжога. При обследовании выявляются эрозивно-язвенные поражения слизистой оболочки пищевода, желудка и двенадцатиперстной кишки, камни желчного пузыря, холецистит, опущение внутренних органов. Как результат постоянного вызывания рвоты с целью освобождения от пищи развивается эрозивный эзофагит, разрушается эмаль зубов. При появлении симптомов со стороны пищеварительной системы, на которые начинают обращать внимание родители, в подавляющем большинстве случаев дети с анорексией направляются к гастроэнтерологу, что является недопустимой очевидной тактической ошибкой. Вторичные симптомы поражения органов и систем организма будут купированы только при лечении основного заболевания — нервной анорексии, чем занимаются профильные специалисты: психиатры и психологи.
При обследовании выявляются эрозивно-язвенные поражения слизистой оболочки пищевода, желудка и двенадцатиперстной кишки, камни желчного пузыря, холецистит, опущение внутренних органов. Как результат постоянного вызывания рвоты с целью освобождения от пищи развивается эрозивный эзофагит, разрушается эмаль зубов. При появлении симптомов со стороны пищеварительной системы, на которые начинают обращать внимание родители, в подавляющем большинстве случаев дети с анорексией направляются к гастроэнтерологу, что является недопустимой очевидной тактической ошибкой. Вторичные симптомы поражения органов и систем организма будут купированы только при лечении основного заболевания — нервной анорексии, чем занимаются профильные специалисты: психиатры и психологи.
III кахектический этап — ведущее место в клинической картине занимает астенический синдром с преобладанием адинамии и повышенной истощаемости. В период выраженной кахексии больные полностью утрачивают критическое отношение к своему состоянию и по-прежнему продолжают упорно отказываться от еды, отмечается бредовое отношение к своей внешности. Летальность достигает 20%, в половине случаев причиной смерти является самоубийство.
IV этап редукции нервной анорексии — лечение детей, страдающих нервной анорексией, должно проводиться только в профильных учреждениях специалистами психиатрами, диетологами, нутрициологами.
Основными направлениями лечения нервной анорексии являются повышение социальной активности, уменьшение физической активности, использование графиков еды. Основная цель лечения — восстановление нормального веса тела и пищевых привычек, прибавка в весе на 0,4–1 кг в неделю. Одновременно проводится терапия соматических и психических расстройств, предотвращение рецидива. Наиболее успешным лечением анорексии является сочетание психотерапии, семейной терапии и терапевтического лечения. Предполагается, что сам страдающий анорексией должен принимать активное участие в лечении. Продолжительность курсов психотерапии от 1 года у пациентов, которые восстановили свой нормальный вес, 2 года и более у больных, чей вес по-прежнему находится ниже нормальной отметки.
Продолжительность курсов психотерапии от 1 года у пациентов, которые восстановили свой нормальный вес, 2 года и более у больных, чей вес по-прежнему находится ниже нормальной отметки.
Разъяснительная работа с родителями является неотъемлемой частью процесса выздоровления ребенка с анорексией, цель ее — формирование у родителей адекватного отношения к больным и обеспечение их эффективного сотрудничества с врачом в восстановительной терапии. Установлено, что родители:
- недооценивают тяжесть состояния больных, считают, что усиление питания процесс произвольный, зависящий только от сознания ребенка;
- испытывают чувство бессилия, сталкиваясь с нарастающим сопротивлением больной, все большей избирательностью в отношении еды;
- чрезмерно фиксированы на внешности, излишней полноте дочери, проблемы обсуждаются в присутствии ребенка;
- озабочены трудовой реадаптацией, считают, что для закрепления результатов лечения необходимо предоставить период полного отдыха от учебы или работы;
- не осознают необходимости длительного, в течение 4–7 лет, систематического наблюдения у психиатра.
Известно, что сохраняется высокая вероятность рецидива анорексии даже после выздоровления, улучшение состояния ребенка (выздоровление) достигается в 50-70% случаев, а 25% больных полностью не восстанавливаются, поддерживают низкую массу тела, сохраняется патологическое стремление к совершенству внешнего вида.
В настоящее время врач любой специальности должен знать и обращать внимание на типичные признаки анорексии:
- Вес на 15% ниже положенных норм его возраста, индекс массы тела ≤ 17,5. Полное отрицание проблемы, нежелание говорить на эту тему.
- Нарушения способов питания (еда стоя, дробление пищи на маленькие кусочки, отличная от общего меню, принесенная с собой).
- Постоянное ощущение собственной полноты, панический страх поправиться. Чрезмерные физические нагрузки и неутомимость, бессонница.
 Неутомимость уменьшается с развитием болезни. Больные скрывают не только свою болезнь, но и чувство усталости, озноба и слабости. При этом очевидны изменения в поведении: раздражимость и грусть, сменяющие эйфорию; пониженная активность, депрессивность, необоснованный гнев, чувство обиды.
Неутомимость уменьшается с развитием болезни. Больные скрывают не только свою болезнь, но и чувство усталости, озноба и слабости. При этом очевидны изменения в поведении: раздражимость и грусть, сменяющие эйфорию; пониженная активность, депрессивность, необоснованный гнев, чувство обиды.
- Увлечение темами, связанными с едой: внезапно появившийся интерес к приготовлению пищи, коллекционирование рецептов, просмотр кулинарных книг, увлечение кулинарией и приготовление роскошных трапез для родственников и друзей без участия самого больного в еде; интерес к разным диетам; внезапное желание стать вегетарианцем.
- Изменения в социальной и семейной жизни: нежелание присутствовать на встречах и общих трапезах, прекращение общения с близкими, частые и долгие посещения ванной комнаты или чрезмерные занятия спортом вне дома.
Нервная анорексия у детей и подростков
Нервная анорексия у детей и подростков – нарушение приема пищи, характеризующееся полным или частичным отказом от еды с целью снижения массы тела. При развитии заболевания нарушается пищевой инстинкт, в мышлении доминируют сверхценные идеи о похудении. Пациенты пропускают приемы пищи, придерживаются строгих диет, занимаются интенсивными физическими упражнениями, провоцируют рвоту. Диагностика включает консультацию психиатра и гастроэнтеролога, психодиагностику. Лечение основано на когнитивно-бихевиоральной психотерапии, дополняется медикаментозной коррекцией пищевых, эмоционально-поведенческих нарушений.
Общие сведения
Термин «анорексия» имеет греческое происхождение, означает «отсутствие позывов к еде». Нервная анорексия формируется на основе психических отклонений, отказ от пищи является результатом искаженных установок и ценностей в сочетании с неуверенностью, внушаемостью, зависимостью от мнения окружающих. Распространенность болезни среди мальчиков и юношей – 0,2-0,3%, среди девушек и девочек – 0,9-4,3%, что составляет 90-95% от общего числа пациентов. Пик заболеваемости приходится на 12-15 лет – возраст активного физиологического созревания, изменения тела. Около 20% случаев заканчиваются смертельным исходом, из них половина – в результате суицида.
Пик заболеваемости приходится на 12-15 лет – возраст активного физиологического созревания, изменения тела. Около 20% случаев заканчиваются смертельным исходом, из них половина – в результате суицида.
Нервная анорексия у детей и подростков
Причины нервной анорексии у детей
Психогенные изменения пищевых привычек возникают в дошкольном, младшем школьном и подростковом возрасте. Период полового созревания, совпадающий с подрастковым кризисом развития, становится наиболее опасным в плане дебюта болезни – формируется критическое восприятие и оценка себя, усиливается эмоциональная неустойчивость, изменяется внешность. Среди факторов риска заболевания выделяют:
- Генетические. Существует наследственная предрасположенность к болезни. В группе риска дети, чьи близкие родственники имеют психические расстройства: булимию, психогенную анорексию, шизофрению и другие эндогенные психозы.
- Биологические. Развитию патологии способствует ранее половое созревание, сопровождающееся гормональными изменениями, аффективной неустойчивостью. У девочек увеличиваются молочные железы и жировая прослойка, что становится дополнительным провоцирующим фактором.
- Семейные. Расстройство может быть формой протеста ребенка против воспитательных мер. При гиперопеке, авторитаризме родителей прием пищи становится одной из немногих сфер для проявления самостоятельности.
- Личностные. Анорексии больше подвержены дети с комплексом неполноценности, неуверенностью, перфекционизмом, педантизмом. Снижение веса становится доказательством целеустремленности, условием внешней привлекательности.
- Культурные. В современном обществе худоба нередко преподносится как символ красоты, сексуальной привлекательности. Девушки стремятся соответствовать общепринятому «идеалу красоты», ограничивая себя в еде.
Патогенез
Основой нервной анорексии является дисморфофобия – психопатологический синдром, характеризующийся наличием навязчивых бредоподобных мыслей об уродстве, несовершенстве собственного тела. Представления пациента о телесных недостатках не соответствуют реальности, но изменяют эмоциональное состояние и поведение. Переживание мнимой дефектности, излишней полноты, начинает определять содержание всех сфер жизни. Сверхценная идея похудения и жесткие ограничения питания приводят к искажению пищевого инстинкта и инстинкта самосохранения. На физиологическом уровне включаются защитные механизмы: замедляются обменные процессы, снижается уровень инсулина, желчных кислот, пищеварительных ферментов. Организм адаптируется под минимальные объемы и редкое поступление пищи. Процесс переваривания вызывает тошноту, ощущение тяжести в желудке, головокружение, обмороки. В тяжелой стадии способность к переработке пищи утрачивается. Развивается кахексия (состояние крайнего истощения) с риском летального исхода.
Представления пациента о телесных недостатках не соответствуют реальности, но изменяют эмоциональное состояние и поведение. Переживание мнимой дефектности, излишней полноты, начинает определять содержание всех сфер жизни. Сверхценная идея похудения и жесткие ограничения питания приводят к искажению пищевого инстинкта и инстинкта самосохранения. На физиологическом уровне включаются защитные механизмы: замедляются обменные процессы, снижается уровень инсулина, желчных кислот, пищеварительных ферментов. Организм адаптируется под минимальные объемы и редкое поступление пищи. Процесс переваривания вызывает тошноту, ощущение тяжести в желудке, головокружение, обмороки. В тяжелой стадии способность к переработке пищи утрачивается. Развивается кахексия (состояние крайнего истощения) с риском летального исхода.
Классификация
Нервная анорексия у детей и подростков классифицируется по особенностям клинического течения и этапам патологического процесса. В зависимости от основных симптомов выделяют синдром с монотематической дисморфофобией (доминирует идея лишнего веса), с булимией (периодическим растормаживанием влечений, обжорством), с преобладанием булимии и вомитомании (с периодическим перееданием, последующей провокацией рвоты). По стадиям развития различают три типа анорексии:
- Инициальная. Продолжается в течение 3-4 лет, дебютирует у дошкольников, младших школьников. Характеризуется постепенным изменением интересов ребенка, смещением представлений о красивом теле, привлекательности, здоровье.
- Активная. Чаще развивается у подростков. Отличается выраженным стремлением снизить вес (ограничением пищи, изнуряющими физическими нагрузками, приемом мочегонных, слабительных средств, вызыванием рвоты). Масса тела уменьшается на 30-50%.
- Кахектическая. Наблюдается истощение организма, выраженный астенический синдром, нарушение критичности мышления. При отсутствии медицинской помощи стадия завершается летальным исходом.

Симптомы нервной анорексии у детей
Первые признаки болезни – недовольство собственным телом, повышенный интерес к способам похудения. Изменяются представления о красоте, здоровье, привлекательности. Ребенок начинает восхищаться знаменитыми личностями, героями фильмов, имеющими худощавое, хрупкое телосложение. Идея о лишнем весе, уродстве только формируется. Мысли тщательно скрываются от окружающих. По мере развития тело пациента меняется, в подростничестве происходят физиологические трансформации, часто сопровождающиеся увеличением жировой прослойки. Это становится пусковым фактором для начала активных действий.
Подросток старается незаметно пропустить прием еды, фанатично занимается спортом, способствующим похудению. На начальном этапе присутствует желание скрыть стремление к потере веса от взрослых, постепенно поведение становится оппозиционным и негативистичным: учащаются отказы от приемов пищи, при уговорах и упреках родителей возникают вспышки раздражительности, провоцируются конфликты. Ребенок проявляет все больше избирательности в пище, нередко создает собственную «диету». В первую очередь исключает из рациона продукты с высоким содержанием жиров и углеводов. В меню преобладают овощи, фрукты, обезжиренные молочные продукты. Для уменьшения чувства голода больной начинает курить, употреблять много жидкости (пить воду, кофе, чаи), принимать лекарства, снижающие аппетит.
Проявляется постоянная эмоциональная напряженность, подавленность, дисфоричность (озлобленность), недовольство собой, формируются страхи. У некоторых подростков периоды депрессивного состояния сменяются гипоманией – повышается общая активность и настроение, при эмоциональном подъеме контроль поведения снижается. Растормаживание влечений проявляется приступами обжорства, после которых развивается самообвинение, самоуничижение, иногда провоцируется рвота. В соматической сфере преобладают симптомы астении (слабость, головокружения) и нарушения работы желудочно-кишечного тракта (изжога, тошнота, боли в области желудка).
После уменьшения веса на треть и более процесс похудения замедляется. Организм истощен, что проявляется гипо- или адинамией (снижением двигательной активности), высокой утомляемостью, чувством усталости, головокружениями, обмороками, снижением критической функции мышления. Подросток продолжает отказываться от употребления пищи, неспособен оценить худобу, состояние собственного здоровья. Сохраняется сверхценная/бредовая мысль о несовершенстве тела. Развивается обезвоживание организма, кожа становится бледной, сухой, учащаются эпигастральные боли, у девушек нарушаются или прекращаются менструации. Постепенно утрачивается функция переваривания пищи, каждый прием вызывает чувство тяжести, тошноту, изжогу, боли, длительные запоры.
Осложнения
Из-за склонности подростков скрывать проявления болезни обращение за медицинской помощью происходит несвоевременно, на стадии развития осложнений. Недостаток питательных веществ приводит к нарушению работы всех функциональных систем. Пубертатное развитие останавливается, обращается назад. Развивается B12-дефицитная анемия, брадикардия, сердечные приступы, аменорея, остеопения и остеопороз (потеря кальция), гипотиреоз, кариес. На фоне снижения иммунной защиты возникают различные инфекции. Депрессивные, дисфорические, тревожные расстройства, склонность к самообвинению и снижение критических способностей повышают риск суицида – до 50% смертельных исходов обусловлено самоубийствами.
Диагностика
Дети и подростки склонны скрывать истинные цели голодания, отрицать наличие болезни. Такая позиция осложняет своевременную диагностику, способствует ошибкам дифференциации нервной анорексии с соматическими заболеваниями. Обращение к профильным специалистам – психиатру, психологу – обычно происходит спустя 2-3 года после дебюта первых симптомов. Методами специфического обследования являются:
- Интервью. Беседа может проводиться по схеме или в свободной форме.
 Врач определяет отношение пациента к собственному телу, весу, приверженность диетам или системам питания. Дополнительно опрашиваются родители, специалист уточняет время начала симптомов, потерю веса за последний месяц, особенности поведенческих, эмоциональных нарушений.
Врач определяет отношение пациента к собственному телу, весу, приверженность диетам или системам питания. Дополнительно опрашиваются родители, специалист уточняет время начала симптомов, потерю веса за последний месяц, особенности поведенческих, эмоциональных нарушений. - Опросники. Используются специфические диагностические инструменты, предназначенные для выявления расстройств приёма пищи – Шкала оценки пищевого поведения, Когнитивно-поведенческие паттерны при нервной анорексии. Также применяются опросники исследования эмоциональной сферы, личностных характеристик, самооценки – методика Дембо-Рубинштейн, СМИЛ (ММИЛ), ПДО (Патохарактерологический диагностический опросник).
- Проективные тесты. Данные методы позволяют выявить тенденции, скрываемые, отрицаемые подростком при беседе и заполнении опросников – непринятие себя, доминирующие идеи похудения, депрессивные и импульсивные черты. Пациентам предлагается тест цветовых выборов (тест Люшера), рисунок «Автопортрет», рисуночный апперцептивный тест (РАТ).
Специфическая диагностика дополняется лабораторными тестами (общий, биохимический анализ крови и мочи, печеночные, почечные, гормональные пробы), инструментальными исследованиями ЖКТ. Нервная анорексия может протекать на фоне шизофрении, при подозрении на психотическое расстройство проводится исследование когнитивной сферы, в частности – функций мышления.
Лечение нервной анорексии у детей
Терапия заболевания имеет два направления: восстановление работы системы пищеварения с постепенной прибавкой веса и возвращение к здоровым пищевым привычкам. На первом этапе применяется дробное питание, постельный режим, медикаментозное устранение рвоты, обезвоживания, запоров. На втором – психотерапия, симптоматическое лечение психопатологических проявлений. На третьем – переход к нормальному режиму жизнедеятельности, контроль рецидивов, завершение психотерапии. Специфическое лечение включает:
Специфическое лечение включает:
- Когнитивно-поведенческую терапию. Работа с психотерапевтом занимает 4-6 месяцев. Проводится коррекция отрицательных, искаженных представлений, патологических эмоций – страха, гнева, тревоги. Вырабатывается положительное отношение к себе, принятие тела. На этапе изменения поведения пациент самостоятельно создает меню, включающее разнообразные продукты, в том числе избегаемые ранее (углеводистые, высококалорийные). В личном дневнике больной отмечает возникающие деструктивные мысли и успешность их замены положительными, описывает самочувствие.
- Семейную психотерапию. На сеансах обсуждаются сложности внутрисемейных отношений, спровоцированные заболеванием – конфликты, ложь, эмоциональная отчужденность. Психотерапевт помогает родителям понять механизмы анорексии, переживания ребенка. На практических занятиях отрабатываются способы продуктивного взаимодействия – обсуждение проблем, сотрудничество. Мать и отец подключаются к поведенческой индивидуальной психотерапии – учатся постепенно передавать ответственность за регулярное принятие пищи подростку.
- Фармакотерапию. Специальные препараты для устранения психогенной анорексии отсутствуют, но купирование эмоциональных и поведенческих отклонений позволяет повысить эффективность психотерапии и реабилитации. Схема лечения определяется клинической картиной заболевания, назначаются антидепрессанты, транквилизаторы, нейролептики, стимуляторы аппетита (например, антигистаминные средства).
- Коррекцию образа жизни. Пациенты посещают консультации диетологов, групповые встречи приверженцев правильного питания. Подросткам рассказывают о важности сбалансированного рациона, полноценного дробного питания для сохранения здоровья, красоты. На практике они учатся составлять меню, делятся успехами в борьбе с заболеванием. Родители помогают заменить изнуряющие физические упражнения увлекательными, интересными видами спорта.

Прогноз и профилактика
Перспектива выздоровления зависит от своевременности диагностики и лечения – чем раньше оказана профессиональная помощь, тем короче этап восстановления и тем менее вероятен рецидив. Согласно статистическим данным, 50-70% пациентов при регулярных профилактических посещениях врача выздоравливают, процесс лечения занимает 5-7 лет. Эффективный способ профилактики анорексии – формирование здоровых привычек питания, положительного отношения к телу с раннего возраста. В воспитании ребенку важно прививать ценности, пропагандирующие здоровье, физическую силу, ловкость, выносливость.
Лечение анорексии и расстройств пищевого поведения в Москве
Нервная анорексия. Есть или не есть?
Нервная анорексия (др.-греч. α— — без-, не-, ὄρεξις — позыв к еде) в современной международной классификации болезней (МКБ-10) расценивается, как самостоятельный синдром, и это совершенно справедливо. Анорексия, наряду со своей условной «противоположностью» — булимией, является довольно распространённым, и весьма серьёзным заболеванием.
Телефон для связи
Заказать звонок
Для начала, давайте поймём, что мы подразумеваем под термином «пищевое поведение». Это ценностное отношение к пище, ориентированное на формирование образа собственного тела, включающее определённые установки, формы поведения, привычки, и связанные со всем перечисленным эмоции.
Такая патологическая разновидность пищевого поведения, как нервная анорексия выражается в сознательном отказе от еды с целью похудания.
Кто в группе риска?
Наверное, теперь вам нетрудно будет понять, почему нервной анорексией страдают, почти исключительно, женщины (около 90%, по сравнению с 10% мужчин). Наиболее подвержены этому заболеванию девушки в пубертатном возрасте, когда они максимально зависимы от чужого мнения, современных стандартов красоты в мире высокой моды, и наиболее остро рефлексируют по поводу предполагаемых недостатков в собственной внешности.
Наиболее подвержены этому заболеванию девушки в пубертатном возрасте, когда они максимально зависимы от чужого мнения, современных стандартов красоты в мире высокой моды, и наиболее остро рефлексируют по поводу предполагаемых недостатков в собственной внешности.
Взрослые женщины также подвержены этому заболеванию, особенно представительницы наиболее обеспеченных и респектабельных групп населения. Здесь тоже всё вполне объяснимо: перфекционизм в сочетании со стремлением к внешнему соответствию высокому социальному статусу подразумевает в нашем социуме подтянутость и худощавость. Иногда эти устремления заходят за опасную черту. В целом, «расцвет анорексии» это 12-26 лет.
Нервную анорексию (лат.: anorexia nervosa), необходимо отличать от психогенной, невротической анорексии, связанной с аффективными реакциями на внешние и внутренние проблемы. Когда тебя неожиданно бросил любимый мужчина – борщ и котлета по-киевски не кажутся самым главным в жизни.
Депрессивный синдром также нередко характеризуется понижением аппетита. Это же касается отказа от пищи по бредовым мотивам – человека пытаются отравить инопланетяне, подозрительно подмигивающая селёдка под шубой не вызывает острого прилива аппетита.
Вернёмся к основной теме. Нервной анорексии подвержены от 1% до 3% женщин и около 0,30% мужчин.
Пользуясь принятой в психиатрии систематикой, это заболевание относится к сфере расстройств влечений (по МКБ-10 шифр: F50.0). Выраженное недовольство своей внешностью с навязчивым стремлением к её изменению именуется дисморфоманией (или дисморфофобией).
Для того, чтобы читатели почувствовали всю остроту проблемы, скажем, что от 10% до 21% случаев анорексии при отсутствии лечения заканчивается летальным исходом. Нередко причиной смерти является самоубийство —при нервной анорексии имеют место выраженные эмоциональные расстройства.
Вопрос этиологии нервной анорексии изучается в настоящее время весьма интенсивно, но вряд ли может порадовать нас определённостью.
С некоторой уверенностью можно утверждать, что в причинах развития заболевания участвует несколько значимых факторов: генетический, конституционально-биологический (прежде всего, это сбой в обменных процессах важнейших нейромедиаторов: норадреналина, серотонина и дофамина; помимо этого важную роль играет и избыточный вес, и раннее наступление менструаций, и повышенный уровень эндорфинов и энкефалинов), патопсихологический (нервная анорексия бывает инициальным проявлением шизофрении, психопатоподобных расстройств личности).
Ещё одна важная причина развития нервной анорексии базируется на социально-психологических, культуральных факторах. Рубенсовские формы в современной массовой культуре явно не в чести.
Масс-медиа, от телевизора до интернета преподносит нам совсем другой идеал современной женщины – истощенные, обладающие фигурой Барби модели убеждают потребителя в успешности именно такого образа. Хочешь реализоваться в жизни? Худей! Садись на строжайшую диету! Стыдись лишних килограммов!
Диагностика синдрома нервной анорексии
Международная классификация болезней 10-го пересмотра, принятая в настоящее время, выделяет ряд признаков свидетельствующих о клиническом уровне развития патологического процесса, требующего врачебного вмешательства и своевременного, правильного лечения.
1). Вес тела сохраняется на уровне как минимум на 15 % ниже приемлемого для данного возраста (с учётом роста и конституционального типа). В препубертатном возрасте может обнаружиться неспособность набрать вес в период роста;
2). Искажение образа своего тела принимает психопатологическую форму, при которой страх перед ожирением выступает в виде навязчивой или сверхценной идеи. Больной считает допустимым для себя лишь низкий вес;
3). Общее эндокринное расстройство, включающее ось гипоталамус-гипофиз-половые железы проявляется в виде аменореи у женщин и потери полового влечения (вплоть до утраты потенции) у мужчин.
При личном общении с таким пациентом заметны очевидные противоречия: исхудавшая до скелетоподобного состояния девушка может предъявлять активные жалобы на свою полноту.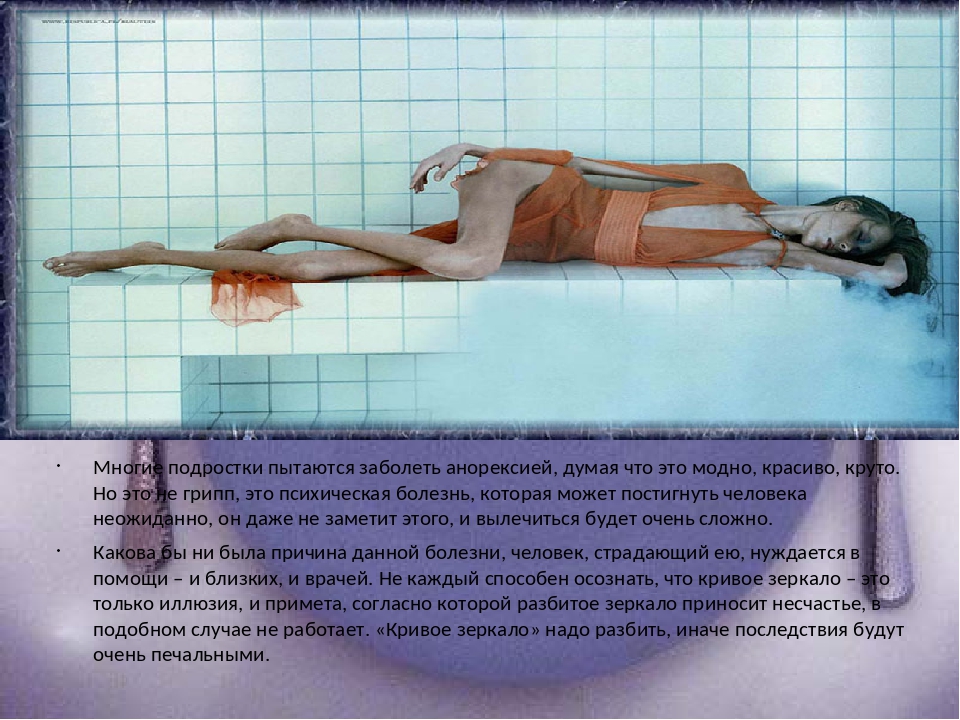 Критика к болезни при этом практически отсутствует. Более того, если вы подведёте больную к зеркалу, она увидит в нём совсем не то, что видите вы.
Критика к болезни при этом практически отсутствует. Более того, если вы подведёте больную к зеркалу, она увидит в нём совсем не то, что видите вы.
Что ещё? Пониженный фон настроения, панический страх лишних килограммов, постоянное искусственное вызывание рвоты, приём разнообразных слабительных или мочегонных средств, йога и другие виды упражнений до полного изнеможения (чего, учитывая общее состояния таких больных, добиться совсем нетрудно). Самые дикие и невероятные диеты, почерпнутые из соответствующих сообществ в интернете.
Ну, и, как следствие вышеперечисленного: отсутствие менструаций, бледность и сухость кожи, выпадение волос, разрушение зубов, появление гипертрихоза (избыточного оволосения), снижение артериального давления и частоты сердечных сокращений. Дальше, при отсутствии профессиональной помощи – так называемая кахексия, то есть крайняя степень истощения организма, со всеми вытекающими последствиями.
Терапия нервной анорексии
Самый важный принцип эффективного лечения нервной анорексии – своевременное принятие решения о стационарном лечении больного в профильном учреждении (например, в психиатрическом стационаре). Контролировать медикаментозную терапию и правильный приём пищи в амбулаторных условиях, как правило, значительно труднее.
Родным и близким больных нервной анорексией важно хорошо понимать, что данное заболевание является очень серьёзным и, зачастую, угрожает здоровью и жизни больного.
Лечение нервной анорексии должно быть комплексным и индивидуализированным, поскольку причины заболевания, степень выраженности клинических проявлений и особенности течения отличаются значительным разнообразием.
Проводится детальное обследование больного (основные клинические анализы, определение уровня кортизола, тиреоидного гормона, инсулина и др.; УЗИ, ЭКГ, ЭЭГ, нередко – МРТ головного мозга). Далее необходимы консультации терапевта, невролога и эндокринолога.
Параллельно проводится тщательное психологическое тестирование больного и психиатрический осмотр с подробным сбором анамнеза заболевания и определением тактики дальнейшего лечения.
Обязательное условие дальнейшей (медикаментозной и психотерапевтической) терапии – восполнение дефектов диеты, нормализация массы тела путём организации дробного питания легкоусваиваемыми продуктами, медикаментозной регуляции деятельности желудочно-кишечного тракта (полиферментная терапия), использования электролитов, витаминов, белковых гидролизатов, аминокислотных смесей.
Помимо этих общеукрепляющих мероприятий, необходима квалифицированная помощь психиатра и психотерапевта.
Для нормализации патологического пищевого поведения применяются нейролептики и антидепрессанты. Выбор препаратов и оценка их переносимости и клинической эффективности – строго индивидуален. Например, нередко назначение нейролептиков больным нервной анорексией приводит к прибавке веса и может вызвать аффективные реакции, что особенно характерно для подростков.
Комплексное психотерапевтическое лечение
Комплексное психотерапевтическое лечение больных нервной анорексией – очень важный этап общей терапии заболевания.
Личностно-ориентированная, когнитивно-поведенческая, динамическая, и другие эффективные методики психотерапии помогают в работе с дисфункциональными стереотипами мышления пациента, стабилизируют эмоциональный фон, корректируют социально-адаптивные навыки, способствуют поднятию самооценки.
После проведения терапии в условиях стационара необходимо продолжительное амбулаторное наблюдение и продолжение поддерживающей терапии с ориентацией на активный, полноценный образ жизни (продолжение учебы, работы, восстановление существующих и установление новых социальных контактов).
Нервная анорексия – серьёзное, но вполне поддающееся лечению заболевание. Самое главное – своевременное обращение к квалифицированным специалистам. В клинике REHAB NOW работают опытные психиатры и психотерапевты, способные справиться с проблемой расстройства пищевого поведения на любой стадии заболевания.
Игорь Голубенцев
Врач-психиатр, психотерапевт
Лечение — анорексия — NHS
Лечение анорексии обычно включает комбинацию разговорной терапии и контролируемого набора веса.
Важно начать лечение как можно раньше, чтобы снизить риск серьезных осложнений, особенно если вы уже сильно похудели.
Лечение анорексии немного отличается для взрослых и детей младше 18 лет.
Лечение для взрослых
Для лечения анорексии существует ряд различных методов лечения разговором.Цель этих процедур — помочь вам понять причины ваших проблем с питанием и чувствовать себя более комфортно с едой, чтобы вы могли начать есть больше и достичь здорового веса.
Вам могут предложить любой из следующих видов разговорной терапии. Если вы чувствуете, что один из них вам не подходит или не помогает, вы можете поговорить со своими врачами о том, чтобы попробовать другой вид терапии.
Когнитивно-поведенческая терапия (КПТ)
Если вам предлагается КПТ, она обычно включает еженедельные сеансы продолжительностью до 40 недель (от 9 до 10 месяцев) и 2 сеанса в неделю в течение первых 2–3 недель.
КПТ включает беседу с терапевтом, который вместе с вами составит индивидуальный план лечения.
Они помогут вам:
- справиться со своими чувствами
- понять питание и последствия голодания
- сделать выбор здоровой пищи
Они попросят вас практиковать эти техники самостоятельно, измерить ваш прогресс и покажет вам, как справляться со сложными чувствами и ситуациями, чтобы вы придерживались новых привычек в еде.
Maudsley Лечение нервной анорексии для взрослых (MANTRA)
MANTRA включает беседу с терапевтом, чтобы понять, что вызывает ваше расстройство пищевого поведения.Он фокусируется на том, что для вас важно, и помогает вам изменить свое поведение, когда вы будете готовы.
Вы можете привлечь свою семью или опекунов, если считаете, что это будет полезно.
Вам должно быть предложено 20 сеансов. Первые 10 должны выходить еженедельно, а следующие 10 — по вашему усмотрению.
Специализированное поддерживающее клиническое ведение (SSCM)
SSCM включает беседу с терапевтом, который поможет вам понять, что вызывает ваше расстройство пищевого поведения. Вы узнаете о питании и о том, как ваши привычки в еде вызывают симптомы.
Вы узнаете о питании и о том, как ваши привычки в еде вызывают симптомы.
Вам должно быть предложено 20 или более занятий в неделю. Ваш терапевт установит вам целевой вес и в течение 20 недель поможет вам его достичь.
Фокальная психодинамическая терапия
Фокусная психодинамическая терапия обычно предлагается, если вы не чувствуете, что какой-либо из вышеперечисленных методов лечения вам подходит или если они не работают.
Фокусная психодинамическая терапия должна включать в себя попытку понять, как ваши пищевые привычки связаны с тем, что вы думаете, и с тем, как вы относитесь к себе и другим людям в своей жизни.
Вам следует предлагать еженедельные сеансы продолжительностью до 40 недель (от 9 до 10 месяцев).
Советы по диете
Во время лечения вам, вероятно, дадут советы по здоровому питанию и диете. Однако сам по себе этот совет не поможет вам избавиться от анорексии, поэтому вам понадобится разговорная терапия, а также советы по питанию.
Ваши врачи, вероятно, также посоветуют вам принимать витаминные и минеральные добавки, чтобы вы получали все питательные вещества, необходимые для здоровья.
Лечение детей и молодежи
Детям и молодым людям обычно предлагается семейная терапия.Вам также могут предложить КПТ или психотерапию, ориентированную на подростков. КПТ будет очень похожа на КПТ, предлагаемую взрослым.
Семейная терапия
Семейная терапия подразумевает, что вы и ваша семья разговариваете с терапевтом, исследуя, как анорексия повлияла на вас и как ваша семья может помочь вам поправиться.
Ваш терапевт также поможет вам найти способы справиться с трудными чувствами и ситуациями, чтобы не дать вам снова вернуться к нездоровым пищевым привычкам после окончания терапии.
Вы можете проводить сеансы вместе с семьей или самостоятельно с терапевтом. Семейная терапия иногда предлагается в группе с другими семьями.
Обычно вам предлагают от 18 до 20 сеансов в год, и ваш терапевт будет регулярно проверять, подходит ли вам график.
Психотерапия, ориентированная на подростков
Психотерапия, ориентированная на подростков, обычно включает до 40 сеансов и обычно длится от 12 до 18 месяцев. Вначале вы будете чаще проводить сеансы, чтобы оказать вам больше поддержки.
Терапевт поможет вам:
- справиться с вашими страхами по поводу набора веса
- понять, что вам нужно делать, чтобы быть здоровым
- понять эффект недоедания
- понять, что вызывает анорексию и как ее остановить
Вы можете пройти терапию в одиночку или с семьей.
Рекомендации по диете
Если у вас анорексия, возможно, вы не получаете все витамины и энергию, необходимые вашему организму для правильного роста и развития, что особенно важно по мере достижения вами половой зрелости.
Во время лечения ваш врач посоветует вам, какие продукты лучше всего есть, чтобы оставаться здоровым. Они, вероятно, также посоветуют вам принимать витаминные и минеральные добавки.
Они также обсудят с вашими родителями или опекунами вашу диету, чтобы они могли поддержать вас дома.
Здоровье костей
Анорексия может ослабить ваши кости, что может повысить вероятность развития состояния, называемого остеопорозом. Это более вероятно, если ваш вес был низким в течение года или более у детей и молодежи или 2 года и более у взрослых.
По этой причине врачи могут посоветовать вам пройти сканирование плотности костей, чтобы проверить состояние ваших костей.
Девочки и женщины больше подвержены риску ослабления костей, чем мужчины, поэтому врач может прописать вам лекарство, которое защитит ваши кости от остеопороза.
Медицина
Не следует предлагать антидепрессанты в качестве единственного средства лечения анорексии. Но вам могут предложить антидепрессант, такой как флуоксетин (прозак), в сочетании с терапией, чтобы помочь вам справиться с другими состояниями, такими как:
Но вам могут предложить антидепрессант, такой как флуоксетин (прозак), в сочетании с терапией, чтобы помочь вам справиться с другими состояниями, такими как:
Антидепрессанты очень редко назначают детям или молодым людям до 18 лет.
Где будет проходить лечение
Большинство людей с анорексией смогут оставаться дома во время лечения. Обычно вам назначат встречу в вашей клинике, а затем вы сможете пойти домой.
Однако вы можете быть госпитализированы, если у вас есть серьезные осложнения со здоровьем. Например, если:
- у вас очень низкий вес, но вы все еще худеете
- вы очень больны и ваша жизнь находится под угрозой
- вы моложе 18 лет и ваши врачи считают, что у вас недостаточно поддержки дома
- докторов беспокоит, что вы можете причинить себе вред или рискуете совершить самоубийство.
Ваши врачи будут внимательно следить за вашим весом и здоровьем, если за вами будут лечить в больнице.Они помогут вам постепенно набрать здоровый вес и либо начать, либо продолжить терапию.
Как только они будут довольны вашим весом, а также вашим физическим и психическим здоровьем, вы сможете вернуться домой.
Принудительное лечение
Иногда человек, страдающий анорексией, может отказаться от лечения, даже если он серьезно болен и его жизнь находится в опасности.
В этих случаях врачи могут в качестве крайней меры принять решение о госпитализации пациента для принудительного лечения в соответствии с Законом о психическом здоровье.Иногда это называют «секционированием» или «секционированием».
Проверки
Важно, чтобы вы получали постоянную поддержку после завершения лечения.
Не реже одного раза в год вы должны проверять свой вес, а также свое психическое и физическое здоровье. Обычно это делает ваш терапевт, но может и специалист по расстройствам пищевого поведения.
Дополнительная поддержка
Есть много организаций, которые поддерживают людей с анорексией и их семьи, в том числе:
Присоединение к группе самопомощи, такой как онлайн-группа поддержки Beat для людей с анорексией, также может быть полезным.
Лечение и выздоровление от расстройства пищевого поведения
расстройство пищевого поведения
Готовы начать выздоровление от анорексии, булимии или другого пищевого расстройства? Эти советы помогут вам начать выздоровление и развить настоящую уверенность в себе.
Как мне начать выздоровление от расстройства пищевого поведения?
Внутренние голоса анорексии и булимии шепчут, что вы никогда не будете счастливы, пока не похудеете, что ваша ценность измеряется тем, как вы выглядите. Но правда в том, что счастье и чувство собственного достоинства приходят от любви к себе таким, какой вы есть на самом деле, а это возможно только с выздоровлением.
Путь к выздоровлению от расстройства пищевого поведения начинается с признания того, что у вас есть проблема. Это признание может быть трудным, особенно если вы все еще цепляетесь за веру — даже в глубине души, — что потеря веса — ключ к вашему счастью, уверенности и успеху. Даже когда вы наконец понимаете, что это неправда, от старых привычек все еще трудно избавиться.
Хорошая новость в том, что от привычного поведения тоже можно отучиться. Подобно тому, как у любого человека может развиться расстройство пищевого поведения, любой может поправиться.Однако преодоление пищевого расстройства — это нечто большее, чем отказ от нездорового пищевого поведения. Это также касается изучения новых способов справиться с эмоциональной болью и повторного открытия того, кем вы являетесь, помимо привычек в еде, веса и образа тела.
Истинное выздоровление от расстройства пищевого поведения предполагает научиться:
- Слушать свои чувства.
- Слушайте свое тело.

- Примите себя.
- Любите себя.
Может показаться, что с этим сложно справиться, но помните, что вы не одиноки.Помощь уже есть, и выздоровление в пределах досягаемости При правильной поддержке и руководстве вы сможете освободиться от деструктивного поведения вашего расстройства пищевого поведения, восстановить свое здоровье и снова обрести радость в жизни.
Обратитесь за поддержкой
После того, как вы решили внести изменения, открытие проблемы — важный шаг на пути к выздоровлению. Обращаться за помощью при расстройстве пищевого поведения может быть страшно или неловко, поэтому важно выбрать человека, который поддержит вас и искренне выслушает вас, не осуждая и не отвергая вас.Это может быть близкий друг или член семьи, молодежный лидер, учитель или школьный консультант, которому вы доверяете. Или вам может быть удобнее довериться терапевту или врачу.
Выберите подходящее время и место. Не существует жестких правил, как рассказывать кому-либо о своем расстройстве пищевого поведения. Но будьте внимательны при выборе подходящего времени и места — в идеале, в уединенном месте, где вас не будут спешить или прерывать.
Начало разговора. Это может быть самое сложное.Один из способов начать — просто сказать: «Мне нужно сказать вам кое-что важное. Мне сложно об этом говорить, поэтому это будет много значить, если вы проявите терпение и выслушаете меня ». Оттуда вы можете поговорить о том, когда началось ваше расстройство пищевого поведения, о чувствах, мыслях и поведении, связанных с этим, и о том, как расстройство повлияло на вас.
Будьте терпеливы. У вашего друга или члена семьи будет собственная эмоциональная реакция на информацию о вашем расстройстве пищевого поведения. Они могут чувствовать себя шокированными, беспомощными, сбитыми с толку, грустными или даже злыми.Они могут не знать, как ответить или помочь вам. Дайте им время переварить то, что вы им говорите. Также важно рассказать им о своем расстройстве пищевого поведения.
Определите, как этот человек может вам лучше всего поддержать. Например, вы можете захотеть, чтобы они помогли вам найти лечение, сопровождали вас к врачу, регулярно проверяли, как вы себя чувствуете, или находили какой-либо другой способ поддержать ваше выздоровление (без обращения в продовольственную полицию) .
Группы поддержки расстройств пищевого поведения
Хотя семья и друзья могут оказать огромную помощь в оказании поддержки, вы также можете присоединиться к группе поддержки расстройств пищевого поведения.Они обеспечивают безопасную среду, в которой вы можете свободно говорить о своем расстройстве пищевого поведения и получать советы и поддержку от людей, которые знают, через что вы проходите.
Есть много типов групп поддержки расстройств пищевого поведения. Некоторые из них возглавляются профессиональными терапевтами, а другие — обученными добровольцами или людьми, вылечившимися от расстройства пищевого поведения. Вы можете найти онлайн-группы поддержки анорексии и булимии, чаты и форумы. Это может быть особенно полезно, если вы не готовы обращаться за личной помощью или у вас нет группы поддержки в вашем районе.
Для помощи в поиске группы поддержки при расстройствах пищевого поведения:
- Обратитесь к своему врачу или терапевту за направлением.
- Позвоните в местные больницы и университеты.
- Позвоните в местные центры и клиники по лечению расстройств пищевого поведения.
- Посетите консультационный центр вашей школы.
- Позвоните по горячей линии, указанной в разделе «Дополнительная справка» ниже.
Лечение расстройства пищевого поведения
Несмотря на то, что существует множество различных вариантов лечения для тех, кто борется с расстройствами пищевого поведения, важно найти лечение или комбинацию методов лечения, которые лучше всего подходят для вас.
Эффективное лечение должно касаться не только ваших симптомов и деструктивных пищевых привычек. Он также должен устранять коренные причины проблемы — эмоциональные триггеры, которые приводят к нарушению питания и вашим трудностям справляться со стрессом, тревогой, страхом, грустью или другими неприятными эмоциями.
Шаг 1. Соберите свою терапевтическую команду
Поскольку расстройства пищевого поведения имеют серьезные эмоциональные, медицинские и пищевые последствия, важно иметь команду профессионалов, способных решить все аспекты вашей проблемы.В процессе поиска сосредоточьтесь на том, чтобы найти то, что вам подходит — профессионалов, которые помогут вам чувствовать себя комфортно, приемлемо и безопасно.
Чтобы найти специалиста по лечению расстройства пищевого поведения в вашем районе:
- Обратитесь к своему лечащему врачу за направлением.
- Проконсультируйтесь с местными больницами или медицинскими центрами.
- Спросите своего школьного психолога или медсестру.
- Позвоните по горячей линии, указанной в разделе «Дополнительная справка» ниже.
Шаг 2. Решайте проблемы со здоровьем
Расстройства пищевого поведения могут быть смертельными, и не только в том случае, если у вас очень низкий вес.Ваше здоровье может быть в опасности, даже если вы лишь изредка голодаете, переедаете или чиститесь, поэтому важно пройти полное медицинское обследование. Если оценка выявляет проблемы со здоровьем, они должны иметь приоритет. Нет ничего важнее вашего благополучия. Если вы страдаете от опасной для жизни проблемы, вам может потребоваться госпитализация, чтобы обезопасить себя.
Шаг 3: Составьте долгосрочный план лечения
Когда ваши проблемы со здоровьем будут взяты под контроль, вы и ваша лечащая бригада сможете работать над долгосрочным планом выздоровления.Ваш план лечения может включать:
Индивидуальная или групповая терапия. Терапия может помочь вам изучить проблемы, лежащие в основе вашего расстройства пищевого поведения, повысить вашу самооценку и научиться здоровым способам реагирования на стресс и эмоциональную боль. У разных терапевтов разные методы, поэтому важно обсудить с ними свои цели в работе по выздоровлению.
Семейная терапия. Семейная терапия может помочь вам и членам вашей семьи изучить, как расстройство пищевого поведения влияет на ваши отношения и как различные семейные факторы могут способствовать возникновению проблемы или препятствовать выздоровлению.Вместе вы будете работать над улучшением общения, уважения и поддержки.
Консультации по питанию. Цель диетолога или диетолога — помочь вам включить здоровое питание в вашу повседневную жизнь. Диетолог не может изменить ваши привычки в одночасье, но со временем вы можете научиться развивать более здоровые отношения с едой.
Медицинское наблюдение. Часто лечение включает регулярное наблюдение врача, чтобы убедиться, что вашему здоровью ничего не угрожает.Это может включать регулярные взвешивания, анализы крови и другие проверки здоровья.
Стационарное лечение. В редких случаях вам может потребоваться больше поддержки, чем может быть оказано в амбулаторных условиях. Программы стационарного лечения предлагают круглосуточный уход и наблюдение, чтобы вы вернулись в нужное русло. Цель состоит в том, чтобы у вас было достаточно стабильного состояния, чтобы продолжать лечение дома.
Шаг 4. Изучите стратегии самопомощи
Хотя обращение за профессиональной помощью очень важно, не стоит недооценивать свою роль в выздоровлении.Чем больше вы будете мотивированы понять, почему у вас развилось расстройство пищевого поведения, и научитесь более здоровым навыкам справляться с ситуацией, тем быстрее вы увидите изменения и выздоровление. Следующие советы могут помочь:
Совет самопомощи 1. Изучите более здоровые способы справиться с эмоциональной болью
Может показаться, что расстройства пищевого поведения связаны с едой — в конце концов, ваши правила и страхи по поводу диеты и веса взяли верх над вами. жизнь. Но проблема не в еде. Беспорядочное питание — это механизм преодоления стресса или других неприятных эмоций.Например, вы можете отказываться от еды, чтобы чувствовать контроль, переедать, чтобы успокоиться, или отказываться от еды, чтобы наказать себя. Но какие бы потребности ни удовлетворяли в вашей жизни ваше расстройство пищевого поведения, вы можете научиться более здоровым способам справляться с негативными эмоциями и справляться с жизненными проблемами.
Первый шаг — выяснить, что на самом деле происходит внутри. Вы чем-то расстроены? В депрессии? Подчеркнутый? Одинокий? Есть ли сильное чувство, которого вы пытаетесь избежать? Вы едите, чтобы успокоиться, успокоиться или избавиться от скуки? Определив эмоции, которые вы испытываете, вы можете выбрать позитивную альтернативу голоданию или набуханию себя.
Вот несколько советов, которые помогут вам начать:
- Позвоните другу
- Слушайте музыку
- Поиграйте с домашним животным
- Почитайте хорошую книгу
- Прогуляйтесь
- Напишите в журнал
- Сходи в кино
- Выберись на природу
- Сыграй в любимую игру
- Сделай что-нибудь полезное для кого-то
| Как справиться с анорексией и булимией: эмоциональные запреты |
| Делай… |
|
| Не… |
|
| Адаптировано из: The Food and Feelings Workbook , Karin R. Koeing, Gurze Books |
Совет 2. Развивайте сбалансированные отношения с едой
Хотя еда сама по себе не проблема, установление более здоровых отношений с ним необходимо для вашего выздоровления. Большинство людей с расстройствами пищевого поведения борются с проблемами контроля, когда дело доходит до еды, часто колеблясь между строгими правилами и хаосом.Цель — найти баланс.
Откажитесь от жестких правил питания. Строгие правила в отношении еды и приема пищи являются топливом для расстройств пищевого поведения, поэтому важно заменить их более здоровыми. Например, если у вас есть правило, запрещающее все десерты, измените его на менее жесткое правило, например: «Я не буду есть десерт каждый день». Вы не наберете вес, если будете время от времени есть мороженое или печенье.
Не сидите на диете. Чем больше вы ограничиваете еду, тем больше вероятность того, что вы будете поглощены ею или даже будете ею одержимы.Поэтому вместо того, чтобы сосредотачиваться на том, что вам «не следует» есть, сосредоточьтесь на питательной пище, которая зарядит вас энергией и сделает ваше тело сильным. Думайте о еде как о топливе для вашего тела. Ваше тело знает, когда резервуар низкий, поэтому прислушивайтесь к нему. Ешьте, когда вы действительно голодны, а когда наелитесь, остановитесь.
Придерживайтесь регулярного графика приема пищи. Вы можете пропускать приемы пищи или голодать в течение длительного времени. Но когда вы морите себя голодом, еда становится всем, о чем вы думаете. Чтобы избежать этой озабоченности, старайтесь есть каждые три часа.Планируйте еду и закуски заранее и не пропускайте их!
Научитесь слушать свое тело. Если у вас расстройство пищевого поведения, вы научились игнорировать сигналы своего тела о голоде и сытости. Вы можете даже не узнать их больше. Цель состоит в том, чтобы восстановить связь с этими внутренними сигналами, чтобы вы могли есть, руководствуясь своими физиологическими потребностями, а не эмоциями.
Совет 3. Научитесь принимать и любить себя таким, какой вы есть.
Когда вы основываете свою самооценку только на внешнем виде, вы игнорируете все остальные качества, достижения и способности, которые делают вас красивой.Подумайте о своих друзьях и членах семьи. Любят ли они вас за то, как вы выглядите, или за то, кто вы есть? Скорее всего, ваша внешность занимает низкое место в списке того, что им нравится в вас, и вы, вероятно, относитесь к ним так же. Так почему же он возглавляет ваш собственный список?
Придание слишком большого значения тому, как вы выглядите, ведет к заниженной самооценке и неуверенности. Но вы можете научиться видеть себя позитивным, уравновешенным образом:
Составьте список своих положительных качеств. Подумайте обо всем, что вам нравится в себе.Ты умный? Добрый? Творческий? Верный? Забавный? Что бы другие назвали вашими хорошими качествами? Включите свои таланты, навыки и достижения. Также подумайте об отрицательных качествах, которых у нет .
Остановить проверку кузова. Пощипывание для полноты, постоянное взвешивание или примерка слишком маленькой одежды только усиливает негативное представление о себе и дает искаженное представление о том, как вы на самом деле выглядите. Все мы очень плохо обнаруживаем визуальные изменения в себе. Ваша цель прямо сейчас — научиться принимать себя — и это не должно зависеть от числа на шкале или воспринимаемого недостатка, который, по вашему мнению, вы видите в зеркале.
Избегайте «жирных разговоров». Многие из нас принимают участие в этом, даже не замечая этого. Возможно, мы самоуничижительно шутим о своей внешности, критикуем знаменитость за то, что она набрала несколько фунтов, или, приветствуя друзей, мы сосредотачиваемся на том, как они выглядят — например, на их новой одежде или новом телосложении. Но сосредоточение внимания на внешности — своей или чужой — приводит только к чувству неудовлетворенности телом. Вместо того, чтобы говорить другим: «Вы отлично выглядите!» попробуйте сосредоточиться на чем-то другом, кроме внешнего вида, например, «Ты выглядишь очень счастливым!» И не проводите время с людьми, которые намерены судить других по внешности.
Бросьте вызов негативному внутреннему диалогу. У всех нас время от времени возникают негативные мысли о своей внешности. Важно не основывать свою самооценку на этих мыслях. Вместо этого, когда вы поймаете себя на самокритике или пессимизме, остановитесь и бросьте вызов негативным мыслям. Спросите себя, какие доказательства у вас есть в поддержку этой идеи. Какие есть доказательства против этого? Просто потому, что вы во что-то верите, не значит, что это правда.
Советы по улучшению образа тела
Одевайтесь для себя, а не для других. Вы должны чувствовать себя хорошо в своей одежде. Выбирайте одежду, которая выражает вашу индивидуальность и заставляет вас чувствовать себя комфортно и уверенно.
Перестаньте сравнивать себя с другими. Даже люди без расстройства пищевого поведения испытывают чувство тревоги и неполноценности, когда сравнивают себя с другими в социальных сетях. Люди преувеличивают положительные стороны своей жизни в Facebook, Instagram и т. Д., Игнорируя свои недостатки, а также сомнения и разочарования, которые мы все испытываем.При необходимости отдохните от социальных сетей и выбросьте журналы мод. Даже когда вы понимаете, что изображения — чистая фантазия, полученная в результате фотошопа, они все равно могут вызвать чувство незащищенности. Держитесь подальше, пока не убедитесь, что они не подорвут ваше принятие себя.
Побалуйте свое тело. Вместо того, чтобы относиться к своему телу как к врагу, смотрите на него как на нечто драгоценное. Побалуйте себя массажем, маникюром, уходом за лицом, ванной при свечах или ароматным лосьоном или парфюмом, которые сделают вас счастливыми.
Оставайтесь активными. Хотя важно не переусердствовать с упражнениями, оставаться активным полезно как для психического, так и для физического благополучия. Ключ состоит в том, чтобы различать компульсивные упражнения (которые основаны на правилах, ориентированы на вес и жесткие) и здоровые упражнения, которые не требуют правил, веселые и гибкие. Сосредоточьтесь на занятиях, которые вам нравятся, и выполняйте их, потому что они улучшают ваше настроение, а не потому, что они могут изменить вашу внешность. Активный отдых на свежем воздухе может быть особенно полезен для улучшения вашего самочувствия.
Совет 4. Избегайте рецидивов
Работа по выздоровлению от расстройства пищевого поведения не заканчивается, когда вы приобретаете более здоровые привычки. Важно предпринять шаги для поддержания вашего прогресса и предотвращения рецидивов.
Разработайте прочную опорную систему. Окружите себя людьми, которые поддерживают вас и хотят видеть вас здоровыми и счастливыми. Избегайте людей, которые истощают вашу энергию, поощряют расстройство пищевого поведения или заставляют вас плохо относиться к себе.
Определите свои «триггеры». С большей вероятностью вы вернетесь к своему старому деструктивному поведению во время каникул, экзаменационной недели или сезона купальных костюмов? Или трудности на работе или в ваших отношениях могут спровоцировать ваши беспорядочные пищевые привычки? Знайте свои ранние предупреждающие признаки и составьте план действий с ними, например, чаще посещайте терапию или просите дополнительной поддержки у семьи и друзей.
Избегайте сайтов про-ана и промиа. Не посещайте веб-сайты, пропагандирующие или прославляющие анорексию и булимию.Этими сайтами управляют люди, которым нужны оправдания, чтобы продолжить свой разрушительный путь. «Поддержка», которую они предлагают, опасна и только помешает вашему выздоровлению.
Ведите дневник. Ведение дневника поможет вам отслеживать свои мысли, эмоции и поведение. Если вы заметили, что снова попадаете в негативные стереотипы, немедленно примите меры.
Придерживайтесь своего плана лечения расстройства пищевого поведения. Не пренебрегайте терапией или другими компонентами лечения, даже если вам становится лучше.Следуйте рекомендациям вашей лечебной бригады.
Наполните свою жизнь позитивными занятиями. Найдите время для занятий, которые приносят вам радость и удовлетворение. Попробуйте то, чем вы всегда хотели заниматься, развивайте новый навык, найдите увлекательное хобби или станьте волонтером в своем сообществе. Чем больше наград ваша жизнь, тем меньше у вас будет желания сосредоточиться на еде и весе.
Если вы ошиблись, не ругайте себя. Восстановление — это процесс, и он часто включает в себя неудачи.Не позволяйте чувству вины или стыда мешать вашему выздоровлению, но подумайте, как вы справитесь с такой же ситуацией в следующий раз. Помните: один короткий промах не обязательно превратится в полноценный рецидив.
Авторы: Мелинда Смит, M.A., Лоуренс Робинсон, и Жанна Сигал, доктор философии.
Каковы проблемы лечения нервной анорексии в подростковом возрасте?
Воспитание детей в современную эпоху означает, что родители будут сталкиваться с рядом различных препятствий, когда их дети станут старше.Там, где когда-то семьи, возможно, занимались приучением к горшку и обучением чтению, по мере того, как дети становятся подростками, проблемы могут стать намного более серьезными. Фактически, как мальчики, так и девочки очень часто заболевают каким-либо типом расстройства пищевого поведения в подростковом возрасте. Нервная анорексия является третьим по распространенности хроническим заболеванием среди подростков, и статистика показывает, что 80 процентов тринадцатилетних девочек уже начали соблюдать диету. Хотя излечение нервной анорексии возможно благодаря раннему вмешательству и специализированному лечению , родители могут быстро обнаружить, что поиск подходящего центра лечения нервной анорексии — это только начало пути к выздоровлению.
Решение проблем лечения нервной анорексии Что такое нервная анорексия?Это распространенное расстройство пищевого поведения, часто называемое анорексией, может быть опасным для жизни, если его не лечить. Нервная анорексия характеризуется циклом голодания и чрезмерной потерей веса. В случаях анорексии в подростковом возрасте подростки обычно начинают ограничивать количество еды, которую они едят, из-за страха набрать вес.В тяжелых случаях нервной анорексии люди могут столкнуться с рядом различных осложнений, таких как сердечные заболевания и инсульт. Сильная потеря веса, связанная с заболеванием, может даже привести к смерти. Люди с этим типом расстройства пищевого поведения часто имеют форму дисморфии тела, при которой они не считают себя худыми, даже если их масса тела опасно ниже рекомендованной для их возраста и роста массы тела.
Кто подвержен риску развития нервной анорексии?Расстройство нервной анорексии может поражать людей любого возраста, пола, расы и этнической принадлежности.Историки обнаружили задокументированные случаи нервной анорексии, которые насчитывают тысячи лет истории человечества. Нервная анорексия гораздо чаще встречается у женщин, чем у мужчин, и только около десяти процентов людей, у которых диагностировано расстройство, идентифицируются как мужчины. Хотя многое о развитии расстройств пищевого поведения, таких как нервная анорексия, все еще неизвестно, исследования показывают, что люди с этим типом психического расстройства часто являются отличниками, хорошо успевают в школе или на работе. В некоторых случаях подростки, у которых развивается нервная анорексия, могут рассматриваться как перфекционисты с навязчивыми, депрессивными и / или тревожными симптомами.
Почему у подростков возникают расстройства пищевого поведения, такие как нервная анорексия?Как упоминалось ранее, еще многое неизвестно о том, как развиваются расстройства пищевого поведения. Большинство экспертов сходятся во мнении, что существует ряд различных факторов, которые могут повысить предрасположенность человека к развитию нервной анорексии. Исследования показывают, что сочетание стереотипов мышления, личностных качеств и эмоций может повлиять на тех, кто заболевает этим заболеванием. Кроме того, считается, что здесь могут играть роль как экологические, так и биологические факторы.
Анорексия в подростковом возрасте часто развивается как механизм преодоления, который позволяет подросткам обрести чувство контроля, когда другие области их жизни могут стать стрессовыми или подавляющими. Также часто возникают чувства низкой самооценки, беспокойства, гнева, одиночества и неполноценности, которые способствуют развитию расстройств пищевого поведения, таких как нервная анорексия. Люди с анорексией могут столкнуться с проблемами в личных отношениях, издевательствами и давлением со стороны сверстников или близких, чтобы они поддерживали определенный стандарт красоты.
Гормональные изменения, которые приводят к физическим изменениям в организме, также могут способствовать развитию расстройств пищевого поведения. Поскольку гормоны влияют на все, от того, как разум и тело контролируют настроение, мышление, память и аппетит, логично, что начало полового созревания может усугубить расстройство поведения, связанное с едой и массой тела. Кроме того, некоторые исследования показали, что наследственная связь может повышать вероятность возникновения нервной анорексии у одних людей, чем у других.
Статистика нервной анорексииНациональная ассоциация расстройств пищевого поведения за годы собрала множество данных из исследований, проведенных в США, Великобритании и по всей Европе, в надежде получить лучшее представление о нервной анорексии.Ниже родители могут прочитать некоторые из наиболее важных на данный момент сведений из этих исследований:
- После астмы и диабета 1 типа нервная анорексия является наиболее распространенным хроническим заболеванием, поражающим сегодня молодых людей
- Подростки и молодые люди в возрасте от 15 до 24 лет с нервной анорексией имеют повышенный риск смерти в десять раз выше, чем их сверстники
- Симптомы распространенных расстройств пищевого поведения, таких как нервная анорексия, проявляются раньше как у мальчиков, так и у девочек
- Пятьдесят процентов девочек в возрасте от 13 до 15 лет считают, что у них избыточный вес
- Лишь один из десяти человек с расстройством пищевого поведения получает лечение
- Примерно 20 процентов людей с нервной анорексией, которые не обращаются за лечением, умрут от связанных со здоровьем осложнений
- Мальчики и мужчины составляют примерно 25 процентов людей, страдающих нервной анорексией и имеющих повышенный риск смерти от этого состояния.Это основано на диагнозе, поставленном намного позже в жизни, поскольку многие люди считают, что у мужчин нет расстройств пищевого поведения
Прежде чем родители обратятся к своим подросткам по поводу лечения нервной анорексии, они должны поискать некоторые общие признаки того, что у их ребенка могло развиться расстройство. Некоторые из наиболее распространенных симптомов расстройства нервной анорексии включают:
Физические симптомы- Головокружение, обморок и мышечная слабость
- Проблемы со сном
- Трудности с концентрацией внимания
- Желудочно-кишечные расстройства, такие как спазмы желудка, кислотный рефлюкс и запоры
- Нерегулярные или отсутствующие периоды в целом
- Истончение волос, сухая кожа и ломкие ногти
- Стоматологические проблемы, включая кариес, чувствительность зубов и эрозию эмали
- Резкое похудание
- Забота о еде, весе, подсчете калорий, соблюдении диеты и отказе от определенных групп продуктов
- Избегать обедов или ситуаций, связанных с едой, таких как семейные собрания, школьные мероприятия и т. Д.
- Приготовление пищи для других без еды
- Изоляция от друзей и семьи или отказ от занятий, которыми когда-то занимались
- Поддержание жесткого режима упражнений, который можно рассматривать как чрезмерный, в попытке сжечь больше калорий
- Разработка ритуалов вокруг еды и приема пищи; Люди с нервной анорексией могут переставлять пищу на тарелке, чрезмерно пережевывать каждый кусочек пищи или есть продукты только в определенных порядке
- Многослойное одевание, чтобы согреться или скрыть резкие изменения веса и формы тела
Исследования также показывают, что многие подростки, у которых развивается нервная анорексия, имеют сильную потребность в контроле и могут быть чрезмерно эмоциональными.Разговор с детьми о депрессии и тревоге может быть одним из способов открыть линии общения в надежде побудить их рассказать о расстройствах пищевого поведения.
Какие варианты лечения доступны для подростков с нервной анорексией?Родителям рекомендуется искать программы лечения нервной анорексии, учитывающие физические и психологические аспекты состояния. Расстройства пищевого поведения, такие как нервная анорексия, должны лечиться командой профессионалов, в которую входят терапевт и специалисты в области психического здоровья.Часто в центрах лечения анорексии предусмотрены программы выздоровления, которые предоставляют пациентам доступ к непрерывной медицинской помощи, текущим сеансам терапии, консультациям по питанию и, в некоторых случаях, к использованию рецептурных лекарств. Хотя использование некоторых антидепрессантов оказалось полезным при лечении тревожности и депрессии, которые иногда сопровождают нервную анорексию, до сих пор не существует одобренного FDA лекарства, которое лечит это состояние напрямую.
Уровни обслуживанияМногие центры лечения нервной анорексии предоставляют более одного уровня лечения для более полной поддержки пациентов на пути к выздоровлению.Наименее интенсивный уровень доступной помощи — это амбулаторная или дневная программа лечения. Этот тип лечения разработан, чтобы помочь пациентам, которые стабильны с медицинской и психической точек зрения, но могут получить пользу от постоянного консультирования. Этот уровень ухода также часто рекомендуется людям, покидающим стационарное лечение, поскольку они снова интегрируются в свою повседневную жизнь.
Кроме того, большинство центров лечения анорексии предлагают более интенсивную программу лечения в стационаре. Этот тип лечебной программы идеально подходит для подростков, которые могут испытывать как медицинские, так и психологические проблемы, связанные с их расстройством пищевого поведения.Расстройства пищевого поведения, такие как нервная анорексия, могут потребовать медицинского наблюдения до или во время работы пациента над психологическими аспектами состояния. В интернатах подростки могут получить лечение, необходимое для лечения любых медицинских проблем, связанных с расстройством, и найти комфорт в безопасном месте, где они могут исследовать свои мысли и чувства.
Общие методы лечения нервной анорексииПосле того, как будет определен уровень ухода, семей могут ожидать, что узнают много нового о различных доступных методах лечения нервной анорексии.Некоторые из наиболее распространенных вариантов терапии включают:
- Когнитивно-поведенческая терапия или КПТ: Эта процедура фокусируется на мыслях и поведении человека. Пациентов учат распознавать свои мысли и действия и в конечном итоге заменять их более позитивными методами преодоления трудностей.
- Семейная терапия: Этот тип терапии в значительной степени опирается на сильную систему поддержки; Ожидается, что члены семьи будут работать вместе, чтобы поощрять позитивное поведение в семейной системе.После того, как здоровье пациента будет установлено, семейная ячейка будет работать над устранением любых прерывающих компенсаторное поведение или других оставшихся проблем.
- Лекарство: Анорексия в подростковом возрасте часто сопровождается другими психическими расстройствами, включая тревогу и депрессию. Антидепрессанты, такие как прозак, могут быть назначены для облегчения чувства депрессии и снижения риска рецидива после завершения лечения. Хотя эти лекарства чаще всего назначают взрослым с расстройствами пищевого поведения, данные свидетельствуют о том, что они также могут быть полезны при лечении подростков.
Одна из первых проблем, с которыми подростки или родители столкнутся при выздоровлении от нервной анорексии, — это поиск программы лечения, предназначенной для подростков и молодых людей. Подростки впервые сталкиваются со многими жизненными препятствиями, и им может потребоваться усиленная психиатрическая или терапевтическая поддержка. Центры лечения нервной анорексии, которые предлагают как медицинскую, так и психиатрическую помощь, обычно являются лучшим вариантом для подростков и молодых людей.
Раннее вмешательство — еще один важный фактор на пути к выздоровлению. Родители и члены семьи должны без колебаний говорить со своими детьми о расстройствах пищевого поведения, если они подозревают, что что-то не так. Следующим шагом будет поиск ближайших к вам центров лечения анорексии и выполнение рекомендаций клинической и медицинской бригады. Сильная система поддержки жизненно важна на протяжении всего процесса для поддержки выздоровления и предотвращения рецидивов.
Когда лечение завершено, возврат к «нормальному» режиму может быть затруднен.В то время как большинство центров лечения анорексии будут предлагать семьям много помощи и рекомендаций, для пациентов всегда полезно вернуться в школу и к общественной деятельности. Если стрессовые факторы или повседневная деятельность становятся непосильными, подростки могут начать использовать негативное копинг-поведение, которое потенциально может привести к рецидиву. Продолжение консультирования после лечения — отличный способ удержать подростков на правильном пути и дать им понять, что они продолжают получать поддержку.
Лечение расстройства пищевого поведения у подростков в клинике ClementineКогда семьи ищут в Интернете «центры лечения анорексии рядом со мной», они должны искать программу, разработанную для удовлетворения уникальных потребностей маленьких пациентов.В Clementine подростки найдут безопасную, гостеприимную и комфортную домашнюю обстановку, где они смогут начать свой путь к выздоровлению. Родители будут спокойны, зная, что их подростки имеют доступ к высококачественной медицинской и психиатрической помощи за пределами больниц. Благодаря доступным вариантам всесторонней академической и семейной поддержки мы гарантируем, что у пациентов есть инструменты, необходимые для решения проблем, которые могут быть связаны с процессом выздоровления.
Хотите узнать больше о ближайших центрах лечения анорексии? Позвоните 855.900.2221 или свяжитесь с нашим приемным отделением онлайн сегодня для получения дополнительной информации.
Когнитивно-поведенческая терапия при нервной анорексии
Когнитивно-поведенческая терапия при нервной анорексии
Статус: умеренная поддержка исследований для профилактики рецидивов после госпитализации
Статус: спорный в отношении резкого набора веса
Описание
Когнитивно-поведенческая терапия (КПТ) в качестве амбулаторного вмешательства после госпитализации нервной анорексии предназначена для предотвращения рецидива после набора веса пациентом в контексте стационарного лечения.КПТ для резкого увеличения веса предназначена для восстановления веса в амбулаторных условиях. КПТ при нервной анорексии, разработанная для подростков и взрослых с этим расстройством, обычно проводится индивидуально в течение одного года. Первоначально рекомендуются сеансы раз в две недели, в то время как еженедельных занятий достаточно, когда вес стабилизируется. Это лечение явно направлено на достижение и поддержание здорового веса, особенно такого, при котором (для женщин) возможно возобновление менструаций.КПТ при нервной анорексии использует поведенческие стратегии, включая установление регулярного режима приема пищи и систематическое употребление запрещенных продуктов, одновременно обращаясь к когнитивным аспектам расстройства, таким как мотивация к изменениям и нарушение восприятия формы и веса. КПТ при нервной анорексии также подчеркивает изменение схемы и бросает вызов кажущейся неразрывной связи между личной идентичностью и болезнью.
Ключевые ссылки (в обратном хронологическом порядке)
- Халми, К.A., Agras, W.S., Crow, S., Mitchell, J., Wilson, G.T., Bryson, S.W., & Kraemer, H.C. (2005). Предикторы принятия и завершения лечения при нервной анорексии: значение для дизайна будущих исследований. Архив общей психиатрии, 62 (7) , 776-781.
- Пайк, К.М., Уолш, Б.Т., Витоусек, К., Уилсон, Г.Т., и Бауэр, Дж. (2003). Когнитивно-поведенческая терапия в постбольничном лечении нервной анорексии. Американский журнал психиатрии, 160 , 2046-2049.
- McIntosh VVW, Jordan J, Carter F, Luty SE, McKenzie JM, Bulik CM, Frampton CMA, Joyce PR (2005), Три психотерапевтических метода нервной анорексии: рандомизированное контролируемое испытание. Am J Psychiatry 162 : 741-747
- Walsh BT, Kaplan AS, Attia E, Olmstead M, Parides M, Carter JC, Pike KM, Devlin MJ, Woodside B, Roberto CA, Rockert W (2006), Флуоксетин после восстановления веса при нервной анорексии: рандомизированное контролируемое исследование. JAMA 295: 2605-2612
Клинические ресурсы
- Пайк, К.М., Девлин М.Дж., Лоеб К.Л. (2004). Когнитивно-поведенческая терапия в лечении нервной анорексии, нервной булимии и компульсивного переедания. В J.K. Thompson (Ed.), Справочник по расстройствам пищевого поведения и ожирению , (стр. 130–162). Нью-Джерси: Джон Вили и сыновья.
- Гарнер, Д.М., Витоусек, К.М., и Пайк, К.М. (1997). Когнитивно-поведенческая терапия нервной анорексии. В D.M. Гарнер и П. Гарфинкель (ред.), Справочник по лечению расстройств пищевого поведения (2-е изд.), (стр. 94-144). Нью-Йорк: Гилфорд Пресс.
Возможности обучения
- Кристофер Г. Фэйрберн, DM, FRCPsych (Оксфордский университет), [email protected]
- Кэтлин М. Пайк, доктор философии (Колумбийский университет), [email protected]
- Келли Витаусек, доктор философии (Гавайский университет) (только исследования)
- Г. Теренс Уилсон, доктор философии (Университет Рутгерса) (только исследования)
Лучшие центры лечения расстройства пищевого поведения во всех 50 штатах
Чтобы помочь вам или вашему близкому упростить процесс поиска центров лечения расстройства пищевого поведения, надежда на расстройство пищевого поведения тщательно изучила программы лечения расстройства пищевого поведения по всей стране и структурировала их в организованный каталог.Этот ресурс может помочь вам сориентироваться в различных вариантах лечения. Мы понимаем важность работы с комплексной аккредитованной программой лечения расстройств пищевого поведения для облегчения выздоровления.
Объявление
Объявление
Объявление
Объявление
Посетите нашу страницу «Избранные центры лечения расстройств пищевого поведения».
Узнайте больше о международных ресурсах и информации по лечению расстройств пищевого поведения.
Что такое центры лечения расстройств пищевого поведения?
Чикагский университет по лечению расстройств пищевого поведения. Автор публикации: Медицинский университет Чикаго
Если вы или ваш близкий страдаете анорексией, булимией или другим расстройством пищевого поведения, и амбулаторных сеансов недостаточно, следующий уровень лечения — это лечебные центры. Из-за серьезности природы расстройств пищевого поведения, сложности их лечения и часто сопутствующих расстройств выбор правильного центра по лечению расстройств пищевого поведения является важнейшим шагом в успешном выздоровлении и содействии общему выздоровлению.
Решение обратиться за помощью в центр лечения расстройств пищевого поведения может быть непростым. Вы можете испытывать опасения или опасения по поводу начала этой фазы своего выздоровления, но будьте воодушевлены тем, что вы приняли наилучшее возможное решение для своей жизни и благополучия.
Центры лечения расстройства пищевого поведения предназначены для уменьшения симптомов расстройства пищевого поведения, устранения его первопричин, облегчения просвещения по вопросам образа тела, здоровых физических упражнений, питания, семейной динамики и предотвращения рецидивов.
Центры лечения расстройств пищевого поведения могут предлагать несколько видов лечения, но шансы на полное выздоровление выше у мужчин и женщин, которые проходят лечение по программе лечения расстройства пищевого поведения в стационаре или на дому. На этом уровне лечения предлагаются различные методы лечения под эгидой сплоченной терапевтической группы, в которую входят врачи, психиатры, психологи, диетологи и любые другие специалисты, которые будут полезны для выздоровления пациента.
Если вы записались в программу лечения в стационаре, вы можете рассчитывать на следующее, которое обычно включается в этот уровень ухода:
- Непрерывный уход 24 часа в сутки в учреждении с проживанием
- Структурированные программы в течение дня которые предлагают физическое и психологическое исцеление
- Участие в самых разных группах, которые включают навыки совладания, осознание тела, психотерапию и психообразование, а также питание.
- Планирование реабилитации и профилактика рецидивов
Почему важны программы лечения расстройства пищевого поведения?
Благодаря индивидуальному подходу, применяемому командой комплексного лечения в лечебном учреждении для лечения расстройств пищевого поведения, становится возможным долгосрочное выздоровление и исцеление. Такой подход к лечению жизненно важен, когда требуется медицинское вмешательство и посредничество.
Центры лечения расстройств пищевого поведения обеспечивали структурированную и контролируемую среду, необходимую для выздоровления.Постоянная забота команды специализированных профессионалов делает этот подход к выздоровлению эффективным и успешным в преодолении расстройства пищевого поведения.
Типы центров восстановления от расстройств пищевого поведения
Исследования и история успешных результатов говорят нам, что лечение расстройства пищевого поведения командой профессионалов, специализирующихся в этой области, является лучшим способом действий, когда необходимо выздоровление от расстройства пищевого поведения . Вы можете найти все типы программ в нашей базе данных Центров лечения расстройств пищевого поведения через карту.
Амбулаторное лечение
Найдите подходящее учреждение и программу для вас с помощью нашей базы данных лучших центров лечения расстройств пищевого поведения. Лечение расстройства пищевого поведения может проводиться амбулаторно командой терапевта, диетолога, врача и, при необходимости, психиатра или кардиолога.
Обычно человек, страдающий расстройством пищевого поведения, посещает приемы один-два раза в неделю как к терапевту, так и к диетологу. Часто врачу, психиатру и / или кардиологу также может потребоваться несколько приемов для наблюдения за состоянием здоровья человека.
Продолжительность амбулаторного лечения может варьироваться от трех месяцев до семи лет и более. В большинстве случаев необходим долгосрочный план лечения, и нет ничего необычного в том, чтобы потратить от пяти до семи лет на консультации, чтобы вылечиться от расстройства пищевого поведения.
Интенсивное амбулаторное лечение (ВГД)
Следующим шагом в лечении амбулаторной бригады является интенсивное амбулаторное лечение. Это часто происходит в больнице или лечебном учреждении, где человек, страдающий анорексией, булимией, перееданием или компульсивным перееданием, посещает лечебную клинику два или три раза в неделю и получает доступ ко всем услугам в одном месте.Эти услуги обычно включают консультирование, диетотерапию, групповое консультирование и многое другое.
Частичная госпитализация (PHP)
Это промежуточный уровень лечения, также называемый «дневным лечением». Пациенты, находящиеся в частичной госпитализации, находятся в клинике по лечению расстройств пищевого поведения от 6 до 10 часов в день, от 5 до 7 дней в неделю. Там они получают большую часть дневного питания, участвуют в терапевтических группах и встречаются со своими терапевтами, диетологами и психиатрами.Частичная госпитализация — это альтернатива стационарному уходу, позволяющая людям продолжать жить дома и оставаться в реальном мире. Во многих программах частичной госпитализации также предусмотрены варианты дополнительного жилья для лиц, которые не живут рядом с поликлиникой.
Лечение в стационаре
Если два предыдущих метода лечения расстройства пищевого поведения неэффективны, рекомендуется лечение в стационаре или в стационаре. Обычно это предполагает пребывание в больнице или лечебном центре от 30 до 90 дней.
Эти жилые центры лечения расстройств пищевого поведения часто работают как единое целое и имеют персонал и услуги для удовлетворения многочисленных потребностей своих пациентов. Арт-терапия, терапия для лошадей, групповые консультации, индивидуальная терапия, консультации по питанию и многое другое — типичные блюда в лечебных центрах.
Стационарное лечение
Этот уровень лечения предлагает непрерывный круглосуточный уход в условиях стационара. Основное внимание на этом уровне лечения уделяется медицинской стабилизации и прекращению похудания, при этом обычно остается менее 3 недель.Как только пациент считается стабильным с медицинской точки зрения, его обычно направляют в стационар для постоянного ухода.
Аккредитация центров по лечению расстройств пищевого поведения
Объединенная комиссия по аккредитации медицинских учреждений (JCAHO) выдает сертификат тем лечебным центрам, которые подают заявки и получают аккредитацию. Это трудный процесс, требующий строгого соблюдения правил и процедур. Миссия JCAHO заключается в постоянном улучшении здравоохранения для населения в сотрудничестве с другими заинтересованными сторонами, оценивая организации здравоохранения и вдохновляя их преуспевать в предоставлении безопасной и эффективной помощи высочайшего качества и ценности, которую представляет JCAHO.
Многие считают аккредитацию JCAHO эталоном отличного и качественного обслуживания.
Последующий уход после лечения в центре лечения расстройств пищевого поведения
Расстройство пищевого поведения Hope считает, что последующий уход очень важен для продолжающейся работы по выздоровлению человека, вышедшего из стационара, стационарного или интенсивного амбулаторного лечения. Это включает в себя регулярные встречи с терапевтом и диетологом для отслеживания поведения и решения проблем, по мере того как человек адаптируется к своей нормальной жизни вне лечения.
Помимо лечебной бригады, человеку часто рекомендуется разработать план последующего ухода, который также включает групповую поддержку в сообществе. Есть много организаций, которые предоставляют бесплатные группы, чтобы помочь людям, страдающим расстройством пищевого поведения, остаться на пути к выздоровлению и / или восстановиться после рецидива. Несколько отличных организаций, которые стоит посетить, — это анонимные организации по борьбе с пищевыми расстройствами, ANAD и Anonymous. В нашей базе данных Центров лечения расстройств пищевого поведения вы можете найти необходимое лечение для себя или любимого человека.
Последний просмотр и обновление: Жаклин Экерн, MS, LPC, 19 октября 2017 г.
Опубликовано на EatingDisorderHope.com, Справка и информация по расстройству пищевого поведения
Обращение за лечением от нервной анорексии
Обращение за лечением от аторексии Хорошо зарекомендовавший себя лечебный центр может спасти вашу жизнь и помочь развить позитивные навыки выживания, чтобы добиться успеха после лечения. Лечение нервной анорексии направлено на восстановление веса, а также поможет вам распознать основные триггеры, связанные с вашим расстройством, поможет вам построить здоровые отношения с едой и образом тела, а также поможет составить комплексный план лечения.
Что такое план лечения?
Разработка плана лечения — это необходимый начальный шаг для вас и вашей лечебной бригады при поступлении на курс лечения вашего расстройства пищевого поведения. Лечебная бригада обычно состоит из мультидисциплинарной команды медицинских специалистов, и в зависимости от тяжести вашего расстройства предлагаются разные уровни лечения, а также несколько типов терапии, которые могут использоваться для лечения нервной анорексии. Ваш план лечения может измениться с момента поступления в стационар на период выздоровления в реальном мире и начала амбулаторного лечения.
Из чего будет состоять мой план лечения?
Ваш план лечения нервной анорексии, как правило, будет состоять из следующего:
- Диетологи и диетологи
- Психиатры
- Психологи
- Консультанты по расстройствам пищевого поведения
- Когнитивно-поведенческая терапия
- Диалектическая соматическая терапия
- Психотерапия
- Психотерапия Экспериментальный
- Учебная программа по положительному телу
- Программа диеты на основе предотвращения воздействия и реакции (ERP)
- Планирование выписки
- Позитивные навыки выживания
- Последующее наблюдение и восстановление
- Терапия, ориентированная на семью
- Позитивные принципы обучения тела
- Диетическая программа
Важность комплексной диетической программы как части плана лечения.
Расстройства пищевого поведения имеют мало общего с едой, на самом деле расстройства пищевого поведения возникают из-за лежащих в основе эмоциональных и психических триггеров. Контроль над едой и формой тела является результатом плохих навыков совладания с этими основными триггерами. Перед началом лечения нервной анорексии важно включить в свой план лечения комплексную программу питания. Ниже перечислены компоненты диетической программы:
- Индивидуальное планирование меню
- Практические навыки приготовления пищи и приготовление еды
- Разнообразие и умеренность блюд для поддержания баланса
- Забавное питание
- Экспозиция и профилактическая терапия: покупка продуктов, одежда шоппинг и ресторанные проблемы
- Терапевтическое семейное питание
Психотерапевтическое лечение нервной анорексии
Психотерапия является основным методом лечения нервной анорексии и включает в себя следующее:
- Когнитивно-поведенческая терапия (КПТ)
- Межличностная психотерапия ( IPT)
- Групповая терапия
- Семейная терапия (FBT)
Перед выбором лечебного центра убедитесь, что у него есть комплексный план лечения.Этот план лечения является основой вашего лечения и может помочь вам на протяжении всего процесса выздоровления. Хотя планы лечения могут быть похожими, каждый человек испытывает разные эмоции и свои собственные версии взлетов и падений, побед и поражений, любви и потерь. Выздоровление от расстройства пищевого поведения означает больше, чем одержимость весами, мерными чашками, прятанием еды, постоянным чувством вины и мешковатой одеждой. Это означает научиться ценить себя таким, какой вы есть, не зацикливаясь на своем теле или еде.Это означает исправление нарушенных отношений, которые были испорчены из-за вашего расстройства пищевого поведения. Это означает научиться справляться с негативными эмоциями, связанными с прошлым насилием и травмами. Выздоровление означает преодоление своей битвы с низкой самооценкой и отказ от прослушивания рекламы, журналов мод и всех негативных СМИ, говорящих вам, как ваше тело должно и как не должно выглядеть.
Обзор методов лечения расстройств пищевого поведения
Если у вас или у вашего близкого было диагностировано расстройство пищевого поведения, вы можете испытывать страх и неуверенность в том, что делать дальше.В отличие от большинства других психических расстройств, расстройства пищевого поведения могут иметь серьезные медицинские последствия. В результате их чаще всего лечит команда профессионалов.
Отчасти из-за того, что расстройства пищевого поведения настолько сложны, что знание того, куда обратиться за лечением и как получить к нему доступ, может вызывать затруднения. Пациенты с расстройствами пищевого поведения могут получать лечение в различных условиях, включая амбулаторную клинику, больницу или что-то среднее между ними.
Более подробная информация об аспектах лечения, в том числе о целях, поставщиках лечения, условиях лечения, компонентах лечения, а также о вопросах оплаты и соблюдения режима, может помочь вам почувствовать себя немного более готовым сделать свой первый шаг на пути вперед.
Каковы условия лечения расстройства пищевого поведения?
Поскольку страховые компании часто диктуют, какой уровень лечения они готовы покрыть финансово, вы можете не иметь особого права голоса в отношении того, в каком учреждении вы лечитесь (если только вы не готовы и не в состоянии оплачивать лечение из своего кармана). Обычно начинают с более низкого уровня лечения и по мере необходимости переходят к более высокому уровню лечения. Кроме того, если вы все-таки будете получать более интенсивное лечение, вы, вероятно, будете постепенно переходить на все более низкий уровень лечения по мере того, как лечение будет прогрессировать и ваше состояние улучшится.Обычно это решается членами терапевтической бригады совместно со страховыми компаниями.
Различные уровни от наименее до наиболее интенсивного включают:
- Амбулаторное лечение обычно включает в себя индивидуальные одночасовые сеансы один или два раза в неделю с каждым отдельным поставщиком медицинских услуг.
- Интенсивное амбулаторное лечение (ВГД) может включать от двух до трех сеансов в неделю по несколько часов каждый раз, пока вы живете дома и, возможно, работаете или посещаете школу.
- Программы частичной госпитализации (PHP) обычно проводятся пять дней в неделю от шести до 11 часов в день, что позволяет вам спать дома.
- Поликлиники (RTC) обеспечивают круглосуточный уход для тех, кто находится в стабильном состоянии, но требует наблюдения.
- Медицинские госпитализации обеспечивают круглосуточную помощь тем, кто нуждается в медицинском наблюдении.
Среди многих преимуществ более высокого уровня ухода — снижение стресса, усиление медицинского надзора, повышенная безопасность, эмоциональная поддержка и питание.
Кто входит в бригаду лечения расстройства пищевого поведения?
Поскольку расстройства пищевого поведения являются психическими заболеваниями, центральным членом терапевтической группы обычно является психотерапевт, который может быть психологом, психиатром, социальным работником или другим лицензированным консультантом. В состав бригады часто входят врач, например терапевт или педиатр, зарегистрированный диетолог и психиатр. Командный подход позволяет управлять различными аспектами расстройства пищевого поведения.
Сотрудничество между членами команды имеет решающее значение. Если вы не в лечебном центре, возможно, вам придется сыграть определенную роль в сборе своей команды. Рекомендуется убедиться, что ваши поставщики услуг имеют опыт работы с расстройствами пищевого поведения. Иногда у провайдеров есть рекомендации для других членов команды, с которыми они хотели бы сотрудничать, которые могут помочь вам создать свою команду.
Цели лечения
Цели лечения, согласно Комитету по стандартам медицинской помощи Академии расстройств пищевого поведения (2016), включают:
- Нутриционная реабилитация
- Восстановление веса (при необходимости)
- Медицинская стабилизация и профилактика серьезных медицинских осложнений
- Прекращение переедания и / или очищающего поведения
- Устранение расстройства пищевого поведения или ритуального пищевого поведения
- Улучшенное изображение тела
- Восстановление режима питания, способствующего укреплению здоровья
- Восстановление социальной активности
Лечебное питание
Одна из первых задач выздоровления — восстановить потерянный вес и здоровье, а также нормализовать прием пищи и поведение.Диетотерапию обычно проводит сертифицированный диетолог. Диетолог обычно оценивает ваш статус питания, медицинские потребности и пищевые предпочтения. Он или она также помогает совместно разработать план питания, который обеспечивает необходимое питание, а также знакомство с продуктами, которых боятся, с целью повышения гибкости.
Лечение
Медицинским лечением пациентов с расстройствами пищевого поведения лучше всего заниматься врач, имеющий специальную подготовку в области лечения расстройств пищевого поведения, чтобы можно было успешно справиться с потенциальными медицинскими проблемами, связанными с расстройством пищевого поведения.Академия расстройств пищевого поведения «Критические точки для раннего распознавания и управления медицинскими рисками при уходе за людьми с расстройствами пищевого поведения » содержит рекомендации для медицинских работников.
Медицинское лечение обычно включает:
- Мониторинг жизненно важных функций
- Лабораторные испытания и отслеживание веса
- Дополнительное тестирование для оценки функции сердца и плотности костей
- Лечение соматических симптомов, от расстройства желудочно-кишечного тракта до проблем с сердцем
Психологические методы лечения расстройств пищевого поведения
Наиболее изученным методом лечения расстройств пищевого поведения является когнитивно-поведенческая терапия (КПТ).Он оказался эффективным для взрослых с нервной булимией, компульсивным перееданием, другими уточненными расстройствами кормления и приема пищи и нервной анорексией. Его также иногда используют для подростков старшего возраста.
В когнитивно-поведенческой терапии основное внимание уделяется устранению симптомов и изменению поведения. К элементам лечения КПТ обычно относятся:
В то время как КПТ — лучшее лечение для взрослых, терапевтический подход, который показывает лучшие доказательства для лечения подростков как с нервной анорексией, так и с нервной булимией, — это семейное лечение (FBT).Предварительные исследования и тематические исследования также показывают, что семейная психотерапия является приемлемым методом для молодых людей.
Семейное лечение — это мануальная терапия, которую еженедельно проводит психотерапевт, который встречается со всей семьей. Родители имеют право играть активную роль в лечении. Подросток остается дома, и родители оказывают ему поддержку в еде, чтобы помочь нормализовать пищевое поведение.
Помимо когнитивно-поведенческой терапии и семейной психотерапии, к другим формам психотерапии, которые оказались успешными (но менее изученными) в лечении расстройств пищевого поведения, относятся следующие:
Этот список не является исчерпывающим, но демонстрирует, что существует ряд психотерапевтических подходов, которые использовались и исследовались для лечения расстройств пищевого поведения.
Психиатрические препараты
Расстройства пищевого поведения могут быть расстройствами психического здоровья, которым меньше всего помогают психиатрические препараты.
- Ни одно лекарство не продемонстрировало особого успеха в клинических испытаниях при нервной анорексии.
- Доказано, что антидепрессанты, такие как СИОЗС и противосудорожное средство Топирамат, оказывают некоторую помощь в уменьшении переедания и очищения от переедания у пациентов с нервной булимией.
- Антидепрессанты — в первую очередь селективные ингибиторы обратного захвата серотонина (СИОЗС), лекарства от СДВГ Vyvanse и Topirimate — оказались полезными для лечения расстройства пищевого поведения, связанного с перееданием.
Психиатр (или иногда врач общей практики) принимает решение о назначении психиатрических препаратов в индивидуальном порядке.
Антидепрессанты могут быть назначены при наличии депрессии или определенных тревожных симптомов наряду с расстройством пищевого поведения.
Обычно лекарства используются в сочетании с психотерапией.
Как найти лечение
Поиск лечения для себя или любимого человека может быть ошеломляющим.Хорошее место для начала — обратиться к врачу общего профиля, терапевту или педиатру. Сообщите им, что вас беспокоит, и попросите направления. Национальная ассоциация расстройств пищевого поведения имеет конфиденциальную бесплатную телефонную линию помощи. Вы можете позвонить и поговорить с обученным волонтером, который предложит поддержку и порекомендует. Номер 800-931-2237.
Оплата лечения
Лечение расстройств пищевого поведения может быть дорогостоящим, но часто покрывается медицинской страховкой. Позвонить в свою страховую компанию и спросить о покрытии — это рекомендуемый шаг.Однако имейте в виду, что страховые компании иногда отказывают в страховом покрытии расстройств пищевого поведения. Следовательно, вам, возможно, придется защищать интересы себя или любимого человека, особенно в отношении более высокого уровня помощи.
Если у вас нет страховки, варианты более ограничены. Некоторым помощь оказывают несколько лечебных центров и организаций, например Project Heal. К сожалению, слишком часто общинные центры психического здоровья и программы государственного медицинского страхования не могут обеспечить лечение и страхование расстройств пищевого поведения.
Что делать, если любимый человек отказывается от лечения?
Пациенты с расстройствами пищевого поведения нередко не верят, что у них есть расстройства пищевого поведения, и отказываются от лечения. Пожалуйста, не позволяйте этому сдерживать вас. Если вы являетесь родителем подростка (или молодого взрослого, находящегося на финансовой зависимости), вам следует обратиться за лечением от его имени, даже если они этого не хотят. Расстройства пищевого поведения могут иметь очень серьезные последствия, и их лучше всего лечить на ранних стадиях болезни.Семейное лечение дает семьям шанс выздороветь за ребенка.
Если ваш любимый человек взрослый, все может быть сложнее. Законы о конфиденциальности и права пациентов затрудняют принуждение взрослого к лечению. Однако, пожалуйста, не отказывайтесь от любимого человека. Многие люди с расстройствами пищевого поведения выздоровели, потому что другие хотели для них выздоровления. Вы можете организовать вмешательство или, в крайних случаях, получить опекунство или опекунство.
Тем не менее, отличный первый шаг — получить больше образования. Ознакомьтесь с информацией на этих страницах, и вы значительно поможете своему любимому человеку.
А как насчет рецидивов?
К сожалению, нередки рецидивы. Они могут обескураживать, но они не означают, что вы потерпели неудачу или что вы не выздоровеете полностью. Они являются нормальной частью процесса восстановления и позволяют отточить свои навыки восстановления.
Слово Verywell
Начало лечения может быть трудным и пугающим для всех, кто вовлечен в него.Само восстановление может иметь свои взлеты и падения, и может быть довольно сложной задачей.


 Неутомимость уменьшается с развитием болезни. Больные скрывают не только свою болезнь, но и чувство усталости, озноба и слабости. При этом очевидны изменения в поведении: раздражимость и грусть, сменяющие эйфорию; пониженная активность, депрессивность, необоснованный гнев, чувство обиды.
Неутомимость уменьшается с развитием болезни. Больные скрывают не только свою болезнь, но и чувство усталости, озноба и слабости. При этом очевидны изменения в поведении: раздражимость и грусть, сменяющие эйфорию; пониженная активность, депрессивность, необоснованный гнев, чувство обиды. Врач определяет отношение пациента к собственному телу, весу, приверженность диетам или системам питания. Дополнительно опрашиваются родители, специалист уточняет время начала симптомов, потерю веса за последний месяц, особенности поведенческих, эмоциональных нарушений.
Врач определяет отношение пациента к собственному телу, весу, приверженность диетам или системам питания. Дополнительно опрашиваются родители, специалист уточняет время начала симптомов, потерю веса за последний месяц, особенности поведенческих, эмоциональных нарушений.