Щитовидная железа и беременность / Эндокринология / Статьи о здоровье / Статьи и энциклопедия / madez.ru
Щитовидная железа оказывает огромное влияние на репродуктивную функцию женщины. Гормоны щитовидной железы:
— регулируют процессы развития, созревания, специализации и обновления всех тканей плода;
— имеют исключительное значение для закладки и развития головного мозга плода;
— формируют интеллект ребенка, обучаемость, IQ;
— роста и созревания костного скелета, половой системы ребенка.
Гормоны щитовидной железы производятся из поступающего с пищевыми продуктами йода. Если до беременности производство тиреоидных гормонов относительно стабильно, то с первых недель беременности уже происходит изменение функционирования щитовидной железы. Изменения в гормональной системе, обмене веществ в первый триместр беременности прямо или косвенно стимулирует щитовидную железу женщины. В первый триместр беременности щитовидная железа плода ещё не функционирует (до 15 недели беременности) и высокая потребность в тиреоидных гормонах у плода, а именно правильное и качественное развитие плода, формирование его центральной нервной системы, щитовидной железы, других органов и систем, обеспечивается только за счет достаточного содержания гормонов матери, особенно в первый триместр беременности, когда происходит закладка органов плода.
Даже после начала синтеза гормонов щитовидной железой плода во 2 половине беременности материнские гормоны своей роли не теряют.
Заболевания щитовидной железы матери могут оказывать существенное влияние на синтез тиреоидных гормонов железой матери и приводить к недостаточному или избыточному количеству их для плода.
Итак, согласно современным представлениям о влиянии патологии щитовидной железы на репродукцию, можно сформулировать несколько постулатов:
1.Во время беременности происходит изменение функционирования щитовидной железы матери.
2.Беременность является мощным фактором, стимулирующим щитовидную железу, что при определенных условиях может приобретать патологическое значение.
3.Для нормального развития плода, прежде всего на ранних этапах, необходим нормальный уровень гормонов щитовидной железы матери
4.Принципы диагностики и лечения заболеваний щитовидной железы у беременных существенно отличаются от стандартных лечебно-диагностических подходов
5. Как сниженная, так и повышенная функция щитовидной железы могут обусловить снижение репродуктивной способности у женщин и являются фактором риска нарушений развития плода.
Как сниженная, так и повышенная функция щитовидной железы могут обусловить снижение репродуктивной способности у женщин и являются фактором риска нарушений развития плода.
6.Беременность может развиваться как на фоне гипотиреоза (сниженной функции ЩЖ), так и на фоне тиреотоксикоза (повышенной функции ЩЖ)
7.Показания для прерывания беременности у женщин с нарушениями функции щитовидной железы существенно ограничены.
8.Показания для оперативного лечения патологии щитовидной железы во время беременности существенно ограничены.
9.Во время беременности проводится коррекция нарушенной функции щитовидной железы медикаментозными препаратами в соответствие с принятыми принципами лечения беременных.
Необходимые обследования.
В настоящее время обследование функции щитовидной железы у здоровых женщин не внесено в обязательные рекомендации для подготовки к беременности. Тем не менее существуют клинические рекомендации с хорошей степенью доказательности, принятые во всем мире, которые говорят о том, что лучшие условия для зачатия, вынашивания, развития плода существуют именно при определенных интервалах тиреоидных гормонов (ТТГ, Т4св) как до зачатия, так и во время беременности, особенно в 1 триместре.
Так, наилучший интервал ТТГ для зачатия находится в пределах 0,4-2,5 МЕД\л при нормальных значениях Т4св. При выпадении ТТГ из необходимых интервалов, существует возможность подкорректировать содержание гормонов.
По законам физиологии ТТГ в 1 половине беременности должен снижаться, иногда достаточно сильно; уровень Т4 должен повышаться, иногда до верхней границы нормы. Во 2 половине беременности ТТГ выравнивается, повышается по сравнению с низким уровнем в 1 половине; Т4 может быть нормальным или низконормальным.
В последнее время изменились референсные интервалы (допустимое содержание) тиреоидных гормонов у беременных в 1, 2, 3 триместрах беременности, требуется консультация эндокринолога.
Иные подходы к женщинам, страдающих патологией щитовидной железы. Необходимо постоянное наблюдение и лечение у эндокринолога, контроль гормонов щитовидной железы с определенной регулярностью, которая зависит от вида заболевания.
Если вам назначили определение АТ/ТПО и выявлено их повышение, не следует бить тревогу.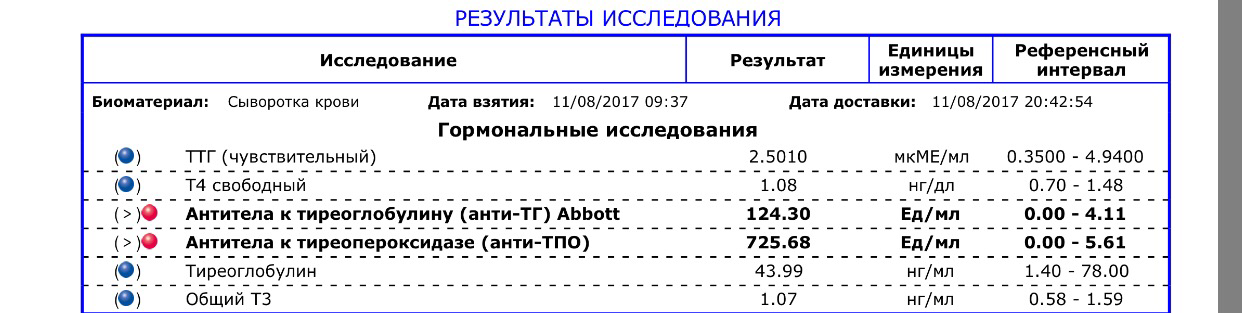 Так называемое «носительство АТ/ТПО» — распространенный феномен в популяции, определяется у здоровых женщин и далеко не всегда имеет прогностическое значение. Среди беременных АТ/ТПО выявляются не менее чем в 10% случаев и не оказывают патологического влияния на плод.
Так называемое «носительство АТ/ТПО» — распространенный феномен в популяции, определяется у здоровых женщин и далеко не всегда имеет прогностическое значение. Среди беременных АТ/ТПО выявляются не менее чем в 10% случаев и не оказывают патологического влияния на плод.
Тем не менее увеличение АТ/ТПО может быть диагностическим критерием хр. аутоиммунного тиреоидита, а также иметь прогностическое значение в развитие послеродового тиреоидита и гипотиреоза (сниженной функции щитовидной железы) в последующем, требуется консультация эндокринолога.
УЗИ щитовидной железы во время беременности не противопоказано.
Пункционная биопсия узлов щитовидной железы во время беременности не противопоказана в любом сроке беременности. Узлы с размером больше 1 см и с прогрессирующим ростом , особенно во время беременности, подлежат обязательной биопсии.
врач эндокринолог высшей категории Ключевые слова беременность, эндокриология
Правда и мифы о гормонах
Назначение гормональных препаратов пугает нас, а о самих гормонах мы в принципе мало что знаем. Между тем, многие функции нашего организма подчинены работе этих биологически активных веществ. Рост, развитие, реакция на изменение условий во многом зависят от гормонов. «МИР 24» узнал у врачей-эндокринологов, что важно знать о них.
Между тем, многие функции нашего организма подчинены работе этих биологически активных веществ. Рост, развитие, реакция на изменение условий во многом зависят от гормонов. «МИР 24» узнал у врачей-эндокринологов, что важно знать о них.
Понятия «гормональный фон» в официальной медицине не существует. При попытке «сдать все гормоны» вы, скорее, потратите деньги и повысите свою нервозность, говорит врач-эндокринолог Клиники МЕДСИ в Хорошевском проезде Диляра Ризина.
К тому же указанный на бланке референсный интервал не всегда соответствует клинической норме, а отклонение от нормы не обязательно будет свидетельством наличия заболевания. Так, например повышенный уровень кортизола натощак совершенно неинформативен. Нужно проводить специальную пробу, чтобы интерпретировать результат. Даже повышенный во много раз уровень АТ-ТПО (антитела к тиреопероксидазе) не говорит о наличии аутоиммунного заболевания.
«Врач будет опираться в первую очередь на клиническую картину, а не лечить цифру на бланке. Поэтому при подозрении на эндокринные нарушения не стоит до посещения врача сдавать весь спектр анализов, предлагаемый лабораторией», – пояснила Ризина.
Поэтому при подозрении на эндокринные нарушения не стоит до посещения врача сдавать весь спектр анализов, предлагаемый лабораторией», – пояснила Ризина.
Кортизол вырабатывается надпочечниками в ответ на стрессовую ситуацию и необходим человеку для адаптации к изменениям окружающей среды. Его уровень в крови колеблется в течение дня. Утром концентрация кортизола максимальна, он заряжает нас энергией на день, пробуждает. В течение дня уровень гормона снижается. К вечеру его активность должна быть минимальна.
К сожалению, частые выбросы кортизола в ответ на внешние раздражители ведут к повышению артериального давления, учащению сердцебиения, повышению глюкозы в крови. Но все эти эффекты достаточно кратковременны и не причиняют вреда организму.
Некоторые заболевания сопровождаются высоким уровнем кортизола в крови. Это, в первую очередь, сахарный диабет, остеопороз (разрушение костной ткани), артериальная гипертензия (гипертония), гиперандрогения (повышение тестостерона), нарушение репродуктивной функции.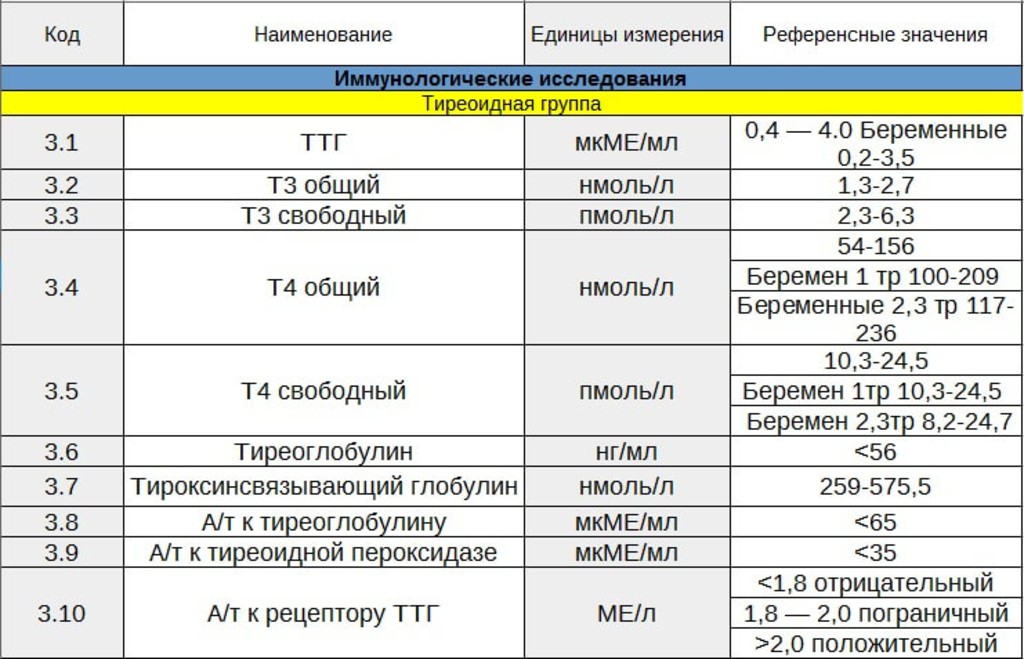
При хроническом стрессе уровень кортизола может быть немного выше в течение дня, что ведет к еще более сильному истощению, упадку силу, нарушению работы репродуктивной системы, частым воспалительным заболеваниям, депрессии.
«Если вы понимаете, что морально истощены, обязательно найдите время отдохнуть, восстановить питание, сон, чтобы разорвать этот порочный круг», – советует врач-эндокринолог Клиники МЕДСИ на Ленинском проспекте Дарья Теплякова.
Гормоны молодостиЕсли кортизол вместе с инсулином относят к гормонам старения, то, как несложно догадаться, существуют и гормоны молодости. Они способствуют образованию коллагена и гиалуроновой кислоты, мышечной и соединительной тканей. В женском организме это эстрогены, прогестерон, гормон роста (соматотропный гормон – СТГ) и мелатонин. Научно доказано, что защиту организма женщины от старения обеспечивает эстроген – это одна из версий того, почему женщины статистически живут дольше мужчин.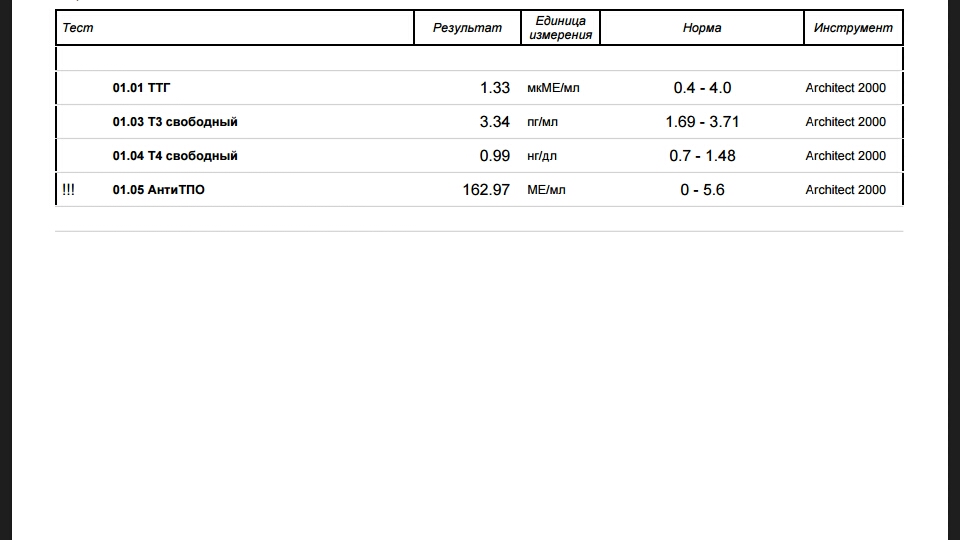
При наступлении менопаузы у женщины количество эстрогенов снижается, а затем они совсем перестают вырабатываться.
Без влияния эстрогенов начинаются необратимые изменения в организме. Поэтому в данный период надо уделить себе особенное внимание, полагают специалисты.
«Продлить молодость и поддержать организм поможет заместительная гормональная терапия. Но здесь важно понимать, что для каждого препарата, тем более гормонального, есть противопоказания. Поэтому перед назначением нужно пройти обследование как минимум у гинеколога, эндокринолога, терапевта и кардиолога. Не нужно проводить самолечение, которое даст еще более серьезные последствия. Пить гормоны просто так категорически запрещено, долгосрочное их применение тоже не пойдет на пользу», – сказала Теплякова.
Гормон ростаСоматотропный гормон (гормон роста) необходим для нормального роста и развития тканей. Его пик приходится на детский и подростковый возраст. Затем постепенно действие ослабевает. В зависимости от возраста, концентрация этого гормона в крови имеет четкие границы, и отклонение от нормы – это признак серьезного заболевания.
Затем постепенно действие ослабевает. В зависимости от возраста, концентрация этого гормона в крови имеет четкие границы, и отклонение от нормы – это признак серьезного заболевания.
Однако в течение дня гормон роста подвержен колебаниям. Его концентрация высока во время сна. Соответственно, чтобы поддержать нормальную секрецию гормона роста, необходимо высыпаться, ложиться спать не позднее 22:00. Физические упражнения также повышают уровень этого гормона. Кроме того, нельзя исключать из пищи белок, так как в ответ на поступление определенных аминокислот из белка секреция гормона роста усиливается.
Гормоны щитовидной железыТироксин (Т4) и трийодтиронин (Т3) отвечают за процессы роста и развития, работу нервной системы, обмен веществ, а также оказывают влияние на работу сердца и функционирование половых желез.
Т3 и Т4 усиливают метаболическую активность практически всех органов, в том числе влияют на жировой обмен. Дефицит гормонов щитовидной железы (гипотиреоз) приводит к набору веса, а их избыток (гипертиреоз) – наоборот, к потере массы тела.
Недостаток гормонов щитовидной железы – гипотиреоз – серьезное эндокринное заболевание, которое может привести к системным нарушениям в работе организма. Оно грозит опасными осложнениями со стороны сердечно-сосудистой, репродуктивной, иммунной системы, приводит к ожирению и депрессии.
Как питание влияет на гормоныПища не содержит гормонов, но существуют определенные вещества, дополнительный прием которых может активизировать их выработку, говорит гинеколог-эндокринолог Лабораторной службы Хеликс Оксана Савицкая.
Например, селен (Se). Он участвует в построении и функционировании глутатионпероксидазы − одного из ключевых антиоксидантных ферментов, который предотвращает накопление в тканях свободных радикалов.
Недостаток селена может привести к сбою в работе щитовидной железы и развитию аутоиммунных заболеваний. Обмен селена в организме тесно связан с обменом йода и развитием тиреоидной патологии. При нехватке селена уменьшается активность дейодиназы – фермента, участвующего в метаболизме тиреоидных гормонов, и появляются симптомы гипотиреоза.
При нехватке селена уменьшается активность дейодиназы – фермента, участвующего в метаболизме тиреоидных гормонов, и появляются симптомы гипотиреоза.
Для профилактики дефицита селена рекомендуется регулярно употреблять яйца, мясо, молоко. Высоким содержанием селена также отличаются бразильские орехи, тунец, морепродукты. Принимать селен в виде добавок следует только в тех случаях, когда врач диагностировал нехватку этого вещества и назначил соответствующий препарат и необходимую дозировку.
Влияние на эндокринную систему оказывает и медь. Она участвует в окислительно-восстановительных реакциях, синтезе Т4 и половых гормонов. Медь – важный элемент антиоксидантной защиты организма. Особенно важен баланс меди и цинка, нарушение которого может привести к гормональной дисфункции щитовидной железы.
Наиболее богатыми медью продуктами считаются говяжья печень и устрицы. Также медь содержится в шоколаде, какао-порошке, семенах кунжута и орехах.
Важны для нормального гормонального фона и витамины группы В. Так, витамин В6 является коферментом, участвующим в более чем 100 ферментативных реакциях в организме человека.
Так, витамин В6 является коферментом, участвующим в более чем 100 ферментативных реакциях в организме человека.
Он необходим для производства нейротрансмиттеров, миелиновых оболочек, гемоглобина, миоглобина, а также участвует в метаболизме гомоцистеина. Дефицит витамина В6 может привести к гипотиреозу, вызванному уменьшением синтеза тиреотропного гормона в гипоталамусе. Переизбыток же В6 может привести к снижению тиреотропного гормона.
Когда идти к эндокринологуМногие гормональные нарушения имеют яркую клиническую картину и пропустить такое заболевание крайне сложно, полагает Ризина. Опытный эндокринолог видит таких пациентов с порога, и лабораторные исследования нужны ему лишь для подтверждения диагноза. В то же время, крайне распространены так называемые субклинические варианты течения заболевания, когда основное заболевание скрывается «под маской», например, хронической усталости или нарушения ритма сердца.
Стоит посетить эндокринолога в молодом возрасте, если у вас имеются такие симптомы, как нарушение менструального цикла, бесплодие, необъяснимое похудение или прибавка веса за короткий период времени, учащенный пульс, снижение или повышение артериального давления, тревожность, усталость, апатия, выпадение волос.
Питание при изменениях щитовидной железы (Аутоиммунный протокол) — Reprolife
Мы привыкли слышать, что аутоиммунные заболевания — это сбои в иммунной системе, при которых собственные иммунные клетки атакуют свой орган, причины которых неизвестны.
🧏♀️ Мы привыкли слышать, что аутоиммунные заболевания — это сбои в иммунной системе, при которых собственные иммунные клетки атакуют свой орган, причины которых неизвестны. А если непонятно, почему они возникают, значит и повлиять на их возникновение, течение — невозможно. Остается только терпеть и смириться. Но это не так!
Остается только терпеть и смириться. Но это не так!
~
✅ 🔬Оказывается, большинство аутоиммунных заболеваний, в том числе и щитовидной железы, зависят от нашего питания.
«Всего лишь от питания? Как так? Я же не ем ничего вредного, но заболевание есть!», – можете возразить вы.
‼️🔬Согласно многочисленным исследованиям, риск возникновения аутоиммунного заболевания на 1/3 зависит от генетической предрасположенности, а от питания, образа жизни и окружающих факторов (эпигенетики) на 2/3 🧬.
✅ 🥗 Научным путем доказано, что употребление и отказ от определенных продуктов питания помогает не только влиять на иммунный ответ организма на свой собственный орган, но и выйти в стойкую ремиссию. Безусловно, это отличная новость для всех, кто страдает аутоиммунным тиреоидитом (АИТ) и изменениями щитовидной железы. Аутоиммунный протокол, содержит не только рекомендации по питанию, но и главные факторы развития этой группы заболеваний.
🧏♀️ ‼️4 фактора развития хронических и аутоиммунных заболеваний:
- Питательные вещества.
 Для полноценной работы иммунной системы нужен достаток витаминов, микроэлементов, минералов, аминокислот и жирных кислот. Их дефицит и дисбаланс вызывает прогрессирование заболевания. Потребление определенных продуктов позволяют пополнять организм необходимыми веществами.
Для полноценной работы иммунной системы нужен достаток витаминов, микроэлементов, минералов, аминокислот и жирных кислот. Их дефицит и дисбаланс вызывает прогрессирование заболевания. Потребление определенных продуктов позволяют пополнять организм необходимыми веществами. - Здоровый кишечник. Проницаемость кишечника и нарушение его микрофлоры — это основные пусковые механизмы аутоиммунных заболеваний. Продукты, которые рекомендует протокол, поддерживают здоровый уровень полезных микроорганизмов. Продукты, повреждающие либо разрушающие слизистую кишечника, полностью исключаются, в то время как противовоспалительные группы продуктов включены в рацион.
- Гормоны.То,что мы едим влияет на нашу гормональную и иммунную системы. На гормоны влияет продолжительность сна, физическая активность и образ жизни.
- Регуляция иммуннойсистемы. Она достигается восстановлением микрофлоры кишечника, его защитного барьера, достаточным количеством полезных веществ и нормализацией гормонов.
Что есть, а что нет?
✅ 🥗Мы подошли к самой главной теме — что кушать, а что нет. Разрешается есть всю здоровую еду: мясо травяного откорма, рыбу и морепродукты, безглютеновые крупы (гречка, дикий рис, киноа), авокадо, крестоцветные овощи (руккола, брокколи, капуста), грибы, оливковое масло, сезонные фрукты, ягоды темного цвета, ферментированные продукты, а также все овощи, кроме пасленовых.
Разрешается есть всю здоровую еду: мясо травяного откорма, рыбу и морепродукты, безглютеновые крупы (гречка, дикий рис, киноа), авокадо, крестоцветные овощи (руккола, брокколи, капуста), грибы, оливковое масло, сезонные фрукты, ягоды темного цвета, ферментированные продукты, а также все овощи, кроме пасленовых.
❌❗️Запрет на: бобовые, рафинированный сахар и масла, яйца, орехи, семена, пасленовые овощи (картофель, томат, баклажан), глютеносодержащие продукты (пшеница, мука, и мучные изделия, овсянка, кус-кус, фаст-фуд, кондитерские изделия), алкоголь, подсластители, загустители и т. д.
🗒‼️ При аутоиммунном тиреоидите мы рекомендуем:
- Употреблять продукты, содержащие селен;
- Котролировать уровень вит Д и при необходимости обязательно его принимать, поскольку АИТ вызывать его выраженный дефицит; ограничить пребывание на солнце – это провоцирует повышение антител к щитовидной железе;
- Искоючить БАДы стимулирующие иммунную систему – обязательно проконсультироваться с эндокринологом перед их использованием;
- Контролировать уровень ферритина и сывороточного железа;
🧏♀️🔬 Проверить анализ на переносимость лактозы – поскольку именно при АИТ, чаще всего она не расщепляется.
👩🏻⚕️👌 Встречаясь с хроническими и аутоиммунными заболеваниями, самое главное — не опускать руки, а помнить, что очень многое зависит от нас! Крепкого Вам здоровья!
Читайте также:
Навигация по записям
Вопросы эндокринологу МЦ «Томография» — Медицинский центр «Томография»
20 и 21 мая у подписчиков нашего аккаунта в Инстаграм @medcenter.mrt.by ( https://www.instagram.com/medcenter.mrt.by/) была возможность задать любой вопрос нашему эндокринологу Козловой Елене Сергеевне.
Ответы публикуем здесь и в профиле @medcenter.mrt.by.
НЕХВАТКА ВИТАМИНА Д. ПЬЮ ЛЕВИТ. ОБЯЗАТЕЛЬНО ЛИ ДОПОЛНИТЕЛЬНО ПИТЬ МАГНИЙ?
Для восстановления уровня витамина Д необходим прием препаратов витамина Д в правильной дозе. Этого достаточно. Препараты магния принимать не надо.
НАДО ЛИ СЕЙЧАС ПИТЬ ВИТАМИН Д?
Витамин Д надо принимать исходя из его уровня в крови после сдачи анализа. От этого зависит доза и схема приема препарата. Как правило в течение года он находится ниже нормы, а в летний период восстанавливается при пребывании на солнце хотя бы 15 минут в день.
От этого зависит доза и схема приема препарата. Как правило в течение года он находится ниже нормы, а в летний период восстанавливается при пребывании на солнце хотя бы 15 минут в день.
КАКУЮ ДОЗИРОВКУ ДЗ ПРИНИМАТЬ ЕСЛИ ПОКАЗАТЕЛЬ АНАЛИЗА СОСТАВЛЯЕТ ЧЕТВЕРТЬ ОТ НОРМЫ. И С ЧЕМ ПРИНИМАТЬ?
По- видимому, у вас имеет место тяжёлый дефицит витамина Д. В таких случаях надо привести его в норму, а затем принимать поддерживающую дозу постоянно, кроме летнего периода. Из доступных в РБ препаратов удобен Девит 50.000. Стартовая доза — по 1 таблетке в неделю — 8 недель с последующим контролем анализа. Затем необходим переход на схему: 1 таблетка в месяц при нормализации показателя. Принимается в любое время дня независимо от еды.
Можно выбрать ежедневный прием жидкой формы Аквадетрима — по 14 капель в день, растворенных в небольшом количестве воды (также 8 недель). Затем перейти на поддерживающую дозу 2-3 капли в день. Перед началом приема препаратов витамина Д рекомендуется убедиться в нормальном уровне кальция в крови.
ДО БЕРЕМЕННОСТИ БЫЛ УЗЕЛОК НА ЩИТОВИДКЕ. ЧЕРЕЗ СКОЛЬКО ПОСЛЕ РОДОВ НУЖНО ИДТИ НА КОНТРОЛЬ? И КАКИЕ АНАЛИЗЫ НЕОБХОДИМО СДАВАТЬ?
Контроль узлов щитовидной железы на УЗИ обычно проводится 1 раз в год. Сдайте анализ на ТТГ и анти-ТПО — этого должно быть достаточно.
У МЕНЯ ОКОЛО 5 БОЛЬШИХ УЗЛОВ ЩИТОВИДКИ (1 ИЗ НИХ ОКОЛО 4 СМ). ПУНКЦИЯ ХОРОШАЯ. ГИПЕРТИРЕОЗ (ТТГ НА НИЖНЕЙ ГРАНИЦЕ). МОЖНО ЛИ УПОТРЕБЛЯТЬ ЕДУ С ПОВЫШЕННЫМ СОДЕРЖАНИЕМ ЙОДА? НЕ ПОВЛИЯЕТ ЛИ ЙОД НА ЕЩЕ БОЛЬШЕЕ СНИЖЕНИЕ ТТГ?
При наличии подозрений на гипертиреоз, вызванный функционально активным узлом (т.н. токсическая аденома) необходимо ставить вопрос об оперативном лечении. Уточнить диагноз в этом случае помогает сцинтиграфия щитовидной железы. Это единственный радикальный метод лечения при данном состоянии. Употребление йодсодержащих продуктов в обычном режиме, как и йодированной соли, не отразится отрицательно на течении гипертиреоза. Здесь нужны запредельные дозы йода, которые с пищей получить невозможно.
У МЕНЯ 2 УЗЛА В ЩИТОВИДКЕ И МЕЖСРЕДИННАЯ КИСТА ШЕИ. БЫЛО ЭКО, ПОДДЕРЖИВАЮЩАЯ ГОРМОНОТЕРАПИЯ ДО 37 НЕДЕЛЬ. ПОСЛЕ РОДОРАЗРЕШЕНИЯ НАЧАЛИСЬ СИЛЬНЫЕ ПРИЛИВЫ, ЖЖЕНИЕ В НОЧНОЕ ВРЕМЯ В РАЙОНЕ ЩИТОВИДКИ. РЕБЕНОК С ПЕРВЫХ ДНЕЙ НА ИВ. ПОДСКАЖИТЕ ПОЖАЛУЙСТА КАКИЕ АНАЛИЗЫ НУЖНО СДАТЬ ДЛЯ КОНСУЛЬТАЦИИ?
Чтобы проверить работу щитовидной железы достаточно сдать анализ крови на гормоны — ТТГ, Т4-свободный и анти-ТПО. Для консультации желательно иметь свежее УЗИ (не более 6 месячной давности). Жжение в области щитовидной железы скорее всего не связаны с самой щитовидной железой. Очень часто так проявляется ГЭРБ (гастроэзофагеальная рефлюксная болезнь), при которой происходит обратный заброс соляной кислоты из желудка в пищевод и выше, что проявляется жжением, особенно в горизонтальном положении. В этом случае надо выполнить ФГЭДС. Насчет приливов, надо понимать, как давно были роды, восстановился ли менструальный цикл. Здесь предпочтительнее проконсультироваться с гинекологом-эндокринологом, который и назначит необходимое гормональное обследование.
МНЕ 44 ГОДА. НЕСКОЛЬКО ЛЕТ НАЗАД ОБНАРУЖИЛА У СЕБЯ СТРАННУЮ ОСОБЕННОСТЬ -ПОТЛИВОСТЬ В ПАХУ ПО НОЧАМ. ПРОВЕРИЛА ЩИТОВИДКУ. ОБНАРУЖИЛИ УЗЛЫ, ОДИН БОЛЬШЕ 1 СМ. БИОПСИЯ БЫЛА ХОРОШЕЙ. ПРОЛЕЧИЛИСЬ НА МИНИМАЛЬНОЙ ДОЗЕ ГОРМОНА БОЛЬШЕ ГОДА. В ЭТО ВРЕМЯ РОДИЛА. ПОСЛЕ РОДОВ УЗИ ИСЧЕЗ 1 УЗЕЛОК. И БЕЗ ГОРМОНА ВСЕ ВОССТАНОВИЛОСЬ. СЕЙЧАС КАЖДЫЕ ПОЛГОДА ДЕЛАЮ АНАЛИЗ, ВСЕ В НОРМЕ. НО ПОТЛИВОСТЬ ЭТА ОСТАЛАСЬ. ХОТЯ МНЕ И ТАК ЖАРКО ЧАСТО ПОСЛЕДНЕЕ ВРЕМЯ. МОЖЕТ ЛИ БЫТЬ ЭТО СВЯЗАНО С ПОДГОТОВКОЙ ОРГАНИЗМА К КЛИМАКСУ?
Показатели гормонов щитовидной железы, находящиеся в норме, исключают ее влияние на общее самочувствие, а значит и не могут вызывать указанную вами потливость. Появление общей потливости, особенно сопровождающейся нарушениями в менструальном цикле, может свидетельствовать о приближающейся менопаузе. В таком случае надо сдать анализ на гормоны (ФСГ и ЛГ) на 3-7 день менструального цикла. Как правило, при приближающемся климаксе они будут повышены.
ОБЯЗАТЕЛЬНА ЛИ ЗАМЕСТИТЕЛЬНАЯ ТЕРАПИЯ ПРИ СУБКЛИНИЧЕСКОМ ГИПОТИРЕОЗЕ? (КОНТРОЛИРУЮ УЖЕ БОЛЬШЕ ГОДА, В ДИНАМИКЕ ВАРЬИРУЕТСЯ ПРИМЕРНО С 4 ДО 7 МКМЕ/МЛ). НАЧИНАЛА ПРИЁМ ЭУТИРОКСА 25 МКГ И ПОСЛЕ МЕСЯЦА ПРИЕМА ТТГ ОПУСТИЛСЯ ДО 2,5 МКМЕ/МЛ. ПОСЛЕ ОТМЕНЫ ПРЕПАРАТА ПОДНЯЛСЯ ДО 6МКМЕ/МЛ. МОГЛА ЛИ ОТМЕНА ЭУТИРОКСА В ДОЗИРОВКЕ 25МКГ СПРОВОЦИРОВАТЬ РАЗРЫВЫ КИСТЫ ЖЕЛТОГО ТЕЛА ЯИЧНИКА?
НАЧИНАЛА ПРИЁМ ЭУТИРОКСА 25 МКГ И ПОСЛЕ МЕСЯЦА ПРИЕМА ТТГ ОПУСТИЛСЯ ДО 2,5 МКМЕ/МЛ. ПОСЛЕ ОТМЕНЫ ПРЕПАРАТА ПОДНЯЛСЯ ДО 6МКМЕ/МЛ. МОГЛА ЛИ ОТМЕНА ЭУТИРОКСА В ДОЗИРОВКЕ 25МКГ СПРОВОЦИРОВАТЬ РАЗРЫВЫ КИСТЫ ЖЕЛТОГО ТЕЛА ЯИЧНИКА?
Четких показаний для назначения препаратов левотироксина натрия для лечения субклинического гипотиреоза на сегодняшний момент нет. Единственное исключение — это планирование беременности или сама беременность, особенно при повышенных значениях антител к ТПО или к ТГ. В других случаях, при отсутствии каких-либо симптомов или отсутствии изменения этих симптомов на фоне уже проводимого лечения, можно осуществлять наблюдение за динамикой уровня ТТГ каждые 3- 6 месяцев. Если причина субклинического гипотиреоза является хронический аутоиммунный тиреоидит (а это и есть самая частая причина), то тогда есть высокая вероятность прогрессирования гипотиреоза с тенденцией к повышению ТТГ и переходом состояния в явный гипотиреоз (ТТГ более 10). Такая вероятность — 5-15% в год. Тогда назначение заместительной терапии является обязательным. Назначение или отмена эутирокса не могла спровоцировать разрыв кисты жёлтого тела яичника.
Такая вероятность — 5-15% в год. Тогда назначение заместительной терапии является обязательным. Назначение или отмена эутирокса не могла спровоцировать разрыв кисты жёлтого тела яичника.
ЖЕНЩИНА, 36 ЛЕТ. ТТГ — 1.25, Т4 — 14.85. ПРИ УЗИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ ВЫЯСНИЛОСЬ, ЧТО НА 06.02.2020 ОБЩИЙ ОБЪЕМ СОСТАВИЛ 6.2 (ОСТАЛЬНОЕ В НОРМЕ), А 15.06.2015 ОБЩИЙ ОБЪЕМ СОСТАВЛЯЛ — 11.9 (ПРОПИЛА ТИРОЗОЛ 1 МЕСЯЦ). ПРИЛАГАЮ РЕЗУЛЬТАТЫ АНАЛИЗОВ И УЗИ. 2010 ГОД: АТПО — 211.4, ТТГ — НОРМА, Т4 — НОРМА; 2012 ГОД: АТПО — 319, ОСТАЛЬНОЕ — НОРМА; 2014 ГОД: АТПО — 230, ОСТАЛЬНОЕ — НОРМА; С КОНЦА 2015 ГОДА ПОСЛЕ ПРИЕМА ПРЕПАРАТА И ПО НАСТОЯЩЕЕ ВРЕМЯ АТПО — ПОВЫШЕН, ОСТАЛЬНОЕ – НОРМА. НА 01.02.2020: АТПО — 190.4, ОСТАЛЬНОЕ — НОРМА. ПО УЗИ — ВСЕ В НОРМЕ, НО ИЗ-ЗА РАЗМЕРА ЗАКЛЮЧЕНИЕ: ГОПОПЛАЗИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ. В ЧЁМ МОЖЕТ БЫТЬ ПРИЧИНА И НАСКОЛЬКО ЭТО ОПАСНО?
У вас имеет место быть хронический аутоиммунный тиреоидит без нарушения функции щитовидной железы на сегодняшний момент. В 2015 г. был эпизод гипертиреоза, т.е. повышения гормонов, который быстро разрешился. Антитела к ТПО у вас будут всегда повышенными, при тиреоидите это естественно. Контролировать их больше не надо. А вот сдавать на ТТГ надо обязательно 1 раз в 6 месяцев, т.к при аутоиммунном тиреоидите функция щитовидной железы с течением времени может снижаться, что потребует назначения препарата. Уменьшение объема щитовидной железы при вашем заболевании является распространенным явлением, и не должно вас беспокоить. Еще раз повторюсь- главное определять ТТГ 1 раз в полгода!
В 2015 г. был эпизод гипертиреоза, т.е. повышения гормонов, который быстро разрешился. Антитела к ТПО у вас будут всегда повышенными, при тиреоидите это естественно. Контролировать их больше не надо. А вот сдавать на ТТГ надо обязательно 1 раз в 6 месяцев, т.к при аутоиммунном тиреоидите функция щитовидной железы с течением времени может снижаться, что потребует назначения препарата. Уменьшение объема щитовидной железы при вашем заболевании является распространенным явлением, и не должно вас беспокоить. Еще раз повторюсь- главное определять ТТГ 1 раз в полгода!
ЖЕНЩИНА, 58 ЛЕТ. ВРОЖДЁННАЯ ПАТОЛОГИЯ: ПОЛОВИНА ЩИТОВИДКИ. АНАЛИЗЫ В НОРМЕ. НОЧЬЮ ЧАСТО ПОТЕЮ. С ЧЕМ ЭТО МОЖЕТ БЫТЬ СВЯЗАНО?
При нормальных гормонах щитовидной железы (независимо от картины на УЗИ) — никаких симптомов быть не может. Повышенная потливость может быть связана с избыточным весом, а значит необходимо сдать анализ на сахар крови и гликированный гемоглобин для исключения сахарного диабета. Часто это может быть связано с перееданием на ночь, особенно, если употреблять сладкую углеводную пищу, конфеты, фрукты. Возможны постклимактерические остаточные проявления. Следует так же обратиться к гинекологу.
Часто это может быть связано с перееданием на ночь, особенно, если употреблять сладкую углеводную пищу, конфеты, фрукты. Возможны постклимактерические остаточные проявления. Следует так же обратиться к гинекологу.
ТТГ — 5,48, Т4СВ — 15. НУЖНО ЛИ ПРИНИМАТЬ Л-ТИРОКСИН?
При отсутствии каких-либо жалоб, если вы не беременны и не планируете беременность, то такие изменения в анализах можно просто мониторить в динамике. Лечение л-тироксином здесь не является обязательным.
ЧТО ЗНАЧИТ ПАРАЩИТОВИДНАЯ ЖЕЛЕЗА? ВИДНА НА УЗИ.
Паращитовидные железы — это железы, расположенные позади щитовидной железы, и отвечают за обмен кальция и фосфора в организме. Обычно паращитовидные железы на УЗИ не видны. Если врач УЗ диагностики описывает на УЗИ паращитовидную железу, то необходимо сдать анализ на паратгормон, кальций общий, кальций ионизированный и фосфор для исключения функциональных нарушений со стороны работы паращитовидных желез. Если показатели окажутся в норме, рекомендуется контроль УЗИ через 6 месяцев. Но часто на УЗИ бывает сложно отличить паращитовидную железу от лимфоузла. Так что при хороших анализах такая вероятность тоже может быть.
Если показатели окажутся в норме, рекомендуется контроль УЗИ через 6 месяцев. Но часто на УЗИ бывает сложно отличить паращитовидную железу от лимфоузла. Так что при хороших анализах такая вероятность тоже может быть.
КАКИЕ МОГУТ БЫТЬ ПРИЧИНЫ ВЫСОКОГО КОРТИЗОЛА? МРТ ГИПОФИЗА И КТ НАДПОЧЕЧНИКОВ ПОКАЗАЛИ, ЧТО ВСЕ В НОРМЕ.
При отсутствии каких-либо признаков, говорящих о патологическом повышении кортизола (избыток массы тела, артериальная гипертензия, повышение сахара в крови, остеопороз, нарушение менструального цикла, яркие красные растяжки на коже живота, в подмышечной области, на бедрах) может быть и физиологическое повышение уровня кортизола, т .к. это гормон стресса, который может быть очень чувствителен к внешним факторам. Это такие состояния, как физический стресс (физическая нагрузка накануне, хирургическое вмешательство, боль), психологическое напряжение, депрессия. Повышение кортизола также может встречаться при беременности, приеме оральных контрацептивов, ожирении, злоупотреблении алкоголем, недоедании и нервной анорексии, плохо контролируемом сахарном диабете.
У ЖЕНЩИНЫ (52 ГОДА) НАШЛИ ОБРАЗОВАНИЕ 13 ММ В НАДПОЧЕЧНИКЕ (ПРИ КТ ЛЕГКИХ). ПОСТАВИЛИ ПОД ВОПРОСОМ АДЕНОМУ. КАКОЕ ОБСЛЕДОВАНИЕ НУЖНО ПРОЙТИ И ЧТО ДЕЛАТЬ ДАЛЬШЕ?
При впервые выявленном образовании надпочечника необходимо пройти гормональное обследование для исключения функциональной активности этого образования (в большинстве случаев такие образования являются случайной находкой и не сопровождаются нарушениями со стороны выработки надпочечниковых гормонов). Есть определенные нюансы в подготовке и проведении анализов на гормоны надпочечников. Для назначения правильного обследования вам надо обратиться к эндокринологу.
У ОТЦА ДИАБЕТ ВТОРОГО ТИПА. КАКОВЫ ШАНСЫ, ЧТО У МЕНЯ ОН ТОЖЕ ПРОЯВИТСЯ? И КАК СДЕЛАТЬ, ЧТОБЫ ЭТОГО НЕ ПРОИЗОШЛО?
Если у одного из родителей имеется сахарный диабет 2 типа, то вероятность развития этого заболевания у детей, увы, достаточно высока — 40%. Самый лучший способ профилактики — это поддержание нормальной массы тела, т. е. индекс массы тела (ИМТ) должен быть менее 25 кг/м2 (рассчитывается, как масса (в кг) деленная на рост (выраженный в м2). Ведь среди людей, имеющих сахарный диабет 2 типа — 85% имеют избыток веса (ИМТ > 25кг/м2) или ожирение (ИМТ > 30кг/м2). Рациональное питание с отказом от быстрых, т.е. легкоусваеваемых углеводов (мучные изделия, сладости и сахар в большом количестве, сладкие напитки) и ограничение в животных жирах + регулярная физическая активность — лучший способ предупредить набор лишнего веса, а значит мы убираем благодатную почву, на которой может поселится сахарный диабет.
е. индекс массы тела (ИМТ) должен быть менее 25 кг/м2 (рассчитывается, как масса (в кг) деленная на рост (выраженный в м2). Ведь среди людей, имеющих сахарный диабет 2 типа — 85% имеют избыток веса (ИМТ > 25кг/м2) или ожирение (ИМТ > 30кг/м2). Рациональное питание с отказом от быстрых, т.е. легкоусваеваемых углеводов (мучные изделия, сладости и сахар в большом количестве, сладкие напитки) и ограничение в животных жирах + регулярная физическая активность — лучший способ предупредить набор лишнего веса, а значит мы убираем благодатную почву, на которой может поселится сахарный диабет.
КАК РАСПОЗНАТЬ ИНСУЛИНОРЕЗЕНСТЕТНОСТЬ? МНЕ 44. ИНОГДА ЕМ СЛАДКОЕ.
Самый важный признак инсулинорезистентности — это абдоминальное ожирение, т.е. отложение жировой ткани в области живота. По последним рекомендациям норма обхвата талии для женщин д.б. не более 80 см и для мужчин до 94 см. При этом часто в анализах может наблюдаться повышение глюкозы (сахара) крови или сахарный диабет, повышение холестерина или его «плохих» фракций, артериальная гипертензия. На коже шеи, в подмышечных или паховых складках может определяться потемнение кожи (черный акантоз). Есть и лабораторный метод подтверждения инсулинорезистентности — анализ крови на инсулин и глюкозу, по которым лаборатория рассчитывает индекс инсулинорезистентности (индекс НОМА). В норме — до 2,7.
На коже шеи, в подмышечных или паховых складках может определяться потемнение кожи (черный акантоз). Есть и лабораторный метод подтверждения инсулинорезистентности — анализ крови на инсулин и глюкозу, по которым лаборатория рассчитывает индекс инсулинорезистентности (индекс НОМА). В норме — до 2,7.
ЕСТЬ ЛИ ВОЗМОЖНОСТЬ НАСТУПЛЕНИЯ БЕРЕМЕННОСТИ ПРИ ПРОЛАКТИНОМЕ? ОБНАРУЖЕНА ГОД НАЗАД, ЗА ЭТО ВРЕМЯ НЕ ИЗМЕНИЛАСЬ ПО РАЗМЕРАМ (0,5Х0,7Х0,8), НО УРОВЕНЬ ПРОЛАКТИНА ПАДАЕТ СТАБИЛЬНО (2200-1200) ПРИ ЛЕЧЕНИИ КАБЕРГОЛИНОМ. НЕ ОПАСНО ЛИ ЭТО ДЛЯ МАТЕРИ ИЛИ РЕБЕНКА? ЕСТЬ ЛИ ВОЗМОЖНОСТЬ КОРМИТЬ ГРУДЬЮ?
Наступление беременности при повышенном уровне пролактина может быть затруднительным. Однако, при нормализации пролактина беременность, к.п. наступает быстро. Исходя из результатов Ваших анализов, требуется коррекция дозы каберголина. Микроаденома гипофиза опасности для матери или ребенка во время беременности не представляет. Каберголин с наступлением беременности обычно отменяется, но решение принимается лечащим врачом по данным всех обследований. При наступлении беременности возможно потребуется консультация офтальмолога в каждом триместре. Вопрос о кормлении грудью решается индивидуально.
При наступлении беременности возможно потребуется консультация офтальмолога в каждом триместре. Вопрос о кормлении грудью решается индивидуально.
РЕБЁНКУ 3 ГОДА НУЖНО ЛИ ЕГО УЖЕ ПРОВЕРИТЬ У ЭНДОКРИНОЛОГА И С ЧЕГО НАЧИНАТЬ ЕСЛИ ВСЕ -ТАКИ НУЖНО?
При правильном развитии ребенка (нет отставания в физическом или психическом развитии) консультация у эндокринолога не показана. Достаточно наблюдение у педиатра, который проводит в т.ч. и пальпацию щитовидной железы. При наличии показаний, педиатр направит вас с ребенком на консультацию к детскому эндокринологу.
МОЖЕТ ЛИ БЫТЬ СЕБОРЕЙНЫЙ ДЕРМАТИТ КОЖИ ГОЛОВЫ СВЯЗАН С ЭНДОКРИННЫМИ НАРУШЕНИЯМИ?
У женщин с повышенной продукцией мужских половых гормонов или повышенной чувствительностью участков кожи к этим гормонам может возникать повышенная жирность кожи, но она к.п. затрагивает лицо, вследствие чего возникают акне (прыщи). Однако, чаще всего, это не является единственным нарушением. Обычно такой симптом сочетается с повышенным ростом темных волос на лице в над верхней губой, в области бакенбардов на подбородке, на груди, по середине живота или на спине. Еще очень важный симптом — нарушение менструального цикла, проблемы с наступлением беременности. Но если у вас этих проявление нет, то скорее всего себорейный дерматит кожи головы — это отдельное заболевание, никак не связанное с эндокринными факторами.
Еще очень важный симптом — нарушение менструального цикла, проблемы с наступлением беременности. Но если у вас этих проявление нет, то скорее всего себорейный дерматит кожи головы — это отдельное заболевание, никак не связанное с эндокринными факторами.
С ЧЕМ МОГУТ БЫТЬ СВЯЗАНЫ КРАСНЫЕ ВЫСЫПАНИЯ НА СПИНЕ ВЫШЕ ЛОПАТОК?
Если это постоянное явление, то с этим вопросом вам надо обратится в первую очередь к дерматологу. Если эти пятна появляются иногда и с разной периодичностью, то возможно это аллергическая реакция на продукты, лекарства или состав одежды (шерсть, синтетика).
ПРОБЛЕМА В НАЛИЧИИ ЖИРА ВНИЗУ ЖИВОТА. ХУДЕЛА, ПИТАЛАСЬ ПРАВИЛЬНО, КАЧАЛА ПРЕСС, НО ЖИР ВНИЗУ ЖИВОТА ТАК И ОСТАЛСЯ. ХОТЯ САМА ОЧЕНЬ ПОХУДЕЛА. ГОВОРЯТ, ЧТО ПРОБЛЕМА В ГОРМОНАЛЬНОМ ФОНЕ.
Незначительное отложение жира внизу живота у женщин является нормой. Упражнения на пресс не убирают жир на животе, а так называемые «кубики» начинают проступать при отсутствии избыточной жировой прослойки в области живота. При явной диспропорции и большом отложении жира на животе стоит проверить функцию надпочечников — сдать анализ на АКТГ и кортизол (последний показатель очень чувствителен к стрессовым факторам, поэтому накануне надо исключить физическую нагрузку, психологические стрессы, утром сдавать в спокойном состоянии на фоне общего здоровья). Если показатели будет выходить за пределы нормы, что бывает часто — не паниковать, а обратиться к эндокринологу.
При явной диспропорции и большом отложении жира на животе стоит проверить функцию надпочечников — сдать анализ на АКТГ и кортизол (последний показатель очень чувствителен к стрессовым факторам, поэтому накануне надо исключить физическую нагрузку, психологические стрессы, утром сдавать в спокойном состоянии на фоне общего здоровья). Если показатели будет выходить за пределы нормы, что бывает часто — не паниковать, а обратиться к эндокринологу.
С ЧЕМ СВЯЗАНО РЕЗКОЕ ПОЯВЛЕНИЕ РАСТЯЖЕК?
Резкая прибавка или снижение веса, а также беременность являются самыми частыми причинами появления растяжек на теле. С возрастом эластичность кожи снижается, поэтому даже медленная прибавка в весе может послужить причиной появления растяжек. Насторожиться надо, если растяжки крупные (около 1 см), имеют ярко красный, багровый или синюшный цвет. Тогда Вам стоит обязательно обратиться к эндокринологу.
ЗАМЕТИЛА, ЧТО КОГДА ИСПЫТЫВАЮ СТРЕСС БОЛЬШЕ ОТЕКАЮ. ЭТО НОРМАЛЬНО ИЛИ НУЖНА КОНСУЛЬТАЦИЯ?
ЭТО НОРМАЛЬНО ИЛИ НУЖНА КОНСУЛЬТАЦИЯ?
Отекают ноги, я так понимаю? Стоит обратиться к флебологу, сделать УЗИ вен ног. Крайне маловероятно, что проблема имеет эндокринную подоплеку. Но для надежности, чтобы исключить дисфункцию щитовидной железы, можно сдать анализ на гормоны. Достаточно одного ТТГ.
МОГУТ ЛИ ГОЛОВНЫЕ БОЛИ И ШУМ В УШАХ БЫТЬ СВЯЗАНЫ С ПРОБЛЕМАМИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ?
Для того чтобы провести связь между работой щитовидной железы и любыми симптомами необходимо сдать анализ на гормоны щитовидной железы (достаточно будет показателя ТТГ). Нормальный уровень этого гормона будет говорить о правильной функции щитовидной железы, а при наличии изменений, необходимо обратиться на консультацию к эндокринологу. Головные боли и шум в ушах часто бывают при повышении артериального давления, остеохондрозе шейного отдела позвоночника, сужении сосудов шеи. В этом случае рекомендуется выполнить УЗИ БЦА и обратиться на прием к неврологу.
МНЕ 35 ЛЕТ. КАКИЕ КОНКРЕТНО АНАЛИЗЫ, ОБСЛЕДОВАНИЯ МНЕ НЕОБХОДИМО СДЕЛАТЬ/ПРОЙТИ, ЧТОБЫ ЗНАТЬ, ЧТО ПО ЭНДОКРИНОЛОГИИ У МЕНЯ ВСЁ В ПОРЯДКЕ.
КАКИЕ КОНКРЕТНО АНАЛИЗЫ, ОБСЛЕДОВАНИЯ МНЕ НЕОБХОДИМО СДЕЛАТЬ/ПРОЙТИ, ЧТОБЫ ЗНАТЬ, ЧТО ПО ЭНДОКРИНОЛОГИИ У МЕНЯ ВСЁ В ПОРЯДКЕ.
При отсутствии каких-либо жалоб на самочувствие, нарушения менструального цикла гормональные анализы обычно не назначаются. Для исключения самой частой гормональной патологии можете проверить гормоны щитовидной железы (ТТГ, анти-ТПО) и сдать анализ на витамин Д (последний часто бывает снижен вследствие дефицита солнца).
С КАКОГО ВОЗРАСТА НУЖНО НАЧИНАТЬ ПОДГОТОВКУ К КЛИМАКСУ И КАК ЭТО ДЕЛАТЬ?
Климакс обычно наступает у женщин в возрасте 50 лет, плюс-минус пару лет, и протекает у каждой женщины по-своему. Нет каких-то четких рекомендаций подготовке к климаксу. Здоровый образ жизни, включающий в себя рациональное питание, поддержание нормальной массы тела, регулярные физические нагрузки и отказ от вредных привычек — лучший способ профилактики возможных изменений, которые могут проявится с началом климактерического периода.
Благодарим наших подписчиков за активность и интересные вопросы!
А также выражаем благодарность Елене Сергеевне за развернутые подробные ответы!
НАШИ ВРАЧИ — НАША ГОРДОСТЬ!
Европейское эндокринное общество рекомендует проверять на гипотиреоз всех пациентов с ожирением
Европейское общество эндокринологии (ESE) опубликовало клинические рекомендации по диагностике эндокринных заболеваний у пациентов с ожирением, согласно которым предлагается их обязательное обследование на гипотиреоз. Полный текст рекомендаций представлен в European Journal of Endocrinology.
https://eje.bioscientifica.com/view/journals/eje/182/1/EJE-19-0893.xml
Авторы рекомендаций отмечают, что диагностика гипотиреоза предлагается для всех пациентов, поскольку заболевание часто встречается у людей с ожирением, при этом скрининг гиперкортицизма, гипогонадизма, гонадной дисфункции и прочих гормональных нарушений целесообразен только при наличии других проявлений этих заболеваний.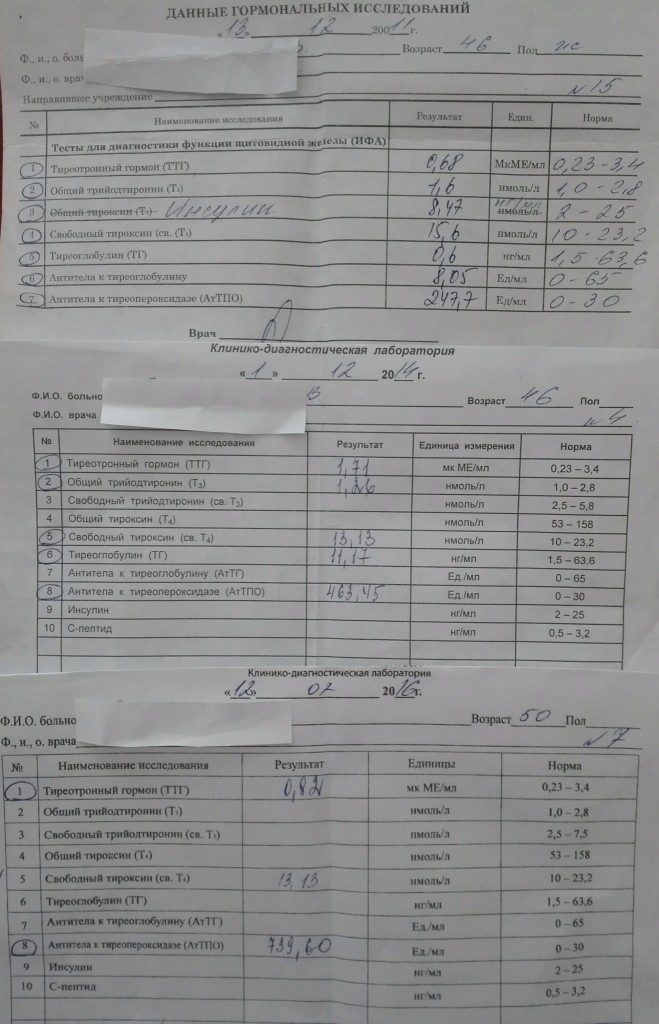 Для данного руководства использован такой критерий ожирения, как ИМТ более 30 кг/м2.
Для данного руководства использован такой критерий ожирения, как ИМТ более 30 кг/м2.
Ключевые рекомендации:
- Следует учитывать, что снижение веса является важным фактором для нормализации гормонального фона, а лечение эндокринного заболевания оказывает на вес эффект средней выраженности.
- При оценке гормональной функции у пациентов с ожирением стоит принять во внимание возможный прием препаратов и биологических добавок, которые могут повлиять на результаты исследования, в частности стероидов.
Скрининг гипотиреоза
- Функции щитовидной железы следует проверять у всех пациентов с ожирением.
- Диагностику гипотиреоза рекомендуется начинать с определения уровня тиреотропного гормона (ТТГ). Если уровень ТТГ повышен, следует определить свободный тироксин (T4) и антитела к тиреопероксидазе (анти-ТПО).
- Рутинное измерение уровня свободного трийодтиронина (Т3) при повышенном ТТГ не рекомендуется.
- Рутинное ультразвуковое исследование щитовидной железы не рекомендуется, даже при сниженной функции.

Скрининг гиперкортицизма
- Скрининг гиперкортицизма следует рассматривать у пациентов, планирующих бариатрическую операцию.
- У пациентов с подозрением на гиперкортицизм следует провести биохимический тест, в первую очередь — малую дексаметазоновую пробу. При положительном результате рекомендуется определение кортизола в суточной моче или в образце слюны, собранной вечером.
- У пациентов с подтвержденным гиперкортицизмом для определения причины заболевания следует определять уровень АКТГ и применять методы визуальной диагностики.
Скрининг гипогонадизма (у мужчин)
- У мужчин с ожирением и клиническими проявлениями гипогонадизма предлагается определение общего и свободного тестостерона, глобулина, связывающего половые гормоны (ГСПГ), фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ).
- Внимание пациентов с гипогонадизмом следует обратить на важность снижения веса для лечения данной патологии.

- Заместительную терапию тестостероном можно рассматривать лишь в некоторых случаях у пациентов, проявления гипогонадизма у которых продолжают присутствовать, несмотря на снижение веса. При этом необходимо принять во внимание противопоказания данного варианта лечения. Заместительная терапия тестостероном не рекомендуется в качестве первоочередной меры для повышения фертильности.
Скрининг гонадной дисфункции (у женщин)
- Предлагается оценивать выработку половых гормонов у женщин с нерегулярными менструациями и хронической ановуляцией, в первую очередь — ФСГ, ЛГ, эстрадиола и тестостерона.
- При наличии клинических признаков синдрома поликистозных яичников (СПКЯ) потребуется проверить уровень выработки андрогенов. Для этого предлагается общий и свободный тестостерон, андростендион и ГСПГ.
Часто задаваемые вопросы — Институт онкоэндокринологии: ядерная медицина | радиогеномика
В чем важность щитовидной железы?
Работа щитовидной железы влияет на наше самочувствие и функционирование всего организма. Щитовидная железа является органом эндокринной системы. В ней производятся гормоны, которые через кровь циркулируют по всему организму.
Щитовидная железа является органом эндокринной системы. В ней производятся гормоны, которые через кровь циркулируют по всему организму.
Где находится щитовидная железа и каков ее размер?
Щитовидная железа находится в передней части шеи, чуть ниже адамова яблока (кадыка). Здоровую щитовидную железу обычно сложно заметить, даже ощупывая шею. Будучи небольшой по размеру, у взрослых она весит 14-20 г и составляет в ширину около 2,5 см. По форме щитовидная железа напоминает бабочку, каждое из крыльев (долей) которой находится по одну из сторон дыхательного горла (трахеи). Доли соединены узкой перемычкой, которая называется перешейком. Щитовидная железа состоит из двух важных типов клеток: фолликулярных клеток и С-клеток (которые также называются парафолликулярными). C-клетки вырабатывают гормон кальцитонин, который помогает регулировать использование кальция организмом. Дифференцированный рак щитовидной железы и анапластический рак являются заболеванием фолликулярных клеток. Медуллярный рак щитовидной железы образуется из С-клеток.
Медуллярный рак щитовидной железы образуется из С-клеток.
Околощитовидные железы. Кроме того, важную роль играют околощитовидные железы –четыре небольших железы, расположенные на задней поверхности щитовидной железы. Они вырабатывают паратиреоидный гормон, регулирующий уровень кальция в организме.
В чем заключается функция щитовидной железы?
Гормоны щитовидной железы определенным образом влияют на клетки тканей всего организма, по которому распространяются, попадая в кровоток. Одна из важнейших функций гормонов щитовидной железы – регулирование обмена веществ. Гормоны щитовидной железы регулируют обмен белков, жиров и углеводов, влияют на рост и развитие организма, а также определяют физическое и умственное развитие. Кроме того, гормоны щитовидной железы влияют на частоту сердечных сокращений.
Чаще всего у людей с узловыми новообразованиями щитовидной железы, которые могут быть опухолевыми, уровень гормонов остается нормальным. В то же время у большинства людей с нарушением функции ЩЖ — рак отсутствует. Расстройства щитовидный железы, связанные с пониженным или повышенным уровнем тиреоидных гормонов, носят более распространенный характер, чем рак щитовидной железы. Пониженное содержание гормонов щитовидной железы может привести к синдрому, который называется гипотиреоз и вызывает замедление метаболизма и утомляемость. Повышенное содержание гормонов щитовидной железы может привести к синдрому, который называется гипертиреоз (тиреотоксикоз) и вызывает ускорение метаболизма, а также, среди прочего, в некоторых случаях увеличение частоты сердечных сокращений. Гипотиреоз и гипертиреоз, как правило, не ассоциированы с раком щитовидной железы. Тем не менее при наличии этих заболеваний необходимо проконсультироваться с врачом по поводу лечения, поскольку каждое из них способно привести к серьезным негативным проблемам и повлиять на общее состояние здоровья человека.
Расстройства щитовидный железы, связанные с пониженным или повышенным уровнем тиреоидных гормонов, носят более распространенный характер, чем рак щитовидной железы. Пониженное содержание гормонов щитовидной железы может привести к синдрому, который называется гипотиреоз и вызывает замедление метаболизма и утомляемость. Повышенное содержание гормонов щитовидной железы может привести к синдрому, который называется гипертиреоз (тиреотоксикоз) и вызывает ускорение метаболизма, а также, среди прочего, в некоторых случаях увеличение частоты сердечных сокращений. Гипотиреоз и гипертиреоз, как правило, не ассоциированы с раком щитовидной железы. Тем не менее при наличии этих заболеваний необходимо проконсультироваться с врачом по поводу лечения, поскольку каждое из них способно привести к серьезным негативным проблемам и повлиять на общее состояние здоровья человека.
В чем заключаются симптомы узлового образования щитовидной железы?
Многие пациенты с узлами в щитовидной железе не испытывают никаких симптомов. Узлы в щитовидной железе по большей части являются доброкачественными. Они могут проявляться следующими симптомами: наличие «шишки» или узла в передней части шеи, осиплость голоса, кашель, затрудненность речи, глотания или дыхания. Среди других возможных симптомов увеличение лимфатических узлов и болезненные ощущения в горле или шее. Важно обсудить эти симптомы с врачом и пройти обследование.
Узлы в щитовидной железе по большей части являются доброкачественными. Они могут проявляться следующими симптомами: наличие «шишки» или узла в передней части шеи, осиплость голоса, кашель, затрудненность речи, глотания или дыхания. Среди других возможных симптомов увеличение лимфатических узлов и болезненные ощущения в горле или шее. Важно обсудить эти симптомы с врачом и пройти обследование.
Что такое рак щитовидной железы?
Термин «рак» или злокачественная опухоль используется для обозначения заболеваний, при которых измененные клетки начинают бесконтрольное деление и могут вторгаться в другие ткани. Опухолевые клетки, проникая в кровеносные и лимфатические сосуды, могут перемещаться по ним в другие части тела. Источником рака щитовидной железы служат клетки щитовидной железы. Новообразования в щитовидной железе называют узлами. Узлы в щитовидной железе – распространенное явление. По большей части узлы в щитовидной железе являются доброкачественными, рак обнаруживается только в 1 из 20 случаев. Видимое увеличение щитовидной железы называется зобом. Такое увеличение может быть вызвано целым рядом причин, например, недостатком йода в рационе. При это в большинстве случаев зоб не связан с раком.
Видимое увеличение щитовидной железы называется зобом. Такое увеличение может быть вызвано целым рядом причин, например, недостатком йода в рационе. При это в большинстве случаев зоб не связан с раком.
Каковы причины возникновения рака щитовидной железы?
Неизвестно, почему одни люди заболевают раком щитовидной железы, а другие – нет. Очевидно, что заразиться раком щитовидной железы от другого человека нельзя. Определенные факторы риска делают развитие рака щитовидной железы более вероятным. При этом большинство людей, к которым можно отнести действие самых распространенных факторов риска, не заболевают раком щитовидной железы. К факторам риска в том числе относятся:
- Определенные виды радиации (облучение области шеи).
- Зоб в анамнезе самого пациента или кровных родственников.
- Некоторые наследственные генетические синдромы.
Гормоны щитовидной железы – анализ крови
В течение первого года лечения врач может назначить несколько анализов крови, чтобы убедиться, что вы принимаете правильную дозу заместительной гормональной терапии. Анализ крови также помогает выявить персистирующий или рецидивирующий рак. После первого года регулярность анализов крови может быть снижена. На назначаемую вам дозу гормона могут влиять такие факторы, как потеря или увеличение веса, беременность и менопауза. При этом, скорее всего, вы будете принимать одну и ту же дозу в течение длительного периода времени.
Анализ крови также помогает выявить персистирующий или рецидивирующий рак. После первого года регулярность анализов крови может быть снижена. На назначаемую вам дозу гормона могут влиять такие факторы, как потеря или увеличение веса, беременность и менопауза. При этом, скорее всего, вы будете принимать одну и ту же дозу в течение длительного периода времени.
При дифференцированном раке щитовидной железы проверяются три основных показателя крови:
- Тиреотропный гормон ТТГ
- Тиреоглобулин (ТГ). Тиреоглобулин – это белок, вырабатываемый клетками щитовидной железы (как нормальными, так и злокачественными). После удаления щитовидной железы тиреоглобулин может использоваться как онкомаркер. Его количество должно быть ничтожным. Иногда оно обозначается термином «неопределяемое». После операции и лечения радиойодом для снижения ТГ до нулевого или «неопределяемого» уровня могут потребоваться месяцы и даже годы.
 Наличие ТГ в крови свидетельствует о том, что в организме сохраняются клетки щитовидной железы – нормальные или злокачественные. В зависимости от уровня тиреоглобулина в крови врач принимает решение о необходимости дополнительного обследования и (или) лечения. Если вам не назначалась радиойодтерапия, скорее всего, уровень тиреоглобулина у вас будет определяемым, потому что после операции у вас осталось некоторое количество клеток щитовидной железы. Если операция заключалась в удалении одной доли железы (гемитиреоидэктомия), в оставшейся части железы почти наверняка будет производиться тиреоглобулин. Однако периодическое определение уровня тиреоглобулина все равно необходимо. В случае повышения уровня тиреоглобулина врач может порекомендовать дополнительное обследование, чтобы установить источник тиреоглобулина. В ряде случаев врач может рекомендовать анализ ТГ на фоне стимуляции ТТГ. В таком случае определение уровня тиреоглобулина проводится при повышенном ТТГ (что достигается либо путем отмены левотироксина, либо с помощью инъекции Тирогена).
Наличие ТГ в крови свидетельствует о том, что в организме сохраняются клетки щитовидной железы – нормальные или злокачественные. В зависимости от уровня тиреоглобулина в крови врач принимает решение о необходимости дополнительного обследования и (или) лечения. Если вам не назначалась радиойодтерапия, скорее всего, уровень тиреоглобулина у вас будет определяемым, потому что после операции у вас осталось некоторое количество клеток щитовидной железы. Если операция заключалась в удалении одной доли железы (гемитиреоидэктомия), в оставшейся части железы почти наверняка будет производиться тиреоглобулин. Однако периодическое определение уровня тиреоглобулина все равно необходимо. В случае повышения уровня тиреоглобулина врач может порекомендовать дополнительное обследование, чтобы установить источник тиреоглобулина. В ряде случаев врач может рекомендовать анализ ТГ на фоне стимуляции ТТГ. В таком случае определение уровня тиреоглобулина проводится при повышенном ТТГ (что достигается либо путем отмены левотироксина, либо с помощью инъекции Тирогена). Определение уровня тиреоглобулина при повышенном ТТГ является наиболее точным.
Определение уровня тиреоглобулина при повышенном ТТГ является наиболее точным.
- Антитела к тиреоглобулину (АТ-ТГ) У некоторых пациентов вырабатываются антитела к тиреоглобулину. Они не наносят никакого вреда, но могут влиять на достоверность показателя ТГ. При наличии АТ-ТГ для наблюдения за возможной персистенцией или рецидивами болезни врач может использовать визуализирующие исследования. В некоторых случаях (не всегда) антитела исчезают со временем. В дополнение к указанным выше тестам некоторые врачи рекомендуют определение свободного Т4 для коррекции дозы левотироксина. Если вам назначен такой анализ, обсудите этот вопрос со своим врачом.
Медуллярный рак щитовидной железы
Пациентам с медуллярным раком щитовидной железы назначается регулярное измерение уровня кальцитонина и РЭА с целью выявления возможных изменений.
Анапластический рак щитовидной железы
Пациентам с анапластическим раком, у которых была удалена щитовидная железа, назначается анализ крови для определения уровня ТТГ и поддержания его в нормальных пределах и частое наблюдение при помощи методоы визуализации (УЗИ/КТ/МРТ).
| Название | Пояснение |
|---|---|
| Т3 свободный |
Т3 свободный (трийодтиронин свободный) — гормон щитовидной железы, стимулирующий обмен и поглощение кислорода тканями. Данный анализ назначают для дифференциальной диагностики заболеваний щитовидной железы, а также исследование при Т3-токсикозе |
| Т4 свободный |
Т4 свободный (тироксин свободный) — вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Является предшественником Т3. Повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма. Увеличивает потребность организма в витаминах, стимулирует синтез витамина, А в печени. Анализ позволяет диагностировать токсический зоб, тиреоидиты, хориокарциному, хронические заболевания печени, ожирение, гипотиреоз и другие заболевания |
| ТТГ — Тиреотропный гормон |
ТТГ (тиреотропный гормон, тиротропин) — гликопротеидный гормон, стимулирующий образование и секрецию гормонов щитовидной железы (Т3, Т4). |
| Антитела к тиреоглобулину |
ТГ (тиреоглобулин) — белок, который находится внутри фолликулов щитовидной железы, и в кровь обычно не поступает. |
| Антитела к тиреопероксидазе |
Тиреопероксидаза (тиреоидная пероксидаза) — гликопротеид, фермент, способствующий прикреплению йода к тиреоглобулину для синтеза гормонов щитовидной железы Т3 и Т4. |
| Пролактин |
Пролактин — полипептидный гормон, стимулирующий рост молочной железы, секрецию молока, регулирует водно-солевой обмен, задерживая выделение воды и натрия почками, стимулирует всасывание кальция. В целом пролактин активирует анаболические процессы в организме. Пролактин оказывает также стимулирующее воздействие на иммунную систему. |
Ведение субклинического гипотиреоза — Клинические запросы FPIN
Клинические запросы FPIN
Am Fam Doctor. 2005 1 мая; 71 (9): 1763-1764.
Клинический вопрос
Как следует вести пациентов с субклиническим гипотиреозом?
Доказательный ответ
Лечение субклинического гипотиреоза левотироксином может принести наибольшую пользу пациентам с симптомами, указывающими на гипотиреоз, и пациентам с уровнем тиреотропного гормона (ТТГ) выше 10 мкМЕ на мл (10 мМЕ на л) или положительные антитела к тироидной пероксидазе (ТПО). Левотироксин рекомендуется беременным. Для бессимптомных пациентов с уровнем ТТГ от 4,5 до 10 мкМЕ на мл (от 4,5 до 10 мМЕ на л) лечение может быть бесполезным, но их функцию щитовидной железы следует контролировать с интервалом от шести до 12 месяцев. [Сила рекомендации: C, на основе мнения экспертов и систематических обзоров с вызывающей беспокойство неоднородностью доказательств, ориентированных на заболевание]
Левотироксин рекомендуется беременным. Для бессимптомных пациентов с уровнем ТТГ от 4,5 до 10 мкМЕ на мл (от 4,5 до 10 мМЕ на л) лечение может быть бесполезным, но их функцию щитовидной железы следует контролировать с интервалом от шести до 12 месяцев. [Сила рекомендации: C, на основе мнения экспертов и систематических обзоров с вызывающей беспокойство неоднородностью доказательств, ориентированных на заболевание]
Резюме доказательств
Субклинический гипотиреоз — это лабораторный диагноз, который относится к пациенту с повышенным уровнем ТТГ и нормальным свободным тироксином. (FT4) уровень.Примерно от 2 до 5 процентов этих пациентов каждый год разовьется явный гипотиреоз 1–3, но преимущества выявления и лечения субклинического заболевания до конца не изучены.
В недавнем научном обзоре1 признается малочисленность рандомизированных контролируемых исследований по этой теме с скудными данными, относящимися к клиническим исходам, таким как сердечная дисфункция и нейропсихиатрические симптомы. Большинство исследований разделили пациентов на две группы. Для пациентов с уровнем ТТГ от 4,5 до 10 мкМЕ на мл данные о пользе лечения были недостаточными или отсутствовали.Пациенты с уровнем ТТГ выше 10 мкМЕ на мл, но нормальным уровнем FT4 имеют более высокий риск развития явного гипотиреоза, но есть доказательства того, что лечение заместительной гормональной терапией может улучшить исходы, ориентированные на пациента (например, заболеваемость, смертность и улучшение симптомов) был безрезультатным. Точно так же присутствие антител против ТПО предсказывало более высокий риск развития явного заболевания, но доказательств было недостаточно, чтобы рекомендовать рутинное измерение антител против ТПО.
Большинство исследований разделили пациентов на две группы. Для пациентов с уровнем ТТГ от 4,5 до 10 мкМЕ на мл данные о пользе лечения были недостаточными или отсутствовали.Пациенты с уровнем ТТГ выше 10 мкМЕ на мл, но нормальным уровнем FT4 имеют более высокий риск развития явного гипотиреоза, но есть доказательства того, что лечение заместительной гормональной терапией может улучшить исходы, ориентированные на пациента (например, заболеваемость, смертность и улучшение симптомов) был безрезультатным. Точно так же присутствие антител против ТПО предсказывало более высокий риск развития явного заболевания, но доказательств было недостаточно, чтобы рекомендовать рутинное измерение антител против ТПО.
Другие обзоры показывают неубедительные результаты, 4,5 и многие исследования не имеют клинической значимости из-за того, что они сосредоточены на ориентированных на болезнь или физиологических исходах.3 Некоторые исследования, демонстрирующие улучшение ориентированных на пациента результатов, включали пациентов, которые уже получали лечение от заболеваний щитовидной железы, и поэтому эти результаты не могут быть применены к населению в целом.
Нет опубликованных исследований, оценивающих преимущества левотироксина у беременных с субклиническим гипотиреозом, но потенциальные преимущества лечения матери и плода с дефицитом тиреоидных гормонов по сравнению с рисками лечения эутиреоидной матери и плода оправдывают себя. его использование.1
Другие рекомендации
Одна группа экспертов рекомендует не лечить уровни ТТГ от 4,5 до 10 мкМЕ на мл в плановом порядке, но пациентам с такими уровнями следует повторять тесты функции щитовидной железы с интервалами от шести до 12 месяцев.1 Пациенты с симптомами гипотиреоза может быть полезно испытание левотироксина при одновременном наблюдении за улучшением симптомов, хотя отличить истинный терапевтический эффект от эффекта плацебо может быть сложно.
Американская ассоциация клинических эндокринологов рекомендует терапию левотироксином пациентам с уровнем ТТГ выше 10 мкМЕ на мл, положительными антителами к ТПО или зобом; Рекомендуемая начальная доза от 25 до 50 мкг в день должна быть скорректирована по мере необходимости после повторения уровня ТТГ через шесть-восемь недель. 2 Ежегодная оценка ТТГ уместна после достижения уровня от 0,3 до 3,0 мкМЕ на мл (от 0,3 до 3,0 мМЕ на л).
2 Ежегодная оценка ТТГ уместна после достижения уровня от 0,3 до 3,0 мкМЕ на мл (от 0,3 до 3,0 мМЕ на л).
Клинический комментарий
Субклинический гипотиреоз часто диагностируется, когда тесты щитовидной железы назначаются для выявления неспецифических симптомов, таких как депрессия, прибавка в весе или утомляемость. Затем врач должен решить, вызваны ли симптомы пациента относительной недостаточностью гормонов щитовидной железы, и улучшит ли заместительная терапия гормоном щитовидной железы самочувствие пациента.В отсутствие четких доказательств для принятия этих решений роль врача заключается в обсуждении неопределенных последствий диагноза и потенциальных рисков (таких как остеопороз и нарушение сократимости миокарда) и преимуществ терапии левотироксином, чтобы позволить пациенту принять обоснованное решение относительно терапия.
Какова роль тестов на антитироидную пероксидазу (анти-ТПО) и антитироглобулин (анти-ТГ) в диагностике гипотиреоза?
Li D, Radulescu A, Shrestha RT и др. Связь приема биотина с выполнением гормональных и негормональных анализов у здоровых взрослых. ЯМА . 2017 26 сентября. 318 (12): 1150-60. [Медлайн]. [Полный текст].
Гози НЕБО, Гарла В.В.Субклинический гипотиреоз. StatPearls . 2021 Январь [Medline]. [Полный текст].
Крайсман Ш., Хеннесси СП. Постоянное обратимое повышение уровня креатинина в сыворотке крови при тяжелом гипотиреозе. Арк Интерн Мед. . 1999, 11 января. 159 (1): 79-82. [Медлайн].
McDermott MT. Имеет ли смысл комбинированная терапия Т4 и Т3? Эндокр Практик . 2012 сен-окт. 18 (5): 750-7. [Медлайн].
[Рекомендации] Йонклаас Дж., Бьянко А.С., Бауэр А.Дж. и др. Рекомендации по лечению гипотиреоза: подготовлено рабочей группой Американской ассоциации тироидных гормонов по заместительной гормональной терапии. Щитовидная железа . 2014 24 декабря (12): 1670-751. [Медлайн]. [Полный текст].
Melville NA.Новые рекомендации ATA придерживаются левотироксина при гипотиреозе. Медицинские новости Medscape от WebMD. 2 октября 2014 г. Доступно по адресу http://www.medscape. com/viewarticle/832682. Доступ: 19 февраля 2015 г.
com/viewarticle/832682. Доступ: 19 февраля 2015 г.
Ким Д. Роль витамина D в заболеваниях щитовидной железы. Int J Mol Sci . 2017 12 сентября. 18 (9): [Medline]. [Полный текст].
Mourtzinis G, Adamsson Eryd S, Rosengren A, et al. Первичный альдостеронизм и нарушения щитовидной железы при фибрилляции предсердий: шведское общенациональное исследование методом случай-контроль. Eur J Предыдущий Cardiol . 1 января 2018 г. 2047487318759853. [Medline].
Bothra N, Shah N, Goroshi M и др. Тиреоидит Хашимото: относительный риск рецидива и значение для скрининга родственников первой степени родства. Клин Эндокринол (Oxf) . 2017 8 марта [Medline].
Стаки Б.Г., Кент Г.Н., Уорд Л.С., Браун С.Дж., Уолш Дж.П. Послеродовая дисфункция щитовидной железы и долгосрочный риск гипотиреоза: результаты 12-летнего последующего исследования женщин с послеродовой дисфункцией щитовидной железы и без нее. Клин Эндокринол (Oxf) . 2010 Сентябрь 73 (3): 389-95. [Медлайн].
Клин Эндокринол (Oxf) . 2010 Сентябрь 73 (3): 389-95. [Медлайн].
Wolter P, Dumez H, Schoffski P. Сунитиниб и гипотиреоз. N Engl J Med . 2007 г., 12 апреля. 356 (15): 1580; ответ автора 1580-1. [Медлайн].
Смит Дж. У., Стоккель М. П., Перейра А. М., Ромейн Дж. А., Виссер Т. Дж. Гипотиреоз, вызванный бексаротеном: бексаротен стимулирует периферический метаболизм гормонов щитовидной железы. Дж. Клин Эндокринол Метаб . 2007 июл.92 (7): 2496-9. [Медлайн].
Денни Дж. К., Кроуфорд, округ Колумбия, Ричи, Мэриленд и др. Варианты, близкие к FOXE1, связаны с гипотиреозом и другими заболеваниями щитовидной железы: использование электронных медицинских карт для исследований на уровне генома и феномена. Ам Дж. Хам Генет . 7 октября 2011 г. 89 (4): 529-42. [Медлайн]. [Полный текст].
Vono-Toniolo J, Rivolta CM, Targovnik HM, Medeiros-Neto G, Kopp P. Естественные мутации в гене тиреоглобулина. Щитовидная железа .2005 Сентябрь 15 (9): 1021-33. [Медлайн].
Park SM, Chatterjee VK. Генетика врожденного гипотиреоза. Дж. Мед Генет . 2005 Май. 42 (5): 379-89. [Медлайн]. [Полный текст].
Paschke R, Ludgate M. Рецептор тиреотропина при заболеваниях щитовидной железы. N Engl J Med . 1997 декабрь 4. 337 (23): 1675-81. [Медлайн].
Macchia PE, Lapi P, Krude H, et al. Мутации PAX8, связанные с врожденным гипотиреозом, вызванным дисгенезией щитовидной железы. Нат Генет . 1998 Май. 19 (1): 83-6. [Медлайн].
Эверетт Л.А., Глейзер Б., Бек Дж. С. и др. Синдром Пендреда вызывается мутациями в предполагаемом гене-переносчике сульфатов (PDS). Нат Генет . 1997 г., 17 (4): 411-22. [Медлайн].
С. и др. Синдром Пендреда вызывается мутациями в предполагаемом гене-переносчике сульфатов (PDS). Нат Генет . 1997 г., 17 (4): 411-22. [Медлайн].
Cetani F, Barbesino G, Borsari S и др. Новая мутация гена аутоиммунного регулятора в итальянском родстве с аутоиммунной полиэндокринопатией-кандидозом-эктодермальной дистрофией, действующая доминантным образом и сильно когрегирующая с гипотиреоидным аутоиммунным тиреоидитом. Дж. Клин Эндокринол Метаб . 2001 Октябрь 86 (10): 4747-52. [Медлайн].
Woeber KA. Йод и заболевания щитовидной железы. Мед Клин Норт Ам . 1991, январь, 75 (1): 169-78. [Медлайн].
Ямада М., Мори М. Механизмы, связанные с патофизиологией и лечением центрального гипотиреоза. Нат Клин Практик Эндокринол Метаб . 2008 г. 4 (12): 683-94. [Медлайн].
Doeker BM, Pfaffle RW, Pohlenz J, Andler W. Врожденный центральный гипотиреоз из-за гомозиготной мутации в гене бета-субъединицы тиреотропина следует по аутосомно-рецессивному наследованию. Дж. Клин Эндокринол Метаб . 1998 Май. 83 (5): 1762-5. [Медлайн].
Бономи М., Буснелли М., Бек-Пекко П. и др.Семья с полной устойчивостью к тиреотропин-рилизинг-гормону. N Engl J Med . 2009 12 февраля. 360 (7): 731-4. [Медлайн].
Катаками Х., Като Й., Инада М., Имура Х. Гипоталамический гипотиреоз из-за дефицита изолированного тиреотропин-рилизинг-гормона (TRH). Дж Эндокринол Инвест . 1984 июн. 7 (3): 231-3. [Медлайн].
[Медлайн].
Ниими Х., Иномата Х., Сасаки Н., Накадзима Х. Врожденный изолированный дефицит тиреотропин-рилизинг-гормона. Арк Дис Детский . 1982 ноябрь 57 (11): 877-8. [Медлайн]. [Полный текст].
Аоки Ю., Белин Р.М., Кликнер Р. и др. Сывороточный ТТГ и общий Т4 в популяции США и их связь с характеристиками участников: Национальное исследование здоровья и питания (NHANES 1999-2002). Щитовидная железа . 2007 декабря 17 (12): 1211-23. [Медлайн].
Kajantie E, Phillips DI, Osmond C, Barker DJ, Forsen T, Eriksson JG. Спонтанный гипотиреоз у взрослых женщин предсказывается маленьким размером тела при рождении и в детстве. Дж. Клин Эндокринол Метаб . 2006 декабрь 91 (12): 4953-6. [Медлайн].
Sawin CT, Castelli WP, Hershman JM, McNamara P, Bacharach P. Старение щитовидной железы. Дефицит щитовидной железы в исследовании Framingham. Арк Интерн Мед. . 1985 августа 145 (8): 1386-8. [Медлайн].
Старение щитовидной железы. Дефицит щитовидной железы в исследовании Framingham. Арк Интерн Мед. . 1985 августа 145 (8): 1386-8. [Медлайн].
Thvilum M, Brandt F, Lillevang-Johansen M, Folkestad L, Brix TH, Hegedus L. Повышенный риск деменции при гипотиреозе: датское общенациональное исследование на основе регистров. Клин Эндокринол (Oxf) . 2021 22 января. [Medline].
Винтер К.Х., Крамон П., Ватт Т. и др. Качество жизни, связанное с конкретным заболеванием, а также общее качество жизни широко влияет на аутоиммунный гипотиреоз и улучшается в течение первых шести месяцев терапии левотироксином. PLoS Один . 2016 г. 3 июня. 11 (6): e0156925. [Медлайн]. [Полный текст].
Chang YC, Chang CH, Yeh YC, Chuang LM, Tu YK. Субклинический и явный гипотиреоз связан со снижением скорости клубочковой фильтрации и протеинурией: крупное поперечное популяционное исследование. Научный сотрудник . 2018 г. 1. 8 (1): 2031. [Медлайн]. [Полный текст].
Научный сотрудник . 2018 г. 1. 8 (1): 2031. [Медлайн]. [Полный текст].
Цуда С., Накаяма М., Мацукума Ю. и др. Субклинический гипотиреоз независимо связан с плохими почечными исходами у пациентов с хроническим заболеванием почек. Эндокринная . 2021 20 января [Medline].
Sato Y, Yoshihisa A, Kimishima Y, et al. Субклинический гипотиреоз связан с неблагоприятным прогнозом у пациентов с сердечной недостаточностью. Банка Кардиол .2018 января 34 (1): 80-7. [Медлайн].
Zamfirescu I, Carlson HE. Абсорбция левотироксина при одновременном применении с различными препаратами кальция. Щитовидная железа . 2011 Май. 21 (5): 483-6. [Медлайн]. [Полный текст].
Piantanida E, Gallo D, Veronesi G и др. Скрытая гипертензия при впервые выявленном гипотиреозе: пилотное исследование. Дж Эндокринол Инвест . 2016 19 мая. [Medline].
Дж Эндокринол Инвест . 2016 19 мая. [Medline].
Hollowell JG, Staehling NW, Flanders WD и др.Сывороточный ТТГ, Т (4) и антитела к щитовидной железе у населения Соединенных Штатов (1988–1994): Национальное обследование здоровья и питания (NHANES III). Дж. Клин Эндокринол Метаб . 2002 Февраль 87 (2): 489-99. [Медлайн].
Negro R, Formoso G, Mangieri T, Pezzarossa A, Dazzi D, Hassan H. Лечение левотироксином у эутиреоидных беременных женщин с аутоиммунным заболеванием щитовидной железы: влияние на акушерские осложнения. Дж. Клин Эндокринол Метаб . 2006 июль 91 (7): 2587-91.[Медлайн].
Лю Ю. Клиническое значение поглощения щитовидной железой на позитронно-эмиссионной томографии F18-фтордезоксиглюкозы. Энн Нукл Мед . 2009 23 января (1): 17-23. [Медлайн].
Helfand M, Redfern CC. Клинические рекомендации, часть 2. Скрининг заболеваний щитовидной железы: обновленная информация.Американский колледж врачей. Энн Интерн Мед. . 1998 г. 15 июля. 129 (2): 144-58. [Медлайн].
Американская академия семейных врачей. Краткое изложение рекомендаций по политике в отношении периодических медицинских осмотров. Репринт № 510. Leawood, KS: Американская академия семейных врачей; 2002.
[Рекомендации] Baskin HJ, Cobin RH, Duick DS, et al. Медицинские рекомендации Американской ассоциации клинических эндокринологов для клинической практики по оценке и лечению гипертиреоза и гипотиреоза. Эндокр Практик . 2002 ноябрь-декабрь. 8 (6): 457-69. [Медлайн].
Эндокр Практик . 2002 ноябрь-декабрь. 8 (6): 457-69. [Медлайн].
Скрининг заболеваний щитовидной железы: изложение рекомендаций. Энн Интерн Мед. . 2004 20 января. 140 (2): 125-7. [Медлайн].
Grozinsky-Glasberg S, Fraser A, Nahshoni E, Weizman A, Leibovici L. Комбинированная терапия тироксином-трийодтиронином по сравнению с монотерапией тироксином при клиническом гипотиреозе: метаанализ рандомизированных контролируемых исследований. Дж. Клин Эндокринол Метаб .2006 июл.91 (7): 2592-9. [Медлайн].
Gullo D, Latina A, Frasca F, Le Moli R, Pellegriti G, Vigneri R. Монотерапия левотироксином не может гарантировать эутиреоз у всех пациентов с атиреозом. PLoS Один . 2011. 6 (8): e22552. [Медлайн].
Haddow JE, Palomaki GE, Allan WC, et al. Материнская недостаточность щитовидной железы при беременности и последующее нейропсихологическое развитие ребенка. N Engl J Med . 1999, 19 августа. 341 (8): 549-55.[Медлайн].
Материнская недостаточность щитовидной железы при беременности и последующее нейропсихологическое развитие ребенка. N Engl J Med . 1999, 19 августа. 341 (8): 549-55.[Медлайн].
Блатт А.Дж., Накамото Дж.М., Кауфман Х.В. Национальный статус тестирования на гипотиреоз во время беременности и в послеродовом периоде. Дж. Клин Эндокринол Метаб . 2012 марта 97 (3): 777-84. [Медлайн].
[Рекомендации] Стагнаро-Грин А., Абалович М., Александр Е. и др. Рекомендации Американской тироидной ассоциации по диагностике и лечению заболеваний щитовидной железы во время беременности и в послеродовом периоде. Щитовидная железа . 2011 21 октября (10): 1081-125.[Медлайн]. [Полный текст].
LeBeau SO, Mandel SJ. Заболевания щитовидной железы при беременности. Эндокринол Метаб Клин Север Ам . 2006 Mar.35 (1): 117-36, vii. [Медлайн].
2006 Mar.35 (1): 117-36, vii. [Медлайн].
Negro R, Formoso G, Mangieri T, Pezzarossa A, Dazzi D, Hassan H. Лечение левотироксином у эутиреоидных беременных женщин с аутоиммунным заболеванием щитовидной железы: влияние на акушерские осложнения. Дж. Клин Эндокринол Метаб . 2006 июль 91 (7): 2587-91. [Медлайн].
Велкенирс Б., Ван Мерхаеге А., Поппе К., Унуан Д., Турне Х., Хентенс П. Лечение левотироксином и исход беременности у женщин с субклиническим гипотиреозом, подвергающихся вспомогательным репродуктивным технологиям: систематический обзор и метаанализ РКИ. Обновление Hum Reprod . 2013 май-июнь. 19 (3): 251-8. [Медлайн].
Буско М. Оптимальные дозы левотироксина при гипотиреозе при беременности. Медицинские новости Medscape от WebMD.9 декабря 2013 г. Доступно по адресу http://www.medscape. com/viewarticle/817459. Доступ: 5 января 2014 г.
com/viewarticle/817459. Доступ: 5 января 2014 г.
Абалович М., Васкес А., Алькарас Г. и др. Адекватные дозы левотироксина для лечения гипотиреоза, впервые обнаруженного во время беременности. Щитовидная железа . 2013 23 ноября (11): 1479-83. [Медлайн].
Купер Д.С., Бионди Б. Субклиническая болезнь щитовидной железы. Ланцет . 2012 24 марта. 379 (9821): 1142-54. [Медлайн].
Суркс М.И., Ортиз Э., Дэниэлс Г.Х. и др.Субклиническое заболевание щитовидной железы: научный обзор и рекомендации по диагностике и лечению. ЯМА . 2004 14 января. 291 (2): 228-38. [Медлайн].
[Рекомендации] Де Гроот Л., Абалович М., Александр Е.К. и др. Управление дисфункцией щитовидной железы во время беременности и в послеродовом периоде: руководство по клинической практике эндокринного общества. Дж. Клин Эндокринол Метаб . 2012 августа 97 (8): 2543-65. [Медлайн]. [Полный текст].
Дж. Клин Эндокринол Метаб . 2012 августа 97 (8): 2543-65. [Медлайн]. [Полный текст].
Gyamfi C, Wapner RJ, D’Alton ME.Дисфункция щитовидной железы во время беременности: фундаментальные научные и клинические данные, связанные с противоречиями в управлении. Акушерский гинекол . 2009 Март 113 (3): 702-7. [Медлайн].
Розарио П.В., Бесса Б., Валадао М.М., Пуриш С. Естественная история легкого субклинического гипотиреоза: прогностическое значение ультразвука. Щитовидная железа . 2009 19 января (1): 9-12. [Медлайн].
Ито М., Аришима Т., Кудо Т. и др. Влияние замены левотироксина на холестерин липопротеинов не высокой плотности у пациентов с гипотиреозом. Дж. Клин Эндокринол Метаб . 2007 февраль 92 (2): 608-11. [Медлайн].
Cinemre H, Bilir C, Gokosmanoglu F, Bahcebasi T. Гематологические эффекты левотироксина у пациентов с железодефицитным субклиническим гипотиреозом: рандомизированное, двойное слепое, контролируемое исследование. Дж. Клин Эндокринол Метаб . 2009 январь 94 (1): 151-6. [Медлайн].
Abreu I, Lau E, Sousa-Pinto B, Carvalho D. Субклинический гипотиреоз: лечить или не лечить! Систематический обзор с метаанализом липидного профиля. Endocr Connect . 1 марта 2017 г. [Medline].
Вартофский Л. Микседема кома. Эндокринол Метаб Клин Север Ам . 2006 декабрь 35 (4): 687-98, vii-viii. [Медлайн].
[Медлайн].
Тернер MR, Камачо X, Фишер HD и др.Доза левотироксина и риск переломов у пожилых людей: вложенное исследование случай-контроль. BMJ . 2011 28 апреля. 342: d2238. [Медлайн]. [Полный текст].
[Рекомендации] Persani L, Brabant G, Dattani M, et al. Рекомендации Европейской тироидной ассоциации (ETA) по диагностике и лечению центрального гипотиреоза, 2018 г. Eur Thyroid J . 2018 7 октября (5): 225-37. [Медлайн]. [Полный текст].
Буско М. Субклинический гипотиреоз при беременности обычно преходящий.Медицинские новости Medscape от WebMD. 20 декабря 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/818195. Доступ: 30 декабря 2013 г.
Шилдс Б.М., Найт Б.А., Хилл А.В., Хаттерсли А.Т., Вайдья Б. Пятилетнее наблюдение за женщинами с субклиническим гипотиреозом во время беременности. Дж. Клин Эндокринол Метаб . 2013 декабрь 98 (12): E1941-5. [Медлайн].
Дж. Клин Эндокринол Метаб . 2013 декабрь 98 (12): E1941-5. [Медлайн].
Влияние 12-месячного лечения l-селенометионином на уровни анти-ТПО в сыворотке у пациентов с тиреоидитом Хашимото
Предпосылки
Когда возникают нарушения щитовидной железы, это может нарушить баланс микроэлементов в организме человека.Следовательно, обнаружение микроэлементов во время раннего скрининга заболеваний щитовидной железы, лечения и прогноза, основанного на личных характеристиках лекарств и лечения, обеспечит научную основу для принятия клинических решений и может эффективно снизить боль пациентов и снизить социальное медицинское бремя.
Методы
В нашем исследовании сравнивали 50 здоровых добровольцев и 200 пациентов с заболеваниями щитовидной железы (58 случаев узлового образования щитовидной железы, 59 случаев зоба, 34 случая послеоперационного рака щитовидной железы и 24 случая рака щитовидной железы).Общие микроэлементы йода, селена, марганца, хрома и т.д. (всего 28 элементов) в сыворотке крови человека были обнаружены с помощью масс-спектрометрии с индуктивно связанной плазмой (ICP-MS). Модель оценки риска заболеваний щитовидной железы была создана после анализа содержания микроэлементов, функции щитовидной железы и результатов ультразвукового исследования по полу и возрасту с характеристиками населения Китая.
Полученные результаты
Результаты показали, что существуют значительные различия в восьми микроэлементах (I, Ca, Fe, Ni, Cu, Zn, Se, Sb) между группой с заболеванием щитовидной железы и здоровой контрольной группой (P <0.05). Наблюдались значительные различия в десяти микроэлементах (I, Ca, Cr, Mn, Co, Ni, Cu, Zn, Se, Sb) между группой с заболеванием щитовидной железы у женщин и контрольной группой (P <0,05). И были значительные различия в восьми микроэлементах (I, Mn, Fe, Ni, Cu, Zn, Se, Sb) между группой с заболеванием щитовидной железы у мужчин и контрольной группой (P <0,05). Были выявлены достоверные корреляции между содержанием FT3, FT4, T3 и T4, соответствующих йоду (P <0,05) в группе больных с заболеванием щитовидной железы. Кроме того, корреляции между Fe-Zn, Cr-Mn, Ca-Zn, Ca-Se, Ca-Fe и Zn-Se (P <0.
Модель оценки риска заболеваний щитовидной железы была создана после анализа содержания микроэлементов, функции щитовидной железы и результатов ультразвукового исследования по полу и возрасту с характеристиками населения Китая.
Полученные результаты
Результаты показали, что существуют значительные различия в восьми микроэлементах (I, Ca, Fe, Ni, Cu, Zn, Se, Sb) между группой с заболеванием щитовидной железы и здоровой контрольной группой (P <0.05). Наблюдались значительные различия в десяти микроэлементах (I, Ca, Cr, Mn, Co, Ni, Cu, Zn, Se, Sb) между группой с заболеванием щитовидной железы у женщин и контрольной группой (P <0,05). И были значительные различия в восьми микроэлементах (I, Mn, Fe, Ni, Cu, Zn, Se, Sb) между группой с заболеванием щитовидной железы у мужчин и контрольной группой (P <0,05). Были выявлены достоверные корреляции между содержанием FT3, FT4, T3 и T4, соответствующих йоду (P <0,05) в группе больных с заболеванием щитовидной железы. Кроме того, корреляции между Fe-Zn, Cr-Mn, Ca-Zn, Ca-Se, Ca-Fe и Zn-Se (P <0. 05) также были обнаружены в группе заболеваний щитовидной железы.
Выводы
Высокая концентрация йода и марганца — факторы риска заболеваний щитовидной железы. Помимо низких концентраций кобальта, никеля, меди, цинка, селена и сурьмы, очень важную роль играют кальций в сыворотке женщин с заболеваниями щитовидной железы и железо в сыворотке мужчин с заболеваниями щитовидной железы. Модель случайного леса, основанная на элементной оценке риска заболеваний щитовидной железы, полезна для диагностики и лечения заболеваний щитовидной железы.
05) также были обнаружены в группе заболеваний щитовидной железы.
Выводы
Высокая концентрация йода и марганца — факторы риска заболеваний щитовидной железы. Помимо низких концентраций кобальта, никеля, меди, цинка, селена и сурьмы, очень важную роль играют кальций в сыворотке женщин с заболеваниями щитовидной железы и железо в сыворотке мужчин с заболеваниями щитовидной железы. Модель случайного леса, основанная на элементной оценке риска заболеваний щитовидной железы, полезна для диагностики и лечения заболеваний щитовидной железы.
На что указывают высокие уровни TPO?
Ответил: Проф Динеш Дханвал | Профессор медицины и руководитель эндокринологии,
Медицинский колледж Маулана Азад,
Нью-Дели
Q: У меня немного повышенный уровень ТТГ (от 6 до 9,5) и нормальные уровни Т3 и Т4 (137 и 8,5) . Анти-ТПО очень высокий (> 1000), и врач рекомендовал 50 мг элтроксина (по одной таблетке каждый день). Нужно ли принимать таблетку пожизненно? На данный момент клинических проявлений нет. Каковы клинические проявления очень высоких уровней анти-ТПО? Каковы клинические последствия Хашимото или AITD? Можем ли мы решить эту проблему с помощью диеты или физических упражнений. Мне 45 лет, и мой ИМТ 28,50. Пожалуйста, объясните значение этого и объясните, как я буду действовать, если не будут принимать лекарства.
Нужно ли принимать таблетку пожизненно? На данный момент клинических проявлений нет. Каковы клинические проявления очень высоких уровней анти-ТПО? Каковы клинические последствия Хашимото или AITD? Можем ли мы решить эту проблему с помощью диеты или физических упражнений. Мне 45 лет, и мой ИМТ 28,50. Пожалуйста, объясните значение этого и объясните, как я буду действовать, если не будут принимать лекарства.
А:
Судя по предоставленным вами деталям, у вас субклинический гипотиреоз , что означает, что у вас нет симптомов, но ТТГ немного высок при нормальном Т4 / Т3.Наиболее частой причиной является аутоиммунное заболевание щитовидной железы, что подтверждается положительными анти-ТПО. Положительный анти-ТПО означает, что в вашем организме есть эти антитела, которые действуют против клеток щитовидной железы, что приводит к гипотиреозу. Чаще всего это прогрессирующее заболевание.
Прочтите: 5 основных причин гипертиреоза
Нужно ли лечение при высоких показателях щитовидной железы?
На сегодняшний день у нас нет лечения от аутоиммунитета, поэтому мы заменяем гормон щитовидной железы на тироксин./103/103.jpg) При уровне ТТГ около 10 и сильно положительных антителах я предлагаю вам принимать Тиронорм 50 мкг ежедневно натощак рано утром. Определите уровень ТТГ через 6 недель, если в норме, продолжайте ту же дозу, но если она все еще выше нормы, увеличьте дозу до 75 мкг в день. Что касается продолжительности лечения, я считаю, что ввиду сильных положительных антител вам может понадобиться лечение на всю жизнь. Кроме разрушения клеток щитовидной железы антитела к ТПО не причиняют никакого другого вреда. Само по себе заболевание безвредно, если поддерживается нормальный уровень ТТГ.Как только нормальная доза тироксина титрована, достаточно даже получать ТТГ один раз в год. Если не принимать лекарства, то выше вероятность сердечных заболеваний, дислипидемии, помимо таких симптомов гипотиреоза, как умственная / физическая медлительность, увеличение веса, запоры и т. Д.
При уровне ТТГ около 10 и сильно положительных антителах я предлагаю вам принимать Тиронорм 50 мкг ежедневно натощак рано утром. Определите уровень ТТГ через 6 недель, если в норме, продолжайте ту же дозу, но если она все еще выше нормы, увеличьте дозу до 75 мкг в день. Что касается продолжительности лечения, я считаю, что ввиду сильных положительных антител вам может понадобиться лечение на всю жизнь. Кроме разрушения клеток щитовидной железы антитела к ТПО не причиняют никакого другого вреда. Само по себе заболевание безвредно, если поддерживается нормальный уровень ТТГ.Как только нормальная доза тироксина титрована, достаточно даже получать ТТГ один раз в год. Если не принимать лекарства, то выше вероятность сердечных заболеваний, дислипидемии, помимо таких симптомов гипотиреоза, как умственная / физическая медлительность, увеличение веса, запоры и т. Д.
Также прочтите: Лучшие диетические и другие рекомендации для лечения гипотиреоза
Болезнь Хашимото и антитела к ТПО
В этой статье:
- Тиреоидит Хашимото прогрессирует
- Симптомы Хашимото
- Диагностика Хашимото
- Понимание лечения антител к ТПО 9047
- Как снизить уровень антител к ТПО
Что такое тиреоидит Хашимото?
Тиреоидит Хашимото — аутоиммунное заболевание, поражающее щитовидную железу. Аутоиммунитет возникает, когда иммунные клетки атакуют здоровую ткань, а не защищают ее, что приводит к хроническому воспалению.
Аутоиммунитет возникает, когда иммунные клетки атакуют здоровую ткань, а не защищают ее, что приводит к хроническому воспалению.
При тиреоидите Хашимото иммунные клетки по ошибке атакуют здоровую ткань щитовидной железы, вызывая ее воспаление. Это повреждение может в конечном итоге привести к неадекватной выработке гормонов щитовидной железы. Без достаточного количества гормонов щитовидной железы для правильного функционирования вашего организма у вас развивается гипотиреоз.
Тиреоидит Хашимото — основная причина гипотиреоза в Соединенных Штатах, от которой страдает примерно 5% населения.
Причины тиреоидита Хашимото
Врачи не совсем уверены, почему иммунная система, которая должна защищать организм от вредоносных вирусов и бактерий, иногда обращается против здоровых тканей организма.
Некоторые ученые считают, что вирус или бактерия могут вызвать реакцию, в то время как другие полагают, что это может быть связано с генетической ошибкой. Сочетание факторов, включая наследственность, пол и возраст, может определять вашу вероятность развития расстройства.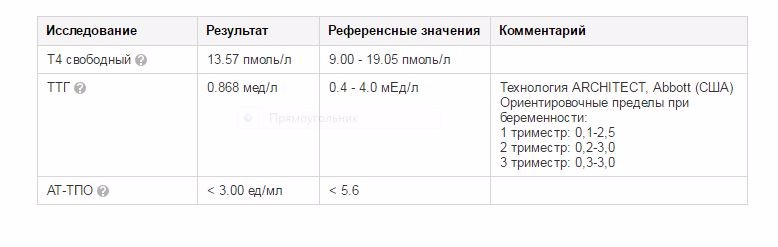
Генетическая предрасположенность
По оценкам исследователей, 70–80% предрасположенности к аутоиммунным заболеваниям щитовидной железы связаны с семейным анамнезом аутоиммунных заболеваний.
Беременность
Беременность подвергает женщину метаболическому стрессу. Чтобы справиться, щитовидная железа претерпевает заметные изменения. Эти изменения обычно обратимы после родов, хотя беременность иногда может быть триггером послеродового тиреоидита. Послеродовой тиреоидит — это состояние, при котором щитовидная железа воспаляется в течение первого года после рождения. В большинстве случаев послеродовой тиреоидит ограничивается неделями или месяцами после родов, но иногда перерастает в болезнь Хашимото.
Другие гормональные нарушения
Болезнь Хашимото в семь раз чаще встречается у женщин, чем у мужчин. Гормональные явления, такие как половое созревание, беременность или менопауза, могут способствовать развитию Хашимото.
Полиаутоиммунитет
Нередко люди с одним аутоиммунным заболеванием имеют другое, например целиакию, диабет первого типа, ревматоидный артрит или волчанку. Это состояние при двух или более аутоиммунных заболеваниях — полиаутоиммунитет.
Это состояние при двух или более аутоиммунных заболеваниях — полиаутоиммунитет.
Эмоциональный или физический стресс
Эмоциональный стресс может возникать из-за чувства обиды, страхов, разочарования, печали, гнева или горя.Физический стресс может быть результатом переедания или недоедания, чрезмерной или недостаточной физической нагрузки, курения или других вредных привычек. По данным Американской психологической ассоциации, хронический стресс может повлиять на иммунную систему.
Недостаток питательных веществ
Чем больше вы подвергаете себя диетическому стрессу, тем выше вероятность возникновения воспаления. Воспаление может усугубить ваши аутоиммунные реакции и нарушить функцию щитовидной железы. Общие дефициты включают в себя селен, витамин D, диеты с низким содержанием питательных веществ, витамины группы B, железо / ферритин, йод и цинк.
Чувствительность к пище
Диетические триггеры могут привести к повышенной проницаемости желудочно-кишечного тракта, хроническому воспалению и возможному повышению уровня антител к щитовидной железе. Общие чувствительности включают глютен, молочные продукты, сою, зерно, яйца, орехи и семена, а также пасленовые овощи.
Общие чувствительности включают глютен, молочные продукты, сою, зерно, яйца, орехи и семена, а также пасленовые овощи.
Экологические токсины
Воздействие токсинов в окружающей среде может вызвать предрасположенность к аутоиммунным заболеваниям щитовидной железы. Общие токсины включают пластиковые бутылки для воды (BPA), пестициды, антибактериальные средства в мыле, удобрениях, курении и соевых продуктах.
Чем отличается болезнь Хашимото от гипотиреоза?
Являясь частью эндокринной системы, щитовидная железа вырабатывает гормоны, которые регулируют потребление энергии вашим телом, а также многие другие важные функции. Когда производство гормонов щитовидной железы падает, процессы в организме замедляются и изменяются, затрагивая практически все системы вашего тела.
Общие симптомы гипотиреоза включают:
- Повышенная чувствительность к холоду
- Повышенный уровень холестерина в крови
- Мышечные боли, болезненность и жесткость
- Боль, скованность или припухлость в суставах
- Увеличенная щитовидная железа (зоб)
Причины гипотиреоза
Может быть много причин, по которым щитовидная железа может не вырабатывать достаточно гормона щитовидной железы, в том числе:
- Хирургическое удаление части всей щитовидной железы
- Врожденный гипотиреоз (врожденный гипотиреоз)
- Тиреоидит (воспаление щитовидной железы, обычно вызванное аутоиммунной атакой или вирусной инфекцией)
- Повреждение гипофиза
- Редкие нарушения, проникающие в щитовидную железу
Как видно из этого списка, аутоиммунное заболевание se является наиболее частой причиной гипотиреоза. Действительно, тиреоидит Хашимото — основная причина гипотиреоза в Соединенных Штатах.
Действительно, тиреоидит Хашимото — основная причина гипотиреоза в Соединенных Штатах.
Итак, разница между тиреоидитом Хашимото и гипотиреозом заключается в том, что гипотиреоз — это состояние недостаточной активности щитовидной железы, тогда как болезнь Хашимото — это аутоиммунное заболевание, которое может вызывать гипотиреоз. По сути, гипотиреоз — это проблема вашей щитовидной железы. Хашимото — проблема с вашей иммунной системой. У вас может быть одно состояние без другого. Однако они обычно идут рука об руку без раннего обнаружения антител к ТПО, присутствующих в Хашимото.
Тиреоидит Хашимото прогрессирует
На ранних стадиях организм компенсирует и вырабатывает больше гормонов, чтобы поддерживать уровень гормонов в «нормальном» диапазоне. Здесь ваша щитовидная железа почти полностью функционирует. Хотя антитела к ТПО могут присутствовать в крови, что свидетельствует о наличии аутоиммунного заболевания, до появления симптомов гипотиреоза может пройти несколько лет.
Постепенно, поскольку антитела к ТПО разрушают больше ткани щитовидной железы, щитовидная железа теряет способность к компенсации.У вас начинается дефицит гормона щитовидной железы, и вы можете почувствовать симптомы.
В конце концов железа полностью теряет способность вырабатывать гормон щитовидной железы, что считается конечной стадией тиреоидита Хашимото.
Симптомы тиреоидита Хашимото
Сначала вы можете не заметить признаков или симптомов болезни Хашимото или увидеть опухоль в передней части горла (зоб). Болезнь Хашимото обычно медленно прогрессирует с годами.Он вызывает хроническое повреждение щитовидной железы, что приводит к снижению уровня гормонов щитовидной железы в крови.
Поскольку Хашимото разрушает больше ткани щитовидной железы, падение выработки гормонов щитовидной железы может выражать симптомы, похожие на гипотиреоз, включая:
- Обильные или нерегулярные менструальные периоды и проблемы с беременностью
Щитовидная железа становится все менее и менее способной компенсировать ее дефицит гормона щитовидной железы. На конечных стадиях тиреоидита Хашимото железа полностью теряет способность вырабатывать гормон щитовидной железы.
На конечных стадиях тиреоидита Хашимото железа полностью теряет способность вырабатывать гормон щитовидной железы.
Если вы испытываете симптомы Хашимото, полный анализ крови может помочь вам понять, как работает ваша щитовидная железа.
Без проверки наличия антител к щитовидной железе эти симптомы (или их отсутствие) могут привести к пропущенному диагнозу или ошибочному диагнозу.
Диагностика болезни Хашимото
Диагноз тиреоидита Хашимото ставится на основании лабораторных исследований и физического обследования. То, что вы чаще всего обнаруживаете в анализе крови, которое указывает на Хашимото, — это повышенный ТТГ и низкий Т4 (тироксин) в сочетании с повышенными антителами к ТПО.
Результаты лабораторных исследований
Полный анализ крови на щитовидную железу должен включать ТТГ, свободный трийодтиронин (fT3), свободный тироксин (fT4), антитела ТПО и . Эта информация помогает определить причину недостаточной или чрезмерной активности щитовидной железы.
Результаты лабораторных исследований могут считаться «положительными» или «отрицательными» в зависимости от того, присутствуют ли в образце крови антитела к ТПО.
Предположим, вы показываете отрицательный результат на антитела к ТПО. В этом случае это означает, что в вашей крови не было обнаружено антител к ТПО.Следовательно, если у вас есть симптомы заболевания щитовидной железы, маловероятно, что их вызывает аутоиммунное заболевание.
Если вы показываете положительный результат на антитела к ТПО, это может означать, что у вас:
Болезнь Хашимото
Диагноз ставится, если у вас высокий уровень антител к ТПО и высокий уровень тиреоглобулина (ТГ) — белка. производится щитовидной железой.
Болезнь Грейвса
Диагноз ставится, если у вас высокий уровень антител к ТПО и высокий уровень антител к рецепторам тиреотропного гормона (ТТГ).
УЗИ щитовидной железы
Тест TPOAb — не единственный индикатор Хашимото. Исследование Калифорнийского университета Северного штата предполагает, что 10% пациентов с Хашимото могут иметь отрицательный результат анализа крови на антитела к ТПО.
Хотя существует малая вероятность того, что вам понадобятся другие тесты для подтверждения болезни Хашимото, при необходимости ультразвуковое исследование щитовидной железы может помочь в диагностике. Ультразвук оценивает размер щитовидной железы, рисунок и структуру ткани, а также наличие узелков.
Используйте ту же лабораторию
Аутоиммунитет и степень атаки вашей иммунной системы на щитовидную железу могут сильно различаться изо дня в день. Он также очень чувствителен к вашему образу жизни, включая диету, стресс, сон и упражнения. Количество антител может варьироваться в зависимости от того, что происходит в вашем окружении.
Результаты испытаний имеют смысл только при сравнении с эталонными диапазонами. Референсные диапазоны (или «нормальные» диапазоны) — это значения, ожидаемые для здорового человека.
Референсные диапазоны зависят от лаборатории, что означает, что разные лаборатории могут дать разные результаты. Это нормально. Точность лабораторных испытаний значительно выросла. Однако некоторые различия между лабораториями все же могут возникать из-за различий в испытательном оборудовании, используемых химических веществах и методах анализа. Эта изменчивость является причиной того, что вам следует использовать диапазон, предоставленный лабораторией, проанализировавшей ваш тест, чтобы оценить, находятся ли ваши результаты в пределах нормы.
Используйте одну и ту же лабораторию каждый раз, когда будете рисовать свои лаборатории.Последовательность — ключ к успеху.
Что такое антитела к ТПО
Антитела — это белки, вырабатываемые организмом для защиты от инфекций. Однако иногда они по ошибке атакуют ваши ткани, вызывая болезнь.
Пероксидаза щитовидной железы (ТПО) — это фермент, обнаруженный в щитовидной железе, который играет жизненно важную роль в производстве гормонов щитовидной железы. ТПО превращает ионы йода, абсорбированные из пищи, в активную форму йода, которая используется организмом.
Организм нуждается в йоде для выработки гормонов щитовидной железы.Йод соединяется с тирозином (аминокислота) для производства гормонов щитовидной железы: тироксина (Т4) и трийодтиронина (Т3). При недостатке йода в рационе щитовидная железа не может производить достаточное количество гормона щитовидной железы.
Недостаток гормона щитовидной железы создает отрицательную обратную связь с гипофизом, который производит и высвобождает тиреотропный гормон (ТТГ). Увеличение ТТГ сигнализирует о дополнительном производстве ТПО.
Если уровень антител в крови повышен, это говорит о том, что ваша иммунная система атакует нормальные, здоровые ткани.
Обычно иммунная система защищает от микробов, таких как бактерии и вирусы. Обычно он может различать чужеродные клетки и ваши клетки.
Однако аутоиммунитет — это состояние, при котором ваша иммунная система по ошибке атакует ваше тело. Он ошибочно принимает ваши клетки за чужеродные и высвобождает антитела, которые атакуют здоровые клетки.
Некоторые аутоиммунные заболевания поражают только одну часть тела, например тиреоидит Хашимото (или аутоиммунный тиреоидит), поражающий щитовидную железу.
Могу ли я получить антитела к щитовидной железе без гипотиреоза?
Во многих случаях антитела к щитовидной железе могут быть первым признаком проблемы с щитовидной железой. Наличие в крови антител к щитовидной железе не обязательно означает, что у человека полностью развился гипотиреоз. Однако действительно означает , что продолжается атака на щитовидную железу. Эта атака увеличивает риск будущих заболеваний щитовидной железы.
Лечение тиреоидита Хашимото
Медикаменты
Пациенты с повышенным уровнем антител к ТПО, но нормальными показателями функции щитовидной железы (ТТГ и свободный Т4) не обязательно нуждаются в лечении.Точно так же пациенты с незначительно повышенным уровнем ТТГ могут не нуждаться в лекарствах. Им следует повторить тестирование через 3-6 месяцев, чтобы контролировать состояние щитовидной железы.
Явный гипотиреоз (повышенный уровень ТТГ и низкий уровень гормонов щитовидной железы), однако, можно контролировать, заменив количество гормона щитовидной железы, которое ваша щитовидная железа больше не может вырабатывать, лекарствами, замещающими гормоны щитовидной железы. Гипотиреоз неизлечим, но вы можете принимать лекарства, чтобы вернуть нормальный уровень ТТГ и гормонов щитовидной железы.
Почти все пациенты с гипотиреозом могут лечиться амбулаторно, без госпитализации.
Большинству пациентов с гипотиреозом требуется пожизненное лечение препаратами, замещающими гормоны щитовидной железы. Поиск подходящей дозы, особенно вначале, может потребовать некоторых проб и ошибок. Вам следует проверять уровень щитовидной железы каждые 6-8 недель после корректировки любой дозы, пока не будет достигнута правильная доза. После этого, как правило, достаточно проверять свою щитовидную железу один раз в год.
При приеме соответствующей дозы препарата, замещающего гормон щитовидной железы, он не имеет побочных эффектов. Однако предположим, что ваша доза лекарства слишком высока или слишком мала. В этом случае уровни ТТГ в сыворотке остаются затронутыми, и у пациентов могут сохраняться симптомы.
Модификации образа жизни
Питание имеет значение. То, что вы едите, может повлиять на ваше заболевание щитовидной железы, в том числе на всасывание лекарств для щитовидной железы. Было показано, что питание, добавки и оптимизация образа жизни в некоторых случаях имеют значение и являются индивидуальными для каждого пациента.Поговорите со специалистом по питанию щитовидной железы Paloma Health, чтобы получить более подробную информацию о том, какую пользу вам могут принести персональные рекомендации по питанию и консультации по здоровью.
Reversion
Хотя вы не можете обратить вспять аутоиммунное заболевание, вы можете остановить прогрессирование. Здоровое питание и упражнения помогают ограничить прогрессирование болезни. От Хашимото нет лекарства, поэтому упреждающий мониторинг и корректировка плана лечения имеют решающее значение для ежедневного самочувствия.
Как снизить уровень антител к ТПО
Высокий уровень антител к ТПО может указывать на аутоиммунное заболевание щитовидной железы.Само по себе наличие антител к ТПО не обязательно означает гипотиреоз. Напротив, болезнь Хашимото является наиболее частой причиной гипотиреоза. Таким образом, наличие антител к щитовидной железе может предсказать риск развития гипотиреоза, и может быть полезно снизить количество антител для защиты вашей щитовидной железы.
Впереди несколько стратегий, которые помогут снизить уровень антител к ТПО:
Попробуйте диету палео или аутоиммунного протокола
Общие пищевые чувствительности включают глютен, молочные продукты, сою, зерно, яйца, орехи, семена и паслен.Диета по аутоиммунному протоколу (AIP) — это способ питания, который помогает определить, какой из этих продуктов может вызывать воспаление в вашем организме. Одно исследование 17 женщин в возрасте от 20 до 45 лет, которые участвовали в десятинедельной программе аутоиммунного протокола, показывает, что определение ваших диетических триггеров может уменьшить системное воспаление и модулировать иммунную систему.
Добавка с витамином D
Добавление витамина D может снизить уровень антител к ТПО.Одно исследование 102 пациентов с впервые диагностированным аутоиммунным заболеванием щитовидной железы показывает значительное снижение антител к ТПО после трех месяцев приема витамина D.
Добавка с селеном
Добавка селеном также может снизить уровень антител к ТПО. Одно слепое плацебо-контролируемое исследование женщин с аутоиммунным тиреоидитом предполагает, что добавки селена могут уменьшить воспаление.
Ежедневный уход за щитовидной железой
34 доллара в месяц
Новый мультивитамин, который работает умнее, чтобы помочь заполнить пробелы в вашем пути к здоровью щитовидной железы
ПодробнееВеганский продукт без глютена, ГМО, молочных продуктов и йода
Устранение дефицита других питательных веществ
К другим распространенным недостаткам питательных веществ относятся витамины группы B, железо или ферритин, йод или цинк.Проконсультируйтесь с врачом, чтобы подтвердить дефицит питательных веществ с помощью лабораторных анализов. Его легко лечить соответствующими добавками.
Удалять или избегать токсинов из окружающей среды
Хотя около 70% риска развития аутоиммунного заболевания щитовидной железы связано с семейным происхождением, некоторые экологические токсины, такие как радиация, избыток йода, пестициды или химическое воздействие, могут по-прежнему вызывать появление антител к ТПО.
Управляйте стрессом
Стресс — это все, что нарушает естественный баланс организма (гомеостаз), поэтому, хотя этот совет может показаться банальным, стресс может повлиять практически на все системы вашего тела.Стресс может быть чем угодно: от значительных изменений в жизни или большой нагрузки до дисбаланса сахара в крови, чрезмерных физических нагрузок, ухудшения качества сна, токсинов из окружающей среды и т. Д.
Высыпайтесь
Сон не только важен для вашего здоровья в целом, но и является мощным средством лечения аутоиммунных заболеваний. Достаточный сон может уменьшить воспаление, излечить и восстановить поврежденные ткани.
Записка от Paloma Health
Путь к здоровью и благополучию щитовидной железы может быть болезненным, долгим и разочаровывающим — и так быть не должно! Мы рекомендуем вам проконсультироваться с надежным врачом по щитовидной железе, чтобы определить оптимальное функционирование вашей щитовидной железы.Запланируйте бесплатную консультацию с консультантом по уходу, чтобы определить, подходит ли вам Paloma Health.
Спасибо! Ваше сообщение получено!
Ой! Что-то пошло не так при отправке формы.
Приведенная выше информация не является диагнозом, лечением или лечением заболевания щитовидной железы. Мы рекомендуем вам сотрудничать с вашей командой Paloma Health, чтобы узнать, как оптимизировать здоровье щитовидной железы.
Субклинический гипотиреоз — Консультант по эндокринологии
Вы уверены, что у пациента субклинический гипотиреоз?
Субклинический гипотиреоз обычно выявляется у пациентов, которым проводилось тестирование функции щитовидной железы из-за симптомов гипотиреоза. Несмотря на название, которое предполагает отсутствие симптомов, субклинический гипотиреоз является чисто биохимическим диагнозом. Он определяется обнаружением повышенного уровня тиреотропного гормона (ТТГ) при нормальном уровне свободного тироксина (свободного Т4).
Пациенты могут иметь любой из множества признаков и симптомов гипотиреоза или вообще не иметь.
Причины субклинического гипотиреоза те же, что и у (открытого) гипотиреоза, и включают хронический лимфоцитарный (Хашимото) тиреоидит, частичную тиреоидэктомию, терапию радиоактивным йодом и повреждение щитовидной железы в результате лучевой терапии. Избыточное лечение антитероидными препаратами, недостаточное лечение заместительной гормональной терапией и йодсодержащими препаратами, такими как амиодарон, также могут привести к субклиническому гипотиреозу.
Что еще могло быть у пациента?
Важно учитывать клинический контекст, в котором проводилось исследование щитовидной железы. Тестирование функции щитовидной железы предполагает, что субклинический гипотиреоз может быть временным при двух типах клинических состояний:
Острое воспаление щитовидной железы может вызвать выброс предварительно сформированных гормонов щитовидной железы из железы при одном из нескольких типов тиреоидита (подостром, бессимптомном или послеродовом). После того, как эти гормоны щитовидной железы выводятся из организма, наступает период восстановления, в течение которого синтезируется новый гормон щитовидной железы.В этот период восстановления пациенты могут пройти тестирование, соответствующее субклиническому гипотиреозу. Не все пациенты обращаются за медицинской помощью на начальной стадии гипертиреоза, и их первое обращение может быть только в этот период восстановления.
Пациенты с недавним тяжелым заболеванием, особенно находящиеся в отделении интенсивной терапии, могут иметь низкий уровень гормонов щитовидной железы из-за других заболеваний. Во время выздоровления от основного заболевания также восстанавливаются функциональные тесты щитовидной железы. ТТГ может быть соответствующим образом повышен, чтобы стимулировать нормализацию уровней гормонов щитовидной железы, и в течение этого временного окна может быть обнаружен субклинический гипотиреоз.
Основные лабораторные исследования и методы визуализации
Поскольку субклинический гипотиреоз, вызванный тиреоидитом или другим заболеванием, обычно проходит спонтанно, повторное тестирование функции щитовидной железы через 1-3 месяца после первоначального тестирования, соответствующее субклиническому гипотиреозу, подтвердит это. Это тестирование должно включать уровни ТТГ и свободного Т4 в сыворотке. Уровни общего или свободного трийодтиронина (T3) в сыворотке не указаны, равно как и ультразвуковое исследование щитовидной железы или ядерное поглощение щитовидной железы и сканирование.
Другие тесты, которые могут оказаться полезными с диагностической точки зрения
Анализ сывороточных антител к тироидпероксидазе (анти-ТПО) может помочь в предположении основной этиологии субклинического гипотиреоза и вероятности прогрессирования до явного гипотиреоза.Положительные антитела против ТПО чаще встречаются при хроническом лимфоцитарном, бессимптомном и послеродовом тиреоидите. Наблюдательные исследования естественного течения субклинического гипотиреоза показывают более высокую скорость прогрессирования до явного гипотиреоза у лиц с положительными антителами против ТПО, чем у пациентов с отрицательными антителами против ТПО.
Ведение и лечение болезни
Все беременные или пытающиеся зачать ребенка женщины с субклиническим гипотиреозом должны получать терапию левотироксином без задержки на 1-3 месяца, указанной для других групп пациентов, независимо от степени повышения ТТГ.Нелеченый субклинический гипотиреоз может быть связан с неблагоприятными акушерскими и / или неонатальными исходами, включая смерть плода и новорожденного.
Пациентам, принимающим антитиреоидные препараты или гормоны щитовидной железы, следует скорректировать свои лекарства для нормализации уровня ТТГ.
Во всех других популяциях пациентов, если повторное тестирование подтверждает субклинический гипотиреоз, можно рассмотреть возможность лечения или постоянного наблюдения.
Степень повышения ТТГ помогает определить, каких пациентов следует лечить.Люди с более высоким уровнем ТТГ больше напоминают пациентов с явным гипотиреозом, а пациенты с более низким уровнем ТТГ больше напоминают эутиреоидных людей. Все пациенты с уровнем ТТГ 10 мЕд / л или выше должны получать лечение независимо от симптомов из-за более высокого риска прогрессирования явного гипотиреоза и развития сердечно-сосудистых заболеваний, если их не лечить, а также улучшения симптомов при лечении.
Есть некоторые свидетельства того, что эти риски и преимущества в меньшей степени присутствуют у тех, чей уровень ТТГ колеблется от 7.От 0 до 9,9 мЕд / л, и, если пациент категорически не предпочитает непрерывный мониторинг, лечение следует начинать и в этом диапазоне ТТГ.
У большинства пациентов с субклиническим гипотиреозом уровень ТТГ ниже 7,0 мЕд / л — диапазон, в котором лечение является спорным. Кроме того, уровни ТТГ 5 и 6 мЕд / л очень часто встречаются у пациентов в возрасте 70 лет и старше; эти пациенты не были включены в терапевтические клинические испытания, и они также могут быть более подвержены риску чрезмерной замены.
Нет данных крупных рандомизированных исследований с клиническими конечными точками. Данные небольших исследований и данные наблюдений не предполагают клинической пользы от начала заместительной терапии щитовидной железы у пациентов с уровнем ТТГ ниже 7,0 мЕд / л. Однако терапевтическое испытание может быть рассмотрено у пациентов с симптомами, когда целевой ТТГ находится в нижней половине референсного диапазона. Если симптомы не исчезают в течение нескольких месяцев после достижения уровня ТТГ в пределах эутиреоидного диапазона, терапию левотироксином следует прекратить и изучить другую этиологию отдельных симптомов.
Для пациентов, которым показано лечение, препаратом выбора является левотироксин (LT4). Обычная начальная доза составляет от 25 до 50 мкг в день с повышением дозы с интервалами в 6-8 недель, пока уровень ТТГ не окажется в нижней половине референсного диапазона. Средняя необходимая доза левотироксина при субклиническом гипотиреозе составляет 0,5 мкг / кг / день. Т3-содержащие препараты не играют роли в лечении субклинического гипотиреоза.
У пациентов, находящихся под наблюдением с помощью последовательного тестирования, уровни ТТГ следует определять с интервалом в 6–12 месяцев (раньше, если появляются новые симптомы).
Какие доказательства? / Ссылки
Бионди, Б., Купер, Д.С. «Клиническое значение субклинической дисфункции щитовидной железы». Endocr Rev. vol. 29. 2008. С. 76-131. (В этом всеобъемлющем обзоре представлены все исследования субклинического гипотиреоза на момент публикации.)
Суркс, Мичиган, Ортис, Э, Дэниелс, Г. Х., Савин, Коннектикут, Кол, Нью-Йорк. «Субклиническое заболевание щитовидной железы: научный обзор и рекомендации по диагностике и лечению». JAMA. об.291. 2004. С. 228–38. (Это самые последние руководящие принципы управления от группы экспертов.)
Гариб, Х., Таттл, Р.М., Баскин, Х.Дж., Фиш, Л.Х., Сингер, Пенсильвания. «Субклиническая дисфункция щитовидной железы: совместное заявление по ведению Американской ассоциации клинических эндокринологов, Американской тироидной ассоциации и Эндокринного общества». J Clin Endocrinol Metab. об. 90. 2005. С. 581-5. (Это ответ на рекомендации экспертной группы.)
Diez, JJ, Иглесиас, П.«Спонтанный субклинический гипотиреоз у пациентов старше 55 лет: анализ естественного течения и факторов риска развития явной тиреоидной недостаточности». J Clin Endocrinol Metab. об. 89. 2004. С. 4890-7. (Наблюдательное исследование пациентов с субклиническим гипотиреозом, показывающее повышенный риск прогрессирования явного гипотиреоза при более высоких уровнях ТТГ и повышенный риск возврата к эутиреозу при более низких уровнях ТТГ.)
Vanderpump, MP, Tunbridge, WM, French, JM, Appleton, D, Bates, D.«Распространенность заболеваний щитовидной железы в сообществе: двадцатилетнее наблюдение по результатам опроса Whickham Survey». Clin Endocrinol (Oxf). об. 43. 1995. С. 55–68. (Наблюдательное исследование естественного течения субклинического гипотиреоза, с 20-летним наблюдением. Годовая частота явного гипотиреоза составляла 2,6% у лиц с повышенным ТТГ и 4,3% у пациентов с повышенным ТТГ и положительными антителами к ТПО.)
Rodondi, N, den Elzen, WP, Bauer, DC, Cappola, AR, Razvi, S. «Субклинический гипотиреоз и риск ишемической болезни сердца и смертности». JAMA. об. 304. 2010. С. 1365–74. (Метаанализ одиннадцати обсервационных исследований, демонстрирующих повышенный риск ишемической болезни сердца и сердечно-сосудистой смерти у лиц с субклиническим гипотиреозом с уровнем ТТГ более 10 мЕд / л, повышенный риск сердечно-сосудистой смерти у пациентов с уровнем ТТГ 7,0-9,9 мЕд / л , и отсутствие сердечно-сосудистого риска в диапазоне 4,5-6,9 мЕд / л.)
Surks, MI, Hollowell, JG. «Возрастное распределение сывороточного тиреотропина и антитиреоидных антител в популяции США: последствия для распространенности субклинического гипотиреоза». J Clin Endocrinol Metab. об. 92. 2007. С. 4575-82. (Данные Национального исследования здоровья и питания (NHANES) среди людей без основного заболевания щитовидной железы показывают сдвиг в распределении ТТГ к более высоким уровням с возрастом.)
Gussekloo, J, van, EE, de Craen, AJ, Meinders, AE, Frolich, M. «Состояние щитовидной железы, инвалидность и когнитивные функции, а также выживаемость в пожилом возрасте». JAMA. об. 292. 2004. С. 2591-9. (Исследование мужчин и женщин в возрасте 85 лет, показавшее отсутствие различий в инвалидности или когнитивных функциях между людьми с субклиническим гипотиреозом и эутиреозом, а также снижение смертности у людей с более высоким уровнем ТТГ.)
Абалович, М., Амино, Н., Барбур, Л.А., Кобин, Р.Х., Де Гроот, Л.Дж. «Управление дисфункцией щитовидной железы во время беременности и в послеродовом периоде: Руководство по клинической практике эндокринного общества». J Clin Endocrinol Metab. об. 92. 2007. С. S1-47. (Эти рекомендации включают лечение субклинического гипотиреоза во время беременности.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Оценка результатов лечения стероидными и нестероидными противовоспалительными препаратами при подостром тиреоидите в связи со стойким гипотиреозом и рецидивом
Целью лечения SAT является облегчение симптомов. Бета-адреноблокаторы используются для контроля тиреотоксических симптомов и противовоспалительной терапии для контроля боли. Клинические рекомендации Американской тироидной ассоциации рекомендуют НПВП при легких симптомах и 40 мг / день преднизолона при тяжелом течении заболевания или пациентам, которые не реагируют на лечение НПВП 4 .Однако в литературе не указаны объективные критерии тяжелого заболевания, поэтому решение основывается на клиническом опыте. Недавние исследования показали, что стероиды обеспечивают облегчение боли за более короткое время по сравнению с НПВП 11,12 , а лечение стероидами снижает общую продолжительность болезни 13 . Однако в этих исследованиях нет доказательств того, что стероидная терапия снижает рецидивы или стойкий гипотиреоз по сравнению с НПВП ( 11,12,13 ).Более того, известно, что даже кратковременное пероральное употребление стероидов имеет серьезные риски 14 .
В текущем исследовании 60% пациентов, получавших ибупрофен, не смогли избавиться от боли в течение двух недель. Также было определено, что скорость ответа на лечение ибупрофеном снижалась у пациентов с высокими уровнями СОЭ и СРБ. Симптоматическое облегчение было достигнуто в течение двух недель у всех пациентов, получавших стероиды. Сато и др. . также сообщили, что при лечении НПВП время до полного исчезновения начальных симптомов составляло три недели (14–32 дня) 12 , тогда как это было достигнуто всего за одну неделю при лечении стероидами 12 .Fatourechi и др. . также сообщили из своей базы данных SAT, что требуется пять недель для облегчения боли с помощью НПВП и четыре дня с помощью стероидов 11 . Можно видеть, что обезболивание, которое является основной целью терапии, обычно не может быть достигнуто за короткое время с помощью лечения НПВП, особенно у пациентов с высокими уровнями СОЭ и СРБ. Следовательно, согласно результатам этого исследования, стероидная терапия может быть предпочтительнее, если на момент постановки диагноза наблюдается примерно 2,5-кратное увеличение СОЭ и 4-кратное повышение уровня СРБ.
Еще одна цель лечения SAT — уменьшить рецидивы и необратимые повреждения. Хотя SAT является самоизлечивающимся заболеванием, у 10–35% пациентов развивается рецидив 11,12,15,16 и у 10–15% развивается постоянный гипотиреоз 4,11,13 . В настоящем исследовании частота рецидивов и стойкого гипотиреоза составила 19,8% и 12,4% соответственно, что согласуется с данными литературы. Интересным и неожиданным результатом исследования стало то, что у пациентов, получавших стероидную терапию, наблюдалась более высокая частота рецидивов (23% vs.10,5%). Хотя количество лейкоцитов и нейтрофилов различались в группах с рецидивом и без рецидива, трудно предположить, что существует связь между частотой рецидивов и тяжестью заболевания, поскольку исходные уровни СОЭ и СРБ не различались между группами. Mizukoshi и др. . также сообщили, что невозможно различить пациентов с рецидивом и отсутствием рецидива в соответствии с их исходной клинической тяжестью 15 . В нескольких исследованиях сообщалось, что при лечении стероидами часто возникают рецидивы. 11,15,16 .Однако причина рецидива SAT все еще неизвестна, и в литературе было обнаружено, что только краткосрочная стероидная терапия и гаплотип HLA связаны с рецидивом 8,17 . В текущем исследовании протокол лечения давал относительно короткое время для постепенного снижения дозы стероидов, что могло не отражать высокую частоту рецидивов, поскольку средний период лечения НПВП не превышал средний период лечения стероидами. Вредное действие стероидов на репликацию и клиренс вируса 18 можно предположить как частую причину рецидивов у пациентов с SAT.В поддержку этой идеи в литературе сообщалось о пациентах с вирусным перикардитом с повышенной частотой рецидивов после лечения стероидами 19,20 . В этих исследованиях частые рецидивы объясняются влиянием стероидов на репликацию вируса.
В текущем исследовании частота стойкого гипотиреоза была значительно выше у пациентов, получавших только НПВП, по сравнению с пациентами, получавшими только стероиды. В результате этого исследования лечение ибупрофеном и положительная реакция на ТПО были определены как независимые факторы риска постоянного гипотиреоза, и вопреки ожиданиям частота рецидивов или исходные уровни ТТГ, СОЭ и СРБ не были определены как факторы риска постоянного гипотиреоза.Повышенная частота положительных антител к щитовидной железе была недавно показана у пациентов с SAT 7 , а в некоторых предыдущих исследованиях было обнаружено, что аутоиммунитет увеличивает риск стойкого гипотиреоза 21,22,23 . В исследовании, проведенном с участием 103 пациентов, частота стойкого гипотиреоза составила 11%, и 72% этих пациентов имели положительные антитела к щитовидной железе 21 . Бенбассат и др. . также сообщили, что у 10% пациентов с SAT развился постоянный гипотиреоз, 33% из которых были анти-TPO-положительными 13 .Хотя в этом исследовании у группы преднизона были более тяжелые клинические признаки, не было различий между двумя группами лечения в отношении частоты гипотиреоза. В настоящем исследовании, впервые в литературе, было обнаружено, что терапия НПВП является фактором риска перманентного гипотиреоза. Следовательно, у пациентов с SAT с положительными антителами к тироидной пероксидазе стероидная терапия может быть предпочтительной для предотвращения постоянного гипотиреоза. В отличие от настоящего исследования, Fatourechi et al .сообщили, что лечение стероидами не имело защитного эффекта против постоянного гипотиреоза, и было обнаружено, что риск постоянного гипотиреоза у пациентов с SAT значительно выше при терапии стероидами 11 . Это объяснялось большей тяжестью заболевания в этой группе. Однако в текущем исследовании продолжительность терапии высокими дозами стероидов была больше, чем в протоколе этого исследования, и больше пациентов получали стероиды, чем в этом исследовании.


 Для полноценной работы иммунной системы нужен достаток витаминов, микроэлементов, минералов, аминокислот и жирных кислот. Их дефицит и дисбаланс вызывает прогрессирование заболевания. Потребление определенных продуктов позволяют пополнять организм необходимыми веществами.
Для полноценной работы иммунной системы нужен достаток витаминов, микроэлементов, минералов, аминокислот и жирных кислот. Их дефицит и дисбаланс вызывает прогрессирование заболевания. Потребление определенных продуктов позволяют пополнять организм необходимыми веществами.

 Наличие ТГ в крови свидетельствует о том, что в организме сохраняются клетки щитовидной железы – нормальные или злокачественные. В зависимости от уровня тиреоглобулина в крови врач принимает решение о необходимости дополнительного обследования и (или) лечения. Если вам не назначалась радиойодтерапия, скорее всего, уровень тиреоглобулина у вас будет определяемым, потому что после операции у вас осталось некоторое количество клеток щитовидной железы. Если операция заключалась в удалении одной доли железы (гемитиреоидэктомия), в оставшейся части железы почти наверняка будет производиться тиреоглобулин. Однако периодическое определение уровня тиреоглобулина все равно необходимо. В случае повышения уровня тиреоглобулина врач может порекомендовать дополнительное обследование, чтобы установить источник тиреоглобулина. В ряде случаев врач может рекомендовать анализ ТГ на фоне стимуляции ТТГ. В таком случае определение уровня тиреоглобулина проводится при повышенном ТТГ (что достигается либо путем отмены левотироксина, либо с помощью инъекции Тирогена).
Наличие ТГ в крови свидетельствует о том, что в организме сохраняются клетки щитовидной железы – нормальные или злокачественные. В зависимости от уровня тиреоглобулина в крови врач принимает решение о необходимости дополнительного обследования и (или) лечения. Если вам не назначалась радиойодтерапия, скорее всего, уровень тиреоглобулина у вас будет определяемым, потому что после операции у вас осталось некоторое количество клеток щитовидной железы. Если операция заключалась в удалении одной доли железы (гемитиреоидэктомия), в оставшейся части железы почти наверняка будет производиться тиреоглобулин. Однако периодическое определение уровня тиреоглобулина все равно необходимо. В случае повышения уровня тиреоглобулина врач может порекомендовать дополнительное обследование, чтобы установить источник тиреоглобулина. В ряде случаев врач может рекомендовать анализ ТГ на фоне стимуляции ТТГ. В таком случае определение уровня тиреоглобулина проводится при повышенном ТТГ (что достигается либо путем отмены левотироксина, либо с помощью инъекции Тирогена).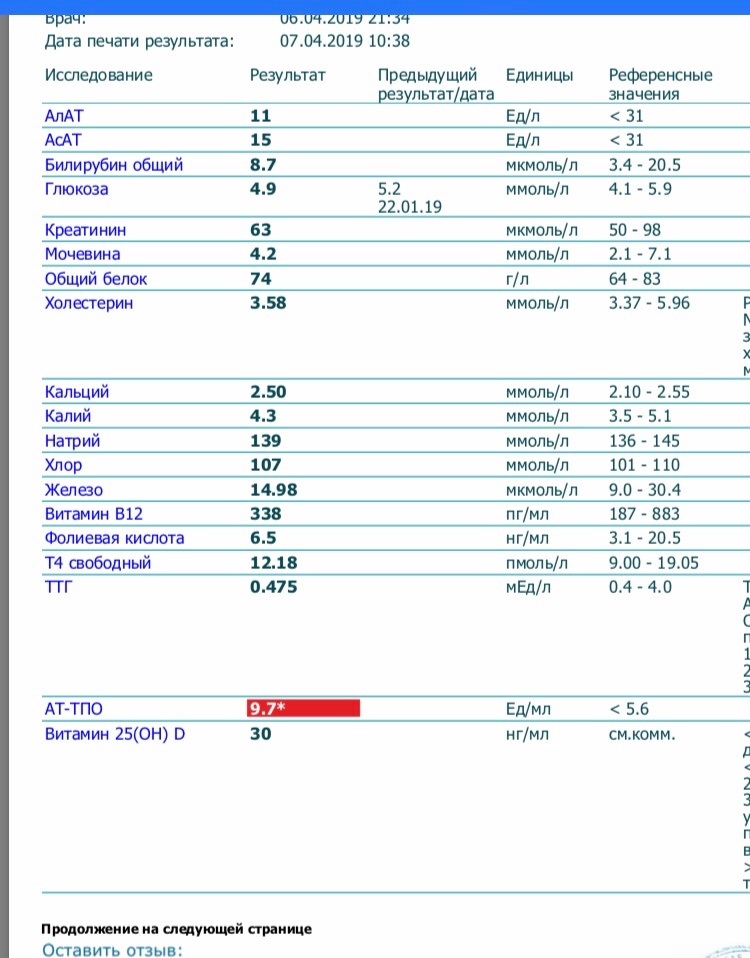 Определение уровня тиреоглобулина при повышенном ТТГ является наиболее точным.
Определение уровня тиреоглобулина при повышенном ТТГ является наиболее точным. Вырабатывается передней долей гипофиза, по химическому строению является гликопротеидным гормоном.
Вырабатывается передней долей гипофиза, по химическому строению является гликопротеидным гормоном. Если целостность фолликулов по каким-либо причинам нарушается, иммунная система организма может воспринять его как чужеродный белок и начать его инактивировать. Так появляются антитела к тиреоглобулину. Анализ на антитела к тиреоглобулину используется для диагностики аутоиммунного тиреоидита — одного из самых частых заболеваний щитовидной железы. В большинстве случаев это будет снижение функции, в других случаях, наоборот, гиперактивность щитовидной железы (тиреотоксикоз). Тиреоглобулин повышается в крови при раке щитовидной железы, а также на некоторых стадиях аутоиммунного тиреоидита (зоб Хашимото, болезнь Грейвса). В клинической лабораторной диагностике ТГ является онкомаркером. Определение уровня ТГ рекомендуется при обнаружении изменений со стороны щитовидной железы, в частности, узлов и кист, а также в рамках ежегодной проверки на онкомаркеры
Если целостность фолликулов по каким-либо причинам нарушается, иммунная система организма может воспринять его как чужеродный белок и начать его инактивировать. Так появляются антитела к тиреоглобулину. Анализ на антитела к тиреоглобулину используется для диагностики аутоиммунного тиреоидита — одного из самых частых заболеваний щитовидной железы. В большинстве случаев это будет снижение функции, в других случаях, наоборот, гиперактивность щитовидной железы (тиреотоксикоз). Тиреоглобулин повышается в крови при раке щитовидной железы, а также на некоторых стадиях аутоиммунного тиреоидита (зоб Хашимото, болезнь Грейвса). В клинической лабораторной диагностике ТГ является онкомаркером. Определение уровня ТГ рекомендуется при обнаружении изменений со стороны щитовидной железы, в частности, узлов и кист, а также в рамках ежегодной проверки на онкомаркеры При некоторых заболеваниях возможна выработка собственных антител к этому ферменту, которые будут блокировать его функции, соответственно снижая его способность синтезировать гормоны Т3 и Т4.
При некоторых заболеваниях возможна выработка собственных антител к этому ферменту, которые будут блокировать его функции, соответственно снижая его способность синтезировать гормоны Т3 и Т4.